Похожие презентации:
Паллиативный сестринский уход при кожных проявлениях. Основные подходы к терапии болевого синдрома. №5
1. Паллиативный сестринский уход при кожных проявлениях. Основные подходы к терапии болевого синдрома
ПАЛЛИАТИВНЫЙСЕСТРИНСКИЙ УХОД ПРИ
КОЖНЫХ ПРОЯВЛЕНИЯХ.
ОСНОВНЫЕ ПОДХОДЫ
К ТЕРАПИИ БОЛЕВОГО
СИНДРОМА
Подготовила Бадашова Т.В.
2. Содержание
■ Этапы ухода за кожей. Помощь при зуде.Пролежни.
Факторы
риска
развития
пролежней.
Профилактика
пролежней.
Противопролежневый
режим.
Профилактические
и
вспомогательные
средства при риске развития пролежней.
■ Механизм возникновения болевого синдрома.
Оценка
интенсивности
боли.
Визуальные
оценочные шкалы. Принципы и основные
подходы
к
фармакотерапии
болевого
синдрома.
Лекарственные
препараты
для
купирования боли. Порядок назначения и
выписывания наркотических и психотропных
препаратов.
Использование
нефармакологических и фармакологических
методов
купирования
боли
при
упорном
болевом синдроме
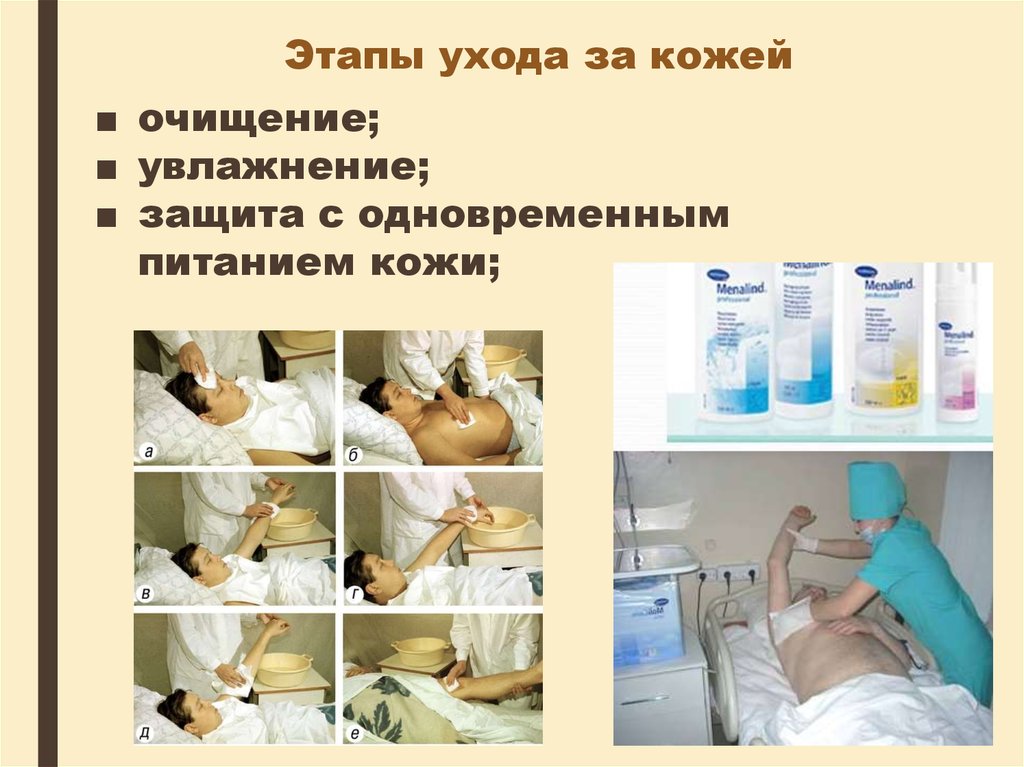
3. Этапы ухода за кожей
■ очищение;■ увлажнение;
■ защита с одновременным
питанием кожи;
4. Этапы ухода за кожей
5. Этапы ухода за кожей
6. Этапы ухода за кожей
■ Уход за кожей обеспечивает:ее очистку;
стимуляцию кровообращения;
гигиенический
и
эмоциональный
комфорт.
■ Постельное
и
нательное
белье
у
тяжелобольного меняется сразу по мере его
загрязнения, не реже 1 раза в день.
■ Умывать лицо не реже 2-х раз в день –
утром и вечером.
■ Мытье головы, душ или ванна (если
возможно) – 1 раз в неделю.
■ Влажное обтирание кожи – ежедневно не
реже 3-х раз в день.
■ Мытье рук – перед каждым приемом пищи.
■ Мытье ног – не реже 1 раза в 3 дня.
7. Этапы ухода за кожей (алгоритм)
■ В моющем растворе для обработки кожипациента смочить одноразовую салфетку
и
протереть
лицо
в
следующей
последовательности: веки, лоб, щеки, нос,
уши, область вокруг рта, подбородок, а так
же шею.
■ Полотенцем обернуть кисть своей руки и
ладонной поверхностью вытереть лицо и
шею пациента.
■ Положить пациенту на грудь и под руку с
противоположной
от
медицинского
работника стороны чистое полотенце.
8. Этапы ухода за кожей (алгоритм)
Взять чистую салфетку, вымыть ею рукупациента
с
противоположной
от
медицинского работника стороны. Мытье
начинать с пальцев кисти, поддерживая
ее снизу своей рукой. Затем вымыть руку
выше, до подмышечной впадины
и
вытереть насухо.
■ То же повторить с другой рукой.
■ Скатать простынь, лежащую на груди
пациента. Протереть чистой салфеткой
грудь и живот сверху вниз, до паховой
области. Во время мытья следить за тем,
чтобы не сместить и не намочить любые
повязки, дренажи, канюли.
■ Затем вытереть насухо грудь и живот,
накрыть сухой простыней.
9. Этапы ухода за кожей (алгоритм)
■ Повернутьпациента
поочередно
на
левый
и
правый
бок,
обтереть
и
просушить кожу спины.
■ Обнажить
нижнюю
часть
туловища.
Подложить один конец полотенца под
ногу пациента с противоположной от
медицинского работника стороны, а
другим концом накрыть вторую его ногу и
область гениталий. Начинать мытье ноги
с противоположной от медицинского
работника стороны, продвигая салфетку
от области коленного сустава вверх.
10. Этапы ухода за кожей (алгоритм)
■ Перейти к мытью ноги от колена вниз, клодыжке. Вымыть стопу и межпальцевые
промежутки. Ногу при мытье приподнять,
чтобы не оставалось недоступных мест
необходимо поддерживать ее в области
лодыжки. Заменить салфетку.
■ Вытереть насухо ногу от бедра до
лодыжки; повторить те же манипуляции
на другой стороне.
■ Надеть на пациента чистое нательное
белье.
■ Придать пациенту удобное положение в
постели.
■ Накрыть пациента одеялом.
11. Помощь при кожном зуде
■ Кожныйзуд
–
это
неприятное
ощущение,
возникающее
на
поверхности кожи, которое вызывает
непреодолимое желание почесаться.
12. Помощь при кожном зуде
13. Помощь при кожном зуде
14. Помощь при кожном зуде
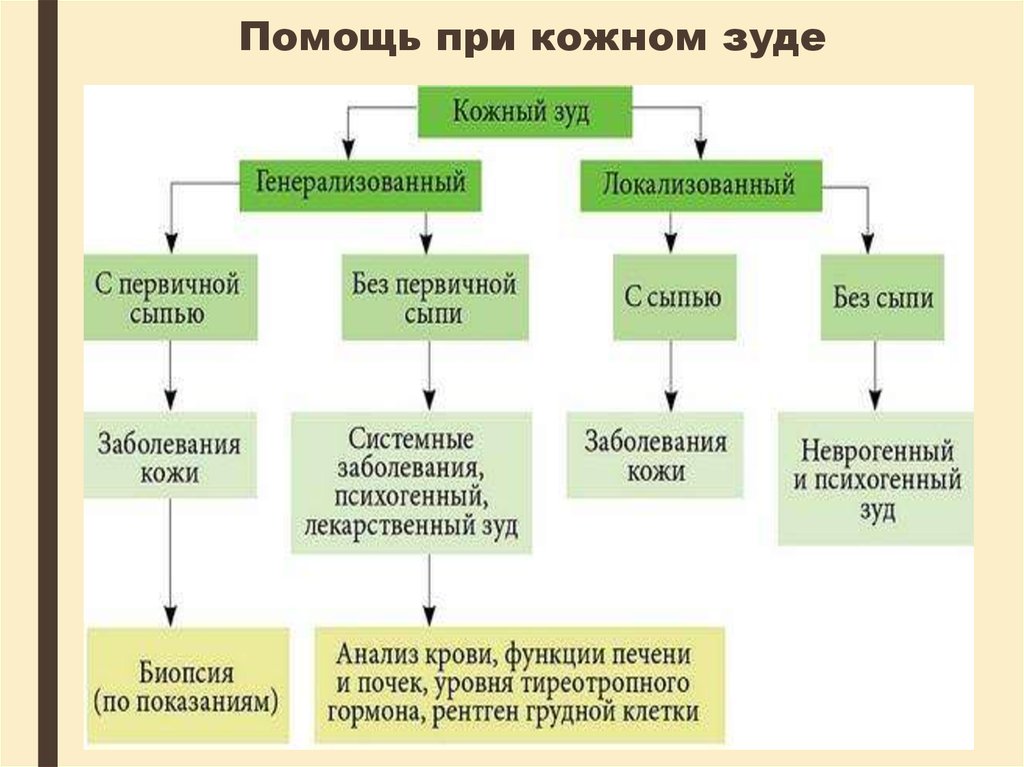
Разновидностикожного
зуда
по
причинам его формирования:
дерматологический – характеризуется
повреждениями кожного покрова, что
может произойти на фоне первичных
заболеваний кожи;
системный – является одним из
признаков недугов печени, органов
ЖКТ, почек, крови,
щитовидной
железы;
невропатический
–
зачастую
формируется
из-за
поражения
центральной
или
периферической
нервной системы;
15. Помощь при кожном зуде
психогенный — развивается такойкожный зуд на нервной почве.
старческий
(сенильный)
–
более
половины
людей
старше
семидесятилетнего
возраста
испытывают
появление
подобного
ощущения;
лекарственный – побочное действие
ряда лекарственных препаратов, в том
числе опиоидов;
рефлекторный
–
появляется
у
чрезмерно
мнительных
или
эмоциональных
людей
при
упоминании
какого-либо
раздражающего фактора;
16. Помощь при кожном зуде
Зуд распространяется при посредстве техже рецепторов и по тем же проводящим
путям, что и боль.
К факторам, усиливающим зуд, относятся:
■ беспокойство пациента, невозможность
занять себя какой-либо деятельностью и
сопутствующая этому скука,
■ сухость
кожи,
обезвоживанием, или
мацерированная кожа;
вызванная
же, напротив,
■ расширение сосудов вследствие жары и
т.д..
17. Помощь при кожном зуде
Медикаментозное лечение проводиться виндивидуальном
порядке,
однако
при
чрезмерной
сухости
кожных
покровов,
придерживаются следующих правил:
■ Помещение
проветривать,
прохладным;
необходимо
тщательно
оно
должно
быть
■ Не использовать теплые одеяла ночью,
одежда
должна
быть
легкой
из
натуральных тканей;
■ Вода при принятии ванны не должна быть
горячей (34-39 С), также не следует часто
принимать душ и ванну;
■ Щелочное мыло под запретом;
■ После мытья на кожу нанести мягкий крем
или лосьон.
18. Помощь при кожном зуде
Для нейтрализации зуда предписываютсяследующие медикаменты:
антигистаминные;
мази с противозудным эффектом;
гормональные вещества;
седативные средства;
активированный уголь и др.
19. Пролежни и опрелости
Длялежачих
пожилых
людей
любое
изменение
окружающей
обстановки может стать ключевым
раздражающим
фактором,
пролежни или опрелости – первый
признак
того,
что
нужно
внимательнее следить за больным.
При отсутствии лечения, изменяется
состояние кожного покрова по всему
телу,
образуются
хронические
воспаления и не заживающие раны.
20. Пролежни и опрелости
Чтобыопределить,
что
именно
образовалось
у
лежачего
больного,
пролежни или опрелости, нужно знать,
чем они отличаются и основные симптомы
проявления:
Наименование
Пролежни
Опрелости
Симптомы
Изменение
цвета
кожи,
припухлость,
появление
мокнущих
ран,
поражение
тканей.
Зудящее
раздражение,
жжение,
болезненные
ощущения, изменение цвета
кожного покрова, неприятный
запах.
21. Опрелости
- воспаление кожи в областикожных
складок
по
причине
загрязнения ее секретом потовых,
сальных желёз и выделениями
пациента.
22. Опрелости
Факторы риска:повышенная потливость пациента;
жаркий
помещении;
микроклимат
в
наличие у пациента недержания
мочи и /или кала;
некачественный
гигиенический
уход за кожей пациента.
23. Опрелости
Меставозможного
образования
опрелостей:
на шее;
подмышечные впадины;
под грудью (у женщин);
в складках живота;
в паху (у мужчин);
на ягодицах и копчике;
на ступне между пальцами.
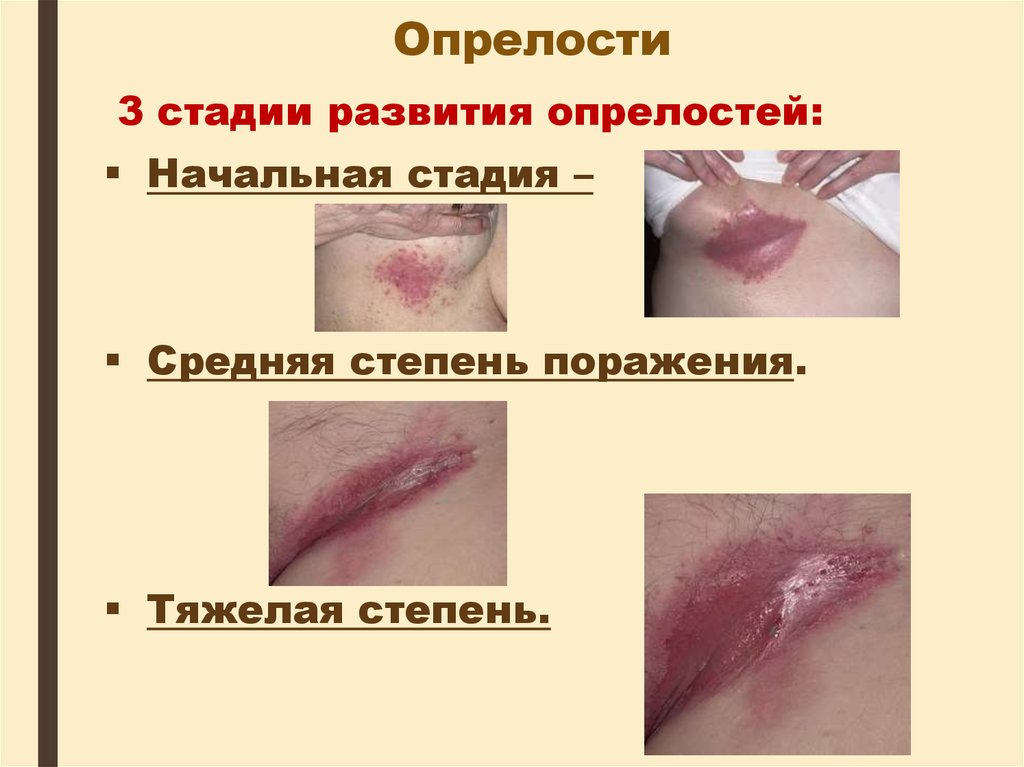
24. Опрелости
3 стадии развития опрелостей:Начальная стадия. Покраснение,
зуд.
Отсутствуют
видимые
повреждения кожного покрова.
Средняя
степень
Образование язв.
поражения.
Тяжелая
степень.
Появление
глубоких незаживающих трещин,
неприятного запаха и увеличение
площади поражения.
25. Опрелости
3 стадии развития опрелостей:Начальная стадия –
Средняя степень поражения.
Тяжелая степень.
26. Опрелости
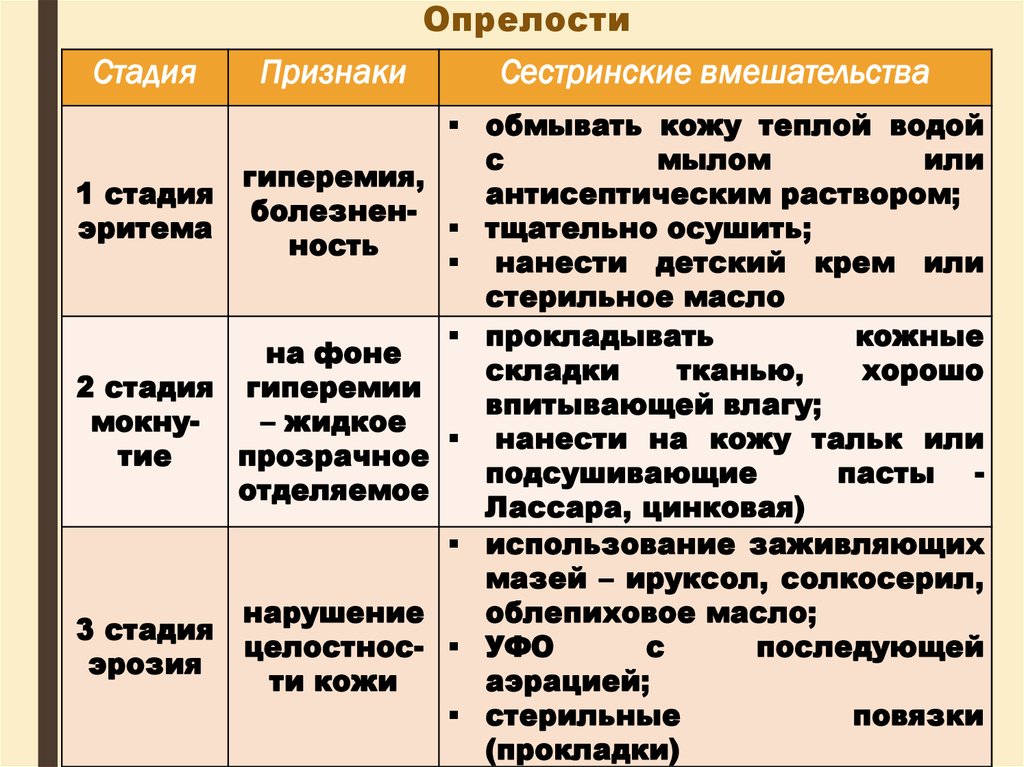
Стадия1 стадия
эритема
Признаки
гиперемия,
болезненность
на фоне
2 стадия гиперемии
мокну– жидкое
тие
прозрачное
отделяемое
3 стадия
эрозия
нарушение
целостности кожи
Сестринские вмешательства
обмывать кожу теплой водой
с
мылом
или
антисептическим раствором;
тщательно осушить;
нанести детский крем или
стерильное масло
прокладывать
кожные
складки
тканью,
хорошо
впитывающей влагу;
нанести на кожу тальк или
подсушивающие
пасты Лассара, цинковая)
использование заживляющих
мазей – ируксол, солкосерил,
облепиховое масло;
УФО
с
последующей
аэрацией;
стерильные
повязки
(прокладки)
27. Профилактика опрелостей
Сестринский уход:Поддержание
оптимальной
температуры в палате – не выше +220С,
проветривание.
Использовать чистое, сухое х/б белье.
Регулярный туалет кожи тёплой водой
с
осмотром,
подмывание
после
каждого
мочеиспускания
и
дефекации.
Воздушные ванны для складок кожи,
прокладки между пальцами ног или
рук.
При недержании мочи и /или кала
применять
памперсы
–
менять
регулярно.
28. Лечение опрелостей
Первая стадияНа
начальном
этапе
развития
опрелостей
необходимо:
регулярно
очищать кожные покровы больного,
давать возможность коже «дышать»;
заменить постельное белье и одежду
лежачего больного на бесшовные
изделия из мягких и натуральных
тканей;
составить сбалансированный рацион
питания
(вся
еда
должна
быть
комнатной температуры, не горячей!),
чтобы уменьшить выделение пота;
29. Лечение опрелостей
повозможности
начать
лечение
сопутствующих
заболеваний,
усугубляющих
общее
состояние
больного;
регулярно проводить водные процедуры
с
использованием
специально
подобранных косметических средств;
перед обработкой пораженных участков
кожи необходимо очищать раны и
просушивать их.
Для ухода за лежачими больными отлично
подойдут детская присыпка и цинковая
мазь.
30. Лечение опрелостей
Вторая стадияВ
лечении
опрелостей
у
лежачих
больных на этом этапе используются
разнообразные
медикаментозные
средства.
Антисептические препараты (Фурацилин,
Салициловая
или
Борная
кислота,
раствор
марганцовки).
Обработка
опрелостей
антисептиками
помогает
снять симптомы и уменьшить воспаление
меньше чем за одну неделю.
31. Лечение опрелостей
Вторая стадияДля
восстановления
эпидермиса
назначают мази с витамином группы B
(Бепантен, Декспантенол).
32. Лечение опрелостей
Вторая стадияЧтобы снять зуд, уменьшить воспаление
и подсушить кожу следует приобрести
антигистаминные
средства
(Тавегил,
Супрастин), или болтушку на основе
талька, цинка и глицерина.
33. Лечение опрелостей
Третья стадияЛечение кожных поражений
третьей
стадии
должно
проходить
под
строгим
контролем
врача.
Чтобы
предотвратить
развитие
инфекционного заболевания,
снять
болезненные
ощущения
и
уменьшить
воспаление
необходимо
делать
примочки
с
жидкостью Бурова.
Состав,
концентрацию
и
количество
компрессов
определяет лечащий врач.
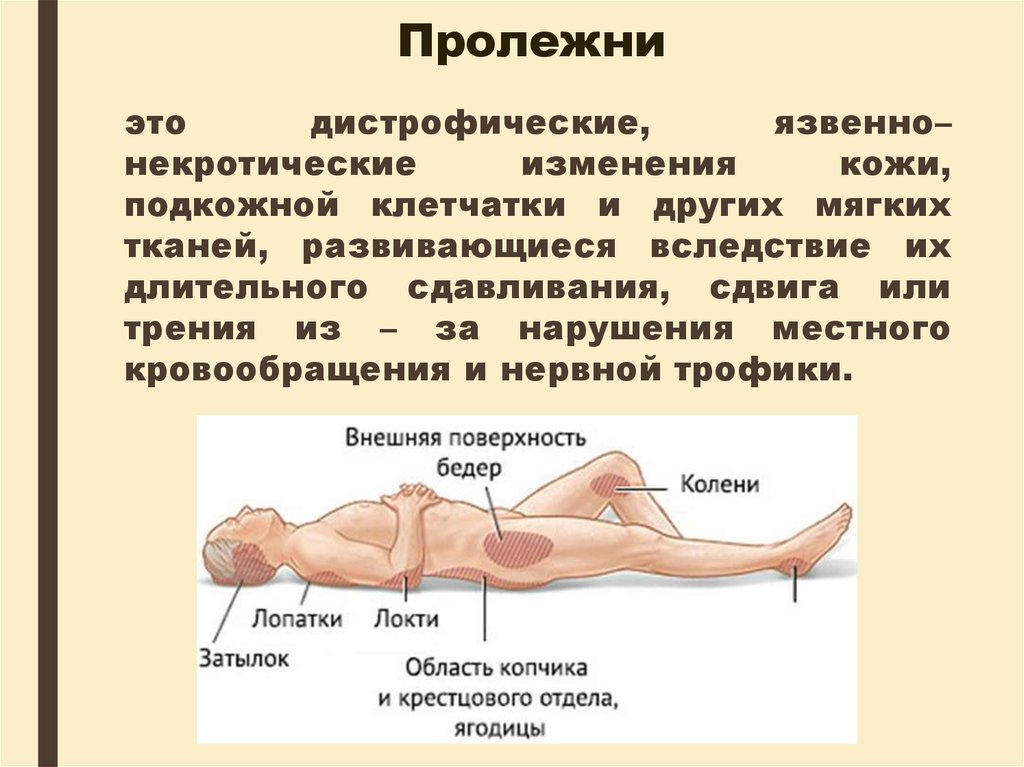
34. Пролежни
этодистрофические,
язвенно–
некротические
изменения
кожи,
подкожной клетчатки и других мягких
тканей, развивающиеся вследствие их
длительного сдавливания, сдвига или
трения из – за нарушения местного
кровообращения и нервной трофики.
35. Пролежни
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ:Сдавливание – под действием
тяжести
собственного веса пациента вызывается
расстройство
кровообращения
и
иннервации,
ишемия
тканей,
а
в
последствии – некроз (омертвение). У
пожилых – через 2 часа непрерывного
сдавливания.
Смещение, сдвиг тканей – при подтягивании
пациента
к
изголовью
кровати,
при
вытягивании из-под него простыни, при
неправильном перемещении пациента и
применении пластырей ( при снятии кожа
истончается и травмируется).
Трение – недержании мочи, обильном
потоотделении, влажном нательном или
постельном белье.
36. Пролежни
Внутренние факторы рискаОбратимые
Необратимые
истощение/ожирение;
нарушения подвижности
(ограниченная подвижность,
обездвиженность);
нарушения психомоторной
активности (апатия,
возбуждение,
беспокойство);
анемия;
сердечная
недостаточность;
обезвоживание:
гипотензия;
старческий
возраст;
терминальное
состояние;
дистрофические
изменения кожи
(истонченная,
сухая,
поврежденная);
неврологические
расстройства
(сенсорные,
двигательные);
37. Пролежни
Внутренние факторы рискаОбратимые
недержание мочи и/или
кала;
нарушение
периферического
кровообращения
(артериального или
венозного) и
микроциркуляции;
изменение в
психологическом
состоянии;
бессонница;
боль;
курение;
Необратимые
изменение
сознания
(спутанное
сознание,
кома)
38. Пролежни
Внешние факторы рискаОбратимые
Необратимые
плохой гигиенический уход; Предшествующее
неправильно подобранные
обширное
хирургическое
методы и средства по уходу;
неправильная техника
вмешательство
продолжительмассажа и подбор средств
ностью более 2 ч;
для массажа;
травмы
складки на постельном или
позвоночника,
нательном белье;
недостаточное употребление
костей таза,
органов брюшной
протеина, аскорбиновой
полости;
кислоты (плохой аппетит,
отказ от еды. неправильный
режим питания, диета);
39. Пролежни
Внешние факторы рискаОбратимые
Необратимые
применение цитостатических
повреждения
лекарственных средств,
головного и
гормонов, НПВС;
спинного
отсутствие поручней у кровати;
мозга
неправильная техника
перемещения больного в
кровати;
нарушение техники
расположения больного в
кровати или на кресле;
нарушение технологии
применения противопролежневых систем (матрацы, подушки
и др.);
изменения микроклимата кожи
(перегрев, переохлаждение,
избыточное увлажнение,
сухость)
40. Пролежни
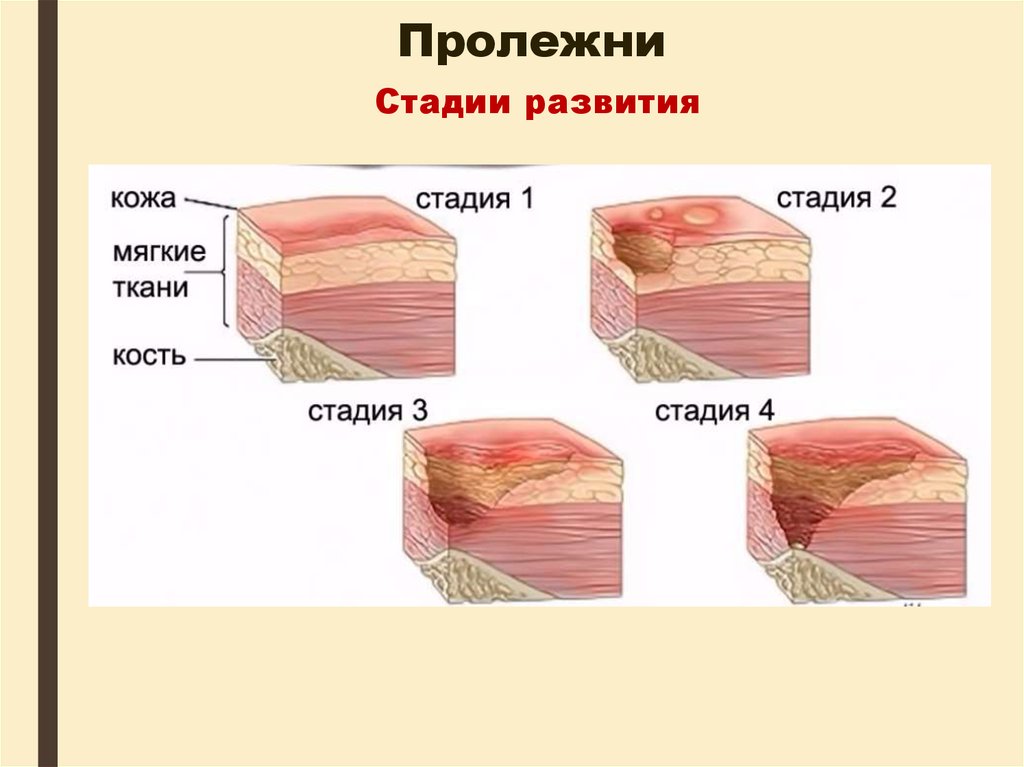
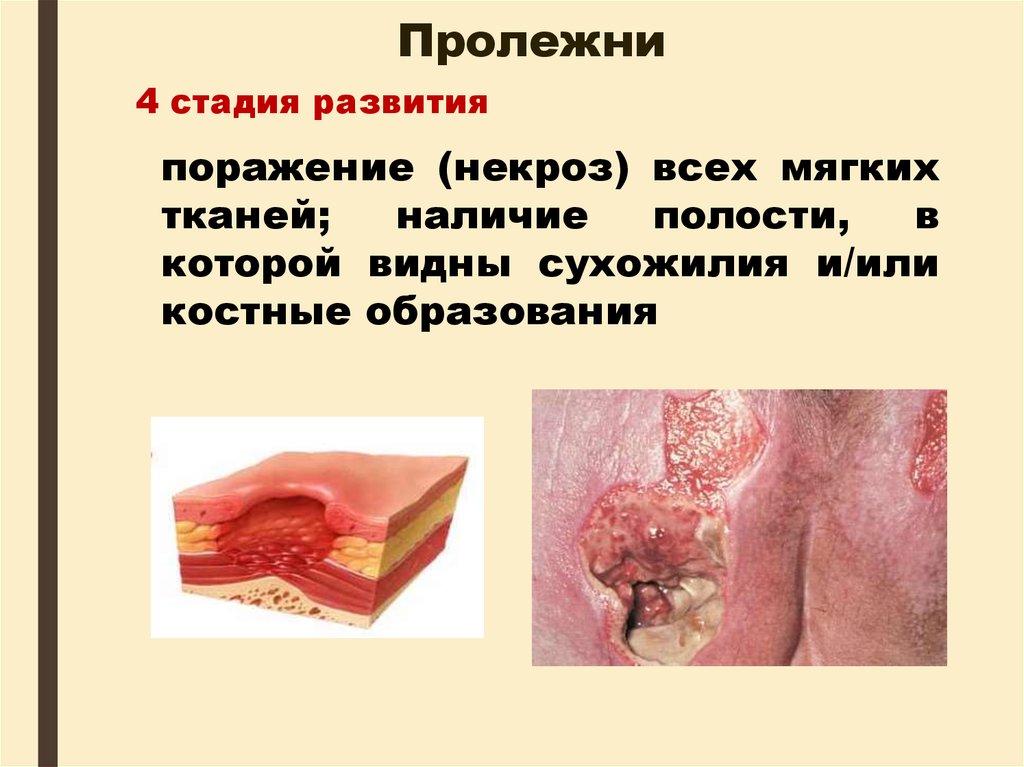
Стадии развития41. Пролежни
1 стадия развитияустойчивая гиперемия кожи, не
проходящая после прекращения
давления; кожные покровы не
нарушены
42. Пролежни
2 стадия развитиянарушение целостности кожных
покровов
(некроз)
с
распространением на подкожную
клетчатку; может проявляться в
виде пузыря на фоне эритемы
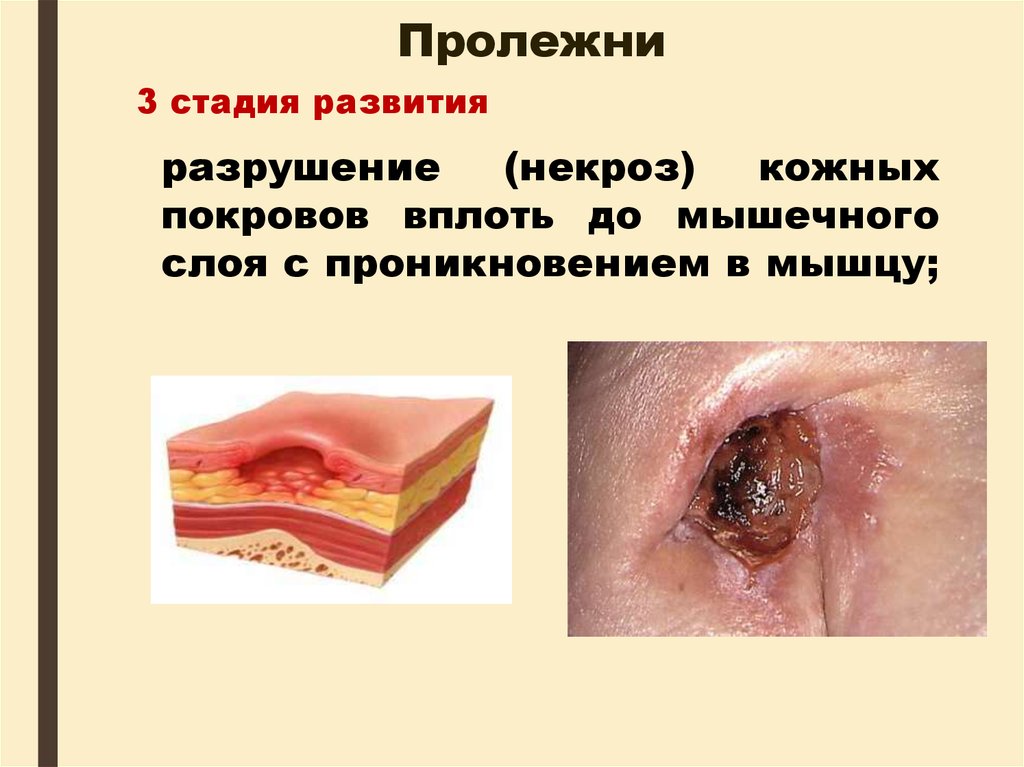
43. Пролежни
3 стадия развитияразрушение
(некроз)
кожных
покровов вплоть до мышечного
слоя с проникновением в мышцу;
44. Пролежни
4 стадия развитияпоражение (некроз) всех мягких
тканей;
наличие
полости,
в
которой видны сухожилия и/или
костные образования
45. Количественная оценка риска развития пролежней
Наиболееважным
в
профилактике
образования
пролежней
является
выявление
риска
развития
этого
осложнения.
Оценка
риска
развития
пролежней
проводится
с
помощью
специальных шкал.
Шкалы
для
оценки
прогнозирования
развития пролежней у разных категорий
больных:
• шкала Нортон (Norton. 1962);
• шкала Ватерлоу (Waterfow. 1985);
• шкала Брейден (Braden. 1987);
• шкала Медалей (Meddiey. 1991) и другие.
Каждая шкала имеет свое построение для удобства
применения в тех или иных условиях.
46. Количественная оценка риска развития пролежней
Шкала Ватерлоу (Waterlow Scale) –применяется для оценки стадии и риска
развития
пролежней,
дает
полное
описание состояние больного на момент
оценки;
Шкала Нортон – по ней осуществляется
оценка
риска
развития
пролежней,
оценочный лист более краткий, не
занимает много времени на заполнение.
47. Количественная оценка риска развития пролежней
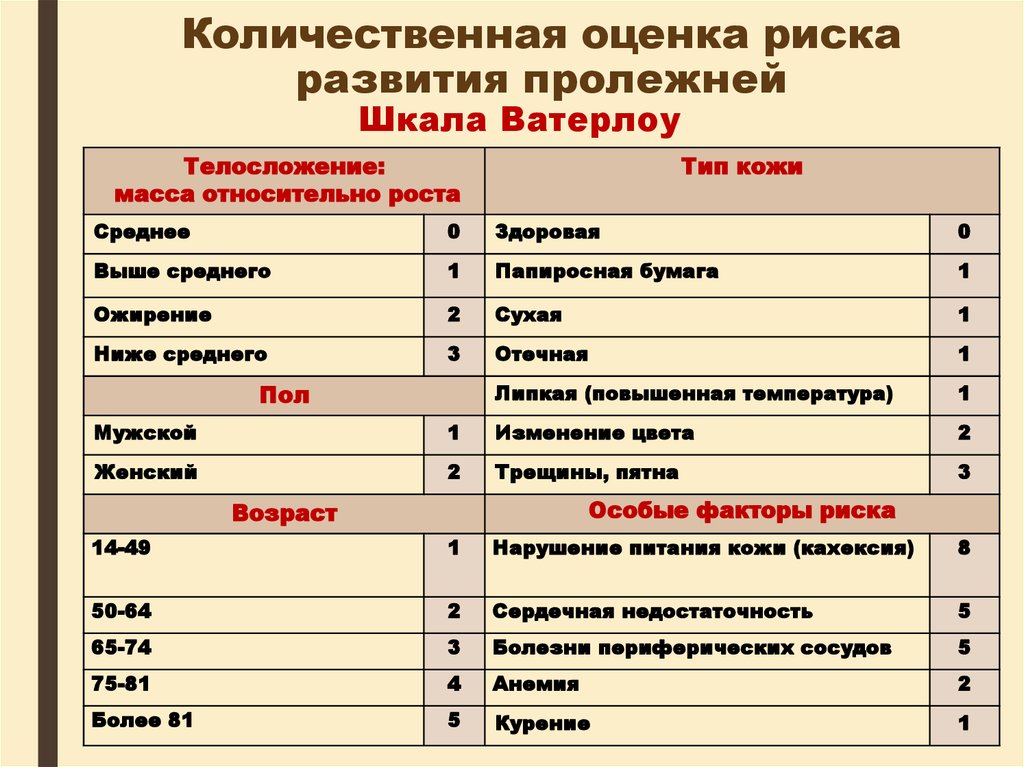
Шкала ВатерлоуТелосложение:
масса относительно роста
Тип кожи
Среднее
0
Здоровая
0
Выше среднего
1
Папиросная бумага
1
Ожирение
2
Сухая
1
Ниже среднего
3
Отечная
1
Липкая (повышенная температура)
1
Пол
Мужской
1
Изменение цвета
2
Женский
2
Трещины, пятна
3
Особые факторы риска
Возраст
14-49
1
Нарушение питания кожи (кахексия)
8
50-64
2
Сердечная недостаточность
5
65-74
3
Болезни периферических сосудов
5
75-81
4
Анемия
2
Более 81
5
Курение
1
48. Количественная оценка риска развития пролежней
Шкала ВатерлоуНедержание
Аппетит
Полный контроль, через катетер
0
Средний
0
Периодическое
1
Плохой
1
Через катетер, недержание кала
2
Питательный зонд, только
жидкости
2
Кала и мочи
3
Не через рот, анарексия
3
Подвижность
Неврологические расстройства
Полная
0
Беспокойный, суетливый
1
Адаптивный
2
Более 2 часов на столе
5
Ограниченная подвижность
3
Ортопедическое (ниже пояса,
позвоночник)
5
Иннертный
4
Прикован к креслу
5
Диабет, инсульт,
множественный склероз
4,5,
6
Обширное оперативное
вмешательство
Лекарственная терапия
Цитостатические препараты
4
Высокие дозы стероидов
4
Противовоспалительные
4
49. Количественная оценка риска развития пролежней
Шкала ВатерлоуТактика:
Необходимо
обвести
в
кружок
балл,
который
присваивается
при
осмотре
пациента, затем просуммировать все баллы,
и определить степень риска развития
пролежней нижеуказанным образом:
Риск возникновения пролежней отсутствует,
если сумма составила от 1 до 9 баллов.
Существует
средний
риск
развития
пролежней – сумма колеблется от 10 до 14
балов.
Сумма равна 15-19 баллам – повышенный
риск развития пролежней.
50. Количественная оценка риска развития пролежней
Шкала ВатерлоуЕсли результат оценки степени и стадии
риска развития пролежней по шкале
Ватерлоу составляет свыше 20 баллов, то
для пациента это серьезный показатель,
сигнализирующий
об
очень
высокой
степени риска образования пролежней.
Необходимо
незамедлительное
купирование
развития
пролежневого
процесса.
По итогам мониторинга состояния пациента,
который находится в лежачем состоянии
необходимо заполнять оценочный лист по
шкале Ватерлоу каждый день, даже если
первичный осмотр дал в итоге сумму от 1 до
9 баллов.
51. Количественная оценка риска развития пролежней
52. Количественная оценка риска развития пролежней
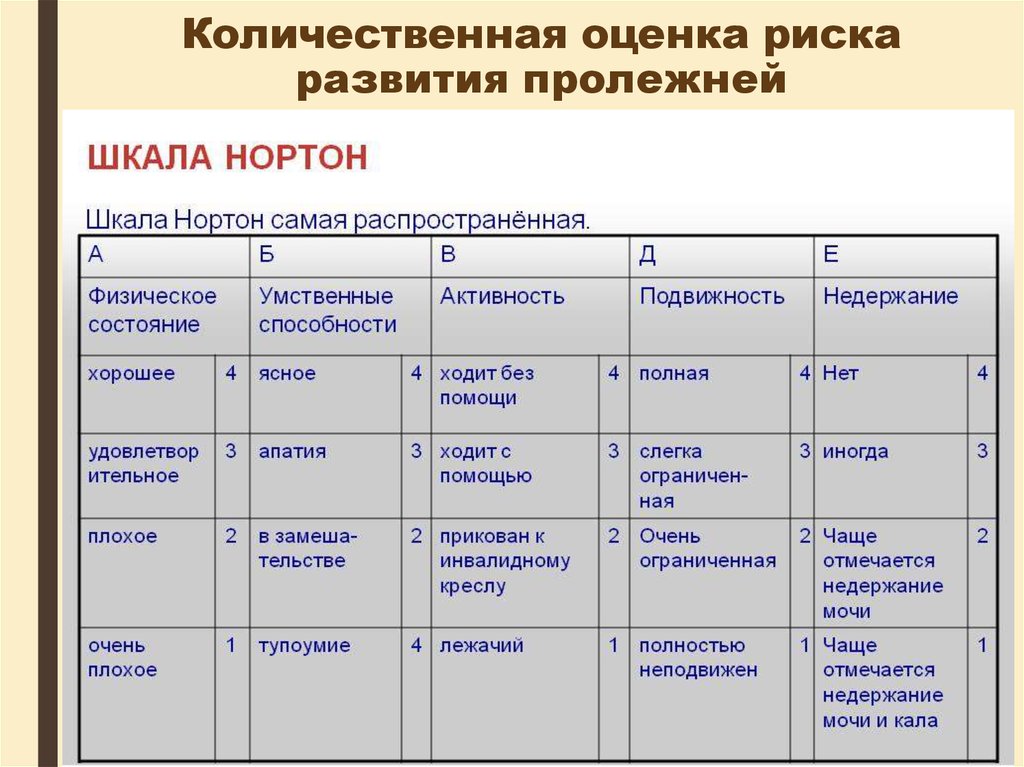
Шкала НортонОценка по шкале Нортон идет по нисходящей.
Это означает, что маленькая сумма баллов говорит
о высокой степени риска развития пролежней – это
и отличает ее от оценки по шкале Ватерлоо.
Контрольный лист включает в себя оценочные
показатели, указанные в таблице.
Баллы суммируют и, если сумма по всем пяти
категориям оценочного листа составляет менее 14,
то это показывает, что риск развития пролежней
очень высок.
Только
применение
совокупности
оценочных
мероприятий позволит правильно контролировать
изменения,
происходящие
с
пациентом
на
протяжении всего процесса лечения и добиться
максимальной
эффективности
от
лечебных
процедур.
53. Количественная оценка риска развития пролежней
ГОСТ Р 52623.3-2015 регламентируеттехнологию
выполнения
простой
медицинской услуги – оценка степени
риска развития пролежней.
Код технологии А 14.31.012
ГОСТ
Р
56819-2015
Надлежащая
медицинская практика. Инфологическая
модель. Профилактика пролежней
54. Профилактика пролежней
Общиеподходы к профилактике
пролежней сводятся к следующему:
своевременная
оценка
риска
развития пролежней;
своевременное начало выполнения
всего комплекса профилактических
мероприятий;
адекватная техника выполнения
простых медицинских услуг, в т. ч.
по уходу.
55.
Сестринские вмешательствапо профилактике пролежней
Уменьшить
давление
костных выступов:
на
участки
использовать противопролежневый
матрац,
исключить
неровный
матрац или щит;
использовать бельё без грубых
швов, пуговиц, застёжек и заплат;
регулярно расправлять складки на
нательном и постельном белье;
менять загрязнённое бельё по мере
загрязнения;
стряхивать с простыни крошки
после кормления пациента;
56.
Сестринские вмешательствапо профилактике пролежней
Уменьшить
давление
костных выступов:
на
участки
менять загрязнённое бельё по мере
загрязнения;
каждые 2 часа (даже ночью) менять
положение тела пациента с учетом
формы заболевания;
применять
подушки,
валики
из
поролона под суставы;
поощрять
пациента
изменять
положение
тела
в
постели
с
помощью приспособлений, в креслекаталке
(наклоны
вперед,
приподнимание, опираясь в ручки
кресла).
57.
Сестринские вмешательствапо профилактике пролежней
Исключить
тканей:
трение кожи и сдвиг
правильно размещать пациента в
постели: применять упор для стоп,
исключать «сползание» подушек;
правильно перемещать пациента,
приподнимая или перекатывая;
осторожно
менять
загрязненное
белье, подставлять и убирать судно;
заменить пластырь специальными
повязками, клейкими лентами;
исключить массаж над костными
выступами.
58.
Сестринские вмешательствапо профилактике пролежней
Проводить оценку состояния кожи:
осматривать
ежедневно,
особенно в зонах риска;
при сухости кожи применять
увлажняющий крем, особенно в
местах костных выступов;
при
потливости
использовать
присыпку.
59.
Сестринские вмешательствапо профилактике пролежней
Обеспечить
качественный
гигиенический уход за телом пациента:
не менее трёх раз в день (при
необходимости чаще) обмывать или
обтирать
кожу
тёплой
водой
с
использованием
мыла,
махрового
полотенца;
использовать 10 % камфарный спирт,
антисептики;
подмывать пациента после каждого
мочеиспускания и дефекации;
при
недержании
мочи
применять
памперсы (смена через каждые 4 часа),
для
мужчин
–
наружные
мочеприёмники.
60.
Сестринские вмешательствапо профилактике пролежней
Следить за состоянием постели и
нательного белья:
исключить неровный матрац или
щит;
не применять бельё, с грубыми
швами, пуговицами, застёжками,
заплатами;
регулярно расправлять складки на
нательном и постельном белье;
стряхивать
крошки
после
кормления пациента;
менять загрязнённое бельё по
мере загрязнения.
61.
Сестринские вмешательствапо профилактике пролежней
Обеспечить
пациента адекватным
питанием и питьем:
достаточное количество белка – не
менее 120г (мясо, рыба, молочные
продукты);
жидкости не менее 1,5 л в сутки
(при
отсутствии
противопоказаний).
Обучить
родственников
пациентом.
уходу
за
62. Противопролежневый режим
Таким образом, противопролежневыйрежим состоит из 3-х основных пунктов:
уменьшение
степени
и
длительности
сдавливания
кожных покровов;
активизация кровоснабжения;
защита кожи от инфицирования;
63. Профилактические и вспомогательные средства при риске развития пролежней (по J. Waterlow)
Специальный матрац/кровать:при сумме 10 и более баллов использовать
специальные поролоновые матрацы;
при сумме 15 и более баллов —
специальные
противопролежневые
матрацы
в
сочетании
с
кроватями
специальной конструкции;
при сумме 20 и более баллов —
специальные
кровати,
противопролежневые водные (гелевые)
матрацы, матрацы, заполненные воздухом
(постоянно
или
с
периодическим
поддувом).
64. Профилактические и вспомогательные средства при риске развития пролежней
Современными
максимально
эффективным
решением
проблемы
пролежней являются противопролежневые
матрасы,
или
противопролежневые
системы.
65. Профилактические и вспомогательные средства при риске развития пролежней
Противопролежные матрасы состоят извоздушных
ячеек
или
баллонов,
соединенных трубками с компрессором,
который автоматически через 5–8 минут
подкачивает и сдувает разные области
матраса.
В
результате
достигается
эффект
постоянного массажа, благодаря чему
давление распределяется равномерно по
всей поверхности тела, предупреждая
образование пролежней.
66. Профилактические и вспомогательные средства при риске развития пролежней
Противопролежневые матрасы ячеистыеЯчеистые
противопролежневые
матрасы рекомендуют
лежачим пациентам с массой
тела не больше 100 кг.
Противопролежневые матрасы баллонные
Баллонные
противопролежневые матрасы
рекомендуют прикованным к
постели пациентам с массой
тела от 150 кг и выше.
67. Профилактические и вспомогательные средства при риске развития пролежней
Противопролежневые изделия с гелевымнаполнителем относятся к статичному виду
матрасов, то есть их поверхность неподвижна,
а эффект достигается благодаря особой
ячеистой
структуре
и
правильному
равномерному
распределению
нагрузки.
Такой матрац полностью повторяет контуры
тела
пациента,
обладает
высоким
ортопедическим,
профилактическим
и
лечебным эффектом.
68. Профилактические и вспомогательные средства при риске развития пролежней
Подушки.Ни один пациент, пользующийся
креслом-каталкой,
инвалидной
коляской
не
должен сидеть в кресле без подушки:
при сумме 10 и более баллов пациент сидит
на поролоновой подушке толщиной около 10
см;
при сумме 15 и более баллов желательно
использовать подушку, содержащую гель, в
крайнем случае — поролон;
при сумме 20 и более баллов — подушка —
«ложемент», легко принимающая форму
конкретного пациента.
69. Профилактические и вспомогательные средства при риске развития пролежней
Постельноебелье.
Категорически
противопоказаны простыни из синтетического
волокна,
особенно
в
сочетании
со
специализированными
(притовопролежневыми)
матрацами
и
кроватями, поскольку в этом случае простыни
сводят к нулю эффект противопролежневого
матраца и специальной кровати. Одеяло также
должно
быть
в
хлопчатобумажном
пододеяльнике.
70. Профилактические и вспомогательные средства при риске развития пролежней
Валики для рук, ног и подушки изпоролона
применяют
в
качестве
прокладок, овечья шерсть используется
как вспомогательное средство, также
используются резиновые круги разных
размеров.
71. Общие подходы к лечению пролежней
Лечение пролежнейзаболевания.
зависит
от
стадии
Цель лечения — это восстановление
нормальных кожных покровов в области
пролежня.
На I—II стадии больные с пролежнями не
нуждаются в хирургическом лечении.
Проводятся в основном профилактические
мероприятия, направленные на устранения
сдавления
тканей
и
восстановление
нормального
кровообращения
и
микроциркуляции
(в
частности
—
использование антикоагулянтов местно или
системно).
72. Общие подходы к лечению пролежней
Важной задачей лечения на I—II стадииявляется защита раны от инфекции и
дальнейшего
воздействия
повреждающих
факторов.
73. Общие подходы к лечению пролежней
Помимо специальных мер профилактики,необходимо
обязательное
адекватное
лечение сопутствующих заболеваний и
синдромов, относящихся к факторам риска
развития пролежней: сахарный диабет,
окклюзионные
заболевания
артерий,
адекватное обезболивание и коррекция
водно-электролитного баланса. нарушений
микроциркуляции.
Ведущим
фактором
в
успешном
консервативном
лечении
пролежней
является
устранение
длительного
непрерывного давления.
74. Общие подходы к лечению пролежней
На III—IV стадиях лечение направлено наудаление
(отторжение)
омертвевших
тканей, локальному лечению раневой
инфекции
и
стимуляция
быстрого
заживления очищенной раны.
75. Общие подходы к лечению пролежней
Применяется консервативное лечение(очищение
раны,
стимуляция
образования грануляций, защита их от
высыхания
и
вторичного
инфицирования)
или
оперативное
лечение
(хирургическое
удаление
некрозов и закрытые пролежневой раны,
в т. ч. — трансплантацией кожи).
76. Общие подходы к лечению пролежней
Вне зависимости от способа лечения оченьбольшое
внимание
следует
уделить
правильно организованному уходу:
тщательное
соблюдение
асептики
(инфицирование
раны
значительно
замедляет заживление пролежня);
частая
смена
положения
больного,
применение
противопролежневых
матрацев,
иных
специальных
приспособлений либо кроватей;
предотвращение
травматизации
грануляционной ткани пролежневой раны;
полноценное питание с достаточным
количеством белков и витаминов;
надлежащий
гигиенический
уход
за
больным.
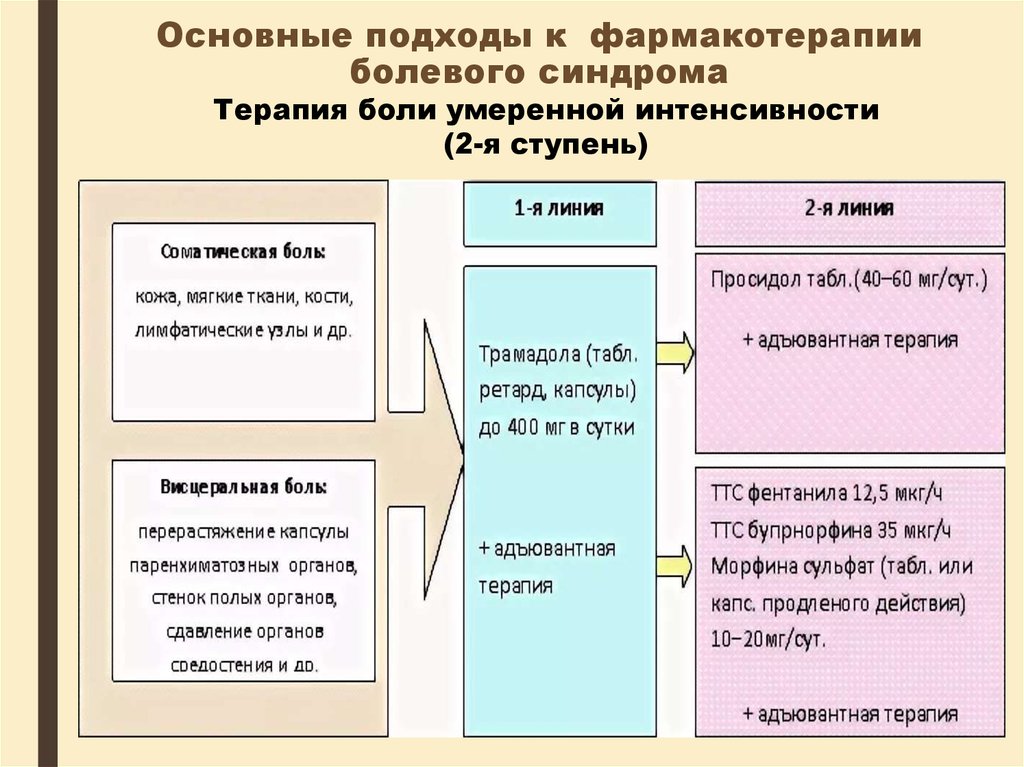
77. Основные подходы к терапии болевого синдрома
Механизм возникновения болевого синдромаБоль - реакция на это ощущение, которая
характеризуется
определённой
эмоциональной окраской, рефлекторными
изменениями функций внутренних органов,
двигательными
безусловными
рефлексами, а также волевыми усилиями,
направленными на избавление от болевого
фактора.
78. Основные подходы к терапии болевого синдрома
Механизм возникновения болевого синдромаБоль является проявлением или симптомом какоголибо заболевания или состояния, поэтому при
оформлении
медицинской
документации
используется код по МКБ-10, соответствующий
основному заболеванию, который может быть
дополнен
кодами,
свидетельствующими
о
существовании у пациента боли.
В
разделе
R52
"Боль,
не
классифицированная в других рубриках" по
МКБ-10 определены следующие виды боли:
R52.0 - острая боль;
R52.1 - постоянная некупирующаяся боль;
R52.2 - другая постоянная боль;
R52.9 - боль неуточненная.
79. Основные подходы к терапии болевого синдрома
Классификации боли:1. По
причине
возникновения
болевых
ощущений:
физиологическая
возникает
как
адекватная ответная реакция на действия
повреждающего фактора.
патологическая
возникает
при
поражении нервной системы или на
действие
неповреждающего
фактора
(каузалгия - возникает при поражении
периферических нервов).
2.
По
времени
возникновения
и
продолжительности болевых ощущений:
острая
кратковременная,
в
виде
приступов.
хроническая - более длительная.
80. Основные подходы к терапии болевого синдрома
Классификации боли:3. По локализации болевых ощущений:
местная - в месте действия повреждающего
фактора;
проекционная - возникает в зоне иннервации
повреждённого волокна.
4. По источнику:
висцеральная
боль
возникает
при
максимальном растяжении полых органов,
действии
химических
веществ,
из-за
нарушения гемодинамики.
соматическая боль подразделяется на:
а) поверхностную - возникает при раздражении
экстерорецепторов (боль локализованная);
б) глубокую - возникает при раздражении
проприорецепторов (размытая боль).
81. Основные подходы к терапии болевого синдрома
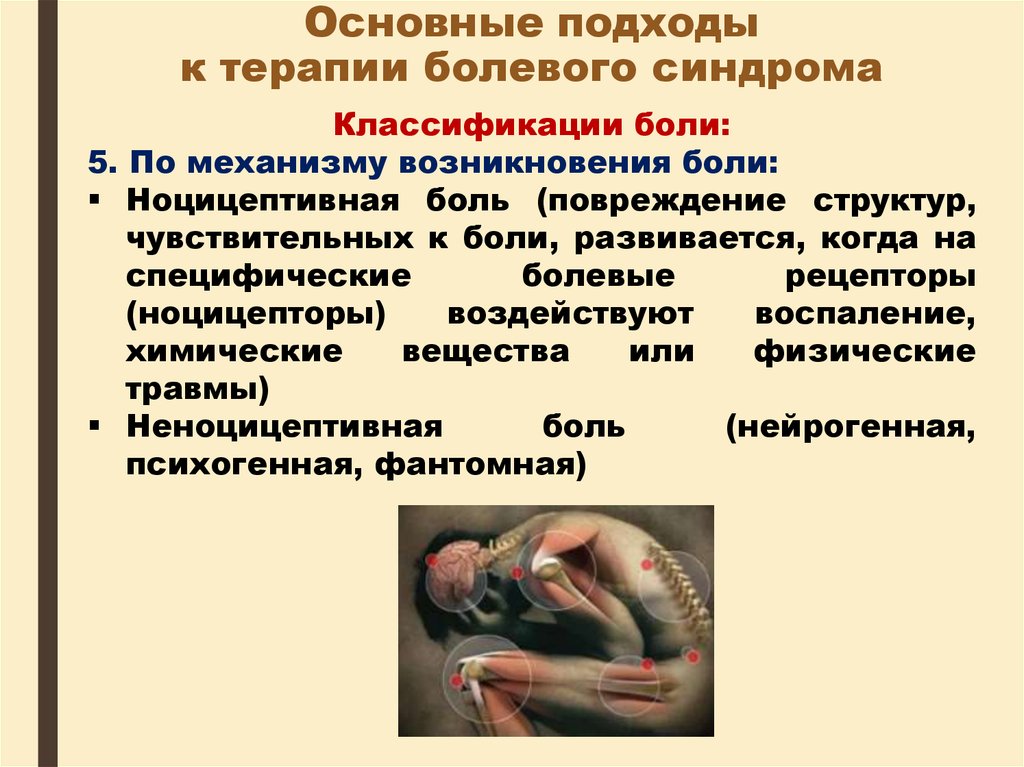
Классификации боли:5. По механизму возникновения боли:
Ноцицептивная боль (повреждение структур,
чувствительных к боли, развивается, когда на
специфические
болевые
рецепторы
(ноцицепторы)
воздействуют
воспаление,
химические
вещества
или
физические
травмы)
Неноцицептивная
боль
(нейрогенная,
психогенная, фантомная)
82. Основные подходы к терапии болевого синдрома
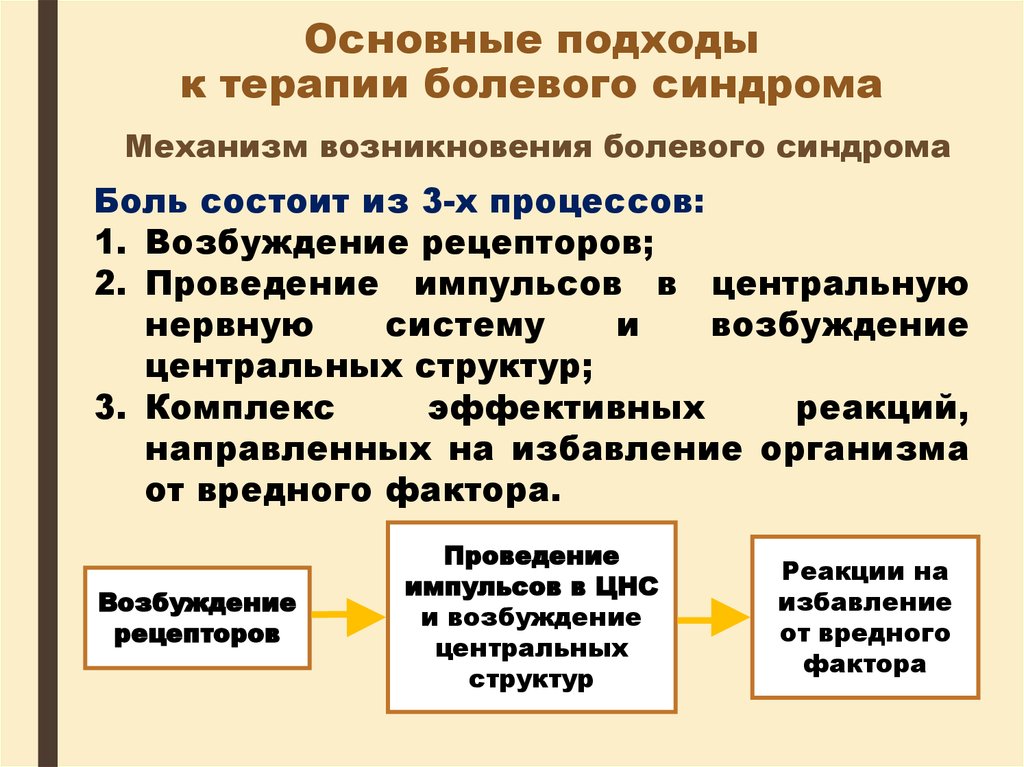
Механизм возникновения болевого синдромаБоль состоит из 3-х процессов:
1. Возбуждение рецепторов;
2. Проведение импульсов в центральную
нервную
систему
и
возбуждение
центральных структур;
3. Комплекс
эффективных
реакций,
направленных на избавление организма
от вредного фактора.
Возбуждение
рецепторов
Проведение
импульсов в ЦНС
и возбуждение
центральных
структур
Реакции на
избавление
от вредного
фактора
83. Оценка интенсивности боли
Интенсивностьболи
оценивается
по
нумерологической оценочной шкале (НОШ)
или по визуально-аналоговой шкале (ВАШ),
которая не содержит градуировки.
84. Оценка интенсивности боли
Больному предлагается на шкале отметить своевосприятие боли на шкале (от минимальной до
нестерпимой),
что
позволяет
затем
количественно выразить оценку в процентах от 0
до 100%.
Для получения дополнительной информации
необходимо собрать анамнез боли:
1. число и локализацию очагов боли;
2. длительность предшествующего болевого
анамнеза;
3. применяемые анальгетики;
4. эффективность предшествующей терапии
боли;
5. влияние боли на физическую активность;
6. влияние боли на продолжительность ночного
сна;
7. влияние боли на возможность приема пищи и
пр.
85. Оценка интенсивности боли
Интенсивность болевого синдрома по визуальноаналоговой шкале86. Оценка интенсивности боли
Интенсивность болевого синдрома по визуальноаналоговой шкале4
87. Оценка интенсивности боли
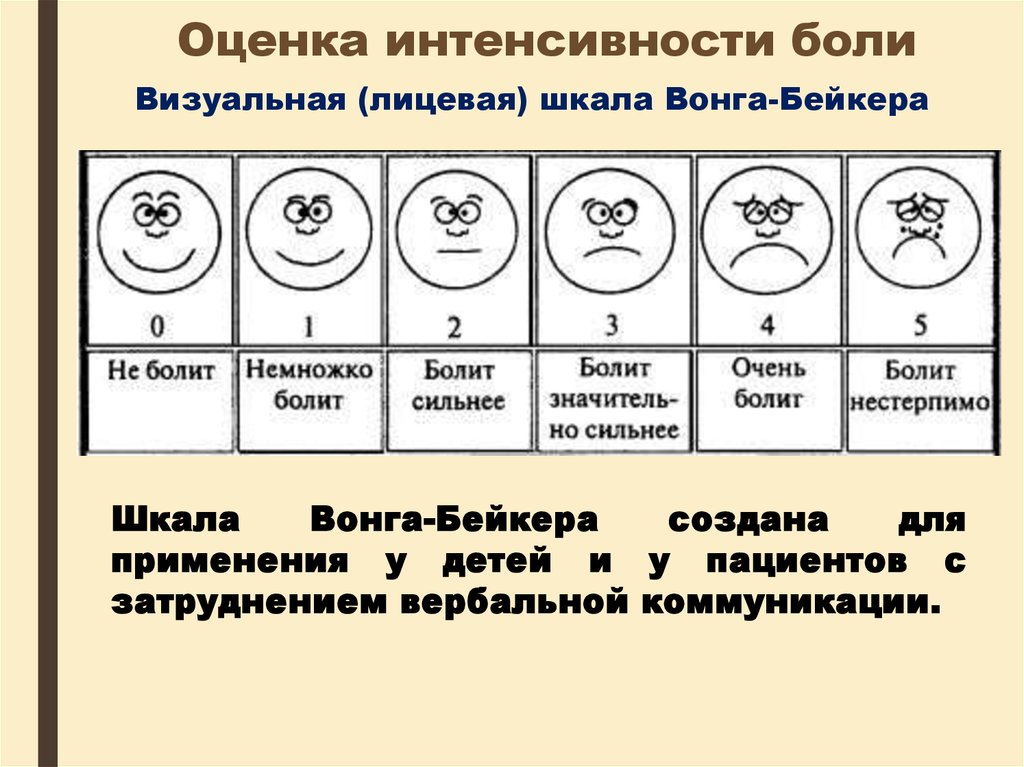
Визуальная (лицевая) шкала Вонга-БейкераШкала
Вонга-Бейкера
создана
для
применения у детей и у пациентов с
затруднением вербальной коммуникации.
88. Оценка интенсивности боли
Опросник боли Мак-Гилла содержит20
позиций
со
словами,
разделенными на 4 группы:
1) 10 слов – сенсорные аспекты;
2) 5 слов – аффективные аспекты;
3) 1 слово – когнитивно-оценочный
аспект;
4) 4 многоаспектных слова;
89. Оценка интенсивности боли
Опросник боли Мак-Гилла90. Оценка интенсивности боли
ГОСТ Р 52623.3 – 2015регламентирует технологию
оценки интенсивности боли
Код технологии А 14.31.014
91. Принципы и основные подходы к фармакотерапии болевого синдрома
Лечениехронической
боли
в
РФ
проводится в соответствии с письмом от
26 февраля 2015 года N 17-7/10/1-797
[О
направлении
методических
рекомендаций
"Фармакотерапия
хронического
болевого
синдрома
у
взрослых
пациентов
при
оказании
паллиативной медицинской помощи в
стационарных
и
амбулаторнополиклинических условиях"].
Лекарственная
терапия
опиоидными
препаратами является основным методом
лечения боли в онкологии.
92. Принципы фармакотерапии болевого синдрома
1. "через рот" - означает, что следуетисключить
все
инъекционные
формы
анальгетиков,
проводить
терапию
с
использованием
неинвазивных
лекарственных форм (таблетки, капсулы,
сиропы, трансдермальные терапевтические
системы, ректальные формы препаратов и
пр.);
2. "по часам" - анальгетики следует
назначать
регулярно
по
схеме,
в
соответствии с длительностью эффекта
препарата, не дожидаясь развития сильной
боли, исключая возможность "прорывов"
боли;
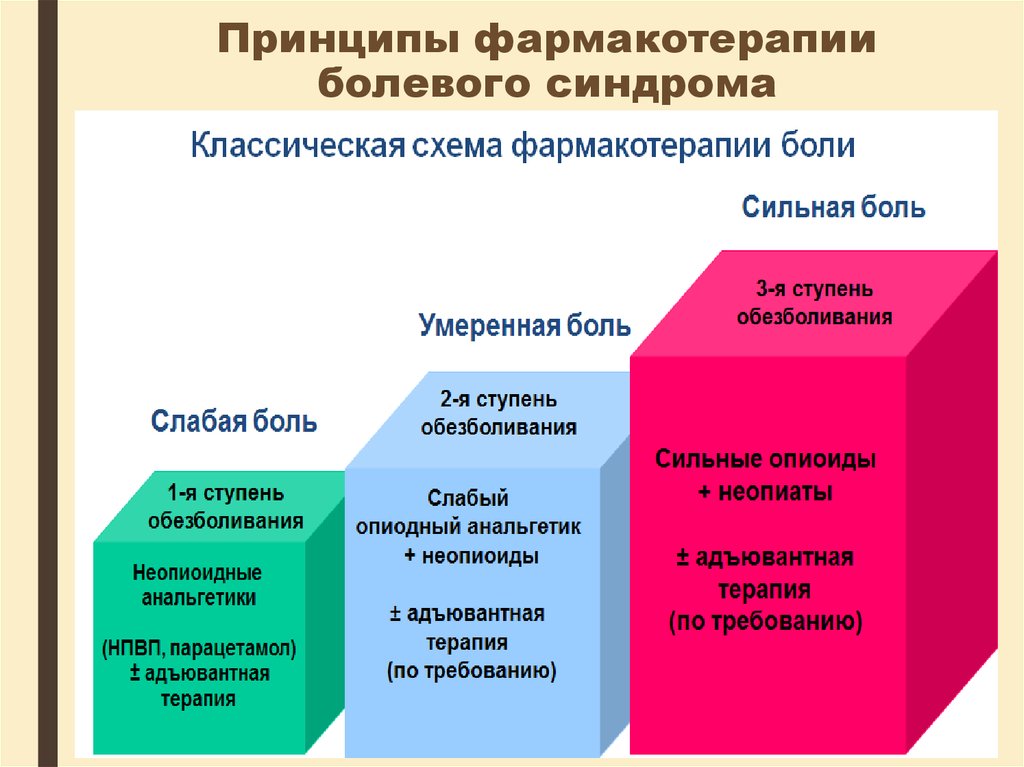
93. Принципы фармакотерапии болевого синдрома
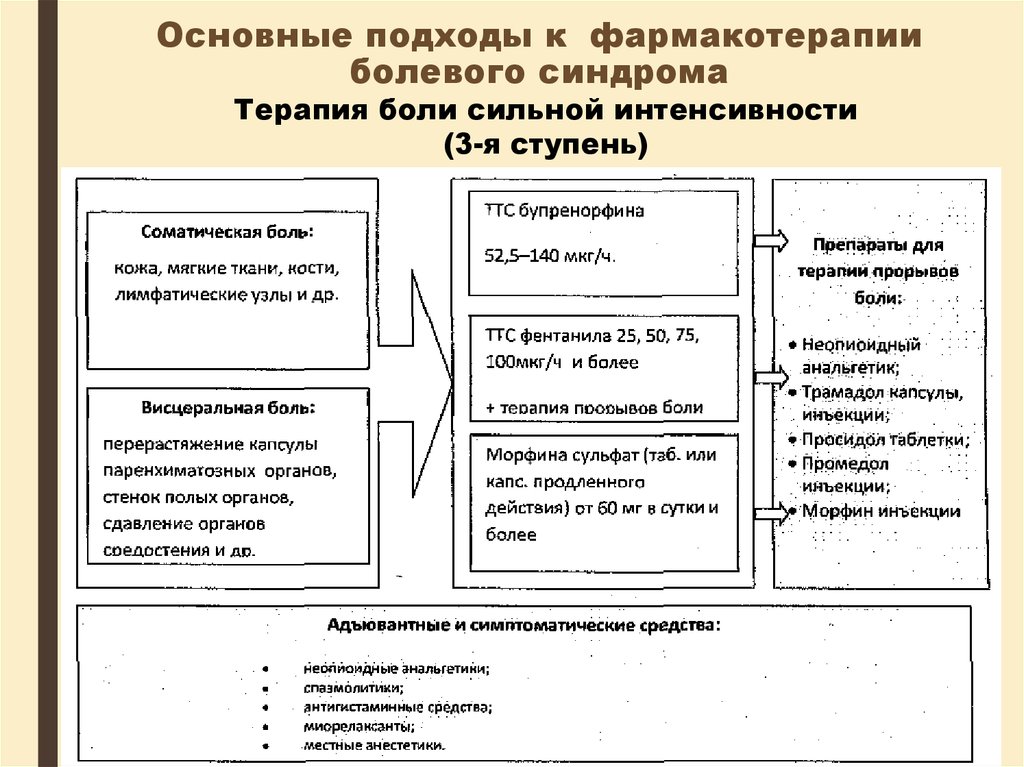
3. "по восходящей" - подбор препаратов дляобезболивания
осуществляется
от
неопиоидных анальгетиков при слабой
боли, "мягкими опиоидами" при умеренной
боли
и
сильными
опиоидными
анальгетиками при сильной боли;
4. "индивидуальный подход" - предполагает
необходимость "индивидуального" подбора
анальгетика и основан на селективном
выборе
наиболее
эффективного
анальгетика в нужной дозе с наименьшими
побочными
эффектами
для
каждого
конкретного
пациента
с
учетом
особенностей его физического состояния;
94. Принципы фармакотерапии болевого синдрома
5. "с вниманием к деталям" - предполагаетучет особенностей и деталей каждого
пациента,
безусловно,
назначение
ко-анальгетиков (адъювантных средств), по
мере возникновения необходимости в них,
проведение мониторинга за больными.
Адъювантные препараты (ко-анальгетики) - эти
препараты не разрабатывались как собственно
анальгетики, тем не менее, они могут помочь при
некоторых видах боли наряду со стандартными
анальгетиками. Их прием можно начинать на любой
ступени лестницы обезболивания (кортикостероиды,
антидепрессанты, противосудорожные др.)
95. Принципы фармакотерапии болевого синдрома
96. Принципы фармакотерапии болевого синдрома
Лекарственные препараты, применяемыедля купирования хронической боли
97. Основные подходы к фармакотерапии болевого синдрома
Терапия боли слабой интенсивности(1-я ступень)
98. Основные подходы к фармакотерапии болевого синдрома
Терапия боли умеренной интенсивности(2-я ступень)
99. Основные подходы к фармакотерапии болевого синдрома
Терапия боли сильной интенсивности(3-я ступень)
100. Принципы и основные подходы к фармакотерапии болевого синдрома.
Длядостижения
лучшего
результата
контроля
боли
параллельно
могут
применяться
и
другие
виды
терапии,
которые
способны
уменьшить
онкологическую боль:
- противоопухолевая
лекарственная
терапия;
- лучевая
терапия
и
др.
нефармакологические
виды
противоопухолевой терапии;
- регионарные
методы
обезболивания
(эпидуральное,
спинальное
введение
анальгетиков) и др.;
101. Порядок назначения и выписывания наркотических и психотропных препаратов
Наркотические средства и психотропныевещества
(НС
и
ПВ),
являющиеся
лекарственными
препаратами,
назначаются и выписываются пациентам в
соответствии
с
действующим
законодательством.
Данная сфера деятельности медицинских
организаций
подлежит
тщательному
контролю
со
стороны
органов
государственной
власти
и
детальной
регламентации со стороны законодателя
102. Порядок назначения и выписывания наркотических и психотропных препаратов
Назначениеи
выписывание
лекарственных препаратов (далее — ЛП)
осуществляется
в
порядке,
установленном Приказом Минздрава
России от 20.12.2012 № 1175н (ред. от
30.06.2015) «Об утверждении порядка
назначения
и
выписывания
лекарственных препаратов, а также
форм
рецептурных
бланков
на
лекарственные
препараты,
порядка
оформления указанных бланков, их
учета и хранения».




















































































 Медицина
Медицина








