Похожие презентации:
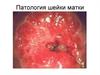
Патология шейки матки
1. ПАТОЛОГИЯ ШЕЙКИ МАТКИ
Студентка 3 группы 6 курсамедицинского ф-та № 1
Кирпиченко Владислава Андреевна
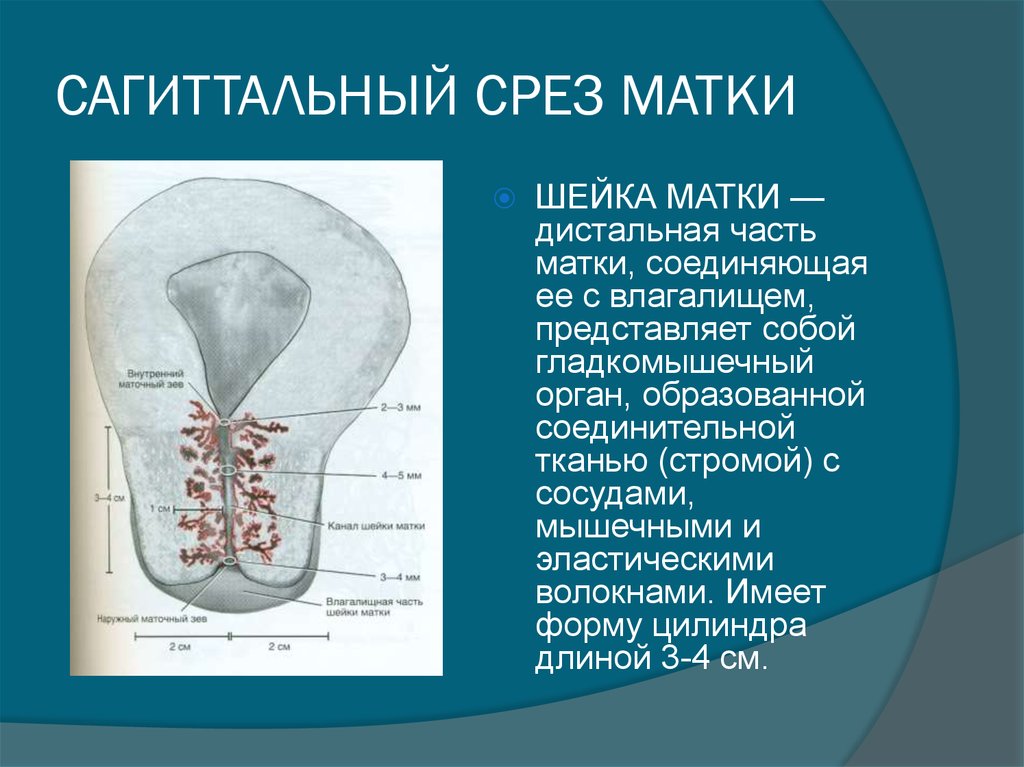
2. САГИТТАЛЬНЫЙ СРЕЗ МАТКИ
ШЕЙКА МАТКИ —дистальная часть
матки, соединяющая
ее с влагалищем,
представляет собой
гладкомышечный
орган, образованной
соединительной
тканью (стромой) с
сосудами,
мышечными и
эластическими
волокнами. Имеет
форму цилиндра
длиной 3-4 см.
3. ЭКЗОЦЕРВИКС — влагалищная часть шейки матки, состоящая из стромы, покрытой многослойным плоским эпителием. Строма —
коллагеновые + эластические волокна + мышечная ткань (15%)+ клеточные элементы (фибробласты, гистиоциты, лимфоциты,
кровеносные и лимфатические сосуды)
ЭНДОЦЕРВИКС (ЦЕРВИКАЛЬНЫЙ КАНАЛ) — веретенообразной формы
складчатой структуры с криптами глубиной 4 мм (цервикальные железы).
Канал выстлан цилиндрическим эпителием. На базальной мембране под
цилиндрическим эпителием располагаются --РЕЗЕРВНЫЕ КЛЕТКИ (СТВОЛОВЫЕ) обеспечивающие физиологический
процесс регенерации. Дифференцировка возможна как в сторону
цилиндрического, так плоского эпителия.
4. ТИПЫ ЭПИТЕЛИЯ
МНОГОСЛОЙНЫЙ ПЛОСКИЙ ЭПИТЕЛИЙ (МПЭ) - состоит изчетырех слоев клеток:
базальный (резервный) с одним рядом овальных клеток с
крупными овальными ядрами;
парабазальный с 2-3 рядами полигональных клеток с
крупными полигональными ядрами, с высокой митотической
активностью;
промежуточный с крупными полигональными клетками с
небольшими ядрами, с высоким содержанием гликогена;
поверхностный с ячеистой структурой с немногочисленными
ядрами с обильной цитоплазмой, высоким содержанием
кератина
МПЭ тонко реагирует на гормональные воздействия.
5. ЦИЛИНДРИЧЕСКИЙ ЭПИТЕЛИЙ (ЦЭ) — однослойный, с высокими цилиндрическими клетками, базальнорасположенными ядрами с вакуолями
продуцирующими слизь — секретпредставляет собой кислый и нейтральный
муцин.
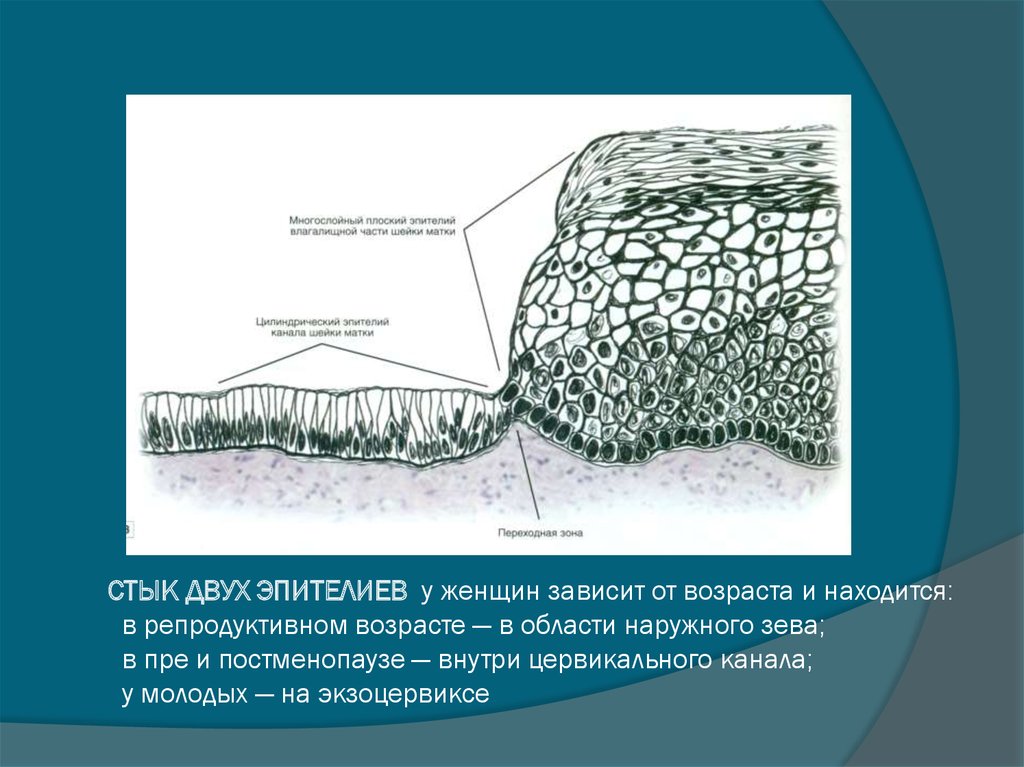
6. СТЫК ДВУХ ЭПИТЕЛИЕВ у женщин зависит от возраста и находится: в репродуктивном возрасте — в области наружного зева; в пре и
постменопаузе — внутри цервикального канала;у молодых — на экзоцервиксе
7. Факторы риска возникновения патологических процессов на шейке матки
1. Наследственный фактор (риск в 1,6 раза выше, чем в общейпопуляции).
2. Особенности сексуальной функции (раннее начало половой
жизни, наличие большого числа половых партнеров).
3. Инфекционные заболевания нижнего отдела генитального
тракта (ВПЧ 16,18, 31, 33, 35 , 39 и др. - канцерогены; ВПГ-2;
ЦМВ, хламидиоз, трихомониаз)
4. Травмы шейки матки (роды, аборты, ВМК, диагностические
манипуляции).
5. Гормональные нарушения (повышение гонадотропной функции,
нарушение в метаболизме эстрогенов с преобладанием
эстрадиола, увеличение 17-кетостероидов).
6. Табакокурение.
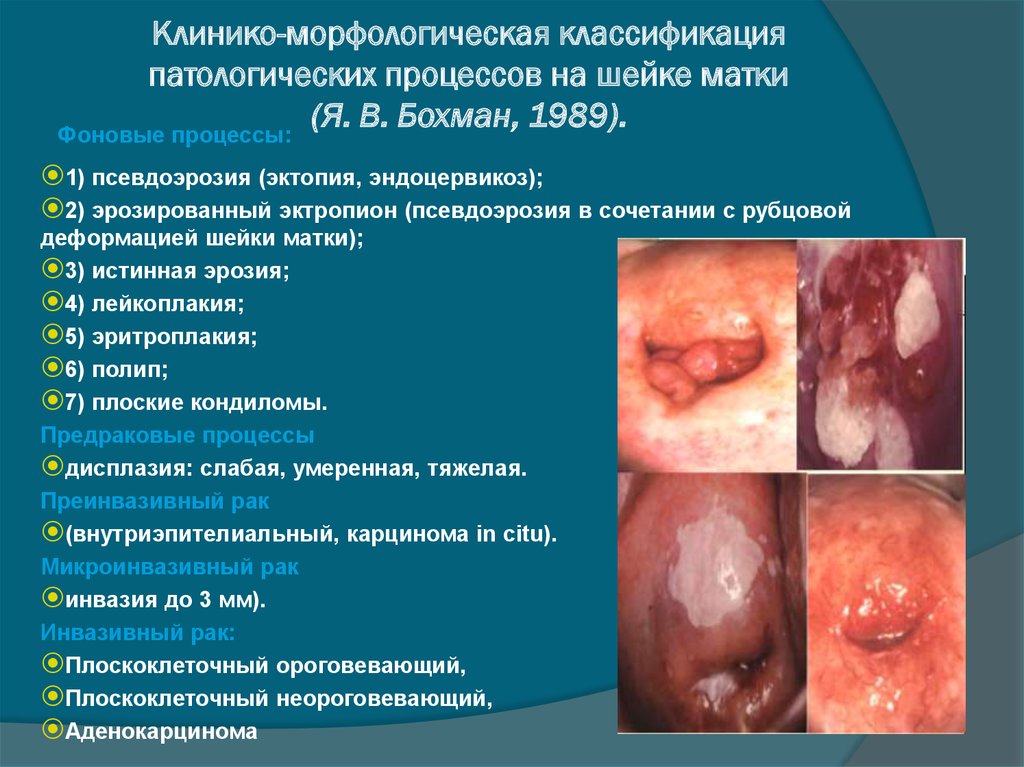
8. Клинико-морфологическая классификация патологических процессов на шейке матки (Я. В. Бохман, 1989).
Фоновые процессы:1) псевдоэрозия (эктопия, эндоцервикоз);
2) эрозированный эктропион (псевдоэрозия в сочетании с рубцовой
деформацией шейки матки);
3) истинная эрозия;
4) лейкоплакия;
5) эритроплакия;
6) полип;
7) плоские кондиломы.
Предраковые процессы
дисплазия: слабая, умеренная, тяжелая.
Преинвазивный рак
(внутриэпителиальный, карцинома in citu).
Микроинвазивный рак
инвазия до 3 мм).
Инвазивный рак:
Плоскоклеточный ороговевающий,
Плоскоклеточный неороговевающий,
Аденокарцинома
9. Эктопия ЭКТОПИЯ — расположение ЦЭ на эктоцервиксе, это состояние физиологическое, которое не является патологией и не вносится
вперечень заболеваний МКБ-10.
Физиологическая эктопия ШМ является вариантом нормы для девушекподростков и молодых женщин в возрасте до 23 лет. При выявлении
эктопии в этом возрасте пациенткам рекомендуется регулярное
наблюдение – осмотр гинеколога раз в 6-12 мес. с контролем
результатов цитологического исследования. Именно зона трансформации
наиболее часто подвергается малигнизации, поэтому выявление эктопии
в возрасте старше 23-25 лет требует тщательного обследования и
обязательного лечения. Риск малигнизации существенно возрастает с
возрастом, особенно при наличии сопутствующих гинекологических
патологий.
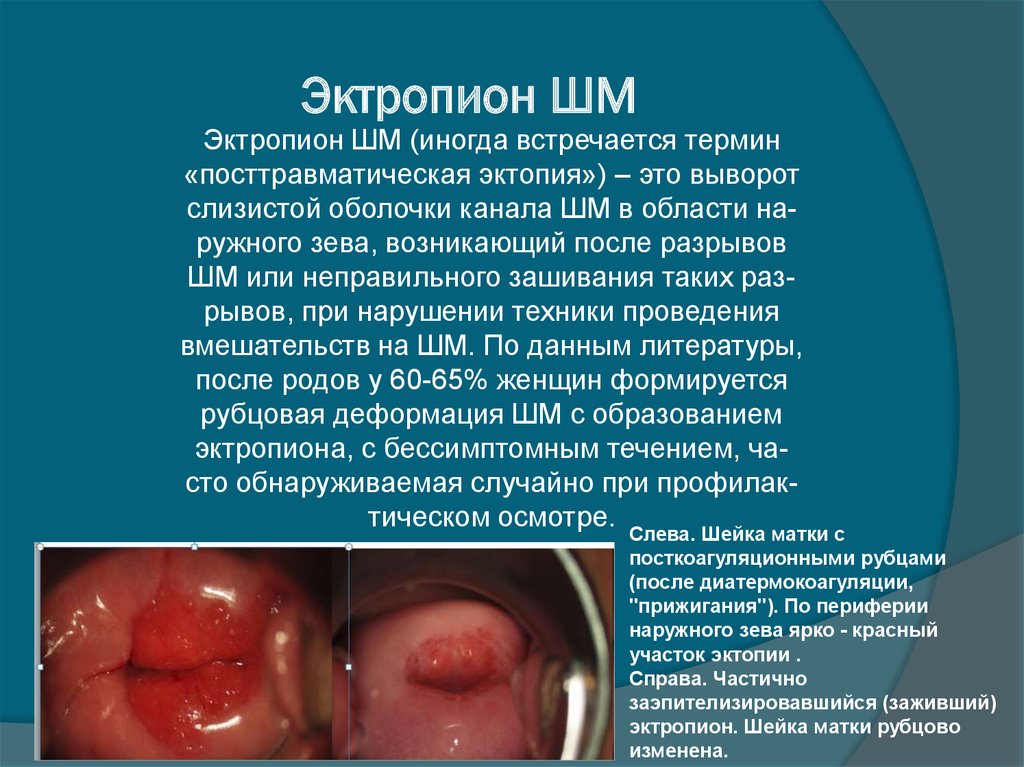
10. Эктропион ШМ
Эктропион ШМ (иногда встречается термин«посттравматическая эктопия») – это выворот
слизистой оболочки канала ШМ в области наружного зева, возникающий после разрывов
ШМ или неправильного зашивания таких разрывов, при нарушении техники проведения
вмешательств на ШМ. По данным литературы,
после родов у 60-65% женщин формируется
рубцовая деформация ШМ с образованием
эктропиона, с бессимптомным течением, часто обнаруживаемая случайно при профилактическом осмотре.
Слева. Шейка матки с
посткоагуляционными рубцами
(после диатермокоагуляции,
"прижигания"). По периферии
наружного зева ярко - красный
участок эктопии .
Справа. Частично
заэпителизировавшийся (заживший)
эктропион. Шейка матки рубцово
изменена.
11. Истинная эрозия ШМ
Истинная эрозия ШМ представляет собойлишенный эпителия участок, возникающий
в результате травмы или воспалительных
процессов (эндоцервицит). В норме истинная эрозия относится к непродолжительным
транзиторным процессам, существуя в течение 1-2 нед. и переходя в псевдоэрозию. При
кольпоскопии видны признаки воспаления
соединительной ткани (гиперемия, отечность,
мелкоклеточные инфильтраты, фибриновые
сгустки, при сопутствующем эндоцервиците –
выделения из цервикального канала). Эрозии,
как правило, обнаруживаются случайно при
профилактическом осмотре.
12. Лейкоплакия ШМ Лейкоплакия ШМ – это ороговение (паракератоз) поверхностных слоев эпителия ШМ. Часто располагается в зоне
трансформации,при осмотре с помощью влагалищных зеркал
выявляется участок на поверхности матки белесого цвета. При кольпоскопическом исследовании обнаруживается шероховатая, складчатая или чешуйчатая поверхность ороговевших
слоев, цитологически определяются в большом количестве безъядерные клетки плоского
эпителия. При морфологическом исследовании обнаруживают периваскулярные и субэпителиальные инфильтраты, представленные
гистиоцитами и плазматическими клетками.
13. Полипы ШМ Полипы ШМ представляют собой эпите- лиальные разрастания слизистой оболочки канала ШМ неправильной формы как одиноч-
Полипы ШМПолипы ШМ представляют собой эпителиальные разрастания слизистой оболочки
канала ШМ неправильной формы как одиночные, так и множественные. Полип по своей
структуре – это образование округлой формы
с гладкой поверхностью, имеющее центральную соединительнотканную ножку с питающим сосудом, покрытую цилиндрическим
эпителием (вследствие просвечивания ниже
лежащих сосудов приобретает розовую окраску), образующим также железистые или железисто-фиброзные структуры, расположенные в толще полипа. При выпячивании полипа
из цервикального канала происходит эпидермизация его части многослойным плоским
эпителием (в этом случае полип приобретает
беловатую окраску). Причиной образования
полипов являются гормональные нарушения
и воспалительные заболевания женских половых органов. Полипы могут проявляться
метро- и меноррагией, кровянистыми выделениями во время полового акта, усилением
слизистых выделений из влагалища.
14. Кондиломы ШМ Кондиломы ШМ – это доброкачественные разрастания многослойного плоского эпите- лия с явлениями ороговения.
Кондиломы ШМКондиломы ШМ – это доброкачественные
разрастания многослойного плоского эпителия с явлениями ороговения. Являются следствием инфицирования пациентки вирусом
папилломы человека (Human papilloma virus,
HРV). Остроконечные кондиломы – папилломатозные разрастания, представленные отдельными прозрачными сосочками, образующими
розетки, часто характеризующиеся экзофитным ростом, с остроконечными выростами
многослойного плоского эпителия, часто с зазубринками в апикальной части или ворсинчатыми разрастаниями. Могут локализоваться
также на фоне цилиндрического эпителия незаконченной зоны трансформации (неполной
эпидермизации) и имеют выросты, напоминающие пальмовидную складчатость. Плоские
кондиломы характеризуются отсутствием
экзофитного роста и располагаются на ШМ,
не возвышаясь или слегка возвышаясь над поверхностью эпителия.
15. ПРЕДРАКОВЫЕ СОСТОЯНИЯ ШЕЙКИ МАТКИ — ДИСПЛАЗИИ ДИСПЛАЗИЯ — морфологическое понятие, клинически выражающееся АТИПИЧЕСКОЙ
ПЛОСКОКЛЕТОЧНОЙ МЕТАПЛАЗИЕЙ поддействием ВПЧ (90%) и других кофакторов
(10%).
16. Цервикальная интраэпителиальная не- оплазия (CIN) По классификации ВОЗ (1982) различают три степени CIN: легкая степень
Цервикальная интраэпителиальная неоплазия (CIN)По классификации ВОЗ (1982) различают три
степени CIN:
легкая степень (атипические клетки в нижней трети эпителия)
средняя степень (атипические клетки в двух третях эпителия)
тяжелая степень (атипические клетки по всей толщине МПЭ).
Экспансия атипических клеток за пределы базальной мембраны называют
инвазивным раком (CANCER).
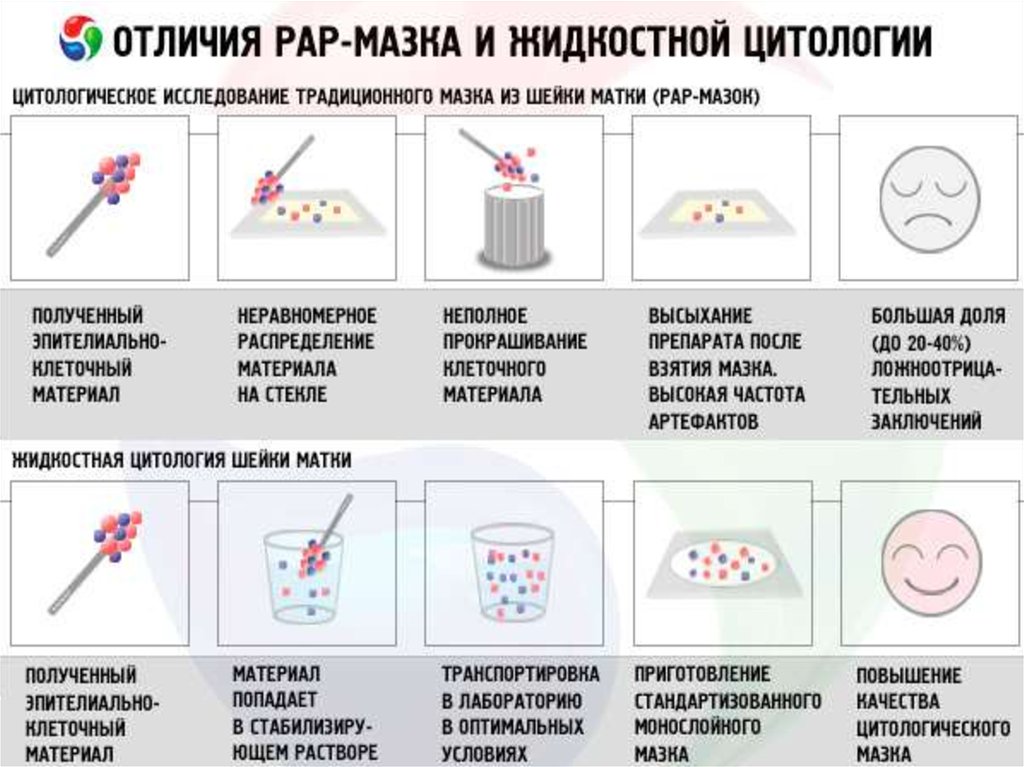
17. ОСНОВНЫЕ МЕТОДЫ ДИАГНОСТИКИ
ЦИТОЛОГИЧЕСКИЙ МЕТОД — PAP-TEST. + ЖИДКОСТНАЯЦИТОЛОГИЯ;
ГИСТОЛОГИЧЕСКИЙ МЕТОД ДИАГНОСТИКИ;
КЛИНИКО-ВИЗУАЛЬНЫЙ;
МОЛЕКУЛЯРНО-БИОЛОГИЧЕСКИЕ МЕТОДЫ ИССЛЕДОВАНИЯ:
ВПЧ-тесты;
ПЦР-тесты;
молекуляные маркеры пролиферации и озлокачествления
ОПТИКО-ЭЛЕКТРИЧЕСКАЯ ДИАГНОСТИКА — ТРУСКРИН
(TruScreen)
КОЛЬПОСКОПИЯ
18. ГИСТОЛОГИЧЕСКИЙ МЕТОД ДИАГНОСТИКИ
«ЗОЛОТОЙ СТАНДАРТ» патологии шейкиматки.
Материал для исследования получают
путем:
прицельной биопсии;
эндоцервикального кюретажа;
эксцизии;
ампутации шейки матки;
объемных операций.
19.
ВЫСКАБЛИВАНИЕЦЕРВИКАЛЬНОГО КАНАЛА
ПРИЦЕЛЬНАЯ ПЕТЛЕВАЯ
БИОПСИЯ
20.
Нормальный МПЭ является:негативным по отношению к уксусной кислоте;
позитивным по отношению к раствору Люголя;
Патологический МПЭ является:
ацидофильным;
йод-негативным;
Цилиндрический нормальный эпителий является:
негативным по отношению к уксусной кислоте;
йод-негативным.
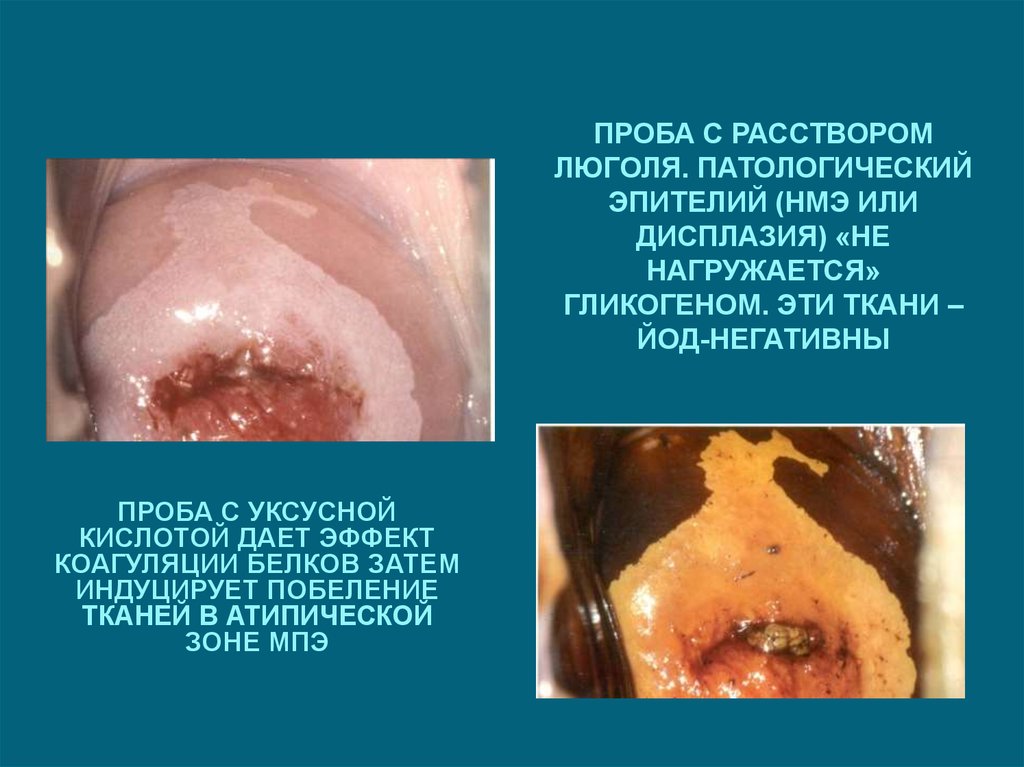
21.
ПРОБА С РАССТВОРОМЛЮГОЛЯ. ПАТОЛОГИЧЕСКИЙ
ЭПИТЕЛИЙ (НМЭ ИЛИ
ДИСПЛАЗИЯ) «НЕ
НАГРУЖАЕТСЯ»
ГЛИКОГЕНОМ. ЭТИ ТКАНИ –
ЙОД-НЕГАТИВНЫ
ПРОБА С УКСУСНОЙ
КИСЛОТОЙ ДАЕТ ЭФФЕКТ
КОАГУЛЯЦИИ БЕЛКОВ ЗАТЕМ
ИНДУЦИРУЕТ ПОБЕЛЕНИЕ
ТКАНЕЙ В АТИПИЧЕСКОЙ
ЗОНЕ МПЭ
22. МОЛЕКУЛЯРНО-БИОЛОГИЧЕСКИЕ МЕТОДЫ ДИАГНОСТИКИ
ВПЧ-тесты — чувствительность (88 — 100%)значительно превышает чувствительность
цитологического исследования (68 — 86%).
Чувствительность и прогностическая значимость
отрицательного теста на ВПЧ с отрицательным
результатом цитологического теста приближается
к 100%.
ПЦР-тесты — позволяет определить типы ВПЧ;
ПЦР в реальном времени — концентрацию ДНК
ВПЧ.
23. КОЛЬПОСКОПИЯ
Цель кольпоскопии:сделать картографию цервикальных
поражений;
указать место биопсии;
опредилить методику лечения, чтобы
она была эффективной и сохраняла
достаточную цервикальную массу
24.
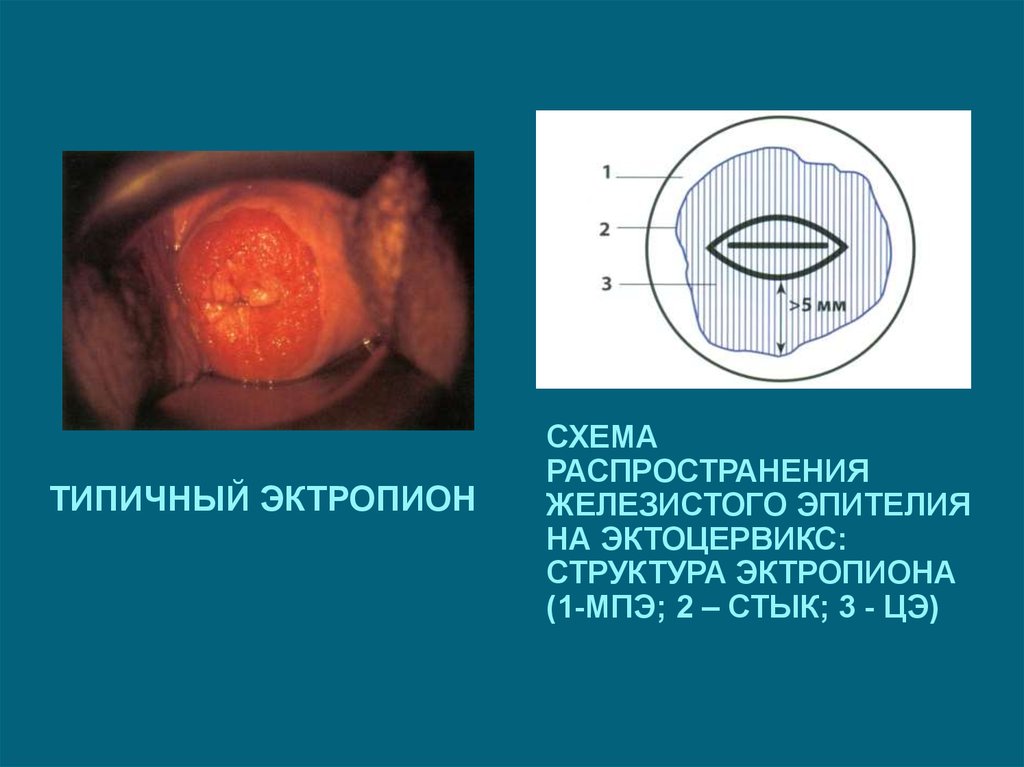
ТИПИЧНЫЙ ЭКТРОПИОНСХЕМА
РАСПРОСТРАНЕНИЯ
ЖЕЛЕЗИСТОГО ЭПИТЕЛИЯ
НА ЭКТОЦЕРВИКС:
СТРУКТУРА ЭКТРОПИОНА
(1-МПЭ; 2 – СТЫК; 3 - ЦЭ)
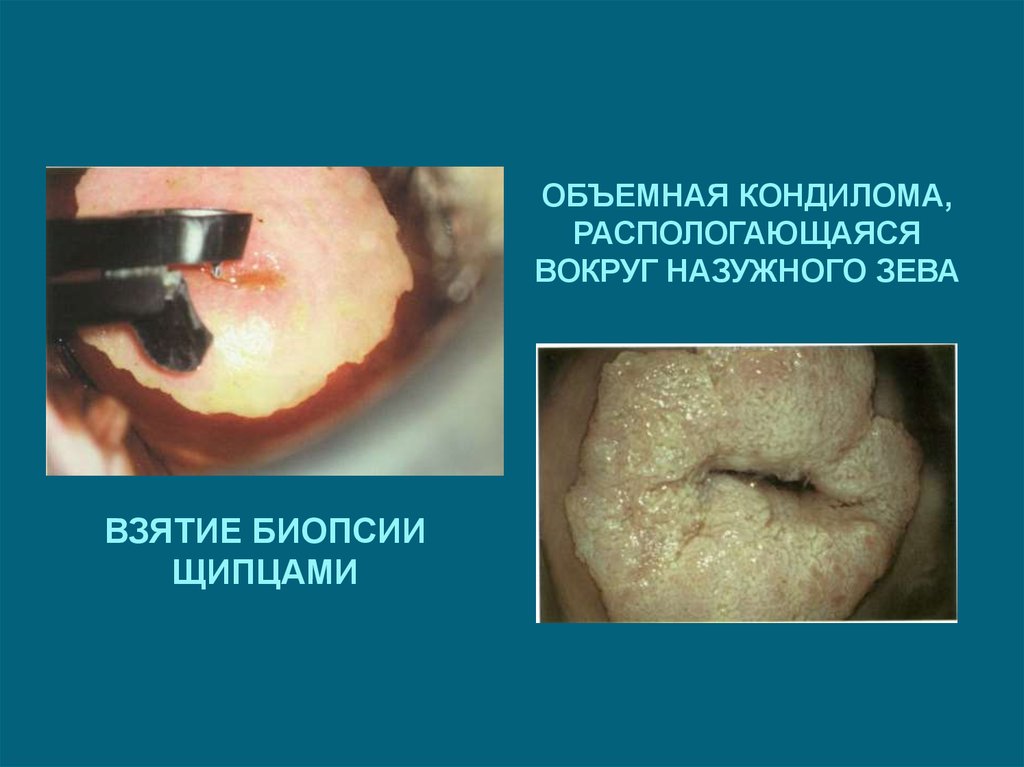
25.
ОБЪЕМНАЯ КОНДИЛОМА,РАСПОЛОГАЮЩАЯСЯ
ВОКРУГ НАЗУЖНОГО ЗЕВА
ВЗЯТИЕ БИОПСИИ
ЩИПЦАМИ
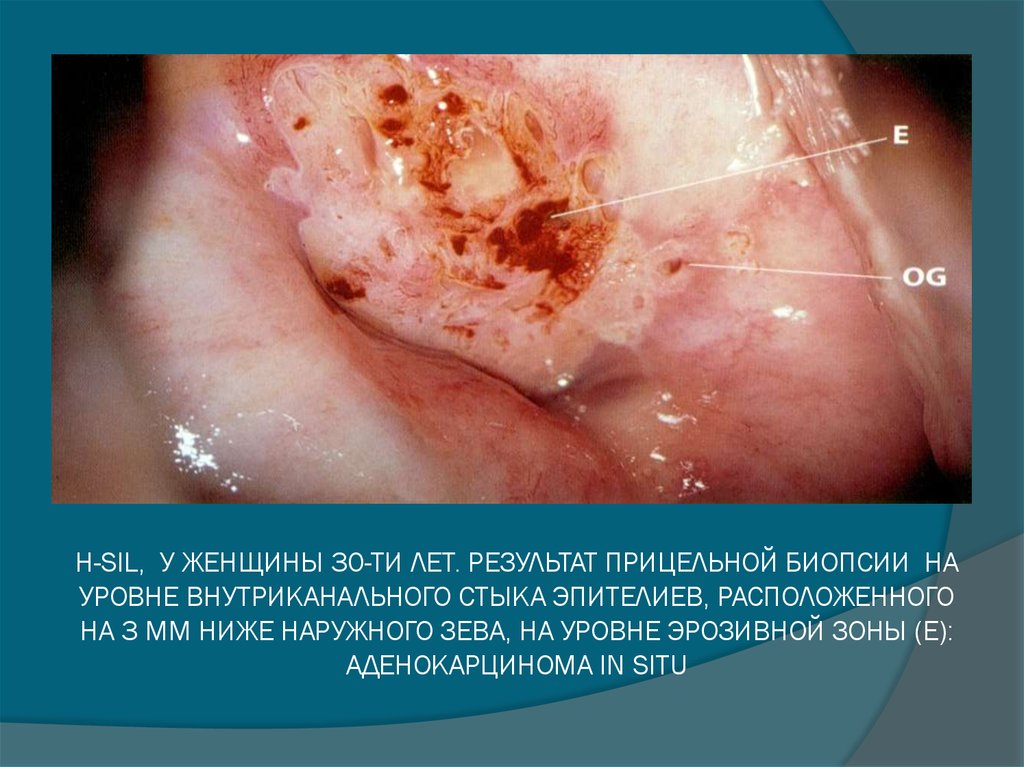
26. H-SIL, У ЖЕНЩИНЫ 30-ТИ ЛЕТ. РЕЗУЛЬТАТ ПРИЦЕЛЬНОЙ БИОПСИИ НА УРОВНЕ ВНУТРИКАНАЛЬНОГО СТЫКА ЭПИТЕЛИЕВ, РАСПОЛОЖЕННОГО НА 3 ММ
НИЖЕ НАРУЖНОГО ЗЕВА, НА УРОВНЕ ЭРОЗИВНОЙ ЗОНЫ (Е):АДЕНОКАРЦИНОМА IN SITU
27.
Лечение доброкачественных заболеваний шейки матки во времябеременности не проводится, так как любые воздействия в этот период
могут привести к выкидышу. Поэтому при выявлении по данным
цитологии и кольпоскопии CIN I-II пациентку можно не наблюдать.
Контрольные пап-тест и КС осуществляются через 3-4 месяца после
родов.
В то же время, не стоит забывать, что у 1 на 100 беременных
встречается предрак шейки матки, а у 1 на 2-3 тысячи - рак шейки
матки, что кардинально меняет тактику ведения пациентки.
При обнаружении CIN тяжелой степени (III) показана консультация
онколога. Пап-тест и КС выполняются в этом случае 1 раз в 3 месяца, а
затем через 3 - 4 месяца после родов. При CIN III донашивание
беременности возможно, что не ухудшает прогноза заболевания.
Лечение откладывается на послеродовый период.
Тактика ведения беременных с ранними формами рака шейки матки
подлежит коллегиальному обсуждению с онкологом. Решение о
дальнейшем сохранении беременности принимает пациентка в
условиях информированного согласия.
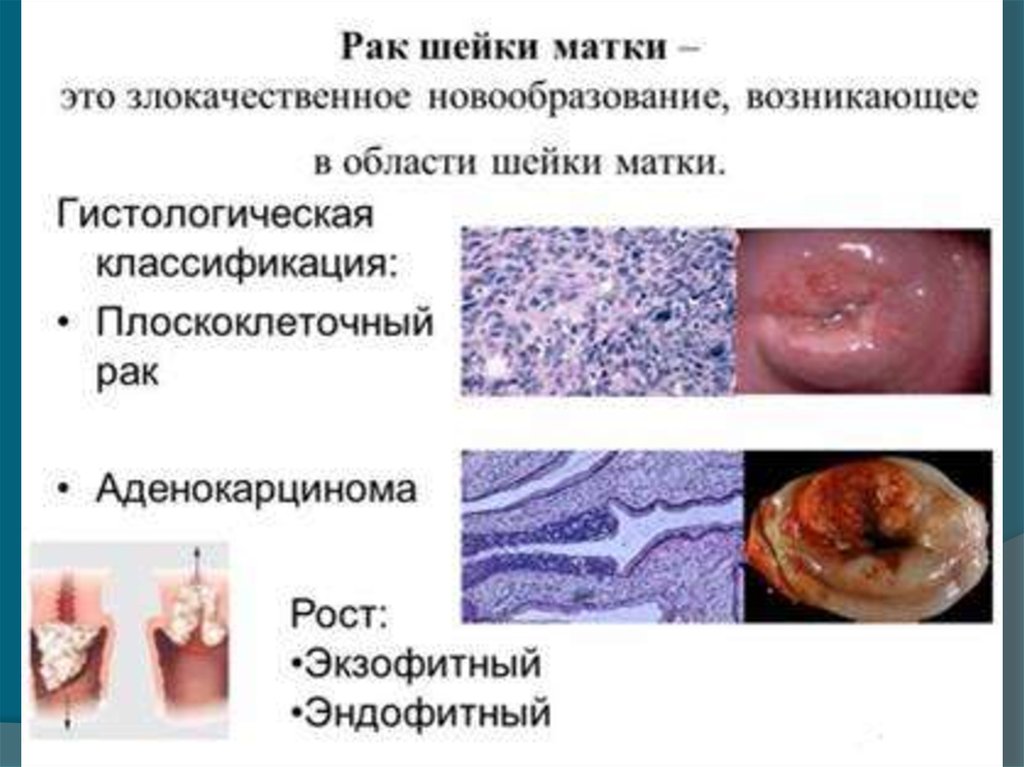
28. РАК ШЕЙКИ МАТКИ
29. Классификация рака шейки матки
Стадия0 - Преинвазивный рак (carcinoma in situ)
Iа - Опухоль ограничена шейкой матки и инвазией в строму не
более 3 мм (диаметр опухоли не должен превышать 1 см) —
микроинвазивный рак
Iб - Опухоль ограничена шейкой матки с инвазией более 3 мм
IIа - Рак инфильтрирует влагалище, не переходя на его
нижнюю треть, и/или распространяется на тело матки
IIб - Рак инфильтрирует параметрий на одной или обеих
сторонах, не переходя на стенку таза
IIIа - Рак инфильтрирует нижнюю треть влагалища и/или
имеются метастазы в придатках матки, регионарные
метастазы отсутствуют
IIIб - Рак инфильтрирует параметрий на одной или обеих
сторонах до стенки таза, и/или имеются регионарные
метастазы в лимфатических узлах таза, и/или определяются
гидронефроз и нефункционнируюшая почка, обусловленные
стенозом мочеточника
Ivа - Рак прорастает мочевой пузырь и/или прямую кишку
Ivб - Определяются отдаленные метастазы за пределами таза
30.
Во время беременности встречается:экзофитный вариант (в 53,6%)
эндофитный (25,7%)
смешанный рост опухоли (20,7%).
По гистологическому строению чаще всего диагностируется:
плоскоклеточный ороговевающий рак —
52,7%,
затем плоскоклеточный неороговевающий
— 31%,
плоскоклеточный рак без
дифференцировки — 7,3%,
аденокарцинома — 3,6%.
31. СИМТОМЫ
Основными симптомами рака шейки матки во времябеременности являются:
Влагалищные кровотечения (68%) (контактные, при
физическом напряжении); которые чаще всего
расцениваются:
-в I триместре как угрожающий выкидыш
-во II и III триместрах - как предлежание или
преждевременная отслойка плаценты
-после родов — осложнение послеродового периода).
Бели (лейкорея) носят жидкий, водянистый характер
(обсусловлены лимфореей из участка опухоли,подвергшегося
некрозу или распаду) — 10,2%;
Жалобы отсутствуют — 14,5%
Поздние симптомы. Развиваются в результате регионального
метастазирования.
Боли (поясница, крестец, под лоном).
Нарушение функций соседних органов
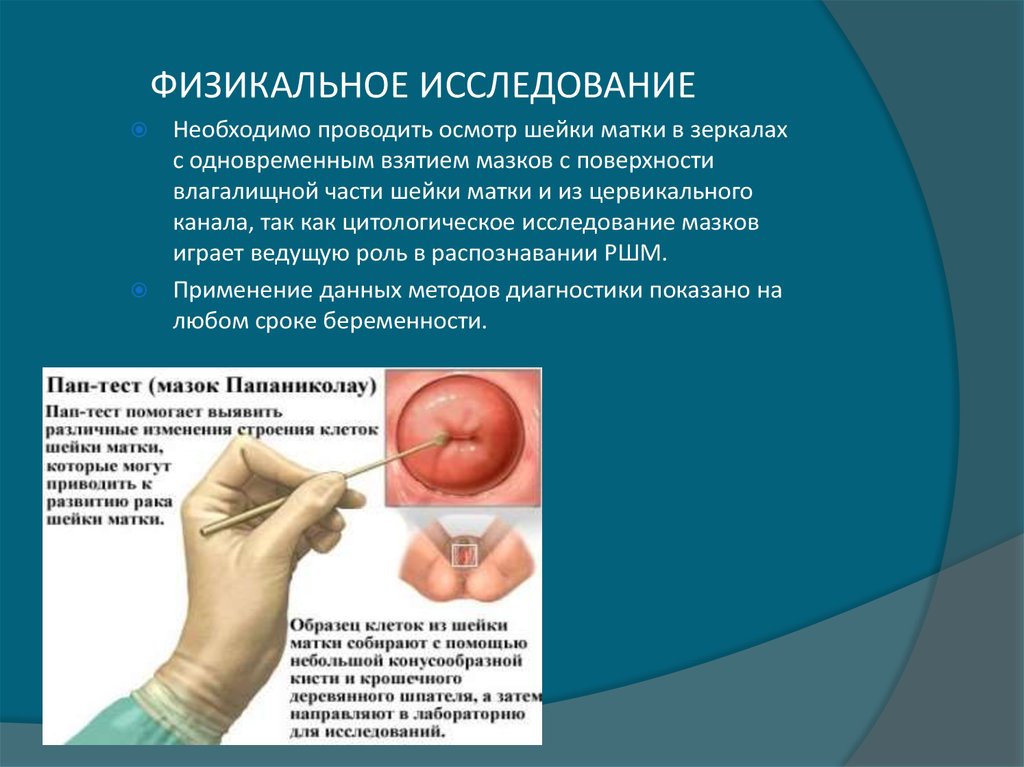
32. ФИЗИКАЛЬНОЕ ИССЛЕДОВАНИЕ
Необходимо проводить осмотр шейки матки в зеркалахс одновременным взятием мазков с поверхности
влагалищной части шейки матки и из цервикального
канала, так как цитологическое исследование мазков
играет ведущую роль в распознавании РШМ.
Применение данных методов диагностики показано на
любом сроке беременности.
33.
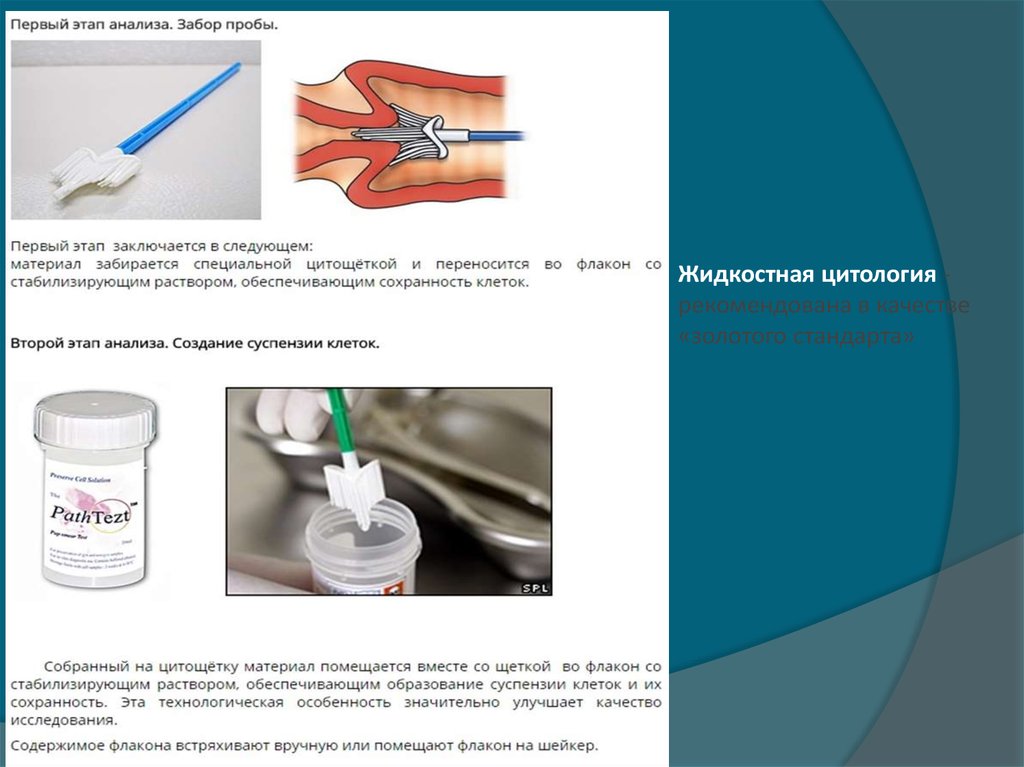
Жидкостная цитология рекомендована в качестве«золотого стандарта»
34.
35. ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
·взятие мазков на онкоцитологию (позволяетобнаружить преклинические формы рака на 0–Iа
стадии, когда шейка не имеет видимых изменений).
·проведение пробы Шиллера, что позволяет
разграничить нормальную (гликогенсодержащую)
слизистую от патологически измененной (не
содержащих гликоген) тканей с целью последующего
проведения биопсии йоднегативных пятен;
·проведение молекулярногенетической диагностики
ВПЧ с использованием Digene–теста, благодаря
которому возможно определить количество единиц
вируса (такие данные терапевтически более
значимы: если мы знаем концентрацию вируса в
организме, то можем прогнозировать развитие
болезни и принимать необходимые терапевтические
меры).
Применение данных методов диагностики показано
на любом сроке беременности.
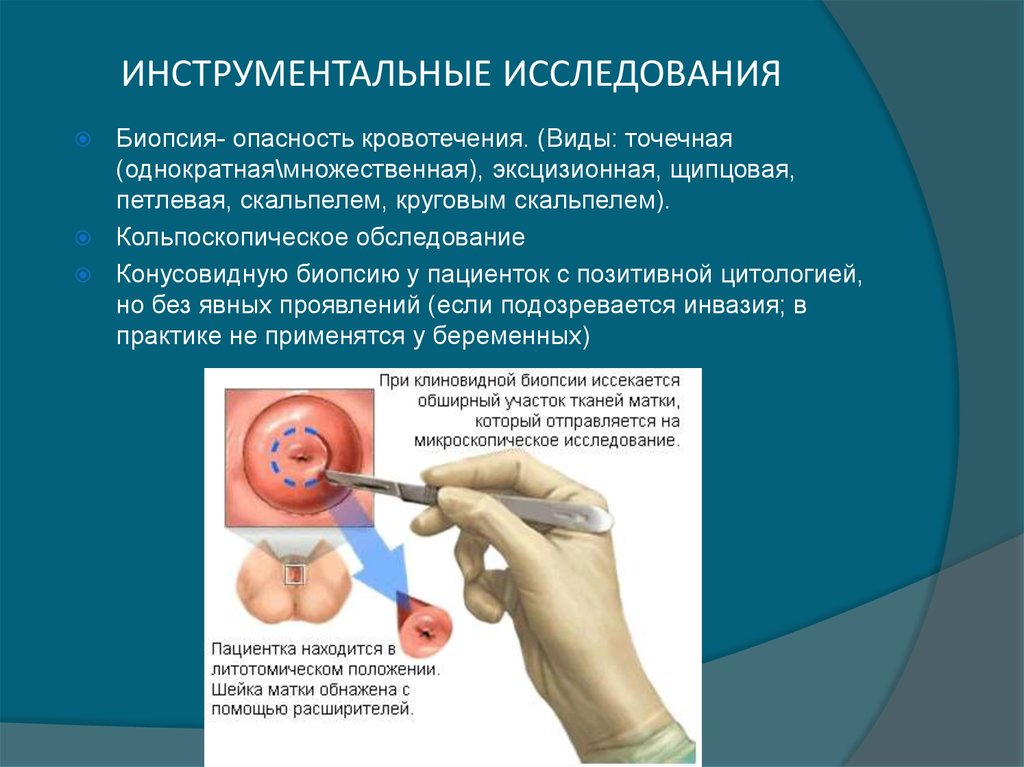
36. ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
Биопсия- опасность кровотечения. (Виды: точечная(однократная\множественная), эксцизионная, щипцовая,
петлевая, скальпелем, круговым скальпелем).
Кольпоскопическое обследование
Конусовидную биопсию у пациенток с позитивной цитологией,
но без явных проявлений (если подозревается инвазия; в
практике не применятся у беременных)
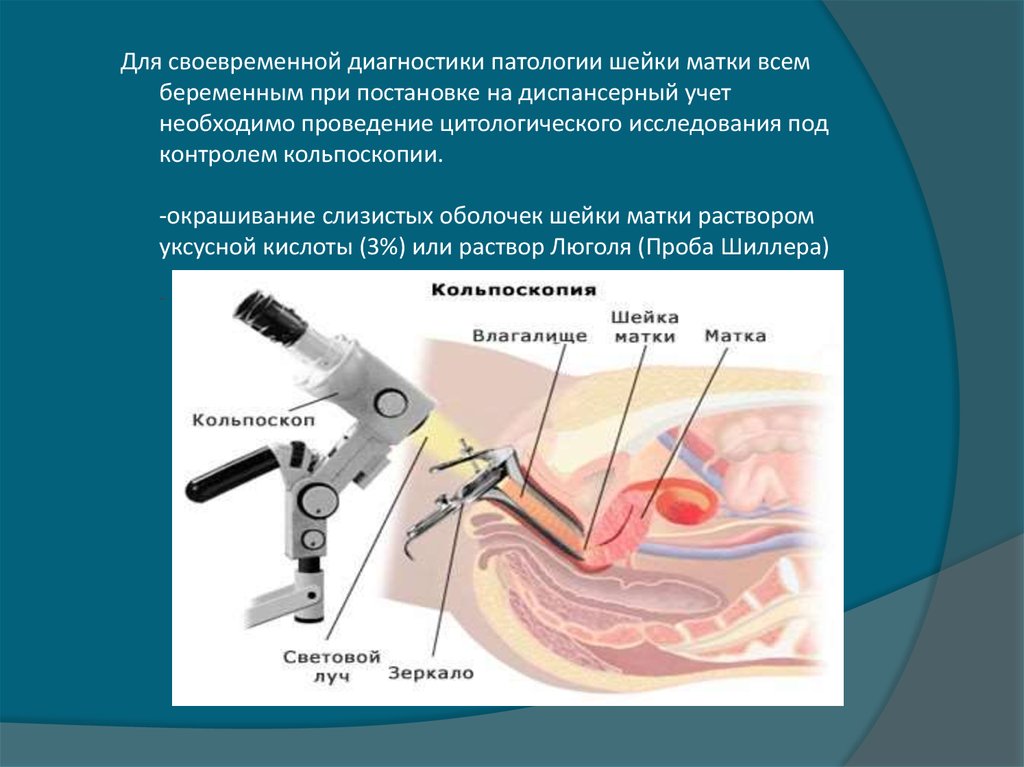
37. Для своевременной диагностики патологии шейки матки всем беременным при постановке на диспансерный учет необходимо проведение
цитологического исследования подконтролем кольпоскопии.
-окрашивание слизистых оболочек шейки матки раствором
уксусной кислоты (3%) или раствор Люголя (Проба Шиллера)
-
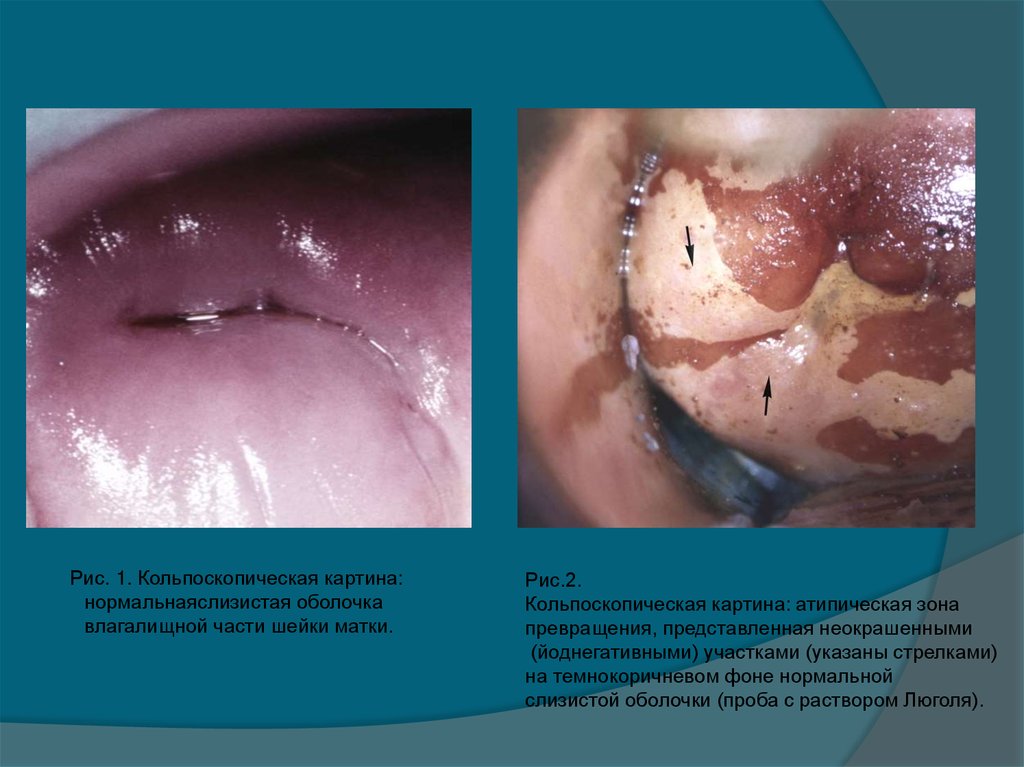
38. Рис.2. Кольпоскопическая картина: атипическая зона превращения, представленная неокрашенными
Рис. 1. Кольпоскопическая картина:нормальнаяслизистая оболочка
влагалищной части шейки матки.
Рис.2.
Кольпоскопическая картина: атипическая зона
превращения, представленная неокрашенными
(йоднегативными) участками (указаны стрелками)
на темнокоричневом фоне нормальной
слизистой оболочки (проба с раствором Люголя).
39. Причины запущенности РШМ:
Причинами запущенности рака шейки матки у беременныхявляются:
отсутствие цитологического
исследования при взятии на
диспансерный учет беременных
при наличии кровянистых выделений из половых путей не
осматривается шейка матки, не берутся мазки на
цитологическое исследование
неправильная трактовка клинических проявлений рака шейки
матки на фоне беременности
боязнь проведения биопсии из эрозированной влагалищной
части шейки матки при беременности
40. Общие принципы лечения ЗН на фоне беременности
Попытка вылечить мать и свести к минимуму токсическоевоздействие на плод
Индивидуализация лечения
УЗИ скрининг пороков развития плода до начала лечения ЗН
ЗН при сроке 34 недель- отсрочка лечения или необходимость
немедленного родоразрешения ???
С целью снижения инфекционных осложнений у матери и
ребенка перерыв между Х\Т и родами 2-3 недели
41. Выбор метода лечения рака шейки матки:
При сочетании с беременностью учитывается:Стадия заболевания
Срок беременности
Решением матери в отношении сохранения беременности.
При этом для планирования тактики лечения решаются
следующие вопросы:
влияние беременности на рак шейки матки
возможна ли отсрочка в лечении рака шейки матки до
момента жизнеспособности плода
влияние вида родовспоможения на опухолевый рост
влияние рака шейки матки на развитие беременности и
плода.
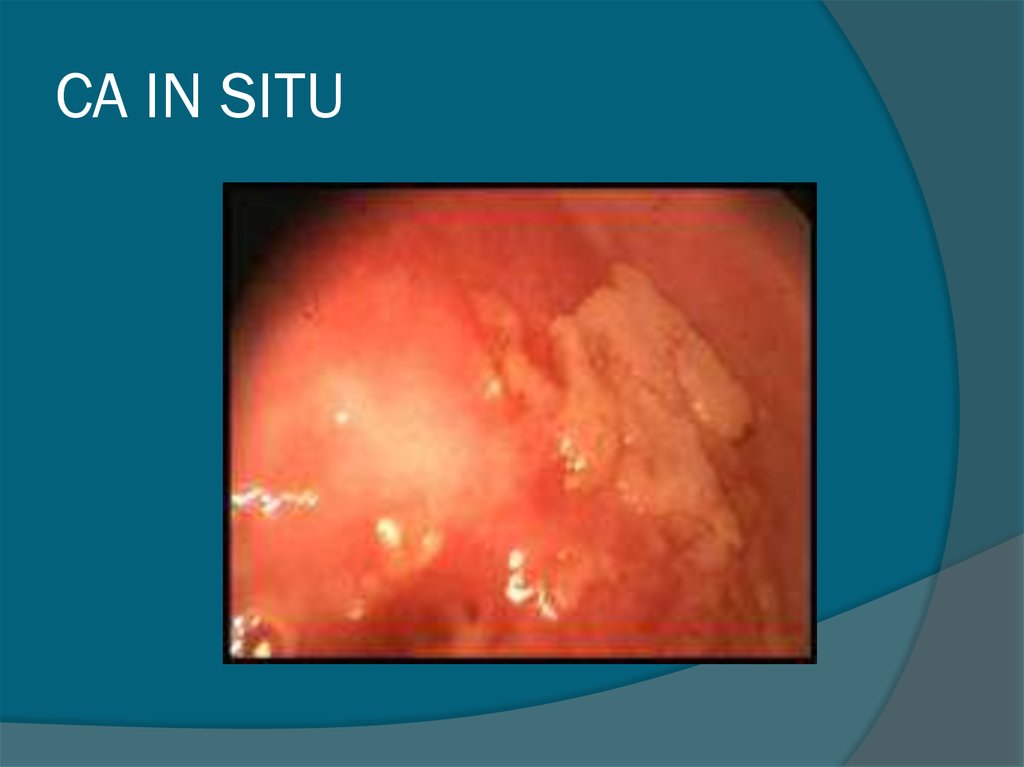
42. CA IN SITU
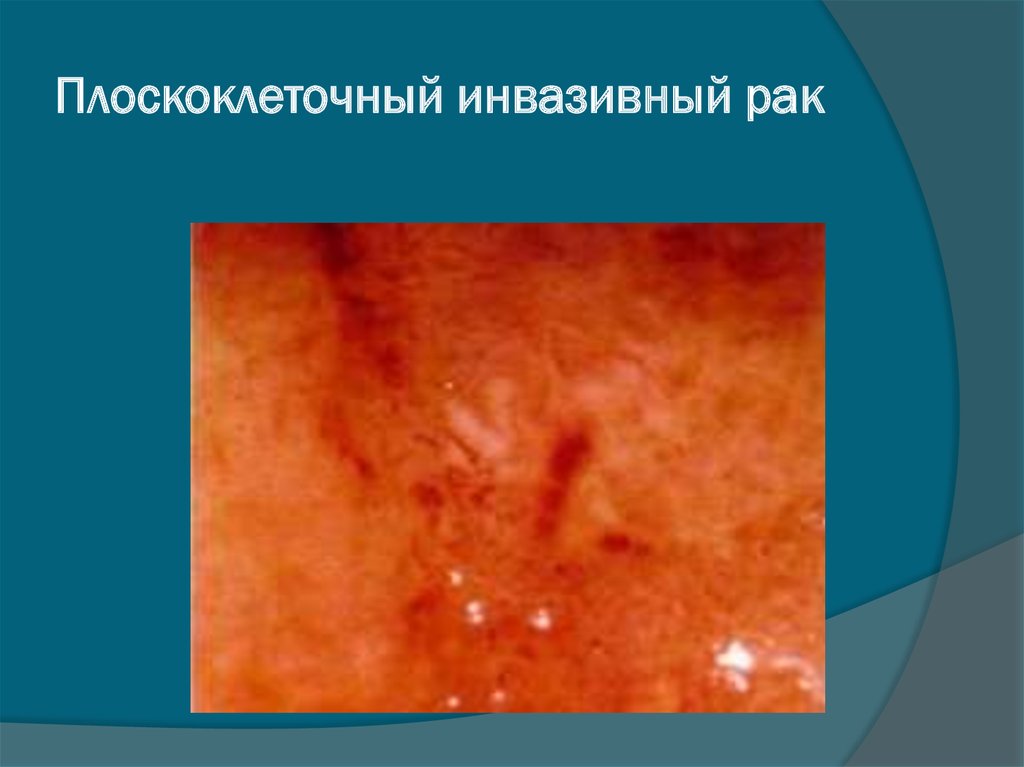
43. Плоскоклеточный инвазивный рак
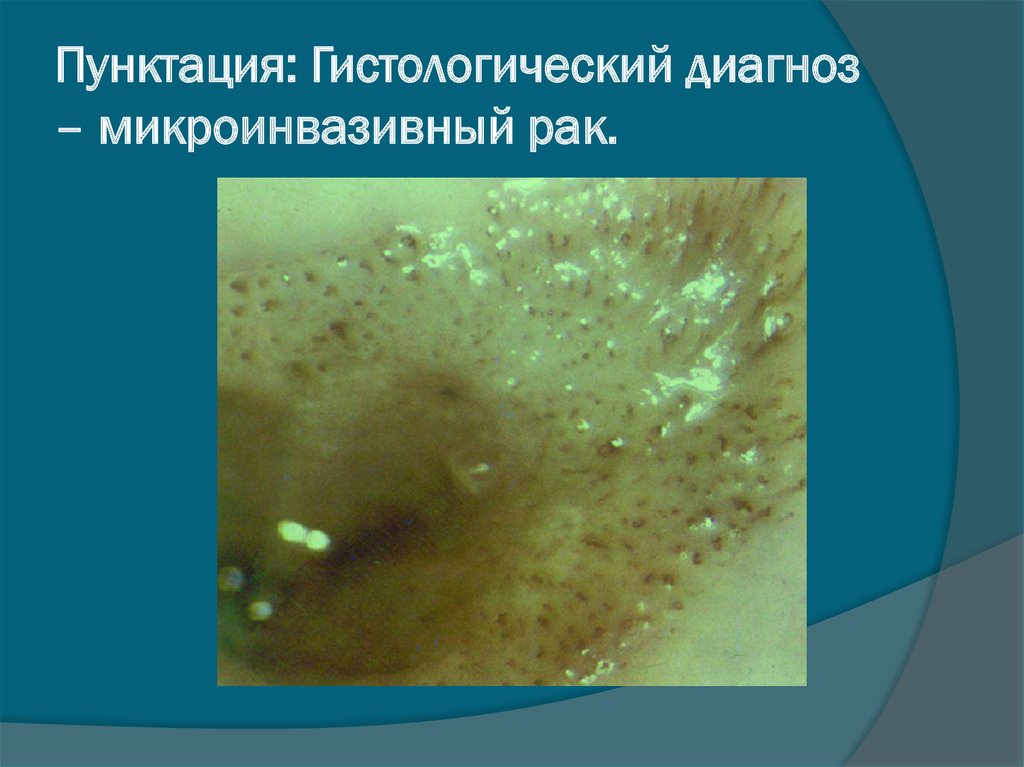
44. Пунктация: Гистологический диагноз – микроинвазивный рак.
45.
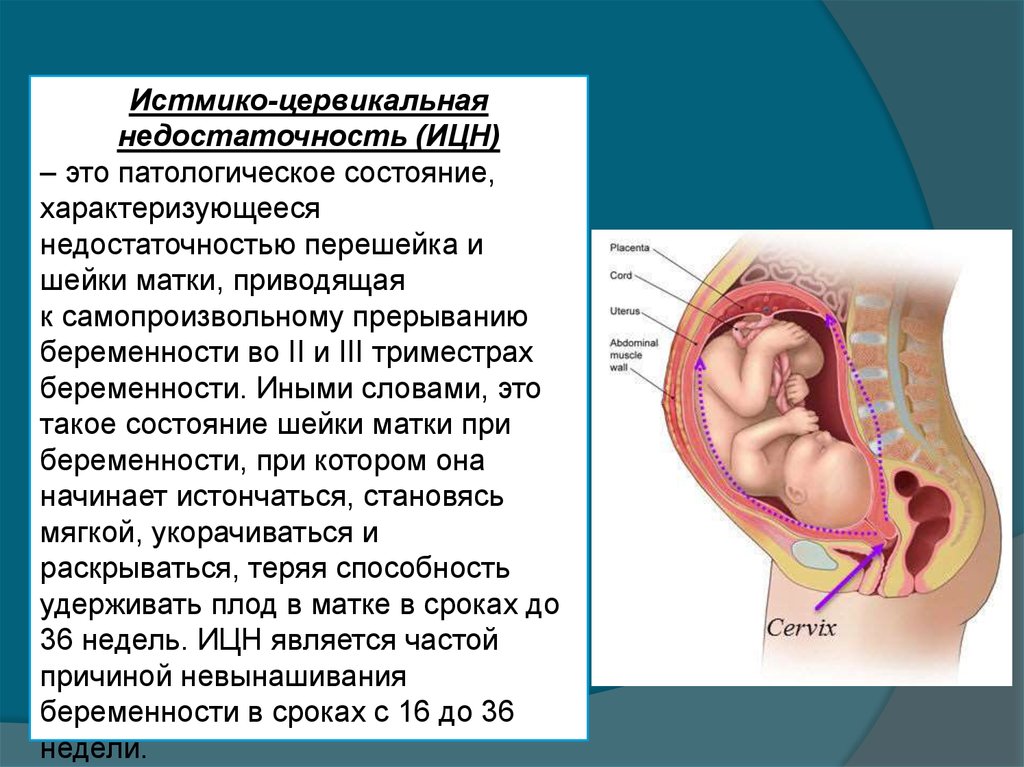
Истмико-цервикальнаянедостаточность (ИЦН)
– это патологическое состояние,
характеризующееся
недостаточностью перешейка и
шейки матки, приводящая
к самопроизвольному прерыванию
беременности во II и III триместрах
беременности. Иными словами, это
такое состояние шейки матки при
беременности, при котором она
начинает истончаться, становясь
мягкой, укорачиваться и
раскрываться, теряя способность
удерживать плод в матке в сроках до
36 недель. ИЦН является частой
причиной невынашивания
беременности в сроках с 16 до 36
недели.
46.
Врожденная истмико-цервикальнаянедостаточность - связана с врожденными
пороками развития матки (двурогая матка,
седловидная матка). Данная форма требует
детальной диагностики и оперативного лечения еще
до наступления беременности.
Приобретенная истмико-цервикальная
недостаточность - может иметь как органическую
(чаще всего постравматическую), так и
функциональную природу возникновения.
47.
В соответствии с причинами ИЦН делятся на:- органическую ИЦН – в результате предшествующих травм шейки матки при родах
(разрывы), выскабливаниях (при аборте/выкидыше или для диагностики некоторых
заболеваний), при лечении заболеваний, например, эрозии или полипа шейки матки
методом конизации (иссечения части шейки) или диатермокоагуляции (прижигании).
В результате травмы нормальная мышечная ткань в составе шейки заменяется на
рубцовую, которая менее эластичная и более ригидная (более твердая, жесткая,
неэластичная). В результате этого шейка теряет способность как сокращаться, так и
растягиваться и, соответственно, не может полностью сократиться и удержать
содержимое матки внутри.
- функциональную ИЦН, которая развивается по двум причинам: вследствие
нарушения нормального соотношения соединительной и мышечной тканей в составе
шейки матки или при нарушении ее восприимчивости к гормональной регуляции. В
результате таких изменений шейка матки становится слишком мягкой и податливой
во время беременности и раскрывается по мере увеличения давления со стороны
растущего плода. Функциональная ИЦН может встречаться у женщин с нарушением
функции яичников или может быть врожденной. К сожалению, механизм развития
этого вида ИЦН еще недостаточно изучен. Считается, что в каждом отдельном случае
он индивидуален и имеет место сочетание нескольких факторов.
48.
И в том и в другом случае шейка матки не способна сопротивляться давлениюрастущего плода изнутри матки, что приводит к ее раскрытию. Плод опускается
в нижний отдел матки, плодный пузырь выпячивается в канал шейки матки
(пролабирует), что часто сопровождается инфицированием плодных оболочек и
самого плода. Иногда в результате инфицирования происходит излитие
околоплодных вод.
Плод опускается все ниже и еще сильнее давит на шейку матки, которая
открывается все больше и больше, что, в конечном счете, приводит к позднему
выкидышу (с 13 до 20 недели беременности) или преждевременным родам (с 22
до 36 недель беременности).
Сдвиг гормонального баланса происходит в результате:
• Гиперандрогении – избытка группы мужских половых гормонов. В механизме
участвуют андрогены плода. На 16-27 неделе он синтезирует мужские
половые гормоны, которые вместе с материнскими андрогенами (они
вырабатываются в норме) приводят к структурным трансформациям шейки
матки за счет ее размягчения.
• Прогестероновой (яичниковой) недостаточности. Прогестерон – гормон,
предупреждающий прерывание беременности.
• Беременности, наступившей после индукции (стимуляции) овуляции
гонадотропинами.
49.
Именно из-за отсутствия выраженных симптомов истмикоцервикальная недостаточность часто диагностируетсяпостфактум – после выкидыша или преждевременного
прерывания беременности. Раскрытие цервикального канала
протекает почти безболезненно или со слабовыраженной болью.
Единственным субъективным симптомом ИЦН является –
увеличение объема и консистенции выделений. В этом случае
нужно исключить подтекание околоплодных вод. С этой целью
используют мазок на арборизацию, амниотест, которые могут
давать ложные результаты. Более достоверным является тест
Амнишур, позволяющий определять белки околоплодных вод.
Нарушение целостности плодных оболочек и подтекание вод во
время беременности опасно развитием инфицирования плода.
50.
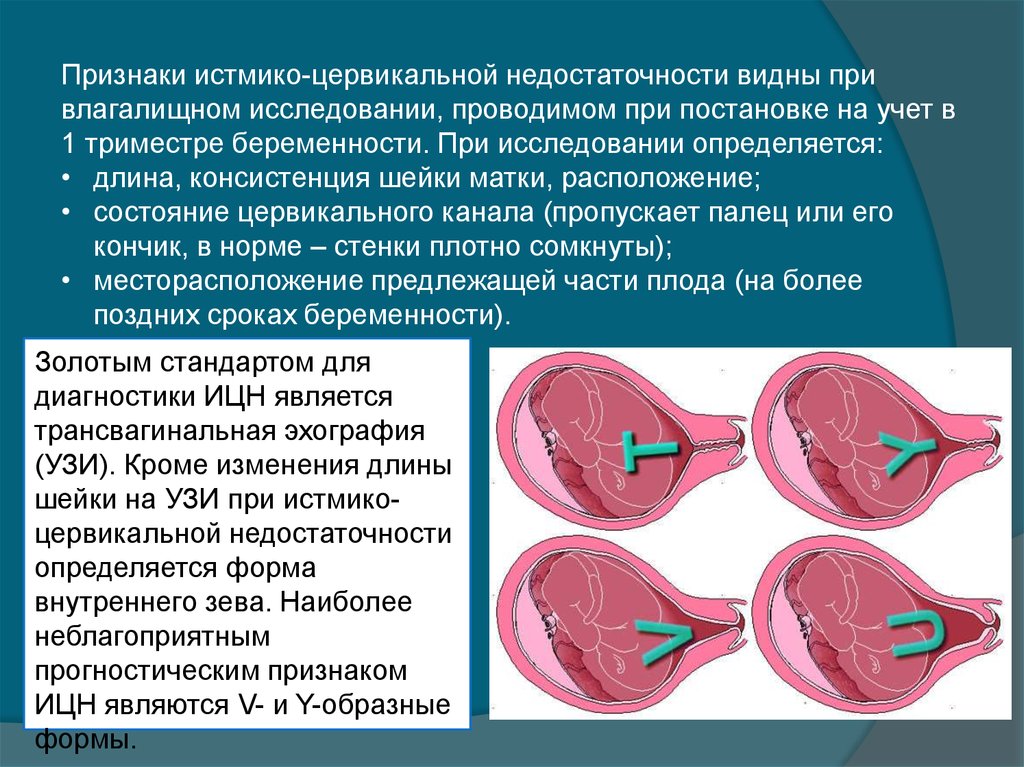
Признаки истмико-цервикальной недостаточности видны привлагалищном исследовании, проводимом при постановке на учет в
1 триместре беременности. При исследовании определяется:
• длина, консистенция шейки матки, расположение;
• состояние цервикального канала (пропускает палец или его
кончик, в норме – стенки плотно сомкнуты);
• месторасположение предлежащей части плода (на более
поздних сроках беременности).
Золотым стандартом для
диагностики ИЦН является
трансвагинальная эхография
(УЗИ). Кроме изменения длины
шейки на УЗИ при истмикоцервикальной недостаточности
определяется форма
внутреннего зева. Наиболее
неблагоприятным
прогностическим признаком
ИЦН являются V- и Y-образные
формы.
51.
Консервативная терапия во время беременности сводится к следующимметодам:
Назначение токолитиков (препаратов, способствующих расслаблению матки)
для уменьшения повышенного мышечного напряжения матки.
Профилактика плацентарной недостаточности с применением:
• сосудорасширяющих препаратов;
• вазоактивных препаратов;
• низкомолекулярных декстранов.
Коррекция гормональных нарушений (назначение гормональных препаратов).
Наложение акушерского пессария – специального пластикового кольца,
устанавливаемого во влагалище, оказывающего поддержку шейке матки и
препятствующего ее дальнейшему раскрытию.
Хирургическое лечение показано при:
наличии в анамнезе самопроизвольных прерываний беременностей
(выкидышей) и ранних преждевременных родов;
прогрессировании заболевания, подтвержденного с помощь влагалищного и
ультразвукового исследования (УЗИ).
Операция проводится в срок от 14 до 25 недель при условии целого плодного
пузыря и отсутствия признаков его выпадения и/или инфицирования.
Оперативное лечение состоит в ушивании шейки матки круговым или П-образным
швом для предотвращения ее дальнейшего преждевременного раскрытия.
52.
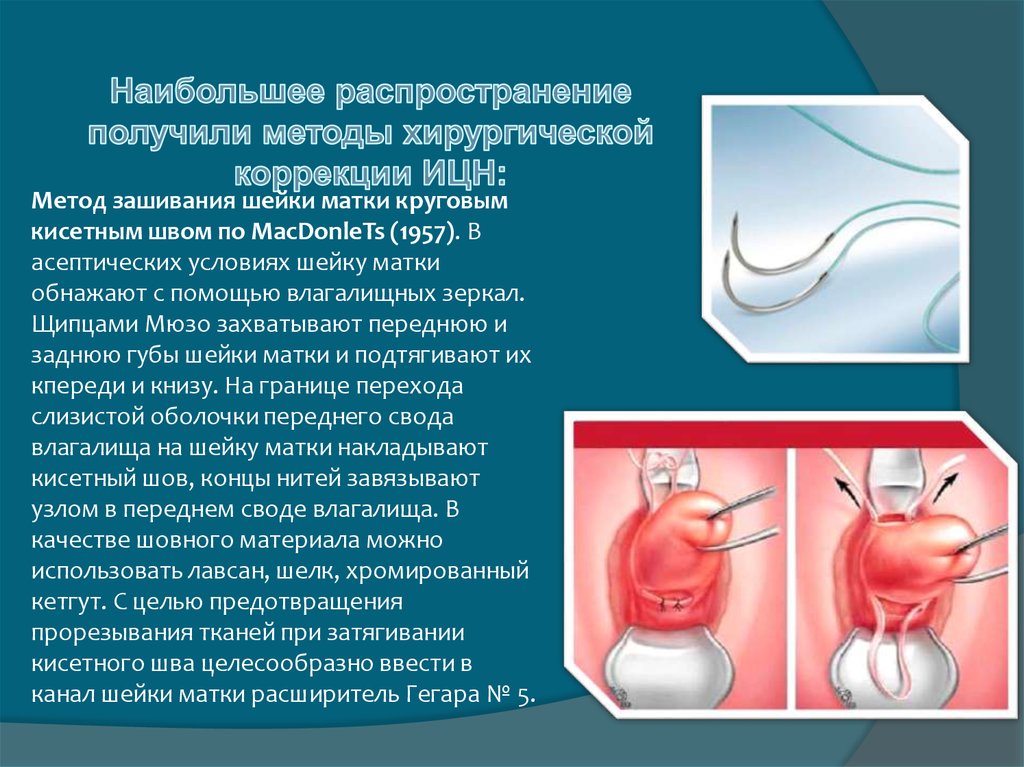
Метод зашивания шейки матки круговымкисетным швом по MacDonleTs (1957). В
асептических условиях шейку матки
обнажают с помощью влагалищных зеркал.
Щипцами Мюзо захватывают переднюю и
заднюю губы шейки матки и подтягивают их
кпереди и книзу. На границе перехода
слизистой оболочки переднего свода
влагалища на шейку матки накладывают
кисетный шов, концы нитей завязывают
узлом в переднем своде влагалища. В
качестве шовного материала можно
использовать лавсан, шелк, хромированный
кетгут. С целью предотвращения
прорезывания тканей при затягивании
кисетного шва целесообразно ввести в
канал шейки матки расширитель Гегара № 5.
53.
П-образные швы на шейку матки пометоду А.И. Любимовой и Н.М. Мамедалиевой
(1981). В асептических условиях шейку матки
обнажают с помощью влагалищных зеркал.
Щипцами Мюзо захватывают переднюю и заднюю
губы шейки матки и подтягивают их кпереди и
книзу. На границе перехода слизистой оболочки
переднего свода влагалища на шейку матки,
отступив 0,5 см от средней линии справа, шейку
матки прокалывают иглой с лавсановой нитью
через всю толщу, произведя выкол в заднем
своде. Затем конец нити переводят в боковой
свод слева, иглой прокалывают слизистую
оболочку и часть толщи шейки матки с выколом в
переднем своде на уровне первого вкола. Концы
нити берутся на зажим. Вторую лавсановую нить
проводят также через всю толщу шейки матки,
делая вкол на 0,5 см слева от средней линии.
Конец второй лавсановой нити переводят в
боковой свод справа, затем прокалывают
слизистую оболочку и часть толщи шейки матки с
выколом в переднем своде. Концы нити
затягивают и завязывают тремя узлами в
переднем своде. Во влагалище на 2-3 ч вводят
тампон.
54.
Лечение истмико-цервикальной недостаточности при грубыхразрывах шейки матки с одной или двух сторон (метод лечения,
предложенный Сидельниковой В.М. и соавт., 1988). При боковом
(или боковых) разрывах шейки матки целесообразно создать
дупликатуру разорванной части шейки матки.
Первый кисетный шов наложить по методу McDonald, начиная
кисет чуть выше разрыва шейки матки. Затем второй шов
проводят следующим образом: ниже первого циркулярного шва
на 1,5 см, через толщу стенки шейки матки от одного края
разрыва до другого циркулярно по сферической окружности.
Один конец нити вкалывается внутри шейки матки в заднюю губу
и, подхватив боковую стенку шейки матки, выкол делают в
переднем своде, закручивая как улитку разорванную переднюю
губу шейки матки. Второй частью нити прокалывают боковую
стенку шейки матки, выводят в передней свод. Нити связывают.
55.
Наиболее частое осложнение после хирургической коррекции ИЦН сиспользованием лавсановых, шелковых, капроновых швов - прорезывание
тканей шейки матки нитью. Это возможно, во-первых, в том случае, если
возникает сократительная активность матки, а швы не сняты; во-вторых, если
технически операция выполнена неправильно и шейка матки перетянута швами;
в-третьих, если ткань шейки матки поражена воспалительным процессом.
В этих случаях при наложении круговых швов по Макдональду
возможно образование пролежней, а в дальнейшем свищей, поперечных или
круговых отрывов шейки матки. При прорезывании П-образных швов разрыв
шейки матки происходит в основном на задней губе, где швы пересекаются. В
случае прорезывания швы должны быть сняты. Лечение раны на шейке матки
проводят с применением тампонов с цигеролом, синтомициновой эмульсией,
маслом шиповника, облепихи.
При наличии патогенной микрофлоры в посевах содержимого канала шейки
матки назначают антибиотики с учетом чувствительности к ним выделенных
микроорганизмов.
Для профилактики воспалительного процесса в послеоперационном
периоде можно применять препарат, обладающий одновременно
антисептическим и репаративным действием - Депантол®, суппозитории
вагинальные, содержащие хлоргексидин (0,016 г.) и декспантенол (0,1 г).
Препарат рекомендуется назначать по схеме 1 вагинальный суппозиторий 2 раза
в день в течение 7-10 дней.
56.
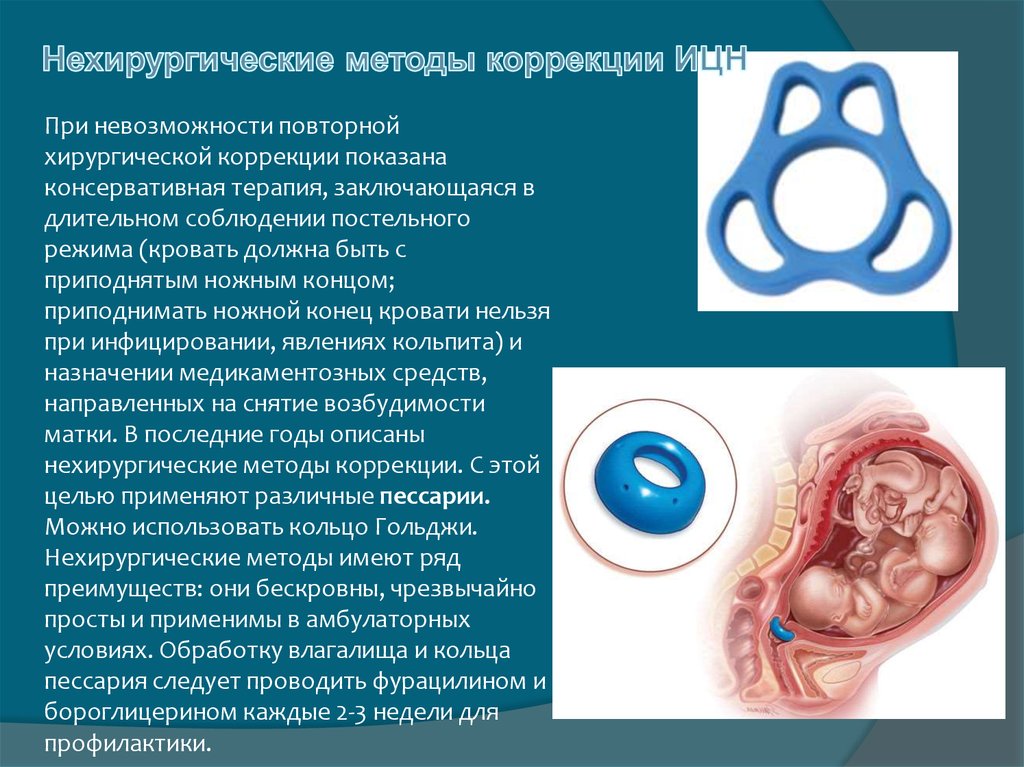
При невозможности повторнойхирургической коррекции показана
консервативная терапия, заключающаяся в
длительном соблюдении постельного
режима (кровать должна быть с
приподнятым ножным концом;
приподнимать ножной конец кровати нельзя
при инфицировании, явлениях кольпита) и
назначении медикаментозных средств,
направленных на снятие возбудимости
матки. В последние годы описаны
нехирургические методы коррекции. С этой
целью применяют различные пессарии.
Можно использовать кольцо Гольджи.
Нехирургические методы имеют ряд
преимуществ: они бескровны, чрезвычайно
просты и применимы в амбулаторных
условиях. Обработку влагалища и кольца
пессария следует проводить фурацилином и
бороглицерином каждые 2-3 недели для
профилактики.
57.
Эти методы могут быть использованы:• при функциональной ИЦН;
• если наблюдается только размягчение и укорочение шейки
матки, но канал шейки матки закрыт;
• при подозрении на ИЦН, для профилактики раскрытия шейки
матки. При выраженных проявлениях ИЦН эти методы
малоэффективны. Вместе с тем, кольцевидный пессарий и
кольцо Гольджи можно использовать после зашивания шейки
матки для уменьшения давления на шейку матки и профилактики
более тяжелых последствий ИЦН (свищи, разрывы шейки матки).




































 Медицина
Медицина