Похожие презентации:
Бульозні дерматози
1. Бульозні дерматози
БУЛЬОЗНІ ДЕРМАТОЗИВиконала:
Студентка 16 групи 4 курсу
Собко Соломія
2.
• До групи бульозних (міхурчастих, пузирчастих, пузирних)дерматозів входять неінфекційні захворювання шкіри, основним
елементом висипки яких є пузир.
• До них відносяться наступні дерматози:
1. Справжня або істинна (акантолітична) пузирчатка (міхурник):
вульгарна, вегетуюча, листоподібна, себорейна.
2. Неакантолітична пузирчатка слизової оболонки порожнини рота
3. Пемфігоїди: бульозний пемфігоїд, рубцюючий пемфігоїд,
пемфігоїд вагітних.
4. Герпетиформні дерматози: герпетиформний дерматоз
Дюрінга,субкорнеальний пустульоз Снеддона-Уілкінсона, герпес
вагітних.
5. Спадкові пузирні дерматози: хронічна доброякісна сімейна
пузирчатка Гужеро-Хейлі-Хейлі.
3. ІСТИННА АКАНТОЛІТИЧНА ПУЗИРЧАТКА (PEMPHIGUS VERA)
• Істинна акантолітична пузирчатка (міхурник, пузирчатка,пухирчатка, пемфігус) – злоякісне аутоімунне захворювання, яке
проявляється з утворенням на незапальній шкірі та слизових
оболонках пузирів, що розвиваються як результат акантолізу та
поширюються без адекватного лікування на весь шкірний покрив.
• Етіопатогенез. Етіологія та патогенез істинної акантолітичної
пузирчатки (ІАП) не до кінця з’ясовані. Найбільш вивчені наступні
теорії розвитку пемфігусу: імунологічна, інфекційна, вірусна,
обмінна, нейрогенна, ендокринна, ферментативна, токсична.
Розрізняють наступні фактори, які провокують загострення ІАП:
фізичні, нервові перевантаження, зміни кліматичних умов,
інтеркурентні захворювання, відміна гормонотерапії.
4. Класифікація
КЛАСИФІКАЦІЯ• При вульгарній пузирчатці (pemphigus vulgaris) на незміненій шкірі
з'являються пузирі, наповнені прозорою або жовтуватою рідиною, величиною від
волоського горіха до курячого яйця. Згодом основа пузира набуває яскравочервоного кольору. Здебільшого захворювання починається з появи пузирів на
слизових ротової порожнини, глотки, носа і може тривалий час (до декількох
місяців) не уражати шкірні покриви. На шкірі пузирі з'являються в ділянці грудей,
обличчя, спини, верхніх та нижніх кінцівок, геніталій. На початкових стадіях
хвороби свербіж незначний або відсутній. Вміст пузирів поступово може ставати
гнійним чи геморагічним, пузирі з напружених стають дряблими і швидко
ерозуються. Ерозїї яскравочервоного кольору, іноді з білуватим нальотом, оточені
залишками епідермісу і супроводжуються відчуттям печіння, особливо на
слизових ротової порожнини, що дуже утруднює ковтання. Деякі ерозії
покриваються кірками, після відпадання яких залишаються червоно-бурі
еритематозні плями без рубців та атрофії. Більшість ерозій довгий час не
епітелізується, можуть зливатися між собою, утворюючи мозаїчний рисунок.
Шкіра між ерозіями не змінена
5.
• Важливим у діагностичному відношенні є наявність ухворих вульгарною пузирчаткою позитивного
симптому Нікольського, який можна виявити трьома
способами: 1. Якщо потягнути пінцетом за обривок
апідермісу пузира, що тріснув, то будемо
спостерігати відшарування шкіри на видимо
неушкодженій ділянці, яка прилягає до пузира.
• 2. При потиранні ділянки шкіри між двома пузирами
епідерміс відшаровується із злиттям пузирів між
собою і утворенням одного великого пузира.
• 3. Якщо потерти шкіру на віддалених від місць
ураження ділянках, де ніколи не було пузирів, –
епідерміс теж відшаровується з утворенням ерозії.
• симптому Асбо-Ганзена - коли при натисканні на
незмінений пузир у хворих на пузирчатку
відшаровується видимо неушкоджена шкіра за
межами пузира і він збільшується в розмірах.
6.
• Вегетуюча пузирчатка (pemphigusvegetans) на початкових етапах розвитку
нагадує вульгарну, але пузирі при
вегетуючій пузирчатці з'являються на
незміненій шкірі або їх появі передує
незначно виражена еритема. Пузирі
дуже швидко тріскають і в деяких
випадках їх можна не спостерігати,
оскільки на цьому місці залишаються
ерозії .
• Пузирі та ерозії при вегетуючій пузирчатці
найчастіше локалізуються на статевих
органах, пахових та пахвинних складках,
навколо заднього проходу. При вегетуючій
пузирчатці часто уражуються внутрішні
органи, нервова система, розвивається
кахексія.
7.
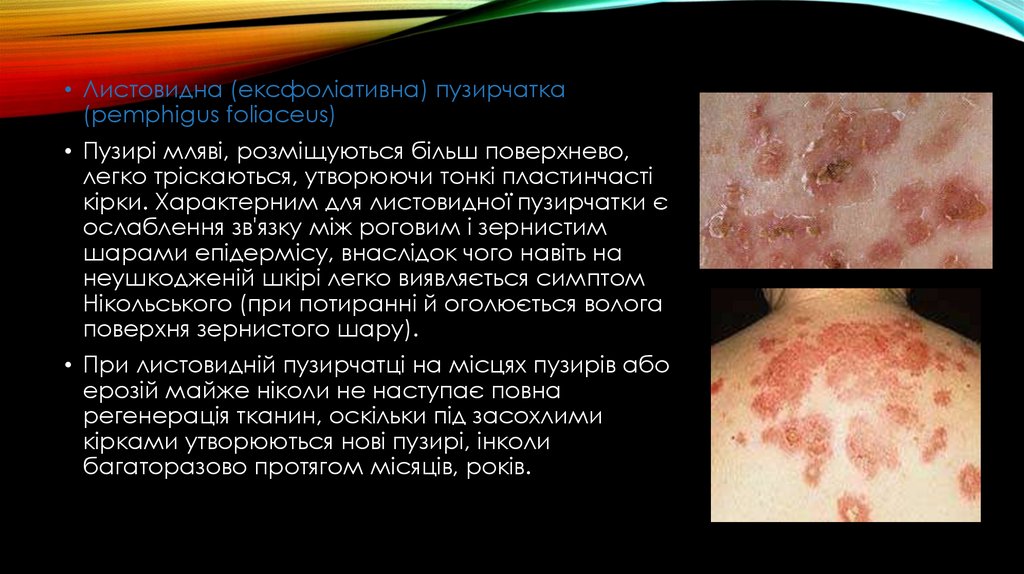
• Листовидна (ексфоліативна) пузирчатка(pemphigus foliaceus)
• Пузирі мляві, розміщуються більш поверхнево,
легко тріскаються, утворюючи тонкі пластинчасті
кірки. Характерним для листовидної пузирчатки є
ослаблення зв'язку між роговим і зернистим
шарами епідермісу, внаслідок чого навіть на
неушкодженій шкірі легко виявляється симптом
Нікольського (при потиранні й оголюється волога
поверхня зернистого шару).
• При листовидній пузирчатці на місцях пузирів або
ерозій майже ніколи не наступає повна
регенерація тканин, оскільки під засохлими
кірками утворюються нові пузирі, інколи
багаторазово протягом місяців, років.
8.
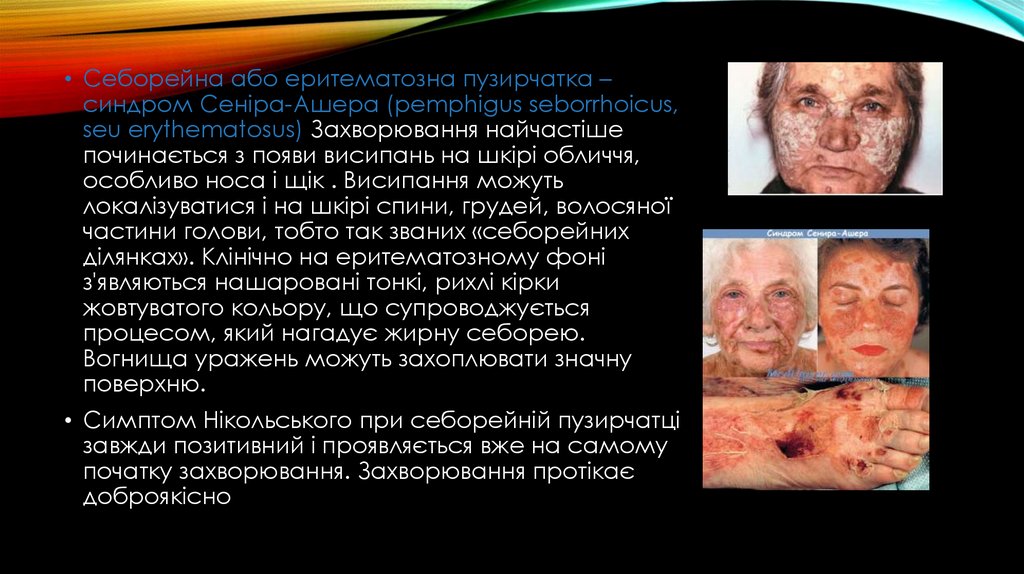
• Себорейна або еритематозна пузирчатка –синдром Сеніра-Ашера (pemphigus seborrhoicus,
seu erythematosus) Захворювання найчастіше
починається з появи висипань на шкірі обличчя,
особливо носа і щік . Висипання можуть
локалізуватися і на шкірі спини, грудей, волосяної
частини голови, тобто так званих «себорейних
ділянках». Клінічно на еритематозному фоні
з'являються нашаровані тонкі, рихлі кірки
жовтуватого кольору, що супроводжується
процесом, який нагадує жирну себорею.
Вогнища уражень можуть захоплювати значну
поверхню.
• Симптом Нікольського при себорейній пузирчатці
завжди позитивний і проявляється вже на самому
початку захворювання. Захворювання протікає
доброякісно
9. Діагностика іап
ДІАГНОСТИКАІАП
• 1. Характерна клінічна картина ураження: пузирі розміщуються на незміненій
шкірі, тривало існуючі ерозії на шкірі та слизовій оболонці рота,кон'юнктиві,
слизовій оболонці носа, геніталій. По краю ерозій можуть спостерігатися
залишки покришок міхурів.
2. Позитивний симптом Нікольського на видимо не зміненій шкірі. При легкому
терті пальцем здорової на вигляд шкіри поблизу міхурів, а інколи і на віддаленні
від них, відбувається відшарування поверхневих шарів епітелію з утворенням
ерозій. Цей симптом вважається найбільш інформативним при діагностиці всіх
різновидів пузирчатки.
3. Краєвий симптом Нікольського – при потягуванні пінцетом за обривки
покришки пузира виявляється відшарування епітелію далеко за межі видимої
ерозії.
4. Симптом Асбо-Хансена: натискання на пузир викликає збільшення його
площі.
5. Цитологічний метод діагностики (цитодіагностика за Тцанком) передбачає
отримання мазків-відбитків з дна свіжої ерозії. Отримані мазки підсушують та
забарвлюють за методом Гімза-Романовського. При подальшій мікроскопії
препаратів виявляють акантолітичні клітини Тцанка
10.
• 6. Гістологічний метод дослідження є одним з основних і обов'язкових припідтвердженні діагнозу ІАМ. Необхідно провести біопсію свіжого пузира
або крайову зону ерозії із захопленням не ураженої шкіри. Найбільш
ранніми гістологічними змінами в епідермісі при ІАП є
внутрішньоклітинний набряк, зникнення міжклітинних містків в нижній
частині шипуватого шару. Внаслідок акантолізу усередині епідермісу
утворюються щілини, а потім і пузирі, що мають супрабазальне
розташування (тобто над базальним шаромклітин, інтраепітеліально).
Характерною гістологічною ознакою при ІАП є так само виявлення
окремих змінених шипуватих клітин.
• 7. Імуноморфологічні дослідження у ряді випадків грають вирішальну
роль в діагностиці ІАП. Навіть на ранніх стадіях розвитку захворювання,
метод прямої імунофлюоресценції (ПІФ) дозволяє виявити на кріостатних
зрізах шкіри або слизової оболонки (у осередку ураження та за його
межами) відкладення імуноглобулінів класу G і комплементу, що
локалізуються в міжклітинних просторах епідермісу (зеленувате свічення).
Метод непрямої імунофлюоресценції дозволяє виявити в крові та рідині
пузира хворих високі титри аутоантитіл (Ig G) до білків елементів
десмосом. Висота їх титрів прямо корелює з тяжкістю перебігу ІАМ.
11. лікування
ЛІКУВАННЯ• І. Призначення «ударних» добових доз ГКС на
початку лікування, якими досягають
оптимальних результатів зазвичай протягом 3-6
тижднів (припинення утворення нових пузирів,
повна епітелізація ерозій на шкірі).
• ІІ Поступове повільне зниження добової дози
ГКС до підтримувальної (тривалість етапу близько 4 місяців).
• ІІІ. Тривале (довічне) амбулаторне лікування
підтримувальними дозами ГКС при
ретельному диспансерному спостереженні.
12. ГЕРПЕТИФОРМНИЙ ДЕРМАТИТ ДЮРІНГА (DERMATITIS HERPETIFORMIS DUHRING)
• захворювання є хронічним дерматозом неясноїетіології, що характеризується тривалим
рецидивуючим перебігом з приступоподібним
появленням на шкірі тулубу та кінцівок сверблячої
поліморфної висипки .
• Етіопатогенез. Має значення підвищена чутливість
організму до глютену (білок міститься в злакових
культурах), що утворюється в кишечнику в процесі
засвоєння їжі, і до галогенів (йод, фтор).
Провокуючими чинниками служать запальні процеси в
ШКТ, аскаридоз, злоякісні пухлини, прийом галогенів,
інфекційні захворювання.
13. клініка
КЛІНІКА• На рожево-червоному еритематозному
фоні з'являються міхурці, пузирі величиною
до фасолі, папули, папуловезикули.
Елементи розміщуються герпетиформно
(звідки і назва захворювання), утворюючи
різноманітні фігури у вигляді кілець, дуг,
гірлянд. По периферії вогнищ уражень
з'являються уртикарні елементи (пухирі).
Пузирі досить напружені, через деякий час
тріскають з утворенням ерозій. На поверхні
ерозій утворюються кірки, після відпадання
яких залишаються гіперхромні плями.
14. діагностика
ДІАГНОСТИКА• Діагноз герпетиформного дерматозу Дюрінга встановлюють на основі сильного
свербіння, поліморфізму висипань, їх герпетиформного розміщення,
відсутності позитивного симптому Нікольського і виявлення акантолітичних клітин
у зіскрібках з дна міхура абоерозії.
• Важливим для підтвердження діагнозу дерматозу Дюрінга є застосування
додаткового методу обстеження – проби Ядассона з 50% KI Пробу можна
провести двома способами: епікутанним тестом і провокаційним методом.
Епікутанний тест полягає в тому, що після накладання на 24 год мазі з 50%
йодидом калію (обов'язково приготовленої на ланоліні, тому, що вазелін
адсорбує йодистий калій) на видимо не уражену шкіру, з'являється
почервоніння або міхур у місці проби. Провокаційну пробу проводять за
допомогою прийому хворим 0,5 г йодиду калію перорально (5–10% розчину),
що викликає загострення захворювання з появою нових висипань.
• У хворих на дерматоз Дюрінга в крові і вмісті міхурів виявляється еозинофілія (до
30–60%),
15. лікування
ЛІКУВАННЯ• Показано довічне дотримання аглютенової дієти . Крім того, виключають
продукти, в яких передбачається наявність йоду (морепродукти).
• Преперати сульфонового ряду: діамінодіфенілсульфон (ДДС) в дозах від 0,01
до 0,1 г двічі на день циклами по 5-7 днів з триденними перервами. Загалом
курс лікування повинен тривати 1-2 місяці (5-6 циклів). Застосовують також
сульфаніламідні препарати (норсульфазол, сульфадимезин) у великих дозах
(3-6 г на день). У важких, резистентних до терапії випадках проводять
гормонотерапію глюкокортикоїдами по 3-4 таблетки на день (преднізолон – 1520 мг, триамцінолон – 12-16 мг, дексаметазон – 2-3 мг).
• Окрім цього, показані: гіпосенсибілізуючі, антигістамінні препарати, вітаміно-,
дезінтоксикаційна терапія, антиоксиданти ( фолієва кислота, метіонін,
ретабоміл та ін.), седативні препарати та транквілізатори. Під час використання
сульфонів призначаються стимулятори еритеропоезу (вітамін В12,
гемостимулін). Рекомендовані консультація гастроентеролога та терапія
патології кишківника.
• Місцева терапія – використовують спиртові розчини анілінових барвників;
аерозолі, креми та мазі, що містять глюкокортикостероїди
16. ПЕМФІГОЇДИ
• захворювання, що відноситься до групипузирчастих дерматозів, проте протікає на
відмінну від пузирчатки доброякісно. Пемфігоїдом
частіше страждають літні люди і діти.
• Бульозний пемфігоїд Левера (неакантолітична
пузирчатка) хронічний рецидивуючий дерматоз
невідомої етіології, у патогенезі якого мають
значення аутоіммунні процеси, що пошкоджують
базальну мембрану епідермісу і приводять до
формування субепітеліальних порожнин .
17. клініка
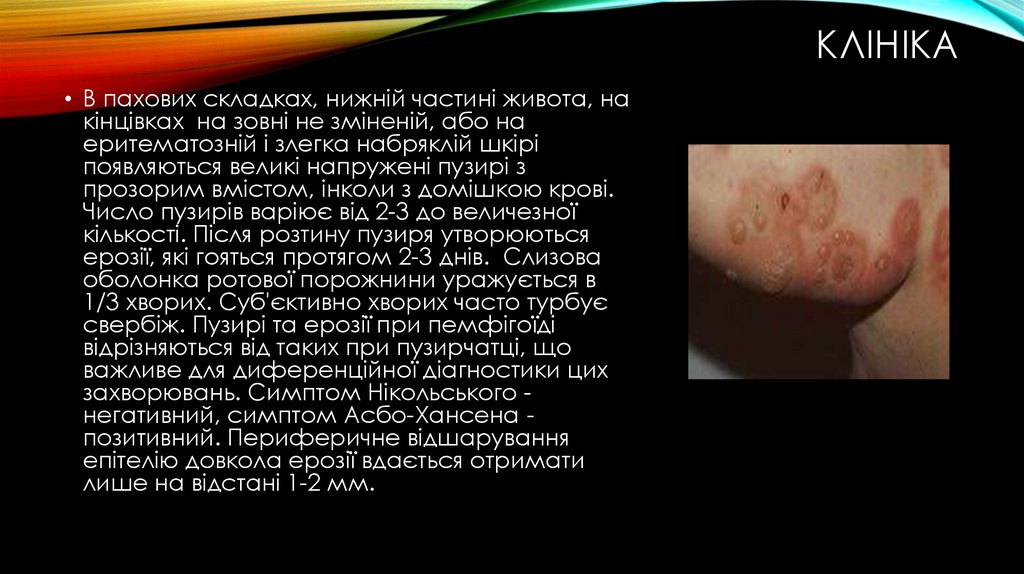
КЛІНІКА• В пахових складках, нижній частині живота, на
кінцівках на зовні не зміненій, або на
еритематозній і злегка набряклій шкірі
появляються великі напружені пузирі з
прозорим вмістом, інколи з домішкою крові.
Число пузирів варіює від 2-3 до величезної
кількості. Після розтину пузиря утворюються
ерозії, які гояться протягом 2-3 днів. Слизова
оболонка ротової порожнини уражується в
1/3 хворих. Суб'єктивно хворих часто турбує
свербіж. Пузирі та ерозії при пемфігоїді
відрізняються від таких при пузирчатці, що
важливе для диференційної діагностики цих
захворювань. Симптом Нікольського негативний, симптом Асбо-Хансена позитивний. Периферичне відшарування
епітелію довкола ерозії вдається отримати
лише на відстані 1-2 мм.
18. Діагностика
ДІАГНОСТИКАПри постановці діагнозу береться до уваги
1) Клінічна картина.
2) Цитологія (метод Тцанка): у мазках-відбитках, що одержують з дна ерозії
акантолітичні клітини не знаходять.
3) Гістологічне дослідження виявляє субепітеліальний пузир.
4) Імунологічні методи: пряма РІФ (виявляє відкладення IgG в зоні базальної
мембрани) та непряма РІФ (направлена на виявлення антитіл типу IgG до
базальної мембрани в сироватці крові хворого).
19. лікування
ЛІКУВАННЯ• Рекоменловано застосування вітамінів, седативних засобів,
препаратів калію і кальцію, імунопротекторів, глюкокортикостероїдів
(протягом 2-3 тижнів 30-100 мг/добу, після настання покращення дозу
зменшують наполовину). Можна призначити преднізолон 40 мг/добу
через день поєднуючи протягом одного тижня з азатіоприном
(100мг/добу) або метотрексатом (20 мг/добу), або застосовують
одночасне призначення преднізолон у 40мг/добу і ДДС 50-100
мг/добу протягом 2 тижнів).
20.
• Рубцюючий пемфігоїд (пузирчатка очей, доброякісний пемфігоїдслизових оболонок ) хронічний рецидивуючий дерматоз невідомої
етіології,який характеризується ураженням переважно слизових
оболонок і схильністю до рубцювання. Частіше хворіють жінки в віці 60
років.
• Етіопатогенез. Етіологія невідома, в крові знаходять циркулюючі антитіла
класу IgG, IgA.
• Клініка. Особливістю є утворення на місцях пузирів рубців, спайок,
атрофій. Характерна поява пузирів на тих місцях, де вони були раніше.
При втягенні в процес очей утворюються рубцеві зміни, які приводять до
зморщення коньюктиви, зрощення коньюктивального мішка,
виразкування рогової оболонки і сліпоти. При ураженні шкіри –
появляються невеликі щільні пузирі з серозним або геморагічним
вмістом. Ерозії після вскриття пузирів епітелізуються, покриваються
щільними кірками, після відторгнення яких залишається гіперпігментація,
лущення, атрофічні рубці. Іноді спостерігається атрофія нігтевих
пластинок. Симптом Нікольського негативний, акантолітичні клітини не
виявляються.
21. лікування
ЛІКУВАННЯРекомендоване призначення
глюкокортикостероїдів 30-40 мг/добу
(ефективніше в вигляді аплікацій, обколювань,
аерозолів), протималярійні препарати (делагіл),
імунодепресанти, препарати заліза, вітаміни(А,
В12, Е, С ) ДДС курсами по 200 мг на добу через
день протягом 1-6 місяців.
22.
• Доброякісна неакантолітична пузирчатка порожнини рота Пашкова-Шеклакова- хронічне рецидивуюче захворювання (без розвитку акантолізу і рубцевоспайкового процесу) з переважанням локалізації елементів висипу в ротовій
порожнині.
• Клініка. На деснах, піднебінні з’являються напружені щільні пузирі розміром 3-4
мм в діаметрі з серозним або або серозно-геморагічним вмістом. Слизова
набрякла, гіперемована. Через декілька годин/днів пузирі вскриваються і
утворюються яскраво-червоні ерозії з фібринозним нальотом,які не схильні до
периферичного росту. Через 1-2 тижні ерозії епітелізуються без утворення рубців.
• Діагностика. Доброякісна неакантолітична пузирчатка слизової оболонки
діагностується на основі виявлення розвитку пузирів лише в порожнині рота.
Елементи висипу локалізуються субепітеліально, що не супроводжуються
акантолізом і не приводять до розвитку рубцевих змін, негативного симптому
Нікольського. При гістологічному дослідженні виявляють субепітеліально
розташований пузир з невеликою кількістю полунуклеарів і гемолізованих
еритроцитів. У стромі довкола судин з набряклим ендотелієм спостерігається
помірний інфільтрат, що складається з лімфоцитів і фібробластів з домішкою
плазматичних кліток.
23. лікування
ЛІКУВАННЯЗагальне лікування малоефективне.
Призначають глюкокортикостероїдні
гормони (преднізолон 15-20 мг/добу),
антималярійні препарати (делагіл
0,25г/добу), антибіотики широкого
спектру дії. Ззовнівикористовують
дезінфікуючі розчини, анілінові
барвники, аплікації стероїдними
мазями.
24. Доброякісна сімейна хронічна пухирчатка( хвороба Гужеро Хейлі– Хейлі)
ДОБРОЯКІСНА СІМЕЙНА ХРОНІЧНАПУХИРЧАТКА( ХВОРОБА ГУЖЕРО
ХЕЙЛІ– ХЕЙЛІ)
• дерматоз, який має спадковий характер, та відмічається хронічним
періодично рецедивуючим перебігом та задовільним заганим станом
хворих.
• Патологічний процес, як правило, локалізується на місцях природніх
складок: пахових, стегнових, міжсідничних, пахвинних, під молочними
залозами, іноді на боковій поверхні шиї, внутрішній поверхні стегон,
статевих органах. Пузирі виникають на дещо гіперемійованому фоні.
Вони невеликих розмірів, заповнені серозним умістом, мають тонку
покришку, яка швидко розкривається з утворенням ерозій та серозно –
гнійних кірок. Пузирі можуть зливатися й утворювати ерозивні бляшки з
чіткими поліциклічними межами, укриті жовтуватими кірками. По
периферії вогнища можуть бути в’ялі пузирі та дрібні поодинокі ерозії з
обривками покришок. Поверхня вогнищ мацерована та покрита
звивистими тріщинами
25.
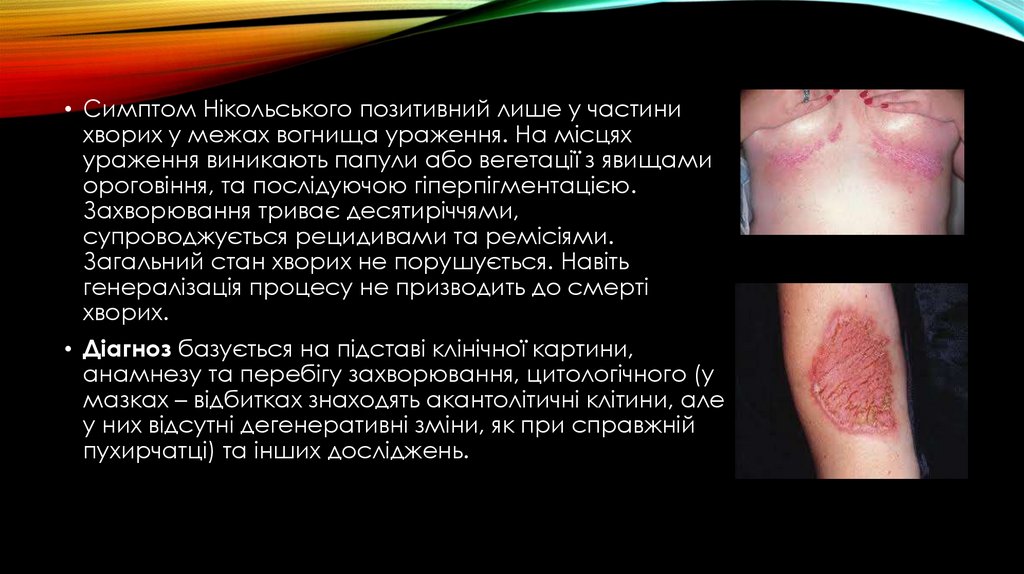
• Симптом Нікольського позитивний лише у частинихворих у межах вогнища ураження. На місцях
ураження виникають папули або вегетації з явищами
ороговіння, та послідуючою гіперпігментацією.
Захворювання триває десятиріччями,
супроводжується рецидивами та ремісіями.
Загальний стан хворих не порушується. Навіть
генералізація процесу не призводить до смерті
хворих.
• Діагноз базується на підставі клінічної картини,
анамнезу та перебігу захворювання, цитологічного (у
мазках – відбитках знаходять акантолітичні клітини, але
у них відсутні дегенеративні зміни, як при справжній
пухирчатці) та інших досліджень.
26.
• Лікування. На початковому етапі застосовують напівсинтетичніантибіотики, протягом 10 – 12 днів. Поряд з цим призначають вітамін В6, Е,
аскорбінову кислоту, препарати кальцію, антигістамінні засоби. У тяжких
випадках застосовують кортикостероїди (30 – 40 мг/добу коротким
курсом – 2 - 3 тижні).Місцево призначають дезинфікуючі, бактеріостатичні
препарати, креми та аерозолі з кортикостероїдами. Можливе
застосування малих доз рентгенівських променів.























 Медицина
Медицина








