Похожие презентации:
Спонтанные кровоизлияния у детей
1. Спонтанные кровоизлияния у детей
2. Эпидемиология
Показатели смертности от сосудистых заболеваний головного мозга – одни изнаиболее высоких в мире. В качестве синонимов зарубежные специалисты обычно
употребляют термины «смертность от цереброваскулярных заболеваний» и
«смертность от инсульта». Инсульт не является заболеванием, встречающимся только
у людей пожилого возраста. Согласно доступным данным зарубежной медицинской
литературы и медицинской статистики, заболеваемость инсультом у детей первого
месяца жизни равна таковой у взрослых в возрасте 50-55 лет; средняя заболеваемость
детским инсультом (от 1 месяца до 18 лет) – около 7,8 случая на 100 тыс. населения в
год.
Детский инсульт считается гетерогенным по этиопатогенезу и клиническому течению,
поэтому усовершенствование знаний в области детского инсульта необходимо для
оказания качественной лечебно-профилактической помощи.
Инсульт (цереброваскулярный удар) – острое нарушение
мозгового кровообращения, которое длится 24 ч и более и
сопровождается развитием стойких симптомов
поражения центральной нервной системы.
3. Эпидемиология
Геморрагические инсульты входит в первые 10 причин смерти у детей.По типу развития детские инсульты, как и инсульты у взрослых, подразделяют
на две большие группы (ишемические и геморрагические), которые в свою
очередь делятся на подгруппы в зависимости от патогенеза и характера острого
сосудистого поражения головного мозга.
Ишемический инсульт (ИИ) у детей
и подростков неоднороден, он
включает следующие подтипы:
тромботический
(тромбоэмболический),
гемодинамический, лакунарный
(глубинный мелкоочаговый
инфаркт мозга),
инсульт по типу
гемореологической
микроокклюзии,
атеротромботический.
Геморрагический инсульт (ГИ)
субарахноидальное,
субарахноидальнопаренхиматозное,
паренхиматозное,
вентрикулярное кровоизлияние.
Кроме того, выделяют:
нетравматическую субдуральную
гематому
нетравматическую эпидуральную
гематомы.
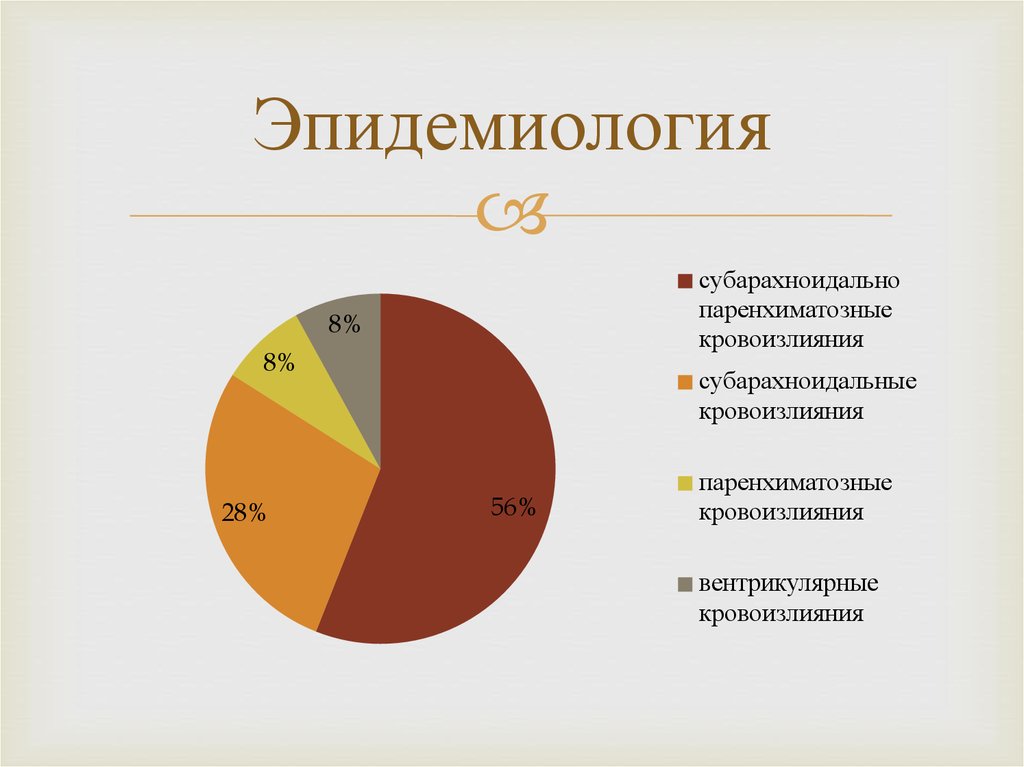
4. Эпидемиология
субарахноидальнопаренхиматозные
кровоизлияния
8%
8%
28%
субарахноидальные
кровоизлияния
56%
паренхиматозные
кровоизлияния
вентрикулярные
кровоизлияния
5. Эпидетиология
Терминология детского инсульта несколько отличается оттерминологии инсульта у взрослых и включает
следующие понятия:
• перинатальный – при развитии заболевания между 28-й
неделей гестационного возраста и 1-м месяцем жизни
ребенка (после рождения);
• фетальный (пренатальный, внутриутробный) – до
рождения ребенка;
• детский – в возрасте от 1 месяца до 18 лет.
6. Этиология
Заболевания крови:Геморрагическая болезнь новорожденных
Гемофилия
Гемобластозы (острый миелобластный лейкоз)
Тромбоцитопенические или тромбоцитопатические состояния
ДВС-синдром
Осложнения полихимиотерапии
Осложнения терапии антикоагулянтами
Факоматозы
Некротизирующий ангиит (varicella zoster virus)
Инфекционные заболевания (вирусные энцефалиты)
Сепсис
Серповидно-клеточная анемия
Наркомания (кокаин/амфетамин)
Болезни соединительной ткани
Наследственные болезни соединительной ткани (Osler-Weber-Rendu Syndrome)
Гипертоническая болезнь
Дефицит витамина К ассоциированный с атрезией желчных протоков
7. Этиология
У новорожденных:перинатальная черепно-мозговая травма и травма шейного отдела
позвоночника с экстравазальной компрессией позвоночных артерий,
серповидно-клеточная анемия (поэтому риск инсульта у чернокожих
детей в 2 раза выше, чем у светлокожих).
Риск инсульта у мальчиков на 28% выше, чем у девочек.
Анализируя значимость этиологических факторов перинатального
инсульта, следует отметить, что спонтанные кровоизлияния у
новорожденных чаще ассоциированы:
со стремительными родами,
низкой массой тела при рождении,
разрывами артериальных аневризм и артерио-венозных
мальформаций.
8. Этиология
У дошкольников:разрыв артериальных аневризм и артериовенозных
мальформаций,
васкулиты (инфекционными, аутоиммунными,
медикаментозными),
заболеваниями крови (гемофилией, болезнью Верльгофа и др.).
У детей старшего возраста и подростков.
разрыв артериальных аневризм и артериовенозных
мальформаций,
васкулиты (инфекционными, аутоиммунными,
медикаментозными),
заболеваниями крови (гемофилией, болезнью Верльгофа и др.),
наркомания (кокаином, амфетамином и пр.).
9. Этиология
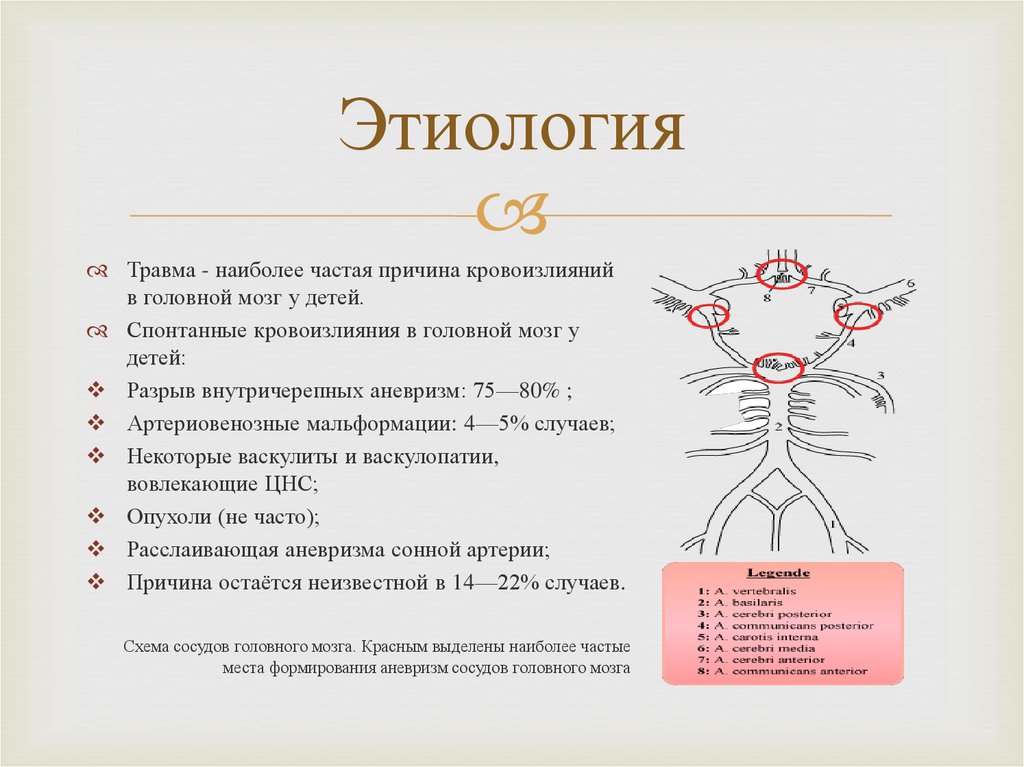
Травма - наиболее частая причина кровоизлиянийв головной мозг у детей.
Спонтанные кровоизлияния в головной мозг у
детей:
Разрыв внутричерепных аневризм: 75—80% ;
Артериовенозные мальформации: 4—5% случаев;
Некоторые васкулиты и васкулопатии,
вовлекающие ЦНС;
Опухоли (не часто);
Расслаивающая аневризма сонной артерии;
Причина остаётся неизвестной в 14—22% случаев.
Схема сосудов головного мозга. Красным выделены наиболее частые
места формирования аневризм сосудов головного мозга
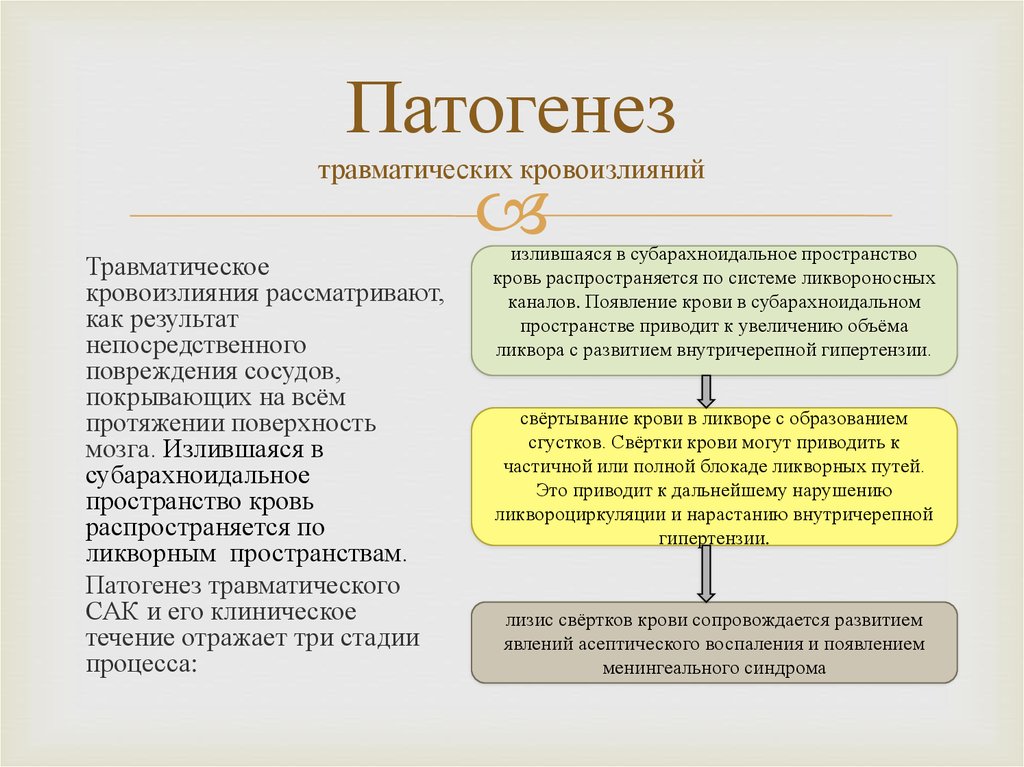
10. Патогенез
Травматическое кровоизлияния рассматривают, как результат непосредственногоповреждения сосудов, покрывающих на всём протяжении поверхность мозга.
Излившаяся в субарахноидальное пространство кровь распространяется по
ликворным пространствам.
Патогенез травматического САК и его клиническое течение отражает три стадии
процесса:
излившаяся в субарахноидальное пространство кровь распространяется по
системе ликвороносных каналов. Появление крови в субарахноидальном
пространстве приводит к увеличению объёма ликвора с развитием
внутричерепной гипертензии.
свёртывание крови в ликворе с образованием сгустков. Свёртки крови могут
приводить к частичной или полной блокаде ликворных путей. Это приводит к
дальнейшему нарушению ликвороциркуляции и нарастанию внутричерепной
гипертензии.
лизис свёртков крови сопровождается развитием явлений асептического
воспаления и появлением менингеального синдрома
11. Патогенез травматических кровоизлияний
Травматическоекровоизлияния рассматривают,
как результат
непосредственного
повреждения сосудов,
покрывающих на всём
протяжении поверхность
мозга. Излившаяся в
субарахноидальное
пространство кровь
распространяется по
ликворным пространствам.
Патогенез травматического
САК и его клиническое
течение отражает три стадии
процесса:
излившаяся в субарахноидальное пространство
кровь распространяется по системе ликвороносных
каналов. Появление крови в субарахноидальном
пространстве приводит к увеличению объёма
ликвора с развитием внутричерепной гипертензии.
свёртывание крови в ликворе с образованием
сгустков. Свёртки крови могут приводить к
частичной или полной блокаде ликворных путей.
Это приводит к дальнейшему нарушению
ликвороциркуляции и нарастанию внутричерепной
гипертензии.
лизис свёртков крови сопровождается развитием
явлений асептического воспаления и появлением
менингеального синдрома
12. Патогенез нетравматических кровоизлияний
хроническая артериальная гипертензияразвитие липогиалиноза
(фибриноидный некроз в стенках мелких перфорирующих артерий мозга (корковомедуллярные, лентикулостриарные ветви) с формированием так называемых
микроаневризм Шарко-Бушара).
разрыв измененной артерии
(микроаневризмы) с последующим формированием тромба и
развитием кровоизлияния непосредственно в паренхиму
головного мозга по типу гематомы (85%) или геморрагического
пропитывания вещества мозга
расслоение мозговой ткани гематомой, окруженной
узкой зоной некроза мозга в месте кровоизлияния. Развивается
цитотоксический и вазогенный отек головного мозга, ишемия
перифокальной зоны вследствие сдавления ткани мозга, и/или
вторичная ишемия за счет сдавления артерий.
диапедезные
кровоизлияния
вследствие ишемии и
повышения проницаемости
сосудистой стенки,
морфологически
проявляющиеся
небольшими гематомами
или геморрагическим
пропитыванием вещества
мозга. Значительно реже
13. Патогенез нетравматических кровоизлияний
Возможно развитие прорыва крови в желудочковуюсистему мозга, острой обструктивной гидроцефалии,
дислокации и вклинения головного мозга. Нередко кровь
попадает в подпаутинное пространство и желудочки
головного мозга.
По данным КТ исследований до 26% гематом продолжают
нарастать в размерах в течение ближайшего часа от начала
инсульта, а 12% гематом - в течение 20 ч. Это может быть
связано как с сохраняющейся артериальной гипертензией, так
и с локальным коагуляционным дефицитом.
В периоде регресса кровоизлияния происходит резорбция
крови с образованием кисты в течение недель и месяцев.
14. Классификация
Кровоизлияние в головной мозгВнутримозговое (паренхиматозное) кровоизлияние
(нетравматическое кровоизлияние в мозг).
Субарахноидальное кровоизлияние (САК).
Паренхиматозно - субарахноидальное кровоизлияние.
Внутрижелудочковое кровоизлияние (прорыв крови в
желудочки мозга).
Нетравматические субдуральные и эпидуральные
кровоизлияния (инсульт-гематомы).
15. Классификация САК
По тяжести состояния:Степень 0 - неразорвавшаяся аневризма
Степень 1 - асимптоматическое течение или слабая головная боль и лёгкая
ригидность затылочных мышц
Степень 1а - менингеальный и общемозговой синдромы не выражены,
но имеется неврологический дефицит
Степень 2 - парез черепных нервов (к примеру, III или IV), умеренно
выраженная или очень сильная головная боль, ригидность затылочных мышц
Степень 3 - невыраженная очаговая симптоматика, сонливость или
оглушение
Степень 4 - оглушение, умеренный или выраженный гемипарез, ранняя
децеребрационная ригидность
Степень 5 - глубокая кома, децеребрационная ригидность, нарушение
функций жизненно важных органов.
(классификация САК Ханта и Хёсса 1969г.)
16. Клиническая картина
внезапное начало;тревожные признаки у детей – внезапная временная слабость,
капризность, отказ от еды, бесчувственность лица, верхней или
нижней конечности;
у детей до 1 года, возможна, иктеричность кожных покровов.
временное головокружение или потеря равновесия;
внезапное возникновение сильной головной боли, с тошнотой,
рвотой и утратой сознания (самый частый симптом в 97% случаев).
Боль может стихать, и пациент не обращается за медицинской
помощью (т.н. угрожающая головная боль — у 30—60% больных
с САК), в 30% случаев локализована с той же стороны, что и САК;
временные затруднения или потеря речи, трудности в понимании
речи;
17. Клиническая картина
внезапная временная потеря или ухудшение зрения, особенно наодин глаз, ситуация, когда изображение двоится в глазах (ребенок
начинает закрывать один глаз при игре, чтении, рисовании,
уменьшая выраженность диплопии);
внутриглазное кровоизлияние;
возможна очаговая симптоматика со стороны черепных нервов
(особо глазодвигательного, приводящая к диплопии);
ригидность затылочных мышц часто возникает через 6—24 ч;
недавнее изменение в характере или умственных способностях
(могут поражаться чувства пространства, ориентации тела и
равновесия; ребенку может казаться, что он стоит ровно и прямо,
а на самом деле наклонен в одну сторону.)
поясничная боль может возникать из-за раздражения корешков
поясничных спинномозговых нервов кровью;
возможны положительные симптомы Кёрнига и Брудзинского;
18. Клиническая картина
у детей до 2-х летострое (реже подострое) начало
заболевания среди «полного
здоровья»
нарушения поведения: беспокойство,
возбуждение или вялость
«Мозговой» крик
выбухающий большой родничок,
расхождение швов черепа
снижение аппетита
рвота
судороги
угнетение уровня сознания
очаговая симптоматика
преретинальные и ретинальные
кровоизлияния
геморрагический шок
у детей старше 2-х лет
острое начало заболевания
среди «полного здоровья»
интенсивная головная боль
тошнота, рвота
менингеальный синдром
угнетение уровня сознания
судороги
очаговая симптоматика
неадекватное поведение
19. Клиническая картина
ВНИМАНИЕ!у 50% больных с аневризмами наблюдают тревожные
симптомы традиционно за 6—20 дней до САК;
30% аневризматических САК возникает во время сна.
20. Диагностика
Неврологический осмотрОсмотр офтальмолога
ЭХО-ЭГ
НСГ
КТ
Транскраниальное дуплексное сканирование
ЭЭГ
Коагулограмма
Консультация смежных специалистов
МРТ и МР-ангиография
Церебральная ангиография
21. Диагностика
Последовательность диагностических процедур:Поясничная пункция в подозрительных случаях.
Люмбальная пункция-давление ликвора увеличено, он содержит кровь (1-е сутки
определяется примесь свежей крови, а на 3—5-й день — ксантрохромия и
измененные эритроциты. Количество белка в ликворе умеренно увеличено,
плеоцитоз — 100—300 клеток в 1 мкл.)
КТ без контрастирования
КТ позволяет определить размер желудочков (для исключения гидроцефалии,
наблюдаемой в 21% разрывов аневризм), присутствие гематомы, инфаркта,
численность крови в цистернах и щелях (важный прогностический признак
вазоспазма), локализацию аневризмы в 70% случаев, источник кровотечения при
множественных аневризмах
МРТ неинформативна в первые 24—48 ч, особо при небольших САК
Ангиография мозговых сосудов в подтверждённых случаях или при высокой
степени вероятности
Церебральная ангиография позволяет выявить источник (традиционно
аневризму) в 80—86% случаев САК. Радиографический церебральный
вазоспазм ШВС, клинический никогда не развивается ранее 3 дней в
последствии САК).
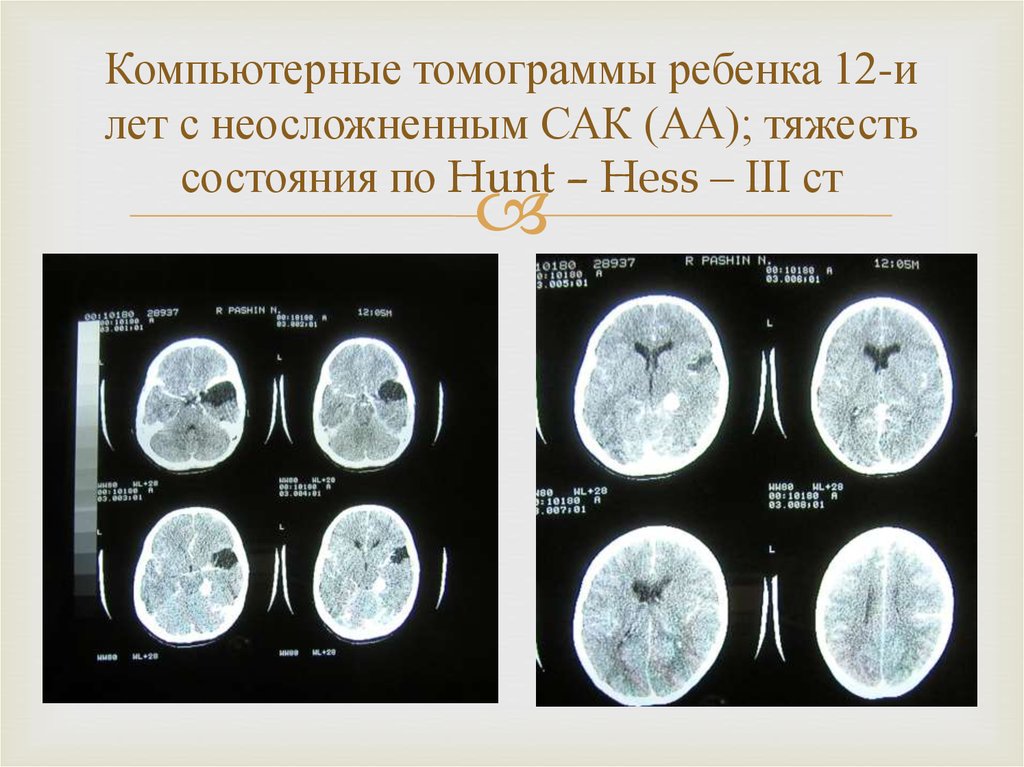
22. Компьютерные томограммы ребенка 12-и лет с неосложненным САК (АА); тяжесть состояния по Hunt – Hess – III ст
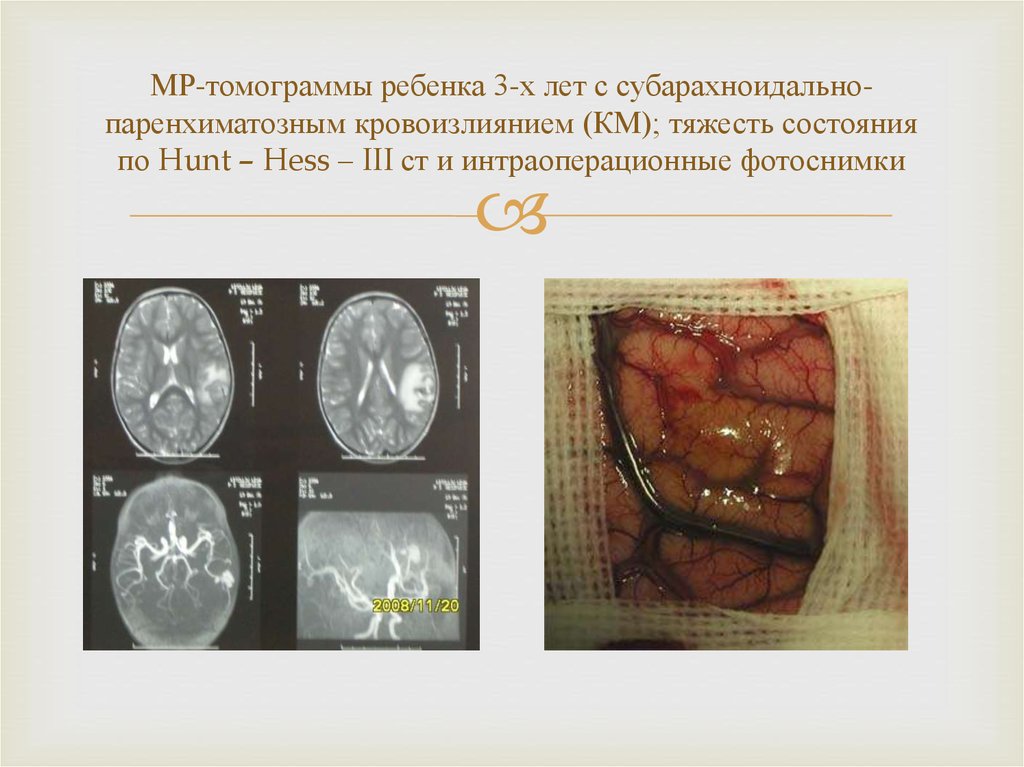
23. МР-томограммы ребенка 3-х лет с субарахноидально-паренхиматозным кровоизлиянием (КМ); тяжесть состояния по Hunt – Hess – III ст
МР-томограммы ребенка 3-х лет с субарахноидальнопаренхиматозным кровоизлиянием (КМ); тяжесть состоянияпо Hunt – Hess – III ст и интраоперационные фотоснимки
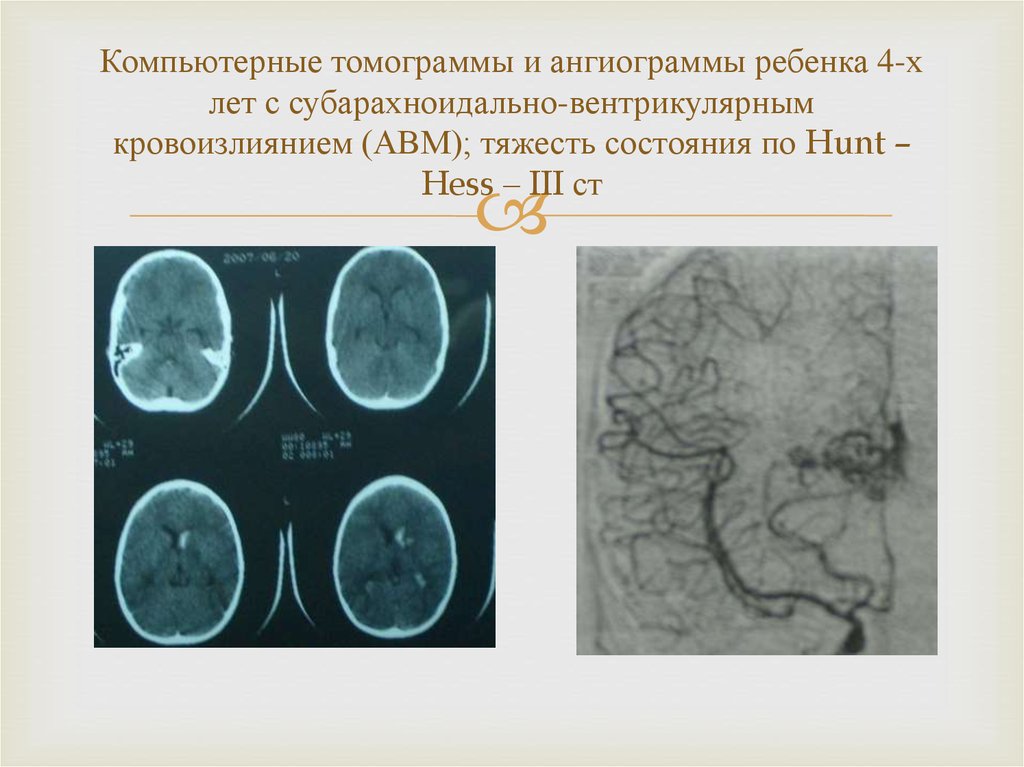
24. Компьютерные томограммы и ангиограммы ребенка 4-х лет с субарахноидально-вентрикулярным кровоизлиянием (АВМ); тяжесть состояния
по Hunt –Hess – III ст
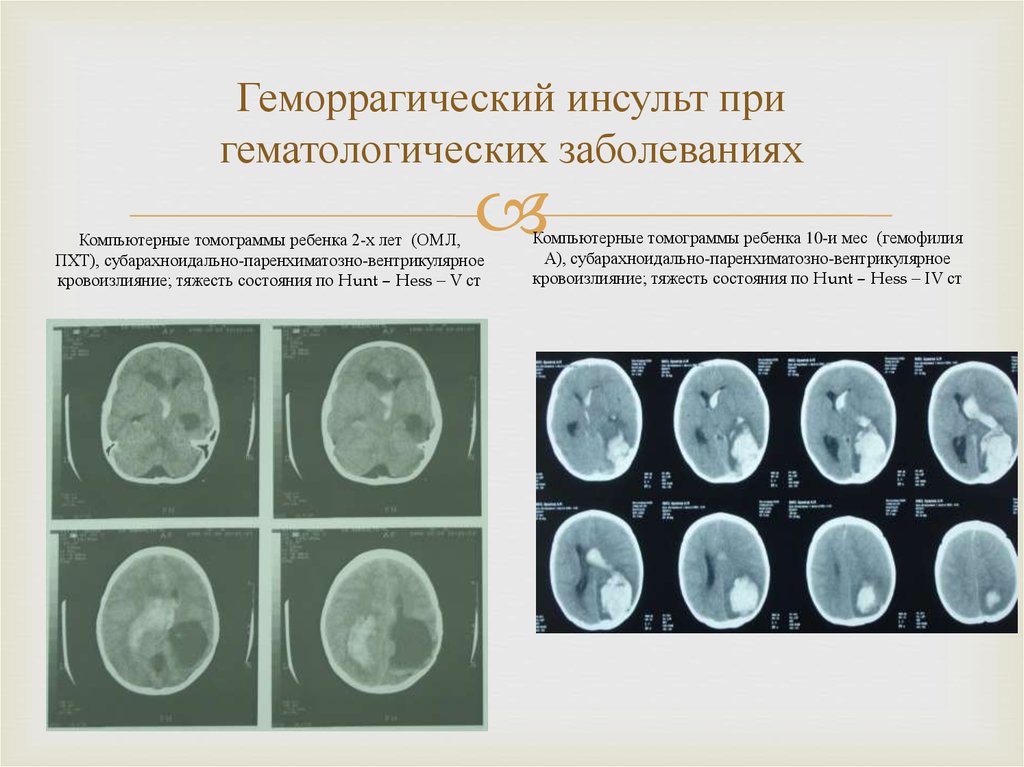
25. Геморрагический инсульт при гематологических заболеваниях
Компьютерные томограммы ребенка 2-х лет (ОМЛ,ПХТ), субарахноидально-паренхиматозно-вентрикулярное
кровоизлияние; тяжесть состояния по Hunt – Hess – V ст
Компьютерные томограммы ребенка 10-и мес (гемофилия
А), субарахноидально-паренхиматозно-вентрикулярное
кровоизлияние; тяжесть состояния по Hunt – Hess – IV ст
26. Геморрагический инсульт у пациентов с диагнозом: геморрагическая болезнь новорожденных
27. Геморрагический инсульт при соматических заболеваниях у детей
МР-томограммы ребенка 10-и месяцев (рефлюксирующиймегауретер, уросепсис, ХПН, ДВС-синдром),
субарахноидально-паренхиматозное кровоизлияние;
тяжесть состояния по Hunt – Hess – V ст
Компьютерные томограммы девочки 8 лет
(гипертоническая болезнь), субарахноидальнопаренхиматозно-вентрикулярное кровоизлияние; тяжесть
состояния по Hunt – Hess – V ст
28. Дифференциальная диагностика
Внутричерепные гематомыМенингит
Острый (традиционно первый) приступ мигрени
и непривычные головные боли (к примеру,
доброкачественная оргазмическая цефалгия).
29. Лечение
Госпитализация в палату интенсивной терапииОценка витальных функций каждый час
Строгий постельный режим с приподнятым на 30°
головным концом
Ангиография четырёх магистральных сосудов
головного мозга
Покой
30. Лечение
Сестринский, уход:Строгий учёт количества принятой и выделенной жидкости
Пневмокомпрессионные манжеты на голени
Катетеризация мочевого пузыря, если пациент без сознания
или не может контролировать мочеиспускание
Отсутствие сознания — установка назогастрального зонда.
Диета
Хирургическое лечение — голод
Консервативное ведение — только жидкая пища.
31. Лечение
Мониторирование/интубация/катетеризацияИнтубация показана пациентам, находящимся в коматозном или
нестабильном состоянии (к примеру, при стридорозном дыхании).
ЭКГ-мониторирование.
Установка внутриартериального катетера показана пациентам,
находящимся в нестабильном, оглушённом или коматозном
состоянии, при затруднённом контроле АД, нужно будет проведения
частых лабораторных тестов.
Установка внутрижелудочкового катетера показана при
развивающейся гидроцефалии или значительном скоплении крови
в желудочках мозга; вызывает симптоматическое улучшение у 65%
больных; может увеличивать риск повторного кровотечения, если
ВЧД снижено.
Катетеризация лёгочной артерии необходима пациентам с синдромом
неадекватной секреции АДГ или при нестабильной гемодинамике.
32. Лечение
Медикаметозное лечение0,9% р-р NaCl с добавлением 20 мЭкв/л KCI в/в со скоростью 100—125 мл/ч;
при отсутствии гипергликемии и гипонатриемии -5% р-р глюкозы в 0,9% р-ре
NaCl с добавлением 20 мЭкв/л КС1;
для профилактики судорог - дифенин в изначальной дозе 17 мг/кг. потом по 100
мг 3 р/сут, фенобарбитал по 30 - 60 мг-через 6 ч (способствует также снижению
АД);
анальгетики;
дексаметазон - традиционно в предоперационном периоде перед трепанацией.
противорвотные средства - при необходимости;
средства, улучшающие мозговое кровообращение;
блокаторы Н2-рецепторов (к примеру, ранитидин) — для профилактики
стрессовых язв.
антигипертензивные средства — по показаниям;
оксигенотерапия у неинтубированных больных: 2 л О2, через носовые канюли,
основанной на оценке газового состава крови.
33. Лечение
Не надлежит использоватьo ацетилсалициловую кислоту,
o декстран,
o гепарин.
34. Хирургическое лечение
Показания:Острая оболочечная (субдуральная) гематома, вызывающая
смещение срединных структур головного мозга
Острая внутримозговая гематома, вызывающая смещение
срединных структур головного мозга
Острая гемотампонада желудочков головного мозга
Острая окклюзионная гидроцефалия, без гемотампонады
желудочков головного мозга
Преимущественный отек одного из больших полушарий
головного мозга, вызывающий смещение срединных
структур головного мозга
Медикаментозно неконтролируемое высокое ВЧД,
вазоспазм
35. Отдаленные последствия
Нейрокогнитивные расстройства — утомляемость, изменениенастроения и др. связанные симптомы — общие последствия САК.
Даже у пациентов, имевших хорошее неврологическое
восстановление, распространены беспокойство, депрессия,
посттравматическое стрессовое расстройство и когнитивные
нарушения; 46 % пациентов, перенесших САК, имеют нарушения
познавательной функции, снижающие качество жизни. Около 60 %
жалуются на частые головные боли. САК из аневризмы может
привести к повреждению гипоталамуса и гипофиза, играющих
центральную роль в гормональной продукции и регуляции. У более
четверти людей, перенесших САК, развивается гипопитуитаризм
(дефицит одного или нескольких гормонов гипоталамогипофизарной системы — соматотропина,
фолликулостимулирующего, лютеинизирующего гормонов и др.).
36. Выводы
Разрозненные статистическиеданные и собственные наблюдения
позволяют утверждать, что
геморрагический инсульт нередкая патология детского
возраста, которая сопровождается
высокой летальностью и
инвалидизацией пациентов.
Патология сосудов головного
мозга у детей часто
манифестирует спонтанным САК
разной степени тяжести, что
требует оказания ургентной
помощи, которая не может быть
связана с транспортировкой
пациента.





























 Медицина
Медицина