Похожие презентации:
Бронхиальная астама
1. Бронхиальная астама
доцент кафедры факультетской терапииКемГМА,
к.м.н. Павлова Вера Юрьевна
2.
3. Федеральные клинические рекомендации по диагностике и лечению бронхиальной астмы
Российское респираторноеобщество, Москва, 2013
4.
Федеральные клиническиерекомендации по диагностике и
лечению бронхиальной астмы
Российское респираторное общество,
Москва, 2016
5.
Бронхиальная астма (БА) - являетсягетерогенным заболеванием,
характеризующимся хроническим воспалением
дыхательных путей, наличием респираторных
симптомов, таких как свистящие хрипы, одышка,
заложенность в груди и кашель, которые
варьируют по времени и интенсивности и
проявляются вместе с вариабельной
обструкцией дыхательных путей.
6.
Обострения БА – эпизоды нарастающей одышки,кашля, свистящих хрипов, или заложенности в
грудной клетке, требующие изменений обычного
режима терапии.
Для обострения БА характерно снижение пиковой
скорости выдоха (ПСВ) и объема
форсированного выдоха за 1-ю секунду (ОФВ1).
7. Фенотипы заболевания
Аллергическая БА:-обычно начинается в детстве,
-связан с наличием других аллергических заболеваний
(атопический дерматит, аллергический ринит, пищевая
аллергия) у пациента или родственников.
- характерно эозинофильное воспаление.
- Пациенты с фенотипом аллергической БА обычно
хорошо отвечают на терапию ингаляционными
кортикостероидами (ИГКС.)
8.
Неаллергическая БА:-встречается у взрослых, не связана с аллергией.
-профиль воспаления дыхательных путей у больных с
данным фенотипом может быть эозинофильным,
нейтрофильным, смешанным или
малогранулоцитарным.
-в зависимости от характера воспаления пациенты с
неаллергической астмой могут не отвечать на
терапию ИГКС.
9.
БА с поздним дебютом:- у некоторых пациентов, особенно женщин,
астма развивается впервые уже во взрослом
возрасте.
- эти больные чаще не имеют аллергии
- как правило, требуют более высоких доз
ИГКС или являются относительно
рефрактерными к ГКС-терапии.
10. Механизмы сужение дыхательных путей при БА
1) Сокращение гладкой мускулатуры стенки бронхав ответ на бронхоконстрикторное действие различных
медиаторов и нейротрансмиттеров; практически
полностью обратимо под действием бронхолитиков.
2) Отек дыхательных путей
обусловлен повышенной проницаемостью
микрососудистого русла, вызванной действием
медиаторов воспаления. Может играть особенно
важную роль при обострениях.
11.
3) Гиперсекреция слизи может приводить к окклюзиипросвета бронхов («слизистые пробки») и является
результатом повышенной секреции слизи и
образования воспалительного экссудата
4) Утолщение стенки бронха
вследствие структурных изменений; не полностью
обратимо под действием существующих препаратов.
12. Факторы, влияющие на развитие и проявления БА (1)
Внутренние факторы1. Генетическая предрасположенность к атопии ;
2. Генетическая предрасположенность к БГР
(бронхиальной гиперреактивности) ;
3. Пол (в детском возрасте БА чаще развивается у
мальчиков; в подростковом и взрослом – у
женщин) ;
4. Ожирение
13. Бронхиальная гиперреактивность (БГР)
– Стимуляторы БГРВирусная инфекция
Аэрополлютанты
Аэроаллергены
Профессиональныеаллергены
БГР коррелирует с клиническими
симптомами
14. Факторы, влияющие на развитие и проявления БА (2)
Факторы окружающей среды :1. Аллергены
1.1. Внутри помещения: клещи домашней пыли,
аллергены домашних животных, аллергены
тараканов, грибковые аллергены.
1.2. Вне помещения: пыльца растений, грибковые
аллергены.
2. Инфекционные агенты (преимущественно вирусные)
3. Профессиональные факторы
15. Постельный (домашний) клещ
16. Факторы, влияющие на развитие и проявления БА (3)
Факторы окружающей среды :4. Аэрополлютанты
4.1. Внешние: озон, диоксиды серы и
азота, продукты сгорания дизельного топлива
и др.
4.2. Внутри жилища: табачный дым
(активное и пассивное курение).
17. Факторы, влияющие на развитие и проявления БА (4)
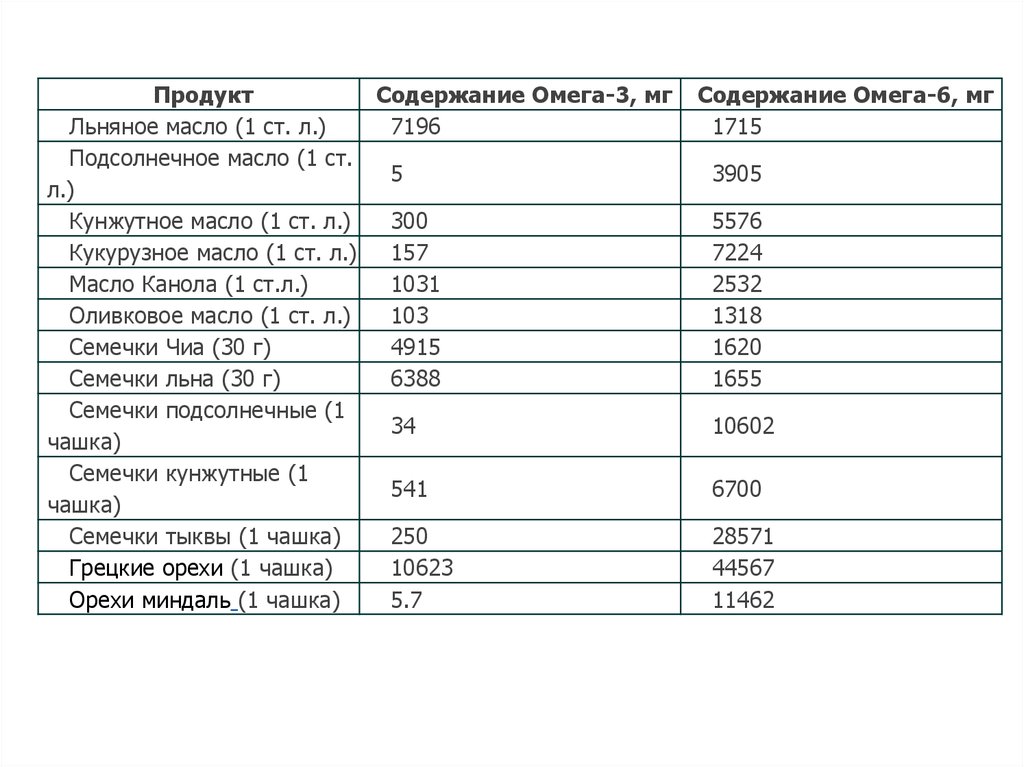
Факторы окружающей среды :5. Диета:
-повышенное потребление продуктов высокой степени
обработки,
- увеличенное поступление омега-6 полиненасыщенной
жирной кислоты и сниженное – антиоксидантов (в виде
фруктов и овощей) и омега-3 полиненасыщенной жирной
кислоты (в составе жирных сортов рыбы).
18.
ПродуктСодержание Омега-3, мг
Льняное масло (1 ст. л.)
7196
Подсолнечное масло (1 ст.
5
л.)
Кунжутное масло (1 ст. л.)
300
Кукурузное масло (1 ст. л.) 157
Масло Канола (1 ст.л.)
1031
Оливковое масло (1 ст. л.)
103
Семечки Чиа (30 г)
4915
Семечки льна (30 г)
6388
Семечки подсолнечные (1
34
чашка)
Семечки кунжутные (1
541
чашка)
Семечки тыквы (1 чашка)
250
Грецкие орехи (1 чашка)
10623
Орехи миндаль (1 чашка)
5.7
Содержание Омега-6, мг
1715
3905
5576
7224
2532
1318
1620
1655
10602
6700
28571
44567
11462
19. Клиническая картина БА
1) Приступообразное течение (четкие эпизодыобострения) вне приступа никаких жалоб
нет.
1) Аллергическая астам: начало приступа –
слезотечение, першение в горле, слизистое
выделение из носа. Завершается приступ –
отделением небольшого количества
слизистой, очень вязкой «стекловидной
мокроты».
20. Объктивные данные
Вне приступа – вначале заболевания – жалобнет.
В период приступа – дыхание жесткое,
большое количество сухих, жужащих хрпиов
над всеми легочными полями.
Акцент II тона на легочном стволе.
Тахикардия.
Одышка.
21. Диагностика (1)
– Эпизодическая экспираторная одышка– Бронхообструкция (свистящиехрипы)
– Ощущение сдавления, тяжести в грудной
клетке
– Кашель
симптомы особенно усиливаются в ночные и
ранние утренние часы, всегда обратимы
(спонтанно или под воздействием лечения)
типичные симптомы
22. Диагностика (2)
Важное значение в анамнезе имеют указания наповторные обострения, часто провоцируемые такими
факторами, как:
– Аллергены
– Ирританты
– Физическая нагрузка
– Вирусная инфекция
• Патогномоничным признаком астмы является указание в
анамнезена обратимость бронхиальной обструкции, как
спонтанно, так и под влиянием лечения
• Сезонная вариабельность типичных симптомов болезни,
наличие в семейном анамнезе атопических заболеваний
также указывают на диагноз БА
23. Диагностика (3)
1)-
ОАК:
Аллергическая БА – эозинофилия,
Неаллергическая –все показатели могут быть в
норме.
При длительном течении заболевании вторичный эритроцитоз;
2) БАК – нет специфических изменений;
3) Исследование аллергического статуса – пробы с
аллергенами, исследования уровня Ig.
24. Диагностика (4)
4) Мокрота:• Большое количество эозинофилов
• Кристаллы Шарко-Лейдена – остатки разрушенных
эозинофилов;
• Спирали Куршмана – слепки мелких бронхилов
вязкоймокротой.
5) Спирография
25. Спирография
26. Диагностика (5)
6) Спирограмма:форсированный выдох за 1ю секунду (ОФВ1)
форсированную жизненную емкость легких (ФЖЕЛ);
Индекс Тиффно- ОФВ1/ЖЕЛ
1)
Результаты зависят от усилия пациента.
2) Пациентов необходимо тщательно проинструктировать о
выполнении форсированного выдоха,
3) Провести дыхательный маневр трижды и зафиксировать
лучший из полученных результатов.
27. Пикфлоуметр (измерят ПСВ – пиковая скорость выдыха)
28. Диагностика (6)
7) Проба на обратимость бронхообстукции:1 шаг – проводят измерение ОФВ1 или ПСВ
2 шаг – пациент вдыхает бронходилятатор:
- сальбутамол – 200 – 800 мкг – 400 мкг
29.
3 шаг- измерение ОФВ1 или ПСВ – через 15 минУвеличение ОФВ1 – 12% и более от исходной или
Увеличение ПСВ- 200 мл и более – диагноз -БА,
Если меньше – диагноз БА – сомнительный.
30.
Нормальные показатели спирометрии(или пикфлоуметрии) не исключают
диагноза БА.
31. Тактика диагностического поиска:
Больным с бронхиальной обструкцией ивозможной БА следует провести тест на
обратимость и/или пробную терапию
в течение определенного периода:
32.
При положительном тесте на обратимость или
если при проведении терапевтической пробы
достигнут положительный эффект, в
дальнейшем следует лечить пациента, как
больного с астмой.
При отрицательной обратимости и отсутствии
положительного ответа при проведении пробного
курса терапии следует продолжить дальнейшее
обследование для уточнения диагноза.
33. Тактика диагностического поиска:
Больным с бронхиальной обструкцией ивозможной БА следует провести тест на
обратимость и/или пробную терапию
в течение определенного периода:
34.
Проводиться 6-8 недельный курс приема ИГКC вдозе, эквивалентной 200 мкг беклометазона два
раза в день.
У больных с выраженной бронхиальной обструкцией
может иметь место частичная резистентность к
ИГКС. В этом случае более предпочтительно
использование терапевтической пробы с
пероральным преднизолоном в дозе 30 мг в сутки в
течение 2 недель.
35. Классификация БА (1)
- Экзогенную (атопическую) –аллергены;
- Эндогенную
36. Факторы, вызывающие экзогенную бронхиальную астму
• Бытовые аллергены: домашняя пыль, аллергены комнатныхживотных, некоторых насекомых (тараканов) и грибковые
аллергены.
• Частицы эпидермиса человека и животных (особенно опасны
коты, слюна которых обладает сенсибилизирующими
свойствами).
• Корм для рыб. Мощным аллергеном- являются дафнии
используемые в качестве корма аквариумных рыбок. Они живут
в речном песке, которым зимой посыпают улицы (зимняя
астма).
• Воздушный планктон включающий споры грибов, пыльцу
растений, аллергены из насекомых и пр.
Наиболее распространены аллергены: пыльца пырея, крапивы,
подорожника, щавеля, амброзии, мака, тюльпана, сирени,
лесного ореха, тополя, сосны и березы.
37. Факторы, вызывающие эндогенную бронхиальную астму
1. Астма физического усилия.2. Инфекциеи верхних дыхательных путей, основную роль при
этом играют вирусы (гриппа).
3. «Аспириновая» астма наблюдается у больных с полипозом
(полипы) носовой полости и непереносимостью аспирина
(ацетилсалициловой кислоты), индометацина или желтых
пищевых красителей.
4. Профессиональная бронхиальная астма возникает при контакте
с различными веществами.
5. Бронхиальная астма, возникающая вследствие загрязнения
окружающей среды, получила широкое распространение в
последние годы.
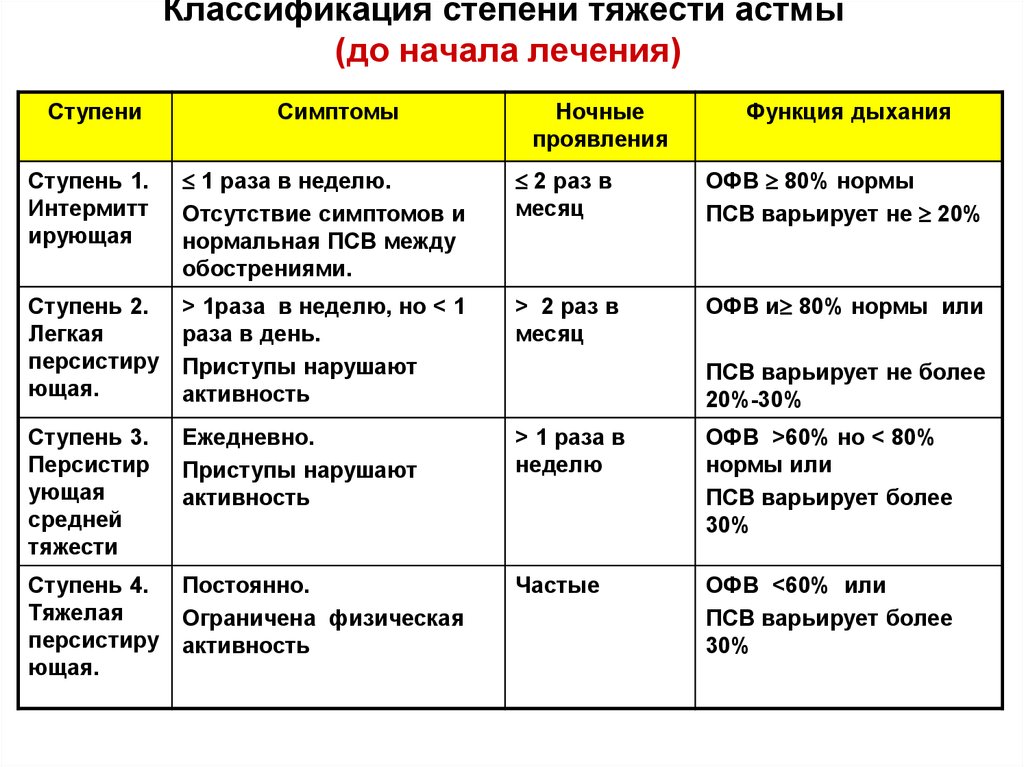
38. Классификация степени тяжести астмы (до начала лечения)
СтупениСимптомы
Ночные
проявления
Функция дыхания
Ступень 1.
Интермитт
ирующая
1 раза в неделю.
Отсутствие симптомов и
нормальная ПСВ между
обострениями.
2 раз в
месяц
ОФВ 80% нормы
ПСВ варьирует не 20%
Ступень 2.
Легкая
персистиру
ющая.
> 1раза в неделю, но < 1
раза в день.
Приступы нарушают
активность
> 2 раз в
месяц
ОФВ и 80% нормы или
Ступень 3.
Персистир
ующая
средней
тяжести
Ежедневно.
Приступы нарушают
активность
> 1 раза в
неделю
ОФВ >60% но < 80%
нормы или
ПСВ варьирует более
30%
Ступень 4.
Тяжелая
персистиру
ющая.
Постоянно.
Ограничена физическая
активность
Частые
ОФВ <60% или
ПСВ варьирует более
30%
ПСВ варьирует не более
20%-30%
39.
40.
41.
42.
43.
44. Тяжесть БА на фоне постоянной терапии!!!! (в зависимости от ступени терапии)
Легкая БА – это астма, которая хорошоконтролируется терапией 1-й и 2-й ступеней, т е
-только изолированным применением КДБА по
потребности,
-или совместно с низкими дозами ИГКС
-или антилейкотриеновыми препаратами (АЛП),
-или кромонами.
45. Тяжесть БА на фоне постоянной терапии!!!! (в зависимости от ступени терапии)
Среднетяжелая БА – это астма, которая хорошоконтролируется терапией ступени 3, те низкими
дозами ИГКС / ДДБА (длительно действующими Б-
адреномиметиками).
46. Тяжесть БА на фоне постоянной терапии!!!! (в зависимости от ступени терапии)
Тяжелая БА – это астма требующая терапии ступени 4и 5,
-высоких доз ИГКС/ДДБА (4 ступень)
-и\или таргетной терапии ( анти-IgE –терпия),
- и\или низкими дозами системных стероидов для того
чтобы сохранить контроль (5 ступень),
-или астма, которая остается неконтролируемой,
несмотря на эту терапию.
47.
ХарактеристикиКонтролируемая
БА
Частично
контролируемая
БА
Дневные симптомы
Отсутствуют
или
меньше 2-х эпизодов
в неделю
Больше 2-х эпизодов
в неделю
Ограничение
активности
Отсутствуют
Любые
Ночные симптомы
(пробуждение)
Отсутствуют
Любые
Потребность в
препаратах «скорой
помощи»
Отсутствуют
или
меньше 2-х эпизодов
в неделю
Больше 2-х эпизодов
в неделю
Функция легких
(ОФВ1 или ПСВ)
Нормальная
Менее 80% от
должной величины
Обострения
Отсутствуют
1 или болеа в год
Неконтролируемая БА
Наличие трех или
более признаков
частично
контролируемой БА в
течение любой
недели
1 в течение любой
недели
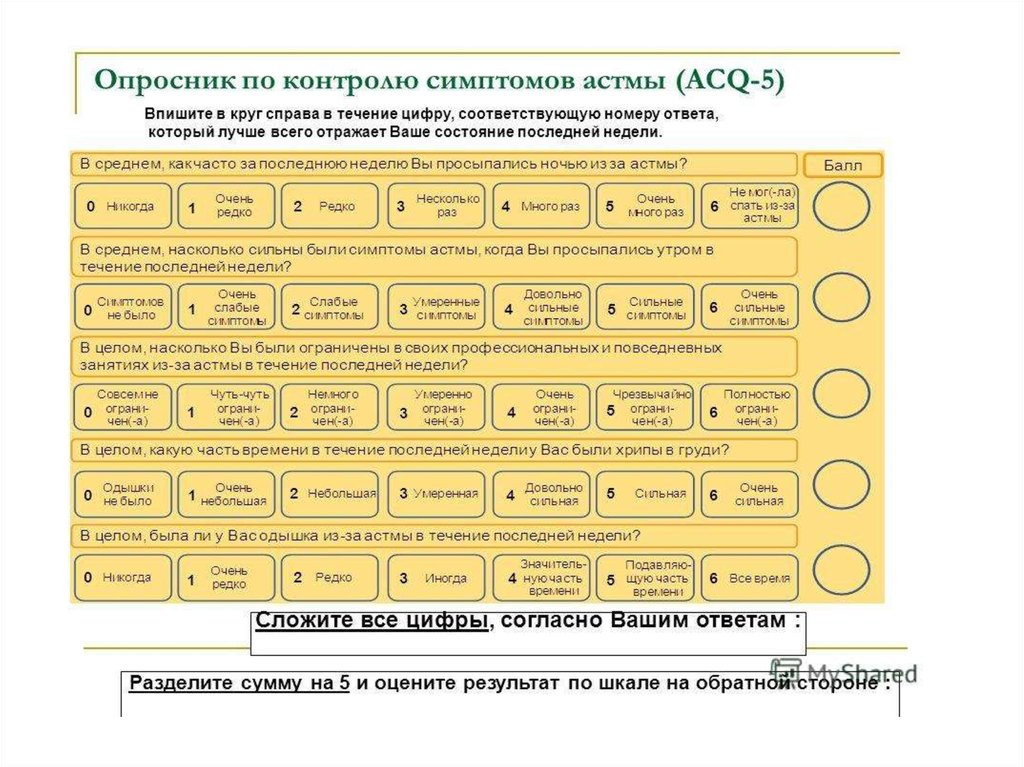
48. Оценка контроля над БА
Вопросник по контролю над астмой(ACQ-5)
49.
50. Требования к формулировке диагноза
-этиология (если таковая установлена);- степень тяжести;
- уровень контроля;
- сопутствующие заболевания, которые могут
оказать влияние на течение бронхиальной
астмы,
-при наличии – обострение с указанием
степени тяжести обострения.
51. Пример диагнозов (1)
• Алллергическая бронхиальная астма, среднетяжелоеконтролируемое течение. Круглогодичный
аллергический ринит, легкое течение.
Сенсибилизация в аллергенам клешей домашней
пыли. ДН I
• Неаллергическая бронхиальная астма,
среднетяжелое недостаточно контролируемое
течение. Рецидивирующий полипозный синусит.
Непереносимость НСПВП («Аспириновая триада»).
ДН II
52. Пример диагнозов (2)
Аллергическая бронхиальная астма, среднетяжелоенедостаточно контролируемое течение.
Среднетяжелое обострение. Сезонный
аллергический ринит, тяжелое течение.
Сенсибилизация к пыльцевым аллергенам (деревья).
Эмфизема легких. ДН (клинически).
• Неаллергическая бронхиальная астма,
среднетяжелое неконтролируемое течение, тяжелое
обострение. Астматический статус,
компенсированная стадия. Ожирение II ст. Эмфизема
легких. ДН II, ХЛС.
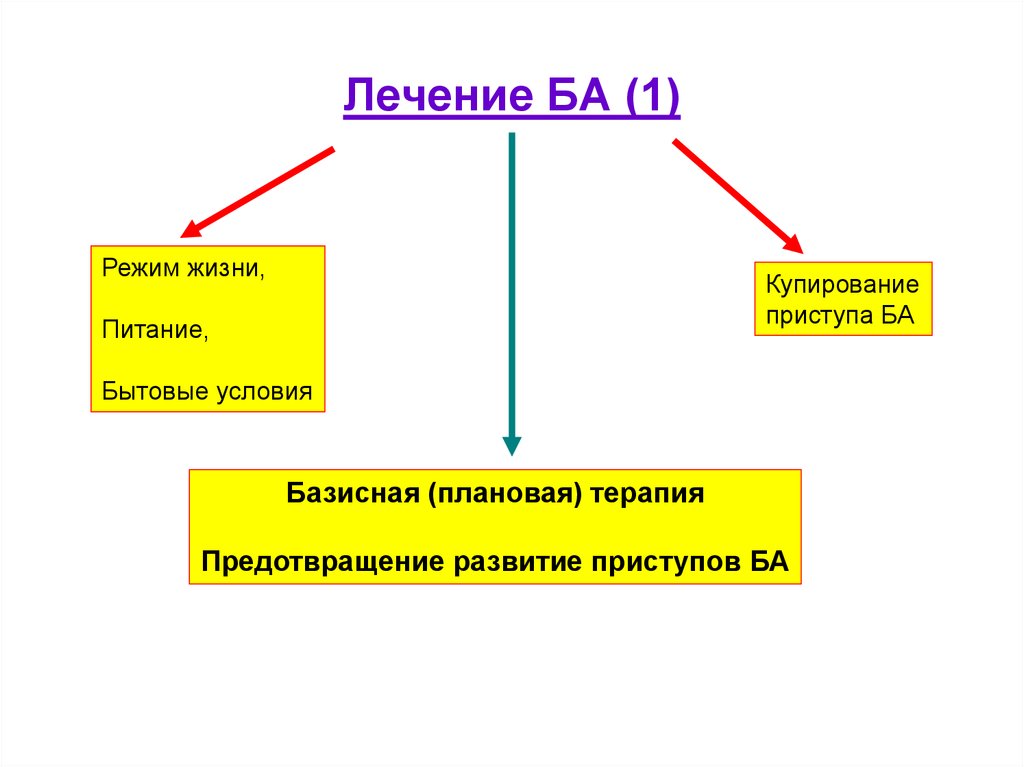
53. Лечение БА (1)
Режим жизни,Купирование
приступа БА
Питание,
Бытовые условия
Базисная (плановая) терапия
Предотвращение развитие приступов БА
54. Обучение пациента
Школа пациентов с бронхиальной астмой:Что такое бронхиальная астма?
Почему возникает приступ бронхиальной астмы? Аллергия и
бронхиальная астма.
Пикфлоуметрия. Бронхолитический тест. Правила построения
графиков пикфлоуметрии. Индивидуальные зоны контроля.
Ингаляционная терапия бронхиальной астмы. Симптоматическое
лечение бронхиальной астмы.
Лечение хронического воспаления при бронхиальной астме.
Глюкокортикостероидная терапия при бронхиальной астме.
Лечение обострения бронхиальной астмы.
Лечение и профилактика вирусной и бактериальной инфекции.
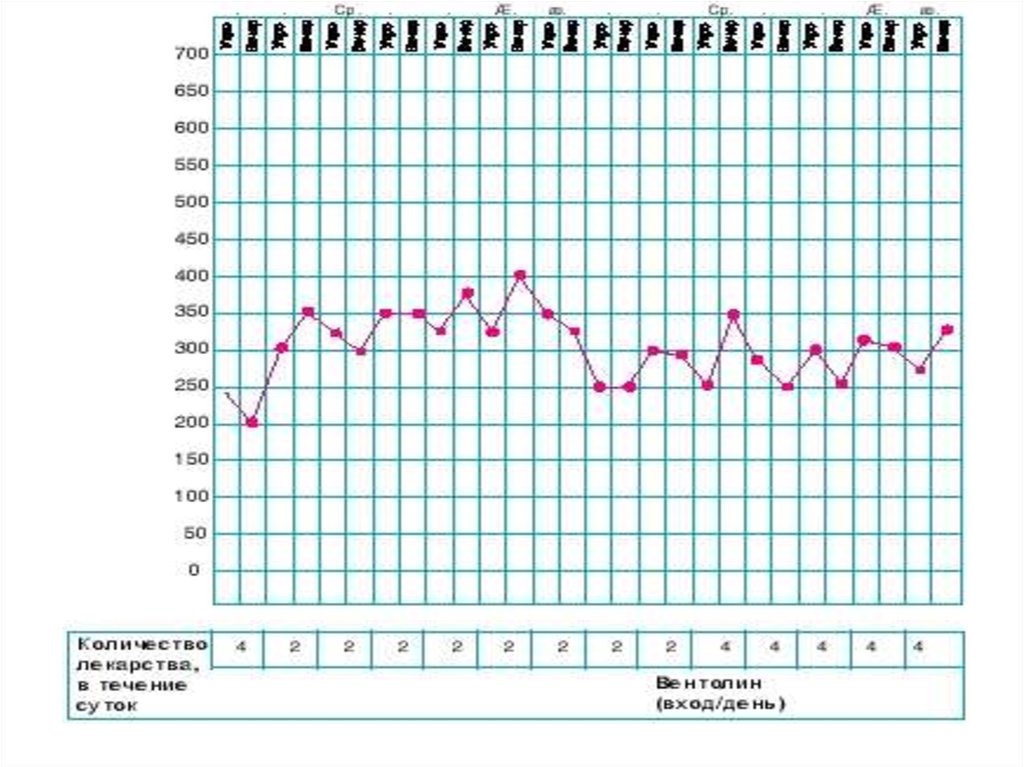
55. Пикфлоуметрия
• Обязательно пациент ведет ежедневный «Дневникпациента»;
• Фиксирует показатели два раза в день – утро, вечер;
• Три выдоха утром (до использования всех
ингаляторов) – фиксируется лучший результат (в мл)
• Три выдоха вечером (перед сном) – фиксируется
лучший результат (в мл)
56.
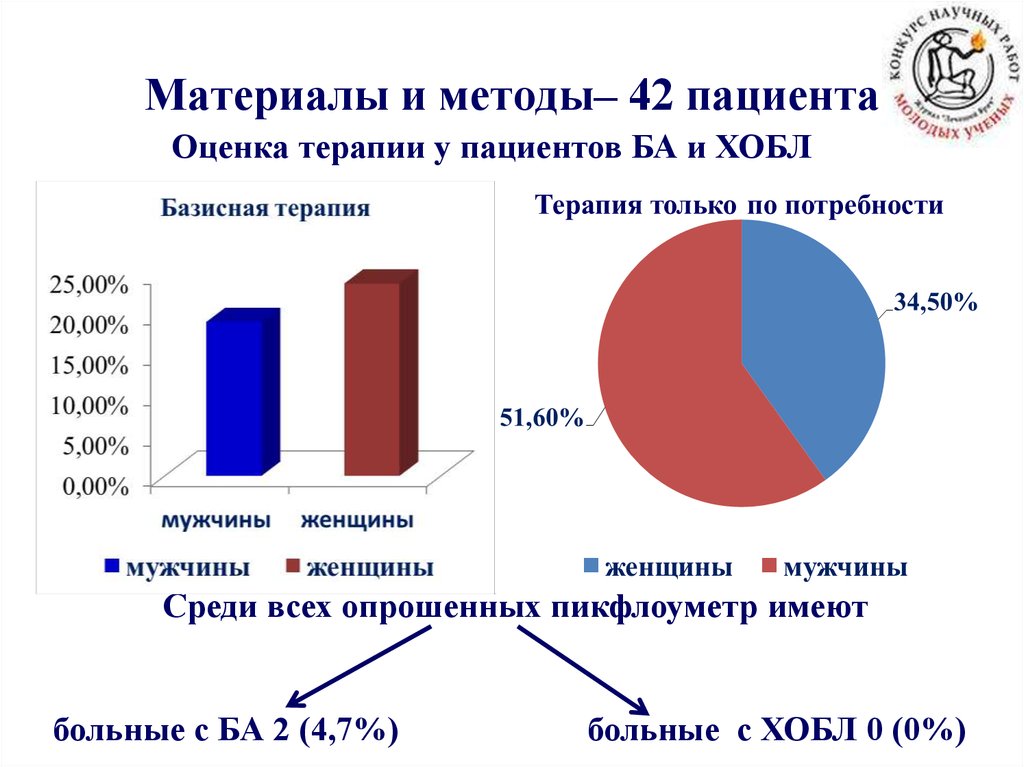
57. Материалы и методы– 42 пациента
Оценка терапии у пациентов БА и ХОБЛДневник пациента
Среди всех опрошенных пикфлоуметр имеют
больные с БА 2 (4,7%)
больные с ХОБЛ 0 (0%)
58. Лечение БА (2)
Исключение провоцирующихаллергических факторов:
-
Закрытые книжные полки и шкафы;
-
Исключение паласов, ковров;
-
Замена всех пастельных принадлежностей из
натуральных материалов на синтетические;
-
Частая смена постельного белья;
-
Исключения аквариумов;
-
Исключение пищевых аллергенов, и.т.д.
59.
• Стирать постельное белье и одеяла еженедельно впросушивать на солнце.
• Борьба с клещом в домашней пыли:
- поместить подушки и матрацы в
воздухонепронцаемые чехлы.
- заменить ковры на линолеум или деревянное
покрытие, особенно в спальне.
- использовать мебель с виниловым, кожаным
покрытием;
- минимизировать наличие пыли.
- ежедневные влажные уборки;
- удалить из жилых помещений – горшки с цветами;
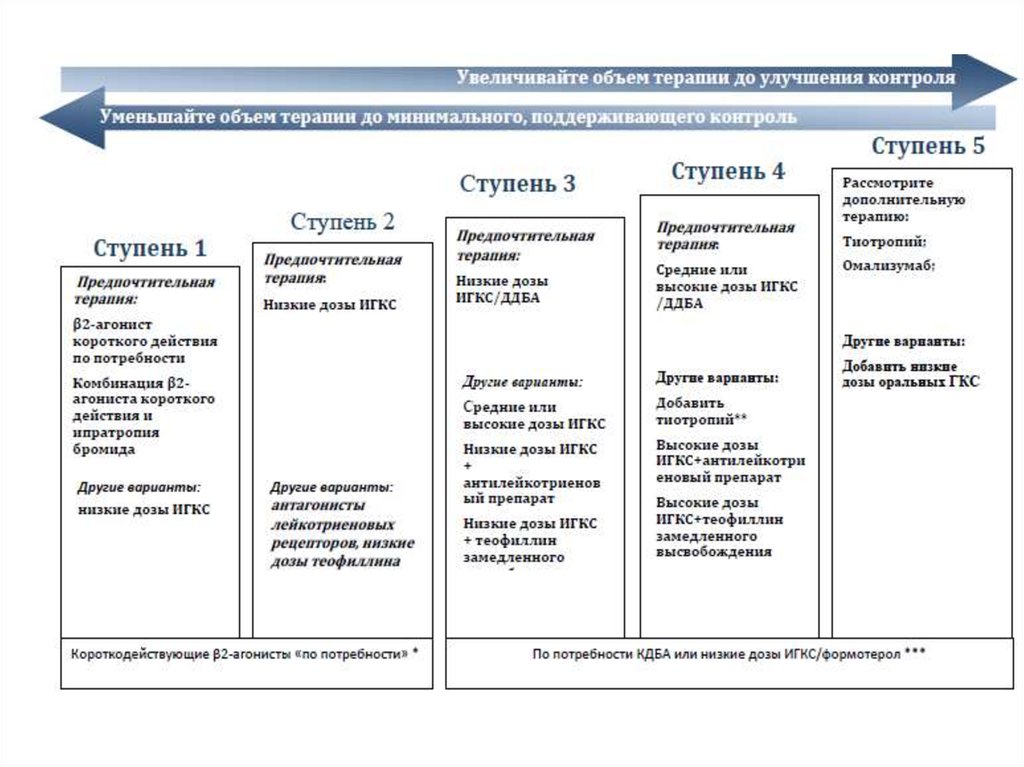
60. Принципы медикаментозной терапии
• Правильный выбор препаратов;• Правильное использование препаратов;
• Минимизация количества принимаемых
препаратов;
• Ступенчатая терапия.
- Оценка эффекта через 4 недели
- В зависимости от эффекта – «шаг вверх»
или «шаг вниз»
61. Особенности терапии БА
90% - ингаляционные средства.Эффективность зависит от:
1) Размера частиц аэрозоля;
2) Свойства аэрозоля;
3) «Маневр» дыхания;
4) Способ применения препарата;
5) «Геометрии» дыхательных путей;
6) Продолжительности ингаляции.
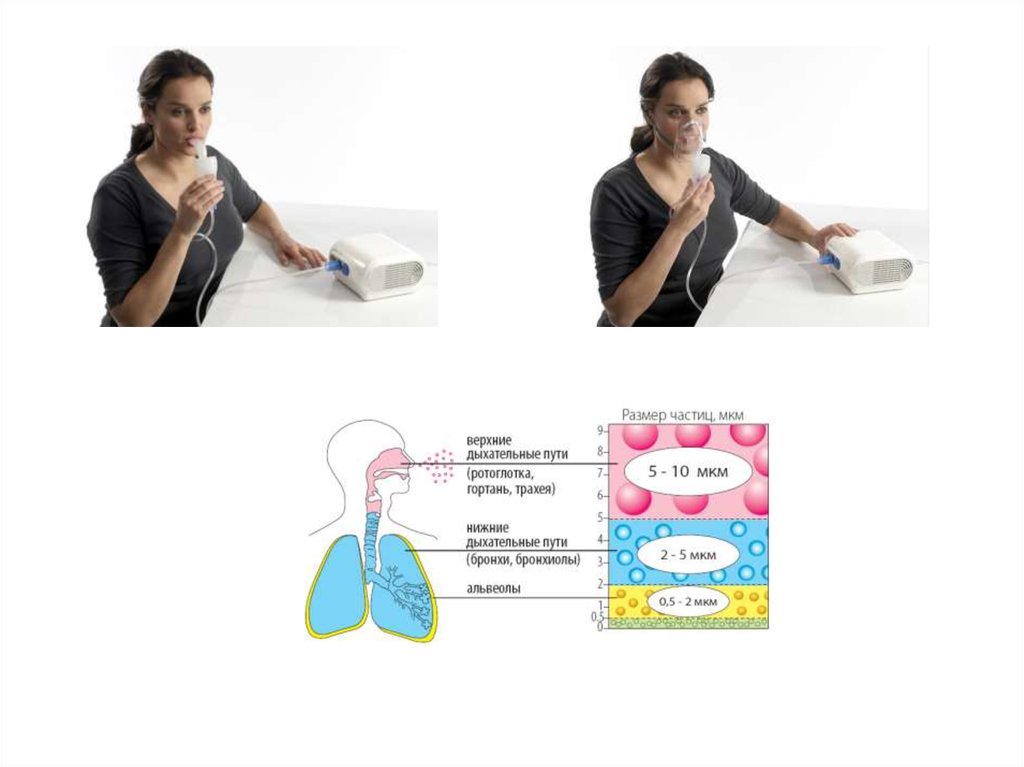
62. Размер частиц аэрозоля
• Более 10 мкм – осаждение в ротоглотке;• 5-10 мкм – осаждение в ротоглотке, гортани,
трахеи;
• 2-5 мкм – осаждение в нижних дыхательных
путях;
• 0,5-2 мкм – осаждение в альвеолах;
• Менее 0,5 мкм – не осаждаются в легких
(выдыхаются).
63. Способы доставки ингаляционных препаратов
• дозированные аэрозольные ингаляторы(ДАИ)
• дозированные аэрозольные ингаляторы
(ДАИ) активированные вдохом
• дозированные порошковые ингаляторы
(ДПИ);
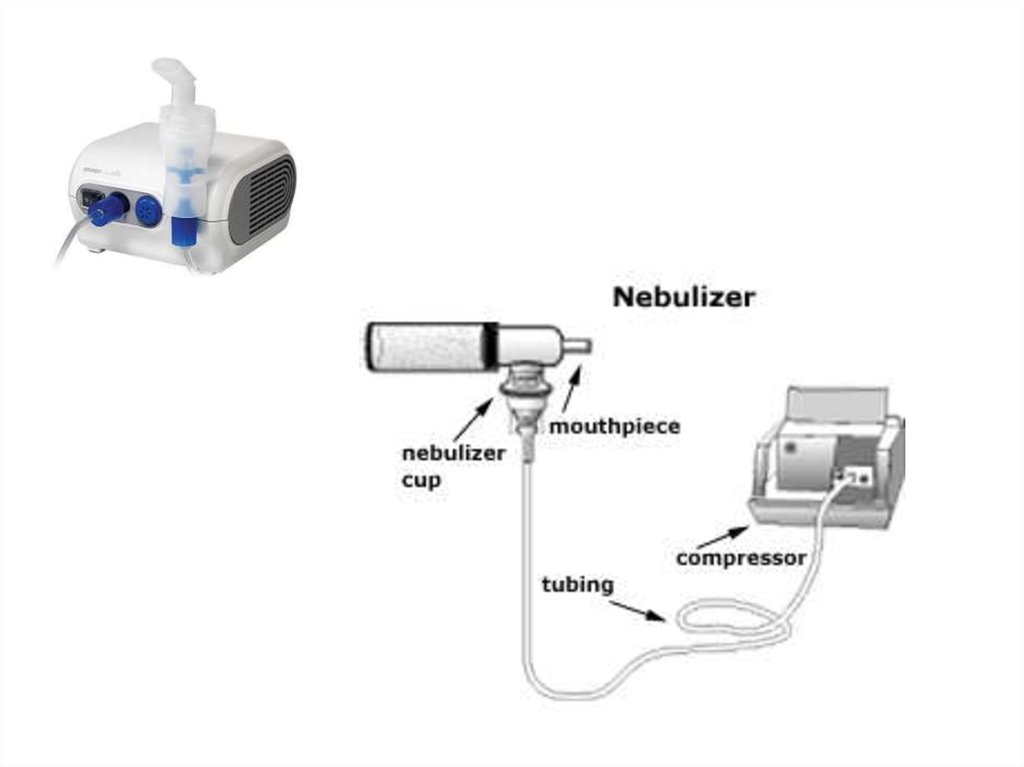
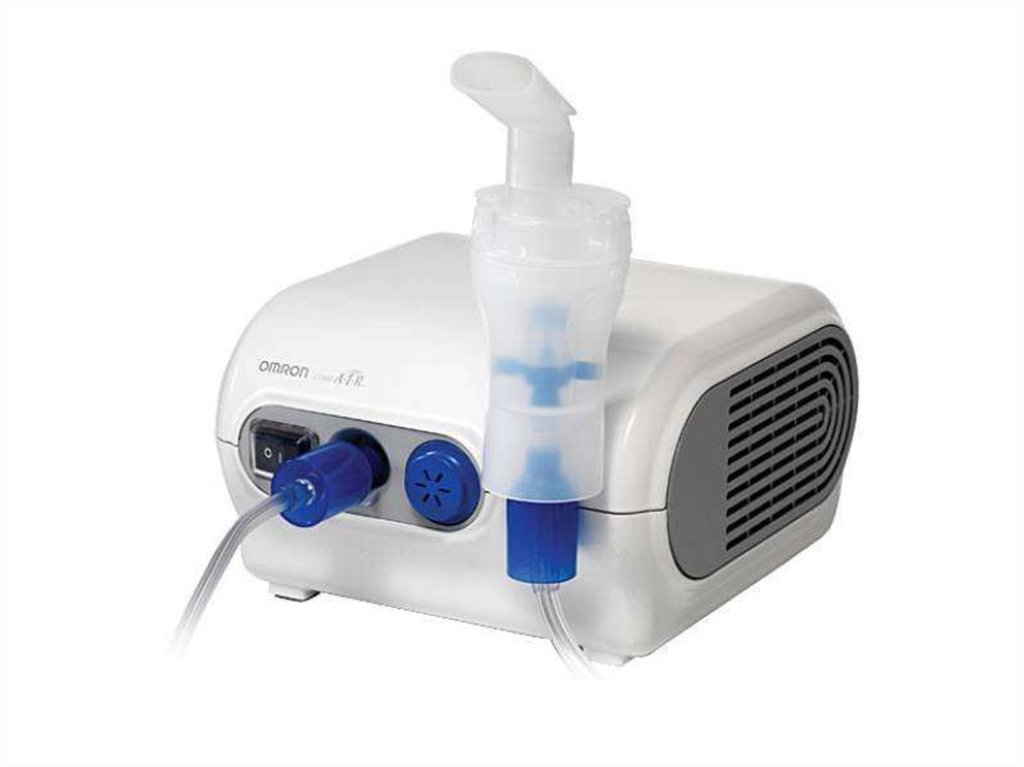
• небулайзеры.
64. дозированные аэрозольные ингаляторы
65. дозированные аэрозольные ингаляторы (1)
1) Содержит лекарственное вещество +газ вытеснитель (чаще всего фреон);
2) Часть препарата вдыхается, часть
проглатывается;
3) Необходима синхронизация вдоха и нажатия
клапана ингалятора! Но данный маневр могут
провести правильно не более 40% сотрудников
отделения пульмонологии.
66. дозированные аэрозольные ингаляторы (2)
4) Перед каждым использованием - встряхнуть;5) Около 20% пациентов не могут правильно
использовать ДАИ;
6) Для эффективного использования необходима
скорость вдоха – не менее 30 л/мин – глубокий
медленный вдох;.
7) Снижение эффективности препарата по мере
хранения;
67. дозированные аэрозольные ингаляторы (3)
8) При вдыхании фреон содержащих препаратов –при контакте с мягким небом- рефлекторное
прерывание вдоха, ларинго - бронхоспазм;
9) Проблема экологии – разрушение озонового
слоя фреоном.
10) Разрабатываются безфреоновые ингаляторы
68. дозированные аэрозольные ингаляторы, активированные вдохом (1).
«Легкое дыхание»69. дозированные аэрозольные ингаляторы, активированные вдохом.
1)2)
3)
4)
«Легкое дыхание»
Не требует синхронизации манипуляций и
вдоха;
Ингалятор срабатывает на вдох больного в
течение 0,2с.
Депозиция в легких в 2-3 раза выше, чем в
обычных ДАИ.
Эффективно работает, даже если больной
делает слабый поверхностный вдох (скорость
менее 20 л/мин);
70. Дозирующий порошковый ингалятор (ДПИ)
Ингаляция лекарственного вещества управляется усилием вдоха самогопациента
Лекарственный препарат находится в виде мелкодисперсной сухой пудры
2 основных принципа действия ДПИ
– Предварительно отмеренный
– Резервуарный
ХэндихалерTM – зарегистрированная торговая марка компании Берингер Ингельхайм, Турбухалер ® зарегистрированная
торговая марка компании АстраЗенека; Мультидиск ® зарегистрированная торговая марка компании ГлаксоСмитКляйн.
Ser-PresentDiscus-23.12.2011
71. Медикаментозная терапия (1)
- Оценить существующий контроль БА иназначение адекватной фармакотерапии;
- опросник или АСQ
- Выбор оптимального устройства доставки
ингаляционного препарата.
72. Медикаментозная терапия (1)
Препараты для облегчения симптомов:- ингаляционные β2-агонисты быстрого
действия (сальбутомол, фенетол),
- ингаляционные антихолинергические
средства (ипратропия бромид, окситропия
бромид),
- теофиллин короткого действия
73. Медикаментозная терапия (2)
Препараты, контролирующие течение заболевания(базисная терапия) :
- ингаляционные и системные ГКС,
- антилейкотриеновые средства,
- ингаляционные β2-агонисты длительного
действия,
- теофиллин замедленного высвобождения,
- кромоны,
- антитела к иммуноглобулину E (антиIgE).
74. Агонисты β2 -АР (короткого действия)
СальбутамолДозы аэрозоль – 100- мкг
Фенотерол
Дозы аэрозоль - 100- мкг
Максимальная суточная доза – 8 ингаляций!!!
75. Агонисты β2 –АР побочные эффекты
-Тремор,
возбуждение,
расширение периферических сосудов,
тахикардия,
парадоксальный бронхоспазм,
аллергические реакции,
повышение АД,
аритмии,
диарея,
тошнота,
бессонница
76. Медикаментозная терапия (1)
Препараты для облегчения симптомов:- ингаляционные β2агонисты быстрого действия,
- ингаляционные антихолинергические
средства,
- теофиллин короткого действия
77. Антихолинергические препараты
Ипратропия бромид и Окситропия бромид.Ингаляционный ипратропия бромид менее
эффективен для облегчения симптомов БА, чем
ингаляционные β2_агонисты быстрого действия.
Альтернатива для больных, у которых при лечении
β2_агонистами быстрого действия возникают такие
нежелательные эффекты, как тахикардия, аритмия и
тремор.
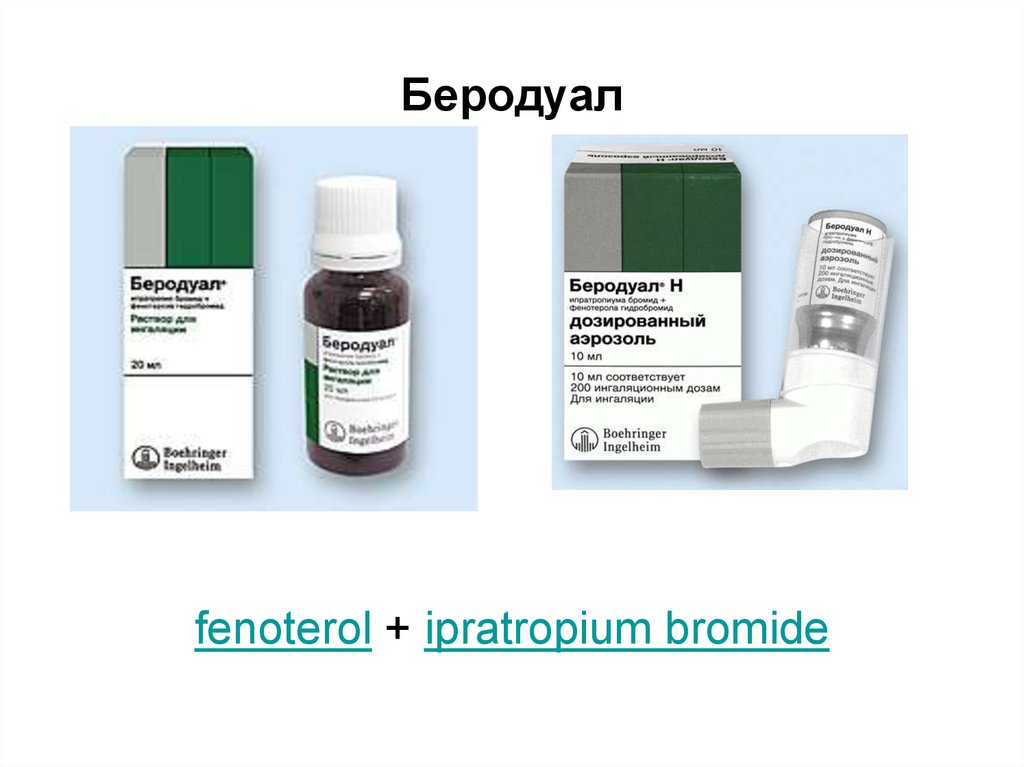
78. Беродуал
fenoterol + ipratropium bromide79. Медикаментозная терапия (1)
Препараты для облегчения симптомов:- ингаляционные β2агонисты быстрого действия,
- ингаляционные антихолинергические средства,
- теофиллин короткого действия
80. Теофиллин (механизм действия)
Повышает активность диафрагмальных мышц.Увеличивает мукоцилиарный клиренс.
Стимулирует дыхательный центр
81. Эуфиллин
Раствор для внутривеного введения:для купирования бронхоспазма – 2.4% - 10-20
мл (240 мг струйно; 480 мг – капельно)
Раствор для внутримышечного введения 24% - 2-4 мл
82. Медикаментозная терапия (2) БАЗИСНАЯ
Препараты, контролирующие течение заболевания:- ингаляционные и системные ГКС,
- ингаляционные β2-агонисты длительного
действия,
- антилейкотриеновые средства,
- теофиллин замедленного высвобождения,
- кромоны,
- антитела к иммуноглобулину E (антиIgE).
83.
1) ГлюкокортикостероидыИнгаляционные формы – являются основными
препаратами базисной терапии.
Оказывают эффекты:
1) противовоспалительный
2) противоаллергический
3) антиэкссудативный
4) снижают гиперреактивность бронхов
84. Глюкокортикостероиды
Как правило, применяют в виде аэрозоля(дозы (мкг/сутки))
Низкие Средние Высокие
Беклометазон
≤500
501-1000
>1000
Будесонид
≤400
401-800
> 800
Флютиказон
≤250
251-500
> 500
85. Препараты ИГКС
Бекламетазон:- Беклазон;
- Беклоспир;
- Бекотид;
- Кленил;
- Альдецин
Будесонид:
- Бенакорт;
- Пульмикорт;
- Буденит
86.
СпейсерНебулайзер
87. Возможные причины резистентности или снижение ответа к ИГКС у больных с БА
• Интенсивность воспалительного процесса вдыхательных путях;
• ИГКС не достигают мелких дыхательных путей;
• Курение
• Ожирение
• Персистирующая вирусная инфекция
• Персистирующая микоплазменная и хламидийная
инфекция.
88. Медикаментозная терапия (2) БАЗИСНАЯ
Препараты, контролирующие течение заболевания:- ингаляционные и системные ГКС,
- ингаляционные β2-агонисты длительного
действия,
- антилейкотриеновые средства,
- теофиллин замедленного высвобождения,
- кромоны,
- антитела к иммуноглобулину E (антиIgE).
89.
2) β2 агонисты -длительнодействующие –сальметерол, формотерол.
Эффект через 30 мин.
Длительность действия 18 и более
часов.
Применяют для предотвращения
развития приступа
90. Агонисты β2 -АР
Сальметерол50 мкг 2 раза в сутки
Не рекомендован детям до 4 лет.
Формотерол
12 мкг 2 раза в сутки
91. Комбинированные препараты
• Серетид(сальмотерол+флютиказон);
• Симбикорт
(будесонид+формотерол)
92. Медикаментозная терапия (2) БАЗИСНАЯ
Препараты, контролирующие течение заболевания:- ингаляционные и системные ГКС,
- ингаляционные β2-агонисты длительного
действия,
- антилейкотриеновые средства,
- теофиллин замедленного высвобождения,
- кромоны,
- антитела к иммуноглобулину E (антиIgE).
93. Лейкотриены
Лейкотриены (LTC4, LTD4, LTE4)Вызывают:
- бронхоспазм,
- гиперсекрецию,
- повышают сосудистую проницаемость (отек стенки
бронха).
94. Антагонисты лейкотриеновых рецепторов
Зафирлукаст – 20 мг 2 раза в сутки, макс.80 мг в сутки
Монтелукаст – 10 мг в сутки
95. Медикаментозная терапия (2) БАЗИСНАЯ
Препараты, контролирующие течение заболевания:- ингаляционные и системные ГКС,
- ингаляционные β2-агонисты длительного
действия,
- антилейкотриеновые средства,
- кромоны,
- теофиллин замедленного высвобождения,
- антитела к иммуноглобулину E (антиIgE).
96. Стабилизаторы мембран тучных клеток
Кромолин-натрий (интал, кромогексал):–препятствует дегрануляции тучных клеток и
выделению из них гистамина, лейкотриенов и
др.
Дозы (ингаляционно): 2-10 мг 4 раза в сутки.
Недокромил
аэрозоль для ингаляций 4 мг 4 раза в сутки
97. Теофиллины замедленного высвобождения
Теопэк, Теодар, Ретафил, ЭуфилонгТеопэк:
(таб -100, 200 и 300 мг)
• среднем доза 400 мг/сут.
• При условии хорошей переносимости, дозу можно
увеличивать приблизительно на 25% от начальной
каждые 2-3 дня до достижения оптимального
терапевтического эффекта.
98. Не рекомендуется при БА:
• седативные препараты (строгопротивопоказаны);
• муколитические препараты (могут усилить
кашель);
• β – адреноблокаторы;
• Антигистаминные;
• все виды физиотерапии, включая
физиотерапию на грудную клетку (могут
усилить дискомфорт пациента);
99. Дифференциальная диагностика (1)
Отсутствие бронхиальной обструкции:• Синдром хронического кашля
• Гипервентиляционный синдром
• Синдром дисфункции голосовых связок
• ГЭРБ
• Риниты
• Заболевания сердца
• Легочный фиброз
100. Дифференциальная диагностика (2)
Наличие бронхиальной обструкции:• ХОБЛ
• Бронхоэктазы
• Инородноетело
• Облитерирующий брониолит
• Стеноз крупных дыхательных путей
• Раклегких
• Саркоидоз
101. Дифференциальная диагностика (3)
Дыхательная недостаточность вследствие:1) Нарушения бронхиальной проходимости;
2) диффузных заболеваний легочной
паренхимы;
3) заболеваний сосудов легких;
4) заболеваний грудной клетки или
дыхательных мышц.
102. Дифференциальная диагностика (4)
• Сердечная недостаточность.• Синдром гипервентиляции при неврозах и
нейроцирку-ляторной дистонии.
• Поражение дыхательного центра при
органических заболеваниях мозга.
• Некоторые нарушения обмена веществ.
103. Обострение БА
Обострения БА (синонимы: приступы БА, или остраяБА) представляют собой эпизоды нарастающей
одышки, кашля, свистящих хрипов, или заложенности
в грудной клетке, требующие изменений обычного
режима терапии.
Для обострения БА характерно снижение пиковой
скорости выдоха (ПСВ) и объема форсированного
выдоха за 1 сек (ОФВ1).
104. Причины обострения БА
• инфекции респираторного тракта (в основном,вирусы, чаще всего − риновирусы)
• аллергены,
• аэрополлютанты,
• физическая нагрузка,
• метеорологические факторы,
• прием некоторых лекарственных препаратов (бетаблокаторы, у больных с «аспириновой БА» - НПВС),
• эмоциональные реакции.
• беременность,
• недостаточная терапия.
105. Лечение обострения БА
- КДБА – 4- 8 ингаляций- Преднизолон per os 40 – 50 мг
- Ксилородотерапия
Оценка эффекта в течение 1 часа.
- Ухудшение – решение вопрос о
госпитализации;
- Улучшение- терапия на ступень выше,
продолжить преднизолон – 5-7 дней.
106.
Системные ГКС следует использовать при лечении всехобострений, кроме самых легких , особенно если:
– начальная терапия ингаляционными β2-агонистами не
обеспечила длительного улучшения;
– обострение развилось у пациента, уже получающего
пероральные ГКС;
– предшествующие обострения требовали назначения
пероральных ГКС.
- Пероральные ГКС обычно не уступают по эффективности
внутривенным ГКС и являются предпочтительными
средствами
- Адекватными дозами сГКС являются: преднизолон (или
эквивалент) 40-50 мг/сут 1 р/с.
107. Лечение обострения БА в стационаре
Легкое или среднетяжелоеобострение:
- КДБА
- Ипратропия бромид
- Кислородотерапия
- ГКС per os
108. Лечение обострения БА в стационаре
Тяжело обострение:- КДБА
- Ипратропия бромид
- Кислородотерапия
- ГКС per os или в/в.
- Сульфат магния
109. Осложнения БА
1) Развитие приступа БА2) Астматический статус
3) Эмфизема легких
4) Дыхательная недостаточность.
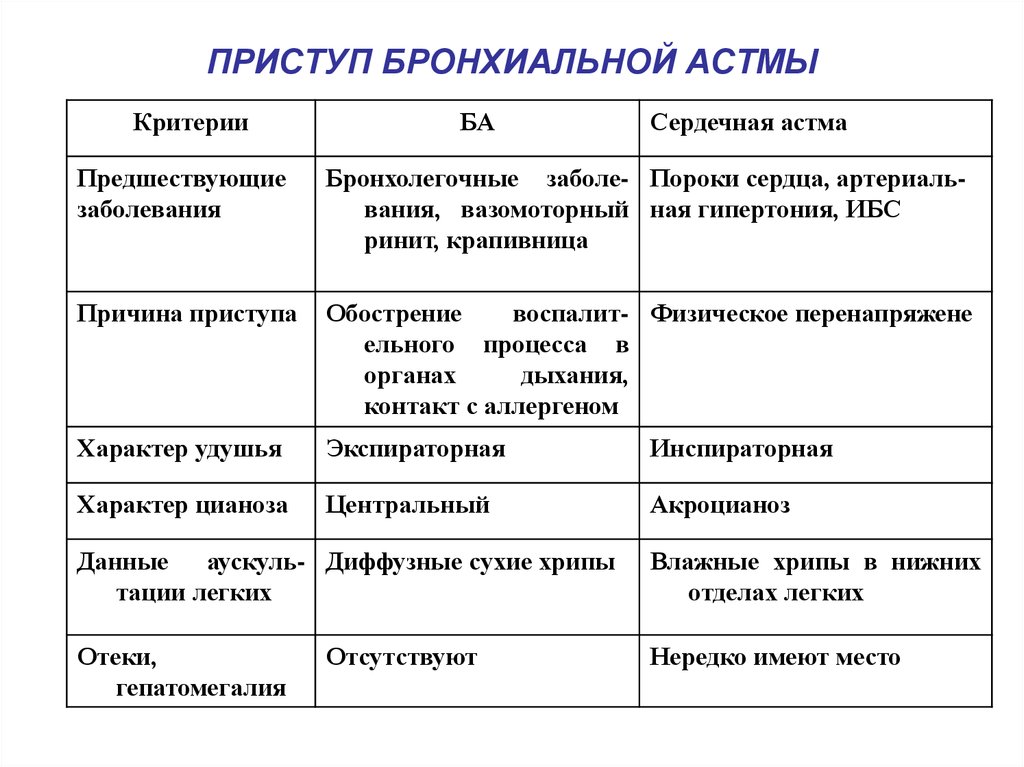
110. ПРИСТУП БРОНХИАЛЬНОЙ АСТМЫ
КритерииБА
Сердечная астма
Предшествующие
заболевания
Бронхолегочные заболе- Пороки сердца, артериальвания, вазомоторный ная гипертония, ИБС
ринит, крапивница
Причина приступа
Обострение
воспалит- Физическое перенапряжене
ельного процесса в
органах
дыхания,
контакт с аллергеном
Характер удушья
Экспираторная
Инспираторная
Характер цианоза
Центральный
Акроцианоз
Данные аускуль- Диффузные сухие хрипы
тации легких
Влажные хрипы в нижних
отделах легких
Отеки,
гепатомегалия
Нередко имеют место
Отсутствуют
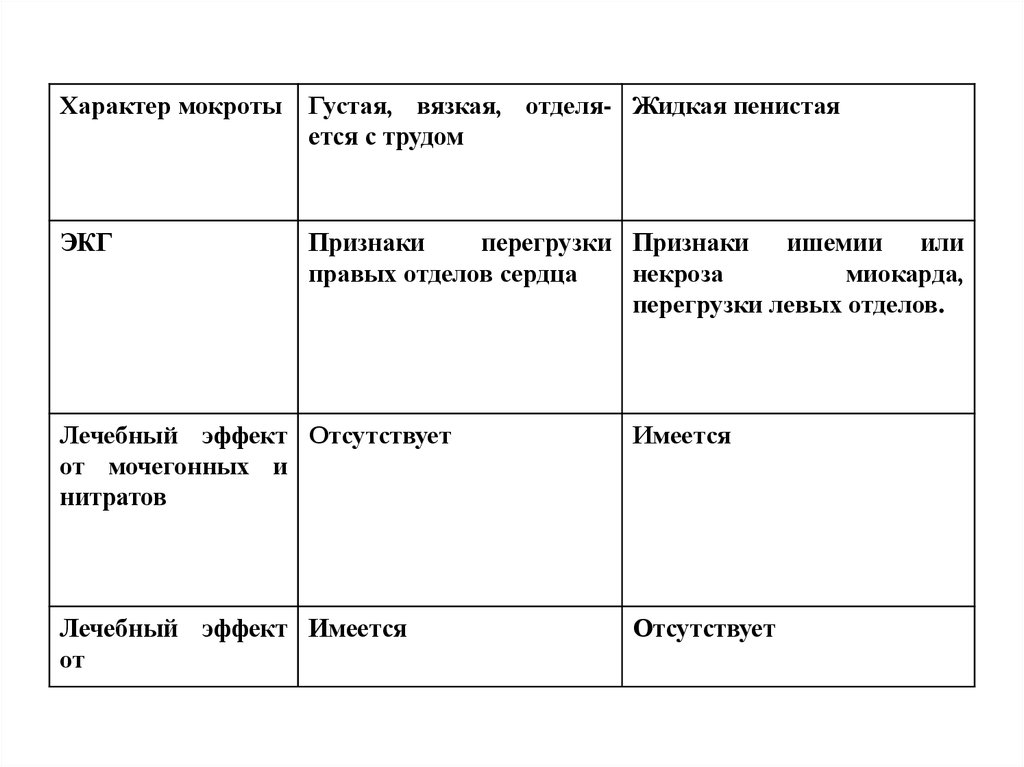
111.
Характер мокротыГустая, вязкая, отделя- Жидкая пенистая
ется с трудом
ЭКГ
Признаки
перегрузки Признаки ишемии или
правых отделов сердца
некроза
миокарда,
перегрузки левых отделов.
Лечебный эффект Отсутствует
от мочегонных и
нитратов
Имеется
Лечебный эффект Имеется
от
Отсутствует
112. Признаки приступа удушья
шумное, свистящее дыхание;
одышка с удлинённым выдохом;
беспокойство, чувство страха;
сердцебиение;
потливость;
резкое снижение ПСВ;
приступу удушья может предшествовать зуд в
носоглотке, першение в горле, чиханье,
заложенность носа или ринорея;
• приступообразный кашель расценивают как
эквивалент приступа удушья.
113. Общие мероприятия:
• Покой,• Положение с фиксированным плечевым поясом,
• Горячие ножные и ручные ванны, горчичники на
спину,
• Ингаляции кислорода способствуют купированию
приступа бронхиальной астмы. Увлажненный
кислород ингалируется через носовые катетеры со
скоростью 2-6 л/мин.
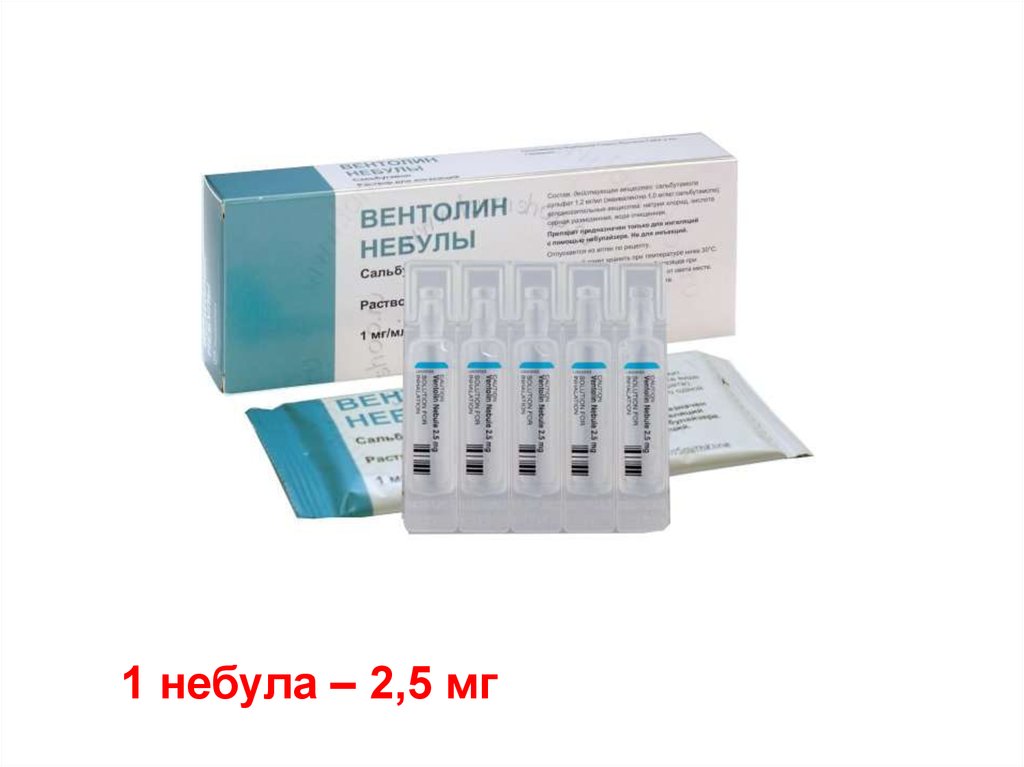
114. Ингаляционные бронходилятаторы (1) (через небулайзер)
Сальбутамол (вентолин) —Беротек (фенотерол)
При ЧСС < 130 уд в мин
Сальубутомол – 2,5 – 5 мг – в течение 10-15 мин.
Допустимая суточная доза — 6-10 разовых ингаляционных
доз. Бронходилатирующее действие препарата
начинается через 1-5 мин.
Максимум эффекта наступает через 30 мин,
продолжительность действия - 2-3 ч.
115. дозированные аэрозольные ингаляторы
116.
1 небула – 2,5 мг117.
118.
119.
120.
121. Ингаляционные бронходилятаторы
• Сальбутамол –ингаляции 2,5-5,0 мг через небулайзер в
течение 10- 15 мин.
Начало действия через 5 мин,
максимальный эффект в течение 30-90 мин,
длительность 3-6 ч.
При необходимости повторение ингаляции
каждые 20 мин или до общей дозы 10-15 мг/ч.
122. Ингаляционные бронходилятаторы (1)
Беродуал — сочетание В2-адреностимулятора фенотерола(беротека) и холинолитика ипрапропиума бромида.
1-2 вдоха, при необходимости до до 3-4 раз в день.
123. Адреналин
• меньше 60 кг — 0.3 мл 0.1% раствора (0.3мг);• 60-80 кг —0.4 мл 0.1% раствора (0.4мг);
• больше 80 кг — 0.5 мл 0.1% раствора (0.5 мг).
При отсутствии эффекта введение адреналина в той же
дозе повторяется через 20 мин, повторно можно
ввести адреналин не более 3 раз.
Не рекомендуется: пожилым больным, с ИБС,
гипертонической болезнью, паркинсонизмом,
токсическим зобом
124. Эуфиллин
Через 15-30 мин после применения адреналина или другихстимуляторов В2 - адренорецепторов приступ
бронхиальной астмы не купируется,
следует приступить к внутривенному введению эуфиллина.
Начальная доза 3 мг/кг
(пример: вес =70 кг* 3 мг=210 мг)
Форма выпуска:
ампулах по 10 мл 2.4% раствора, т.е. в 1 мл раствора
содержится 24 мг эуфиллина – 10мл – 240 мг.
затем поддерживающая доза со скоростью 0.6 мг/кг/ч.
125. Глкюкортикостероиды
При приступе средней степени тяжестиПреднизолон- в/в 60-90 мг, предварительно
развести в 0,9% р-ре натрия хлорида до 1020 мл, вводить струйно, медленно.
Клинический эффект глюкокортикоидов
развивается через 1 ч после введения.
или
126. Глюкокортикостероиды
Преднизолон в/в 60-90 мг, предварительно развести в0,9% р-ре натрия хлорида до 10—20 мл, вводить
струйно, медленно. Клинический эффект
глюкокортикоидов развивается через 1 ч после
введения.
Преднизолон – 1-1,5 мг/кг.
Пример: вес больного 70 кг *1 мг= 70 мг.
Форма выпуска – 1 амп – 30 мг.
127.
Будесонид 1000-2000 мкг черезнебулайзер в течение 5-10 мин.
Целесообразно применять у пациентов,
не использующих глюкокортикоиды в
качестве базисной терапии.
128.
■При тяжёлом приступе и астматическомстатусе немедленное введение системных
глюкокортикоидов:
□ Преднизолон в/в 90-150 мг (до 300 мг). По
жизненным показаниям противопоказания
отсутствуют.
□ Будесонид 1000-2000 мкг через небулайзер в
течение 5-10 мин.
Используют как дополнение к системному
введению глюкокортикоидов.
129. АСТМАТИЧЕСКИЙ СТАТУС
АС – осложнения бронхиальной астмы, в основекоторого лежит блокада β-адренергических
рецепторов бронхов продуктами метаболизма
катехоламинов, характеризующееся
резистентностью к симпатомиметикам и
прогрессирующим нарушением бронхиальной
проходимости вплоть до развития тотальной
легочной обструкции и гипоксической комы.
130. Классификация АС
• Первая — относительной компенсации.• Вторая — декомпенсации или «немого
легкого».
• Третья — гипоксемическая гиперкапническая
кома.
131. Основные мероприятия:
• отмена адеромиметиков• положение с фиксированным головным концом
• ингаляция кислорода, при необходимости перевод
на ИВЛ
• контроль ЧД, ЧСС, АД
• экстренная эвакуация санитарным транспортом в
отделение реанимации
132. ГКС
Начальная доза преднизолонавнутривенно — 250-300 мг,
-Затем продолжается введение
препарата струйно каждые 2 ч по 250
мг или
непрерывно капельно до достижения
дозы 900-1000 мг в течение 6 ч.
133.
При сохраняющемся, астматическом статусеследует продолжить введение преднизолона по
250 мг каждые 3-4 ч в общей дозе 2000-3500 мг на
протяжении 1-2 суток до достижения
купирующего эффекта.
После купирования астматического статуса дозу
преднизолона уменьшают каждые сутки на 2550% по отношению к исходной дозе.
134. Гелиокс
Гелиокс - смесь, содержащая 20-40% кислородаи 60-80% гелия.
- Позволяет поддерживать ламинарность
потока при значительном повышении его
скорости.
- При дыхании гелиоксом отмечают снижение
сопротивления потоку в дыхательных
путях, что ведёт к уменьшению работы
дыхания и меньшему риску утомления
дыхательной мускулатуры.
135.
136. Инфузионная терапия
В/в капельно - 5% растовр глюкозы, раствора Рингера,изотонического раствора натрия хлорида.
Общий объем инфузионной терапии:
- до 3.5 л в первые сутки,
- в последующие дни — около 1.6 л/м2 поверхности
тела, т.е. около 2.5-2.8 л в сутки.
- Растворы гепаринизируют (2,500 ЕД гепарина на 500
мл жидкости).
137.
Терапию гелиоксом рассматривают какметод, позволяющий "прикрыть"
наиболее уязвимый период, когда
эффект медикаментозного лечения
ещё не достигнут.
























































































































 Медицина
Медицина