Похожие презентации:
Дифференциальная диагностика болезней суставов
1. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА БОЛЕЗНЕЙ СУСТАВОВ
Кафедра поликлинической терапииДИФФЕРЕНЦИАЛЬНАЯ
ДИАГНОСТИКА
БОЛЕЗНЕЙ СУСТАВОВ
Лектор: к.м.н., доцент
Сизова Людмила Викторовна
2. План лекции
ПЛАНЛЕКЦИИ
Определение суставного синдрома.
Заболевания, при которых данный синдром
встречается.
Механизмы этого синдрома при различных
заболеваниях.
Данные анамнеза, необходимые для уточнения
диагноза.
Другие клинические симптомы, с которыми данный
синдром (симптом) сочетается при
предполагаемых заболеваниях.
План исследований, которые следует использовать
для уточнения диагноза.
Результаты обследований при предполагаемых
заболеваниях.
Общие принципы лечения данного синдрома.
3. Определение
ОПРЕДЕЛЕНИЕСуставной
синдром
характерный
симптомокомплекс, проявляющийся болями в
суставах, их дефигурацией и деформацией,
ограничением
движений
в
суставах,
изменениями сухожильно-связочного аппарата
суставов
и
окружающих
мышц,
подтвержденными клинико-лабораторными и
инструментальными методами обследования.
4. ОСНОВНЫЕ ЗАБОЛЕВАНИЯ, ПРИ КОТОРЫХ ВСТРЕЧАЕТСЯ СУСТАВНОЙ СИНДРОМ
Воспалительный- Ревматоидный артрит (РА);
- Реактивный артрит;
- Артриты, ассоциированные с
инфекцией;
- Анкилозирующий спондилит;
- Псориатический артрит;
- Микрокристаллические
артриты;
- Артриты при системных
заболеваниях соединительной
ткани (СЗСТ);
- Постравматический артрит;
- Паранеопластический артрит
Механический
- Остеоартрит (ОА);
- Остеохондропатии;
- Остеопороз
5. Характер суставного синдрома
ХАРАКТЕР СУСТАВНОГО СИНДРОМАМоноартрит – поражение 1-го сустава.
Олигоартрит – поражение 2-3-х суставов.
Полиартрит – поражение более 3-х суставов.
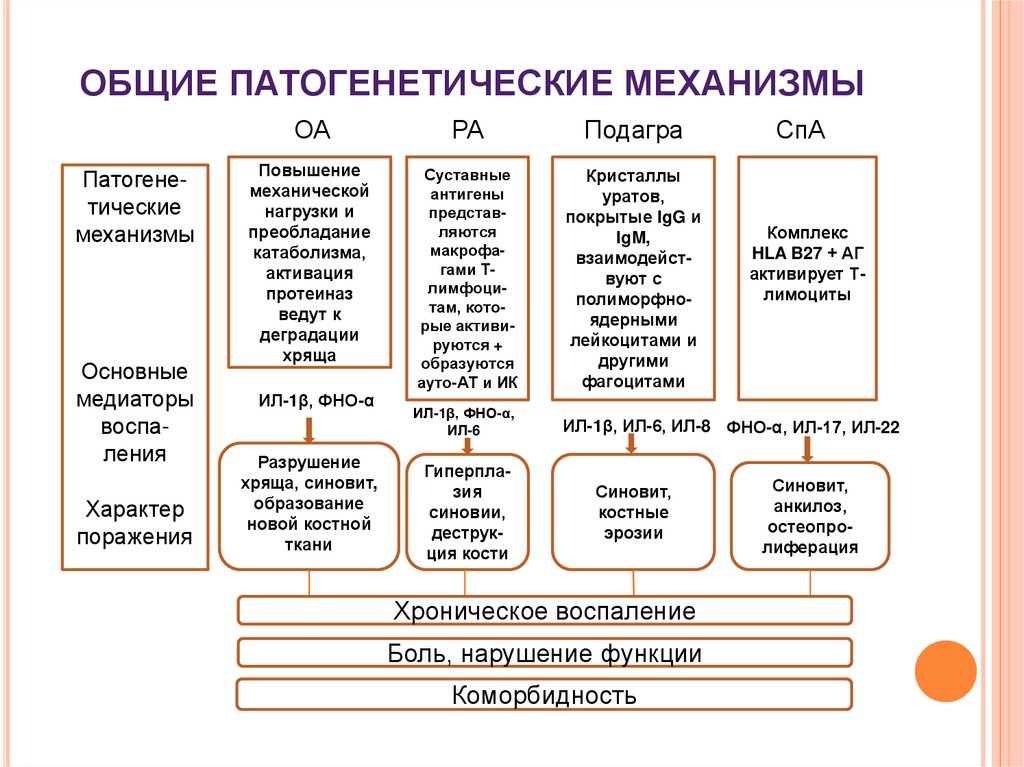
6. ОБЩИЕ ПАТОГЕНЕТИЧЕСКИЕ МЕХАНИЗМЫ
Патогенетическиемеханизмы
Основные
медиаторы
воспаления
Характер
поражения
ОА
РА
Подагра
Повышение
механической
нагрузки и
преобладание
катаболизма,
активация
протеиназ
ведут к
деградации
хряща
Суставные
антигены
представляются
макрофагами Тлимфоцитам, которые активируются +
образуются
ауто-АТ и ИК
Кристаллы
уратов,
покрытые IgG и
IgM,
взаимодействуют с
полиморфноядерными
лейкоцитами и
другими
фагоцитами
ИЛ-1β, ФНО-α,
ИЛ-6
ИЛ-1β, ИЛ-6, ИЛ-8 ФНО-α, ИЛ-17, ИЛ-22
ИИЛ-1β, ФНО-α
Разрушение
хряща, синовит,
образование
новой костной
ткани
Гиперплазия
синовии,
деструкция кости
Синовит,
костные
эрозии
Хроническое воспаление
Боль, нарушение функции
Коморбидность
СпА
Комплекс
HLA B27 + АГ
активирует Тлимоциты
Синовит,
анкилоз,
остеопролиферация
7. Коморбидность -
КОМОРБИДНОСТЬ сочетание у одного пациента двух или болеехронических заболеваний, этиопатогенетически
взаимосвязанных между собой или совпадающих
по времени появления вне зависимости от
активности каждого из них.
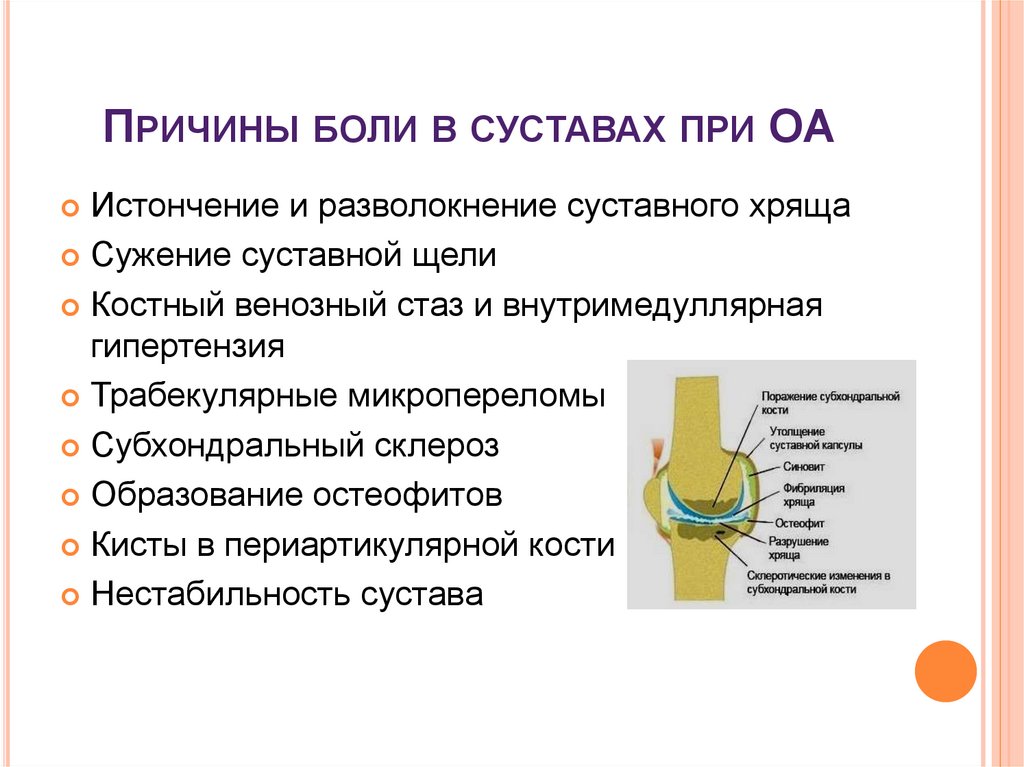
8. Причины боли в суставах при ОА
ПРИЧИНЫ БОЛИ В СУСТАВАХ ПРИ ОАИстончение и разволокнение суставного хряща
Сужение суставной щели
Костный венозный стаз и внутримедуллярная
гипертензия
Трабекулярные микропереломы
Субхондральный склероз
Образование остеофитов
Кисты в периартикулярной кости
Нестабильность сустава
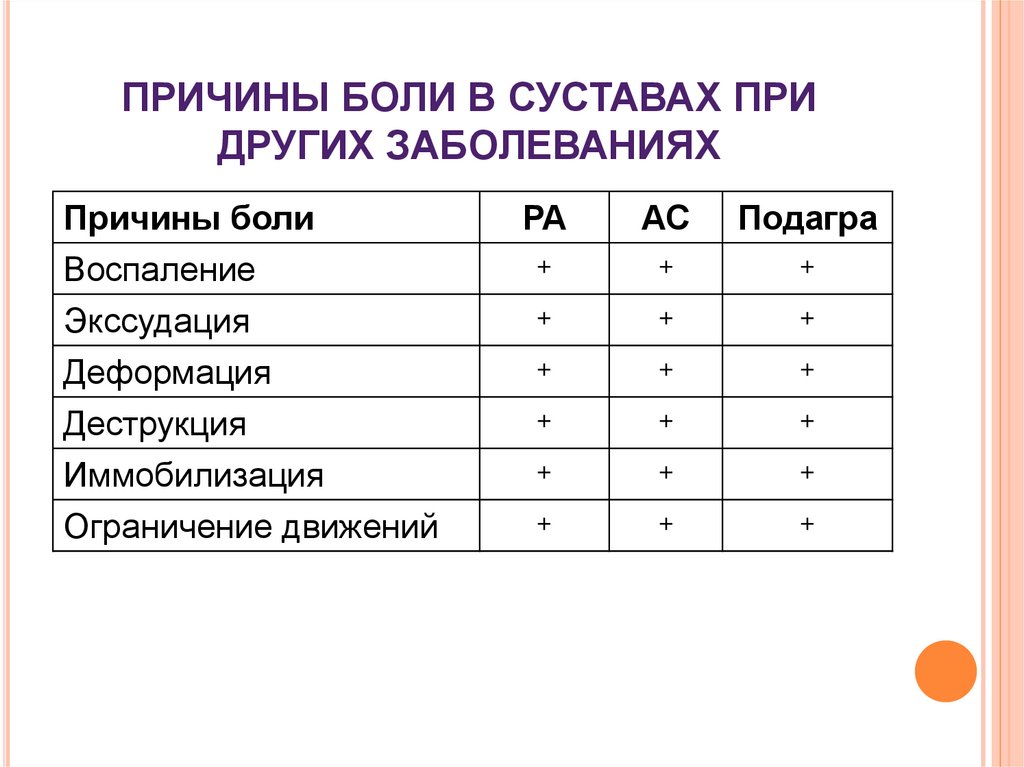
9. ПРИЧИНЫ БОЛИ В СУСТАВАХ ПРИ ДРУГИХ ЗАБОЛЕВАНИЯХ
Причины болиРА
АС
Подагра
Воспаление
Экссудация
Деформация
+
+
+
+
+
+
+
+
+
Деструкция
Иммобилизация
Ограничение движений
+
+
+
+
+
+
+
+
+
10. Данные анамнеза
ДАННЫЕ АНАМНЕЗАВозраст и пол:
- любой возраст, чаще женщины – РА, СЗСТ;
- 25-40 лет, мужчины – анкилозирующий
спондилоартрит, реактивный артрит;
- старше 40 лет, мужчины - микрокристаллические
артриты;
- старше 40 лет, женщины – ОА, ОП, псориатический
артрит (псориаз в анамнезе);
неблагоприятная наследственность по
ревматическому заболеванию
стресс, переохлаждение (выявляется триггер
артрита)
11. Данные анамнеза (продолжение)
ДАННЫЕ АНАМНЕЗА (ПРОДОЛЖЕНИЕ)травма – посттравматический ОА;
наличие переломов в анамнезе – ОП;
перенесенный месяц назад уретрит, цервицит или
энтероколит – Реактивный артрит;
частое возникновение простудных заболеваний,
ОРВИ, гриппа, а также наличие очагов хронической
инфекции (хронический тонзиллит, пиелонефрит,
синуситы, воспалительные заболевания полости
рта и мочеполовой сферы) – Артриты,
ассоциированные с инфекцией;
употребление большого количества мясной пищи,
алкоголя – Подагра;
ожирение, длительное пребывание на ногах – ОА.
12. Боль
БОЛЬНаличие
Место болезненности
Характер
Длительность
Интенсивность
Хронологическое
начало
Связь с движениями
Время появления
Симптоматический
эффект на лечение
13. Боль
БОЛЬВоспалительная
в покое и усиливается при
движении, длительная,
меняющаяся по
интенсивности;
- сопровождается утренней
скованностью;
- общие симптомы воспаления:
лихорадка, похудание;
- системные проявления (при
системных заболеваниях);
- повышение СОЭ, СРБ и
фибриногена
Механическая
- возникает при смене
положения тела (стартовый);
- усиливается к концу дня и при
физической нагрузке;
- стихает в покое и
к утру;
- отсутствуют симптомы
воспаления и системные
проявления;
- показатели СОЭ, СРБ и
фибриногена часто в
пределах нормы
14. Скованность
СКОВАННОСТЬСубъективное ощущение препятствия движению
(«напряженность»).
Выражена после пробуждения или неактивности
По мере восстановления нормального
функционирования сустава увеличивается отток
жидкости из воспаленного сустава.
Крепитация
Пальпаторно ощущаемый скрежет, который
присутствует на всем протяжении движения
пораженной структуры.
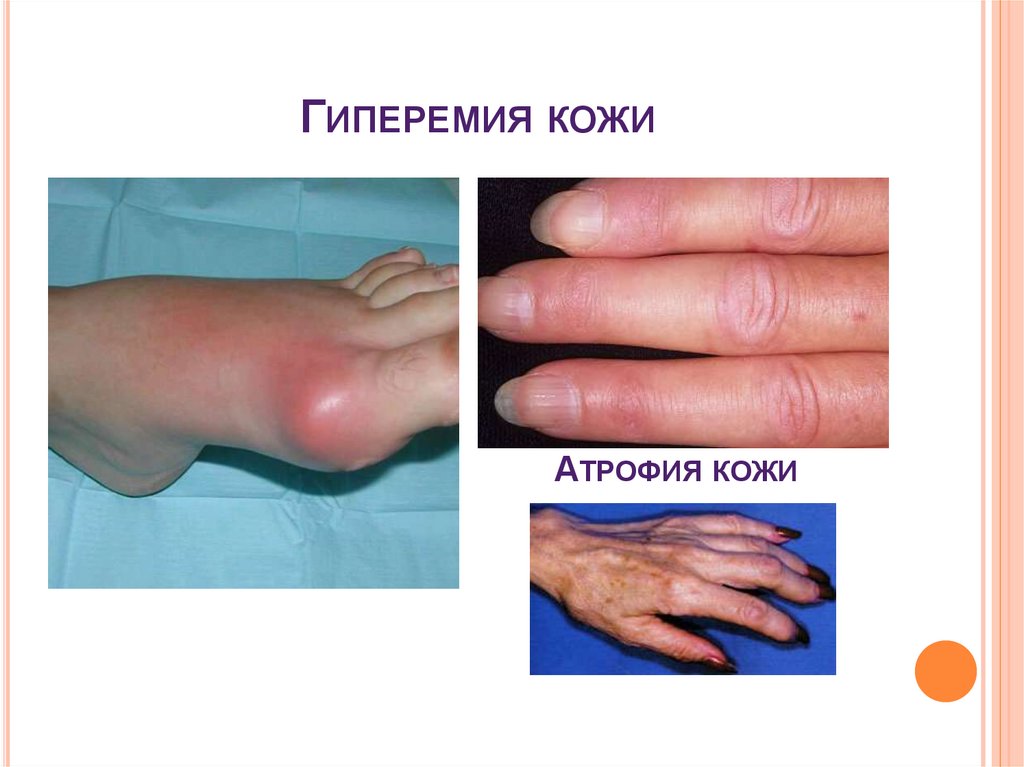
15. Гиперемия кожи
ГИПЕРЕМИЯ КОЖИАТРОФИЯ КОЖИ
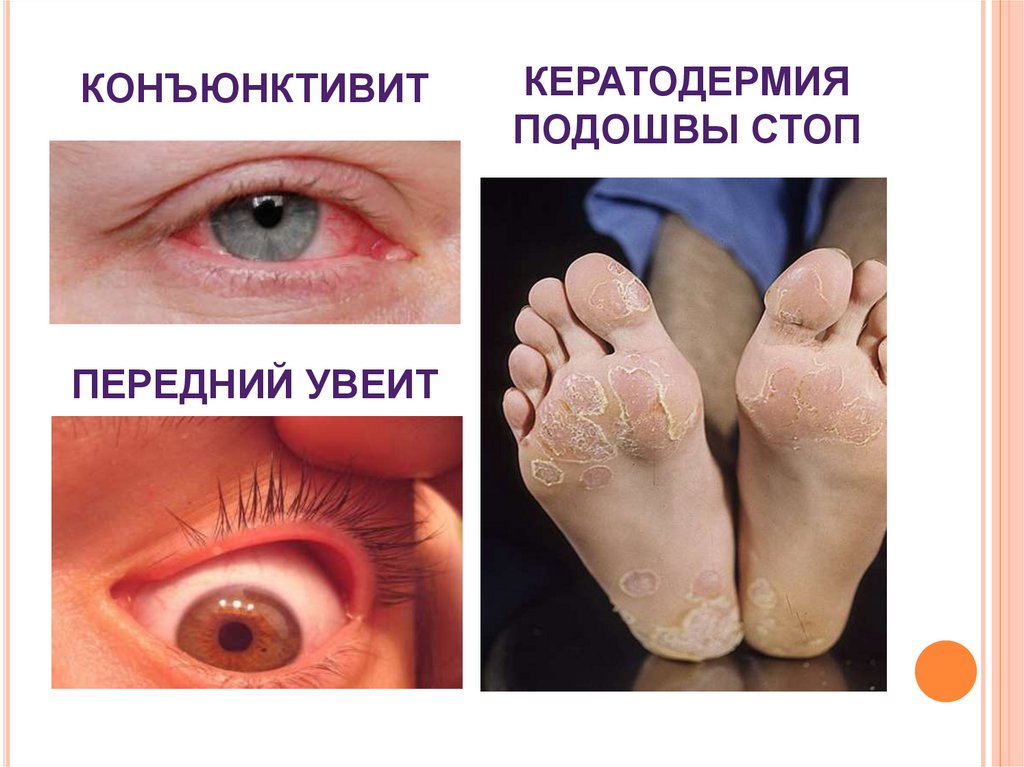
16. КОНЪЮНКТИВИТ
ПЕРЕДНИЙ УВЕИТКЕРАТОДЕРМИЯ
ПОДОШВЫ СТОП
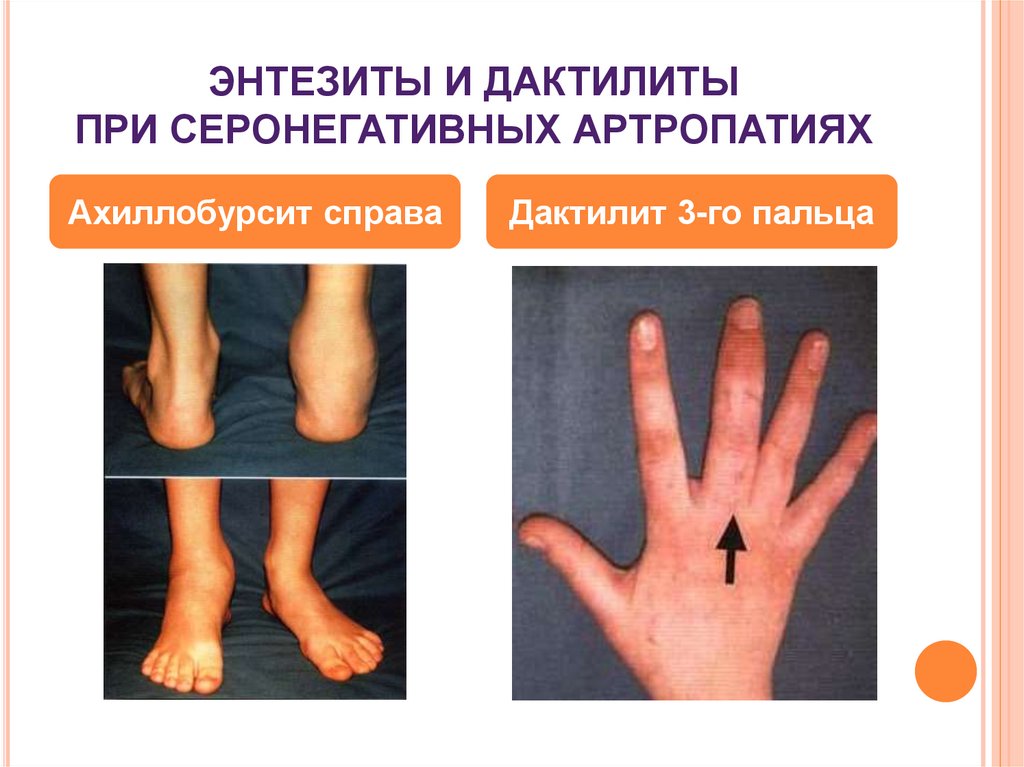
17. ЭНТЕЗИТЫ И ДАКТИЛИТЫ ПРИ СЕРОНЕГАТИВНЫХ АРТРОПАТИЯХ
Ахиллобурсит справаДактилит 3-го пальца
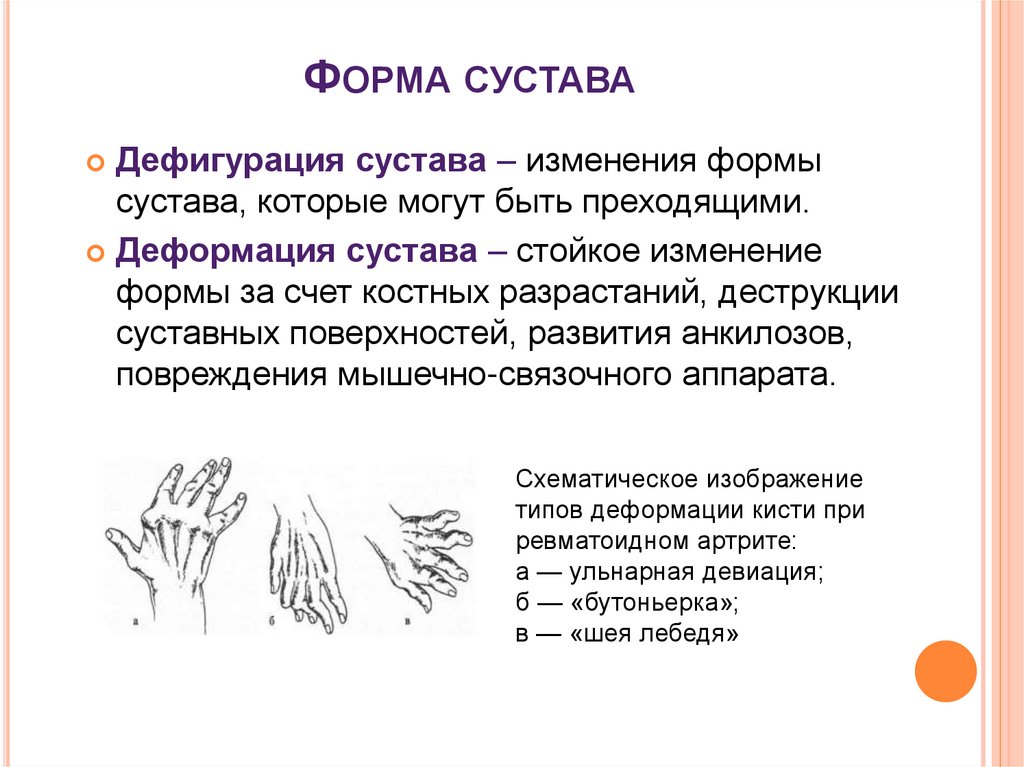
18. Форма сустава
ФОРМА СУСТАВАДефигурация сустава – изменения формы
сустава, которые могут быть преходящими.
Деформация сустава – стойкое изменение
формы за счет костных разрастаний, деструкции
суставных поверхностей, развития анкилозов,
повреждения мышечно-связочного аппарата.
Схематическое изображение
типов деформации кисти при
ревматоидном артрите:
а — ульнарная девиация;
б — «бутоньерка»;
в — «шея лебедя»
19.
20.
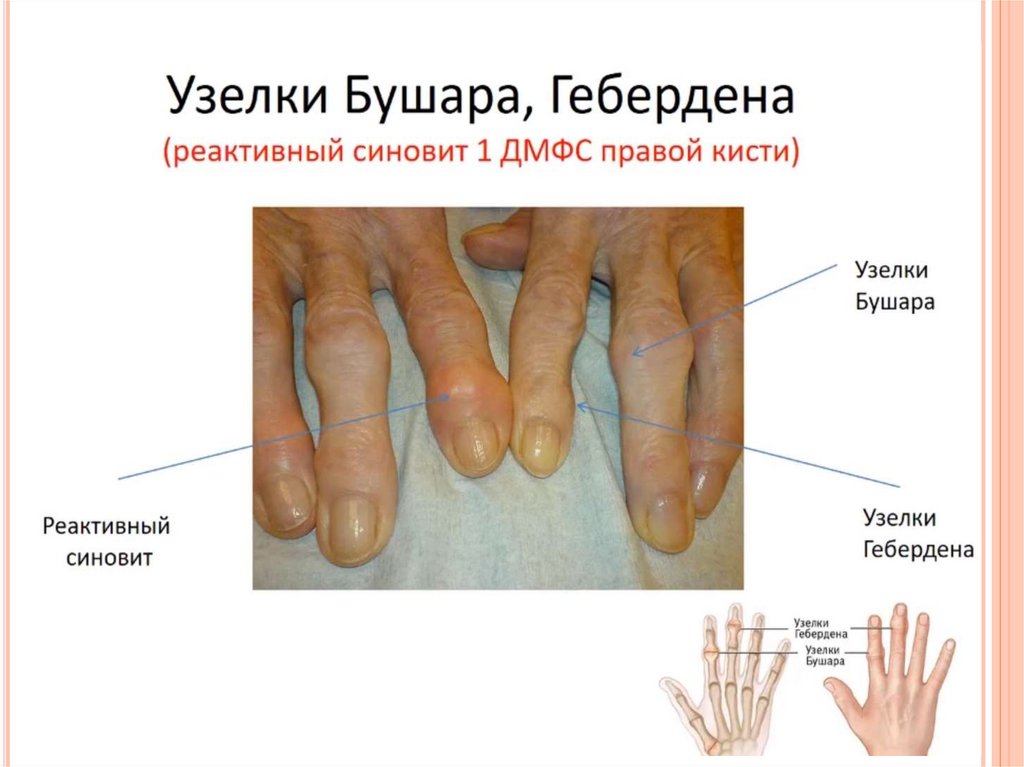
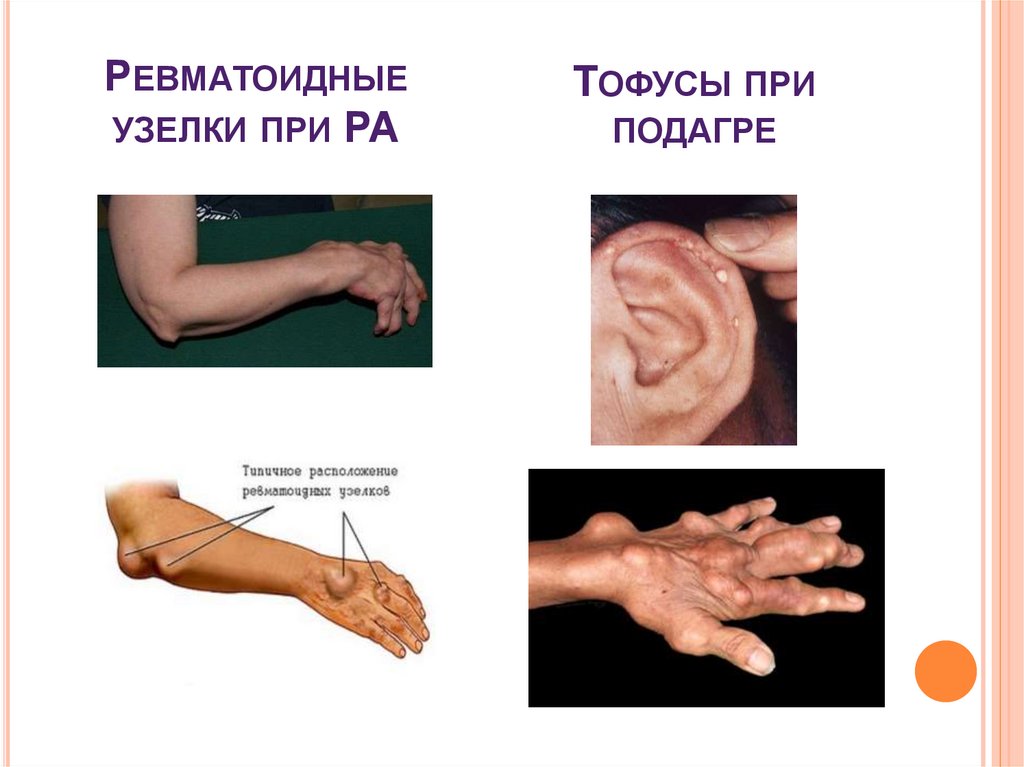
РЕВМАТОИДНЫЕУЗЕЛКИ ПРИ РА
ТОФУСЫ ПРИ
ПОДАГРЕ
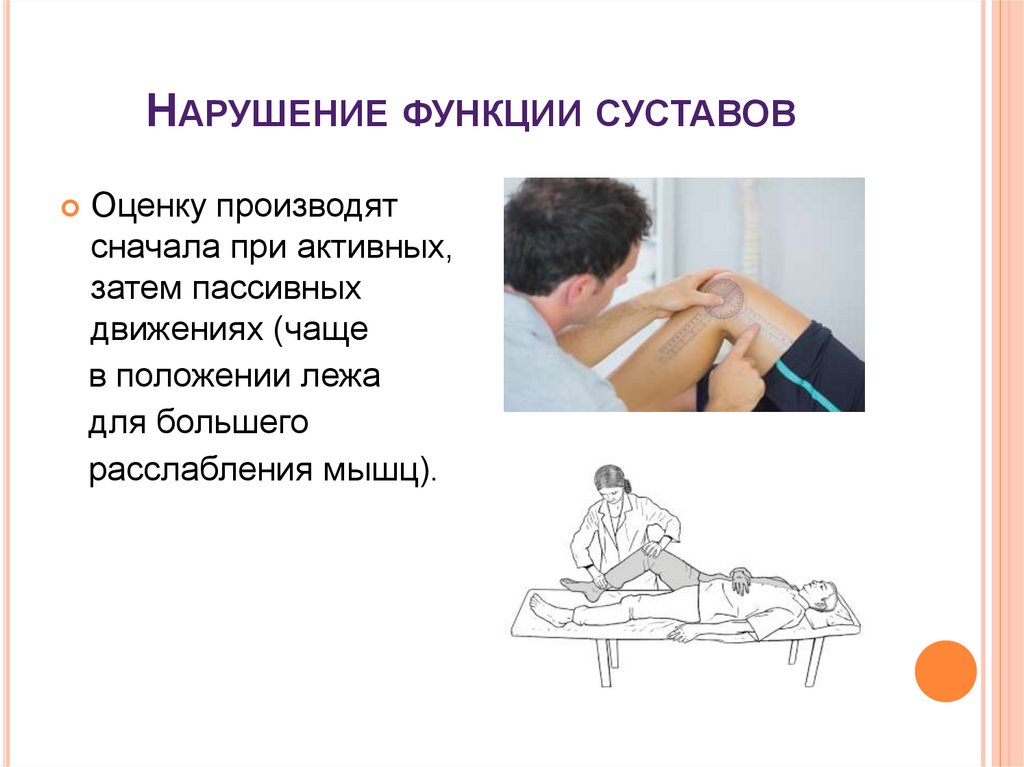
21. Нарушение функции суставов
НАРУШЕНИЕ ФУНКЦИИ СУСТАВОВОценку производят
сначала при активных,
затем пассивных
движениях (чаще
в положении лежа
для большего
расслабления мышц).
22. 10 КЛИНИЧЕСКИХ СИМПТОМОВ, ПОЗВОЛЯЮЩИХ ЗАПОДОЗРИТЬ АУТОИММУННЫЕ РЕВМАТИЧЕСКИЕ ЗАБОЛЕВАНИЯ
Боли в суставах (артралгии) и мышцах (миалгии),мышечная слабость
Похудание, бессоница, тахикардия
Общее недомогание, зябкость
Субфебрильная температура
Рецидивирующая сыпь, крапивница,
фоточувствительность
Невозможность сконцентрировать внимание
Облысение (алопеция)
Сухость во рту и глазах, язвы в слизистой ротовой
полости
Онемение, покалывание, побеление пальцев
Спонтанные аборты и тромботические нарушения
23. План исследований для подтверждения диагноза
ПЛАН ИССЛЕДОВАНИЙДЛЯ ПОДТВЕРЖДЕНИЯ ДИАГНОЗА
Общий анализ крови
Общий анализ мочи
Биохимический анализ крови (общий белок и
фракции, фибриноген, сиаловые кислоты,
мочевая кислота, АлАТ, АсАТ, общий и прямой
билирубин, глюкоза, общий холестерин,
креатинин, кальций, фосфор, щелочная
фосфатаза, железо)
Проба Кумбса
24. План исследований для подтверждения диагноза
ПЛАН ИССЛЕДОВАНИЙДЛЯ ПОДТВЕРЖДЕНИЯ ДИАГНОЗА
Иммунологические анализы крови:
- С-РБ
- РФ
- титры АЦЦП (АМЦВ)
- антиген HLA B27
- иммунные комплексы
- LE-клетки
- антинуклеарный фактор
- антитела к двуспиральной ДНК, к Sm – антигену
- антифосфолипидные антитела (волчаночные
антитела, антитела к кардиолипину)
- антитела к антигену Scl-70
25. План исследований для подтверждения диагноза
ПЛАН ИССЛЕДОВАНИЙДЛЯ ПОДТВЕРЖДЕНИЯ ДИАГНОЗА
ПЦР на ИППП (хламидии, уреаплазму,
микоплазму, гонококк в соскобе из уретры или
мазке из цервикального канала)
Исследование копрокультуры и серологические
исследования для выявления возбудителя
Анализ синовиальной жидкости, полученной при
пункции суставов (микробиологическое,
иммунологическое исследование, на кристаллы)
26. План исследований для подтверждения диагноза
ПЛАН ИССЛЕДОВАНИЙДЛЯ ПОДТВЕРЖДЕНИЯ ДИАГНОЗА
Рентгенография суставов
УЗИ суставов и мягких тканей
Магнитно-резонансная томография суставов
Компьютерная томография суставов
Денситометрия (двухэнергетическая
рентгеновская абсорбциометрия)
Для выявления поражений др. систем и органов:
- Рентгенография легких
- ЭКГ
- Эхо-КГ
- ЭГДС; ирригоскопия; колоноскопия
- УЗИ почек
- мышечная биопсия
27. Результаты обследований Остеоартрит
РЕЗУЛЬТАТЫ ОБСЛЕДОВАНИЙОСТЕОАРТРИТ
ОАК: повышение СОЭ при синовите, но
<20мм/час.
ОАМ, БАК: в пределах нормы.
Иммунологический анализ крови: С-РБ в
низком титре при синовите или в норме, РФ (-).
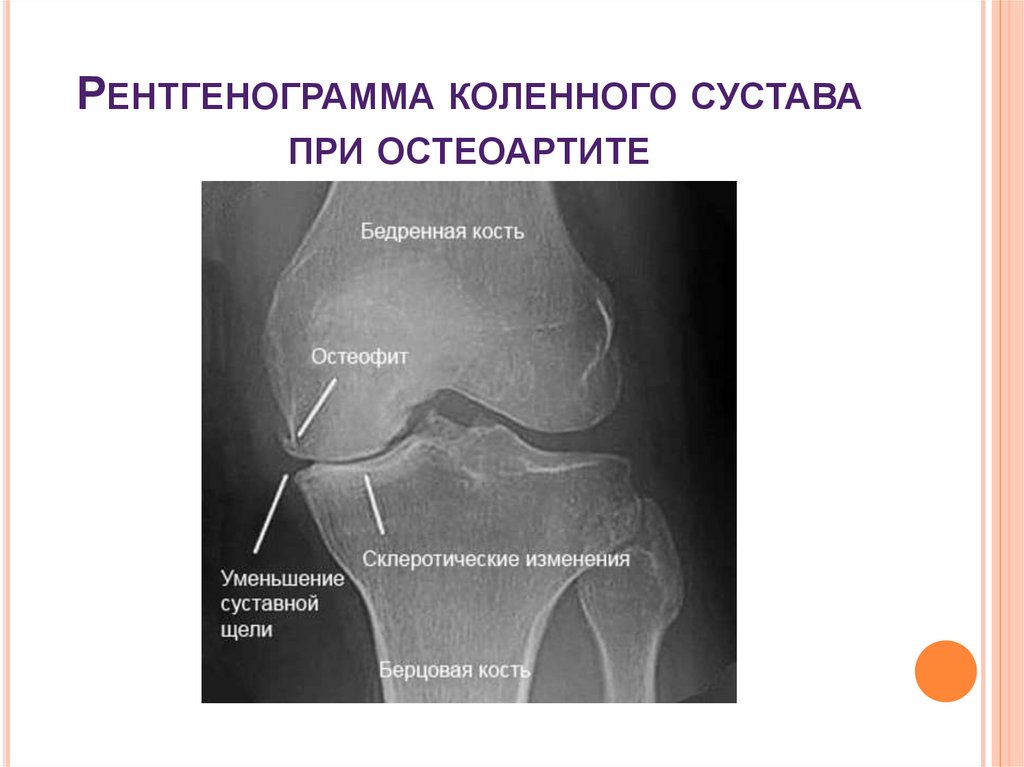
R-графия суставов: сужение суставной щели,
околосуставной остеосклероз, остеофиты.
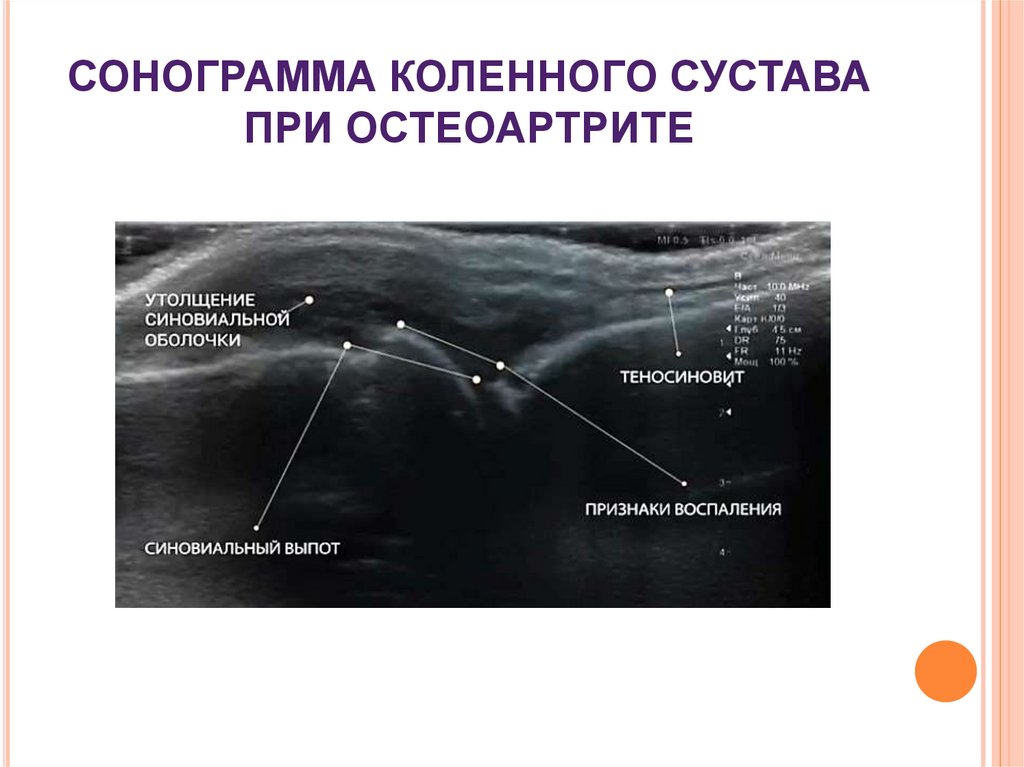
УЗИ суставов: снижение толщины хряща,
утолщение субхондрального слоя, остеофиты,
синовит, периартрит.
Анализ синовиальной жидкости: прозрачная
или слегка мутная, вязкая, с концентрацией
лейкоцитов менее 2000/мм3.
28. Рентгенограмма коленного сустава при остеоартите
РЕНТГЕНОГРАММА КОЛЕННОГО СУСТАВАПРИ ОСТЕОАРТИТЕ
29. СОНОГРАММА КОЛЕННОГО СУСТАВА ПРИ ОСТЕОАРТРИТЕ
30. Ревматоидный артрит
РЕВМАТОИДНЫЙ АРТРИТОАК: анемия (снижение Hb, MCV, МСH);
повышение СОЭ (по Вестергрену);
лейконейтропения (синдром Фелти), лейкоцитоз
(синдром Стилла).
ОАМ: норма или протеинурия (поражение
почек).
БАК: диспротеинемия (гипоальбуминемия,
гиперглобулинемия), повышение фибриногена,
сиаловых кислот, снижение железа сыворотки,
изменения ОЖСС, ферритина, трансферрина в
зависимости от наличия Fe-дефицитной анемии
или анемии хронического заболевания).
31. Ревматоидный артрит
РЕВМАТОИДНЫЙ АРТРИТИммунологические анализы: повышение С-РБ,
РФ, АЦЦП/АМЦВ, повышение Ig (больше IgG),
иммунных комплексов в иммунограмме.
Рентгенологические изменения в суставах:
околосуставной остеопороз, костные эрозии,
сужение суставных щелей, подвывихи, вывихи,
костные анкилозы.
УЗИ суставов: синовит, теносиновит, краевые
костные эрозии; ворсинчатая гипертрофия
синовиальной оболочки в коленных суставах.
МРТ суставов:
синовит, теносиновит, отёк
костного мозга и эрозии костной ткани.
32. Рентгенограммы и сонограммы при РА
РЕНТГЕНОГРАММЫ И СОНОГРАММЫ ПРИ РАРентгенограмма ПяФС
Рентгенография кистей
Сонограмма ПяФС
33. Подагрический артрит
ПОДАГРИЧЕСКИЙ АРТРИТОАК: лейкоцитоз, повышение СОЭ – при остром
приступе.
ОАМ: снижение удельного веса, протеинурия,
лейкоцитурия, ураты.
БАК: гиперурикемия, повышение фибриногена,
сиаловых кислот.
Иммунологические анализы: повышение С-РБ – при
остром приступе.
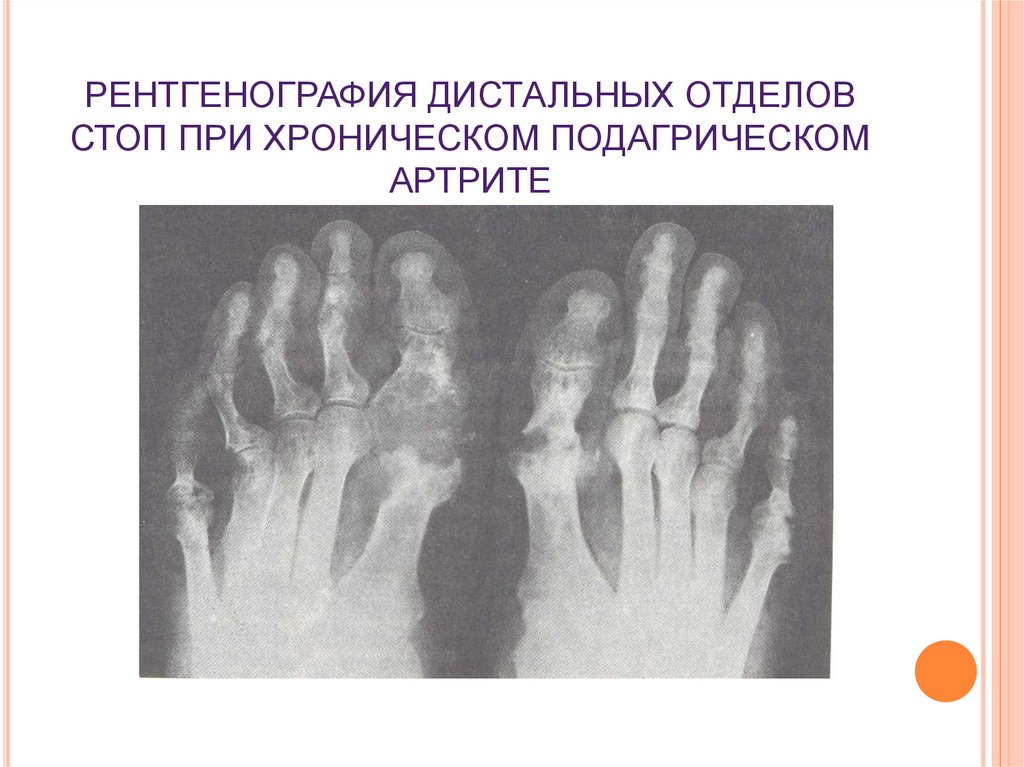
Рентгенография суставов: симптом «пробойника»,
субкортикальные эрозии.
Посев синовиальной жидкости: отрицательные
результаты.
Исследование кристаллов мочевой кислоты
методом
поляризационной
микроскопии:
обнаружение игольчатых кристаллов моноуратов
натрия (МУН).
34. РЕНТГЕНОГРАФИЯ ДИСТАЛЬНЫХ ОТДЕЛОВ СТОП ПРИ ХРОНИЧЕСКОМ ПОДАГРИЧЕСКОМ АРТРИТЕ
35.
Кристаллы моноуратов приполяризационной микроскопии
Множественные симптомы
пробойника
36. Подагрический артрит
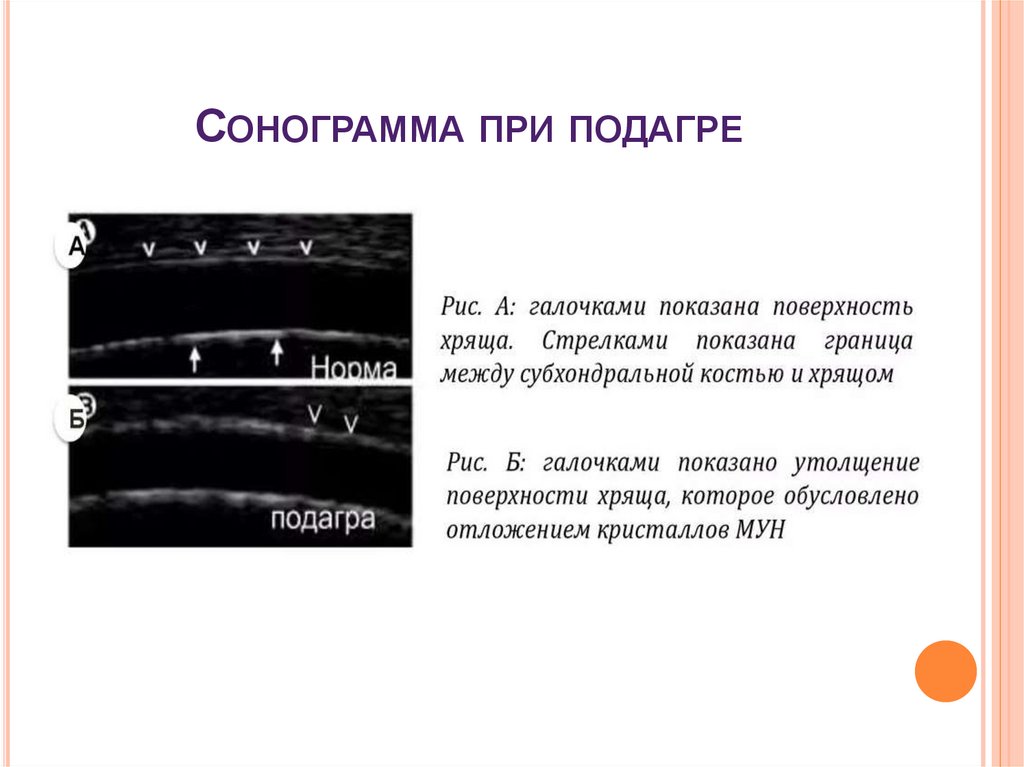
ПОДАГРИЧЕСКИЙ АРТРИТУЗИ суставов: признак двойного контура
(гиперэхогенная прерывистая полоска по
поверхности гиалинового хряща, не зависящая от
угла осмотра).
Двухэнергетическая компьютерная
томография: демонстрация уратных депозитов в
области суставов или периартикулярно.
37. Сонограмма при подагре
СОНОГРАММА ПРИ ПОДАГРЕ38. Пирофосфатная артропатия
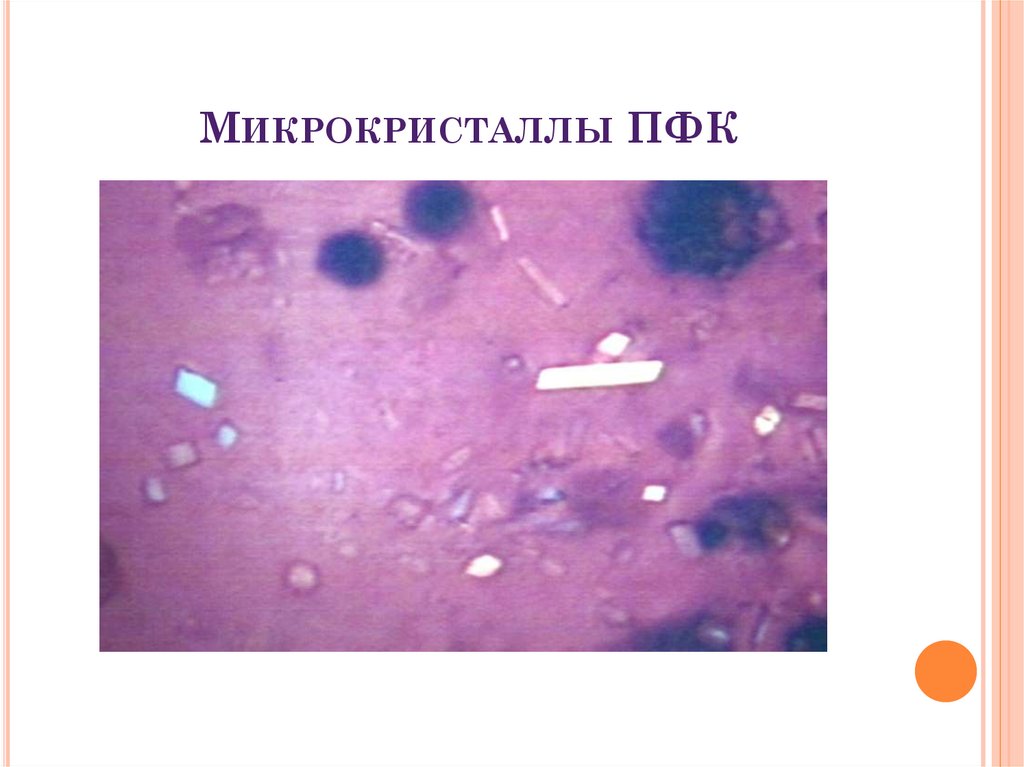
ПИРОФОСФАТНАЯ АРТРОПАТИЯРентгенография суставов: отложения
пирофосфата кальция в хрящах имеют вид
пунктирной линии, параллельной
субхондральной кости и расположенной
отдельно от нее.
Исследование кристаллов в синовиальной
жидкости методом поляризационной
микроскопии: выявление кристаллов в виде
прямоугольников или ромбов с тупыми концами.
39. Рентгенограмма при пирофосфатной артропатии
РЕНТГЕНОГРАММАПРИ ПИРОФОСФАТНОЙ АРТРОПАТИИ
40. Микрокристаллы ПФК
МИКРОКРИСТАЛЛЫ ПФК41. Реактивный артрит
РЕАКТИВНЫЙ АРТРИТОАК: нейтрофильный лейкоцитоз, повышение СОЭ.
БАК: повышение глобулинов, фибриногена.
Иммунологические анализы: повышение IgA, IgM,
IgG; С-РБ; РФ – отрицательный.
Бактериологическое исследование кала для
подтверждения шигелл, иерсиний, кишечной палочки.
Серологическое исследование на АТ в РНГА к
иерсиниям, сальмонеллам, кампилобактеру, шигеллам
– выявление АТ в диагностическом титре (1:200 и выше)
ИФА крови и ПЦР на хламидии «+».
Исследование антигенов системы HLA –
выявляется тип 27.
Анализ синовиальной жидкости: снижение вязкости,
нейтрофильный лейкоцитоз, повышение белка.
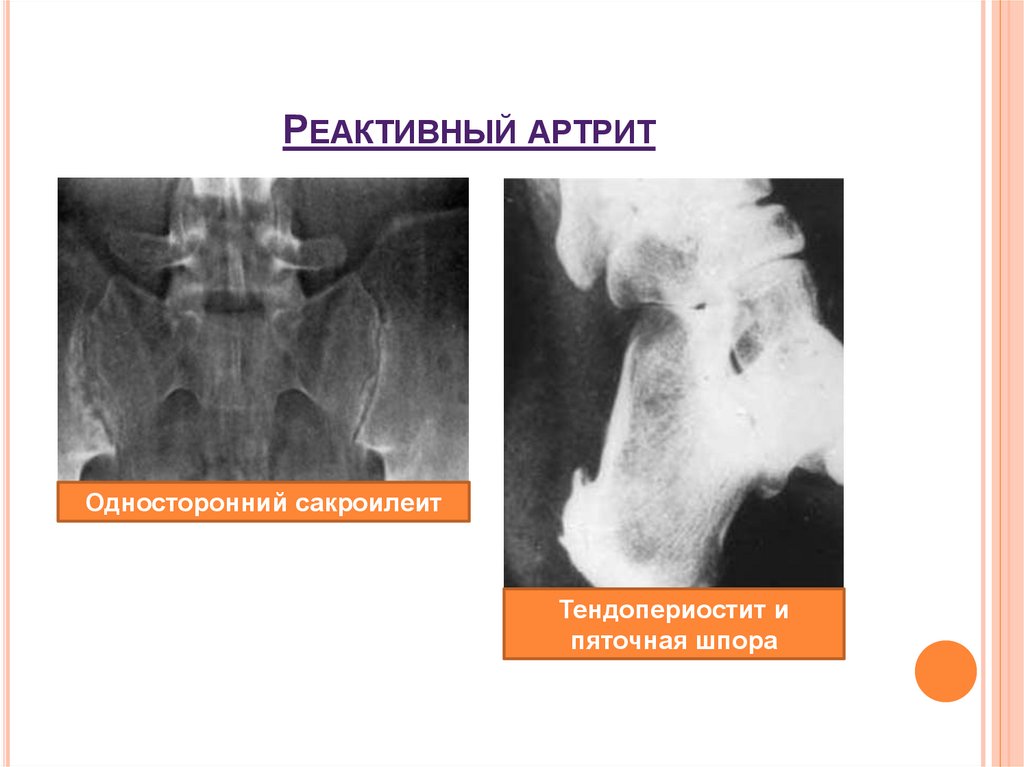
42. Реактивный артрит
РЕАКТИВНЫЙ АРТРИТОдносторонний сакроилеит
Тендопериостит и
пяточная шпора
43. Инфекционные артриты
ИНФЕКЦИОННЫЕ АРТРИТЫОАК: лейкоцитоз, повышение СОЭ.
Повышение С-РБ.
Анализ синовиальной жидкости и крови: выявление
возбудителей, в том числе методом ПЦР, либо
серологические реакции — ELISA, реакции
агглютинации.
Рентгенография суставов: деструктивные
изменения хряща и костей.
44. Анкилозирующий спондилит с периферическим артритом
АНКИЛОЗИРУЮЩИЙ СПОНДИЛИТ СПЕРИФЕРИЧЕСКИМ АРТРИТОМ
Иммунологическое исследование: повышение С-РБ.
Выявление HLA B27.
МРТ поясничного отдела позвоночника:
«светящиеся» углы позвонков.
МРТ костей таза: не менее двух участков
субхондрального отека костного мозга (остеита) в
области крестцово-подвздошных суставов, или по
одному участку, но на двух и более последовательных
МР срезах.
R-графия позвоночника и костей таза: двусторонний
сакроилеит,
квадратизация
тел
позвонков,
синдесмофиты.
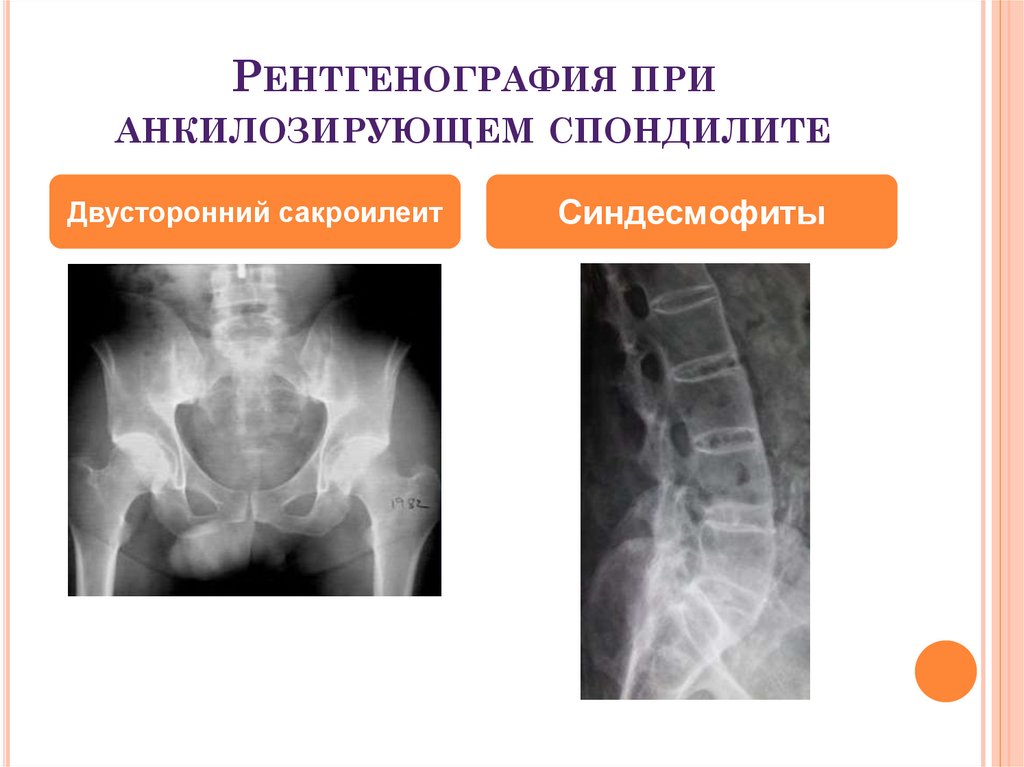
45. Рентгенография при анкилозирующем спондилите
РЕНТГЕНОГРАФИЯ ПРИАНКИЛОЗИРУЮЩЕМ СПОНДИЛИТЕ
Двусторонний сакроилеит
Синдесмофиты
46. Псориатический артрит
ПСОРИАТИЧЕСКИЙ АРТРИТОАК: без изменений.
РФ – отрицательный.
Рентгенография суставов: остеолитический
процесс с разноосевым смещением костей,
периостальные наложения, эрозии, отсутствие
околосуставного остеопороза, деформации
суставов по типу «карандаша в стакане».
Рентгенография крестцово-подвздошных
сочленений: односторонний сакроилеит,
паравертебральная кальцификация.
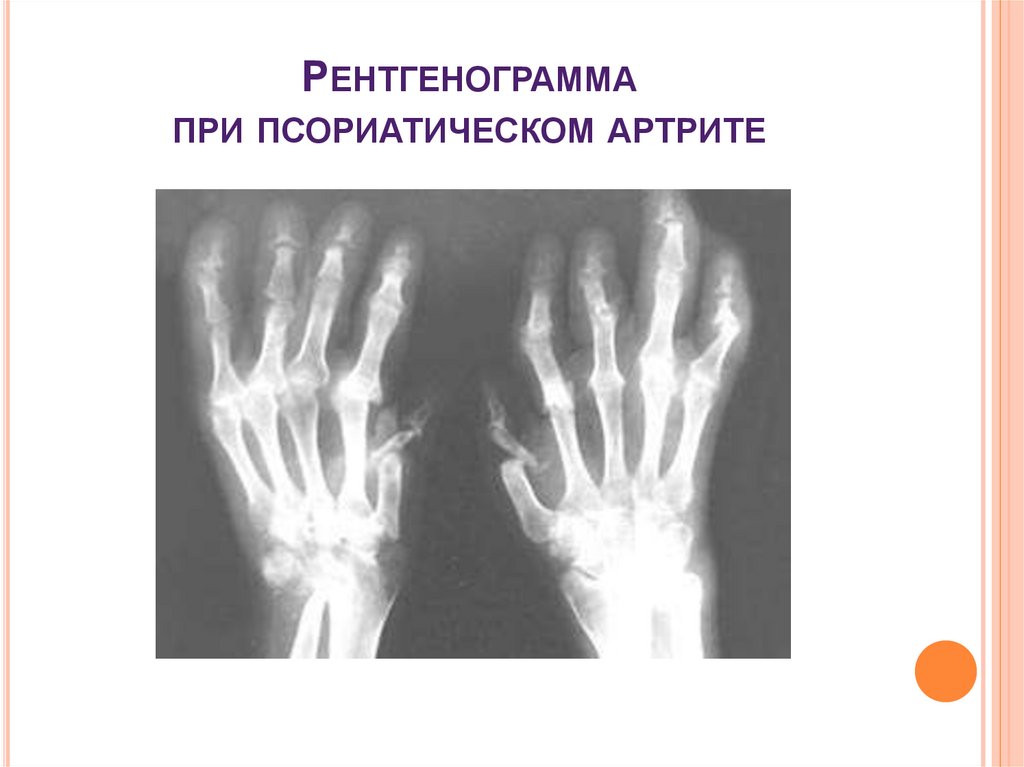
47. Рентгенограмма при псориатическом артрите
РЕНТГЕНОГРАММАПРИ ПСОРИАТИЧЕСКОМ АРТРИТЕ
48. Общие принципы терапии суставного синдрома
ОБЩИЕ ПРИНЦИПЫ ТЕРАПИИСУСТАВНОГО СИНДРОМА
I. Немедикаментозные методы
II. Медикаментозные методы
III. Хирургические методы
49. Немедикаментозные методы
НЕМЕДИКАМЕНТОЗНЫЕ МЕТОДЫОбучение.
Снижение массы тела при ожирении.
Диета (особенно при подагре).
Отказ от интенсивной нагрузки на суставы.
Использование костылей, трости в острый
период.
ЛФК и ежедневная незначительная физическая
нагрузка на суставы при стихании воспаления
(ходьба, упражнения в вводе, плавание).
Ортопедическая коррекция (супинаторы,
наколенники, ортезы и шинирование).
Физиотерапия.
50. Физиотерапия
ФИЗИОТЕРАПИЯХолодовые аппликации (криотерапия).
Озокерит, аппликации парафина, грязелечение
(вне обострения).
Чрезкожная электронейростимуляция.
Акупунктура (с анальгетической целью).
Мануальная терапия.
Магнитотерапия.
Лазеротерапия.
Электрофорез с гидрокортизоном, анальгином...
Ультразвуковые процедуры.
51. Медикаментозные методы
МЕДИКАМЕНТОЗНЫЕ МЕТОДЫСимтоматические средства быстродействующие:
- Ненаркотические анальгетики (парацетамол);
- НПВП, включая локальные формы;
- капсаицин;
- опиодные анальгетики при неэффективности
парацетамола и НПВП из-за невозможности
назначения оптимальных доз этих лекарственных
средств (трамадол, тапентадол);
- при нейропатическом и психогенном компонентах:
прегабалин/габапентин, дулоксетин;
- глюкокортикоиды внутрисуставно;
- препараты гиалуроновой кислоты внутрисуставно.
52. Симптоматические препараты медленного действия при ОА (SYSADOA)
СИМПТОМАТИЧЕСКИЕ ПРЕПАРАТЫМЕДЛЕННОГО ДЕЙСТВИЯ ПРИ ОА (SYSADOA)
Препараты, содержащие хондроитин сульфат ±
глюкозамин (например, терафлекс, артра,
хондро).
Диацереин (диафлекс).
Экстракт из авокадо и сои (пиаскледин).
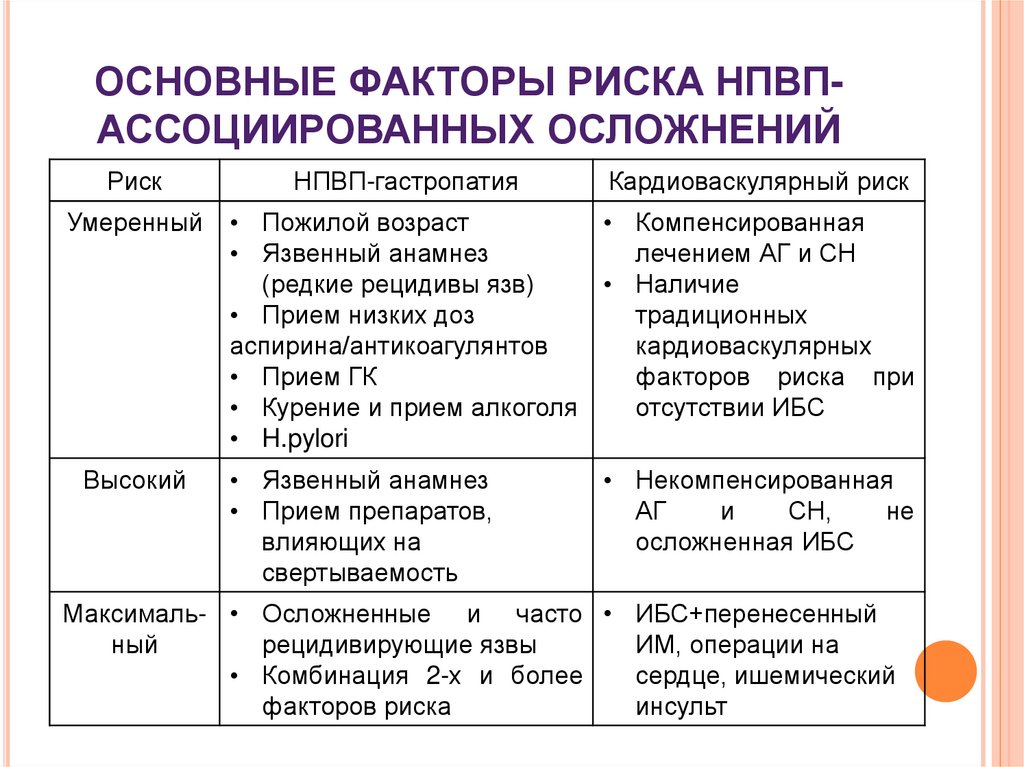
53. ОСНОВНЫЕ ФАКТОРЫ РИСКА НПВП-АССОЦИИРОВАННЫХ ОСЛОЖНЕНИЙ
ОСНОВНЫЕ ФАКТОРЫ РИСКА НПВПАССОЦИИРОВАННЫХ ОСЛОЖНЕНИЙРиск
Умеренный
Высокий
НПВП-гастропатия
Кардиоваскулярный риск
• Пожилой возраст
• Компенсированная
• Язвенный анамнез
лечением АГ и СН
(редкие рецидивы язв)
• Наличие
• Прием низких доз
традиционных
аспирина/антикоагулянтов
кардиоваскулярных
• Прием ГК
факторов риска при
• Курение и прием алкоголя
отсутствии ИБС
• H.pylori
• Язвенный анамнез
• Прием препаратов,
влияющих на
свертываемость
• Некомпенсированная
АГ
и
СН,
не
осложненная ИБС
Максималь- • Осложненные и часто • ИБС+перенесенный
ный
рецидивирующие язвы
ИМ, операции на
• Комбинация 2-х и более
сердце, ишемический
факторов риска
инсульт
54. Основные принципы выбора НПВП
ОСНОВНЫЕ ПРИНЦИПЫ ВЫБОРА НПВПВысокий и максимальный риск ЖКТ- осложненийпоказано назначение с-НПВП в комбинации с ИПП.
Умеренный ССС-риск - следует использовать
с-НПВП в комбинации с низкими дозами аспирина
(НДА) или н-НПВП (напроксен, ацеклофенак,
кетопрофен, ибупрофен);
высокий ССС-риск - напроксен или целекоксиб+НДА.
Максимальный риск ССС-осложнений применение любых НПВП противопоказано.
При сочетании факторов риска со стороны ЖКТ и ССС
более целесообразно использовать комбинации
напроксен+ИПП или ЦЕЛ+НДА+ИПП.
55. ПРЕПАРАТЫ ДЛЯ КУПИРОВАНИЯ ОСТРОГО ПОДАГРИЧЕСКОГО АРТРИТА
НПВП и ГК при атаках и альтернатива им:● Колхицин
● Человеческие моноклональные антитела к
интерлейкину-1β (канакинумаб)
После стихания подагрического артрита:
Антигиперурикемические препараты:
аллопуринол, фебуксостат.
Урикозурические препараты: пробенецид,
сульфинпиразон, бензбромарон.
Растворяет ураты: пеглотиказа.
56. Базисные препараты при РА и ПсА
БАЗИСНЫЕ ПРЕПАРАТЫ ПРИ РА И ПСА- метотрексат
- циклоспорин (ПсА)
- сульфасалазин
- лефлуномид
ГИБП при РА и ПсА (ингибируют синтез и
действие ФНО-α):
- инфликсимаб
- устекинумаб (ПсА)
- адалимумаб
- этанерцепт
- цертолизумаб пегол
- голимумаб
57. Другие ГИБП при РА
ДРУГИЕ ГИБП ПРИ РА- ритуксимаб (воздействует на рецепторы CD20
В-лимфоцитов);
- тоцилизумаб, салирумаб (блокируют рецепторы
ИЛ-6);
- абатацепт (модулирует ко-стимулирующее
взаимодействие CD80 и CD86 c CD28 на Тлимфоцитах).
58. «Таргентные» препараты («малые молекулы») при РА и ПсА:
«ТАРГЕНТНЫЕ» ПРЕПАРАТЫ («МАЛЫЕ МОЛЕКУЛЫ»)ПРИ РА И ПСА:
РА:
- пероральные ингибиторы янус-киназ, участвующих
в передаче сигналов с провоспалительных
рецепторов:
тофацитиниб (Яквинус)
барицитиниб (Олумиант)
ПсА:
- ингибитор фосфодиэстеразы 4:
апремиласт (Отесла)
59. РЕАКТИВНЫЕ АРТРИТЫ И АРТРИТЫ, СВЯЗАННЫЕ С ИНФЕКЦИЕЙ
Антибиотикотерапия (макролиды, тетрациклины,фторхинолоны).
Базисные препараты при затяжном течении:
- метотрексат
- сульфасалазин
При грибковых артритах – противогрибковые
препараты.
При вирусных артритах – симптоматическое
лечение НПВП.
60. Периферический артрит (коксит) при анкилозирующем спондилите
ПЕРИФЕРИЧЕСКИЙ АРТРИТ (КОКСИТ)ПРИ АНКИЛОЗИРУЮЩЕМ СПОНДИЛИТЕ
Сульфасалазин
Ингибиторы ФНО-альфа
Ингибиторы ИЛ-17А – секукинумаб (Козэнтикс)
61. Хирургические методы лечения
ХИРУРГИЧЕСКИЕ МЕТОДЫ ЛЕЧЕНИЯАртроскопическое лечение:
- при наличии травматических повреждений
хрящей и хондромаляции.
Остеотомия (коленные и тазобедренные
суставы):
- возраст до 60 лет;
- перенос центра тяжести на неповрежденные
латеральные части хряща.
Эндопротезирование (частичное, тотальное):
- анкилоз;
- выраженный болевой синдром.










































 Медицина
Медицина








