Похожие презентации:
Некротизирующий энтероколит и спонтанная перфорация кишки. MHO
1. НЭК
Некротизирующий энтероколити спонтанная перфорация
кишки
2. Определение
A.Некротизирующий
энтероколит
(НЭК)
приобретенное
заболевание
у
новорожденных,
представляющее собой конечный этап поражения
кишечника вследствие
сочетания сосудистых и
метаболических
нарушений, развивающихся в
относительно незрелом кишечнике
B. Спонтанная перфорация кишечника является
клиническим синдромом, причина которого в
большинстве случаев неизвестна, с менее агрессивным
течением. Может представлять собой вариант
классического НЭК
или быть следствием других
пороков или системных заболеваний
3. Частота встречаемости
НЭК чаще всего развивается унедоношеных младенцев
6-10% <1.5 kg.
70% до 90% у новорожденных с низкой
массой тела
10-25% у доношенных новорожденных
4. Патофизиология.
1.2.
3.
4.
В настоящее время нет единой объединяющей теории
патогенеза НЭК, которая удовлетворительно объясняет
все клинические наблюдения, связанные с этим
расстройством.
потеря
целостности
слизистой
кишечника
(ишемическая, токсическая).
бактериальная пролиферация, связанная с кормлением
колонизация слизистой кишечника патогенной флорой,
с развитием пневматоза кишечника.
последующий трансмуральный некроз или гангрена
кишки с развитием перитонита..
5. Факторы риска
A. НедоношенностьB. Асфиксия и врожденные пороки сердца приводят к снижению
сердечного выброса и уменьшению перфузии, что ведет к редукции
брыжеечного кровообращения с ишемией кишечника
C. Энтеральное питание
NB! Около
90-95% новорожденных получали энтеральное
питание
1. Энтеральное питание обеспечивает необходимый субстрат для
пролиферации кишечных патогенов.
2. Гиперосмолярная формула питания вызывают изменение
проницаемости слизистой оболочки и ее повреждение.
3. В коммерчески приготовленных формулах и в хранящемся
грудном
молоке
существует
потеря
или
отсутствие
иммунопротекторных факторов.
4. Кормление грудью значительно снижает риск развития НЭК
D. Полицитемия.
E. Заменное переливание Эр-массы .
6. Факторы риска
F. Объемы кормления, сроки энтерального питанияи быстрое продвижение энтеральных кормов. Они,
похоже,
играют
определенную
роль,
но
клинические данные остаются спорными.
G.
Энтеропатогенные
микроорганизмы.
Бактериальные и вирусные патогены, включая
Escherichia
coli,
Klebsiella,
Enterobacter,
Pseudomonas,
Salmonella,
Staphylococcus
epidermidis,
Clostridium
sp,
коронавирусы,
ротавирусы и энтеровирусы, были прямо или
косвенно связаны с культурами крови, стула или
перитонеального пространства.
7. Критерии диагностики
Предварительный диагноз НЭК может бытьвыставлен у любого младенца с триадой
симптомов:
1. Неусвояемость питания
2. Вздутие живота
3. Гематохезис
В качестве альтернативы, самые ранние
признаки могут быть идентичны таковым
при неонатальном сепсисе.
8. Клиническая картина
Время начала НЭК изменяется обратно пропорциональногестационному возрасту.
В группе новорожденных с экстерамально низкой массой тела
клиническая картина неизменно следует за началом энтеральных
кормлений и обычно диагностируется между 14 и 20 днями
У доношенных новорожденных заболевания развивается в течение
первой недели жизни.
Клиническая картина может варьировать от вздутия живота
(наиболее частый ранний признак, отмеченный в 70% случаев),
развитием кишечной непроходимости и увеличением объема
остаточного объема желудочного аспирата или застойного
отделяемого с примесью желчи (2/3 случаев) до явных признаков
шока, мелены, перитонита и перфорации.
Сложными для диагностики являются случаи неспецифических
проявлений: лабильная температура, апноэ, брадикардия или
другие признаки начинающегося септического процесса.
9. Стадия 1. Подозреваемый НЭК
1. Системные признаки неспецифичны,включая апноэ, брадикардию, летаргию и
температурную нестабильность.
2. Кишечные проявления проявляются в
увеличения остаточного объема желудка и
появление крови в кале.
3. Рентгенологические данные являются
нормальными или неспецифическими.
10. Стадия 2А.
1. Системные признаки сходны стаковыми в стадии I.
2. Выраженное вздутие живота с или
без напряжения, отсутствие
перистальтики и кровь в стуле.
3. Рентгенографические данные
включают признаки непроходимости,
ограниченный пневматоз кишечной
стенки
11. Стадия 2 Б
1. Ацидоз и тромбоцитопения2. Отек
и напряжение передней
брюшной
стенки,
отсутствие
инфильтрата в брюшной полости,
расширенные кишечные петли
3.
Распространенный
пневматоз
кишечной стенки, асцит,
газ в
портальной системе.
12. Стадия 3А
1.Респираторный и метаболический ацидоз, апноэ,требующее проведения ИВЛ, снижение
артериального давления и снижение диуреза,
нейтропения и коагулопатия.
2. Отек передней брюшной стенки
3. Асцит, снижение газонаполнения кишечника,
возможно наличие статической петли кишки.
4. Признаков перфорации кишечника нет
13. Стадия 3В.
1.2.
3.
Распространенные отеки, ухудшение
лабораторных показателей, рефрактерная
гипотензия, ДВС -синдром и тяжелые
электролитные нарушения
Напряжение и отек передней брюшной стенки
Отсутствие газа в кишечнике, свободный газ в
брюшной полости.
14.
15. Обязательное обследование
В качестве базовых исследований следуетповторять каждые 8-12 часов особенно в случаях
прогрессирования заболевания
1. Развернутый анализ крови.
2. Количество тромбоцитов (снижение на 50% или
менее <50 000
3. Посев крови на бак анализ
4. Анализ кала на скрытую кровь
5. КЩС (Метаболический ацидоз или гипоксемия).
6. Электролиты крови (гипо- или гипернатриемия,
гиперкалиемия)
16. Рентгенологические исследования
1. Обзорная рентгенография брюшнойполости
Неравномерное газообразование, кишечная
непроходимость, фиксированная петля
тонкой кишки, пневматозкишечной стенки.
б. Подтверждающие симптомы
(1) распространенный интестинальный
пневматоз и (2) газ в портальной системе при
отсутствии пупочного катетера
2. Профильные или снимки в латеропозиции
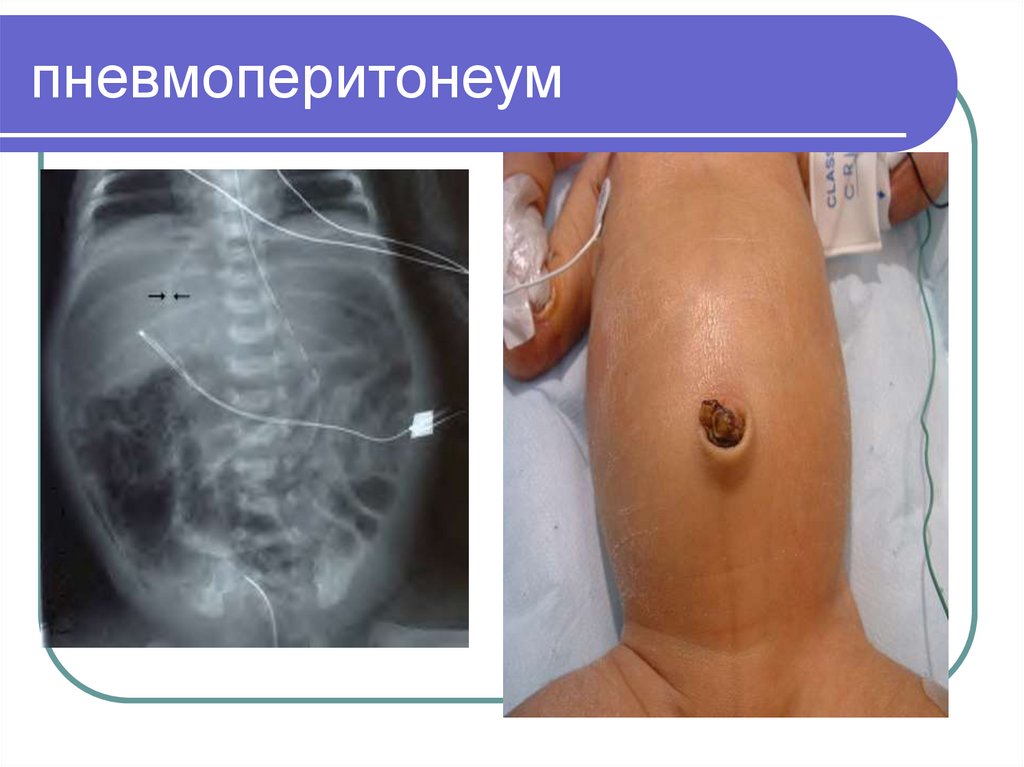
для выявления пневмоперитонеума.
17. Рентгенографические признаки 1 стадии
Неспецифические рентгенологическиеданные:
Исчезновение нормальной симметрии
газонаполнения кишечника
18. Дифференциальный диагноз
Мекониевый илеусТотальный аганглиоз толстой
Заворот средней кишки
Перитонит
Сепсис
кишки
19. норма
20. Стадия 1
Fig. 2: Distented bowel loops in the same preterm (Stage I).21. Стадия 1 (исчезновение равномерного газонаполнения)
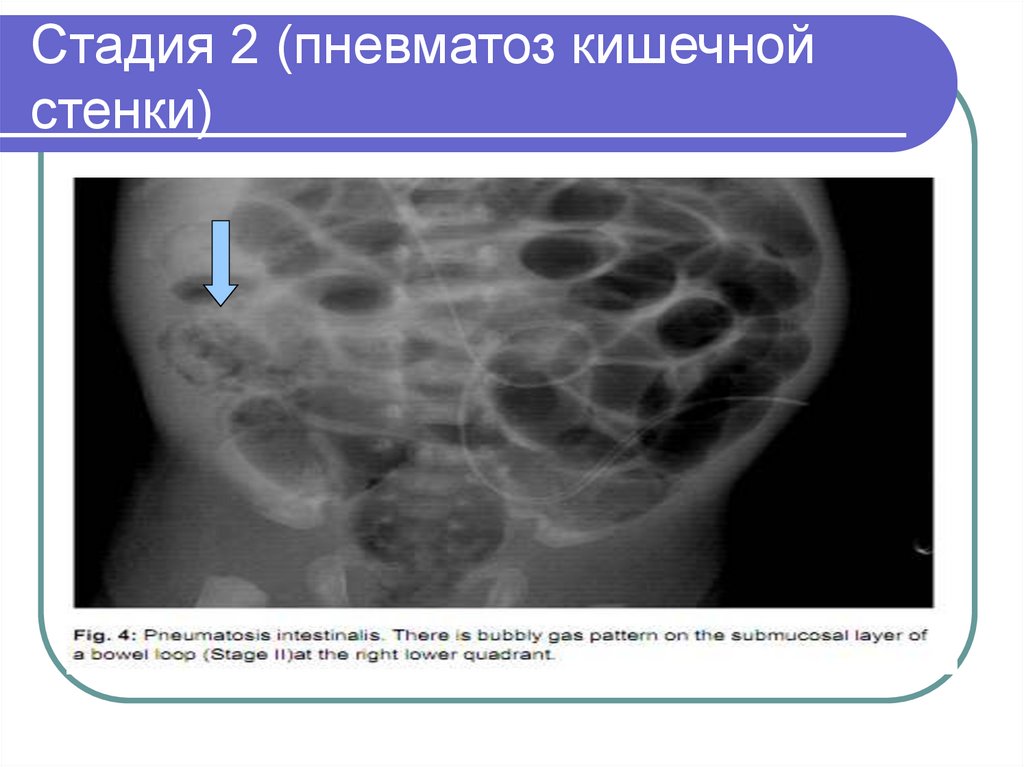
22. Стадия 2 (пневматоз кишечной стенки)
23. Стадия 2 (пневматоз кишечной стенки)
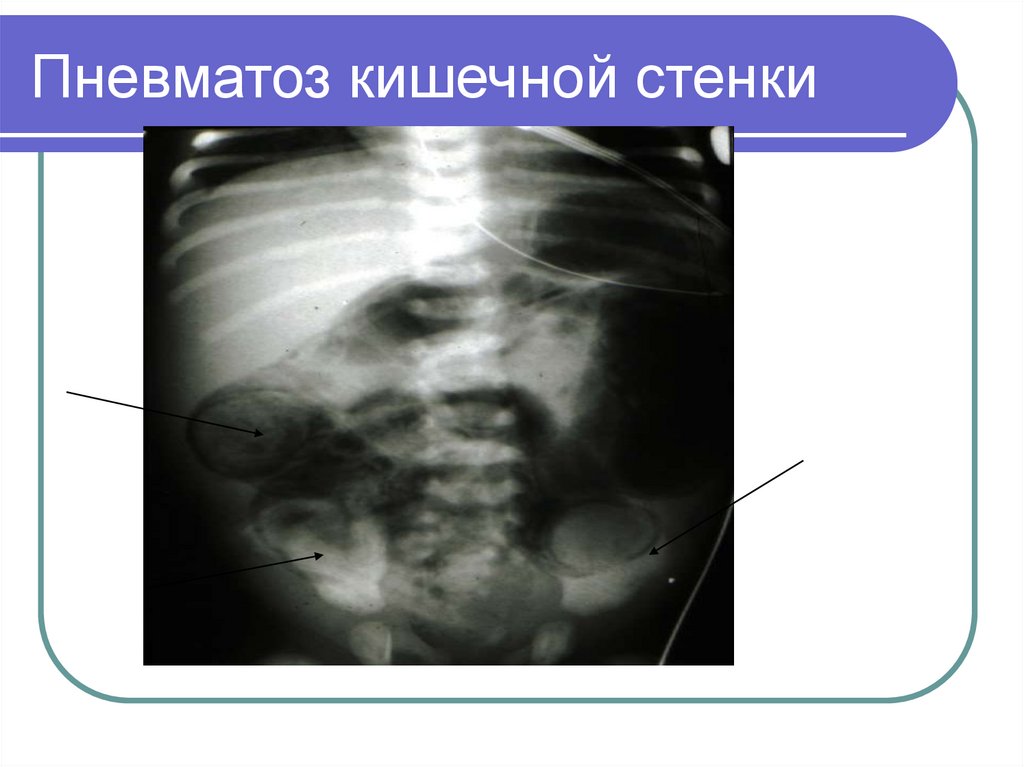
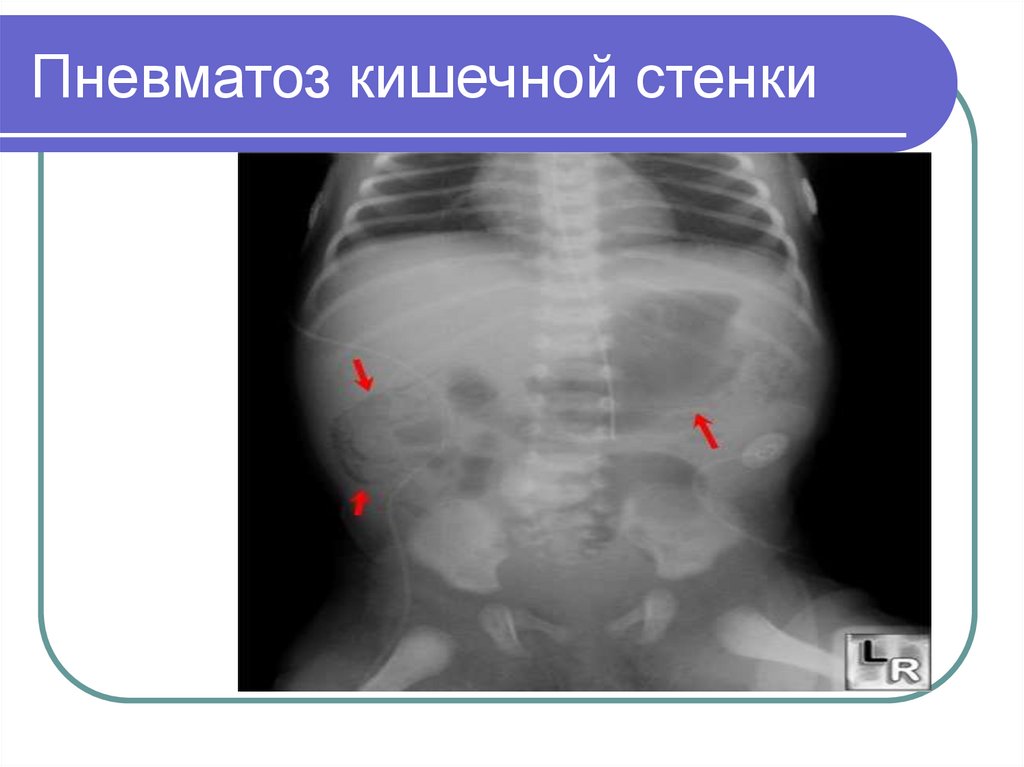
24. Пневматоз кишечной стенки
25. Статичная петля кишки
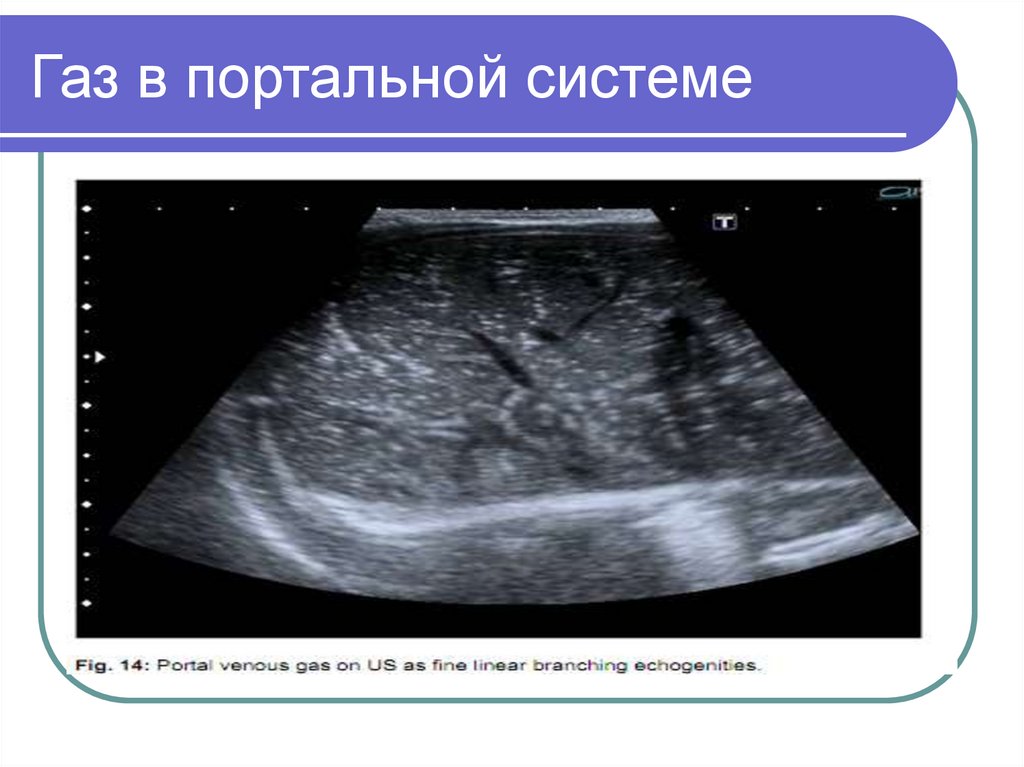
26. Газ в портальной системе
27. Стадия 3 (статичная петля)
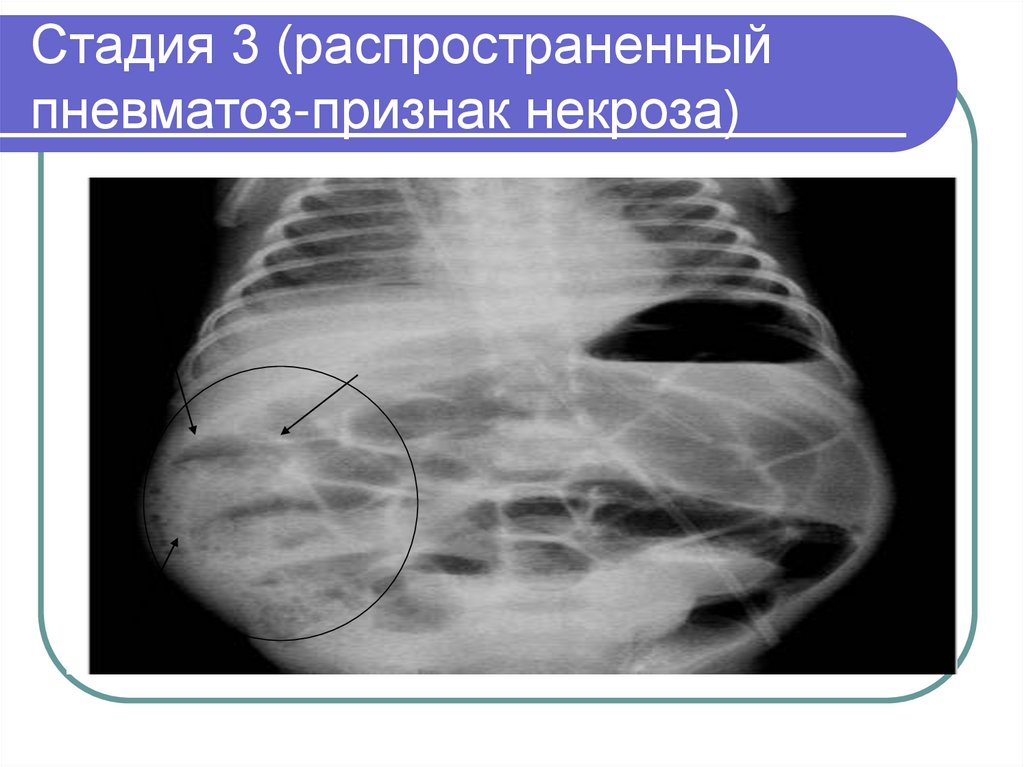
28. Стадия 3 (распространенный пневматоз-признак некроза)
29. Стадия 3 (статичная петля)
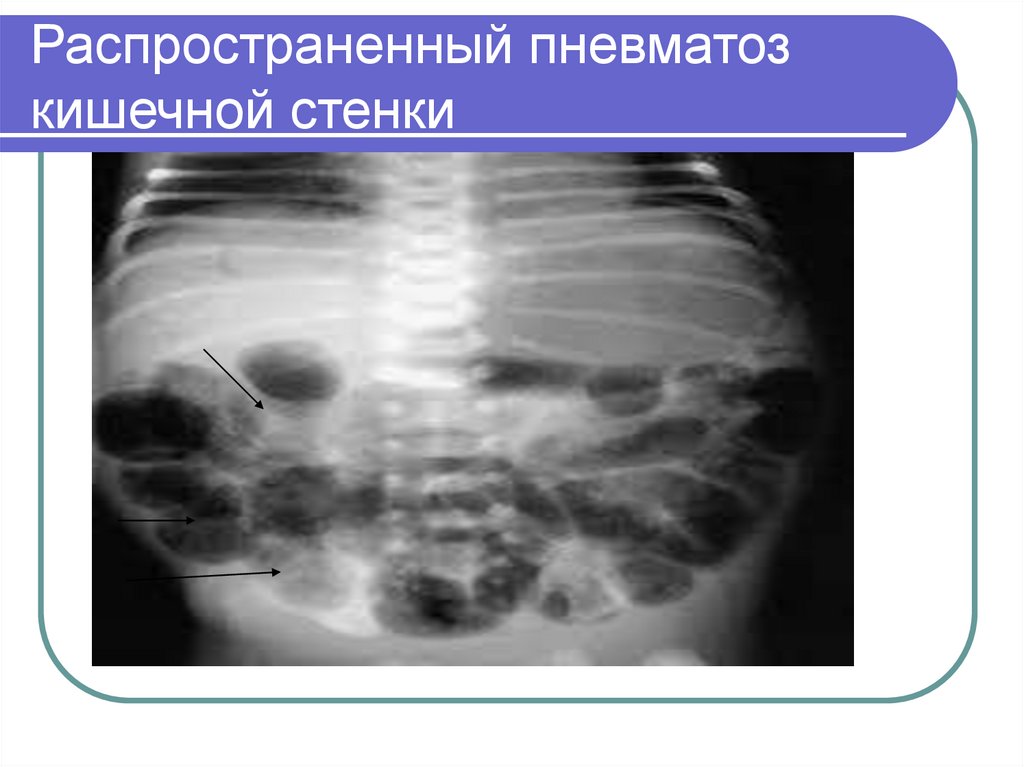
30. Распространенный пневматоз кишечной стенки
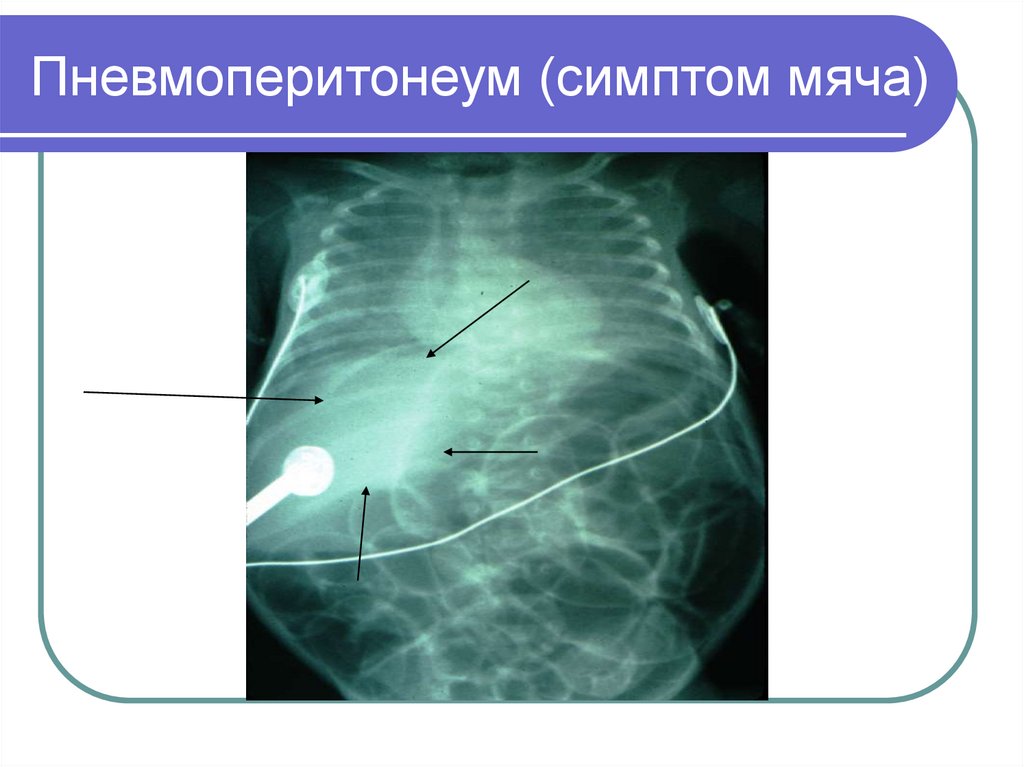
31. Пневмоперитонеум (симптом мяча)
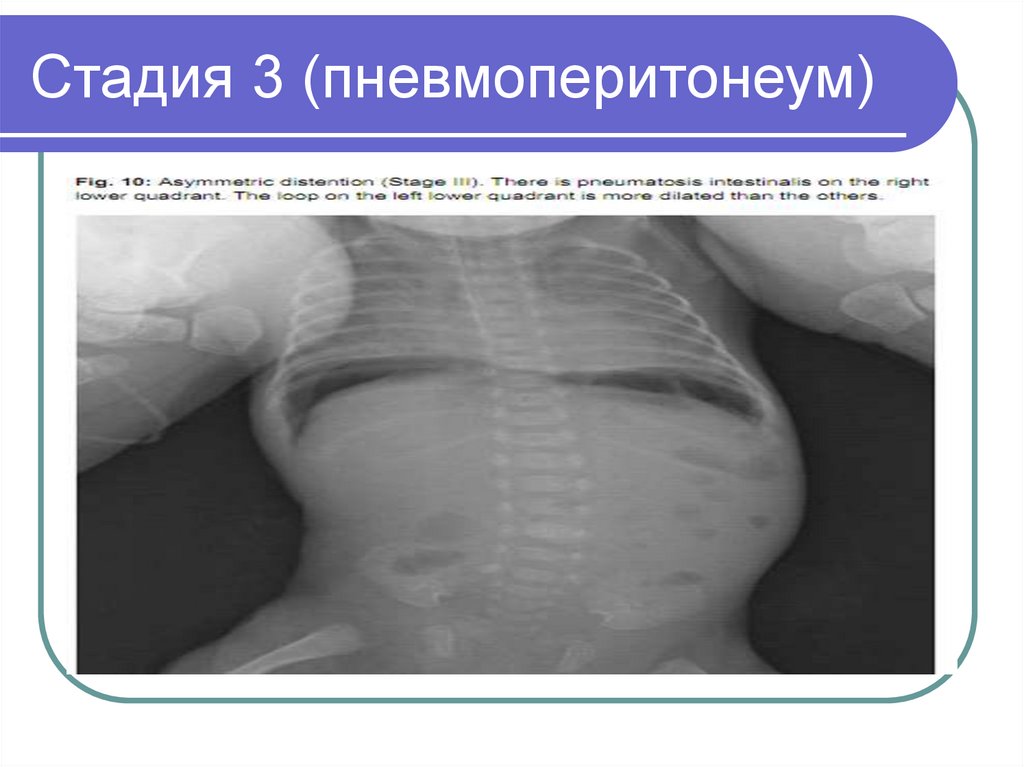
32. Стадия 3 (пневмоперитонеум)
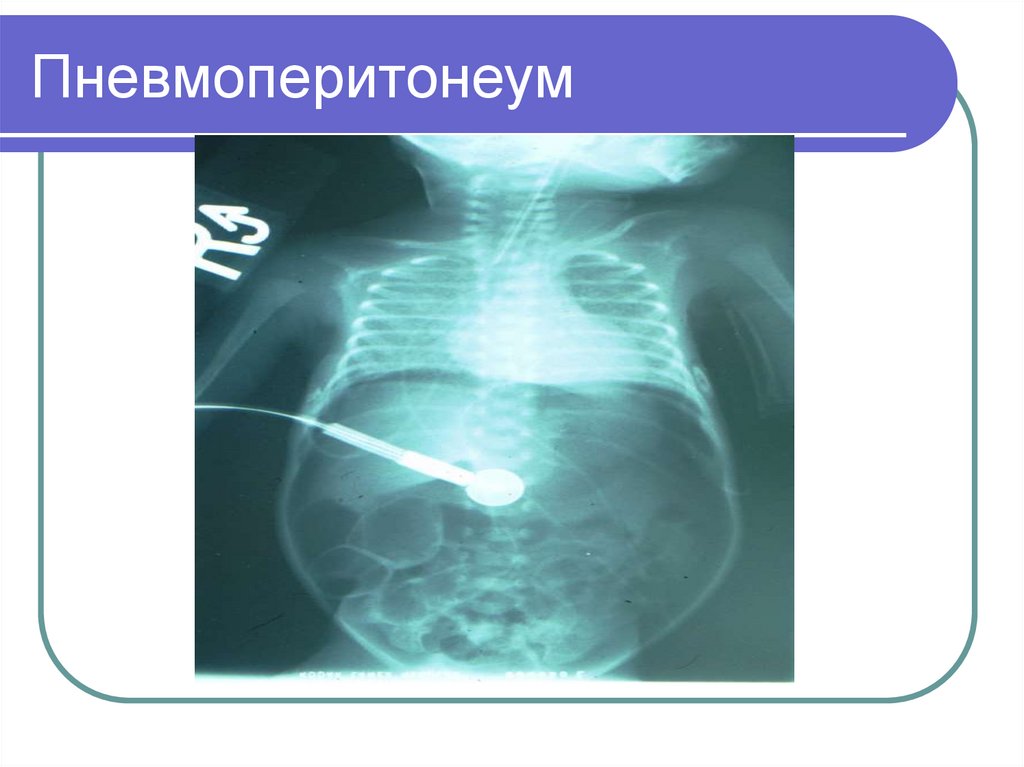
33. Пневмоперитонеум
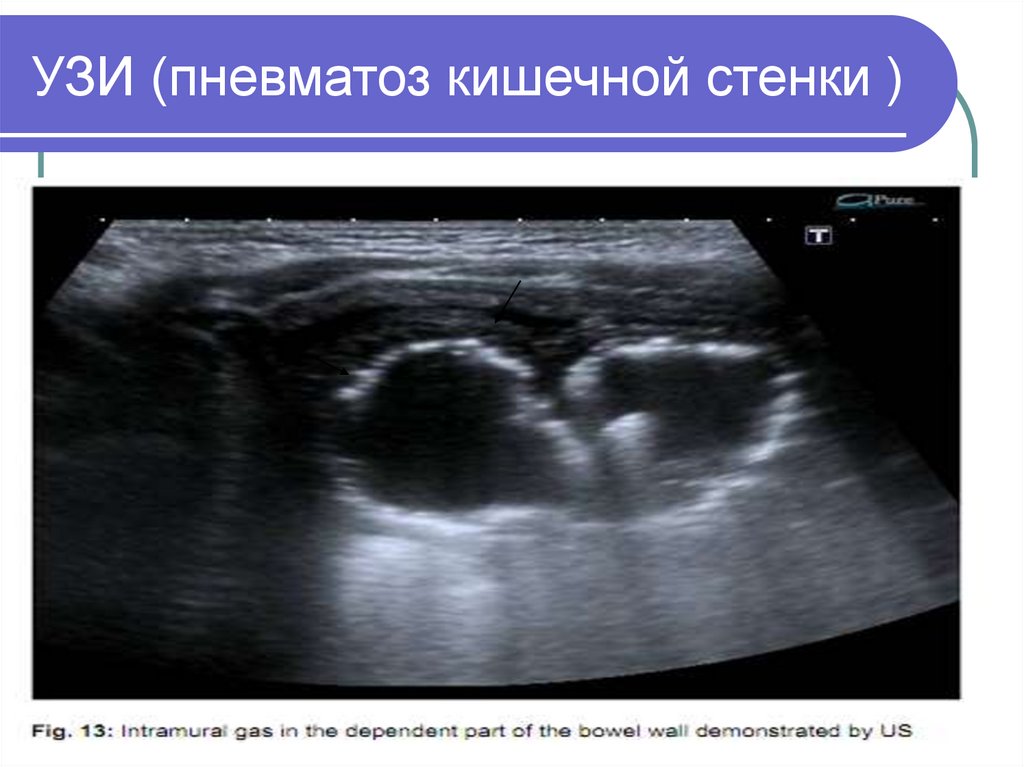
34. УЗИ (пневматоз кишечной стенки )
35. Газ в портальной системе
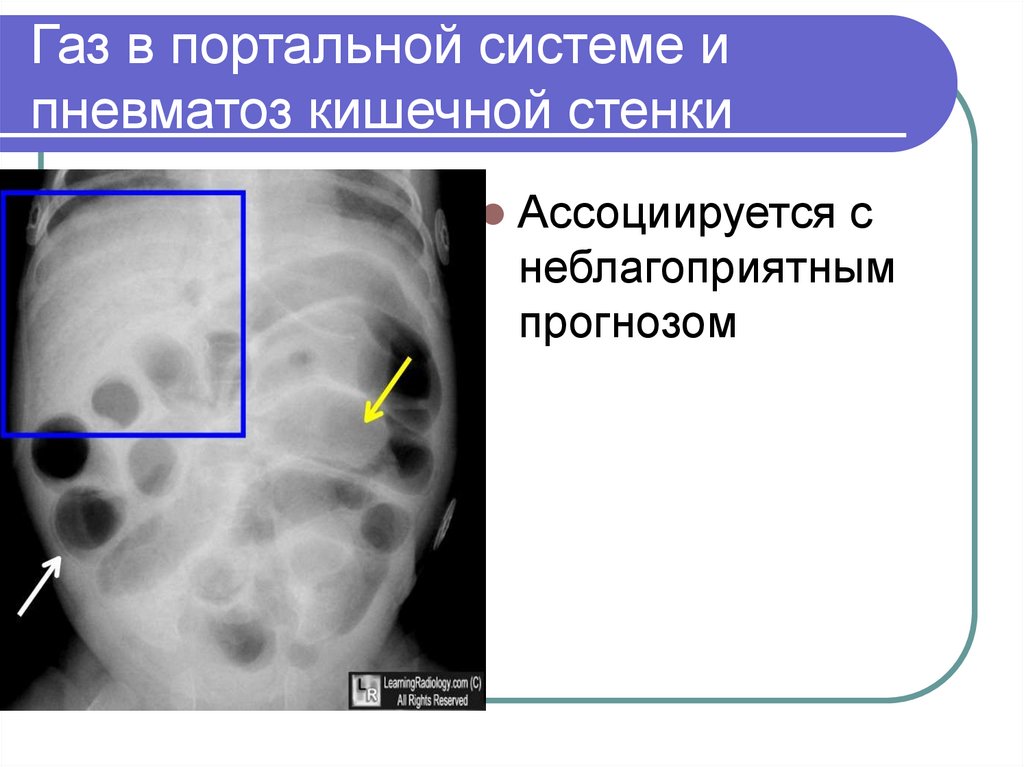
36. Газ в портальной системе и пневматоз кишечной стенки
Ассоциируется снеблагоприятным
прогнозом
37. Пневматоз кишечной стенки
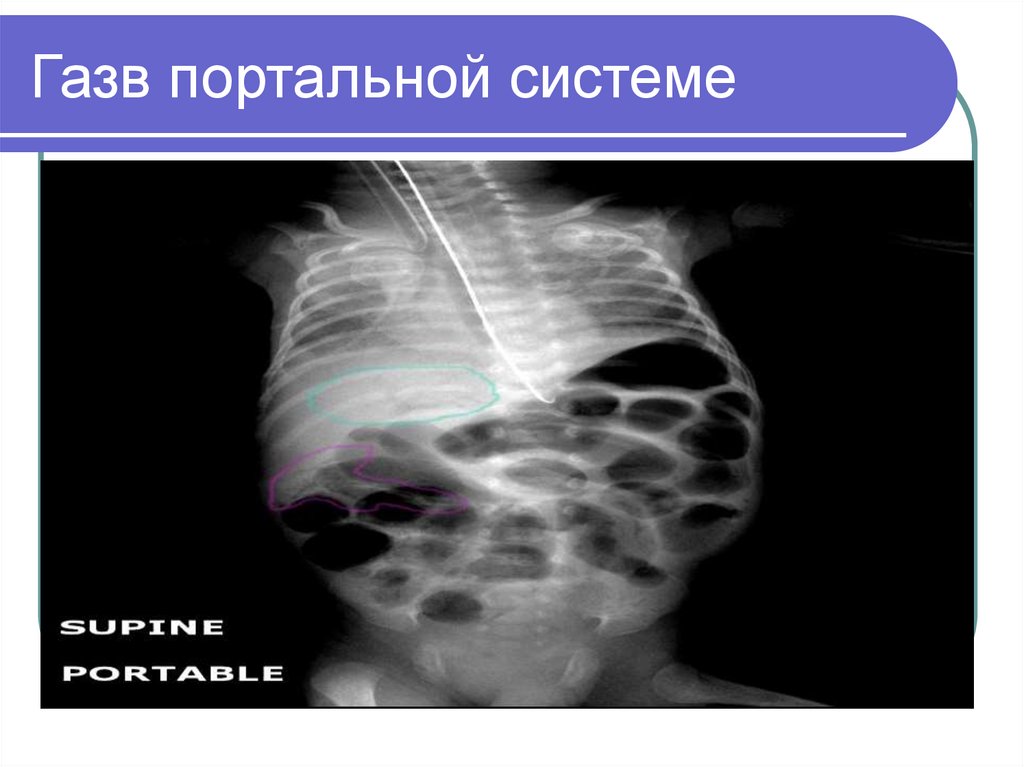
38. Газ в портальной системе
39. Газв портальной системе
40. Парез и распространенный пневматоз кишечной стенки
41. Симптом мяча
42. Запомнить
Перфорация обычно развивается после 48– 72 часов после обнаружения пневматоза
кишечной стенки или появления газа в
портальной системе.
Серийные снимки обычно выполняются
каждые 6-8 часов. В случае сохранения
признаков пневматоза кишечной стенки в
течение 48 – 72 часов показан перевод в
хирургическую клинику и решения вопроса
об оперативном лечении.
43. Лечение
Основной принцип лечения подтвержденного NECзаключается в том, чтобы рассматривать его как
острый живот с развившимся перитонитом или
абдоминальным сепсисом.
Цель лечения: предотвращение прогрессирования
НЭК, перфорации кишки и септического шока.
Признаки
прогрессирующего
поражения
кишечника (некроза):
1. прогрессирующее увеличение размеров живота;
2. стойкий метаболический ацидоз;
3. тромбоцитопения;
4. сепсис с или без ПОН;
44. Абсолютные показания к лапаротомии
1.Перфорация кишечник2. Появление кишечного содержимого,
желчи или наличие бактерий в
содержимом из брюшной полости
45. Относительные показания
1.2.
3.
4.
Газ в портальной системе
Статичная петля кишки
Отек и гиперемия брюшной стенки
Инфильтрат в брюшной полости
46. Показания к хирургическому лечению
1. Лапаротомия показана, если имеются признаки перфорациикишки.
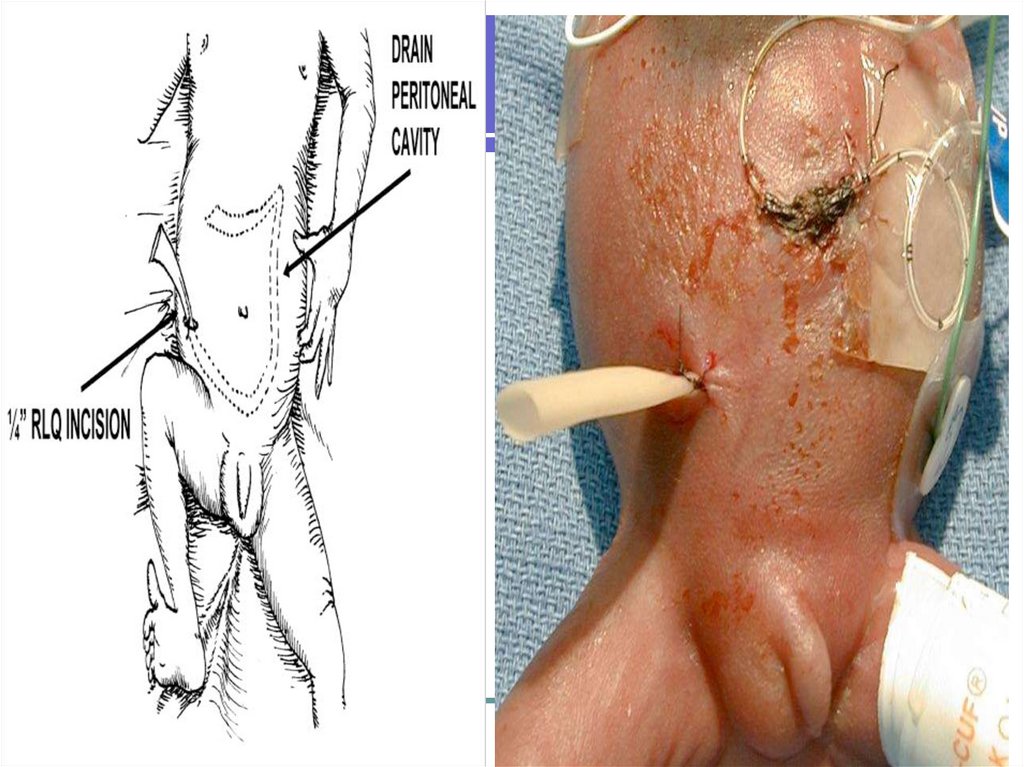
2. Перитонеальный дренаж. В отдельных случаях у младенцев с
низкой или эксремально низкой массой тела до достижения
стабилизации состояния
3. Ухудшение клинического состояния без эффекта от лечения.
4. Наличие неперестальтирующей фиксированной петли в
течение 24 часов.
5. Инфильтрат в брюшной полости.
6. Эритема стенки брюшной полости
7. Спонтанная кишечная перфорация у новорожденного с
экстремальнонизкой массой тела
8. Распространенный пневматоз кишечной стенки на стадии 2Б
(спорный)
47. Протокол лечения НЭК
1. Отменить энтеральную нагрузку2. Установить назогастральный зонд
3. Измерить окружности живота.
4. Извлечь пупочный катетера и использовать периферические или
центральные сосуды (артерии или вены)
5. Стартовая антибактериальная терапия :
Ампициллин и гентамицин или цефотаксим (В/В)
При подозрении на перитонит или перфорацию в терапию добавляют
клиндамицин или метронидазол
6. Мониторинг кровотечения из ЖКТ
7. Контроль потерь
8. Коррекция гиперкалиемии
9. Лабораторный контроль (ОАК, электролиты каждые 12 – 24 часа
10. Бактериологический контроль
11. Рентгенологнические исследования
48.
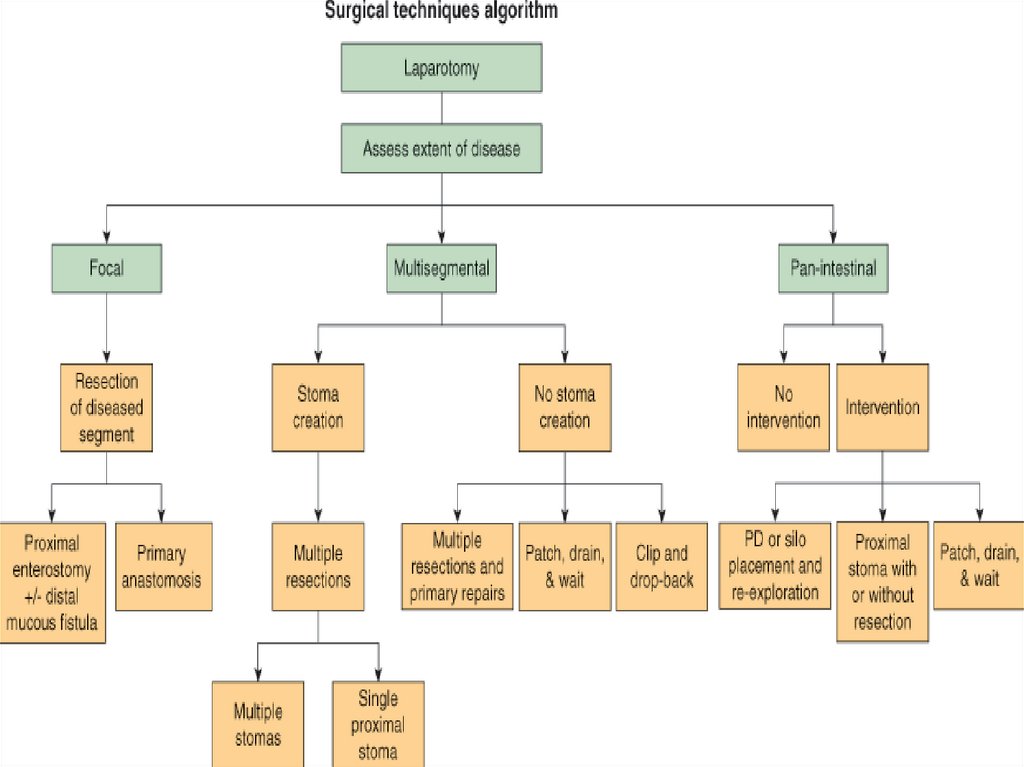
49. Варианты хирургического лечения
Резекция с энтеростомиейРезекция с наложением первичного
анастомоза
“Clip and drop” техника
“Patch, drain and wait” техника
Дренирование брюшной (лаваж не
рекомендуется)
с последующей
лапаротомией через12 – 24 часа
50. пневмоперитонеум
51. Первичный анастомоз
52.
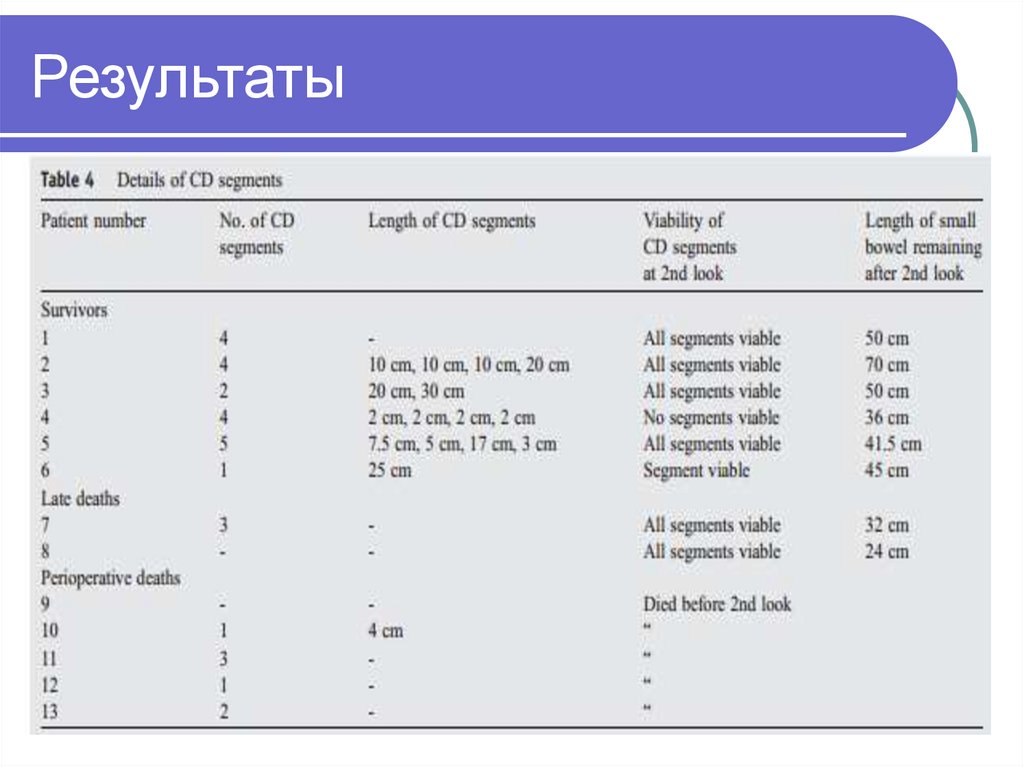
53. Результаты
54.
1. Поперечная лапаротомия2. Клиппирование или перевязка кишки на границе здоровой или
сомнительной части и явно некротизированной петли, удаление
некротизированных сегментов. Определение длины оставшейся части
кишки.
3. Ушивание брюшной полости.
4. Релапаротомия через 24 – 48 часов при достижении стабильного
состояния больного.
5. Наложение отсроченного анастомоза или выведение кишечных стом.
55.
56. "patch, drain, and wait"
"patch, drain, and wait"Лапаротомия
Участки кишки с перфорациями не резецируют
Гастростомия или желудочный зонд
Дренирование брюшной полости по фланкам с
использованием дренажей Пенроуз
Лечение перитонита
Парентеральное питание
Moor сообщил о 100% выживаемости, используя
эту процедуру в 1996 году. Адекватная длина
кишечника сохранялась у младенцев с массивным
некрозом кишечника, что позволяло их выжить. Не
было серьезных осложнений у новорожденных, и
только 30% потребовали второй операции.












































 Медицина
Медицина








