Похожие презентации:
Дегенеративные заболевания суставов
1. Дегенеративные заболевания суставов
ПрофессорСавинцев А.М.
2.
Остеоартроз – хроническоепрогрессирующее заболевание
суставов, характеризующееся
первичной дегенерацией хряща с
последующим изменением
субхондральной кости, развитием
краевых остеофитов и
сопровождающееся реактивным
синовитом.
3. Историческая справка
Люди всегда болели ОА.Дегенеративные изменения
костей обнаружены в
ископаемых останках
Pithecanthropus erectus
(яванский человек).
В костях обитателей Нубийской
пещеры, живших за 10.000 лет
до н.э.
В костях древних англосаксов.
4. Историческая справка
Гиппократ описывалзаболевание как «артрит,
поражающий крупные
суставы, который не выходит
за пределы пораженного
сустава».
В 1802 году Уильям
Геберден (Heberden)
описал артроз дистальных
межфаланговых суставов
(узелки Гебердена).
Первое детальное и
клинически полное описание
ОА было сделано в 1805 году
John Haygarth.
5. Историческая справка
Как клиническая форма вРоссии описан в 1887 году
П.Д. Монастырским.
В 1911 году на
Международном конгрессе
врачей в Лондоне артроз
выделен в
самостоятельную
нозологическую форму.
6. Частота
--
20% населения страдают остеоартрозом
(osteoarthrosis deformans).
Старше 70 лет симптомы ОА - у каждого.
По данным ВОЗ ОА коленных суставов на 4
месте среди причин нетрудоспособности у
женщин и на 8-м – у мужчин.
ОА укорачивает жизнь у женщин на 10-12 лет.
В России > 20 миллионов больных с ОА.
7. Экономические аспекты
Убытки, связанные с ОА составляют 1-2,5%валового национального дохода США,
Канады, Великобритании, Франции,
Австралии.
8. Факторы риска
Локальных форм ОА:нестабильность
(гипермобильность)
суставов
аномалия сустава
врожденная или
Генерализованного
приобретенная
ОА:
травма
пожилой возраст
(старше 65 лет)
наследственность
тучность
ранняя менопауза,
овариэктомия
сахарный диабет
артериальная
гипертензия
9. Этиология ОА
ОА - полиэтиологичен, в основе - экзогенные и эндогенныепричины:
- травмы, тяжелая физическая работа, спорт, увеличение
массы тела;
10. Этиология ОА
- инфекционныенетуберкулезные
заболевания
суставов, грипп
- нарушения
обмена веществ
(подагра, суставной
хондрокальциноз,
болезнь Кашина-Бека,
болезнь Вильсона,
болезнь Гоше);
Дж. Гиллей «Подагра»
11. Этиология ОА
- эндокринныеартрозы или
гормональные артрозы
(артропатии,
спондилопатии), в связи с
нарушением функции
эндокринных желез
(сахарный диабет,
акромегалия,
гиперпаратиреоз, болезнь
Реклингаузена,
гипотиреоз);
12. Этиология ОА
врожденные аномалии развития - гемофилическиеартрозы (мальчики);
воспалительные процессы и аваскулярный некроз;
«генуинные артрозы» - с невыясненной причиной.
13. Патогенез ОА
Нарушение равновесиямежду анаболическим и
катаболическим процессами
гиалиновых хрящей и
субхондральной кости.
Дистрофические изменения
возникают в хряще - он
истончается и разволокняется,
теряет блеск.
Клеточным элементом
гиалинового хряща является
хондроцит.
14. Патогенез ОА
При ОА хондроциты усиливают синтез коллагена и выработкуцитокинов. Цитокины и ферменты индуцируют воспаление в
хряще, синовиальной оболочке, околосуставных тканях.
Происходит деградация хряща => вторичный синовит.
Нарушается биомеханика сустава.
Капсула утолщается, уплотняется. Синовиальная оболочка
становится ворсинчатой. Начинается гиперпродукция
синовиальной жидкости. Появляются костно-хрящевые
разрастания, изменяющие форму суставных поверхностей.
Появляются остеофиты.
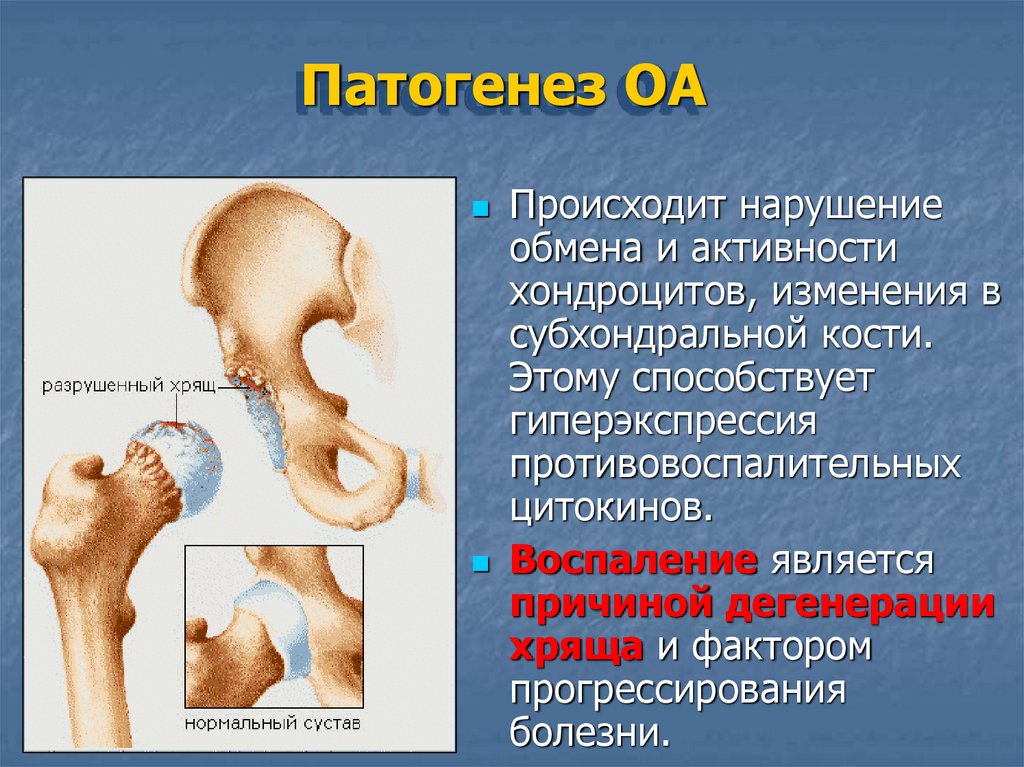
15. Патогенез ОА
Происходит нарушениеобмена и активности
хондроцитов, изменения в
субхондральной кости.
Этому способствует
гиперэкспрессия
противовоспалительных
цитокинов.
Воспаление является
причиной дегенерации
хряща и фактором
прогрессирования
болезни.
16. Роль воды
Способность выдерживать большие механическиенагрузки несовместима со способностью
обеспечивать бесперебойный кровоток.
Обмен в хряще происходит благодаря
перемещению воды. Матрикс хряща о6ладает
системой микроциркуляции.
Микроциркуляция ничего общего не имеет с
системой капиллярного обращения.
Во всех органах кровоснабжение, в хряще
«водоснабжение». Вода способна перемещаться за
пределы хряща в синовиальную жидкость и
обратно.
Вода – несжимаема это обеспечивает жесткость
хряща. Её перемещение в хряще равномерно
распределяет нагрузку и обратимость
возникающих при этом деформаций.
Вода - участвует в обменных процессах хряща
содержит электролиты и низкомолекулярные
протеины.
17. Гиалиновый хрящ (синовиальная жидкость, хондроциты)
Гиалиновый хрящ контактирует с внутренней средойсустава - синовиальной жидкостью, она - «смазка»
между трущимися поверхностями суставов.
Синовиальная жидкость - насыщенный раствор
метаболитов перемещающихся из области высокой
концентрации в область низкой - это обеспечивает
питание хондроцитов.
Хондроциты - составляют небольшую долю хряща,
синтезируют биополимеры, из них состоит матрикс коллаген, эластин, протеогликаны, гликопротеины и т.д.
Интенсивность диффузии в хрящевом матриксе
достаточна для питания хондроцитов в условиях
аваскулярности.
Хрящь выделяет факторы подавляющие прорастание
в него сосудов.
В суставном хряще - гипергидратированное
состояние.
В суставном хряще головки бедренной
кости молодого человека концентрация
воды составляет 75 г. на 100 г. ткани.
18. В чем причина низкой метаболической активности хряща?
Малое кол-во клеток в единице объема.Низкий уровень метаболизм. Малое
количеством хондроцитов (1% от общей
массы хряща) => низкая регенерация после
повреждений.
Окислительные процессы идут
анаэробным (бескислородным) путём.
Кислородное окисление в хряще в 50
раз меньше, чем в других тканях.
Гиалиновый хрящ
Анаэробное окисление в хондроцитах защитно-приспособительная реакция.
Белковый состав печени обновляется за 4
дня (!!!). Коллаген хрящей обновляется
всего на 50% за 10 лет (!).
Травма хрящевой ткани - неизлечима,
если не приняты меры, направленные на
увеличение числа хондроцитов.
1 - хрящевая клетка;
2 - межклеточное вещество;
3 - надхрящница
19. Гиалиновый хрящ (питание, свойства)
Не имеет кровеносных сосудов.Питается диффузно из синовиальной
жидкости.
Несёт механические нагрузки (силы
сжатия и растяжения).
Распределяет силы равномерно,
поглощает и рассеивает их, переводя
аксиально-направленные силы в
тангенциальные (в суставах конечностей,
позвоночника и т.д.).
Образуют устойчивые к износу
поверхности сочленений скелета.
20. Терминология
Отсутствует унифицированный подход к терминологии иклассификации ОА. Клиницисты по-разному обозначали данную
патологию. Перечень названий ОА (по Cervini С., 1996):
• Деформирующий артрит (Virchow)
• Дегенеративный артрит
• Гипертрофический артрит (Goldthwaite)
• Сенильный гипертрофический артрит (Hench)
• Сухой артрит (Hunter)
• Сенильный артрит (Hench)
• Деформирующая артропатия (Ваrсеlо)
• Дегенеративная артропатия (Аbrams)
• Множественная дегенеративная артропатия
• Артросклероз (Lucherini)
• Деформирующий артроз
• Сухой артросиновит
• Сухой артроз
• Сенильный артроз
• Дегенеративный гипертрофический хондроостеоартрит (Weil М.Р.)
• Дегенеративная болезнь суставов (Lunedei, Bauer, Bennett)
• Остеоартрит (A. Garrod)
• Хронический дегенеративный остеоартрит (Bazancon et Weil)
• Гипертрофический дегенеративный остеоартрит (Bazancon et Weil)
• Остеоартроз
• Прогрессирующий сухой полиартрит (Weissenbach et Francon)
• Амбулаторный ревматизм
• Хронический суставной ревматизм (Cruveilhier)
• Неполный хронический суставной ревматизм (Charcot)
• Хронический дегенеративный ревматизм (Nichols et Richardson)
• Хронический гипертрофический ревматизм (Nichols et Richardson)
• Хронический оссалгический ревматизм
• Хронический остеофитический ревматизм
• Неполный хронический ревматизм
• Простой хронический ревматизм (Besnier)
• Деформирующий ревматизм (Virchow)
• Дегенеративный ревматизм
• Ревматизм Гебердена (Charcot)
• Синовиальный ревматизм.
21. Терминология
В странах СНГ термин «остеоартрит»В Германии, Франции «остеоартроз» - что, в большей
степени отражает суть
заболевания.
Нет необходимости в
изменении терминологии и мы
рекомендуем - «остеоартроз»
22. Классификация ОА
Первичный остеоартроз- Локализованный (менее 3 суставов) - Генерализованный (3 и >)
Вторичный остеоартроз
(развивается на базе измененного хряща)
- Посттравматический
- Исход воспалительных заболеваний суставов (любые артриты)
- При эндокринопатиях (сахарньй диабет, гиперпаратиреоз, гипотиреоз,
акромегалия)
- При врожденных аномалиях развития суставов
- При метаболических заболеваниях
(охроноз, гемохроматоз, болезнь Вильсона, болезнь Гоше)
- При неврологических заболеваниях, связанных с нарушением
чувствительности
- При гемофилии (гемартроз)
Первичный ОА может быть генерализованным с поражением суставов
кистей и развитием узелков Гебердена в дистальных
межфаланговых суставах или узелков Бушара в проксимальных
межфаланговых суставах.
23. Классификация Н.С. Косинской (1961):
Стадия I - незначительное сужение рентгеновскойсуставной щели. Краевые костные разрастания.
Стадия II – неравномерное сужение суставной
щели – вдвое и более по сравнению с нормой.
Выраженные краевые костные разрастания,
субхондральный остеосклероз.
Стадия III - разрушение суставных хрящей. Кости
склерозированы, деформированы, увеличены за
счёт выраженных краевых костных разрастаний. На
фоне остеосклероза появляются очаговые кисты как вариантов патологической функциональной
перестройки.
24.
Обязательные признаки остеоартроза:сужение суставной щели
краевые костные разрастания
субхондральный остеосклероз
25. Факторы влияющие на выраженность боли при ОА, и причины её возникновения (по Diерре Р.А., 1995)
Факторы, влияющие навыраженность боли при ОА
Возможные причины
возникновения боли при
ОА
• Рентгенологическая стадия
• Пол (у женщин боль более
выражена, чем у мужчин)
• Возраст (боль менее выражена у
лиц молодого и старческого
возраста)
• Локализация (боль менее
выражена при ОА суставов
кистей, более выражена при
коксартрозе)
• Психологические факторы
(беспокойство, депрессия)
• Повышение внутрикостного
давления
• Синовит
• Изменения периартикулярных
тканей (растяжение
капсулы, связок, сухожилий
и др.)
• Утолщение периоста
• Изменения околосуставных
мышц
• Фибромиалгия
• Изменения со стороны ЦНС
26. Основные симптомы и признаки ОА (по Dieppe Р.А., 1995)
• «Механический» характер боли(возникает/усиливается при нагрузке на
сустав, к вечеру; утихает в покое, ночью)
• Утренняя скованность (< ЗО мин)
• Ограничение амплитуды движений
• Снижение функциональной способности
(затруднение при надевании носков и др.)
27. Описывают 4 типа боли:
1. «Механический тип боли» - после физической нагрузки и стихаетпосле сна; связан со снижением амортизационных свойств хряща.
Самый частый тип боли.
2. Тупые ночные боли - связаны с венозным стазом в
субхондральной зоне и повышением внутрикостного давления.
3. «Стартовые боли» (15-20') - после покоя и проходят на фоне
двигательной активности; обусловлены трением суставных
поверхностей, на которых оседает детрит (фрагменты хрящевой и
костной деструкции - он выталкивается в завороты).
4. Постоянные боли - рефлекторный спазм близлежащих мышц и
развитие реактивного синовита.
28. Крепитация
Крепитацию при ОА (шероховатостьсуставных поверхностей) нужно
дифференцировать с хрустом в суставе
у здорового человека!
Причина - газовые пузырьки в
синовиальной жидкости, которые
«лопаются» при движениях.
29. Диагностика ОА
Основу диагностикиОА составляют
клинические
данные!
30. Инструментальные методы исследования:
рентгенографияартроскопия,
ультрасонография,
компьютерная
томография (КТ),
магнитнорезонансная
томография (МРТ),
сцинтиграфия,
тепловидение.
31. Рентгенография - основана на выявлении обязательных Rő симптомов: сужения суставной щели, субхондрального остеосклероза и
остеофитов.Необязательные симптомы: субхондральные кисты,
краевой костный дефект, внутрисуставные
обызвествленные хондромы
В.К. Рентген (янв. 1896г.
открытие Х-лучей)
32. Артроскопия - прямое (малоинвазивное) визуальное исследование полости сустава. Возможность прицельной биопсии.
ОстеоартрозСтадии по R.Jackson 2003
33. Ультрасонография – для оценки патологии мягких тканей и выявления жидкости, позволяет визуализировать хрящ и поверхности
костных структурДостоинства:
Неинвазивность (в отличие
от артроскопии),
доступность, простота,
экономичность (в сравнении
с КТ и МРТ)
Недостатки:
Невозможность
визуализации структуры
костной ткани,
субъективность полученных
данных.
Деформирующий остеоартроз, II ст.,
хрящ неравномерно истончен до 1,2 мм.
34. Компьютерная Томография
35. Магнитно-Резонансная Томография – ядра некоторых атомов находясь в магнитном поле, под действием внешнего электромагнитного
поля способны поглощать энергию, а затем поглощать её ввиде радиосигнала. МРТ – неинвазивный метод, позволяющий выявлять
раннюю дегенерацию хряща, когда клиника ещё отсутствует.
36. Радиоизотопная сцинтиграфия – остеотропные радиофармацевтические препараты (пиросфат), меченные 99mTc накапливаются в местах
активного костного иколлагенового метаболизма
Метод используется для
ранней диагностики артритов,
выявления субклинических
фаз поражения суставов,
дифференциальной
диагностики воспалительных и
дистрофических поражений
суставов.
37. Тепловидение – метод исследования интенсивности инфракрасного излучения тканями.
Дистанционно измеряетсятемпература кожи в области
суставов и записывается на
фотобумаге в виде контурной тени
сустава.
Метод считается
визуализирующим и
индикаторным, т.к. позволяет
судить об активности
воспалительного процесса.
38. Консервативное лечение ОА
39. Рекомендуемая схема лечения ОА
1. Противовоспалительная и анальгетическаятерапия
а) НПВС (диклофенак, ибупрофен, мелоксикам и
др.)
б) в) препараты системной энзимотерапии
(вобэнзим: 5 таб.Х 3 р/сут. – 3 нед.; флогэнзим: 2
таб. Х 3 р/сут. – 3недели)
2. Препараты, улучшающие микроциркуляцию
(пентоксифиллин: 100мг Х 3 р/сут., дипиридамол:
75 мг/сут.)
3. Антиоксидантная терапия (α – токоферола ацетат
(витамин Е) по 0,1-0,2 г/сут. в теч. 1 мес. или 1-2
мл 10% р-ра 1 р/сут. в теч. 20 дней)
4. Антигистаминная терапия (супрастин, тавегил по
1 таб. на ночь)
40. Схема лечения ОА (продолжение΄)
5. Хондропротекторы:Хондроитин сульфат (Структум – отимальный курс 6 месяцев по 1-2 г в сутки).
Осторожно в сочетании с антикоагулянтами.
Глюкозамин сульфат (Дона – 6-12 недель порошки по 1400мг ежедневно; в/м по 400 мг
дважды в неделю). Противопоказана при фенилкетонурии. Осторожно при нарушении
атриовентрикулярной проводимости и сахарном диабете.
Комбинированные препараты, содержащие глюкозамин хлорид и хондроитин сульфат
(Терафлекс – по 2 капс/сут в течение 3 месяцев; Артра – по 2 табл/сут в течение 6
месяцев).
Комбинированные препараты, содержащие глюкозамин сульфат и хондроитин сульфат
(Хондро – по 2 капс 2-3 раза/сут в течение 1-2 месяцев и более) Ингибитор
интерлейкина-1 – Диацерин
Препараты гиалуронана (Синвиск Гиалган – высокомолекулярная масса не позволяет
эффективно проникать в суставной хрящ, выполняя амортизационную и лубрикационную
роль, вводится в/суставно 1 раз в неделю № 3, Остенил, Ферматрон - № 4-5. До
лечения купировать синовит. Осторожно при аллергии на куринный белок, птичье перо; с
венозным и лимфатическим стазом нижних конечностей).
Хондропротектор - Алфлутоп – в/суставно 6 иньекций по 2 мл с 2-3 дневными
интервалами, затем в/м 1мл ежедневно в теч. 3 недель
41. Эндопротезы синовиальной жидкости
42. Физиотерапия ОА - купирование боли, уменьшение отёка, спазма мышц, улучшение микроциркуляции, лечения умеренного синовита.
Электромагнитное поле сверхвысоких ивысоких частот,
Ультразвуковая терапия (в т.ч. фонофорез
противовоспалительных препаратов),
Электрофорез противовоспалительных
препаратов (гидрокортизон),
Лазеротерапия,
Аппликации теплоносителей (парафин,
озокерит, торфяная грязь),
Бальнеотерапия (радоновые, серо-водородные,
хлоридо-натриевые ванны)
Гидротерапия (уменьшает нагрузку на суставы)
43. Иглорефлексотерапия
44. Использование вспомогательных ортопедических приспособлений
Бандажи, наколенники,трости, костыли,
ортопедическая обувь
45. Санаторно-курортное лечение
Направляются больные безсиновита.
Показаны лечебные грязи,
хлоридные, натриевые
минеральные воды (Евпатория,
Одесса, Саки), радоновые и
сероводородные воды.
46. Профилактика ОА
Наблюдение ортопедав динамике…












































 Медицина
Медицина








