Похожие презентации:
Диагностика и лечение аритмий и блокад
1.
ДИАГНОСТИКА И ЛЕЧЕНИЕАРИТМИЙ И БЛОКАД
Доцент
Сахалтуев А.Д.,
2015
2. Сердечный ритм: правильный или неправильный?
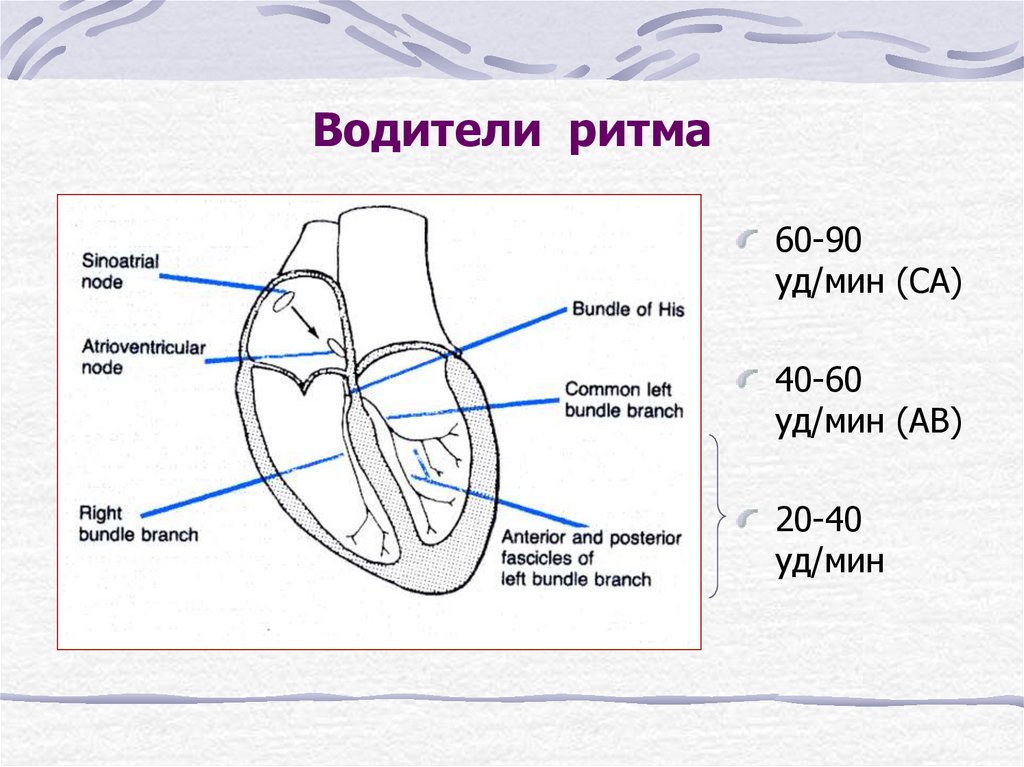
3. Водители ритма
60-90уд/мин (СА)
40-60
уд/мин (АВ)
20-40
уд/мин
4. ВНИМАНИЕ!
Аритмии и блокады – это ненозология, а синдром
Диагнозу аритмии и блокады должно
предшествовать основное
заболевание (ГБ, ИБС, миокардит и
т.д.)
5. Классификация основных нарушений ритма и проводимости:
I. Нарушения синусового автоматизма-
Синусовая тахикардия(> 90 в мин)
Синусовая брадикардия (<60 в мин)
Синусовая аритмия
Синдром слабости синусового узла
Остановка синусового узла
Миграция водителя ритма
II. Эктопические ритмы
-
Экстрасистолия (предсердная, узловая, желудочковая)
Тахикардии (сино-атриальная, предсердная,
желудочковая)
Ускоренный узловой ритм
Ускоренный идиовентрикулярный ритм
Фибрилляция и трепетание предсердий
Фибрилляция и трепетание желудочков
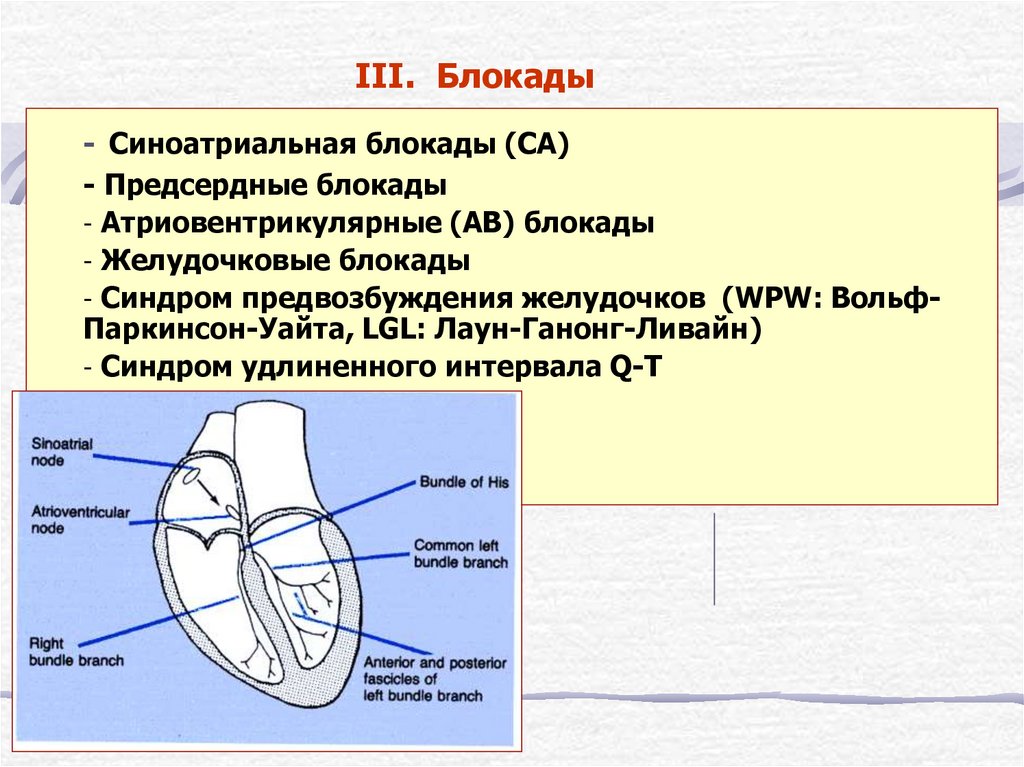
6. III. Блокады
- Синоатриальная блокады (СА)- Предсердные блокады
- Атриовентрикулярные (AВ) блокады
- Желудочковые блокады
- Синдром предвозбуждения желудочков (WPW: ВольфПаркинсон-Уайта, LGL: Лаун-Ганонг-Ливайн)
- Синдром удлиненного интервала Q-T
7. Причины аритмий и блокад
Экстракордиальныенейро-гуморальная
дисрегуляция,
гипоксемия,
гиперкапния,
электролитные расстройства,
и т.д.)
Внутрисердечные
воспаление,
ишемия,
склероз,
дистрофия,
токсичность лекарствcв
8. Основные механизмы аритмий
1. Повышение нормального автоматизма(например, в клетках Пуркинье) или
Патологический автоматизм
2. Триггерная активность – инициация импульса
от предшествующего потенциала действия
(после-деполяризация)
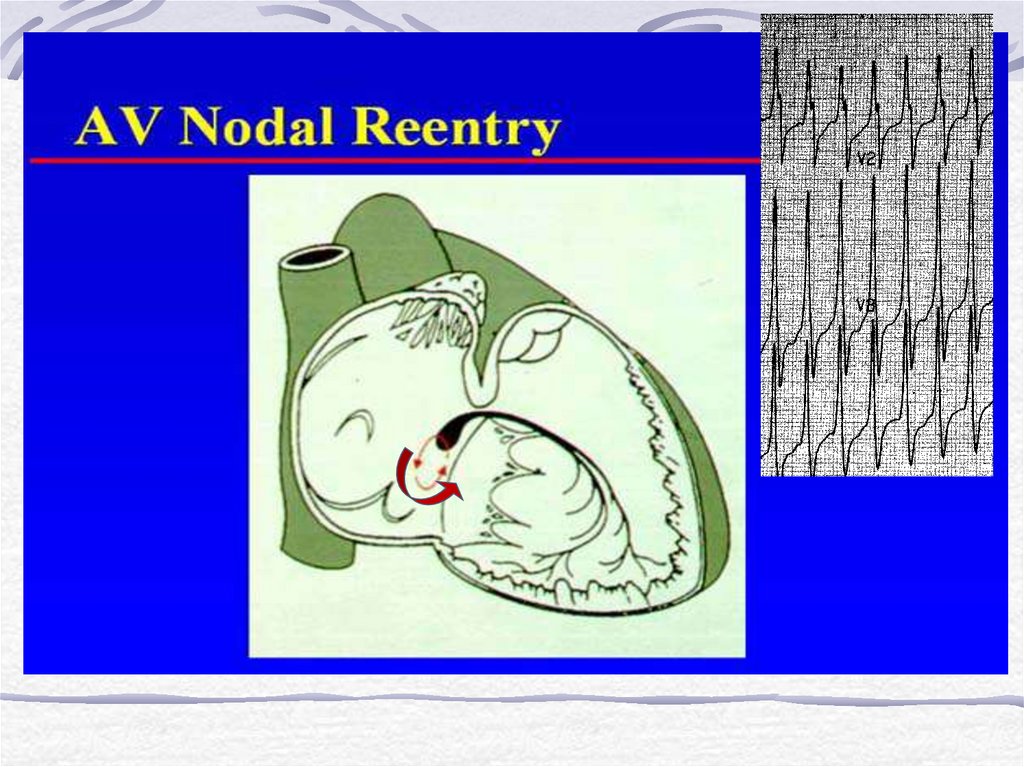
3. Re-entry механизм (волна деполяризации
может возбуждать мышечную ткань в
ретроградном направлении из-за
однонаправленной блокады проведения при
наличии альтернативного пути
9. Пример работы механизма Re-entry (макро-re-entry или микро-re-entry)
Block10.
11.
12. Прогностическое значение аритмий
А) Угрожающие жизни (фатальные)* Трепетание (мерцание) желудочков, асистолия
B) Аритмии, требующие срочной помощи
* Пароксизмальные тахикардии, АВ-блокада высокой
степени
C) Аритмии, усиливающие сердечную
недостаточность
* Фибрилляция предсердий (тахи-форма)
D) Аритмии, не ухудшающие прогноз
* Синусовая аритмия
13. Клинические проявления аритмий
Нет симптомовСердцебиение
Головокружение
Дискомфорт в области сердца
Одышка, удушье
Синкопальные состояния
Внезапная смерть
14. Методы выявления аритмий
1. Стандартная ЭКГ2. Суточное
(Холтеровское)
мониторирование ЭКГ
-
-
-
Для периодически
возникающих аритмий,
блокад или эризодов
аритмий
Для средней
количественной оценки
аритмий (например, среднее
количество экстрасистол в
сутки)
Для оценки функции
пейсмейкера
Для оценки
вариабельности ритма
сердца (ВРС)
15. Методы выявления аритмий
3. Стресс-тесты(нагрузочные тесты) (для
документации аритмий,
связанных с нагрузкой, для
оценки эффективности лечения)
4. Сигнал-усредненная
ЭКГ (усиление
низкоамплитудных сигналов
после окончания QRSкомплексов) - информация о
риске смерти и вероятности
угрожающих желудочковых
аритмий
16. Методы выявления аритмий
5. Программируемоевнутрисердечное
электрофизиологичес
кое исследование
(внутисердечное,
чрезпищеводное) –
показывает
последовательность
возбуждения в предсердиях,
АВ-узле, и желудочках для
выявления дополнительных
путей проведения,
механизмов желудочковых
аритмий и АВ блокад
17. Methods of evaluation of arrhythmias
6. ЭндокардиальноеЭКГ-картирование
– одновременные записи
из многих участков
эндокарда для
идентификации
дополнительных путей
проведения, механизмов
аритмий, функции
пейсмекера, проводимости,
перед абляцией
18. План лечения аритмий включает 3 вопроса:
Первичное заболевание (ИБС,кардиомиопатии, WPW синдром, и т.д.),
триггеры (гемодинамические, электролитные
нарушения)
Точный механизм аритмий
Индивидуальные особенности и
предпочтения пациента (фармакологическая
или интервентные подходы)
19. АНТИАРИТМИЧЕСКИЕ ПРЕПАРАТЫ (Vaughan-Williams,1971)
• Класс I «мембрано-стабилизирующие» (блокируютвход натрия в клетку и таким образом, скорость
деполяризации).
Подгруппы (A) Хинидин, Новокаинамид, Дизопирамид
(B) Лидокаин, Мексилетин
(C) Флекаинид, Пропафенон
• Класс II - -блокаторы
• Класс III увеличивают продолжительность потенциала
действия: Амиодарон, Соталол, Бретилиум
• Класс IV блокируют вход в клетку: Верапамил
• Дополнительные: дигоксин, аденозин, соли К
20.
Маленький перерыв21.
Практически, всеантиаритмические
препараты
обладают
проаритмогенным
эффектом!
22. АНТИАРИТМИЧЕСКИЕ ПРЕПАРАТЫ
Новые классы :Ингибиторы АПФ (Enalapril),
Ингибиторы рецепторов ангиотензина II (Losartan),
Ингибиторы альдостерона (Spironolacton)
Ремоделирование миокарда при инфаркте
миокарда:
Новые идеи:
Генная терапия (Синдром удлиненного интервала QT!)
Регуляция стероидных и тиреоидных гормонов
Хирургические методы!!!
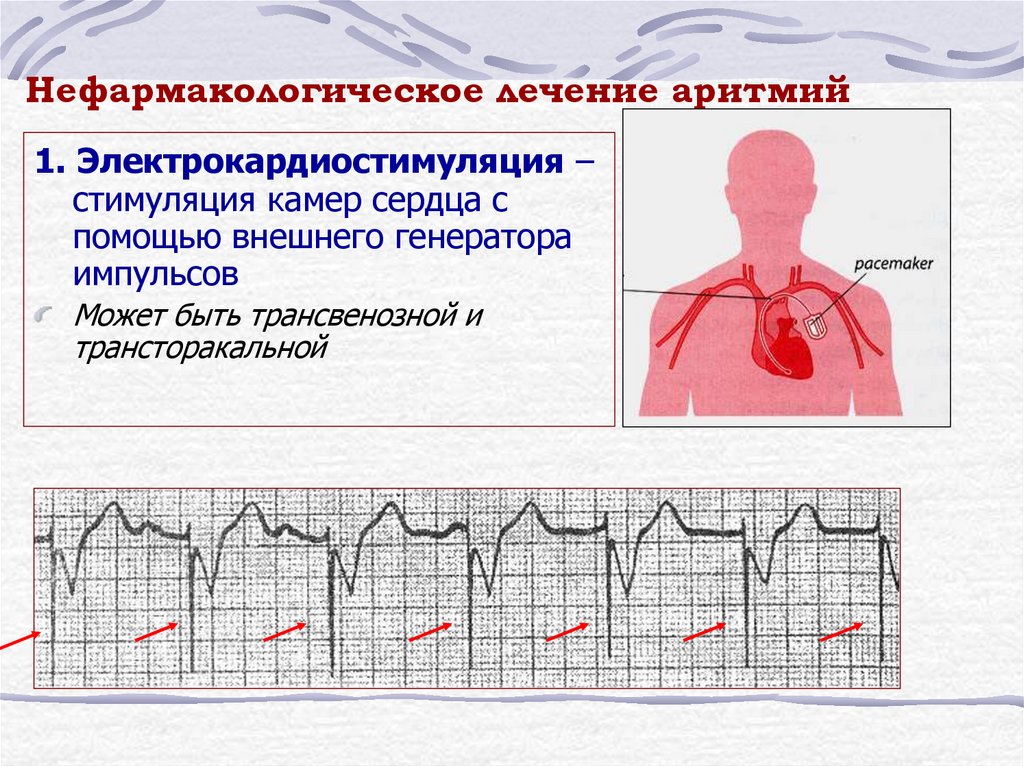
23. Нефармакологическое лечение аритмий
1. Электрокардиостимуляция –стимуляция камер сердца с
помощью внешнего генератора
импульсов
Может быть трансвенозной и
трансторакальной
24. Электрокардиостимуляция
Трехбуквенный код (NBG –NorthAmerican @ British Group)
1) Стимулированная камера (A - atrium,
V- ventricle, D – dual, A and V)
2) Воспринимающя камера (A, V, D)
3) Как пейсмекер отвечает на событие:
Временная (неотложная)
Постоянная – для лечения
1) СССУ,
2) Полная АВ блокады,
3) Би- и три-фасцикулярная
блокада,
4) Обструктивная
гипертрофическая
кардиомиопатия
I – подавляет импульс,
T – пейсмекер продуцирует импульс в
ответ на выявленное событие
D - оба I и T
4) Возможность модуляции ЧСС (R)
Современная стимуляция
предусматривает AAI(R) и
DDD(R)
25. 2. Электроимпульсная терапия – это одновременная деполяризация миокарда и прекращение аритмий с помощью одного мощного
электрического импульсаКардиоверсия (синхронизированная)
Дефибрилляция (Автоматический наружный дефибриллятор)
– несинхронизированный с сердечным ритмом
26. Показания для неотложной дефибрилляции/кардиоверсии:
1)2)
3)
4)
5)
Фибрилляция желудочков
Прогрессирующая желудочковая тахикардия;
Трепетание предсердий (1:1);
Прогрессирующая мерцательная аритмия;
Резистентная к лечению наджелудочковая тахикардия
27.
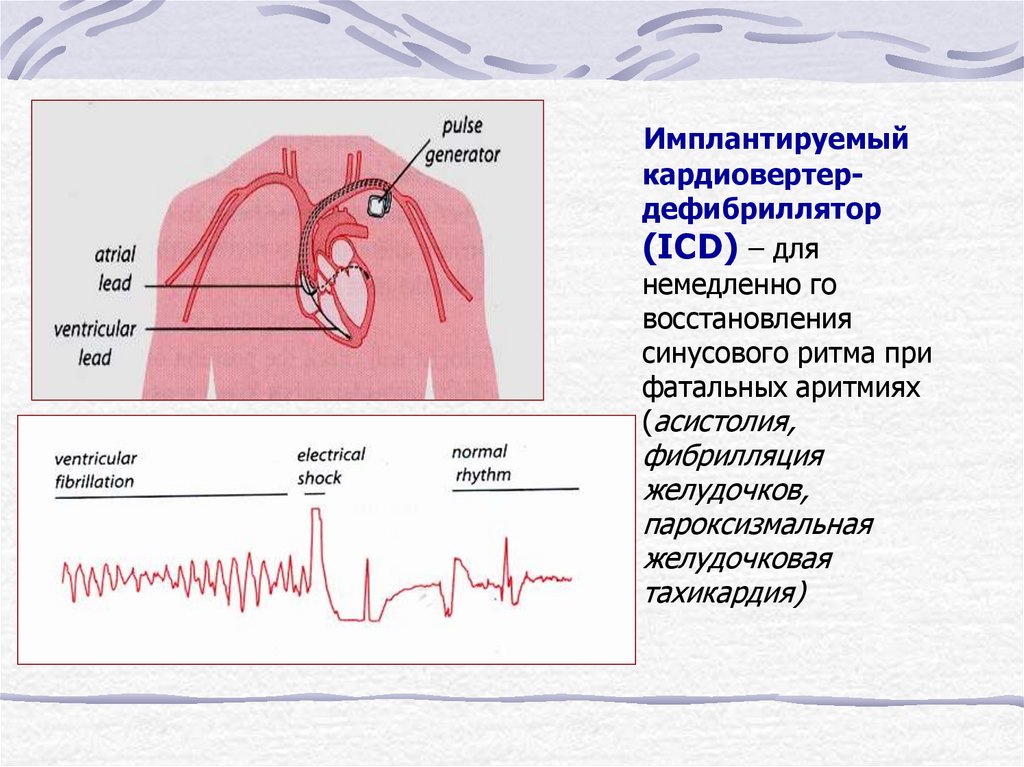
Имплантируемыйкардиовертердефибриллятор
(ICD) – для
немедленно го
восстановления
синусового ритма при
фатальных аритмиях
(асистолия,
фибрилляция
желудочков,
пароксизмальная
желудочковая
тахикардия)
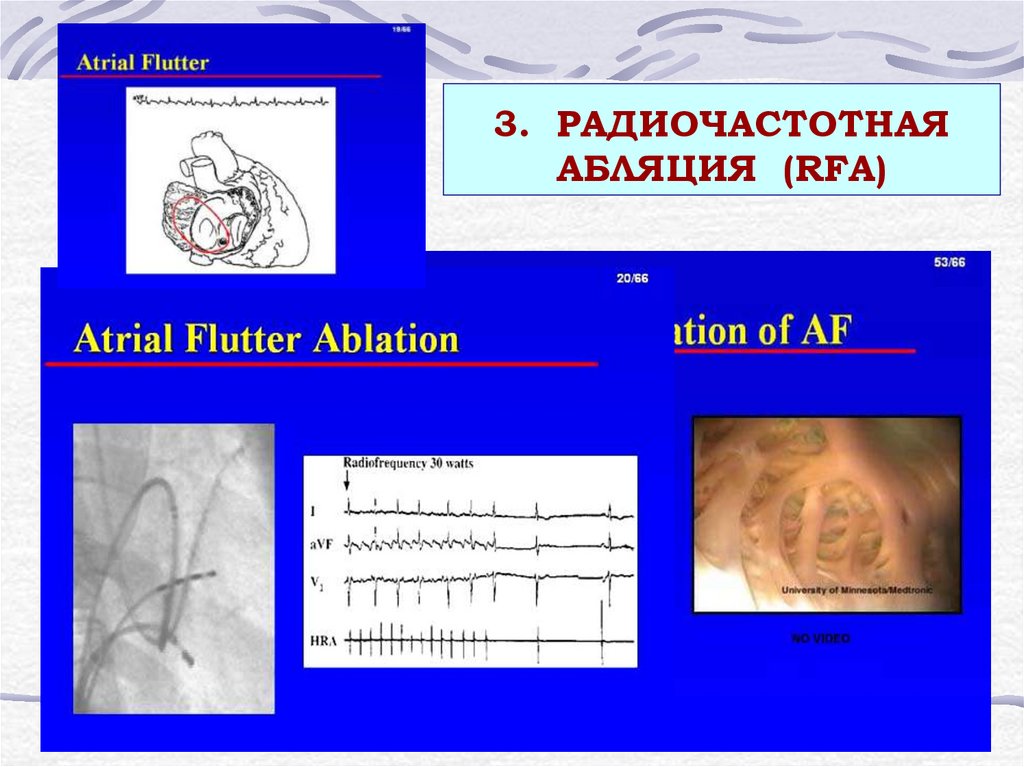
28. 3. РАДИОЧАСТОТНАЯ АБЛЯЦИЯ (RFA)
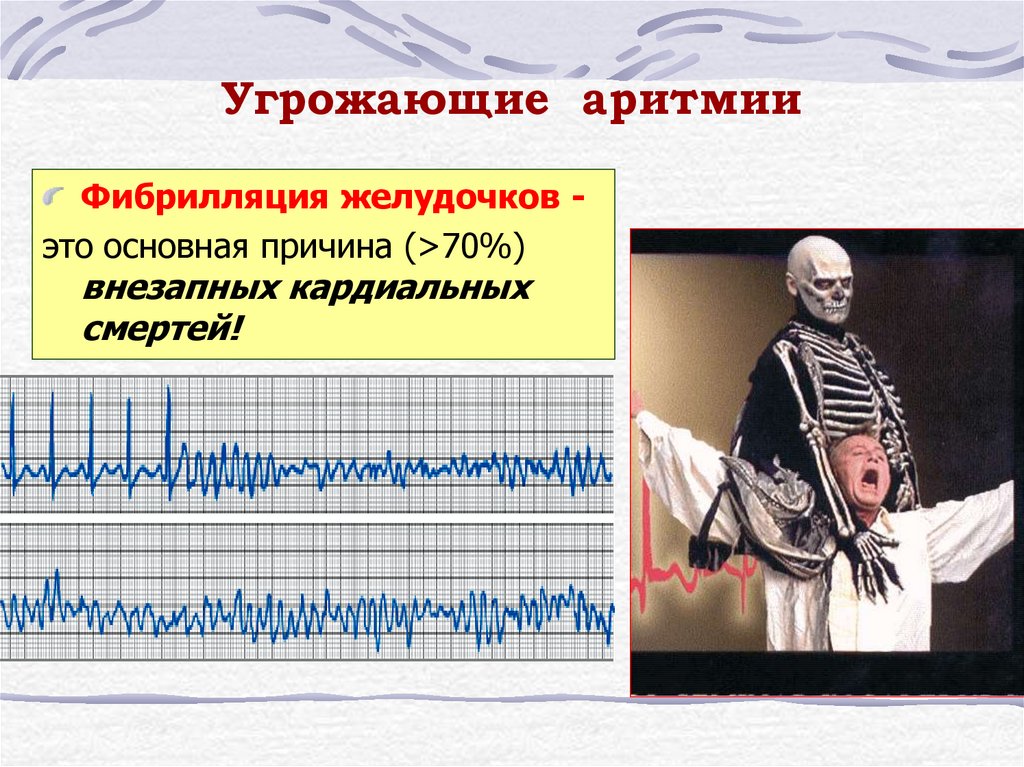
29. Угрожающие аритмии
Фибрилляция желудочков это основная причина (>70%)внезапных кардиальных
смертей!
30. Диф.диагноз между пароксизмальной желудочковой тахикардией и фибрилляцией желудочков
Нет изолинииНедифференцирова
нные комплексы
Хаотичный
нерегулярный ритм
31. Алгоритм ведения пациента с отсутствием пульса ЭИТ=Дефибрилляция
Признаки внезапнойсмерти:
Нет сознания
Нет пульса
Нет дыхания
Расширены зрачки
Бледная или цианотичная
кожа
Прекордиальный удар ?
Инициация вызова бригады скорой мед.помощи
Сердечно-легочная реанимация: ABC CAB
32. Алгоритм при фибрилляции желудочков
Дефибрилляция 2 Дж/кг ?Дефибрилляция 3 Дж/кг ?
Дефибрилляция 4 Дж/кг ?
Интубация + адреналин 1мг в/в
каждые 3-5 мин
СЛР=1 мин
Дефибрилляция 4 Дж/кг ?
Дефибрилляция 4 Дж/кг ?
Дефибрилляция 4 Дж/кг ?
Внутрисердечная стимуляция
желудочков
33. Желудочковая пароксизмальная тахикардия
Часто предшествует ФЖ!!!Устойчивая (> 30 с)
Основной механизмм- re-entry
Этиология: ИБС (ПИКС),
кардиомиопатии, метаболические
расстройства, интоксикации,
удлиненный QT)
1.
2.
3.
4.
5.
Симптомы
Сильное сердцебиение
Головокружение
Одышка
Обморок
Потеря сознания и даже
отсутствие пульса
34. ЭКГ признаки ЖТ
ЧСС>100-140 уд.в минQRS>0,14 с
Конкордантные изменения QRS в грудных
отведениях, аналогичные предшествующей
экстрасистоле
AВ диссоцация
Сливные комплексы
35. No1. Как купировать устойчивую желудочковую тахикардию?
Массаж каротидного синусаЭлектроимпульсная терапия (ЭИТ)
Амиодарон 600-1200 мг к
Лидокаин 80-120 мг в/в
Прокаинамид 1000-1500 мг в/в
Магния сульфат 25%-10,0 на 200 мл
5% глюкозы
36. No2. Как лечить устойчивую желудочковую тахикардию?
Программируемая стимуляция илиускоренная стимуляция
ИКД (ICD)
Радиочастотная абляция
37. Факторы риска ФЖ и внезапной смерти
• Эпизоды потери сознания• Поздние потенциалы на SA-ECG
• Низкая ВСР
• Альтерация Т-волн
• Экстрасистолы высоких градаций
38. Как предотвратить устойчивую желудочковую тахикардию?
АмиодаронD-соталол
ICD (decrease mortality vs medical treatment – AVID, CIDS,
CASH trials, 1998)
Хирургическая резекция
аритмогенного очага
39.
Благодарю завнимание!
40. Мерцательная аритмия (МА)
Классификация МА в МКБ-10.По продолжительности:
1.Пароксизмальная - ритм восстанавливается
самостоятельно в течении 48 ч.
2.Персистирующая - требуется лечение.
3.Постоянная - синусовый ритм восстановить
невозможно или не целесообразно.
По частоте ритма:
тахи-, бради-, эу-систолическая формы
(эуформа 60-90 сокращений сердца в
мин.)
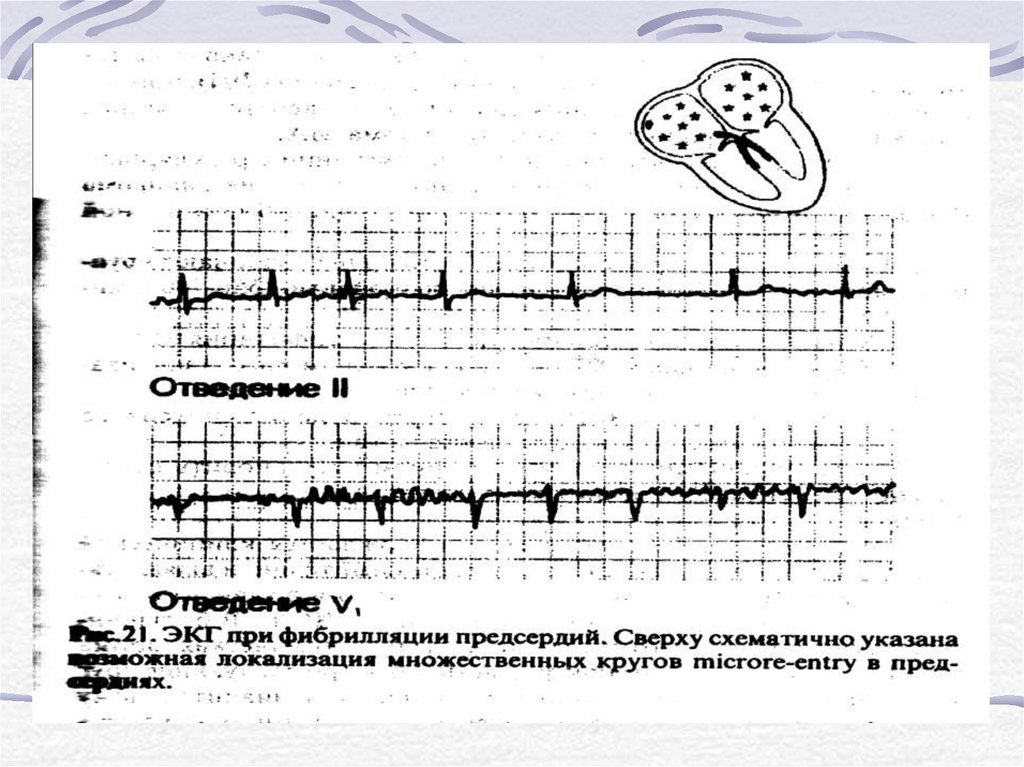
41. ЭКГ при мерцательной аритмии.
1. Отсутствие зубца Р. Регистрируютсяволночки f (flamer).
2. Разные интервалы RR.
3. Комплекс QRS обычно сохраняет
нормальную («узкую») форму, но могут
быть аберрантными (чаще в виде
блокады правой ножки пучка Гиса).
Брадиформа МА у б-х с полной АВ блокадой –
с-м Фредерика.
42.
43. ЛЕЧЕНИЕ МЕРЦАТЕЛЬНОЙ АРИТМИИ
При пароксизмальной форме МА лечениенаправлено
на восстановление синусового ритма,
при постоянной форме МА - на урегулирование
частоты желудочкового ритма (перевод тахи- в
эу-форму).
Лечение приступа МА включает:
а) лечение основного заболевания (ИБС, ГБ,
тиреотоксикоз и др.),
б) профилактику тромбоэмболических осложнений,
в) лечение собственно МА.
44. Относительные противопоказания к купированию МА.
Интоксикация дигиталисом.Сочетание МА с полной АВ блокадой.
Большая давность МА - более 1 года.
Выраженная дилатация полостей
сердца, миокардит, СН.
Тромбоэмболия в течение последних
2-х месяцев.
Возраст старше 65-70 лет.
45. Антитромботическая терапия
Непрямые антикоагулянты:варфарин (табл. по 3 мг),
фенилин (табл. по 30 мг),
синкумар (табл. по 2 и 4 мг).
Дозировка препаратов должна обеспечить
снижение протромбинового индекса
до 50-65% после чего определяется
поддерживающая доза. Больным с
постоянной формой МА и у больных с
частыми пароксизмами
противотромботическая терапия показана
пожизненно.
46. Антиаритмическая терапия
Проводится с целью восстановления и поддержаниясинусового ритма или для контроля за ЧСЖ.
Пароксизмальная МА.
Для восстановления синусового ритма
используют
противоаритмические средства:
Этацизин (ампулы 2 мл 2,5% р-р , табл. по 50 мг)
назначается в дозе 0,4-0,6 мг/кг в/в струйно медленно
за 5-10 мин или капельно на 5% р-ре глюкозы под
контролем АД и ЭКГ.
Второй способ - перорально 50-100 мг этмозина,
разжевать.
При отсутствии эффекта каждые 6 часов прием по
50 мг.
47. Амиокардин (амиодарон) ампулы 3 мл 5% р-р, табл. по 200 мг. назначается для быстрого купирования пароксизма МА в дозе 300-400
мг на 150-200 мл 5% р-ра глюкозы в/в капельноза
20 - 60 мин.
Перорально 600-800 мг/сутки в 2-3 приема в течении 12 недель. Синусовый ритм восстанавливается через 2-3
недели.
Спонтанно восстанавливается синусовый ритм у 50%
больных при постельном режиме и глюкозо-инсулинокалиевой смеси в/в.
48. Для поддержания синусового ритма и профилактики рецидивов МА обычно применяют препараты III класса - амиокордин по 100-300
мг/сутки в табл.Для контроля ЧСЖ
используются препараты замедляющие АВ проводимость
сердечные гликозиды (дигоксин),
β-адреноблокаторы - II класс (карведилол, метопролол),
блокаторы калиевых каналов - III кл. (кордарон, соталол),
антагонисты кальция- IV кл. (верапамил).
При нарушении АВ проводимости эти препараты не показаны.
Немедикаментозные методы лечения МА:
ЭКС, дефибрилляция, хирургическое лечение.
49.
Благодарю завнимание!









































 Медицина
Медицина