Похожие презентации:
Язвенная болезнь
1.
Кафедра поликлинической терапииЛекция «Язвенная болезнь»
Доцент Кобзарь О.Н.
2. Определение
• Язвенная болезнь представляет собойхроническое рецидивирующее заболевание,
протекающее с чередованием периодов
обострения и ремиссии, основным признаком
которого является образование дефекта
(язвы) в стенке желудка и
двенадцатиперстной кишки, проникающего —
в отличие от поверхностных повреждений
слизистой оболочки (эрозий) — в
подслизистый слой.
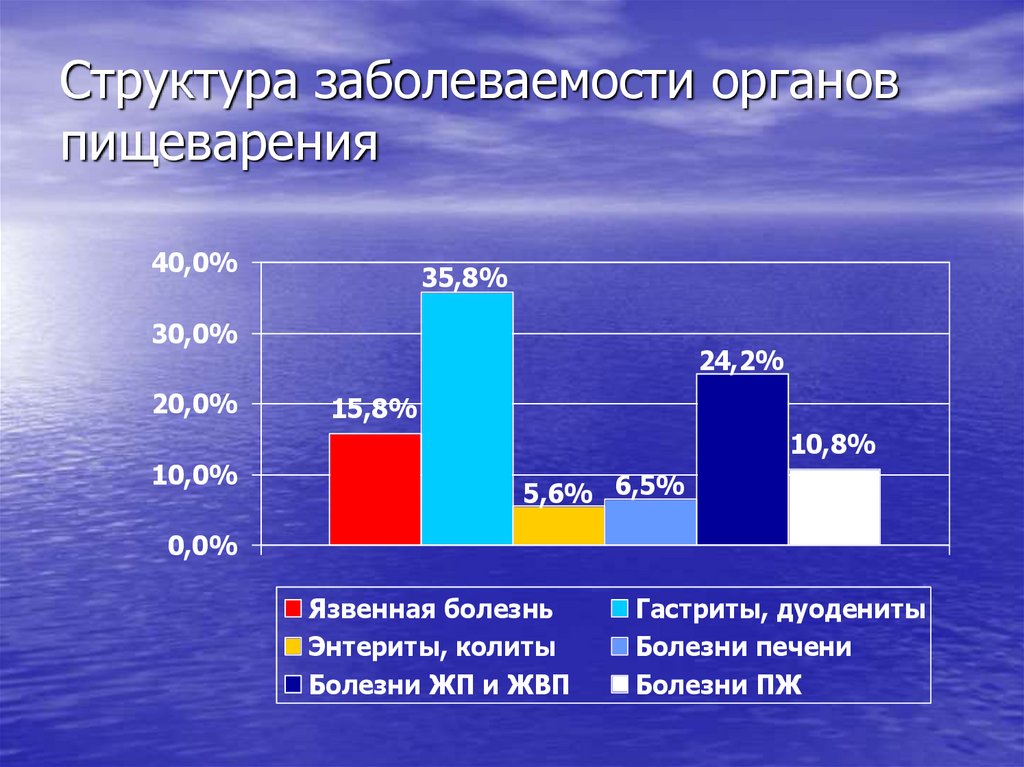
3. Структура заболеваемости органов пищеварения
40,0%35,8%
30,0%
20,0%
10,0%
24,2%
15,8%
10,8%
5,6% 6,5%
0,0%
Язвенная болезнь
Энтериты, колиты
Болезни ЖП и ЖВП
Гастриты, дуодениты
Болезни печени
Болезни ПЖ
4.
Актуальность проблемы(Минздрав РФ, 2008г.)
– В Российской Федерации на учете 3 млн
пациентов, страдающих язвенной болезнью
– Число пациентов, с впервые выявленными
язвами с 1997г. увеличилось на 13%
– Ежегодно умирают от осложнений язвенной
болезни 6 тыс. человек
– Летальность после плановых и экстренных
оперативных вмешательств по поводу язвенной
болезни увеличилась на 25%
4
5. эпидемиология
• Распространенность язвенной болезни средивзрослого населения составляет в разных странах от
5 до 15% (в среднем 7-10%). Язвы
двенадцатиперстной кишки встречаются в 4 раза
чаще, чем язвы желудка. Среди больных с
дуоденальными язвами мужчины значительно
преобладают над женщинами, тогда как среди
пациентов с язвами желудка соотношение мужчин и
женщин оказывается примерно одинаковым. В
последние годы отмечена тенденция к снижению
числа госпитализированных больных с
неосложненным течением язвенной болезни, но к
увеличению частоты язвенных кровотечений,
обусловленному растущим приемом нестероидных
противовоспалительных препаратов (НПВП).
6.
"Без кислоты не бывает язв"К.Schwarz – хирург госпиталя "Братьев
милосердия" в г. Агребе (Загреб), 1910
6
7. Теории язваобразования (историческая справка)
Г. Осборн, 1845К. Рокитанский, 1846
Р. Вирхов, 1853
Л. Ашоф, 1902
В. Бергман, 1913
Г . Конечный, 1923
П. Балинт, 1927
К.Быков, И. Курцин, 1949
Л. Драгстед, 1961
Г. Давенпорт, 1971
Б.Маршал, Д.Варен, 1983
пептическая
геморрагическая
сосудистая
травматическая
спазмогенная
воспалительная
ацидозная
кортико-висцеральная
рефлюксная
обратная диффузия Н+
Helicobacter pylori
7
8. Этиология и патогенез
• Согласно современным представлениям, патогенез язвеннойболезни в общем виде сводится к нарушению равновесия между
факторами кислотно-пептической агрессии желудочного
содержимого и элементами защиты слизистой оболочки
желудка и двенадцатиперстной кишки.
• К агрессивным факторам относятся повышение выработки
соляной кислоты (в результате увеличения массы обкладочных
клеток, гиперпродукции гастрина, нарушения нервной и
гуморальной регуляции процессов
• секреции соляной кислоты), увеличение выработки пепсиногена
и образования пепсина, нарушения моторики желудка и
двенадцатиперстной кишки (задержка или ускорение эвакуации
кислого содержимого из желудка), прямое травматизирующее
действие
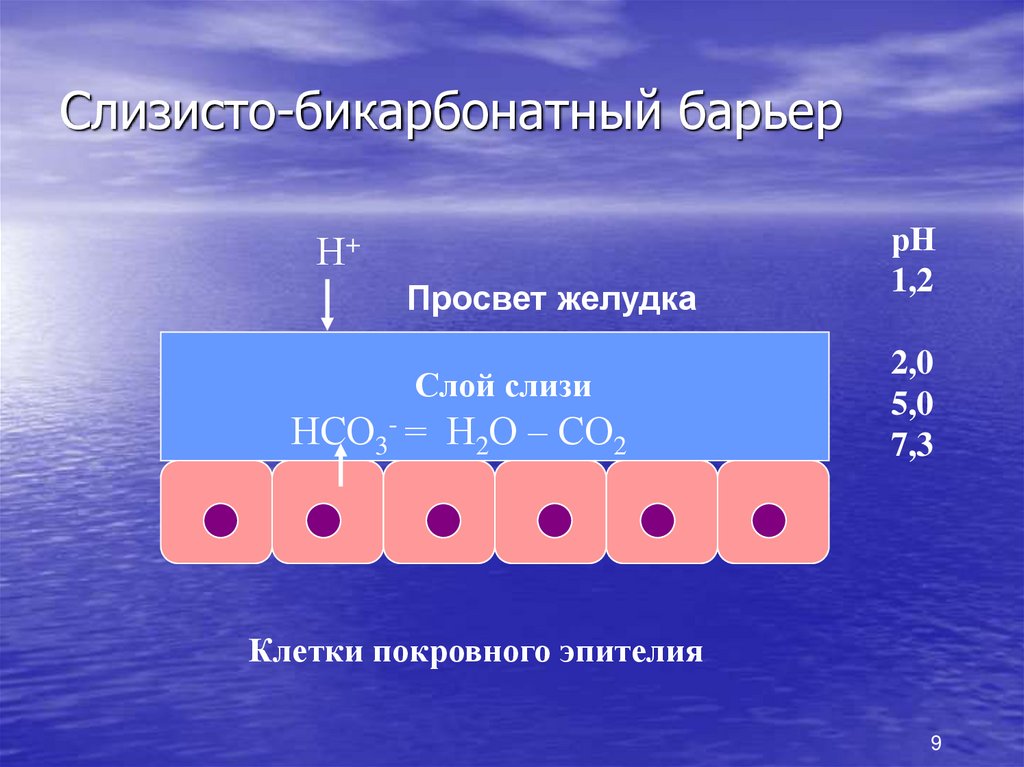
9. Слизисто-бикарбонатный барьер
Н+Просвет желудка
Слой слизи
НСО3- = Н2О – СО2
рН
1,2
2,0
5,0
7,3
Клетки покровного эпителия
9
10.
Факторы защиты и агресиислизистой желудка
Факторы агрессии
Факторы
защиты
НПВС
Слизистый
барьер
Бикарбонат
ы
Эпителиальны
е клетки
Простагландин
ы
Микроциркуляци
я
НСl + Пепсин
H. pylori
11.
ФАКТОРЫ РИСКА ВОЗНИКНОВЕНИЯ ЯЗВЕННОЙ БОЛЕЗНИГенетические факторы
Повышение факторов агрессии
Снижение факторов защиты
• Увеличение массы обкладочных
клеток
• Повышенное образование
гастрина в ответ на прием пищи
• Повышение пепсиногена 1
в сыворотке крови
• Расстройства моторики гастродуоденальной зоны
• Дефицит фукомукопротеидов
• Группа крови О (1)
• "Статус несекретора"
• Наличие HLA-антигенов В5,
В15, В35
• Нарушение выработки
секретируемого IgA
Разрешающие факторы
Helicobacter pylori
Прием нестероидных противовоспалительных препаратов
Нервно-психические воздействия
Алиментарные погрешности, включая алкогольные
эксцессы
12.
HELICOBACTER PYLORIВ 1983 г австралийские исследователи В. Marshall
и J. Warren описали новую бактерию Helicobacter
(Сampylobacter) pylori, выделенную у больных,
страдавших хроническим гастритом. В дальнейшем
установлена связь Н. pylori с ЯБ и раком желудка.
Н. pylori
хорошо защищен от неблагоприятной среды обитания в
желудке. Уреаза, выделяемая микробом, вызывает превращение мочевины
в углекислый газ (СО2) и аммиак (NH3), что локально нейтрализует рН.
Выработка токсинов является важным механизмом патогенного
воздействия
экспрессирующие
Н. pylori. Выделены штаммы Н. pylori, имеющие гены,
цитотоксины (белок) –
СagA
(сagA
Iа фенотип),
вакуолизирующий цитотоксин – VagA (vagA Ib фенотип) или оба белка
одновременно (фенотип I). Установлен мультигенный локус, «островок
патогенности» – cag PAI (the cag pathogenicity island), который определяет
12
вирулентность Н. pylori.
13.
Патогенез Нelicobacter pylori ассоциированных заболеваний14. Классификация
• Общепринятой классификации язвенной болезни не существует. Сточки зрения нозологической обособленности различают язвенную
болезнь и симптоматические гастродуоденальные язвы, а также
язвенную болезнь, ассоциированную и не ассоциированную с HP.
В зависимости от локализации выделяют язвы желудка (кардиального
и субкардиального отделов, тела желудка, антрального отдела,
пилорического канала), двенадцатиперстной кишки (луковицы и постбульбарного отдела), а также сочетанные язвы желудка и
двенадцатиперстной кишки. При этом язвы могут располагаться на
малой или большой кривизне, передней и задней стенках желудка и
двенадцатиперстной кишки.
По числу язвенных поражений различают одиночные и множественные
язвы, а в зависимости от размеров язвенного дефекта - язвы малых (до
0,5 см в диаметре), средних (0,6-1,9 см в диаметре) размеров, большие
(2,0-3,0 см в диаметре) и гигантские (свыше 3,0 см в диаметре) язвы.
15. Классификация
• В диагнозе отмечаются стадия течения заболевания:обострения, рубцевания (эндоскопически подтвержденная
стадия «красного» и «белого» рубца) и ремиссии, а также
наличие рубцово-язвенной деформации желудка и
двенадцатиперстной кишки.
• При формулировке диагноза язвенной болезни указываются
осложнения заболевания (кровотечение, прободение,
пенетрация, перигастрит и перидуоденит, рубцово-язвенный
стеноз привратника), в том числе и анамнестические, а также
перенесенные по поводу язвенной болезни операции. В
практической деятельности используется рабочая
классификация в которой отражены основные характеристики
данного заболевания.
16. Классификация
1.
Общая характеристика болезни:
язвенная болезнь желудка;
язвенная болезнь двенадцатиперстной кишки.
2.
Этиология и патогенез:
язвенная болезнь желудка и двенадцатиперстной кишки первичная;
хеликобактерзависимая форма язвенной болезни;
хеликобактернезависимая форма язвенной болезни;
симптоматические (вторичные) гастродуоденальные язвы.
3.
Клиническая форма:
острая или впервые выявленная;
хроническая.
Локализация поражения (отделы желудка и двенадцатиперстной кишки).
Тяжесть течения:
легкое;
среднетяжелое;
тяжелое.
6.
Фаза:
обострение (рецидив);
затухающее обострение (неполная ремиссия);
ремиссия.
7.
Осложнения.
17. Классификация
• В некоторых классификациях указывают размеры язвенногодефекта и стадию развития язвы (активная, рубцующаяся,
длительно не рубцующаяся и др.).
• По числу язвенных поражений различают одиночные и
множественные язвы, а в зависимости от размеров язвенного
дефекта - язвы малых (до 0,5 см в диаметре), средних (0,6-1,9
см в диаметре) размеров, большие (2,0-3,0 см в диаметре) и
гигантские (свыше 3,0 см в диаметре) язвы.
• В диагнозе отмечаются стадия течения заболевания:
обострения, рубцевания (эндоскопически подтвержденная
стадия «красного» и «белого» рубца) и ремиссии, а также
наличие рубцово-язвенной деформации желудка и
двенадцатиперстной кишки.
18. Классификация
• При формулировке диагноза язвенной болезни указываютсяосложнения заболевания (кровотечение, прободение,
пенетрация, перигастрит и перидуоденит, рубцово-язвенный
стеноз привратника), в том числе и анамнестические, а также
перенесенные по поводу язвенной болезни операции.
• По числу язвенных поражений различают одиночные и
множественные язвы, а в зависимости от размеров язвенного
дефекта - язвы малых (до 0,5 см в диаметре), средних (0,6-1,9
см в диаметре) размеров, большие (2,0-3,0 см в диаметре) и
гигантские (свыше 3,0 см в диаметре) язвы.
• В диагнозе отмечаются стадия течения заболевания:
обострения, рубцевания (эндоскопически подтвержденная
стадия «красного» и «белого» рубца) и ремиссии, а также
наличие рубцово-язвенной деформации желудка и
двенадцатиперстной кишки.
19. Классификация
• При формулировке диагноза язвенной болезни указываютсяосложнения заболевания (кровотечение, прободение,
пенетрация, перигастрит и перидуоденит, рубцово-язвенный
стеноз привратника), в том числе и анамнестические, а также
перенесенные по поводу язвенной болезни операции.
• По числу язвенных поражений различают одиночные и
множественные язвы, а в зависимости от размеров язвенного
дефекта - язвы малых (до 0,5 см в диаметре), средних (0,6-1,9
см в диаметре) размеров, большие (2,0-3,0 см в диаметре) и
гигантские (свыше 3,0 см в диаметре) язвы.
• В диагнозе отмечаются стадия течения заболевания:
обострения, рубцевания (эндоскопически подтвержденная
стадия «красного» и «белого» рубца) и ремиссии, а также
наличие рубцово-язвенной деформации желудка и
двенадцатиперстной кишки.
20. Клиника
• Ведущим симптомом обострения язвенной болезниявляются боли в подложечной области, которые
могут иррадиировать в левую половину грудной
клетки и левую лопатку, грудной или поясничный
отдел позвоночника. Боли возникают сразу после
приема пищи (при язвах кардиального и
субкардиального отделов желудка), через полчасачас после еды (при язвах тела желудка), При язвах
пилорического канала и луковицы
двенадцатиперстной кишки обычно наблюдаются
поздние боли (через 2-3 часа после еды), голодные
боли, возникающие натощак и проходящие после
приема пищи, а также ночные боли. Боли проходят
после приема антацидов, антисекреторных и
спазмолитических препаратов, применения тепла.
21. Клиника
Типичные язвенные боли:поздняя - через 1,5 - 2 ч после еды
“голодная” боль, появляется натощак и
прекращающаяся после приема пищи
ночная боль
Рецидивирующее течение – обострения
(чаще весной и осенью), сменяющиеся
ремиссией
22. Клиника
• При обострении язвенной болезни часто встречаются идиспепсические расстройства: отрыжка кислым, изжога,
тошнота, запоры. Характерным симптомом является рвота
кислым желудочным содержимым, возникающая на высоте
болей и приносящая облегчение, в связи, с чем больные могут
вызывать ее искусственно. Однако в настоящее время этот
симптом встречается не так часто.
• Типичными для язвенной болезни являются сезонные (весной и
осенью) периоды усиления болей и диспепсических
расстройств. При обострении заболевания часто отмечается
похудание, поскольку, несмотря на сохраненный аппетит,
больные ограничивают себя в еде, опасаясь усиления болей.
• Следует считаться также и с возможностью бессимптомного
течения язвенной болезни. По некоторым данным, частота
таких случаев может достигать 30%.
23. Диагностика
• В период обострения язвенной болезни приобъективном исследовании часто удается
выявить болезненность в эпигастральной
области при пальпации, сочетающуюся с
умеренной резистентностью мышц передней
брюшной стенки. Также может
обнаруживаться локальная перкуторная
болезненность в этой же области (симптом
Менделя), Однако эти признаки не являются
строго специфичными для обострения
язвенной болезни.
24. Клиника
Типичные язвенные боли:поздняя - через 1,5 - 2 ч после еды
“голодная” боль, появляется натощак и
прекращающаяся после приема пищи
ночная боль
Рецидивирующее течение – обострения
(чаще весной и осенью), сменяющиеся
ремиссией
25. Обязательное основное начальное обследование
Клиническое исследование (расспрос,физикальные методы исследования).
Эндоскопическое исследование
Общий анализ крови
ЭКГ
Диагностика инфекции Helicobacter pylori:
- быстрый уреазный тест
- морфологический
- серологический
- микробиологический
- радионуклидный (дыхательный)
Морфологическое исследование биоптата (при
язве желудка)
26. Диагностика
• Клинический анализ крови при неосложненном теченииязвенной болезни чаще всего остается без существенных
изменений. Иногда отмечается незначительное повышение
содержания гемоглобина и эритроцитов, но может
обнаруживаться и анемия, свидетельствующая о явных или
скрытых кровотечениях. Лейкоцитоз и ускорение СОЭ
встречаются при осложненных формах язвенной болезни (при
пенетрации язвы, выраженном перивисцерите).
• Определенное место в диагностике обострений язвенной
болезни занимает анализ кала на скрытую кровь. При
интерпретации его результатов необходимо помнить, что
положительная реакция на скрытую кровь встречается и при
многих других заболеваниях, что требует их обязательного
исключения.
27. Диагностика
• Важную роль в диагностике язвенной болезни играетисследование кислотообразующей функции желудка,
которое проводится с помощью фракционного
желудочного зондирования или рН-метрии (в
последние годы — с помощью суточного
мониторирования внутрижелудочного рН). При язвах
двенадцатиперстной кишки и пилорического канала
обычно отмечаются повышенные (реже —
нормальные) показатели кислотной продукции, при
язвах тела желудка субкардиального отдела —
нормальные или сниженные. Обнаружение и
подтверждение гистаминустойчивой ахлоргидрии
практически всегда исключает диагноз язвы
двенадцатиперстной кишки и ставит под сомнение
доброкачественный характер язвы желудка.
28. Диагностика
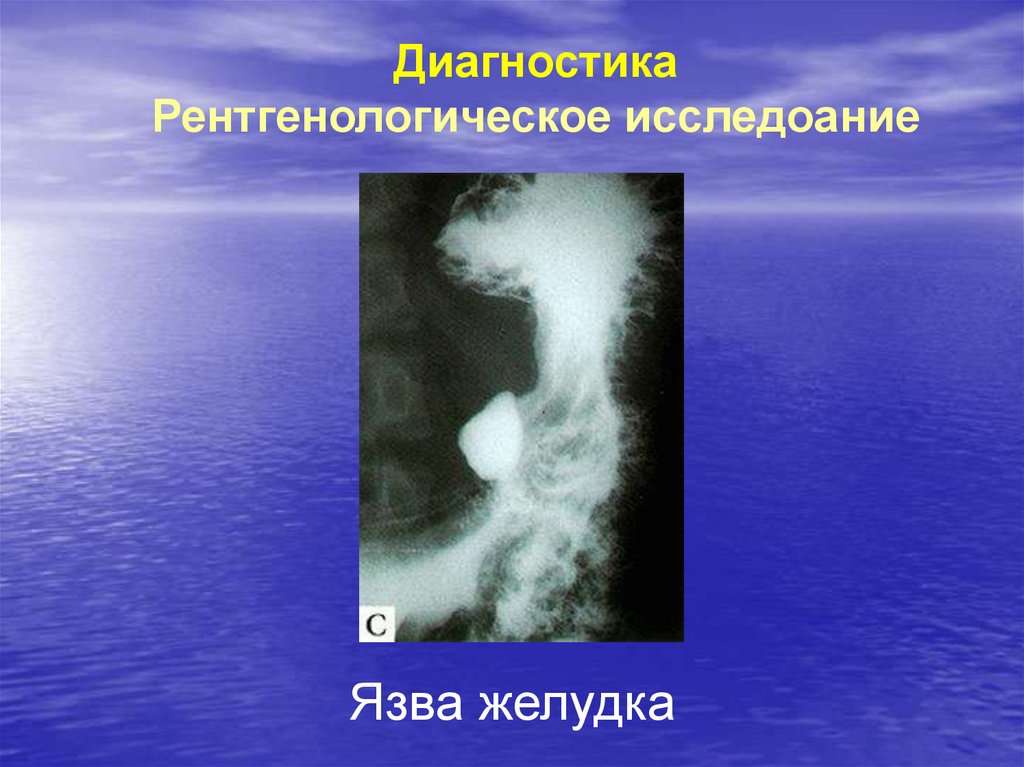
• Основное значение в диагностике язвенной болезниимеют рентгенологический и эндоскопический
методы исследования. При рентгенологическом
исследовании обнаруживается прямой признак
язвенной болезни — «ниша» на контуре или на
рельефе слизистой оболочки и косвенные признаки
заболевания (местный циркулярный спазм мышечных
волокон на противоположной по отношению к язве
стенке желудка в виде «указующего перста»,
конвергенция складок слизистой оболочки к «нише»,
рубцово-язвенная деформация желудка и луковицы
двенадцатиперстной кишки, гиперсекреция натощак,
нарушения гастродуоденальной моторики).
29. Диагностика
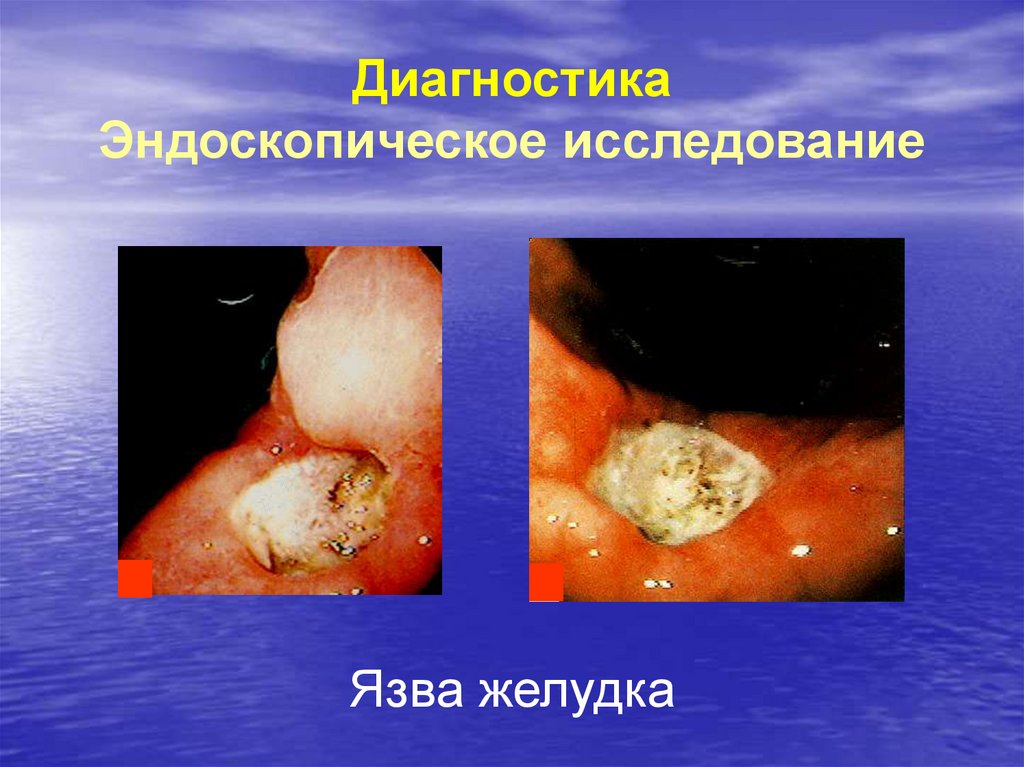
• Эндоскопическое исследование подтверждает наличиеязвенного дефекта, уточняет его локализацию, глубину, форму,
размеры, позволяет оценить состояние дна и краев язвы,
выявить сопутствующие изменения слизистой оболочки,
нарушения гастродуоденальной моторики. При локализации
язвы в желудке проводится биопсия с последующим
гистологическим исследованием полученного материала, что
дает возможность исключить злокачественный характер
язвенного поражения.
• Для определения дальнейшей тактики лечения исключительно
большое значение имеют результаты исследования наличия в
слизистой оболочке желудка HP, которое может проводиться
различными методами, отличающимися высокой
чувствительностью и специфичностью, но имеющие свои
показания.
30.
ДиагностикаЭндоскопическое исследование
Язва желудка
31.
ДиагностикаРентгенологическое исследоание
Язва желудка
32. Диагностика
• Серологический метод, выявляющий антитела к HP(чаще всего сейчас используется метод иммуноферментного анализа) применяется в основном для
скрининговых исследований с целью выявления
инфицированности различных групп населения,
поскольку не требует проведения эндоскопии,
сложных приборов, а также специально обученного
персонала Этот метод не пригоден для контроля
эффективности эрадикационной терапии, поскольку
изменение титра антигеликобактерных антител
происходит спустя несколько месяцев после
эрадикации. В последние годы появились
серологические методы, позволяющие определить
патогенные штаммы HP.
33. Диагностика
• Микробиологический (бактериологический) метод получениекультуры HP имеет то преимущество, что с его помощью можно
определить чувствительность микроорганизмов к тому или
иному антибактериальному препарату. Однако этот метод
достаточно дорогой. Кроме того, он сопряжен с определенными
трудностями, обусловленными необходимостью наличия
специальных
• сред, оптимальной температуры, влажности, качества
атмосферного воздуха и т.д. Это приводит к тому, что рост
колоний микроорганизмов удается получить далеко не всегда.
Неудобство метода связано и с тем, что его результатов
приходится ждать, как правило, не менее 10-14 дней. В
клинической практике он применяется в основном в случаях
инфекции HP, резистентной к обычным схемам
антигеликобактерной терапии.
34. Рекомендуемое обследование
Рентгенологический методБиохимическое исследование крови (печёночные
пробы, трансаминазы, билирубин, амилаза, белок)
Ультразвуковое исследование печени, жёлчного
пузыря, поджелудочной железы
Исследование желудочной секреции
Альтернативные методики:
а) РН-метрия.
- 24 часовая РН-метрия
- РН-метрия желудочного содержимого при
эндоскопическом исследовании
- внутриполостная РН-метия с медикаментозными
тестами
- компьютерная двухуровневая РН-метрия.
б) фракционное зондирование
35. Диагностика
• Морфологический (гистологический) методотносится в настоящее время — наряду с
быстрым уреазным тестом — к наиболее
распространенным методам первичной
диагностики инфекции HP. Исследование
биоптатов слизистой оболочки желудка с
применением различных окрасок
(акридиновым оранжевым, красителем Гимзы.
серебрением по Вартину-Старри) позволяет
не только с высокой степенью надежности
выявить наличие HP, но и количественно
определить степень обсеменения.
36.
Задачи терапиибольных язвенной болезнью
1. В сжатые сроки купировать основные
клинические симптомы обострения ЯБ
2. Добиться быстрого заживления язвенного
дефекта
3. Предупредить рецидивы заболевания
36
37.
На фоне антисекреторной терапии язвадвенадцати-перстной кишки в среднем рубцуется
за 4 нед, язва желудка – за 6 нед.
Однако рецидивы язвы в течение первого года
наблюдаются в 50 – 75% случаев.
«Ранние» рецидивы (через 1 мес) после
заживления язвы обнаруживаются у 24,7%.
Т. о. формула Карла Шварца
«НЕТ
КИСЛОТЫ
–
НЕТ
ЯЗВЫ»
нашла
практическое
подтверждение
в
непосредственном лечении гастродуоденальной
язвы.
Однако главная цель – излечить ЯБ или хотя бы
существенно сократить число рецидивов осталась
нерешенной
37
38. Диагностика
• При использовании эндоскопических методов диагностики HP у беруткак минимум 2 биоптата из тела желудка и 1 биоптат из антрального
отдела. Достоверность результатов повышается, если у одного
больного применяются не один, а два метода диагностики (например,
морфологический метод и быстрый уреазный тест).
Радионуклидные методы, самым известным из которых считается
дыхательный тест с использованием мочевины, меченной изотопами
13С или 14СГ предполагают применение масс-спектрографа для
улавливания этих изотопов в выдыхаемом воздухе. За рубежом
дыхательный тест считается «золотым стандартом» контроля полноты
эрадикационной терапии, поскольку является неинвазивным и
отличается высокой чувствительностью. В России дыхательный
уреазный тест стал доступен благодаря отечественным разработкам;
при этом анализ изотопического соотношения 13СО2/12СО2
проводится с помощью оригинальной диодной лазерной спектроскопии
.
39. Дифференциальная диагностика
• Язвенную болезнь необходимо дифференцировать ссимптоматическими язвами желудка и
двенадцатиперстной кишки, патогенез которых
связан с определенными фоновыми заболеваниями
или же конкретными этиологическими факторами
(например, с приемом НПВП). Симптоматические
гастродуоденальные язвы (особенно лекарственные)
часто развиваются остро, проявляясь иногда
внезапным желудочно-кишечным кровотечением или
прободением язв, протекают с нетипичными
клиническими проявлениями (стертой картиной
обострения, отсутствием сезонности и
периодичности).
40. Дифференциальная диагностика
• Гастродуоденальные язвы при синдроме ЗоллингераЭллисона отличаются от обычной язвенной болезникрайне тяжелым течением, множественной
локализацией (нередко даже в тощей кишке),
упорными поносами. При обследовании таких
больных отмечается резко повышенный уровень
желудочного кислотовыделения (особенно в
базальных условиях), определяется увеличенное
содержание гастрина в сыворотке крови (в 3-4 раза
по сравнению с нормой). В распознавании синдрома
Золлингера-Эллисона помогают провокационные
тесты (с секретином, глюкагоном и др.)
ультразвуковое исследование поджелудочной
железы.
41.
На фоне антисекреторной терапии язвадвенадцати-перстной кишки в среднем рубцуется
за 4 нед, язва желудка – за 6 нед.
Однако рецидивы язвы в течение первого года
наблюдаются в 50 – 75% случаев.
«Ранние» рецидивы (через 1 мес) после
заживления язвы обнаруживаются у 24,7%.
Т. о. формула Карла Шварца
«НЕТ
КИСЛОТЫ
–
НЕТ
ЯЗВЫ»
нашла
практическое
подтверждение
в
непосредственном лечении гастродуоденальной
язвы.
Однако главная цель – излечить ЯБ или хотя бы
существенно сократить число рецидивов осталась
нерешенной
41
42.
Оценка эффективности эрадикации– Эффективность терапии должна быть как
минимум 80% при курсе терапии 7-14 дней
– Побочные эффекты,
приводящие к отмене
препарата, допустимы менее чем в 5% случаев
– Диагностика эрадикации должна
осуществляться не ранее 6 недель после
окончания антигелико-бактерной терапии
– Диагностика эрадикации осуществляется, как
минимум, двумя методами: гистологическим и
уреазным или дыхательными тестами
42
43. Дифференциальная диагностика
• Гастродуоденальные язвы у больных гипер-паратиреозом отличаются от язвенной болезни
(помимо тяжелого течения, с частыми рецидивами,
наклонностью к кровотечениям и перфорации)
наличием признаков повышенной функции
паращитовидных желез (мышечной слабости, болей в
костях, жажды, полиурии). Диагноз ставится на
основании изучения содержания кальция и фосфора
в сыворотке крови, выявления признаков
гипертиреоидной остеодистрофии, характерных
симптомов поражения почек и неврологических
расстройств.
44. Дифференциальная диагностика
• При обнаружении язвенных поражений в желудке необходимообязательно проводить дифференциальную диагностику между
доброкачественными язвами, малигнизацией язвы и первичноязвенной формой рака желудка. В пользу злокачественного характера
поражения говорят его очень большие размеры (особенно у больных
молодого возраста), локализация язвенного дефекта на большой
кривизне желудка, наличие повышения СОЭ и гистаминустойчивой
ахлоргидрии. При рентгенологическом и эндоскопическом
исследовании в случаях злокачественных изъязвлений желудка
выявляют неправильную форму язвенного дефекта, его неровные и
бугристые края, инфильтрацию слизистой оболочки желудка вокруг
язвы, ригидность стенки желудка в месте изъязвления. Большую
помощь в оценке характера поражения стенки желудка в месте
изъязвления, а также состояния региональных лимфатических узлов
может дать эндоскопическая ультрасонография. Окончательное
заключение о характере язвенного поражения выносится после
гистологического исследования биоптатов язвы. С учетом возможности
ложноотрицательных результатов биопсию следует проводить
повторно, вплоть до полного заживления язвы, с взятием при каждом
исследовании не менее 3-4 кусочков ткани.
45. Течение и осложнения
• В неосложненных случаях язвенная болезньпротекает обычно с чередованием периодов
обострения заболевания (продолжительностью, в
среднем, от 3-4 до 6-8 недель) и ремиссии
(длительностью от нескольких месяцев до
нескольких лет). Под влиянием неблагоприятных
факторов (например, физическое перенапряжение,
злоупотребление алкоголем, прием ульцерогенных
лекарственных препаратов и др.) возможно развитие
осложнений. К ним относятся кровотечение,
перфорация и пенетрация язвы, развитие
перивисцерита, формирование рубцово-язвенного
стеноза привратника, возникновение малигнизации
язвы.
46. Течение и осложнения
• Язвенное кровотечение наблюдается у 15-20%больных язвенной болезнью, чаще при желудочной
локализации язв. Оно проявляется рвотой
содержимым типа «кофейной гущи» (гематемезис)
или черным дегтеобразным стулом (мелена). При
массивном кровотечении и невысокой секреции
соляной кислоты, а также локализации язвы в
кардиальном отделе желудка в рвотных массах
может отмечаться примесь неизмененной крови.
Иногда на первое место в клинической картине
язвенного кровотечения выступают общие жалобы
(слабость, потеря сознания, снижение артериального
давления, тахикардия), тогда как мелена может
появиться лишь спустя несколько часов.
47.
«Нет Helicobacter pylori (Нр) – нетНр-ассоциированной ЯБ»
Под эрадикацией H. pylori
понимают полное уничтожение
как вегетатив-ных
(спиралевидных), так и кокковых форм этих микроорганизмов
в желудке и
двенадцатиперстной кишке
47
48. Течение и осложнения
• Перфорация (прободение) язвы встречается у 5-15% больныхязвенной болезнью, чаще у мужчин. К ее развитию
предрасполагают физическое перенапряжение, прием алкоголя,
переедание. Иногда перфорация возникает внезапно, на фоне
бессимптомного («немого») течения язвенной болезни.
Перфорация язвы клинически проявляется острейшими
(«кинжальными») болями в подложечной области, развитием
коллаптоидного состояния. При обследовании больного
обнаруживаются «доскообразное» напряжение мышц передней
брюшной стенки и резкая болезненность при пальпации живота,
положительный симптом Щеткина-Блюмберга. В дальнейшем,
иногда после периода мнимого улучшения прогрессирует
картина разлитого перитонита.
49. Течение и осложнения
• Под пенетрацией понимают проникновениеязвы желудка или двенадцатиперстной кишки
в окружающие ткани: поджелудочную
железу, малый сальник, желчный пузырь и
др. При пенетрации язвы появляются
упорные боли, которые теряют прежнюю
связь с приемом пищи, повышается
температура тела, в анализах крови
выявляется повышение СОЭ. Наличие
пенетрации язвы подтверждается
рентгенологически и эндоскопически.
50. Течение и осложнения
• Перивисцеритом обозначают спаечный процесс,который развивается при язвенной болезни между
желудком или двенадцатиперстной кишкой и
соседними органами (поджелудочной железой,
печенью, желчным пузырем)-. Перивисцерит
характеризуется более интенсивными болями,
усиливающимися после обильной еды, при
физических нагрузках и сотрясении тела, иногда
повышением температуры и ускорением СОЭ.
Рентгенологически и эндоскопически при этом
обнаруживаются деформации и ограничение
подвижности желудка и двенадцатиперстной кишки.
51. Течение и осложнения
• Стеноз привратника формируется обычно послерубцевания язв, расположенных в пилорическом
канале или начальной части двенадцатиперстной
кишки. Нередко развитию данного осложнения
способствует операция ушивания прободной язвы
данной области. Наиболее характерными
клиническими симптомами стеноза привратника
являются рвота пищей, съеденной накануне, а также
отрыжка с запахом «тухлых» яиц. При пальпации
живота в подложечной области можно выявить
«поздний шум плеска» (симптом Василенко), иногда
становится видимой перистальтика желудка. При
декомпенсированном стенозе привратника может
прогрессировать истощение больных,
присоединяются электролитные нарушения.
52. Течение и осложнения
• Малигнизация (озлокачествление)доброкачественной язвы является не таким частым
осложнением язв желудка, как считалось ранее. За
малигнизацию язвы нередко ошибочно принимаются
случаи своевременно не распознанного
инфильтративно-язвенного рака желудка.
Диагностика малигнизации язвы не всегда
оказывается простой. Клинически иногда удается
отметить изменение течения язвенной болезни с
утратой периодичности и сезонности обострений. В
анализах крови выявляют анемию, повышенное СОЭ.
Окончательное заключение ставится при
гистологическом исследовании биоптатов, взятых из
различных участков язвы.
53.
Правила антигеликобактерной тертерапии
– Если данная схема лечения
не приводит к
наступлению эрадикации, повторять ее не следует
– Если данная схема не привела к эрадикации,
значит бактерия приобрела устойчивость к одному
из компонентов схемы
– Если использование одной, а затем другой схемы
лечения не приводит к эрадикации, то следует
определять чувствительность штамма H.pylori к
антибиотикам
– Появление бактерии в организме спустя год после
эрадикации следует расценивать как рецидив инфекции
Российская группа по изучению Helicobacter pylori
53
54.
Схема первой линииИнгибитор
Амоксициллин
Кларитромицин
протонной + 1000 мг х 2 р/д +
500мг х 2 р/д
помпы 2 р/д
Клацид
Омепразол
Рабепразол (Париет)
20 мг х 2 р/д
10 - 14 дней
Эффективность более 90%
Эффективность снижается при 5 - 7 дневных курсах
2. 10 – 14 дневные курсы повышают эффективность на 12% и
являются экономически более выгодными
3. Эффективность снижается, если другие а/б, генерические
ингибиторы, другое дозирование, ранее применялся
кларитромицин, метронидазол, при курении, низком комплайнсе
55.
Схема второй линииИнгибитор
Метронидазол Тетрациклин Препарат
протонной + 500 мг х 3 р/д + 500мг х 4 р/д + висмута
помпы 2 р/д
Де-нол
120 мг х 4 р/д
Омепразол
Рабепрозол (Париет)
Эффективность более 90%
20 мг х 2р/д
Схема хорошо изучена
1. Хорошо переносится больными
2. Схема первой линии при:
-
непереносимости пенициллинов
резистентности к кларитромицину
10 – 14 дней
56. Маастрихт-3 Новое
Расширение показаний дляэрадикации
Модификации схем эрадикации
Предупреждение рака желудка
57. Появление терапии 3 линии, или «терапии спасения»
При неудаче эрадикации схемами 1 и 2линии
ИПП 2 дозы 2 р.д. +
Амоксициллин 750 мг 4 р.д.
14 дней
ИПП + висмут (Де-нол) +
тетрациклин + фуразолидон (100200мг) 2 р.д.
14 дней
58. Появление терапии 3 линии, или «терапии спасения»
При неудаче эрадикации схемами 1 и 2линии
ИПП + амоксициллин 1000 мг +
левофлоксацин 500 мг или
рифабутин 150 мг 2 р.д. 7-10 дней
Подбор АБ с учётом индивидуальной
чувствительности к Нр
59.
Профилактика рецидивов1. При H.pylori + эрадикация приводит к
снижению числа рецидивов с 43-78% в год до
5-12% в год
2. По возможности избегать приема НПВП или
принимать селективные ингибиторы ЦОГ2
(мелоксикам, целекоксиб)
3. Курсы (весной и осенью) профилактического
(диета, режим, антисекреторные препараты)
4. Прием антисекреторных препаратов (ИПП) по
требованию
5. Пролонгированное лечение
59
60.
Осложнения язвеннойболезни
1. Осложнения, возникающие внезапно и
непосредственно угрожающие жизни больного
(кровотечение, перфорация)
2. Осложнения, развивающиеся постепенно
и имеющие хроническое течение (стеноз,
пенетрация, малигнизация)
60
61.
Кровотечение1. Кровотечение наблюдается у 10-15%
больных язвенной болезнью.
2. При появлении у пациента,
страдающего язвенной болезнью, жалоб
на кратковременные эпизоды
немотивированной слабости,
головокружения, потемнения в глазах и
(или) потере сознания, следует
заподозрить язвенное кровотечение и
обследовать больного
61
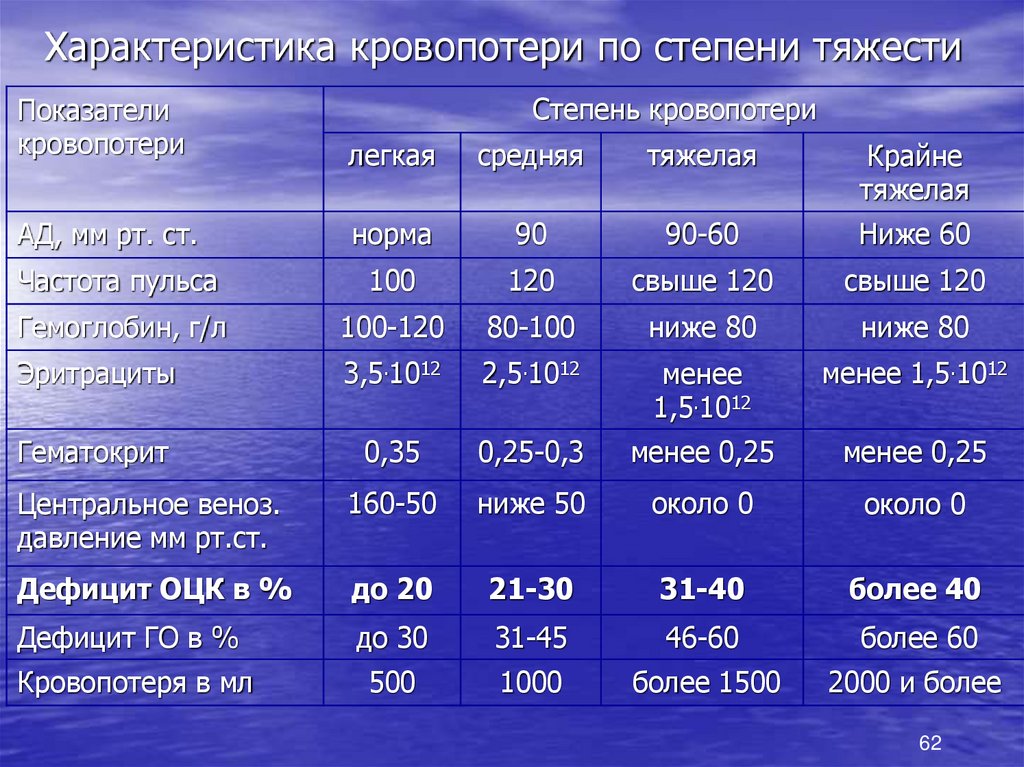
62.
Характеристика кровопотери по степени тяжестиСтепень кровопотери
Показатели
кровопотери
легкая
средняя
тяжелая
Крайне
тяжелая
АД, мм рт. ст.
норма
90
90-60
Ниже 60
Частота пульса
100
120
свыше 120
свыше 120
Гемоглобин, г/л
100-120
80-100
ниже 80
ниже 80
Эритрациты
3,5.1012
2,5.1012
менее
1,5.1012
менее 1,5.1012
Гематокрит
0,35
0,25-0,3
менее 0,25
менее 0,25
Центральное веноз.
давление мм рт.ст.
160-50
ниже 50
около 0
около 0
Дефицит ОЦК в %
до 20
21-30
31-40
более 40
Дефицит ГО в %
до 30
31-45
46-60
более 60
Кровопотеря в мл
500
1000
более 1500
2000 и более
62
63.
Степень активности кровотечения взависимости от эндоскопических признаков
(Forrest)
Эндоскопическая картина
Активность
кровотечения
Струйное артериальное кровотечение
Forrest Ia
Forrest Ib
Кровотечение с медленным выделением
крови
Forrest II
Тромб или видимый участок
некровоточащего сосуда в дне язвы
Forrest III
Эрозии и язвы без признаков состоявшегося
кровотечения
63
64.
Эндоскопические методы остановкикровотечения
Усовершенствование эндоскопической техники
и методов местного гемостаза сделали
эндоскопиче-скую остановку кровотечения
ведущей. В зависимо-сти от характера
кровотечения применяются:
– коагуляция током высокой частоты;
– лазерная коагуляция;
– инъекция сосудосуживающих и
склерозирующих растворов;
– нанесение пленкообразующих веществ и клея;
– клипирование сосудов в дне язвы.
64
65.
Классификация оперативныхвмешательств по срочности их выполнения
Неотложная операция
больные с продолжающимся кровотечением (Forrest Ia Ib)
Отсроченная
операция
(через 3-4 недели)
– больные с кровопотерей тяжелой и крайне тяжелой
степени и неустойчивым гемостазом (Forrest IIa - IIb);
– больные с кровопотерей легкой и средней степени,
неустойчивым гемостазом (Forrest IIa – Iib);
– больные, у которых кровотечение возобновилось;
– больные с остановившимся кровотечением (Forrest
III);
Плановая
операция
65
66. Временная нетрудоспособность
• При легкой форме ЯБ – 21 день• При ЯБ средней тяжести – 28 дней
• При тяжелой форме ЯБ – 29-36 дней





























































 Медицина
Медицина