Похожие презентации:
Профилактика распространения ВИЧ-инфекции в медицинских организациях
1. Профилактика распространения ВИЧ-инфекции в медицинских организациях
Профилактикараспространения ВИЧинфекции в медицинских
организациях
Врач эпидемиолог областного центра
по профилактике и борьбе со СПИД
Кудрякова И.Н.
2016 г. Караганда
2. Что такое ВИЧ и СПИД
• ВИЧ (Вирус Иммунодефицита Человека) - это вирус,который передаётся от человека к человеку и вызывает
разрушение иммунной системы организма человека.
• ВИЧ-инфекция
заболевание
возникающее
при
проникновении
в
организм
человека
вируса
иммунодефицита. Человек становится беззащитным перед
любыми инфекциями.
• СПИД - это аббревиатура Синдром Приобретённого
Иммунного Дефицита. Это конечная (терминальная) стадия
ВИЧ-инфекции. Согласно терминологии ВОЗ, СПИД - это
вирусная болезнь, препятствующая борьбе организма против
инфекций и раковых заболеваний. К смерти жертв СПИДа
приводят именно эти инфекции, а не сам вирус
иммунодефицита.
• ВИЧ-инфицированные в течение нескольких лет могут
оставаться практически здоровыми, вести обычный образ
жизни и служить источником инфекции для других людей,
сами того не зная.
3.
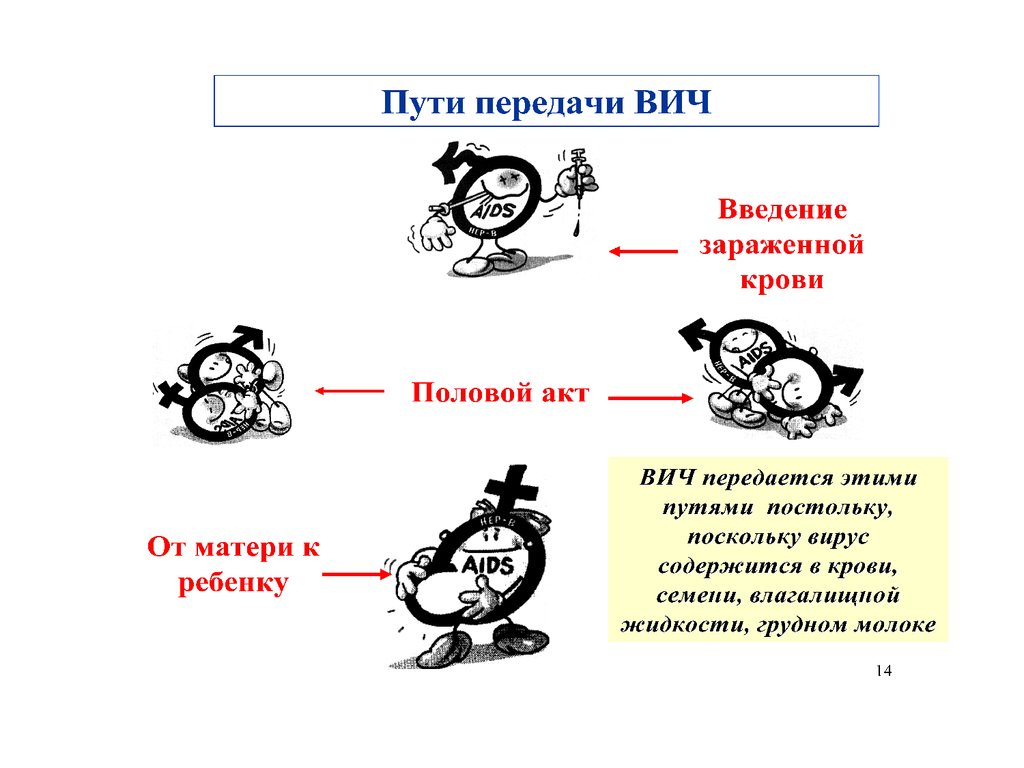
4. Как не передается ВИЧ :
• При дружеском рукопожатии• При поцелуях, объятиях
• При совместном использовании книг, ручек и
других бытовых предметов
• При пользовании одним туалетом, ванной,
бассейном, автотранспортом
• При посещении бань, саун
• При укусе комаров, клещей, тараканов и др.
насекомых
• При кашле и чихании
5. Ситуация по ВИЧ-инфекции
На 01.10.2016 года общее число выявленных ВИЧинфицированных в области ( с 1991г.) составляет– 4607 человека.
За 9 мес. 2016г. выявлено- 274 чел.( 9 мес. 2015г.249), рост на 25 сл.
Гендерный состав: муж. 52,2%, жен. 47,8%
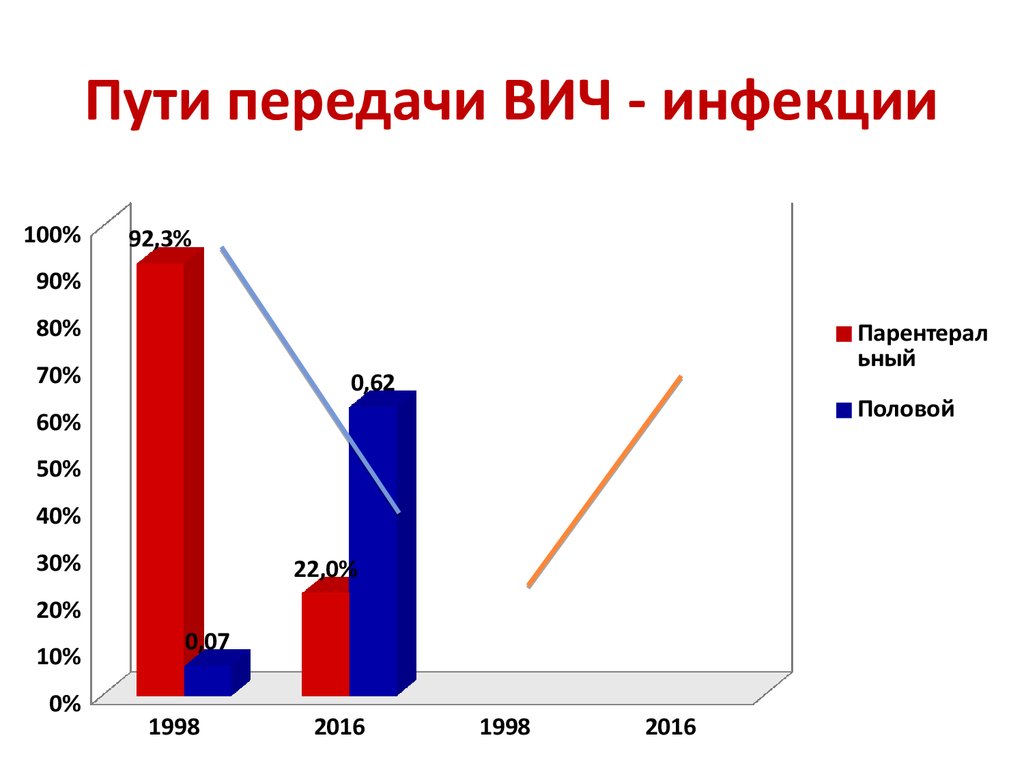
Превалирующий путь передачи- половой 67,2%,
парентеральный составляет – 22 %,
Количество ЛЖВС по области на 01.10.2016г.- 2659
человек. Умерших кумулятивно – 1948 человек, в
том числе от СПИДа – 840. ВИЧ-инфицированных
детей состоящих на «Д» учете -32.
6. Динамика заболеваемости ВИЧ-инфекцией в области по годам с 1996 года (4607 случаев)
399386
400
365
332 324
350
311
302
281
300
249 248
248
250
274
244
200
150
122
100
50
0
абс число
146 145
36
110 109 113 116
7.
Сравнительный анализ показателей ВИЧ-инфекции вразрезе территорий за 2015-2016годы
66,8
62,3
70
60
50
37,2
40
30
20
33,3
29
24,9
15,1
13,1
6,4 5,5
10 7,6
1,1
0
5,2
0
24
22,5
21,8
12,7
0
0
4,3
1,4
5,2
1,7
21,6
19,8
18
12,2
0
0
5,3
3
0 0
2,3
0
00
9 мес2015
9 мес2016
8. Пути передачи ВИЧ - инфекции
100%92,3%
90%
80%
70%
Парентерал
ьный
0,62
Половой
60%
50%
40%
30%
22,0%
20%
10%
0%
0,07
1998
2016
1998
2016
9. Распределение ВИЧ- инфицированных по возрастам на 01.10.2016г. (уд. вес.)
10. Количество выявленных случаев ВИЧ- инфекции с 01.01.1990 по 01.10.2016г. по социальному составу (%)
11. НПА по профилактике ВИЧ-инфекции
• Приказ УЗКО № 428 от 05.06.2015 г.«Об организации подготовки и
аттестации медицинских работников
в ЛПО области по проблемам ВИЧинфекции»
12. НПА по профилактике ВИЧ-инфекции
• МЗ и СР РК № 508 от 23.06.2015 г.«Об утверждении Правил
обязательного медицинского
обследования на наличие ВИЧинфекции лиц по клиническим и
эпидемиологическим показаниям»
13. Обследование по клиническим показаниям
1) увеличение двух и более лимфатических узловдлительностью более 1 месяца, персистирующая
генерализованная лимфаденопатия;
2) лихорадка неясной этиологии (постоянная или
рецидивирующая длительностью более 1 месяца);
3) необъяснимая тяжелая кахексия или выраженные
нарушения питания, плохо поддающиеся
стандартному лечению (у детей), необъяснимая
потеря 10% веса;
4) хроническая диарея в течение 14 суток и более (у
детей), необъяснимая хроническая диарея
длительностью более месяца;
14. Обследование по клиническим показаниям
5) себорейный дерматит, зудящая папулезная сыпь(у детей);
6) ангулярный хейлит;
7) рецидивирующие инфекции верхних дыхательных
путей (синусит, средний отит, фарингит, трахеит,
бронхит);
8) опоясывающий лишай;
9) любой диссеминированный эндемический микоз,
глубокие микозы (кокцидиоидоз, внелегочный
криптококкоз (криптококковый менингит), споротрихоз,
аспергиллез, изоспороз, внелегочной гистоплазмоз,
стронгилоидоз, актиномикоз и др.);
10) туберкулез легочный и внелегочный, в том числе
диссеминированная инфекция, вызванная атипичными
микобактериями, кроме туберкулеза периферических
лимфоузлов;
15. Обследование по клиническим показаниям
11) волосатая лейкоплакия полости рта, линейная эритемадесен;
12) пневмоцистная пневмония;
13) тяжелые затяжные рецидивирующие пневмонии и
хронические бронхиты, не поддающиеся обычной терапии
(кратностью два или более раз в течение года),
бессимптомная и клинически выраженная лимфоидная
интерстициальная пневмония;
14) сепсис, затяжные и рецидивирующие гнойнобактериальные заболевания внутренних органов (пневмония,
эмпиема плевры, менингит, менингоэнцефалиты, инфекции
костей и суставов, гнойный миозит, сальмонеллезная
септицемия (кроме Salmonellatyphi), стоматиты, гингивиты,
периодонтиты и другие);
15) инфекции, вызванные вирусом простого герпеса, с
поражением внутренних органов и хроническим
(длительностью более одного месяца с момента заболевания)
поражением кожи и слизистых оболочек, в том числе глаз;
16. Обследование по клиническим показаниям
16) кардиомиопатия;17) нефропатия;
18) энцефалопатия неясной этиологии;
19) прогрессирующая мультифокальная
лейкоэнцефалопатия;
20) саркома Капоши;
21) новообразования, в том числе лимфома
(головного мозга) или В - клеточная лимфома;
22) токсоплазмоз центральной нервной системы;
23) кандидоз пищевода, бронхов, трахеи, легких,
слизистых оболочек полости рта и носа;
17. Обследование по клиническим показаниям
24) диссеминированная инфекция, вызваннаяатипичными микобактериями;
25) кахексия неясной этиологии;
26) затяжные рецидивирующие пиодермии,
не поддающиеся обычной терапии;
27) тяжелые хронические воспалительные
заболевания женской половой сферы неясной
этиологии;
28) инвазивные новообразования женских
половых органов;
18. Обследование по клиническим показаниям
29) мононуклеоз через 3 месяцев от начала заболевания;30) инфекции, передающиеся половым путем (сифилис,
хламидиоз, трихомониаз, гонорея, генитальный герпес,
вирусный папиломатоз и другие) с установленным
диагнозом;
31) вирусные гепатиты В и С, при подтверждении
диагноза;
32) обширные сливные кондиломы;
33) контагиозный моллюск с обширными высыпаниями,
гигантский обезображивающий контагиозный моллюск;
34) первичное слабоумие у ранее здоровых лиц;
35) больные гемофилией и другими заболеваниями,
систематически получающие переливание крови;
36) генерализованная цитомегаловирусная инфекция;
19. Обследование по эпидемиологическим показаниям
Реципиентов крови, и ее компонентов, органов,тканей, половых, фетальных и стволовых клеток
и других биологических материалов проводится
до и после гемотрансфузии через 1 и 3 месяца;
Половые партнеры ВИЧ инфицированных и
больных СПИДом при обращении;
Партнеры по совместному употреблению
наркотиков при обращении;
Уязвимая группа населения (далее УГН):
- лица, употребляющие инъекционные
наркотики, в том числе при постановке на учет в
наркологической службе и через каждое 6
месяцев;
- мужчины, имеющие секс с мужчинами при
обращении, работники секса (РС)
20. Обследование по эпидемиологическим показаниям
Лица, находящиеся под арестом и осужденныеобследуются на ВИЧ инфекцию при
поступлении в следственные изоляторы,
исправительные учреждения, через 6 месяцев
после поступления, перед освобождением и по
желанию в период пребывания в учреждении;
Лица, имеющие беспорядочные половые связи
при обращении;
Дети, родившиеся от ВИЧ-инфицированных
матерей, в возрасте 1-2 месяца;
Медицинский персонал, имеющий контакт с
кровью, другими биологическими
жидкостями, биоматериалами, обследуются
при поступлении на работу и далее 1 раз в год;
21. Обследование по эпидемиологическим показаниям
Лица, пострадавшие в результате аварийнойситуации при исполнении служебных
обязанностей и подвергшиеся
непрофессиональному риску инфицирования
проходят обследование на ВИЧ-инфекцию в
момент обращения и дальнейшее
обследование через 1 и 3 месяца;
Лица, призываемые на воинскую службу,
поступающие на службу по контракту;
Лица при поступлении в изолятор временного
содержания, приемник-распределитель,
спецприемник для административноарестованных, центры социальной адаптации и
реабилитационные центры.
22. Обследование по эпидемиологическим показаниям
Беременные женщины:- при постановке на учет и в срок 2830 недель ;
- перед прерыванием беременности;
- поступившие в
родовспомогательные учреждения без
результатов двух кратного
обследования на ВИЧ –инфекцию или
обследованные однократно – более 3
недель до поступления на роды;
23. НПА по профилактике ВИЧ-инфекции
• Приказ МЗ и СР РК № 246 от22.04.2015 г.
«Об утверждении правил
добровольного и (или)
конфиденциального медицинского
обследования и консультирования
граждан РК и оралманов по
вопросам ВИЧ – инфекции.»
24. НПА по профилактике ВИЧ-инфекции
• Приказ УЗКО № 703 от 30.09.2015 г.«Об утверждении учетно-отчетных
форм по ВИЧ - инфекции»
25. НПА по профилактике ВИЧ-инфекции
• Приказ МЗ РК от 18.04.201г.№ 272 «О профилактике передачи
ВИЧ-инфекции от матери к
ребенку в Республике Казахстан»
26. НПА по профилактике ВИЧ-инфекции
«Клиническое руководство по
диагностике, лечению и
предоставлению мед. помощи при
ВИЧ – инфекции и СПИДе» глава –
VIII, Универсальные меры
предосторожности (стр.178)
27. Аварийные ситуации среди мед. работников ЛПО области
• В течение 9 месяцев 2016г. послеаварийных ситуаций в ОЦ СПИД
обратились 38 чел, из них 21
медицинский работник с ЛПО
г.Караганды, назначена ПКП – 6
медработникам.
• Прочие (население: дети, взрослые)
которые обратились в ОЦ СПИД после
аварийных ситуаций - 17 чел., из них
назначена ПКП- 1 чел., не назначена- 16.
28.
Аварийная ситуация – попаданиеинфицированного материала или
других биологических субстратов на
поврежденную/ неповрежденную
кожу, слизистые оболочки или в
случае травмы
29. Контакты, связанные с риском инфицирования ВИЧ
• Повреждение кожи (укол иглой или порезострым инструментом), риск 0,3-0,5%
• Попадание биологических жидкостей в
глаза, на слизистую носа или полость
рта, риск 0,09%-0,2%
• Длительный (несколько минут и более)
или обширный по площади контакт
неповрежденной кожи с тканями, кровью
и другими биологическими жидкостями,
риск 0,05-0,15%.
30. Действия в случае профессионального контакта
Сразу после контакта с кровью и другимибиологическими жидкостями промыть загрязненные
участки кожи (в том числе поврежденные) водой с
мылом, а загрязненные слизистые оболочки промыть
чистой водой. Заклеить бактерицидным пластырем
если имеется укол или ранка, сообщить о случившейся
аварийной ситуации и зарегистрировать в журнал.
Оценить
риск
инфицирования
ВИЧ
при
произошедшем контакте (учесть вид биологической
жидкости и интенсивность контакта).
Провести тестирование на ВИЧ, ВГВ, ВГС медицинского
работника и пациента, с биологическими жидкостями
которого контактировал медицинский работник, с
проведением ПСК. Необходимо соблюдать
конфиденциальность. Следует провести стандартный
тест (ИФА) на антитела к ВИЧ и как можно быстрее
выяснить результаты тестирования.
31. Действия в случае профессионального контакта
Тестирование на ВИЧ (экспресс-тест, ИФА) проводятсразу после контакта, далее анализ на ВИЧ-инфекцию
повторить через 1 и 3 месяца после контакта, даже если
ПКП решено не проводить.
Если у медицинского работника за этот период
произойдет сероконверсия, то ему предоставляют
необходимую помощь, в том числе консультирование,
направление к специалисту в ОЦ СПИД и долгосрочное
лечение ВИЧ-инфекции.
Если в течение 3-х месяцев после контакта
сероконверсии не происходит, медицинскому работнику
сообщают, что у него нет ВИЧ-инфекции.
32. Показания к пост контактной профилактике (ПКП)
• Повреждения кожи острым предметом (укол полой илирежущей иглой, порез осколком стекла), загрязненным
кровью, жидкостью с видимой примесью крови или
другим потенциально инфицированным материалом,
или иглой из вены или артерии больного.
• Укушенная
рана,
если
укус
сделан
ВИЧинфицированным
с
заметным
источником
кровотечения во рту.
• Попадание крови, жидкости с видимой примесью
крови или другого потенциально инфицированного
материала на слизистые оболочки (рот, нос, глаза).
• Попадание крови, жидкости с видимой примесью
крови или другого потенциально инфицированного
материала на поврежденную кожу (например, при
наличии дерматита, участков обветренной кожи,
потертостей или открытой раны).
33. Показания к ПКП
Если у пациента — возможного источника инфекции
получен отрицательный результат тестирования на
ВИЧ, то медицинский работник в ПКП не нуждается.
Если у мед.работника результат тестирования
положительный, то он не нуждается в ПКП, но его
следует направить в ОЦ СПИД для дальнейшего
консультирования и получения необходимой помощи
по поводу ВИЧ-инфекции.
Если у медицинского работника результат
тестирования на ВИЧ отрицательный, а у пациента —
возможного источника инфекции -положительный, то
медицинскому работнику проводят четырехнедельный
курс АРВ препаратами (прием препаратов должен
быть начат в течение первых 2-х часов после аварии,
но не позднее 72 часов).
34. Показания к ПКП
Если определить ВИЧ-статус пациента —возможного источника инфекции невозможно,
то его считают потенциально ВИЧинфицированным и выполняют рекомендации,
изложенные в предыдущих пунктах.
Медицинский работник должен быть
информирован о необходимости использования
презервативов в течение 6 месяцев после
контакта, сопряженного с риском
инфицирования.
35.
Необходимо выяснить иммунный статусмедицинского
работника
в
отношении
гепатита В, если он не иммунизирован,
немедленно (не позднее 24 часов от момента
контакта)
провести
специфическую
вакцинопрофилактику против гепатита В.
Схема вакцинации (0-1-5 месяца).
Иммунизированный считается только тот
человек, который получил полный курс
вакцинации, состоящий из 3 прививок.
Вакцину
необходимо
получать
в
территориальной поликлинике по месту
дислокации медицинской организации.
36.
Оформление аварийной ситуации:1) Незамедлительное сообщение о каждом
аварийном случае руководителю
подразделения,
2) Каждый случай фиксируется в Журнале
регистрации аварийных ситуаций (имеется в
каждом отделении),
3) Необходимо провести
эпидемиологическое расследование причины
травмы, заполнить «Отчет о
профессиональном контакте с потенциально
инфицированным материалом», с подписью
руководителя и печатью учреждения.
4) Сообщить и передать отчет в ОЦ СПИД,
ул.Анжерская 37, тел.44-16-15.
37. Универсальные меры предосторожности
• Универсальные меры предосторожности — этокомплекс
мероприятий
в
рамках
инфекционного контроля, направленный на
снижение риска передачи инфекций между
пациентами и медицинскими работниками при
контакте с кровью и другими биологическими
жидкостями.
• Принимая во внимание, что выявить всех
пациентов с инфекциями,
передающимися
через кровь
невозможно, в основу
мероприятий
по
защите
медицинских
работников от ВИЧ и вирусов гепатита
положен
следующий
принцип:
всех
пациентов следует рассматривать как
потенциально инфицированных.
38. Кровь и другие потенциально инфицированные биологические жидкости
• Универсальныемеры
предосторожности
должны
соблюдаться при работе с кровью и другими
биологическими жидкостями, при контакте с которыми
были зарегистрированы случаи инфицирования ВИЧ, в том
числе:
• спермой
• вагинальными выделениями
• любыми жидкостями с видимой примесью крови
• культурами или средами, содержащими ВИЧ
• а также с теми жидкостями, степень опасности которых в
отношении передачи ВИЧ пока не установлена:
• синовиальной жидкостью
• цереброспинальной жидкостью
• плевральной жидкостью
• перитонеальной жидкостью
• перикардиальной жидкостью
• амниотической жидкостью
39. Универсальные меры предосторожности не относятся к:
каловым массам
выделениям из носа
мокроте
поту
слезной жидкости
моче
рвотным массам
слюне (за исключением стоматологических
манипуляций, во время которых к слюне часто
примешивается кровь).






































 Медицина
Медицина