Похожие презентации:
Заболевания желудочно-кишечного тракта у детей
1. Заболевания желудочно-кишечного тракта у детей
Заболеванияжелудочнокишечного тракта у
детей
Лекция КМН доцента
Григорьевой Марины Николаевны
2. Гастроэнтерология
Гастроэнтерология (от гастро... и греч.énteron - кишка, lógos - учение), раздел
медицины о строении и функциях
пищеварительной системы человека в
условиях нормы и патологии.
Гастроэнтерология изучает причины
развития заболеваний органов
пищеварения, механизмы их развития.
Как наука гастроэнтерология
разрабатывает новые методы
диагностики, лечения и профилактики
гастроэнтерологических заболеваний.
3. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА У ДЕТЕЙ.
Формирование органов пищеваренияначинается с 3—4-й недели эмбрионального
периода, когда из энтодермальной пластинки
образуется первичная кишка. На переднем
конце ее на 4-й неделе возникает ротовое
отверстие. Кишка быстро удлиняется, а с 5-й
недели эмбрионального периода кишечная
трубка разграничивается на два отдела,
являющиеся основой для формирования тонкой
и толстой кишок. В этот период начинает
выделяться желудок — как расширение
первичной кишки.
4.
С 4—5 мес внутриутробного развития начинаетсядеятельность органов пищеварения и совместно с
гемотрофным происходит амниотрофное
питание. Суточное количество поглощаемой
плодом жидкости в последние месяцы
беременности может достигать более 1 л. Плод
поглощает амниотическую жидкость,
содержащую питательные вещества (белки,
аминокислоты, глюкозу, витамины, гормоны, соли
и др.) и гидролизующие их ферменты.
У новорожденных и детей первых месяцев жизни
полость рта относительно мала, язык большой,
хорошо развиты мышцы рта и щек, в толще щек
имеются жировые тельца (комочки Биша),
отличающиеся значительной упругостью в связи с
преобладанием в них твердых (насыщенных)
жирных кислот. Эти особенности обеспечивают
полноценное сосание груди.
5.
Пищевод у детей раннего возраста имеетворонкообразную форму. Длина его у
новорожденных составляет 10 см, с
возрастом она увеличивается, при этом
диаметр пищевода становится больше. В
возрасте до года слабо выражены
физиологические сужения пищевода,
особенно в области кардиального отдела
желудка, что способствует частому
срыгиванию пищи у детей 1-го года жизни.
6.
7.
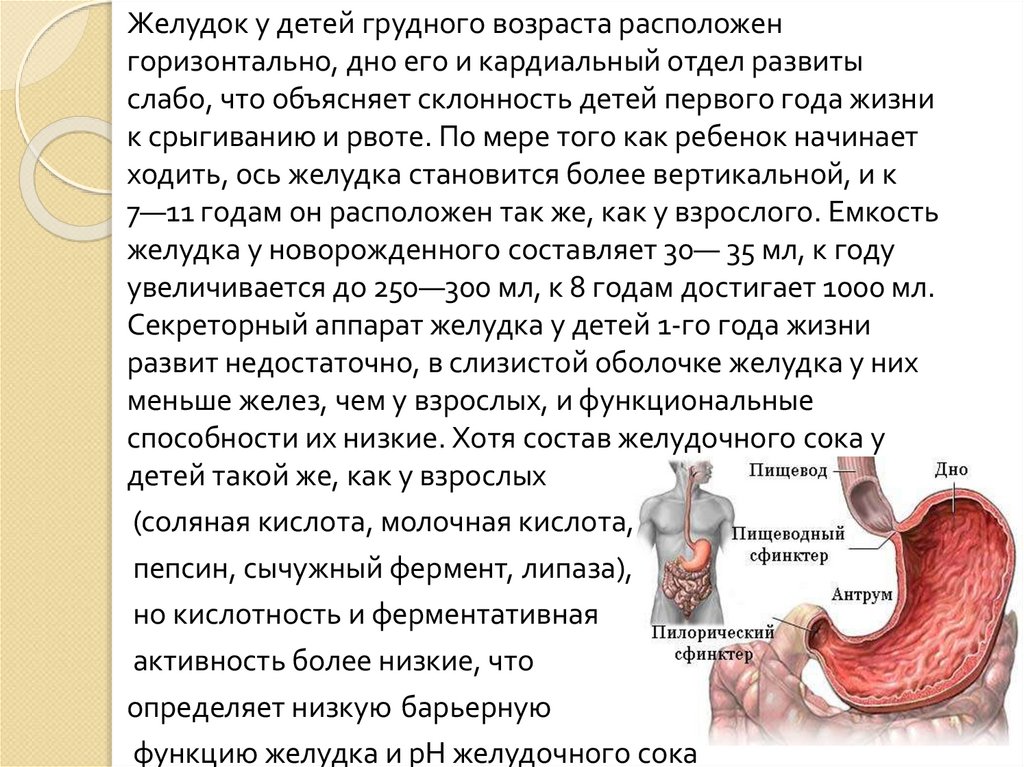
Желудок у детей грудного возраста расположенгоризонтально, дно его и кардиальный отдел развиты
слабо, что объясняет склонность детей первого года жизни
к срыгиванию и рвоте. По мере того как ребенок начинает
ходить, ось желудка становится более вертикальной, и к
7—11 годам он расположен так же, как у взрослого. Емкость
желудка у новорожденного составляет 30— 35 мл, к году
увеличивается до 250—300 мл, к 8 годам достигает 1000 мл.
Секреторный аппарат желудка у детей 1-го года жизни
развит недостаточно, в слизистой оболочке желудка у них
меньше желез, чем у взрослых, и функциональные
способности их низкие. Хотя состав желудочного сока у
детей такой же, как у взрослых
(соляная кислота, молочная кислота,
пепсин, сычужный фермент, липаза),
но кислотность и ферментативная
активность более низкие, что
определяет низкую барьерную
функцию желудка и рН желудочного сока
8.
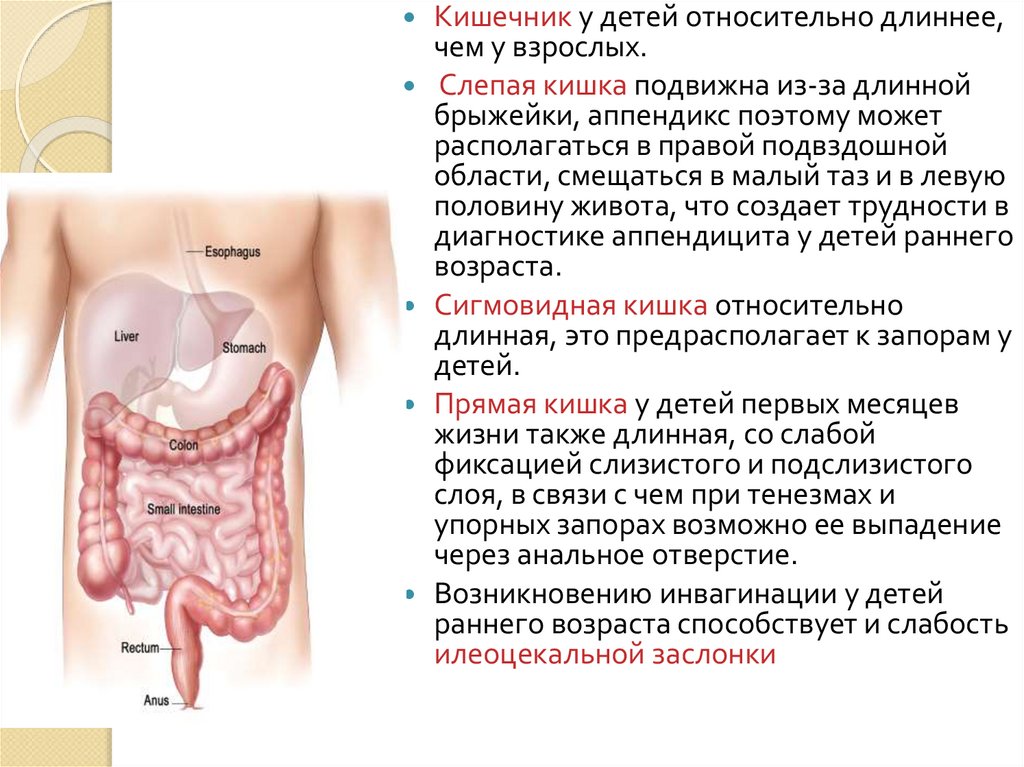
Кишечник у детей относительно длиннее,чем у взрослых.
Слепая кишка подвижна из-за длинной
брыжейки, аппендикс поэтому может
располагаться в правой подвздошной
области, смещаться в малый таз и в левую
половину живота, что создает трудности в
диагностике аппендицита у детей раннего
возраста.
Сигмовидная кишка относительно
длинная, это предрасполагает к запорам у
детей.
Прямая кишка у детей первых месяцев
жизни также длинная, со слабой
фиксацией слизистого и подслизистого
слоя, в связи с чем при тенезмах и
упорных запорах возможно ее выпадение
через анальное отверстие.
Возникновению инвагинации у детей
раннего возраста способствует и слабость
илеоцекальной заслонки
9.
Секреторный аппарат кишечника кмоменту рождения ребенка в целом
сформирован, в кишечном соке
находятся те же ферменты, что и у
взрослых (энтерокиназа, щелочная
фосфатаза, липаза, эрипсин, амилаза,
мальтаза, лактаза, нуклеаза и др.), но
активность их низкая. Особенности
строения кишечной стенки и большая ее
площадь определяют у детей раннего
возраста более высокую, чем у взрослых,
всасывательную способность и вместе с
тем недостаточную барьерную функцию
из-за высокой проницаемости слизистой
оболочки для токсинов и микробов.
10.
Таким образом, система органов пищеварения удетей отличается рядом анатомофизиологических особенностей, которые
отражаются на функциональной способности этих
органов.
У ребенка на первом году жизни потребность в
пище относительно большая, чем у детей старшего
возраста. Хотя у ребенка имеются все
необходимые пищеварительные ферменты,
функциональная способность органов
пищеварения ограничена и может быть
достаточной только при условии, если ребенок
получает физиологическую пищу, а именно
женское молоко.
Даже небольшие отклонения в количестве и
качестве пищи могут вызвать у грудного ребенка
расстройства пищеварения (особенно часты они
на 1-м году жизни) и в конечном итоге привести к
отставанию физического развития.
11. СЕМИОТИКА ПОРАЖЕНИЙ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА.
Наиболее распространеннымизаболеваниями являются хронический
гастрит и гастродуоденит, эзофагит,
гастроэзофагеальная болезнь.
В последнее время увеличилась частота
сочетанных поражений желудочнокишечного тракта, эрозивных
гастритов.
12. СЕМИОТИКА ИЗМЕНЕНИЙ АППЕТИТА.
Аппетит — очень широкий и универсальныйкритерий состояния здоровья ребенка. Чаще
жалуются на понижение, чем на повышение
аппетита. Оба эти состояния требуют
одинакового внимания. В норме процесс
принятия пищи регулируется двумя
гипоталамическими центрами: боковым
«центром голода» и вентромедиальным
«центром насыщения».
13. Анорексия (anorexis)
Анорексия (anorexis) — нежелание или отказ от приема пищи,снижение аппетита (hyporexis). Ее не следует смешивать с
ситофобией — боязнью приема пищи из-за возникающих при этом
болей или сопутствующего еде чувства дискомфорта. Ситофобия
является классическим симптомом при язве желудка, регионарном
энтерите или ишемии кишечника. Жалобы родителей на плохой
аппетит у ребенка всегда требуют критического отношения. Если
ребенок хорошо развивается, нормально упитан, активен физически
и психически, хорошо переносит нагрузки, здоров, то снижение
аппетита у него связано не с какими-либо органическими
нарушениями, а, скорее всего, с психогенными воздействиями, чаще с
конфликтами между матерью и ребенком.
Анорексия развивается при многих заболеваниях и поэтому сама по
себе не имеет большой диагностической ценности. Однако
длительные нарушения аппетита имеют существенное значение для
диагностики при сопоставлении этого симптома с другими данными.
У детей дошкольного и школьного возраста снижение аппетита
развивается при однообразном питании и гиповитаминозах, острых и
хронических инфекциях, тяжелых анемиях, эндокринных
дисфункциях, интоксикациях, нервно-артритическом диатезе,
недостатке движений и др.
14.
Повышенный аппетит (hyperorexis), полифагия (polys —много, phagein — поедать) или «волчий аппетит»—
булимия (bus — бык, limos — голод) заставляют
обращаться к врачу лишь при необычно большой
прибавке массы тела ребенка, поскольку родители
всегда рады повышенному аппетиту у него и
расценивают это как проявление здоровья.
Органическими причинами повышенного аппетита у
детей чаще бывают сахарный диабет, хронический
панкреатит, тиреотоксикоз.
Гельминтозы, особенно поражение ленточными
глистами, часто сопровождаются повышенным
аппетитом.
Развитию булимии могут способствовать нарушения
внутрисемейных отношений — конфликт между матерью
и ребенком, кажущаяся или действительная его
заброшенность, лишение ласки, — когда ребенок
находит замену положительным эмоциям в еде.
15.
Извращенный аппетит (paraorexis) —патологическое влечение к
несъедобным веществам, таким как
земля, штукатурка, бумага, уголь и
др., — наблюдается у заброшенных
детей и при невропатии. Извращения
вкуса могут указывать на
железодефицитное состояние, из-за
однообразного молочно-мучнистого
питания.
16. СЕМИОТИКА ДИСПЕПТИЧЕСКИХ РАССТРОЙСТВ
Тошнота — это неприятное,болезненное субъективное ощущение,
предшествующее рвоте или
сопутствующее ей. Тошнота возникает
при повышении интрадуоденального
давления, особенно свойственна
поэтому заболеваниям
двенадцатиперстной кишки:
дуодениту, гастродуодениту, язвенной
болезни двенадцатиперстной кишки
17.
Рвота (vomitus) — это рефлекторный актвыталкивания содержимого желудка
через рот. Рвотный акт контролируется
двумя функционально различными
центрами в продолговатом мозге:
рвотным центром и хеморецепторной
триггерной зоной, которая сама по себе
не способна опосредовать рвотный акт,
но активация ее ведет к посылу
эффективных импульсов к
расположенному в продолговатом мозге
рвотному центру, который в свою
очередь вызывает рвотный акт.
18. Синдром диспепсии.
Диспепсия (расстройствопищеварения) - наличие
абдоминальных болей или дискомфорта
в верхней части живота, при этом могут
быть и другие симптомы (тошнота,
изжога, отрыжка, чувство насыщения и
переполнения, вздутие живота и др.).
Симптомы могут быть связаны с
приемом пищи или не зависеть от него.
Различаются органическая и
неорганическая диспепсии.
19.
Критериями диагностики органическойдиспепсии являются:
а) клинические данные - язва желудка
или двенадцатиперстной кишки,
гастроэзофагеальная рефлюксная
болезнь, панкреатит, билиарная
патология, опухоли желудка, кишечника,
употребление лекарственных
препаратов, алкоголя и др.;
б) эндоскопические и морфологические
данные - повреждение слизистой
оболочки пищевода, желудка,
двенадцатиперстной кишки; данные УЗИ
20.
Функциональная (идиопатическая)диспепсия - это абдоминальная (в
верхней части) или ретростернальная
боль, дискомфорт, изжога, тошнота,
рвота или другие симптомы,
указывающие на вовлечение в процесс
проксимальных отделов желудочнокишечного тракта и продолжающиеся
не менее 4 нед.
21.
Моторная диспепсия у детейОдним из функциональных
расстройств желудка является
моторная диспепсия, вызванная
изменениями его перистальтики
(гипер- или гипокинезия) и (или)
мышечного тонуса (гипер-или
гипотония), ускоряющая или
задерживающая эвакуацию
желудочного содержимого и
проявляющаяся болью, изжогой,
отрыжкой, тошнотой и рвотой.
22.
Изжога - ощущение жара или жженияпо ходу пищевода, в загрудинной
области. Обусловлена забросом в
пищевод кислого содержимого
желудка. Усиление изжоги при
надавливании на эпигастральную
область свойственно эзофагиту на
фоне недостаточности кардии и грыжи
пищеводного отверстия пищевода.
23.
Отрыжка - непроизвольное выделениев полость рта газа из желудка или
пищевода, иногда с небольшими
порциями содержимого желудка.
Отрыжка возникает вследствие
интрагастрального давления на фоне
недостаточности кардиального
сфинктера.
24.
Метеоризм, выделение газовСкопление большого количества газов может
быть вызвано
аэрофагией,
образованием большого количества газов в
кишечнике при дисбактериозах,
употреблении углеводов (капусты, бобовых),
нарушении всасывания газов в кишечнике (при
заболеваниях сердца, циррозе печени и др.),
неполной или полной непроходимости
кишечника.
Флатуленция (выделение газов) наступает при
запорах, сопровождаемых гнилостной
ферментацией. Чаще газы выходят во время
дефекации.
25.
Полифекалия у детейУ детей количество кала превышает 2 %
съеденной пищи и выпитой жидкости.
Следует учитывать, что количество кала с
возрастом увеличивается. Количество
экскрементов у детей 1-го года жизни
относительно больше, чем у более
старших детей и взрослых.
Полифекалия характерна прежде всего
для синдрома мальабсорбции.
Полифекалия и расстройства стула при
хронических панкреатитах обусловлены
нарушением топографии полостного и
мембранного пищеварения вследствие
ферментативной недостаточности.
26.
Запор - длительная (более 48 ч) задержкаопорожнения кишечника, сопровождающаяся
затруднением акта дефекации, а также малым
количеством (менее 100 г в сутки) или
повышенной твердостью фекалий, чувством
неполного опорожнения кишечника. Запор может
быть органического и функционального
характера. Наиболее частыми причинами запора
являются:
1) дефекты питания, недоедание, однообразное
молочное питание, отсутствие в рационе старших
детей продуктов, дающих значительное
количество пищевых шлаков;
2) анатомические дефекты развития кишечника,
пороки развития аноректальной зоны;
3) атонические состояния кишечника;
4) рефлекторные запоры при трещинах и ссадинах
заднего прохода и прямой кишки.
27.
Недержание кала (энкопрез) функциональное расстройстводефекации, при котором имеется
нарушение функции прямой кишки и
наружного или внутреннего
сфинктеров заднепроходного
отверстия, проявляющееся
непроизвольной дефекацией.
28.
Понос (диарея) - учащенноеопорожнение кишечника с
выделением разжиженных, а в
некоторых случаях и обильных
испражнений. Причина в любом случае
заключается в нарушении процессов
переваривания, всасывания и
транспорта в кишечнике основных
нутриентов. Принято выделять четыре
типа диареи: осмотический,
секреторный, моторный и
экссудативный.
29.
Гастри́т (лат. gastritis,от др.-греч.
γαστήρ (gaster)
«желудок» + -itis
30.
Гастрит воспалительные иливоспалительно-дистрофические
изменения слизистой оболочки) —
собирательное понятие, используемое
для обозначения различных по
происхождению и течению
воспалительных и дистрофических
изменений слизистой оболочки желудка.
Поражение слизистой может быть
первичным, рассматриваемым как
самостоятельное заболевание, и
вторичным, обусловленным другими
инфекционными и неинфекционными
заболеваниями или интоксикацией.
31.
В зависимости от интенсивности идлительности действия поражающих
факторов, патологический процесс может
быть острым, протекающим
преимущественно с воспалительными
изменениями, или хроническим —
сопровождающимся структурной
перестройкой и прогрессирующей
атрофией слизистой оболочки.
Соответственно выделяют две основные
формы: острый и хронический гастрит.
Отдельно рассматривают алкогольный
гастрит, развивающийся на фоне
злоупотребления алкоголем.
32. Острый гастрит
Острым гастритом называют острое воспалениеслизистой оболочки желудка, вызванное
разовым воздействием сильных раздражителей.
Острый гастрит часто развивается вследствие
-попадания в желудок химических раздражающих
веществ,
-приёма некоторых лекарств,
-употребления некачественной и заражённой
болезнетворными микроогранизмами пищи.
типы острого гастрита:
- катаральный
- фибринозный
- коррозивный
- флегмонозный
33.
Катаральный гастрит (лат. gastritiscatarrhalis, простой гастрит,
банальный гастрит) является чаще
всего следствием пищевых
отравлений и неправильного питания.
Он характеризуется инфильтрацией
лейкоцитов в слизистую оболочку
желудка, воспалительной гиперемией,
дистрофическими
изменениями
эпителия.
34.
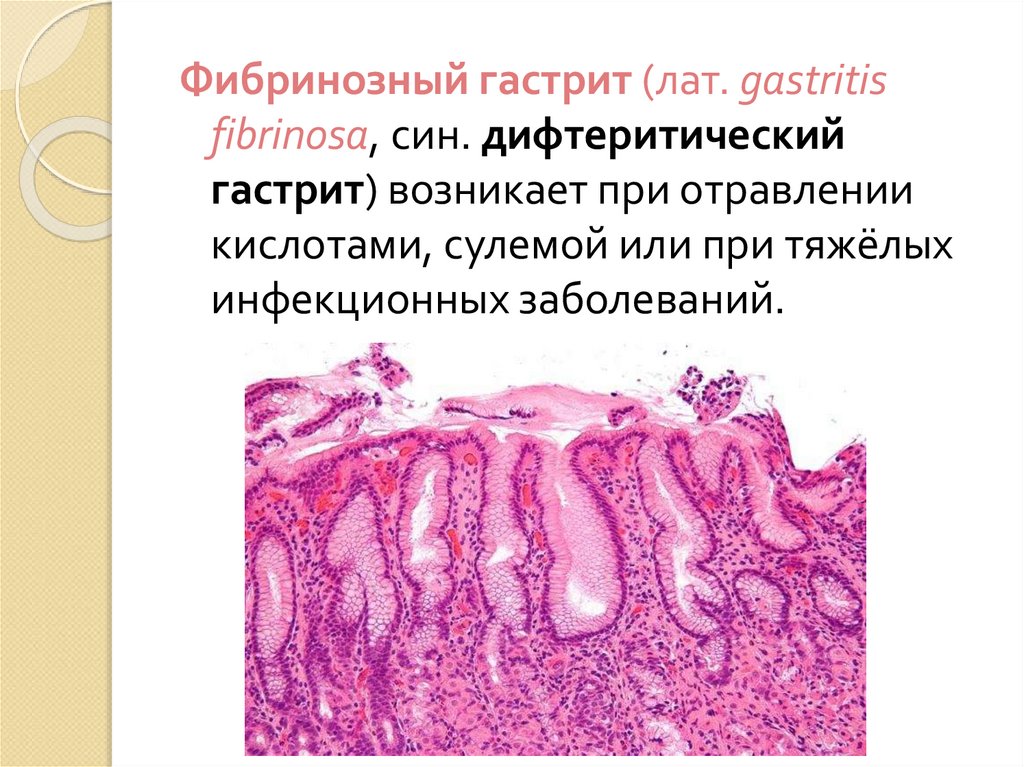
Фибринозный гастрит (лат. gastritisfibrinosa, син. дифтеритический
гастрит) возникает при отравлении
кислотами, сулемой или при тяжёлых
инфекционных заболеваний.
35.
Коррозийный гастрит (лат. gastritiscorrosiva, син. некротический гастрит,
токсико-химический
гастрит) возникает из-за попадания в
желудок концентрированных кислот
или щёлочей, солей тяжёлых
металлов. Коррозийный гастрит
характеризуется некротическими
изменениями тканей желудка.
36.
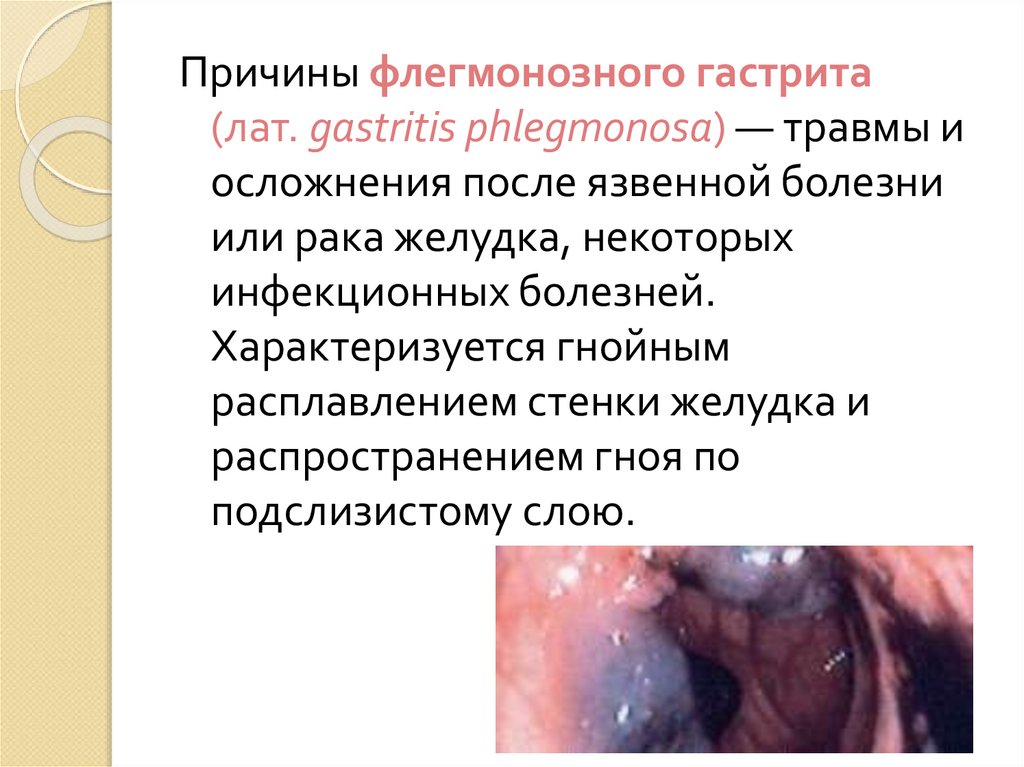
Причины флегмонозного гастрита(лат. gastritis phlegmonosa) — травмы и
осложнения после язвенной болезни
или рака желудка, некоторых
инфекционных болезней.
Характеризуется гнойным
расплавлением стенки желудка и
распространением гноя по
подслизистому слою.
37. Лечение острого гастрита
1.2.
3.
Устранение причин возникновения.
Для очищения желудка больному дают выпить 2-3
стакана теплой воды и вызывают рвоту. При
токсикоинфекционных или химических отравлениях в
первые часы промывают желудок тёплой водой,
используя для этого толстый желудочный зонд.
Промывание проводится до чистых вод.
В течение первых суток пища не принимается,
назначается тёплое дробное питьё
(предпочтительнее) или водно-чайная диета. Затем
диету постепенно расширяют, придерживаясь
принципа механического, термического и
химического щажения. Постепенно включают в
рацион слизистые супы, жидкие протертые каши,
кисели, фруктовые желе, яйцо всмятку, сухари из
белой муки.
38. Хронический гастрит
Хронический гастрит — длительно текущеерецидивирующее воспалительное
поражение слизистой оболочки желудка,
протекающее с её структурной
перестройкой и нарушением функций
желудка. Хронический гастрит часто
развивается бессимптомно.
Выделяют две основные формы
хронического течения заболевания:
поверхностный и атрофический гастрит.
39.
Кроме двух основных форм имеются также особые формыхронического гастрита:
атрофически-гиперпластический гастрит (или
полипозный, «бородавчатый»),
гипертрофический гастрит,
гигантский гипертрофический гастрит (болезнь
Менетрие),
лимфоцитарный,
гранулематозный (болезнь Крона, саркоидоз
гранулематоз Вегенера желудочной локализации),
коллагеновый,
эозинофильный (синоним аллергический),
радиационный,
инфекционный (гастроспириллы, цитомегаловирус,
дрожжеподобные грибки Candida).
40. Этиология хронического гастрита
Появление и развитие хронического гастрита определяетсявоздействием на ткани желудка многих факторов.
Основными экзогенными факторам являются:
наиболее существенный — заражённость желудка Helicobacter
pylori и, в меньшей степени, другими бактериями или грибами;
нарушения питания;
вредные привычки: алкоголизм и курение;
длительный приём лекарств, раздражающих слизистую
оболочку желудка, в особенности, глюкокортикоидных
гормонов и нестероидных противовоспалительных
препаратов;
воздействие на слизистую радиации и химических веществ;
паразитарные инвазии;
хронический стресс.
41.
Эндогенными факторами являются:генетическая предрасположенность;
дуоденогастральный рефлюкс;
аутоиммунные процессы, повреждающие
клетки желудка
эндогенные интоксикации;
гипоксемия;
хронические инфекционные заболевания;
нарушения обмена веществ;
эндокринные дисфункции;
недостаток витаминов;
рефлекторные воздействия на желудок от
других поражённых органов.
42. Классификация
По этиологии хронический гастрит делят на триосновные формы:
тип A (аутоиммунный) — фундальный гастрит;
воспаление вызвано антителами к обкладочным клеткам
желудка. Обычно сопровождается развитием
пернициозной анемии;
тип B (бактериальный) — антральный гастрит,
связанный с обсеменением слизистой оболочки желудка
бактериями Helicobacter pylori — составляет до 90 % всех
случаев хронического гастрита;
тип С (химический) — развивается вследствие заброса
жёлчи и лизолецитина в желудок при
дуоденогастральном рефлюксе или в результате приёма
некоторых классов лекарств (НПВП и др.)
43.
Топографически различают:гастрит тела желудка;
гастрит антрального отдела желудка;
гастрит фундального отдела желудка;
пангастрит.
44. Клинические проявления
Местные расстройства хронического антрального гастрита1. тяжесть и чувство давления,
2. полнота в подложечной области, появляющиеся или
усиливающиеся во время еды или вскоре после еды,
3. отрыжка,
4. срыгивание,
5. тошнота,
6. неприятный привкус во рту,
7. жжение в эпигастрии,
8. Изжога
При хроническом гастрите тела желудка проявления
встречаются нечасто и сводятся преимущественно к
тяжести в эпигастральной области, возникающей во время
или вскоре после еды.
45. Диагностика
Эндоскопическая диагностика с обязательнойбиопсией — уточняется наличие Helicobacter pylori,
характер и локализация изменений слизистой
оболочки желудка, наличие предраковых изменений
слизистой оболочки желудка. Для биопсии берётся не
менее чем 5 фрагментов (2 — из антрального отдела,
2 — из тела желудка, 1 — из угла желудка).
Лабораторная диагностика — клинический анализ
крови, биохимический анализ крови, клинический
анализ мочи, клинический анализ кала, анализ кала на
скрытую кровь, выявление инфекции Helicobacter
pylori.
Ультразвуковое исследование печени, поджелудочной
железы, желчного пузыря — для выявления
сопутствующих заболеваний желудочно-кишечного
тракта.
46.
Внутрижелудочная рН-метрия — определениесостояния секреции и диагностика
функциональных нарушений при
кислотозависимых заболеваниях ЖКТ.
Электрогастроэнтерография — исследование
моторно-эвакуаторной функции желудочнокишечного тракта с целью определения
дуоденогастрального рефлюкса.
Манометрия верхних отделов желудочнокишечного тракта, с помощью которой
определяется наличие или отсутствие рефлюксгастрита (в норме в двенадцатиперстной кишке
давление 80-130 мм вод. ст., у пациентов с
рефлюкс-гастритом оно повышено до 200—
240 мм вод. ст.).
47.
Фиброгастродуоденоэндоскопия (ФГДС) – осмотрслизистой желудка посредством зонда и биопсия
(взятия кусочка слизистой на анализ). ФГДС
позволяет отличить гастрит от язвенной болезни
желудка. На основании данных полученных во
время ФГДС гастрит делят на эрозивный и
неэрозивный.
Эрозивный (коррозивный) гастрит – это тип
воспаления слизистой оболочки желудка
(гастрита), который сопровождается появлением
на ней эрозий – участков видимого повреждения.
Такой гастрит возникает на фоне лечения
некоторыми лекарствами (главным образом
нестероидные противовоспалительные средства),
употребления спиртного, или попадания в
желудок химически агрессивных веществ.
Эрозивный гастрит чаще других переходит в
язвенную болезнь желудка.
48.
Неэрозивный гастрит делят на поверхностный иатрофический.
При поверхностном гастрите слизистая
желудка повреждена только поверхностно, а
железы слизистой желудка не страдают.
При атрофическом гастрите повреждаются
железы желудка, производящие желудочный
сок.
Атрофия это термин, обозначающий
дегенерацию, вырождение желез и их
замещение соединительной тканью.
Обеднение слизистой нормальными
железами не проходит бесследно, на их место
часто «приходят» железы, нормальные для
кишечника, но не для желудка – это так
называемая кишечная метаплазия.
49. Лечение гастрита
устранение факторов, провоцирующихразвитие или обострение болезни
(инфекция, неправильное питание),
- стимуляция восстановительных
процессов в слизистой оболочке желудка
- профилактика новых эпизодов болезни
(обострений).
Схема лечения включает :
-диета,
-медикаментозное лечение,
-меры профилактики обострения болезни.
-
50. Диета при гастрите
При остром гастрите и обострениихронического показана строгая , в фазе
ремиссии хронического гастрита
рацион питания можно расширить.
При любом типе гастрита
категорически исключается алкоголь,
курение, жареная, жирная, пикантная
пища.
51.
При гиперацидном остром гастрите (гастрит сповышенной кислотностью) рекомендуется
исключить:
- Продукты, стимулирующие выработку желудочного
сока: алкоголь, газированные напитки,
виноградный сок, кофе, капуста, ржаной хлеб,
бобовые, колбасы, копченая рыба
- Продукты, повреждающие и без того воспаленную
слизистую желудка: грибы, жирное мясо (баранина,
свинина, утка), редис, хлеб грубого помола.
- Пищу в очень горячем или холодном виде: горячая
пища повреждает слизистую желудка, холодная
дольше задерживается в желудке и вызывает
увеличение выработки соляной кислоты.
- Пищу жаренную на масле; жирную пищу, свежую
выпечку.
- Максимально ограничить приправы: соль, перец,
чеснок, горчицу.
52.
Что можно есть при гастрите:Нежирные сорта мяса в вареном виде: курятина,
голубятина, крольчатина. Мясо рекомендуется
несколько раз пропустить через мясорубку или
тщательно и не спеша разжевывать.
Нежирные сорта рыбы: треска, хек, горбуша;
Овощные пюре, тертые овощи: картофель,
морковь, свекла, молодой горошек;
Фруктовые пюре, кисель, компоты: клубника,
малина, яблоки;
Каши, хорошо разваривающиеся в воде (овсяная,
рисовая)
Молоко, свежий нежирный творог;
Свежеприготовленный капустный сок;
Рекомендуется прием щелочных минеральных
вод (Боржоми): один стакан за час до еды.
53.
Прием пищи осуществляется не реже 5раз в сутки. Лечебное питание
соблюдают еще 2-3 месяца после
обострения. Больной должен
находиться в спокойной обстановке, с
условиями для хорошего отдыха и сна.
Рекомендуется прием витаминноминеральных препаратов.
54. Медикаментозное лечение гастрита
Лечение хронического гастрита производятамбулаторно, курс лечения, включая
диагностику, рассчитан на 14 дней.
Медикаментозные средства:
- ингибиторы протонного насоса,
- блокаторы H2-гистаминовых рецепторов,
- прокинетики,
- селективные М-холинолитики,
- антациды.
Для некоторых форм Helicobacter pyloriассоциированного гастрита рекомендуется
эрадикация (уничтожение) Helicobacter pylori
55.
Язвенная болезньжелудка и 12перстной кишки
56.
Определение:Язвенная болезнь желудка и двенадцатиперстной
кишки (ЯБ) хроническое заболевание желудочнокишечного тракта основным проявлением
которого формирование достаточно стойкого
язвенного дефекта в желудке и/или
двенадцатиперстной кишке (ДПК).
В международной классификации болезней
(МКБ-10) ЯБ соответствует название пептическая
язва (peptic ulcer disease). ЯБ - хроническое и
рецидивирующее заболевание, склонное к
прогрессированию вовлечению в патологический
процесс, кроме желудка, других органов
пищеварения и всего организма. Неадекватное
лечение ЯБ приводит к осложнениям, которые
угрожают жизни больного.
57.
ЭпидемиологияДанные относительно распространенности ЯБ
разнообразные, что связано не только с
региональными и этническими особенностями, но
и с методами диагностики, которые применяются.
По данным Н.П. Шабалова (1999)
распространённость ЯБ в Российской федерации
составляет 3,4 % среди жителей города и 1,9% в
сельской местности
До 6-10 лет ЯБ поражает мальчиков и девочек
приблизительно с одинаковой частотой, а после
10 лет мальчики болеют значительно чаще. Этот
факт, вероятно, объясняется антиульцерогенным
действием эстрогенов. Следует подчеркнуть, что
в последнее время отмечается значительное
омоложение ЯБ. Нередко это заболевание
диагностируется уже в возрасте 5-6 лет.
58.
Этиология и патогенез ЯБС инфекцией HP связывают развитие и
рецидивирование ЯБ в более чем 90%
случаев, а хронического гастрита в 7585% случаев
59. Генетические факторы, которые способствую возникновению ЯБ
• высокий уровень максимальной секрециисоляной кислоты
• увеличения числа париетальных клеток и их
повышенная чувствительность к гастрину
• дефицит ингибитора трипсина
• дефицит фукомукопротеидов
• повышенное содержимое пепсиногена в
сыворотке крови и мочи
• избыточная выработка гастрина в ответ на
стимуляцию
• гастродуоденальная дисмоторика продолжительная задержка пищи в желудке
60. Генетические факторы, которые способствую возникновению ЯБ
• повышение образования пепсиногена• недостаточность выработки
секреторного Ig А и простагландинов
• серологические маркеры крови:
снижают резистентность слизистой
оболочки желудка группа крови 0(1),
положительный резус-фактор.
• врожденный дефицит антитрипсина,
• отсутствие выделения с желудочным
соком факторов системы АВО (риск ЯБ
возрастает в 2,5 раза)
61. Helicobacter pylori
Во второй половине XX века был выявленранее неизвестный фактор, которому
сегодня отводят одно из первых мест в
этиологии хронического гастрита.
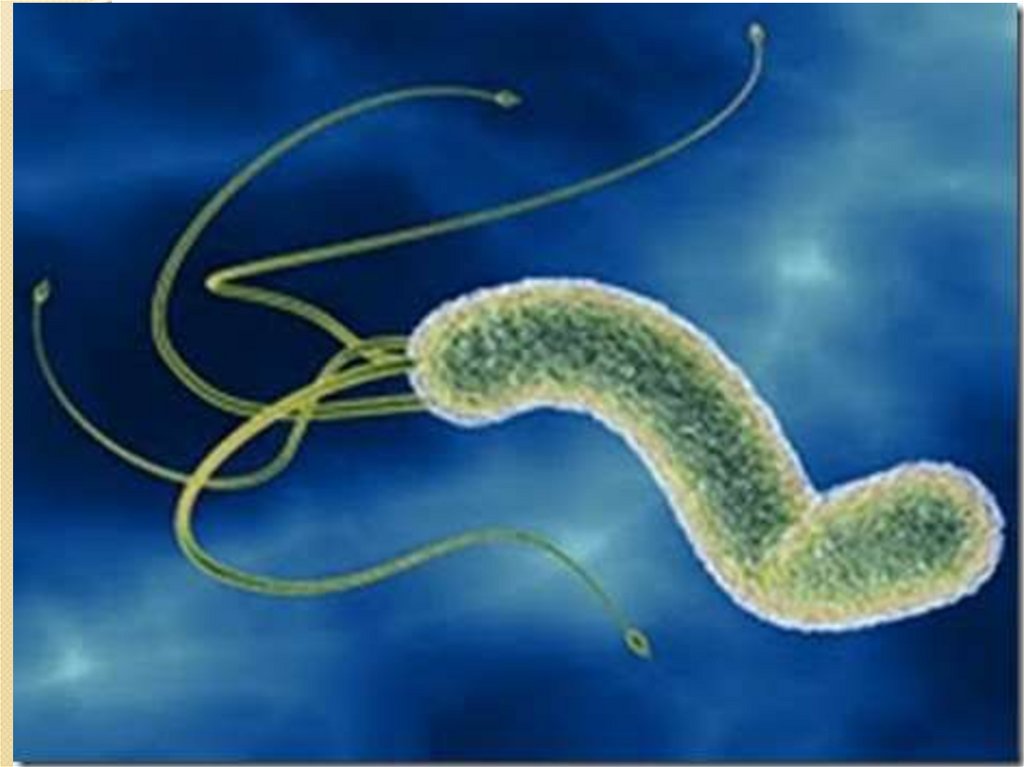
Helicobacter pylori— спиралевидная
грамотрицательная бактерия, которая
инфицирует разлиые области желудка и
двенадцатиперстной кишки. Успешный
опыт с самозаражением одного из
первооткрывателей роли Helicobacter
pylori в развитии болезней желудка и
двенадцатиперстной кишки— Барри
Маршалла и группы добровольцев
послужил убедительным
доказательством этой теории. В 2005 году
Барри Маршалл и его коллега Робин
Уоррен за своё открытие были удостоены
Нобелевской премии по медицине.
62.
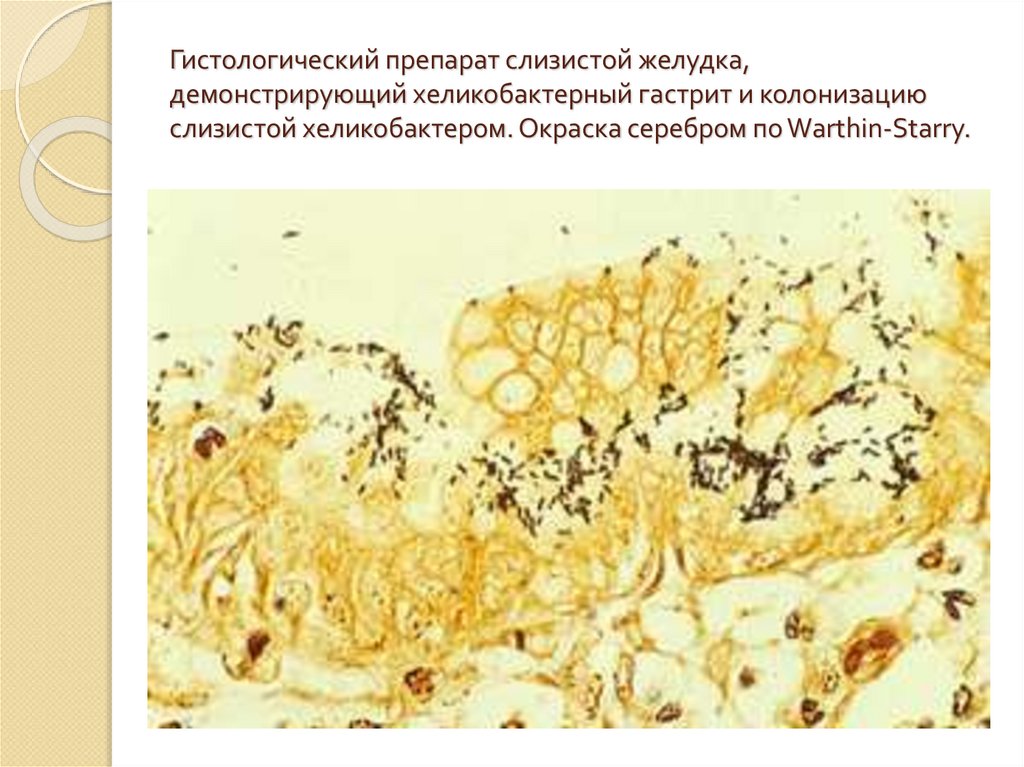
63. Гистологический препарат слизистой желудка, демонстрирующий хеликобактерный гастрит и колонизацию слизистой хеликобактером.
Окраска серебром по Warthin-Starry.64.
Helicobacter pylori — спиралевиднаяграмотрицательная бактерия, около 3 мкм в длину,
диаметром около 0,5 мкм. Она обладает 4-6
жгутиками и способностью чрезвычайно быстро
двигаться даже в густой слизи или агаре. Она
микроаэрофильна, то есть требует для своего
развития наличия кислорода, но в значительно
меньших концентрациях, чем содержащиеся в
атмосфере.
Бактерия содержит гидрогеназу, которая может
использоваться для получения энергии путём
окисления молекулярного водорода,
продуцируемого другими кишечными
бактериями. Бактерия также вырабатывает
оксидазу, каталазу и уреазу.
65.
Helicobacter pylori обладает способностью формироватьбиоплёнки (англ.) , способствующие
невосприимчивости бактерии к антибиотикотерапии и
защищающие клетки бактерий от иммунного ответа
хозяина Предполагают, что это увеличивает её
выживаемость в кислой и агрессивной среде желудка.
В неблагоприятных условиях, а также в «зрелых» или
старых культурах Helicobacter pylori обладает
способностью превращаться из спиралевидной в
круглую или шарообразную кокковидную форму. Это
благоприятствует её выживанию и может являться
важным фактором в эпидемиологии и распространении
бактерии. Кокковидная форма бактерии не поддаётся
культивированию на искусственных питательных
средах (хотя может спонтанно возникать по мере
«старения» культур), но была обнаружена в водных
источниках в США и других странах. Кокковидная
форма бактерии также обладает способностью к
адгезии к клеткам эпителия желудка in vitro.
66.
Размеры и схематическое строение H. pylori67.
Известно несколько штаммов Helicobacter pylori, и геномтрех из них полностью секвенирован.
Геном штамма «26695» и геном штамма «J99»
демонстрируют значительные генетические различия, до
6 % нуклеотидов у них различны.
Изучение генома H. pylori ведётся в основном с целью
улучшить наше понимание патогенеза гастритов и
язвенной болезни желудка, причин способности этого
микроорганизма вызывать заболевание. На данный момент
в базе данных генома Helicobacter pylori 62 гена отнесены
к категории «генов патогенных» (то есть их наличие у
бактерии коррелирует с её патогенностью). Оба изученных
штамма имеют общий «остров патогенности» (общую
последовательность генов, имеющих отношение к
вирулентности и патогенности хеликобактера) длиной
около 40 Кб, так называемый Cag. Этот участок содержит
более 40 генов. Он обычно отсутствует у штаммов,
которые выделены от людей, являющихся
бессимптомными носителями H. pylori.
68.
Способность H. pylori колонизироватьслизистую желудка и вызывать гастрит либо
язву желудка зависит не только от состояния
иммунитета организма хозяина, но и от
индивидуальных особенностей конкретного
штамма бактерии.
Одним из важных факторов вирулентности
хеликобактер является наличие у неё
жгутиков, благодаря которым обеспечивается
быстрое движение микроорганизма в слое
густой слизи, защищающей слизистую
желудка от воздействия кислоты, её
хемотаксис в места скопления других
бактерий этого вида и быстрая колонизация
слизистой.
69.
Липополисахариды и белки наружнойоболочки бактерии обладают свойством
адгезии к наружной оболочке мембран
клеток слизистой желудка. Кроме того,
липополисахариды наружной оболочки H.
pylori вызывают иммунный ответ организма
хозяина и развитие воспаления слизистой.
Секретируемые бактерией во внешнюю
среду литические ферменты — муциназа,
протеаза, липаза — вызывают
деполимеризацию и растворение защитной
слизи (состоящей в основном из муцина) и
повреждение слизистой желудка.
70.
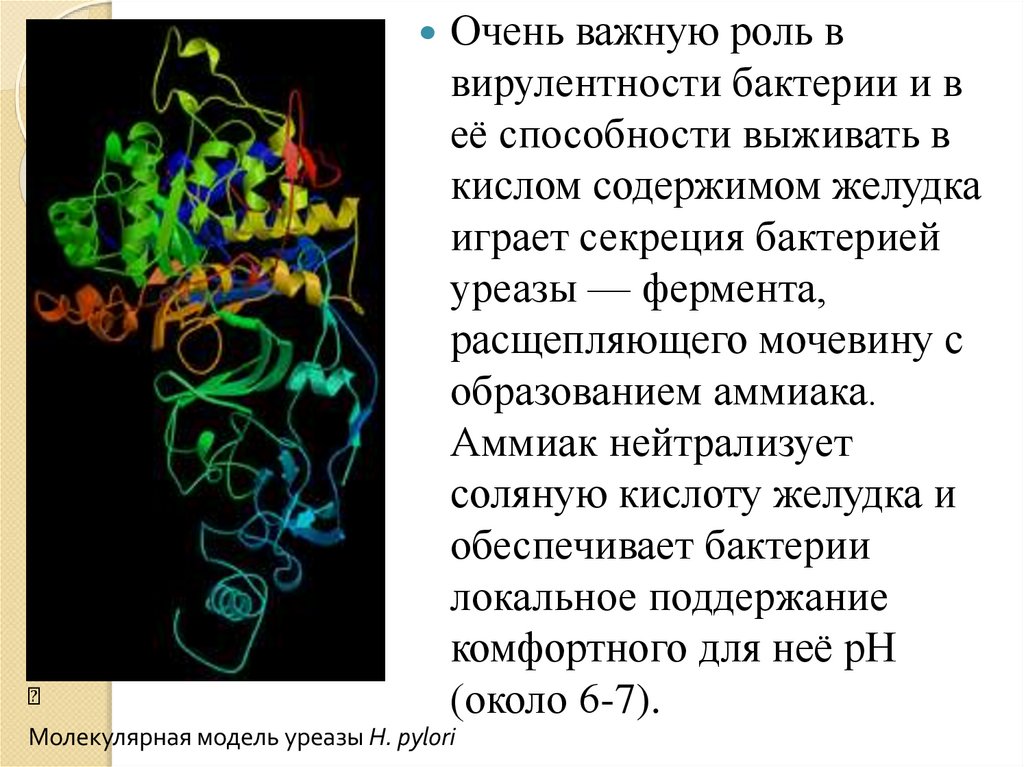
Очень важную роль ввирулентности бактерии и в
её способности выживать в
кислом содержимом желудка
играет секреция бактерией
уреазы — фермента,
расщепляющего мочевину с
образованием аммиака.
Аммиак нейтрализует
соляную кислоту желудка и
обеспечивает бактерии
локальное поддержание
комфортного для неё pH
(около 6-7).
Молекулярная модель уреазы H. pylori
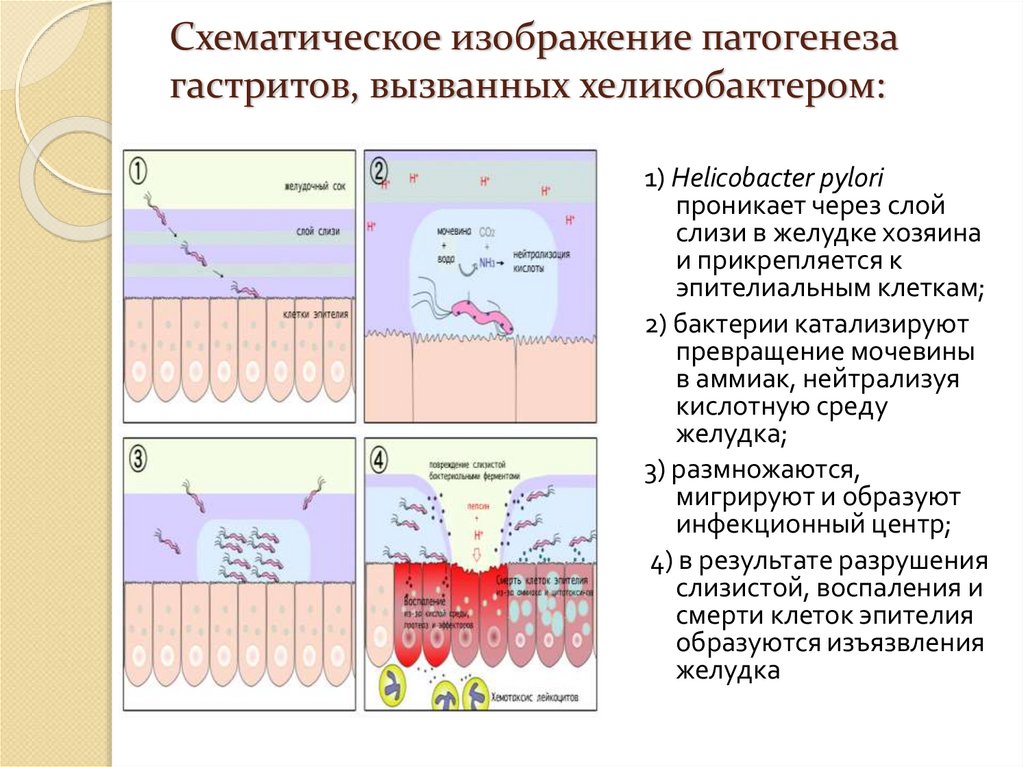
71. Схематическое изображение патогенеза гастритов, вызванных хеликобактером:
1) Helicobacter pyloriпроникает через слой
слизи в желудке хозяина
и прикрепляется к
эпителиальным клеткам;
2) бактерии катализируют
превращение мочевины
в аммиак, нейтрализуя
кислотную среду
желудка;
3) размножаются,
мигрируют и образуют
инфекционный центр;
4) в результате разрушения
слизистой, воспаления и
смерти клеток эпителия
образуются изъязвления
желудка
72.
73. Вышеупомянутые события нарушают равновесие между факторами защиты, которые обеспечивают целостность СОЖ и активируют
ульцерогенные факторы агрессии. Соотношениемежду факторами защиты и агрессии доброе иллюстрирует
известная схема Шея
Факторы агрессии
Факторы защиты
Гиперпродукция HCL
Слизистый барьер
Ваготония - повышенная
возбудимость обкладочных
клеток
Муцин, сиаловые кислоты;
бикарбонаты - обратная диффузия
ионов Н+
Регенерация
Нарушение кровоснабжения СОЖ
Достаточное кровоснабжение
Нарушение антродуоденального
кислотного тормоза
Антродуоденальный
кислотный тормоз
Желчная кислота и лизолецитин
74.
Вторая стадия - нарушение механизмаотрицательной обратной связи секреции
гастрина, что ведет к гипергастринемии и
гиперпродукции HCl.
Третья стадия - колонизация
метаплазированного эпителия, дуоденит,
разрушение защитного слоя муцина,
язва.
Четвертая стадия характеризуется
чередующимися процессами
язвообразования и репаративной
регенерации, которая приводит к
формированию новых участков
метаплазии.
75. От язвенной болезни следует отличать симптоматические язвы (СЯ)
• стрессовые СЯ при физических и психическихтравмах, ожогах, обморожениях, черепно-мозговых
травмах . Для них характерна перфорация,
кровотечения без боли.
• Медикаментозные язвы СЯ - осложнение терапии
НПВС, кортикостероидами, цитостатиками,
резерпином
• Гепатогенные СЯ при циррозе печени,
хроническом гепатите при нарушениях кровотока в
воротной вене
• Панкреатогенные СЯ вследствие нарушения
поступления бикарбонатов в кишечник при
одновременном повышении выброса кининов и
гастрина
• Эндокринные СЯ при гиперпаратиреозе
(наблюдаются в 10%)
76.
77. Классификация по Мазурину А. В. и соавт. (1984)
1. Клинико-эндоскопическая стадия:острая язва; начало эпителизации; заживление язвенного
дефекта слизистой оболочки при имеющемся
гастродуодените; клинико-эндоскопическая ремиссия.
2. Фазы: обострение; неполная клиническая ремиссия;
клиническая ремиссия.
3. Локализация: желудок; двенадцатиперстная кишка
(луковица; луковичный отдел); двойная локализация.
4. Форма: без осложнений; с осложнениями (кровотечение,
пенетрация, перфорация, стеноз пилоруса, перивисцерит).
5. Функциональная характеристика: кислотность
желудочного содержимого и моторика (повышенные,
сниженные, в норме).
6. Этиологическая характеристика: Helicobacter pylori
ассоциированная; Helicobacter pylori неассоциированная.
78. Клинические проявления ЯБ
Клинические проявления ЯБ у детейзависят от :
возраста больного,
локализации язвы,
стадии болезни,
индивидуальных
половых особенностей ребенка.
79. Клинические проявления ЯБ
1.Болевой синдром – ведущий клиническийсиндром. В период обострения ЯБ
двенадцатиперстной кишки больные жалуются на
боль эпигастрии, пилородуоденальной зоне.
Характер боли – приступообразный, или же
ноющий. Боль возникает натощак или через 2-3
часа после пищи (так называемые поздние боли).
Почти половина больных жалуется на ночные
боли.
Классический Мойнингановский ритм: голод>
боль> прием пищи > облегчение наблюдалось
сравнительно редко, преимущественно у детей
старшего возраста. Иррадиация болей в спину
или в поясницу характерна для осложнений со
стороны поджелудочной железы
80.
2. Диспептический синдром включаетизжогу (ведущий симптом), тошноту,
отрыжку, кислым, рвоту.
Болевой и диспептический синдромы
имеют сезонный характер (усиливаются
осенью и весной).
3. Синдром неспецифической
интоксикации и нейроциркуляторной
дистонии: эмоциональная лабильность,
астено-невротический синдром,
вегетативные расстройства, головная
боль, нарушения сна, потливость.
Аппетит у детей с ЯБ, как правило, не
страдает и даже усиливается.
81.
Ни в коем случае не надо забывать, о том,что часто отсутствует соответствие
между субъективным улучшением
самочувствия больного, клинической и
эндоскопической картиной.
Следует подчеркнуть, что отсутствие
болевого или диспептического синдрома
не свидетельствует о заживлении язвы –
обязательно нужен эндоскопический
контроль!!!
В клинической практике нам
приходилось наблюдать абсолютно
«немые» язвенные поражения
пищеварительного тракта.
82. Клинические проявления осложнённой ЯБ.
Осложненное течение ЯБ наблюдается в 10-15 % случаев,вдвое чаще у мальчиков.
Кровотечение - наиболее частое осложнение ЯБ (80 %
осложнений). Клинические признаки острого кровотечения
при ЯБ: рвота “кофейной гущей”, сосудистый коллапс и
признаки анемизации организма – бледность, общая слабость.
Нередко на фоне развития кровотечения наблюдается
ослабление болевого синдрома, что может усыпить
бдительность врача.
Перфорация. (7-8 %); Перфорация язвы обычно начинается с
приступа острой “кинжальной боли”, которая сопровождается
клиникой острого живота, напряжением в области эпигастрия,
брюшной стенки, симптомами раздражения брюшины.
Обращает внимание ослабление или отсутствие
перистальтики. Данные клиники подтверждаются
рентгенологическим обследованием – наличие свободного
газа под печенью при рентгенологическом обследовании
органов брюшной полости.
83. Клинические проявления осложнённой ЯБ.
Пенетрация. (1-1,5 %).Язвы ДПК пенетрируют в головку поджелудочной железы,
печень, желчные ходы, печеночно-дуоденальную связку.
Язвы желудка пенетрируют в малый сальник и тело
поджелудочной железы.
Для пенетрации характерна постоянность боли, потеря четкой
связи с приемом пищи. Характерный рентгенологический
симптомом пенетрации - дополнительная тень контрастного
вещества рядом с обследуемым органом.
Деформация и пилородуоденальный стеноз. (10-12 %).
Больные ощущают переполнение желудка, тошноту, отрыжку.
В тяжелых случаях наблюдается рвота застойным содержимым
желудка. Рвоту пациент может провоцировать сам для
получения ощущения облегчения. Больной худеет. В типичных
случаях наблюдается перистальтика по типу песочных часов,
феномен плеска при пальпации в зоне эпигастрия.
84. Диагностика
Параклинические методы обследования при ЯБ1. Лабораторные исследования
1.1 Обязательные (на современном этапе развития
гастроэнтерологии):
• Общий клинический анализ крови
• Общий клинический анализ мочи
• Анализ кала на яйца глистов
• Копроцитограмма
• Общий белок на белковые фракции крови;
• Гистологическое (цитологическое) исследование во время
эндоскопии;
• Тесты на HP: быстрый уреазный, бактериологический, дыхательный
уреазный тест, серологический (ІФА), ІФА анализ концентрации
антигена HP в кале,
• Полимеразная цепная реакция (ПЦР)
• Интрагастральная PH-метрия
1.2. По показаниям:
• Анализ кала на скрытую кровь (реакция Грегерсена);
• Анализ крови на уровень гормонов для выявления
гипергастринемии, гиперсоматотропинемии
• Иммунограмма
85.
86.
2. Инструментальные исследования икритерии диагностики:
- Исследование желудочной секреции:
Внутрижелудочная рН-метрия
Фракционное исследование желудочного
сока (выявление гиперацидности,
повышение протеолитической
активности)
- Фиброэзофагогастродуоденоскопия
(ФГДС) с прицельной биопсией,
диагностика HP-инфекции проводится с
целью диагностики и через 3-4 недели
после начала курса лечения при полной
эпителизации язвы.
87.
88.
89.
90.
Дыхательный уреазный анализ нахеликобактериоз основан на способности
бактерии хеликобактер пилори
продуцировать специальный фермент –
уреазу, защищающую микроорганизм от
агрессивного воздействия желудочного
сока.
В пищеварительном тракте уреаза
расщепляет мочевину на аммиак и
углекислый газ. Последний выделяется с
воздухом при дыхании и определяется
при помощи дыхательного уреазного
анализа.
91.
Существуют три модификации данногоисследования: 1. Дыхательный
уреазный тест с меченной
радиоактивными изотопами мочевиной;
2. 13С – уреазный дыхательный тест; 3.
Хелик тест.
92. Анализ на хеликобактер при помощи дыхательного уреазного теста с мочевиной, меченной изотопами углерода
Дыхательный уреазный тест проводят спомощью меченной радиоактивным
углеродом мочевины. Исследование
начинается с того, что доктор предлагает
пациенту подышать через трубку. Процедура
проводится с полуоткрытым ртом, при этом
трубка находится глубоко во рту. Дыхание
должно быть свободным и спокойным. На
этом этапе анализа берут две пробы
воздуха.
93.
Затем исследуемый выпиваеттестовый раствор меченной
изотопами мочевины, а через 15
минут сдает еще четыре пробы
воздуха. Чтобы не испортить
результаты анализа попавшей в
трубку слюной, пациенту
рекомендуют время от времени
вынимать трубку изо рта и
сглатывать. В тех случаях, когда
слюна все-таки попадает в
трубочку, рекомендуется
повторить тест через 40-60 минут.
94. Выявление хеликобактер пилори при помощи анализа дыхательный уреазный тест 13С
Дыхательный уреазный тест 13С считается"золотым стандартом" в современной
гастроэнтерологии. Тест основан на
использовании мочевины, меченной
стабильным (нерадиоактивным) изотопом
13С. Данный тест имеет следующие
преимущества: высокая точность
диагностики; относительная безопасность
(не используются радиоактивные
вещества); удобство для пациента.
95.
Дыхательный уреазный тест 13С состоитвсего лишь из двух проб выдыхаемого
воздуха, которые пациент сдает в
специальные герметизированные
одноразовые пакеты. При этом первую
пробу получают утром на голодный
желудок, а вторую – через полчаса после
употребления нагрузочного раствора.
Таким образом, общее время
проведения 13С дыхательного
уреазного теста не превышает 40 минут.
96. Выявление хеликобактер пилори при помощи дыхательного анализа хелик-тест
Хелик тест представляет собоймодификацию дыхательного
уреазного теста, где вместо
изотопов меченого углерода
используется карбамид. Суть
анализа заключается в сравнении
базального уровня содержания
газа с нагрузочными,
определяемым после приема
пациентом раствора карбамида.
97.
Основным преимуществом хелик тестаявляется его безопасность, так что он
рекомендован беременным женщинам и
маленьким детям, для которых прием
изотопов углерода внутрь нежелателен.
Следует отметить, что многие
специалисты отмечают недостаточную
точность метода, из-за которой данная
модификация дыхательного теста не
используется за пределами РФ.
98. Дыхательный уреазный тест на хеликобактер пилори: как расшифровываются результаты?
В качественном отношениидыхательный тест имеет два значения
результатов: положительный
(обнаружена уреазная активность
хеликобактер пилори) и
отрицательный (уреазная активность
не обнаружена).
99.
Количественные результатыисследования получают при помощи
специального аппарата, который
называется масс-спектрометр.
Оценивается результат в процентах. Эти
цифры показывают в выдыхаемом
пациентом воздухе процентное
содержание стабилизированного изотопа,
по которому можно оценить степень
зараженности слизистой желудка
бактериями хеликобактер пилори. Всего
существует четыре степени зараженности:
100.
легкая (1-3.4%);средняя (3.5-6.4%);
тяжелая (6.5-9.4%);
крайне тяжелая (свыше 9.5%).
101.
102. Эндоскопические критерии стадий ЯБ:
Фаза обострения:а) І стадия — острая язва. На фоне выраженных
воспалительных изменений СОЖ и ДПК — дефект
(дефекты) округлой формы, окруженные
воспалительным валом; выраженный отек. Дно язвы с
наслоением фибрина.
б) II стадия — начало эпителизации. Уменьшается
гиперемия, сглаживается воспалительный вал, края
дефекта становятся неровными, дно язвы начинает
очищаться от фибрина, намечается конвергенция
складок к язве.
Фаза неполной ремиссии
в) III стадия — заживление язвы. На месте репарации —
остатки грануляций, рубцы красного цвета
разнообразной формы, с деформацией или без нее.
Сохраняются признаки активности гастродуоденита.
103. Лечение ЯБ
Объем лечебных мероприятий зависит от:локализации язвы (желудок или ДПК),
фазы заболевания,
тяжести течения, наличия осложнений,
связи с HP,
ведущих патогенетических механизмов и
клинико-эндоскопического симптомокомплекса.
По сложившейся в отечественной педиатрии традиции
лечение больного с впервые выявленной ЯБ и при её
обострении осуществляется в стационаре. В то же время
многие зарубежные педиатры более сдержаны в
отношении рекомендации стационарного лечения.
При обострении, средняя продолжительность
стационарного лечения составляет около 1 месяца.
104.
1. Режим. В первые недели пребывания встационаре постельный или
полупостельный режим.
2. Питание. Назначаются последовательно
диетические столы № 1а, 1б, а потом N5.
В основе диетотерапии ЯБ лежит
принцип предотвращения термического,
химического и механического
раздражающего воздействия на язву. То
есть исключается очень горячая или
холодная пища, экстрактивные, пряные,
блюда, грубая пища богатая пищевыми
волокнами.
105. Основные препараты, которые применяются для эрадикации HP:
1. Препараты висмута. Де-нол в разовой дозе 4 мг на 1 кг массыдважды в день, или по 120 мг 2 раза в день (до 7 лет), 240 мг 2 раза в
день (после 7 лет).
2. Антибиотики:
Амоксициллин (флемоксин - солютаб) в разовой дозе 25 мг на 1 кг
весы (максимальная доза не должна превышать 1,0 г); Для детей до 7
лет 500 мг 2 раза в день, после 7 лет 1000 мг 2 раза в день
Кларитромицин (эритромицин) в дозе 7,5 мг на 1 кг массы тела в
сутки в 2 приёма (максимальная суточная доза не должна превышать
500 мг)
Рокситромицин 5-8 мг на 1 кг веса в сутки в 2 приёма (максимальная
доза — до 300 мг)
3. Нитроимидазол: метронидазол 250 (до 7 лет) 500 мг (после 7 лет) 2
раза в день или 20-40 мг на 1 кг весы
4. Нитрофураны: фуразолидон 0,05-0,1 г 4 раза в день, до 20 мг на 1 кг
весы в сутки
5. Блокаторы Н2-рецепторов гистамина: фамотидин 20-40 мг в сутки
или ранитидин.
6. Ингибиторы протонного насоса: омепразол в разовой дозе 0,5 мг
на кг весы 1-2 раза в день.
106.
107.
108.
После окончания антихеликобактернойтерапии могут назначаться на 3-4 недели:
Цитопротекторы: смекта, сукральфат
(вентер), препараты корня солодки
(ликвиритон);
Репаранты: облепиховое масло,
солкосерил и др.
Прокинетики: домперидон (мотилиум)
показаны при нарушениях моторики
(рефлюксы, дуоденостаз) на 10-14 дней;
Седативные препараты: персен — на 3
недели; водная настойка валерианы
Антистрессовые средства: (сибазон) — на
3 недели.
109.
Физиотерапия.В фазе обострения заболевания для нормализации
секреторной и моторной функции желудка, а также
повышение трофики СОЖ может назначаться:
высокочастотная электротерапия (ВЧ) — индуктотермия;
Сверхвысокочастотная терапия (СВЧ) или микроволновая
терапия.
При снижении секреторной деятельности желудка
назначается: гальванизация области желудка; электрофорез с
кальцием по поперечной методике.
В фазе неполной ремиссии: магнитотерапия, электросон,
теплолечение (парафиновые, озокеритовые аппликации и
др.), водолечение.
Противопоказания для физиотерапевтического лечения тяжелое
течение заболевания, кровотечение, индивидуальная
непереносимость отдельных физиотерапевтических методов.
Из не медикаментозных методов лечения применяются:
рефлексотерапия, фитотерапия, гомеопатия, микроволновая
резонансная терапия.
110.
В стадии ремиссии наряду сприменением физиотерапевтических
методов проводится лечение
минеральными водами. В период
стойкой ремиссии показано
санаторно-курортное лечение сначала
в местном, а потом климатическом
санатории. В случае кровотечения
санаторно-курортное лечение в
климатических санаториях может
проводиться не ранее, чем через 6
месяцев.
111. Показания к хирургическому лечению ЯБ
- перфорация,- пенетрация
- массивное кровотечение,
которое не прекращается
- рубцовый
субкомпенсированный
дуоденальний стеноз
112. Диспансерное наблюдение:
Больные ЯБ находятся под диспансернымнаблюдением районного детского
гастроэнтеролога.
В период полной ремиссии показано дозированная
физическая активность, но следует избегать
поднятия большого веса, резких движений,
избегать большой нагрузки на брюшной пресс.
Следует проводить эрадикацию НР не только у
ребенка, но и у членов семьи, так как вероятность
реинфицирования достаточно велика.
Критерий выздоровления - полная клиникоэндоскопическая ремиссия на протяжении 5 лет,
после чего дети снимаются из диспансерного
учета.
113.
Спасибоза
внимание







































































































 Медицина
Медицина