Похожие презентации:
Тактика врача при диагностике и удалении инородных тел полости носа
1. Тактика врача при диагностике и удалении инородных тел полости носа
2.
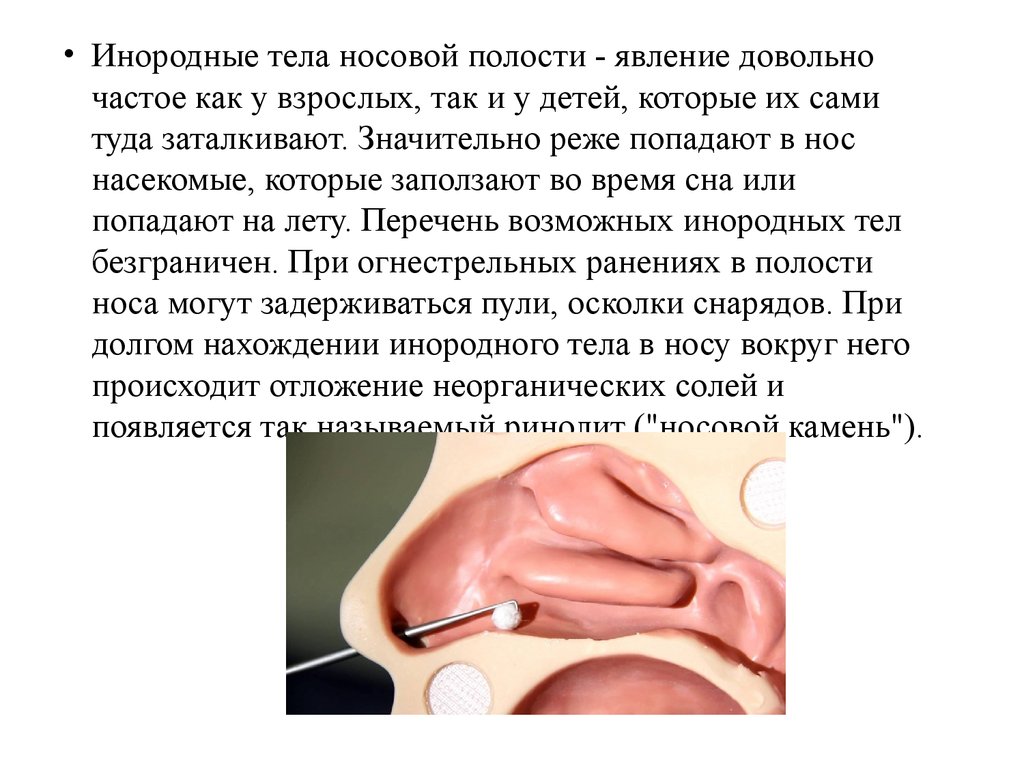
• Инородные тела носовой полости - явление довольночастое как у взрослых, так и у детей, которые их сами
туда заталкивают. Значительно реже попадают в нос
насекомые, которые заползают во время сна или
попадают на лету. Перечень возможных инородных тел
безграничен. При огнестрельных ранениях в полости
носа могут задерживаться пули, осколки снарядов. При
долгом нахождении инородного тела в носу вокруг него
происходит отложение неорганических солей и
появляется так называемый ринолит ("носовой камень").
3.
• В виде инородных тел в полости носа могутдлительно находиться и ретернированные зубы.
Нередко инородное тело, находящееся в носу
продолжительное время, не вызывает никаких
симптомов и бывает случайной находкой при
обследовании или рентгенографии придаточных
пазух носа.
• Характерными признаками наличия инородного
тела в носу являются одностороннее затруднение
носового дыхания и слизисто-гнойные выделения,
иногда зловонные, а также неприятные ощущения,
вызывающие рефлекторное чиханье.
4.
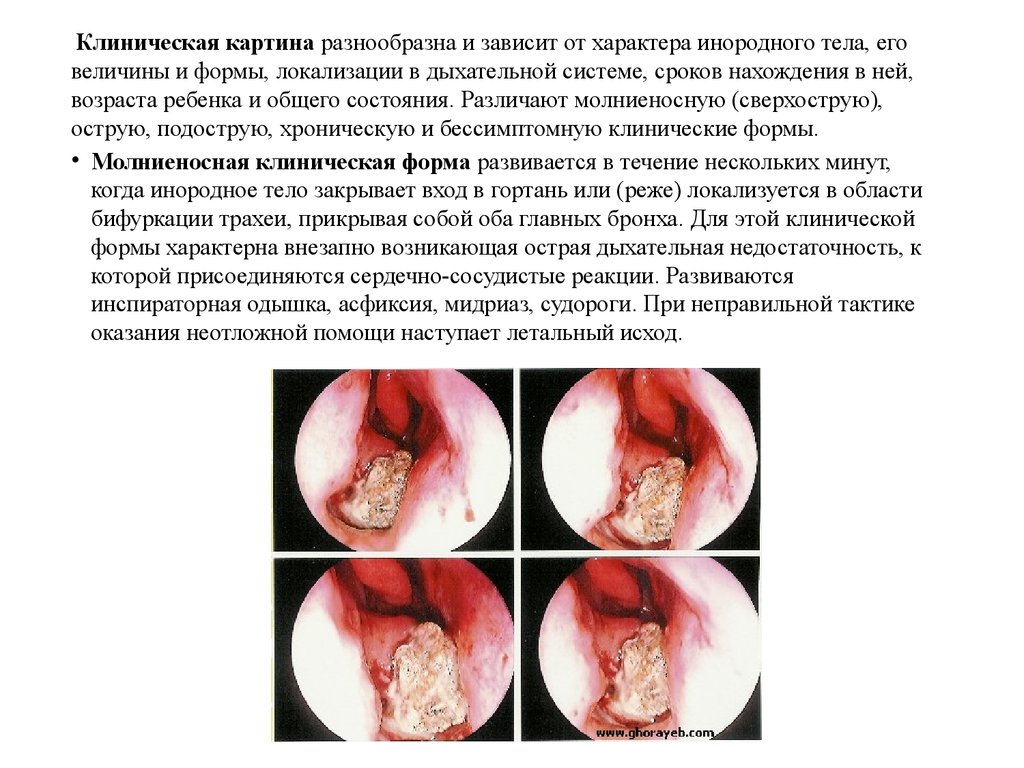
Клиническая картина разнообразна и зависит от характера инородного тела, еговеличины и формы, локализации в дыхательной системе, сроков нахождения в ней,
возраста ребенка и общего состояния. Различают молниеносную (сверхострую),
острую, подострую, хроническую и бессимптомную клинические формы.
• Молниеносная клиническая форма развивается в течение нескольких минут,
когда инородное тело закрывает вход в гортань или (реже) локализуется в области
бифуркации трахеи, прикрывая собой оба главных бронха. Для этой клинической
формы характерна внезапно возникающая острая дыхательная недостаточность, к
которой присоединяются сердечно-сосудистые реакции. Развиваются
инспираторная одышка, асфиксия, мидриаз, судороги. При неправильной тактике
оказания неотложной помощи наступает летальный исход.
5.
• При молниеносной форме следует немедленнопринять меры по смещению или удалению
инородного тела из гортани. Для этого ребенка
переворачивают вниз головой и, удерживая за ноги
несколько раз встряхивают или же делают
поколачивания в межлопаточной области. При
усилении дыхательной недостаточности производят
коникотомию (одномоментный чрескожный разрез
конической связки). Врач скорой помощи должен
владеть прямой ларингоскопией и уметь удалять
инородное тело щипцами. По показаниям проводят
интубацию гортани и реанимационные
мероприятия.
6.
• При остром и подостром течении различают три периода: начальный,латентный и явный.
• В начальный период развивается приступ удушья различной
продолжительности (от нескольких секунд до 15 - 20 мин). Это
происходит в момент прохождения инородного тела по дыхательным
путям, что вызывает их механическое закрытие и ларингоспазм
вследствие раздражения рефлексогенных зон.
• Далее наступает латентный период, который длится от нескольких дней
до 14 - 16 дней. В этот период клинические признаки заболевания
отсутствуют.
• Затем наступает явный период, который характеризуется различными
проявлениями: острым ларингитом, трахеитом, бронхитом, пневмонией,
кровотечением, ателектазом легкого и др. При постановке диагноза
учитывают данные анамнеза и клинико-инструментальных исследований.
• Данный контингент больных следует направить в крупный городской или
областной детский стационар. При удалении инородного тела из
дыхательных путей методом выбора является бронхоскопия под наркозом.
7.
• Баллотирующее инородное тело дыхательныхпутей, которое при дыхании движется по трахее,
определяют по характерному звуку и возникновению
приступа асфиксии, когда инородное тело
ущемляется между голосовыми складками. В этом
случае удаление инородного тела производят по
месту госпитализации в районной больнице.
Транспортировку в областную больницу следует
осуществлять в сопровождении отоларинголога после
проведения трахеостомии. Если транспортировка
ребенка невозможна, то целесообразно вызвать
бригаду врачей для оказания неотложной помощи на
месте.
8. Диагностика
• Самым достоверным методом диагностики остается передняя и задняяриноскопия, а также фиброриноскопия при расположении инородного тела в
задних отделах полости носа. Слизистую оболочку полости носа в таких
случаях предварительно тщательно анемизируют раствором адреналина для
уменьшения отека. Если и после этого инородное тело не удается обнаружить,
осторожно зондируют подозрительное место пуговчатым зондом после
местной анестезии, что дает положительный результат только при твердых
инородных телах.
9.
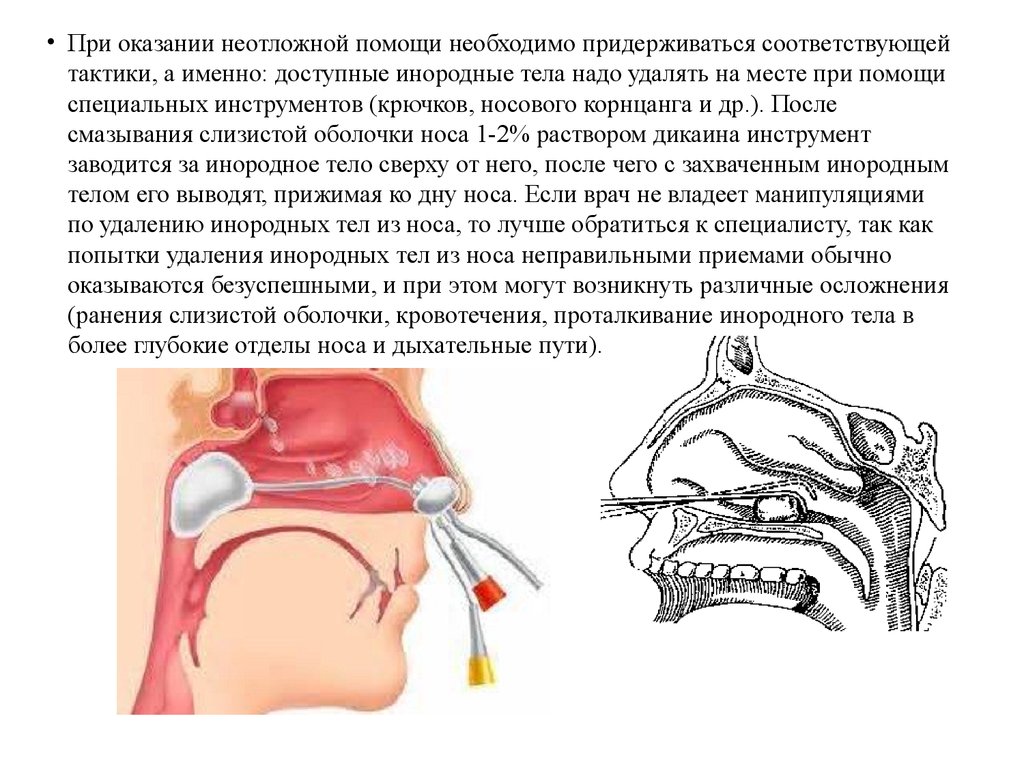
• При оказании неотложной помощи необходимо придерживаться соответствующейтактики, а именно: доступные инородные тела надо удалять на месте при помощи
специальных инструментов (крючков, носового корнцанга и др.). После
смазывания слизистой оболочки носа 1-2% раствором дикаина инструмент
заводится за инородное тело сверху от него, после чего с захваченным инородным
телом его выводят, прижимая ко дну носа. Если врач не владеет манипуляциями
по удалению инородных тел из носа, то лучше обратиться к специалисту, так как
попытки удаления инородных тел из носа неправильными приемами обычно
оказываются безуспешными, и при этом могут возникнуть различные осложнения
(ранения слизистой оболочки, кровотечения, проталкивание инородного тела в
более глубокие отделы носа и дыхательные пути).
10.
• Применяемый некоторыми способ удаленияинородных тел из носа путем промывания
струей воды через свободную половину носа
не только зачастую бесполезен, но и опасен,
так как струя воды, попадая в носоглотку и
через слуховые трубы в полость среднего уха,
может вызвать серьезнейшие его заболевания.
Поэтому при невозможности удаления
инородного тела из носа больного следует
отправить к врачу-оториноларингологу, а
крупные инородные тела подлежат удалению
в условиях ЛОР-стационара.







 Медицина
Медицина