Похожие презентации:
Возбудитель лепры (Mycobacterium leprae)
1. ВОЗБУДИТЕЛЬ ЛЕПРЫ (Mycobacterium leprae)
2. Лепра (син.: болезнь Хансена, хансеноз, хансениаз, проказа, elephantiasis grae-corum, lepra arabum, болезнь Святого Лазаря и др.) — генерализованное первично х
Лепра (син.: болезнь Хансена,хансеноз, хансениаз, проказа,
elephantiasis grae-corum, lepra arabum,
болезнь Святого Лазаря и др.) —
генерализованное первично
хроническое заболевание человека,
сопровождающееся гранулематозными
поражениями кожи и слизистой
3.
Название заболевания происходит от греч. lepros —чешуйчатый, шероховатый, шелушащийся. Основу
лепрозных поражений, как и при туберкулезе,
составляет специфическая гранулема.
Возбудитель заболевания — Mycobacterium leprae, был
открыт норвежским врачом Г. А. Гансеном в 1874 г. при
микроскопическом исследовании неокрашенных
соскобов, полученных с поверхности разреза узла
больного лепрой.
По данным ВОЗ (1995), ежегодно регистрируется от 500
000 до 600 000 новых случаев заболевания лепрой (или
10 на 100 000 жителей). Более 85% случаев
заболевания лепрой относятся к регионам ЮгоВосточной Азии, Африки и Латинской Америки.
Спорадические случаи болезни регистрируются в
большинстве стран мира.
4.
Для лепры характерно:1. длительный (в среднем от 3 до 7 лет и более)
инкубационный период,
2. неспецифичность продромальных симптомов
3. разнообразие ранних клинических проявлений
4. отсутствие у больного в течение длительного
времени болезненных ощущений, что затрудняет
раннюю диагностику. Затягивающееся на многие
годы, но неизбежно прогрессирующее заболевание
при отсутствии или позднем начале лечения
приводит к инвалидизации больного в результате
развития невритов, параличей, контрактур,
мутиляций, поражений слизистых оболочек
носоглотки, глаз и внутренних органов.
5.
В распространении лепры решающую рольиграют социальные факторы (уровень жизни,
санитарно-гигиенические условия). Поэтому
высокая заболеваемость лепрой сохраняется
и растет в развивающихся странах, тогда как в
экономически развитых регионах она сведена
до спорадических случаев. Например,
Норвегии, в середине XIX в. проказа была
распространенным заболеванием (2 случая на
1000 населения), но благодаря
целенаправленному проведению социальных
мероприятий к середине XX в. лепра в
Норвегии была полностью ликвидирована.
6.
Лепра известна с глубокой древности. Описание еевстречается в наиболее ранних письменных
памятниках человечества: в древнеиндийских
ведах (XV—X вв. до н.э.) — под названием
«kushta», в папирусах Эберса и Бругша (XIII—X вв.
до н.э.) — под названием «uchedu», в Ветхом
Завете (XIII в. до н.э.) — под собирательным
названием «zaraath», в древнекитайских книгах (IX
—V вв. до н.э.) — под названием «lifeng».
К VIII—V вв. до н.э. относятся и первые
профилактические мероприятия против лепры,
предусматривающие удаление больных из общин,
их изоляцию, расторжение браков, лишение других
гражданских прав.
7.
Прародиной лепры считаются Юго-Восточная Азия иЦентральная Африка, откуда болезнь распространилась по
всему миру. В Европу лепра завезена в V—III вв. до н.э. из
Египта и Финикии (финикийская болезнь), ее
распространению способствовали подходы римских войск
под предводительством Александра Македонского ( IV в. до
н.э.) и Помпея (I в. до н.э.) в страны Средней и ЮгоВосточной Азии, а много позже (X—XIII вв. н.э.) —
крестовые походы. На Американский континент лепра была
завезена европейцами, а также в результате работорговли
из Африки в XVI—XVIII вв.
На территорию стран бывшего СССР лепра проникла из
сопредельных государств в результате развития торговых
отношений и военных походов. Сформировалось несколько
сравнительно ограниченных эндемических очагов в
Средней Азии, Казахстане, Сибири, Нижнем Поволжье,
Закавказье, на Северном Кавказе, на юге Украины и в
Прибалтике.
8.
Поздние проявления лепры довольно полно были описаны ещеГаленом (II в. н.э.), который выделял шесть основных признаков
болезни: воспаление кожи, язвы, утолщение нижних конечностей
(элефантиаз), «львиное лицо», выпадение волос и мутиляции.
Становление лепрологии как раздела медицинской науки
относится к первой половине XIX в., когда во многих странах, в том
числе и в России, издаются научные труды, посвященные
описанию патолого-клинических проявлений и распространению
лепры [Плахов Г., 1841; Danielssen D.C., Boeck C.W., 1847].
Наиболее важными событиями в истории лепрологии являются
открытие возбудителя лепры [Hansen G.A., 1874], описание
лепроминовой пробы [Mitsuda К., 1919], установление
противолепрозной активности препаратов сульфонового ряда
[Faget G., 1943], экспериментальное заражение лепрой мышей
[Shepard С, 1960] и броненосцев [Kirchheimer W., Storrs E., 1971].
Значительный вклад в развитие лепрологии внесли отечественные
ученые: Г.Н. Минх, В.И. Кедровский, А.А. Штейн, Н.А. Торсуев, И.Н.
Переводчиков и др.
9.
С 1897 г. проводятся международные конгрессы,посвященные лепре:
I — Германия (Берлин, 1897);
II — Норвегия (Берген, 1909);
II — Франция (Страсбург, 1923);
IV - Египет (Каир, 1938);
V — Куба (Гавана, 1948);
VI — Испания (Мадрид, 1953);
VII — Япония (Токио, 1958);
VIII — Бразилия (Рио-де-Жанейро, 1963);
IX — Великобритания (Лондон, 1968);
X — Норвегия (Берген, 1973);
XII — Мексика (Мехико, 1978);
XII — Индия (Нью-Дели, 1984);
XIII — Нидерланды (Гаага, 1988);
XIV - США (Орландо, 1993).
В 1931 г. была создана Международная ассоциация
лепрологов,
а в 1953 г. — Комитет экспертов ВОЗ по лепре.
10. Отдел Firmicutes Семейство Mycobacteriaceae, род Mycobacterium, вид М. leprae.
11.
М. leprae имеет вид прямой или изогнутой палочкиразмером 1-7x0,2-0,5 мкм с закругленными
концами. По морфологии близки к возбудителям
туберкулеза, грамположительные, спор и капсул не
образуют, имеют микрокапсулу, жгутиков не имеют.
Характерная особенность М. leprae кислото- и
спиртоустойчивость, (окраска по Цилю—Нельсену).
Воздействие антилепрозных препаратов приводит к
изменению их морфологии, снижению и
исчезновению кислото- и спиртоустойчивости.
М. leprae - облигатный внутриклеточный паразит
макрофагов, тропна к клеткам кожи и
периферических нервов. М. leprae не
культивируется на искусственных питательных
средах.
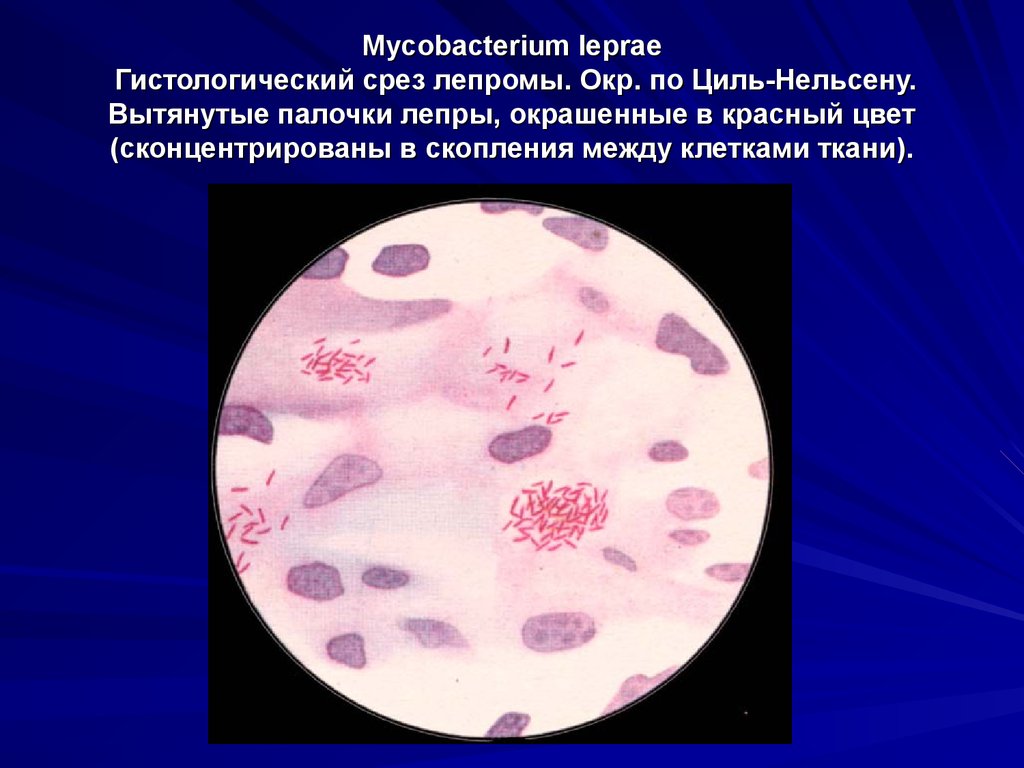
12. Mycobacterium leprae Гистологический срез лепромы. Окр. по Циль-Нельсену. Вытянутые палочки лепры, окрашенные в красный цвет (сконцентрированы в ско
Mycobacterium lepraeГистологический срез лепромы. Окр. по Циль-Нельсену.
Вытянутые палочки лепры, окрашенные в красный цвет
(сконцентрированы в скопления между клетками ткани).
13.
Разработаны культуры клеток для культивирования М. leprae.M. leprae размножается только в цитоплазме клетки путем
поперечного деления на 2—3 дочерние клетки, которые
остаются на месте и образуют типичные для возбудителя
лепры шаровидные скопления («globi»), в которых
отдельные микобактерии располагаются параллельно друг
другу» напоминая «сигары в пачке». В лепрозных
поражениях М. leprae содержится от 1-2 клеток, до 200—300
клеток в виде шаровидных скоплений ( чистую культура
бактерий). Характерной особенностью лепрозных клеток,
Для пораженных М. leprae макрофагов характерно наличие
бледного ядра и «пенистой» цитоплазмы за счет содержания
липидов — продуктов метаболизма микобактерии и
незавершенный фагоцитоз. М. leprae устойчива к действию
фаголизосомных ферментов. М. leprae содержится 25 - 40
% липидов. Они содержат миколовую кислоту, воск —
лепрозин и лепрозиновую кислоту, которая есть только у М.
leprae.
14. Микобактерия лепры, продольный срез. Электронограмма. 1 — клеточная стенка; 2 — цитоплазматическая мембрана; 3 — мезосома; 4 — нуклеоид.
15. Микобактерии лепры, поперечный срез. Электронограмма. 1 — гомогенные; 2 — зернистые (лизированные); 3 — «спороподобные тельца».
16. Микобактерии лепры в цитоплазме макрофага (начальная стадия паразитирования). Электронограмма. 1 — ядро макрофага; 2 — цитоплазма макрофаг
Микобактерии лепры в цитоплазме макрофага (начальнаястадия паразитирования). Электронограмма.
1 — ядро макрофага;
2 — цитоплазма макрофага;
3 — микобактерия.
17.
Возбудитель лепры, как и возбудители туберкулеза,размножается медленно. Время генерации — 12—30 дней.
М. leprae обладают тропизмом к тканям с низкой
температурой. Оптимальная для роста и размножения
температура 34—35 °С. Токсинов не образует, интоксикации у
больных не вызывает.
М. leprae полиморфна, образует гомогенно окрашенные
формы, фрагментированные и зернистые формы. Причем в
прогрессирующих высыпаниях при клинически выраженной
лепре преобладают гомогенные с наличием делящихся форм
микобактерий, а в регрессирующих высыпаниях — зернистые
и фрагментированные формы. Переход М. leprae в зернистые
формы и последующее разрушение до фуксинофильной пыли
указывает на эффективность лечения. Некоторые негомогенно
окрашивающиеся формы остаются жизнеспособными и
способствуют распространению лепры, возникновению
рецидивов. Предпожительно, они способны к образованию Lформ.
18.
Биохимические свойства.М. leprae утилизируют глицерин и глюкозу в
качестве источников углеводов и имеют
специфический фермент О-дифенолоксидазу
(ДОФА-оксидаза), отсутствующий у других
микобактерий. Обладают способностью
продуцировать внеклеточные липиды, а
значительная часть обычного для других
видов микобактерий аланина у них заменена
глицином. Имеют окислительновосстановительные ферменты: пероксидазы,
цитохромоксидазы, супероксиддисмутазы,
сукцинатдегидрогеназы. НАД-Н-диафоразы.
Является аэробом.
19.
Антигенная структура.М. leprae содержит общими для всех микобактерий антигены,
в том числе с вакцинным штаммом BCG (используют для
профилактики лепры), гетерофильные антигены у М. leprae и
лиц с группой крови 0(I). Rh-. Эти люди более восприимчивы
к проказе, так как антигенная мимикрия способствует
персистенции М. leprae в макроорганизме.
М. leprae содержит видоспеиифический фенольный
гликолипид с наличием уникального трисахарида. состоящего
из 3,6-ди-О-метилглюкозы, 3-О-метилрамнозы и 2,3-ди-Ометилрамнозы, который является ключевой антигенной
детерминантой (концевая ди-О-метилглюкоза отсутствует во
всех известных природных углеводах). Антитела к
фенольному гликолипиду обнаруживаются только у больных
лепрой, что используется для выявления больных лепрой при
обследовании больших групп лиц с помощью ИФА.
Фенольный гликолипид предложено также применять для
постановки кожных аллергических проб .
20.
Восприимчивость лабораторных животных.В экспериментальных условиях к М. leprae восприимчивы мыши
и девятипоясные броненосцы.
У мышей происходит медленное локальное размножение М.
leprae при заражении в подушечку лапки (метод Шепарда).
Генерализации процесса достигается подавлением клеточного
иммунитета путем тимэктомии, облучением и применением
антилимфоцитарной сыворотки. Медленное размножение в
подушечке лапки мыши М. Leprae и определение ДОФАоксидазы применяется для их идентификации. Заражение
мышей используют для определения жизнеспособности М.
leprae при лечении лепры, при испытании новых
противолепрозных средств, для установления устойчивости М.
leprae к действию различных факторов. Таким образом было
установлено, что М. leprae остаются жизнеспособными после
10-12 лет хранения лепром при комнатной температуре в 40%
формалине.
По методу Шепарда заражают крыс и хомяков.
21.
Имеются сообщения о восприимчивости к М. lepraeнекоторых видов низших приматов (обезьянмангобеев — Cerocebus), но наилучшей
экспериментальной моделью лепры человека
является заражение девятипоясных броненосцев
(близки к приматам). При заражении их большими
дозами М. leprae внутривенно у 80 % броненосцев
через 18—35 месяцев развивается
генерализованный процесс с наличием в
пораженных тканях большого количества М. leprae.
Клиническое течение заболевания и
морфологическая картина у броненосцев
соответствуют лепроматозному типу лепры у
человека. Но, в отличие от человека, у броненосцев
интенсивно поражается легкие.
22. Девятипоясный броненосец.
23. Эпидемиология
Лепра малоконтагиозное антропонозное заболевание.Пораженность населения зависит от социальноэкономических факторов, резистентности
макроорганизма.
Резервуар и источник возбудителя в природе - больной
человек, который при кашле и чихании, а также при
разговоре выделяет в окружающую среду со слизью
или мокротой большое количество бактерий. Особенно
опасны больные антибиотикоустойчивой
лепроматозной формой лепры.
Резервуаром М. leprae в природе могут быть
броненосцы и низшие приматы, но они не играют
важной роли в эпидемиологии заболеваний у человека.
24.
Основной механизм заражения — аэрогенный, путьпередачи — воздушно-капельный. Возможен контактный
механизм заражения (М. leprae обнаруживается в
отделяемом из открытых язв, в семенной жидкости,
менструальной крови и т. д.), Оба механизма заражения
реализуются лишь при тесном и длительном контакте с
больными лепрой.
Входные ворота - слизистая оболочка верхних дыхательных
путей и поврежденные кожные покровы. Не вызывая
видимых изменений в месте входных ворот инфекции,
возбудитель распространяется по макроорганизму
лимфогематогенным путем, поражая клетки кожи и
периферической нервной системы (леммоциты). М. leprae
продуцируют фибронектинсвязывающий белок, который
способствует их проникновению в эпителиальные клетки и
леммоциты. Все тканевые поражения при лепре - результат
иммунных реакций организма.
25.
Инкубационный период от 6 месяцев до 30 лет. У 10-20 %инфицированных развиваются малозаметные признаки
инфекции, у 5—10 % инфицированных, в дальнейшем
формируется манифестная форма. При высокой
резистентности развивается полярная туберкулоидная
форма заболевания (ТТ-тип лепры), а при низкой
резистентности развивается полярная лепроматозная
форма заболевания (LL-тип лепры).
Применяется классификация Ридли—Джоплинга, в
основе которой лежит деление больных лепрой в
зависимости от их иммунологической реактивности,
клинических проявлений, данных гистологических,
бактериоскопических и иммунобиологических
исследований. Лепрозный процесс рассматривается как
непрерывный иммунологический спектр между ТТ- и LLтипами лепры, называемыми полярными, с выделением
3 основных промежуточных (пограничных) форм.
26. Формы лепры по классификации Ридли—Джоплинга:
Формы лепры по классификации Ридли—Джоплинга:
ЛЛп — полярный лепроматозный тип лепры
(полярный лепроматоз);
ЛЛс — субполярный лепроматозный тип
(субполярный лепроматоз);
ПЛ — погранично-лепроматозная лепра
(пограничный лепроматоз);
ПП — пограничная лепра (пограничная форма);
ПТ — погранично-туберкулоидная лепра
(пограничный туберкулоид);
ТТс — субполярный туберкулоидный тип
(субполярный туберкулоид);
ТТп — полярный туберкулоидный тип лепры
(полярный туберкулоид);
Н — недифференцированная лепра.
27.
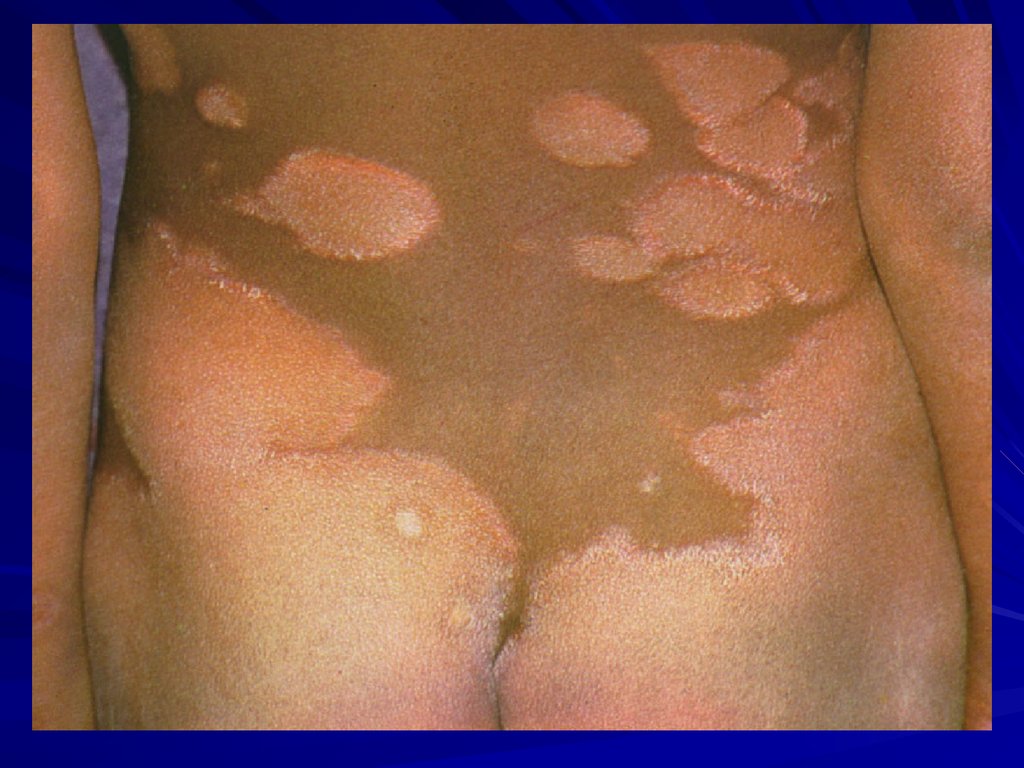
ТТ-тип лепры имеет доброкачественное течение ихарактеризуется появлением на коже
гипопигментированных пятен или эритематозных
бляшек с измененной тактильной, температурной и
болевой чувствительностью. Гранулема
характеризуется четкими фокусами эпителиоидных
клеток, окруженных лимфоидным бордюром, и
достигает непосредственно эпидермиса. М. leprae
выявляются с трудом только при гистологическом
исследовании биоптатов, а в соскобах кожи и
слизистой носа, как правило, отсутствуют.
Резистентность макроорганизма высокая,
лепроминовая проба положительная. С
эпидемиологической точки зрения данная форма
заболевания не опасна.
28.
29.
30.
31.
LL-тип лепры характеризуется злокачественнымтечением, выраженной и длительной бактериемией,
большим разнообразием кожных поражений — от
эритематозных пятен до появления инфильтратов в
виде «апельсиновой корки» на лице (львиная морда —
fades leonika), в области которых появляются бугорки и
узлы (лепромы) размером от 1мм до 3 см. В процесс
рано вовлекаются слизистые оболочки верхних
дыхательных путей (симптомы ринита) и внутренние
органы (печень, селезенка и костный мозг). У 30 %
больных развиваются трофические язвы стоп. Во всех
высыпаниях обнаруживается большое количество М.
leprae. Гранулема состоит из макрофагов содержащих
М. leprae в виде «шаров» (globi). Эпителиоидные и
гигантские клетки не обнаруживаются. Лепроминовая
проба отрицательная. Эта форма заболевания
эпидемиологически опасна.
32.
33. Facies leonina.
34.
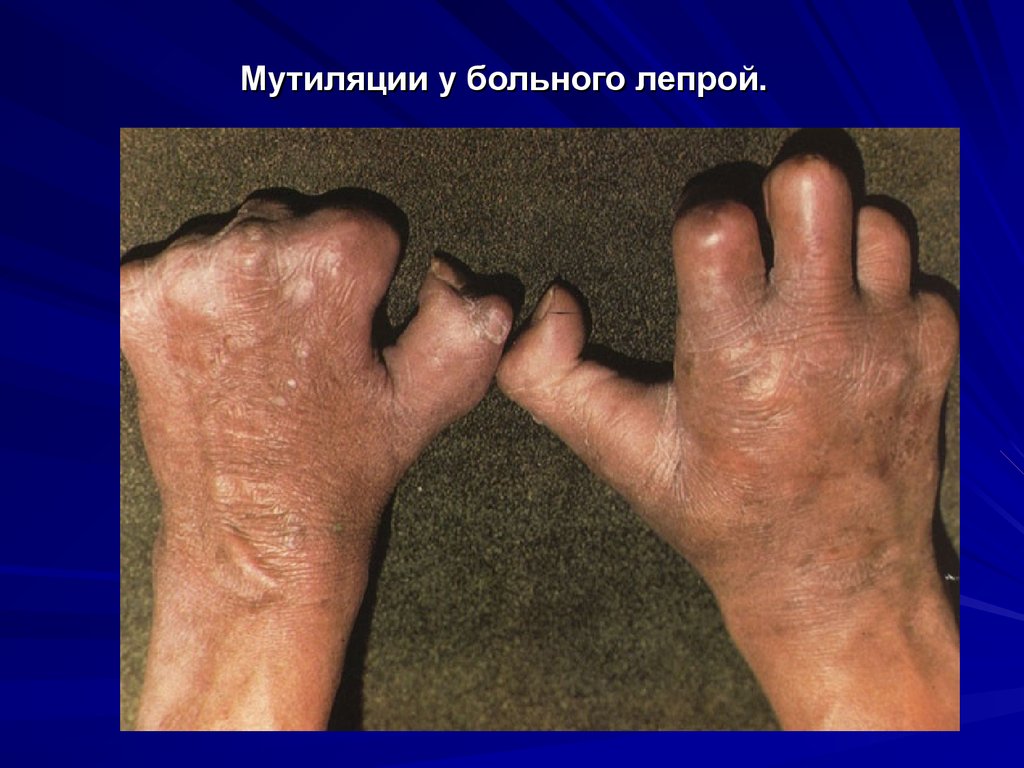
35. Мутиляции у больного лепрой.
36.
В клинике пограничных форм лепры (ПТ,ПП, ПЛ) выражены признаки обоих
полярных типов. Эти формы
заболевания характеризуются
нестабильным состоянием и могут
переходить в LL-форму у нелеченых
больных или в ТТ-форму заболевания в
процессе лечения. Переходы от одного
полярного типа заболевания к другому
(от ТТ к LL или наоборот) редки.
37.
Иммунитет.Иммунитет при лепре - относительный. В эндемичных зонах при часто
повторяющемся массивном суперинфицировании заболевание лепрой
может быть вызвано на фоне существующего естественного и
приобретенного иммунитета. Ведущую роль играют клеточные
факторы иммунитета. У больных LL-формой заболевания выявляется
анергия к М. leprae. которая обусловлена развитием расщепленной
толерантности в результате предшествующего контакта с М. leprae или
другими микобактериями, что ведет к усилению супрессорной
активности клеток и уменьшению Т-хелперов. В результате наличия
генетических дефектов макрофаги не ограничивают размножение М.
leprae и их распространение по организму. Угнетение клеточных
реакций иммунитета при LL-форме заболевания сочетается с
высокими титрами гуморальных антител к фенольному гликолипиду и
другим антигенам М. leprae. При ТТ-форме заболевания, наоборот,
антитела обнаруживаются в низких титрах, а клеточные реакции
иммунитета выражены.
Развитие анергии к М. leprae при LL-форме заболевания не
сопровождается снижением обшей реактивности макроорганизма по
отношению к другим микробам.
38. Микробиологическая диагностика лепры
Во всех неясных случаях при наличии у больныхкожных высыпаний, не поддающихся
общепринятой терапии проводятся
дополнительные обследования на лепру
Обследованию на лепру также подлежат лица с
жалобами на снижение и исчезновение
чувствительности в отдельных участках тела,
парестезии, частые ожоги, ревматоидные боли в
конечностях, контрактуры пятого, четвертого и
третьего пальцев верхних конечностей,
начинающуюся атрофию мышц, пастозность
кистей и стоп, стойкие поражения носа,
трофические язвы и т. д.
39.
Применяют бактериоскопическое и серологическоеисследование. Материалом для бактериоскопического
исследования - соскобы — иссечения с кожи и слизистых
оболочек носа, мокрота, пунктаты лимфатических узлов
соскобы надбровных дуг, мочек ушей, подбородка. и т. д.
Мазки окрашивают по Цилю—Нельсену. Раньше всего М.
leprae обнаруживаются в соскобах кожи (ранняя диагностика
лепры). В соскобах из слизистой носа обнаруживаются лишь
в далеко зашедших случаях заболевания. Наибольшее
значение бактериоскопия соскобов имеет при LL-форме и
пограничных с ней формах заболевания. При ТТ-форме
заболевания М. Leprae в соскобах выявляются редко,
поэтому окончательную роль в диагностике заболевания
имеет гистологическое исследование биоптатов кожи и
слизистых оболочек .Для гистологического исследования
биопсийный материал из подозрительного на лепру
высыпания направляется в НИИ по изучению лепры МЗ РФ (г.
Астрахань).
40.
М. leprae не культивируются на искусственныхпитательных средах и непатогенны для морских
свинок и кроликов.
Серологическая диагностика основана на
обнаружении антител к фенольному
гликолипиду в ИФА. При LL-форме заболевания
антитела определяются в 95 % случаев, а при
ТГ-форме — в 50 % случаев. В настоящее
время получены моноклональные антитела,
которые позволяют определять лепрозные
антигены в тканях, разрабатывается ПЦР.
41.
Вспомогательное значение имеет изучение иммунного статусабольного, в том числе постановка РБТЛ с фенольным
гликолипидом и лепроминовой пробы. Для постановки
лепроминовой пробы используют лепромин А, полученный из
тканей зараженных лепрой броненосцев. У больных LLформой заболевания лепроминовая проба отрицательная, а у
больных ТТ-формой заболевания и у большинства здоровых
лиц она положительная. Диагностического значения проба не
имеет. Данная проба свидетельствует не об инфицировании, а
о состоянии иммунологической реактивности макроорганизма,
его способности отвечать на лепромин А. Внутрикожное
введение 0,1 мл лепромина А вызывает развитие как ранних
(через 48 ч, реакция Фернандеса на водорасворимые фракции
лепромина), так и поздних (через 3-4 недели, реакция Мицуды)
реакций. Последняя реакция представляет собой
гранулематозный ответ на лепрозный корпускулярный антиген
и имеет большое значение в дифференциации типов лепры, а
также прогнозе течения заболевания.
42.
Лечение.Эффективность лечения в значительной степени зависит от
стадии и особенностей течения лепрозного процесса, возраста
больного, наличия сопутствующих заболеваний, правильности
индивидуального подбора химиотерапевтических средств и их
дозировки.
Основными противолепрозными средствами являются препараты
сульфонового ряда: дапсон, солюсульфон, диуцифон и другие,
наряду с которыми применяются рифампицин, клофазимин
(лампрен) и фторхинолоны (офлоксацин). Все вновь выявленные
больные на территории России подлежат госпитализации в
клинику НИИ по изучению лепры МЗ РФ сроком на 3—6 месяцев
для углубленного обследования, в том числе определения
иммунного статуса и подбора индивидуального лечения.
Эффективность лечения оценивают по скорости регресса
клинических проявлений заболевания, по результатам
бактериоскопического наблюдения за изменением количества
возбудителя в очагах поражения и его морфологии, по
результатам гистологического исследования.
43.
В настоящее время прогноз при данном заболеванииблагоприятный. В зависимости от формы и стадии
заболевания комбинированное Лечение больных лепрой
продолжается от 3 до 10 лет. При LL-форме заболевания
амбулаторное противорецидивное лечение проводится в
большинстве случаев в течение всей жизни больного, так
как эта форма заболевания хуже поддается терапии.
Даже после многолетней терапии сульфонами и полного
регресса кожных проявлений лепры жизнеспособные М.
leprae продолжают выявляться в периферических нервах
и поперечнополосатых мышцах, хотя дапсон легко
проникает в эти ткани (в 30 % случаев отмечается
дапсонрезистентность). Большие надежды возлагаются
на применение комбинированной терапии рифампициом
и фторхинолонами. Перспективно применение методов
генной терапии.
44.
Профилактика.1. Общеоздоровительные и санитарногигиенические мероприятия имеют важнейшее
значение для профилактики лепры имеют. Особая
роль в профилактике лепры отводится
индивидуальной профилактике - соблюдению мер
личной гигиены больными и членами их семей.
2. Наиболее древний способ общественной
профилактики лепры — изоляция больных
(лепрозории, отдельные деревни в Африке, махаукишлаки в Средней Азии, а выселение больных за
пределы населенных пунктов у якутов — в
отдельные юрты в тайге и т.д.).
45.
В настоящее время во многих странах, в том числе и встранах СНГ, в специализированные противолепрозные
учреждения (лепрозории, противолепрозные диспансеры
или санатории) госпитализируют только
бактериовыделителей. В большинстве стран (Англия,
Франция и др.) нет специализированных
противолепрозных учреждений; больные получают
лечение амбулаторно, при необходимости их
госпитализируют в специализированные отделения или
палаты для больных лепрой в госпиталях «тропической
дерматологии» или инфекционных больницах. В раз
вивающихся странах с высоким процентом
заболеваемости лепрой бактериовыделителей не
госпитализируют, следуя стратегии ВОЗ о лечении всех
больных лепрой в амбулаторных условиях, а также из-за
отсутствия экономических возможностей.
46.
3. В России ведущим является диспансерный метод,объединяющий социальные, профилактические и
лечебные мероприятия.
Лепрозории в России осуществляют:
А) стационарное лечение лепроматозных (открытых)
форм лепры
Б) выполняют функции центров реабилитации
В) осуществляют амбулаторное лечение больных и
наблюдение за лицами, включенными в группы риска.
4. Вакцинация БЦЖ в целях профилактики лепры
населения эндемичных по лепре районов. Не получено
достаточных доказательств специфического
профилактического действия вакцины БЦЖ при лепре,
определенную защиту от лепры она обеспечивает.
47.
5.Разрабатываются генно-инженерные вакцины изусловно-патогенных микобактерий, имеющих антигенное
сходство с М. leprae (М. lufu, M. duvalli, М. vaccae и др.), а
также вакцины с использованием специфических
антигенов из М. leprae.
6. Превентивное лечения лиц, имевших длительный
контакт с больными лепрой, одним из сульфоновых
препаратов. В России Действующая «Инструкция по
превентивному лечению при лепре» предусматривает
проведение химиопрофилактики лицам в возрасте 2—60
лет, проживающим в одной семье с больными ЛЛ, ПЛ
или ПП.
7.Важное значение в профилактике лепры имеют
выявление и лечение больных в ранней стадии болезни,
определение круга лиц, которым больной мог передать
инфекцию.
48.
Членов семей больных лепрой берут под наблюдение в диспансерах.Продолжительность наблюдения в различных странах составляет от
3 до 10 лет.
Детей, родившихся от больных лепрой, в последние годы признано
возможным оставлять с матерью. Если мать аккуратно лечится и
соблюдает необходимые санитарно-гигиенические нормы поведения,
возможность заболевания ребенка сводится к нулю. Более того,
показано, что с молоком матери выделяется определенное
количество сульфонов, и ребенок, следовательно, получает
превентивное лечение.
Санитарно-просветительную работу среди больных лепрой, членов
их семей и здорового населения необходимо проводить
дифференцированно. Во многих странах сохраняется
дискриминация больных лепрой и членов их семей. Это ведет к
укрывательству больных, самолечению. Правильные представления
о природе, распространении, профилактике лепры, а также о
важности лечения больных на ранних стадиях заболевания и
возможности излечения способствуют преодолению лепрофобии,
повышению эффективности национальных программ борьбы с
лепрой.













































 Медицина
Медицина Биология
Биология








