Похожие презентации:
Анестезия и интенсивная терапия тяжелой преэклампсии и эклампсии
1.
Анестезия и интенсивнаятерапия тяжелой
преэклампсии и эклампсии
А.В. Пырегов
2.
3.
Преэкламсия и эклампсияПреэклампсия и эклампсия на фоне
хронической артериальной гипертензии
Гестационная (индуцированная
беременностью) артериальная гипертензия
Хроническая артериальная гипертензия
(существовавшая до беременности)
Гипертоническая болезнь
Вторичная (симптоматическая)
артериальная гипертензия
4.
ПЭ на фоне ХАГ с неблагоприятнымпрогнозом развивается почти в 22 % ,
в 55% случаев гестационная артериальная
гипертензия прогрессирует в ПЭ.
ПЭ осложняет течение 2-5% всех
беременностей,
осложняется эклампсией в 0,03-0,1%
HELLP-синдромом в 0,17-0,8% случаев
Тяжелая ПЭ (с осложнениями) как причина
материнской смертности встречается в 21%
наблюдений.
5.
1.2.
3.
4.
10 млн в год – ПЭ во всем мире
Около 76000 умирает
Около 500000 детей
Около 600000 людей каждый год
Ebola – 4500
ПЭ – март-октябрь 20-40000
6.
Огромный прогрессПонимание 2 стадии ПЭ
7.
Если мы так много знаем,почему не можем никак вылечить это заболевание
8.
Сколько подтипов ПЭ?!9.
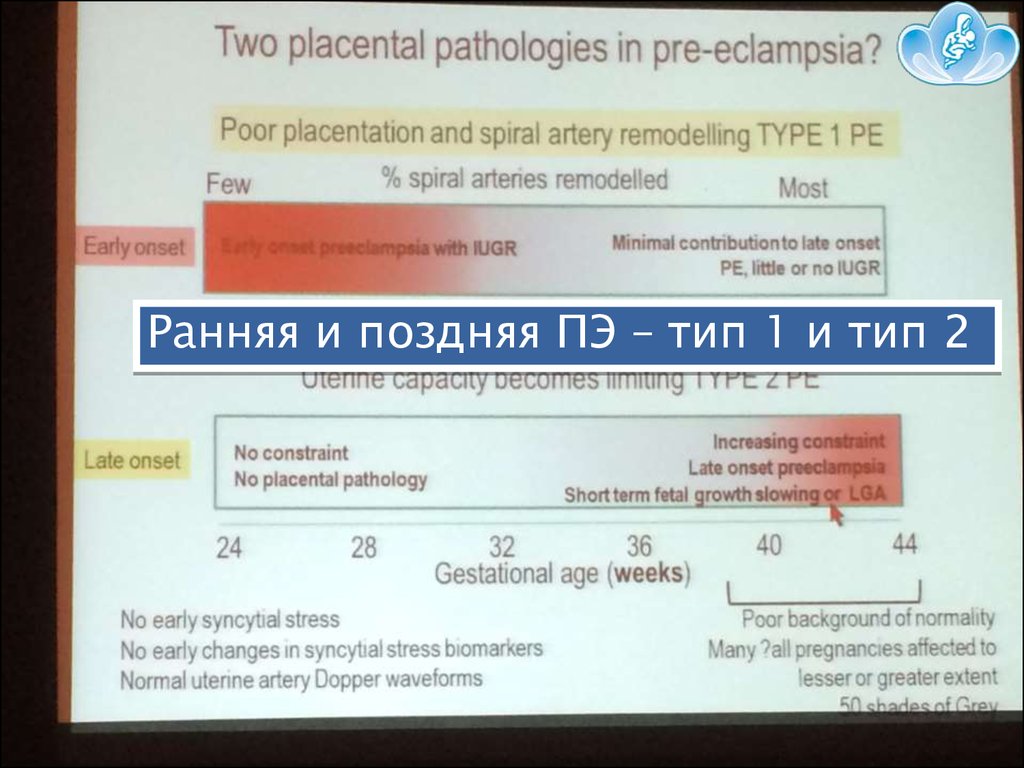
Ранняя и поздняя ПЭ – тип 1 и тип 210.
ACOG 2013-Включили артериальную гипертензию без
протеинурии
-Частота ПЭ увеличилась в 1,2 раза
-Исключили протеинурию из критериев тяжелой ПЭ
-АГ белого халата
11.
НО протеинурия – высокий риск ПЭ12.
Протеинурия увеличивает отрицательныеисходы
для матери и плода
13.
14.
На первой стадии ПЭотмечается
неспособность
фетальных
цитотрофобластов к
инвазии и
ремоделированию
спиральных артерий
плаценты, таким
образом нарушается
важный механизм
увеличения
плацентарного
кровотока [Karumanchi
SA, Maynard SE, Stillman
IE, Epstein FH, Sukhatme
VP: Preeclampsia: A renal
perspective. Kidney Int
2005; 67:2101-13]
15.
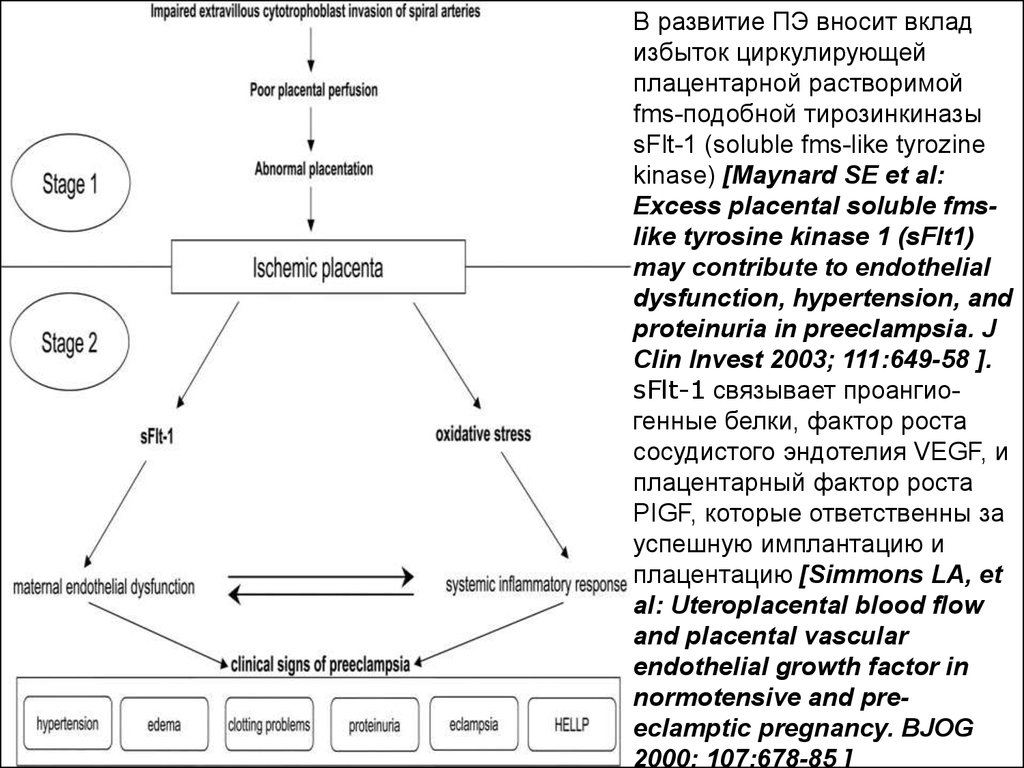
В развитие ПЭ вносит вкладизбыток циркулирующей
плацентарной растворимой
fms-подобной тирозинкиназы
sFlt-1 (soluble fms-like tyrozine
kinase) [Maynard SE et al:
Excess placental soluble fmslike tyrosine kinase 1 (sFlt1)
may contribute to endothelial
dysfunction, hypertension, and
proteinuria in preeclampsia. J
Clin Invest 2003; 111:649-58 ].
sFlt-1 связывает проангиогенные белки, фактор роста
сосудистого эндотелия VEGF, и
плацентарный фактор роста
PIGF, которые ответственны за
успешную имплантацию и
плацентацию [Simmons LA, et
al: Uteroplacental blood flow
and placental vascular
endothelial growth factor in
normotensive and preeclamptic pregnancy. BJOG
2000; 107:678-85 ]
16.
Из программы съездаПроангиогенные протеины не
могут связаться с
рецепторами
эндотелиальных клеток. Это
вызывает эндотелиальную
плацентарную дисфункцию
путем влияния на
ремоделирование маточных
спиральных артерий [Kendall
RL, Thomas KA: Inhibition of
vascular endothelial cell
growth factor activity by an
endogenously encoded soluble
receptor. Proc Natl Acad Sci U
S A 2006; 90:10705-9 ]
Аналогичным образом системная эндотелиальная дисфункция может обусловить
генерализованные проявления включающие гипертензию, протеинурию,
эклампсию и патологию печени [Redman CW, Sargent IL: Latest advances in
understanding preeclampsia. Science 2005; 308:1592-4].
17.
Из программы съездаLevine с соавт.
продемонстрировал что
высокий плазменный
уровень sFlt-1 и PIGF
являются предикторами
развития преэклампсии.
Повышение уровня sFlt-1
фиксируется за 5 недель
до клинических
проявлений преэклампсии.
Этим изменениям в свою
очередь предшествует
низкая плазменная
концентрация свободного
PIGF, отмечающаяся на
13-16 неделе
беременности (Levine RJ,
et al: Circulating angiogenic
factors and the risk of
preeclampsia. N Engl J Med
2004; 350:672-83; Levine RJ
et al: Urinary placental
growth factor and risk of
preeclampsia. JAMA 2005;
293:77-85).
18.
Биомаркеры преэклампсииКонцентрация циркулирующих анти- и
проангиогенных факторов (sFlt1&PlGF) меняется
при преэклампсии
Cerdeira AS, Karumanchi SA. Angiogenic factors in preeclampsia
and related disorders. Cold Spring Harb Perspect Med. 2012;2:pii:
a006585
Используя соотношение этих биомаркеров Rana et
al. показал, что неблагоприятные исходы отмечены
чаще при высоком соотношении Sflt-1/PlGF - 47.0
[25th–75th percentile, 15.5–112.2] vs. 10.8 [25th–75th
percentile, 4.1–28.6]; P<0.0001
19.
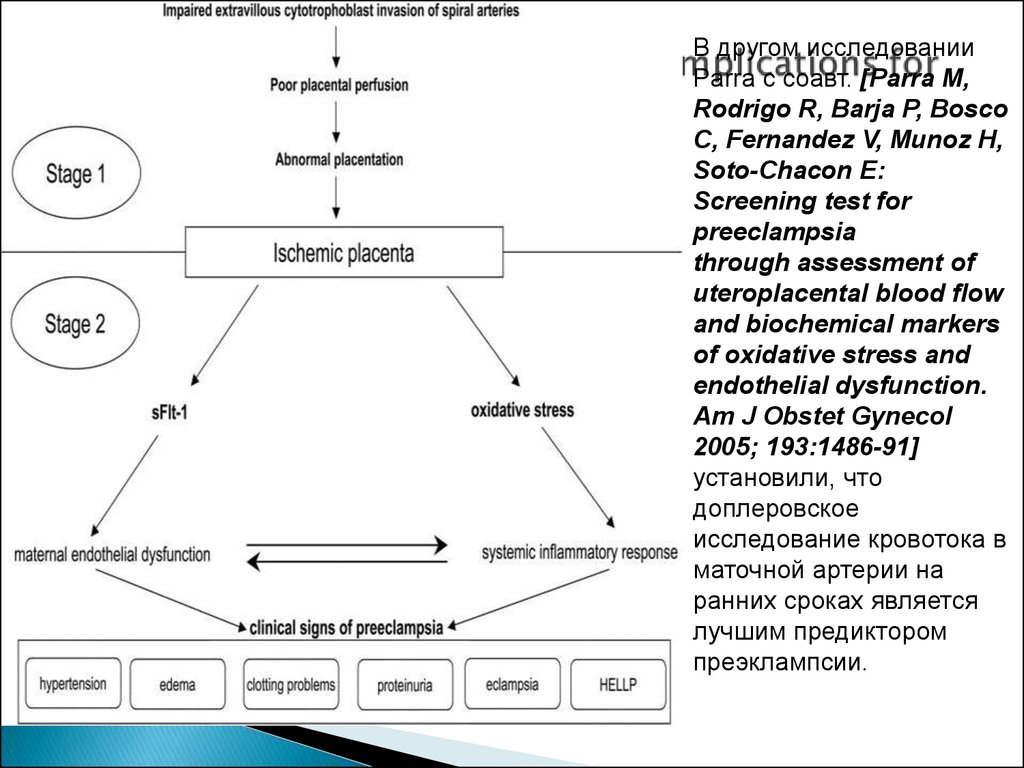
Из программы съездаВ другом исследовании
Parra с соавт. [Parra M,
Rodrigo R, Barja P, Bosco
C, Fernandez V, Munoz H,
Soto-Chacon E:
Screening test for
preeclampsia
through assessment of
uteroplacental blood flow
and biochemical markers
of oxidative stress and
endothelial dysfunction.
Am J Obstet Gynecol
2005; 193:1486-91]
установили, что
доплеровское
исследование кровотока в
маточной артерии на
ранних сроках является
лучшим предиктором
преэклампсии.
20.
Беременным группы высокого рискаразвития ПЭ рекомендовано:
Низкие дозы аспирина (75 мг в день),
начиная с 12 нед. до родов (A-1a)
При назначении ацетилсалициловой
кислоты (аспирина) необходимо
письменное информированное согласие
женщины, т.к. в соответствии с инструкцией
по применению, прием ацетилсалициловой
кислоты противопоказан в первые 3 месяца
беременности.
21.
Аспирин работает, если назначен до 16 неде22.
Я был не прав,Сколько аспирин не давай – ПЭ все равно будет…
23.
Беременным с низким потреблением Са (<600 мг в день) - назначение в виде
препаратов Са – не менее 1г в день (A-1a)
Следует принять во внимание, что среднее
потребление кальция в России – 500-750
мг/сутки.
Согласно современным нормам,
физиологическая потребность беременных
составляет не менее 1000 мг кальция в
сутки
24.
Не рекомендовано рутинное применение:режима bed-rest;
диуретиков (A-1b);
препаратов группы гепарина, в т.ч. НМГ (A1b);
витаминов Е и С (A-1a);
препаратов магния;
рыбьего жира (A-1a);
чеснока (в таблетках) (A-1b);
ограничения соли (A-1a).
25.
Обзор 10 исследований (n=6533)показал, что рутинное назначение
антиоксидантов во время беременности
не снижает риск развития преэклампсии
и других осложнений беременности.
Rumbold A, Duley L, Crowther CA, Haslam RR. Antioxidants
for preventing pre-eclampsia. Cochrane Database Syst Rev
2008:CD004227.
26.
Увеличение ИМТ –увеличивает риск ПЭ
27.
Применение метформина хоть иассоциировалось со снижением веса, но не
влияло на перинатальные исходы и
удовлетворенность пациенток (оральное
применение).
Rowan JA, Hague WM, Gao W, Battin MR, Moore MP. Metformin
versus insulin for the treatment of gestational diabetes. The New
England journal of medicine 2008;358:2003-15.
Проспективное исследование (n=348) показало,
что программа по снижению веса эффективна,
но не меняет исходы родоразрешения и
неонатальные исходы.
Claesson IM, Sydsjo G, Brynhildsen J, Cedergren M, Jeppsson A,
Nystrom F, Sydsjo A, Josefsson A. Weight gain restriction for obese
pregnant women: a case-control intervention study. Bjog
2008;11:44-50.
28.
Prevention of Maternal and Perinatal Complications byEnoxaparin in Women With Previous Severe Preeclampsia
(HEPEPE)
First Received: September 29, 2009
Condition Preeclampsia
Intervention Drug: Lovenox® (enoxaparin)
Phase Phase III
Рандомизированное проспективное
исследование показало снижение
осложнений при применении НМГ у
беременных с анамнезом тяжелой
преэклампсии/эклампсии
29.
30.
31.
Conde-Agudelo A, Villar J, Lindheimer M. Maternal infection and riskof pre-eclampsia: systematic review and metaanalysis. American
journal of obstetrics and gynecology 2008;198:7-22.
Системный обзор 49 исследований показал, что инфекция
мочеполовой системы и периодонтит во время беременности
ассоциируются с повышенным риском развития преэклампсии.
Cochrane Database of Systematic Reviews 2007 Issue 4
Copyright © 2007 The Cochrane Collaboration. Published by John
Wiley & Sons, Ltd.
DOI: 10.1002/14651858.CD006841 This version first published
online: 17 October 2007 in Issue 4, 2007
Date of Most Recent Substantive Amendment: 13 August 2007
Mathew D, Khan K, Thornton JG, Todros T. Antibiotics for preventing
hypertensive diseases in pregnancy. (Protocol) Cochrane Database of
Systematic Reviews 2007, Issue 4. Art. No.: CD006841. DOI:
10.1002/14651858.CD006841.
Системный обзор показал, что применение антибиотиков в первом
и втором триместрах беременности снижает риск развития и
тяжесть преэклампсии.
32.
Селективный плазмаферез33.
Селективный плазмаферезСнижали протеинурию, АД
Пациентки с 2 сеансами ПА
пролонгировались на 15-19 дней
Пациентка с 4 сеансами на 23 дня
У всех беременных отмечался рост плода
Ravi Thadhani, Tuelay Kisner, Henning Hagmann, Verena Bossung, Stefanie Noack, Wiebke
Schaarschmidt, Alexander Jank, Angela Kribs, Oliver A. Cornely, Claudia Kreyssig, Linda Hemphill,
Alan C. Rigby, Santosh Khedkar, Tom H. Lindner, Peter Mallmann, Holger Stepan, S. Ananth
Karumanchi, and Thomas Benzing
Circulation. 2011;124:940-950 published online before print August 1 2011,
doi:10.1161/CIRCULATIONAHA.111.034793
34.
Этиологическое лечение –родоразрешение.
Лечение должно проводиться
одновременно акушером-гинекологом и
анестезиологом-реаниматологом, лучше в
специализированном отделении
интенсивной терапии.
Интенсивная терапия тяжелой
преэклампсии:
- противосудорожная/седативная,
- антигипертензивная,
- инфузионно-трансфузионная.
35.
Магния сульфат (группа А по FDA) – основной препаратдля лечения тяжелой преэклампсии и профилактики
развития эклампсии. Схема применения: 5 г в/в за 10-15
мин, затем - 2 г/ч микроструйно.
Эффекты магния сульфата: седативный и
противосудорожный, токолитический, пролонгирует
действие миорелаксантов, гипотензивный (через
продукцию NO). Магния сульфат превосходит
бензодиазепины, фенитоин и нимодипин по
эффективности профилактики эклампсии (Cochrane
Review).
36.
Магния сульфат (группа А по FDA) – основной препаратдля лечения тяжелой преэклампсии и профилактики
развития эклампсии. Схема применения: 5 г в/в за 10-15
мин, затем - 2 г/ч микроструйно.
Эффекты магния сульфата: седативный и
противосудорожный, токолитический, пролонгирует
действие миорелаксантов, гипотензивный (через
продукцию NO). Магния сульфат превосходит
бензодиазепины, фенитоин и нимодипин по
эффективности профилактики эклампсии (Cochrane
Review), не увеличивает частоту операций
кесарева сечения, кровотечений,
инфекционных заболеваний и депрессии
новорожденных (уровень А)
37.
Важно не прекращать введение магнезии во времяродоразрешения.
Непосредственно после операции
начинается/продолжается введение магния
сульфата в дозе 2 г/ч для достижения
противосудорожного эффекта.
Ramanathan J., Bennett K. Pre-eclampsia: fluids, drugs, and anesthetic
management //Anesthesiology Clin. N. Am. -2003 –Р. 145– 163
38.
ГидралазинКлонидин (клофелин,
гемитон, катепресан)
Нифедипин
Лабетолол
Нитропруссид натрия
Нитроглицерин
Ганглиоблокаторы
(пентамин,
бензогексоний)
Royal College of Obstet-ricians
and Gynaecologists
рекомендует проводить
антигипертензивную терапию при ПЭ в соответствии с
региональными стандартами,
т.к. не доказано преимуществ
какого-либо одного
препарата [Duley L.
Henderson-Smart D.J., Meher S.
Drugs for treat-ment of very
high blood pressure during
preg-nancy//Cochrane Database Syst. Rev.-2006-Jul
19;3:CD001449, Tuffnell D.J.,
ShennanA.H., Waugh J.J.,Walker
J.J. The mana-gement of severe
pre-eclampsia/eclampsia.
London(UK): RCOG;2006
Mar.11p.(Guideline;no.10(A))]
39.
Результаты несколькихрандомизированных исследований
показывают, что
антигипертензивная терапия у
женщин с преэклампсией не
улучшает перинатальные исходы
Spinato J.A. New therapies in the prevention of preeclampsia. Curr. Opin
Obstet. Gynecol. - 2006 Dec;18(6):601-4, Tuffnell D.J., Shennan A.H.,
Waugh J.J., Walker J.J. The management of severe preeclampsia/eclampsia. London (UK): Royal College of Obstetricians and
Gynaecologists; 2006 Mar. 11 p. (Guideline; no. 10(A)
40.
Контроль гипертензииСтрогий контроль улучшает исходы для матери и
новорожденного
Отечественный протокол
41.
Ориентироваться, в основном, на систолическоедавление
Снижать медленно (25% в 1 час)
Таргетное АД – 150/80 мм Hg
Метод выбора – РА
При ОА – защита от гипертензии
Трудные дыхательные пути
42.
ЭДА начиналипроводить за 1-15
суток до
родоразрешения
вводили
болюсно 10
мл 0,1% раствора
ропивокаина
гидрохлорида
(наропин).
настраивали
постоянную инфузию
в эпидуральный
катетер со скоростью
2-5 мл/час 0,1%
наропина.
43.
САД, мм рт.ст ДАД, мм рт.ст. Диурез, мл200
165
150
123
100
125
121
50
41,4
79
58,9
7870,3
41,4
80
55,5
0
До
15 мин
1 час
6ч
ДАД,
мм рт. ст.
SpO2, %
Диурез,
мл/час
До ЭА
(n=27)
165,5
12,2
103,3 8,6
94,2 3,3
41,4 4,6
Через
15 мин
(n=27)
123,3 9,6*
83,7 7,8*
97,5 4,1
Через
1 час
(n=27)
121,1 9,5*
78,4 6,5*
98,2 2,2
70,3 7,8*
Через
6
часов
(n=23)
125,7
11,3*
79,6 6,3*
98,3 2,3
58,9 8,9*
Через
24
часа
(n=20)
127,6
±15,6*
80,4±7,4
*
99,2±8,7
55,5±8,4*
127
103
83
Этап
САД,
мм рт. ст.
24 ч
44.
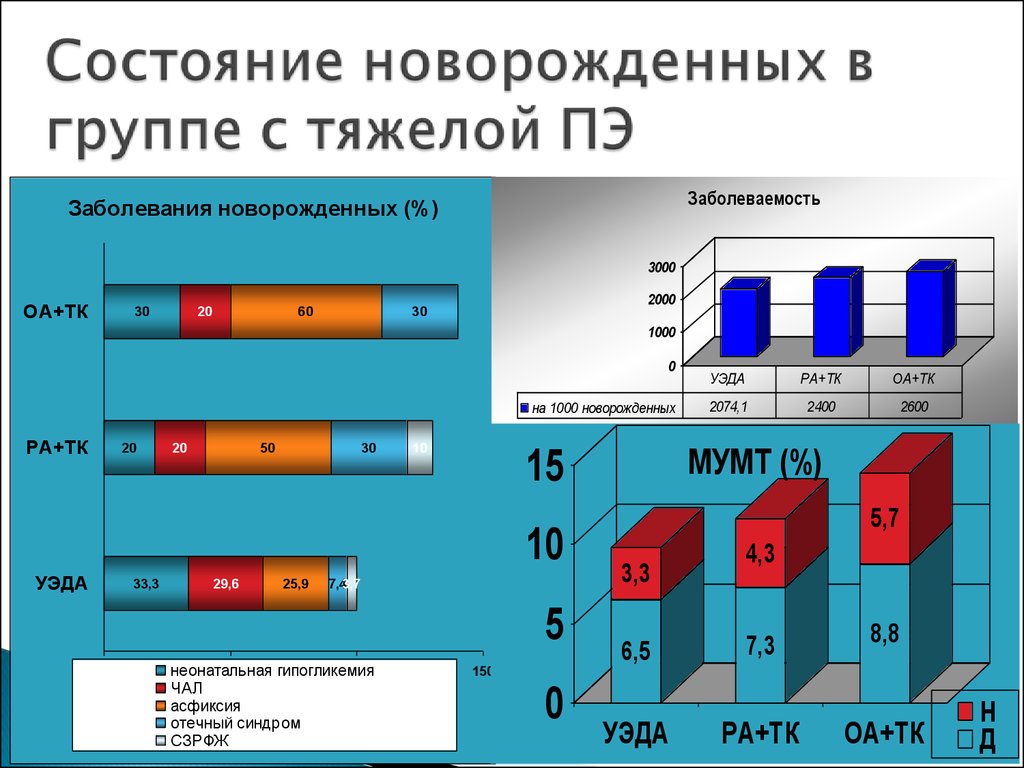
ЗаболеваемостьЗаболевания новорожденных (%)
3000
ОА+ТК
30
20
60
2000
30
1000
0
на 1000 новорожденных
РА+ТК
20
20
50
30
10
УЭДА
33,3
29,6
25,9
7,43,7
5
0
неонатальная
50
гипогликемия
100
ЧАЛ
асфиксия
отечный синдром
СЗРФЖ
РА+ТК
ОА+ТК
2074,1
2400
2600
МУМТ (%)
15
10
УЭДА
5,7
3,3
6,5
4,3
7,3
8,8
150
0
УЭДА
РА+ТК
ОА+ТК
Н
Д
45.
позволяет пролонгировать беременность,оптимизировать баланс про- и противовоспалительных цитокинов,
АНС и ГНС,
увеличить транспорт кислорода в 1,2-1,6 раза;
ПОДГОТОВИТЬ К РОДОРАЗРЕШЕНИЮ В БОЛЕЕ
БЛАГОПРИЯТНЫХ УСЛОВИЯХ!
уменьшить число осложнений, обусловленных
второй «медиаторной волной» ССВР, в 1,5-3 раза,
снизить заболеваемость новорожденных в 1,2-1,5
раза.
46.
Умеренная дегидратация лучше, чем гипергидратация.Объём примерно 1-1,2 л в сутки.
Инфузия (только кристаллоиды – растворы Рингера).
Темп инфузии не более 40-45 (максимальный болюс – 80)
мл/час или 1 мл/кг/час (уровень С).
Контроль за проводимой инфузионной терапией
осуществляется за счет оценки темпа диуреза.
Диуретики применяются только при отеке легких.
Трансфузия альбумина возможна только при
гипоальбуминемии <25 г/л, лучше после родоразрешения.
Инфузионная нагрузка необходима при эпидуральной
блокаде, парентеральной антигипертензивной терапии,
в/в введении магнезии, при олигурии или признаках
центральной дегитратации.
47.
Во всех случаях тяжелойпреэклампсии требуется
предродовая (предоперационная)
подготовка в течение 6-24 ч
Head B.B., Owen J., Vincent R.D., Shih G., A randomized trial
of intrapartum analgesia in women with severe рreeclampsia
// Obstet Gynecol. - 2002 - № 3 – Р.:452-7
48.
Для профилактики развития эклампсии вродах все женщины при консервативном
родоразрешении обязательно должны
быть обезболены методом эпидуральной
анальгезии. Для этого используются
бупивакаин или ропивакаин в
концентрации 0,125-0,25% с фентанилом
50-100 мкг
Head B.B., Owen J., Vincent R.D., Shih G., A randomized trial of intrapartum analgesia in
women with severe рreeclampsia // Obstet Gynecol. - 2002 - № 3 – Р.:452-7; Lucas
M.J., Sharma S.K., McIntire D.D. A randomized trial of labor analgesia in women with
pregnancy-induced hypertension// Am. J. Obstet. Gynecol. - 2001 №4 - Р. 970-5
49.
При операции кесарева сечения уженщин с умеренной преэклампсией
методом выбора является
регионарная (спинальная,
эпидуральная, КСЭ) анестезия
Head B.B., Owen J., Vincent R.D., Shih G., A randomized trial of intrapartum analgesia in
women with severe рreeclampsia // Obstet Gynecol. - 2002 - № 3 – Р.:452-7; Lucas
M.J., Sharma S.K., McIntire D.D. A randomized trial of labor analgesia in women with
pregnancy-induced hypertension// Am. J. Obstet. Gynecol. - 2001 №4 - Р. 970-5;
Ramanathan J., Bennett K., Pre-eclampsia: fluids, drugs, and anesthetic management
//Anesthesiology Clin. N. Am. -2003 –Р. 145– 163
50.
Препарат выбора при СА – бупивакаин(маркаин спинал, маркаин спинал хэви) 0,5%
12,5-15 мг интратекально. При
использовании эпидуральной анестезии при
операции кесарева сечения применяются
бупивакаин 0,5% -15-20 мл или ропивакаин
0,75% -15-20 мл в сочетании с введением
фентанила 100 мкг
Head B.B., Owen J., Vincent R.D., Shih G., A randomized trial of intrapartum analgesia in women with
severe рreeclampsia // Obstet Gynecol. - 2002 - № 3 – Р.:452-7; Lucas M.J., Sharma S.K., McIntire
D.D. A randomized trial of labor analgesia in women with pregnancy-induced hypertension// Am. J.
Obstet. Gynecol. - 2001 №4 - Р. 970-5; Ramanathan J., Bennett K. Pre-eclampsia: fluids, drugs, and
anesthetic management //Anesthesiology Clin. N. Am. -2003 –Р. 145– 163
51.
При операции кесарева сечения уженщин с тяжелой преэклампсией
и эклампсией метод выбора регионарная анестезия
C.-J. Huang, Y.-C. Fan and P.-S. Tsai. Differential impacts of modes of anaesthesia on the risk of
stroke among preeclamptic women who undergo Caesarean delivery: a population-based study. British
Journal of Anaesthesia 105 (6): 818–26 (2010); JA Turner International Journal of Women’s Health
2010:2 327–337; J. Moodleya, G. Jjuukoa, C. Routb. Epidural compared with general anaesthesia for
caesarean delivery in conscious women with eclampsia. British Journal of Obstetrics and Gynaecology
April 2001, Vol. 108, pp. 378±382; S. Visalyaputra, O. Rodanant, W. Somboonviboon, K. Tantivitayatan,
S. Thienthong,W. Saengchote. Spinal Versus Epidural Anesthesia for Cesarean Delivery in Severe
Preeclampsia: A Prospective Randomized, Multicenter Study Anesth Analg 2005;101:862–8
52.
Спинальная и эпидуральная, а также,низкодозированная спинальноэпидуральная анестезия эффективны
и одинаково безопасны у пациенток
с тяжелой
преэклампсией/эклампсией
S. Visalyaputra, O. Rodanant, W. Somboonviboon, K. Tantivitayatan, S. Thienthong,W. Saengchote.
Spinal Versus Epidural Anesthesia for Cesarean Delivery in Severe Preeclampsia: A Prospective
Randomized, Multicenter Study Anesth Analg 2005;101:862–8; Van de Velde M, Berends N, Spitz B,
Teunkens A, Vandermeersch E. Low-dose combined spinal-epidural anaesthesia vs. conventional
epidural anaesthesia for Caesarean section in pre-eclampsia: a retrospective analysis. Eur J
Anaesthesiol. 2004 Jun;21(6):454-9
53.
Общая анестезия должна проводиться припротивопоказаниях к регионарной,
необходима готовность к трудностям
обеспечения проходимости дыхательных
путей
При операции кесарева сечения у женщин с
эклампсией – кома, статус - метод выбора общая анестезия (уровень В).
JA Turner International Journal of Women’s Health 2010:2 327–337; S. Visalyaputra, O.
Rodanant, W. Somboonviboon, K. Tantivitayatan, S. Thienthong,W. Saengchote. Spinal
Versus Epidural Anesthesia for Cesarean Delivery in Severe Preeclampsia: A Prospective
Randomized, Multicenter Study Anesth Analg 2005;101:862–8
54.
1906 – 1994 – 61 случай гематомы,связанный с РА
42 связаны с назначением антикоагулянтов
36% - с травматической пункцией
46 с удалением эпидурального катетера
Vandermeulen EP. Anesth Analg 1994;79:1165-77
55.
Roberts132
< 50 - неврологических нарушений нет,
кровотечение
Roberts 160 50-100 - неврологических нарушений нет,
кровотечение
Tompkins 23 100-150 – осложнений нет
Tompkins 5 75-100 – осложнений нет
Tompkins 4 50-75 - осложнений нет
Tompkins 2 <50 - осложнений нет
Beilin 30
69-98 - осложнений нет
Hew-Wing 1
2 - осложнений нет
Rolbin 2
50-74 - осложнений нет
Rolbin 1
75-99 - осложнений нет
Rolbin 13
100-125 - осложнений нет
Rolbin 4
100-125 - осложнений нет
Bertram
1
26 - осложнений нет
Yuen 1
71 – эпидуральная гематома
56.
Резюме:Dianna Ross and the Supremes
Нет достаточно высокого уровня
тромбоцитов
Нет достаточно низкого уровня
тромбоцитов
57.
Правило 12 часовКатетеризация эпидурального пространства
– через 12 часов НМГ – через 12 часов
удаление катетера – через 12 часов НМГ
Гепарин и удаление катетера (правило 6
часов)
Контроль АЧТВ, ПТИ, количества
тромбоцитов
58.
Внутривенная пациенткойконтролируемая анальгезия
ремифентанилом, имея небольшое
количество побочных эффектов для
матери и плода, эффективна и при
противопоказаниях к РА м.б. методом
выбора
LABOR ANALGESIA IN PREECLAMPSIA: REMIFENTANIL PATIENT CONTROLLED INTRAVENOUS
ANALGESIA VERSUS EPIDURAL ANALGESIA Hala El-Kerdawy, Adel Farouk
59.
Эклампсия диагностируется в случаевозникновения судорожного приступа или
серии судорожных приступов у беременной
женщины с клиникой преэклампсии,
которые не могут быть объяснены другими
причинами (эпилепсия, инсульт, опухоль и
др.).
Эклампсия развивается на фоне
преэклампсии любой степени тяжести, а не
является проявлением максимальной
тяжести преэклампсии.
60.
Почти все случаи (91%) эклампсииразвиваются
после
28
недели
беременности.
Остальные случаи происходят между 21 и
27 неделями (7,5%) или до 20 недели
беременности (1,5%).
Эклампсия
развивается
во
время
беременности в 38-53%, во время родов в
18-36%
В послеродовом периоде в 11-44%
61.
Развитие судорожного приступа во время беременности может быть связано соследующими заболеваниями:
Сосудистые заболевания ЦНС.
Ишемический инсульт.
Внутримозговое кровоизлияние/аневризмы.
Тромбоз вен сосудов головного мозга.
Опухоли головного мозга.
Абсцессы головного мозга.
Артерио-венозные мальформации.
Артериальная гипертония.
Инфекции (энцефалит, менингит).
Эпилепсия.
Действие препаратов (амфетамин, кокаин, теофиллин, хлозапин).
Гипонатриемия, гипокалиемия, гипергликемия.
Тромботическая тромбоцитопеническая пурпура.
Постпункционный синдром
Большое значение при проведении дифференциальной диагностики эклампсии и
других заболеваний имеют компьютерная или магнитно-резонансная томография
головного мозга, особенно в ситуациях, требующих нейрохирургического лечения. При
невозможности точной верификации диагноза судорожный приступ должен
рассматриваться как эклампсия.
62.
Цель интенсивной терапии эклампсии в дородовомпериоде - только стабилизация состояния, достижение
противосудорожного эффекта и снижение
артериального давления.
Манипуляции:
Обеспечение проходимости дыхательных путей
Поворот на левый бок.
Катетеризация периферической вены.
Неинвазивный мониторинг: АД, ЧСС, SpО2,
Почасовой контроль диуреза.
Ингаляция увлажненного кислорода.
63.
До родов (первые 4-6 ч)Лекарственные препараты первой очереди:
Внутривенно магния сульфат 5 г в течение 5-10 мин, а далее со
скоростью 2 г/ч (уровень А).
Бензодиазепины (диазепам 20 мг) (уровень В).
Барбитураты (фенобарбитал 0,2 мг, при сохранении судорожной
готовности тиопентал натрия 100-200 мг в/в капельно и в этом случае
необходим перевод на ИВЛ) (уровень В)..
Инфузионная терапия в объеме до 40-45 мл/ч (только кристаллоиды)
(уровень С).
Антигипертензивная терапия (уровень В).
При сохраненном сознании после приступа судорог – продолжать
консервативную терапию в течение 4-6 ч с насыщением магния
сульфатом и наблюдением за неврологическим статусом. В эти же сроки
необходимо решить вопрос о родоразрешении.
При отсутствии сознания после приступа судорог – коме необходимо
перевести больную на ИВЛ в условиях вводного наркоза тиопенталом
натрия с последующим срочным родоразрешением.
64.
Патофизиологические механизмыповреждения мозга при ПЭ
Основная причина материнской смертности
65.
Эклампсия сама по себе является одним из показаний дляродоразрешения при преэклампсии. Предпочтительным
методом родоразрешения после состоявшегося приступа
эклампсии является операция кесарева сечения. Операция
акушерских щипцов абсолютно показана, в случае если
припадок эклампсии произошел в потужном периоде.
Консервативное завершение родов на фоне эклампсии
возможно лишь при врезавшейся в половую щель головке
плода.
При сроке беременности менее 34 недель рекомендуется при
отсутствии критического состояния у женщины провести
подготовку плода кортикостероидами в течение 24 ч, но на
практике это выполняется крайне редко.
66.
При операции кесарева сечения у женщин с эклампсией методвыбора - регионарная анестезия (уровень В).
Общая анестезия проводится по следующей схеме:
Вводный наркоз с учетом риска развития высокой артериальной
гипертензии: тиопентал натрия 6-7 мг/кг и фентанил 50-100
мкг. Для предотвращения прогрессирования артериальной
гипертензии на этапе операции до извлечения плода могут
использоваться парентерально нифедипин, клонидин,
ингаляционные анестетики: энфлюран до 1,0 об%, изофлюран до
1,0 об% или севофлюран до 1,5 об%.
Непосредственно после операции начинается/продолжается
введение магния сульфата в дозе 2 г/ч для достижения
противосудорожного эффекта.
67.
После окончания операции кесарева сечения больнаятранспортируется на продленную ИВЛ в условиях седации
тотальной миоплегии. Нет никаких временных нормативов для
проведения продленной ИВЛ, поскольку в ней реально нуждается
не более 50% женщин с эклампсией.
Показания к продленной ИВЛ при тяжелой преэклампсии и
эклампсии:
кома;
кровоизлияние в мозг;
сочетание с коагулопатическим кровотечением;
сочетание с шоком (геморрагическим, септическим,
анафилактическим и т.д.);
ОЛП, ОРДС, альвеолярный отёк легких;
нестабильная гемодинамика;
прогрессирующая полиорганная недостаточность.
68.
Длительность ИВЛ будет определяться в каждом конкретном случае иможет колебаться от нескольких часов до нескольких суток и недель.
При проведении продленной ИВЛ необходимо обеспечить режим
нормовентиляции и уже в первые часы после родоразрешения
определить степень неврологических нарушений. Для это цели
первым этапом отменяются миорелаксанты и оценивается
судорожная готовность. При её отсутствии, следующим этапом,
отменяются все седативные препараты за исключением магния
сульфата, обеспечивающего в этих условиях противосудорожный
эффект. После окончания эффекта седативных препаратов
определяется уровень сознания, при неосложненном течении
эклампсии элементы сознания должны появляться в течение 24 ч.
Если этого не происходит при полной отмене седативных
препаратов в течение суток, то необходимо проведение
компьютерной и магнитно-резонансной томографии головного
мозга. В этой ситуации ИВЛ продолжается до уточнения диагноза.
69.
Продолжается капельное введение окситоцина 10 ЕД (уровень А).Антибактериальная терапия
Ранняя нутритивная поддержка до 2000 ккал/сутки (через назогастральный
зонд с первых часов после операции) (уровень С).
Магния сульфат 1-2 г/ч в/в в не менее 24 ч (уровень А).
Антигипертензивная терапия при АД диаст. >90 мм рт.ст. (уровень В).
Профилактика тромбоэмболических осложнений: введение
профилактических доз низкомолекулярного гепарина начинается через 12 ч
после родоразрешения и продолжается до выписки (уровень А).
Эластическая компрессия нижних конечностей.
В зависимости от конкретной ситуации (объем интраоперационной
кровопотери, степень поражения печени, почек и т.д.) программа
инфузионной терапии может быть расширена за счет включения растворов
6% среднемолекулярного гидрооксиэтилкрахмала (200/05, 130/0,4) или
модифицированного желатина и кристаллоидов. Однако, если в
послеоперационном периоде пациентка находится на продленной ИВЛ с
клиникой церебральной или легочной недостаточности (ОРДС), объем
вводимой внутривенно жидкости должен быть минимизирован, а большее
внимание должно быть уделено энтеральному питанию (уровень С).
70.
71.
72.
73.
74.
75.
Боли в правом верхнем квадранте животаБоли в эпигастрии
Тошнота, рвота
Беременные часто отмечают дискомфорт до
появления вышеописанной симптоматики
30-60% - головная боль
10% - нарушение зрения
76.
77.
78.
79.
Пиелонефрит с септицемиейХолелитиаз
Панкреатит
Кокаиновая интоксикация
Вирусный гепатит
Острое жировое повреждение печени
Тромботическая тромбоцитопеническая
пурпура
Гемолитический уремический синдром
АФС
ДВС-синдром
80.
HELLPAFLP
TTP
HUS
Hemolysis
+ to +++
0 to +
+++
++ to +++
Schistocytosis
+ to ++
0 to +
+++
++ to +++
Elevated LDH
++ to +++
+ to ++
+++
++ to +++
Elevated liver
enzymes
++ to +++
++ to +++
0 to +
0 to +
Low platelet
count
++ to +++
+ to ++
+++
++ to +++
Factor V
N or <
<<
N
N
Total bilirubin
+
++ to +++
+ to ++
+ to ++
Proteinuria
+++
+
+ to ++
+ to +++
Renal failure
0 to ++
+
0 to ++
++ to +++
DIC
+ to ++
+ to +++
0
0
Hypoglycemia
0 to +
+ to +++
0
0
ADAMTS 13
activity
Detectable
NA
Undetectable
Detectable
Fever
0
+
++
0
81.
HELLP после родов развивается в 30% в течение 48-72 ч (частоманифестирует кровотечением), ГУС через 2-3 дня после
родов, ТТП чаще во время беременности
ТМА проявляется тромбоцитопенией, развивающейся
вследствие потребления тромбоцитов в процессах
распространенного тромбообразования,
микроангиопатической гемолитической Кумбс-негативной
анемией (механический гемолиз), лихорадкой и поражением
различных органов, главным образом, почек и ЦНС.
Гемолиз более выражен при ТТП и аГУС (моча – «красное
вино»). При HELLP в 30% вообще нет гемолиза
Выраженная тромбоцитопения (менее 10-20 тыс.) характерна
при ТТП и аГУС, при HELLP только в 15% менее 50 тыс.
Отношение ЛДГ к АСТ более 22 – ТТП
HELLP имеет все признаки микроангиопатии
Но, при аутопсии тромбы обнаруживаются при ТТП и нет при
HELLP
82.
Только своевременное родоразрешениеможет предотвратить прогрессирование
HELLP-синдрома, но его развитие возможно
и в ближайшем послеродовом периоде.
Как правило, манифестация клинической
картины происходит уже в первые часы
после родоразрешения и необходима
готовность к резкому ухудшению состояния
пациенток непосредственно после
родоразрешения.
83.
84.
Применение кортикостероидов непредотвращает развитие и
прогрессирование HELLP-синдрома, но
может повлиять на степень
тромбоцитопении и подготовку легких
плода.
Препараты назначают при количестве
тромбоцитов менее 50 тыс: Бетаметазон: 12
мг через 24 ч, Дексаметазон: 6 мг через 12
ч, или режим большой дозы дексаметазона
- 10 мг через 12 ч.
85.
86.
Взрослым пациентам с аГУС в случаяхнеэффективности плазмотерапии,
плазмозависимости, развития нежелательных
явлений, рецидивирующего течения
заболевания или семейном его характере
следует назначать Экулизумаб – препарат
группы комплемент- ингибирующих антител.
Экулизумаб – рекомбинантное гуманизированное моноклональное антитело класса Ig G к
С5 компоненту комплемента. Экулизумаб блокирует расщепление С5 на С5а и С5b, что
препятствует образованию мембрано-атакующего комплекса С5b-9 и подавляет
провоспалительное, протромботическое и литическое действия комплемента,
предотвращая повреждение эндотелия и прекращая процессы микроциркуляторного
тромбообразования. Применение Экулизумаба приводит к обратному развитию ТМА и/или
предупреждает прогрессирование поражения почек. Блокируя терминальный комплекс
комплемента, Экулизумаб сохраняет интактным проксимальное звено каскада
комплемента, что крайне важно для опсонизации микроорганизмов и клиренса иммунных
комплексов.
87.
При сохраненном диурезе (более 0,5мл/кг/ч):
При выраженном метаболическом ацидозе
при рН менее 7,2 - 4% гидрокарбоната
натрия 100-200 мл для предотвращения
образования солянокислого гематина в
просвете канальцев почек.
88.
Внутривенное введение сбалансированныхкристаллоидов из расчета 60-80 мл/кг массы тела со
скоростью введения до 1000 мл/ч.
Стимуляция диуреза салуретиками для поддержания
темпа диуреза до 150-200 мл/ч.
Индикатором эффективности проводимой терапии
является снижение уровня свободного гемоглобина в
крови и моче.
На фоне объемной инфузионной терапии может
ухудшаться течение преэклампсии, но может
позволить избежать формирования острого
канальцевого некроза и ОПН.
89.
Необходимо отменить магния сульфати ограничить объем вводимой
жидкости (только для коррекции
видимых потерь) вплоть до полной
отмены и начинать проведение
почечной заместительной терапии
(гемофильтрация, гемодиализ) при
подтверждении почечной
недостаточности
90.
- темп диуреза менее 0,5 мл/кг/ч в течение6 ч после начала инфузионной терапии,
стабилизации АД и стимуляции диуреза
100 мг фуросемида;
- нарастание уровня креатинина сыворотки
в 1,5 раза, либо: снижение клубочковой
фильтрации >25%, либо: развитие почечной
дисфункции и недостаточности стадии «I»
или «F» по классификации RIFLE или 2-3
стадии по классификации AKIN.
91.
Модификация RIFLE – 2010Рост креатинина в 1,5 раза или
рост > 0,3 мг% менее чем за 48
часов или диурез < 0,5 мл/кг/ч
за 6 часов
Risk
Рост креатинина в 2 раза или
диурез < 0,5 мл/кг/ч за 12
часов
Injury
Failure
Loss
ESRD
Рост креатинина в 3 раза или
Cr > 4 мг% или диурез < 0,3
мл/кг/ч за 24 ч или анурия >
12 ч
NGAL > 100 нг/мл
или KIM > 2
или IL-18 > 2
NGAL > 200 нг/мл
или KIM > 2
или IL-18 > 2
???
Persistent (стойкая) ОПН = полная утрата
почечной функции более чем на 4 недели
Терминальная почечная
недостаточность
92.
93.
HELLP-синдром, ТТП, аГУС– 1-25-40%Основные причины maternal near miss in the
intensive care unit:
Гипертензия во время беременности – 62,7%
HELLP-синдром – 59,6%
Острая тромбоцитопения – 32,5%
Главный залог успеха – ранняя интенсивная
терапия, мультидисциплинарное
взаимодействие!
94.
арю за внимание!IX Всероссийский Конгресс «АНЕСТЕЗИЯ И РЕАНИМАЦИЯ В АКУШЕРСТВЕ И
НЕОНАТОЛОГИИ»
Дата проведения: 23-25 ноября 2016 года
Место проведения: г. Москва, ул. Академика Опарина, д. 4, ФГУ «Научный центр
акушерства гинекологии и перинатологии им. В.И. Кулакова».
pyregov@oparina4.ru; pyregov@mail.ru
http://ncagip.ru
д.м.н. Пырегов А.В.

























































































 Медицина
Медицина








