Похожие презентации:
Наследственно обусловленные заболевания эндокринных органов (лекция 2)
1.
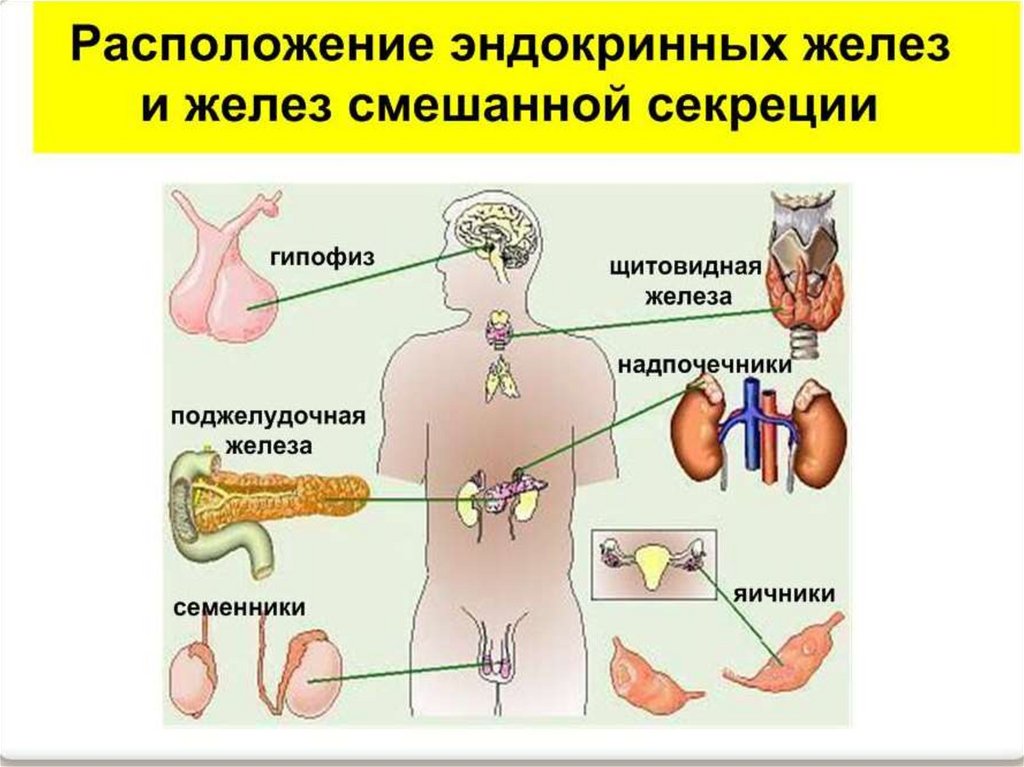
НАСЛЕДСТВЕННО ОБУСЛОВЛЕННЫЕЗАБОЛЕВАНИЯ ЭНДОКРИННЫХ ОРГАНОВ
1. ГИПОФИЗАРНЫЙ НАНИЗМ (КАРЛИКОВОСТЬ)
2. НЕСАХАРНЫЙ ДИАБЕТ.
3. СИНДРОМ КУШИНГА.
4. ХРОНИЧЕСКИЙ АУТОИММУННЫЙ
1.
ЛИМФОЦИТАРНЫЙ
ТИРЕОИДИТ.
5. САХАРНЫЙ ДИАБЕТ.
6. ИНСУЛИНОМА.
7. АТРОФИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ.
8 ОЖИРЕНИЕ.
9 ГИПОГОНАДИЗМ.
10. КРИПТОРХИЗМ.
11. ВРОЖДЕННАЯ ГИПОПЛАЗИЯ (ГИПОФУНКЦИЯ)
ЯИЧНИКОВ
12. ПОСЛЕРОДОВОЙ ПОРЕЗ (ПОСЛЕРОДОВАЯ
ГИПОКАЛЬЦИЕМИЯ).
2.
3.
4.
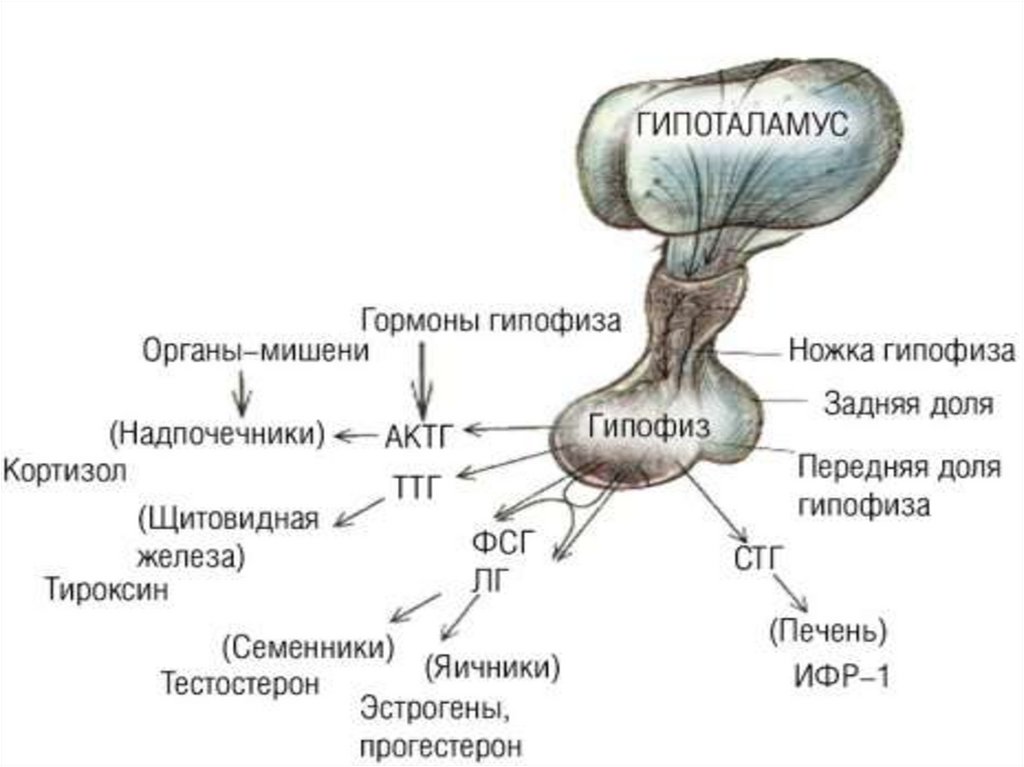
СТГ- соматотропный гормон(передняя доля гипофиза)
ТТГ- гармон тиреотропин
(щитовидная железа)
АКТГ - кортикотропин
ФСГ- фолликулостимулирующий
ЛГ- лютеинизирующий
5.
1. ГИПОФИЗАРНЫЙ НАНИЗМ (КАРЛИКОВОСТЬ)Гипофизарный нанизм (от гр. наноз — карлик) — заболевание,
обусловленное недостаточной секрецией гормона роста передней доли
гипофиза. Характеризуется нарушением роста и физического развития.
Этиология и патогенез - генетическое заболевание, наследуется по
аутосомно-рецессивному типу, реже через X-хромосому. Заболевание
обусловлено недостаточностью синтеза передней доли гипофиза
соматотропного гормона (СТ Г), а также нарушение секреции
гонадотропинов и тиреотропного гормона (ТТ Г)
Симптомы. У животных встречается редко. Заболевание описано у щенков
немецкой овчарки, шпицев, карликовых пинчеров . В помете поражается
несколько щенков. До 2-мес. возраста разница в росте не заметна. Позже
щенки перестают расти, сохраняя свой внешний вид, при этом ростковые
зоны костей не окостеневают. Кожа сухая, на различных ее участках
отмечают алопецию. Половые органы недоразвиты.
Лабораторно выявляют снижение уровня в крови СТГ и тиреотропина (ТТГ.
Карликовость у лошадей связывают с недостаточным синтезом гормона
роста. При этом проявляется пропорциональная карликовость .
Диагностика. Основной критерий — карликовость. Необходимо исключить
задержку роста при гипотиреозе, эндемическом зобе.
Лечение. У животных нецелесообразно. Для детей используют
биосинтетический гормон роста соматотропин человеческий.
Профилактика. Животных с наследственной предрасположенностью к
заболеванию к случке не допускают.
6.
7.
8.
9.
10.
11.
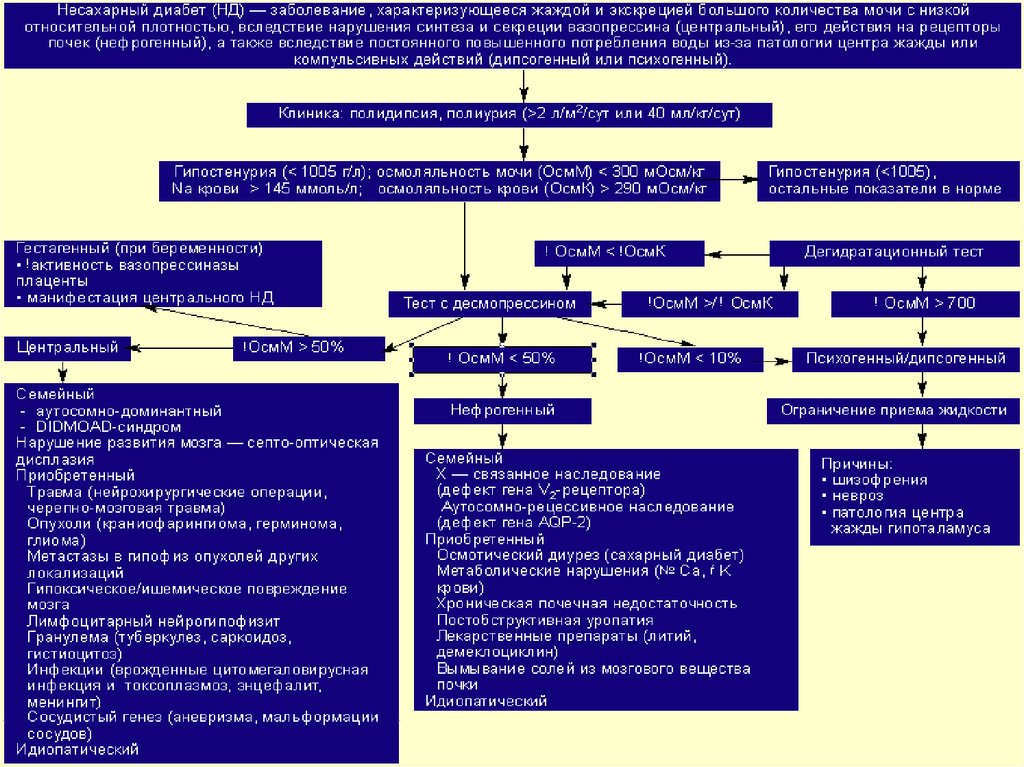
2. НЕСАХАРНЫЙ ДИАБЕТ - (НД) (Diabetes Insibidus —мочеизнурение несахарное) — заболевание, обусловленное
дефицитом вазопрессина (гармон задней доли гипофиза), которое
проявляется жаждой и выделением значительного количества мочи с
низкой относительной плотностью. Название болезни происходит от
слов (diabetes — протекание и — безвкусный). Болезнь чаще
встречается у лошадей и собак.
Этиология. Различают истинный (гипоталамический) и
нефрогенный несахарный диабет. Истинный, или центральный
обусловлен недостаточной секрецией антидиуретического
гормона — вазопрессина. Причины - наследственность,
инфекционные болезни (чума плотоядных, вирусный гепатит,
менингоэнцефалит и др.), травмы черепа, опухоли и другие
поражения гипоталамо-гипофизарной системы. Выделяют
генетически- наследуемые, в том числе заболевания
аутоиммунного происхождения.
Нефрогенный несахарный диабет обусловлен заболеваниями
почек, приводящими к дистрофии почечных канальцев. Причины
такой патологии весьма разнообразны и недостаточно изучены.
12.
Патогенез. Развитие НД обусловлено абсолютной илиотносительной недостаточностью диуретического
гормона вазопрессина (клетками гипоталамуса). Органоммишенью вазопрессина являются клетки дистального
отдела почечных канальцев. Этот гормон регулирует
выделение воды почками, и осмотическое давление
внутри клеточной внутрисосудистой жидкости.
Недостаток вазопрессина ведет к развитию истинного
(центрального) несахарного диабета, с обильным
выделением мочи. Потеря воды, гиперосмолярность
сопровождаются появлением усиленной жажды при
относительной недостаточности вазопрессина, когда этот
гормон ингибируется в печени и других органах.
При нефрогенном несахарном диабете рецепторы клеток
почечных канальцев не воспринимают вазопрессин, его
реабсорбционное действие отсутствует или резко
снижено, первичная моча не концентрируется и в
обильном количестве выделяется почками.
13.
Симптомы. Тяжесть заболевания зависит от степени дефицитавазопрессина или его ингибирования. Начало заболевания острое,
при несвоевременном устранении этиологического фактора и
проведения эффективного лечения переходит в хроническое.
При дефиците вазопрессина характерные признаки:
-Частое обильное мочеиспускание (у лошадей до 30...100 л в
сутки, у собак — более 60 мл/кг).
-Усиленная жажда (полидипсия) (лошадь выпивает до 100 л
воды, собака — до 5...10 л).
-Кожа сухая, волосы тусклые, легко выпадают, моча водянистая,
низкой относительной плотности (1,001...1,002).
-Сахар в моче не обнаруживают. Аппетит снижен, возможны
расстройства желудочно-кишечного тракта, запоры. Отмечают
общую слабость, тошноту, рвоту (у собак).
- При наличии опухоли гипоталамуса или гипофиза могут
появиться нарушения зрения и поведения.
- Жажда, полиурия, низкая относительная плотность мочи,
отсутствие в ней глюкозы.
14.
Лабораторная диагностика. Устанавливают повышениесодержания в крови эритроцитов, гемоглобина, натрия, мочевины.
Возможно сочетание сахарного и несахарного диабета, в этом
случае плотность мочи снижена не значительно. В крови повышен
уровень креатина, мочевины, в моче присутствуют эритроциты,
белок. Повышение относительной плотности мочи указывает на
происхождение несахарного диабета.
Лечение. Терапия целесообразна только при устранении причины
болезни. Назначают порошок адиурекрина или используют синтетический аналог вазопрессина — адиуретин
— препарат с выраженным антидиуретическим действием, его выпускают во флаконах по 5 мл с капельницей.
Закапывают в нос или на конъюнктиву глаз 1...5 капель 2...3 раза в сутки; число капель регулируют осторожным
нажатием на капельницу. Применяют внутрь гипотиазид, который снижает клубочковую фильтрацию и экскрецию
натрия с уменьшением объема выделяемой мочи.
При нефрогенном несахарном диабете проводят лечение основного
заболевания в сочетании с назначением средств заместительной
терапии препаратами вазопрессина.
Профилактика. Не допускают к случке животных с наследственной
предрасположенностью к центральному несахарному диабету.
Проводят соответствующие профилактические меры по
недопущению инфекционных заболеваний, травм черепа, поражения
почек.
15.
16.
3. СИНДРОМ КУШИНГА (ГИПЕРКОРТИЦИЗМ)— гиперфункция корынадпочечников — заболевание, обусловленное нарушением функции
гапофиз-надпочечниковой системы. Болеют собаки, чаще малые
пудели, таксы и старые боксеры, кошки, возможно и животные
других видов.
Этиология. По этиологии различают первичный, или автономный,
синдром Кушинга и вторичный, или центральный, синдром Кушинга.
Первичный, или автономный, синдром Кушинга (первичная
гиперфункция коры надпочечников) обусловлен врожденной
гиперплазией коры надпочечников, относится к аутосомнорецессивному типу наследования и является следствием нарушения
активности ферментов, осуществляющих биосинтез стероидов в ней.
Вторичный, или центральный, синдром Кушинга обусловлен
повышенным выделением кортиколиберин-релизинг-гормона
гипоталамуса, который стимулирует выработку кортикотропина
(АКТГ) гипофиза. Стимулирование синтеза АКТГ возникает и при
микроаденоме гипофиза. Независимо от причины в итоге
развивается гиперплазия коры надпочечников. Центральный
синдром Кушинга составляет 85...90 % всех случаев гиперкортицизма.
17.
Патогенез. При всех формах болезни центральным звеномпатогенеза является избыточный синтез кортизола и
гидрокортизола.
При первичной форме синдрома Кушинга гиперкортицизм связан с
гиперфункцией коры надпочечников, обусловленной аденомой,
раком или гиперплазией коры надпочечников.
Гиперкортицизм при вторичной, центральной форме синдрома
Кушинга обусловлен усиленной секрецией кортиколиберин-релизингормона в гипоталамусе, который ведет к повышенной выработке
кортикотропина (АКТГ) в гипофизе. (АКТГ) в свою очередь вызывает
гиперплазию коры надпочечников и избыточную продукцию
кортизола. Гиперсекреция кортизола сопровождается
увеличением секреции инсулина, стимуляцией гликогенеза
гиперкортицизма, с избыточным образованием жировой ткани.
Нарушение жирового обмена считается одним из основных
патогенетических звеньев гиперкортицизма и в частности
глюкостеромы. Наступают нарушения белкового обмена, питания
кожи, ее поражение.
18.
При синдроме Кушинга развиваются глубокие дистрофическиепроцессы в костной ткани, заканчивающиеся остеопорозом.
снижается усвоение кальция из кормов. В то же время происходит
усиление выделения кальция с мочой, снижение активности
щелочной фосфатазы, плохое насыщение костяка кальцием и
другими минеральными элементами. Развивается остеомаляция и
остеопороз. Нарушение выделения кальция почками приводит к
нефрокальцинозу, образованию камней в почках и появлению
пиелонефрита.
Симптомы. В симптоматике ведущее место занимают ожирение ,
кожные поражения и мышечная слабость. Избыточное отложение
жировой ткани в подкожном слое живота, плечевом поясе,
крестцово-поясничной области, бедра. Кожа сухая, истончена и
легко ранима, гиперпигментирована и на ощупь холодная. В углах
губ и других участках наблюдается пиодермия (гнойничковое
поражение), в местах выступов костей — пролежни. Волосяной
покров редкий с участками алопеции. Тонус мышц ослаблен
(миопатия). У больных животных проявляются признаки
остеопороза (искривление конечностей и позвоночника, перелом
ребер, трубчатых костей и др.). При рентгенографии обнаруживают
остеопороз ребер, трубчатых костей.
19.
Диагностика. Избирательные места отложения жира.Характерные изменения кожного и волосяного покрова
(истончение, сухость, гиперпигментация, похолодание,
алопеция и др.). Слабость мышц (миопатия). Признаки
остеодистрофии с преобладанием симптомов
остеопороза, наличие переломов костей.
При рентгенографии и УЗИ отмечают увеличение печени,
снижение плотности кости, обызвествление кожи, мышц,
иногда камни в мочевом пузыре, опухоли надпочечников.
При дифференциальной диагностике исключают
сахарный диабет, несахарный диабет, гипотиреоз,
ожирение.
Лечение. При первичном синдроме Кушинга,
вызванном аденомой, раком или гиперплазией коры
надпочечников, проводят оперативное удаление опухоли
коры надпочечников и назначают препараты,
угнетающие синтез кортизола и адренокортикотропина
(АКТГ). Возможен и смертельный исход
20.
21.
4.ХРОНИЧЕСКИЙ АУТОИММУННЫЙ ЛИМФОЦИТАРНЫЙ ТИРЕОИДИТ
— заболевание щитовидной железы, характеризующееся
лимфоидной инфильтрацией ее ткани. У человека аутоиммунный
лимфоидный тиреоидит называют лимфоцитарным тиреоидитом,
болезнью Хошимито ( описано японским хирургом Хошимито).
Генетически обусловленное заболевание реализуется при
воздействии факторов окружающей среды, т. е с наследственной
предрасположенностью. Зарегистрировано у собак и кошек
Этиология и патогенез. Доказана генетическая обусловленность
дефекта иммунокомпетентных клеток, ведущих к срыву
естественной толерантности щитовидной железы, фильтрации ее
макрофагами, лимфоцитами, плазматическими клетками
Генетический дефект сопровождается угнетением функции Тсупрессоров, повышением выработки тиреотропного гормона (ТТГ)
гипофизом, избыточная секреция которого приводит к повышению
чувствительности щитовидной железы к этому гормону, что ведет к
ее росту, развитию зоба.
Препараты йода играют провоцирующую роль в развитии
аутоиммунного лимфоцитарного тиреоидита, поэтому их назначение
при этом заболевании неуместно.
22.
Симптомы. По клиническому течению выделяютсубклинический (латентный) и клинически выраженный
тиреоидит. Клинические признаки болезни развиваются
медленно, оставаясь незамеченными. По прошествии
времени отмечают увеличение щитовидной железы, ее
узловатость. Преобладают признаки гипотиреоза:
слабость, угнетение, снижение температуры тела; кожа
суховатая, складчатая с участками алопеции.
Лабораторные исследования. В сыворотке крови
снижена концентрация тироксина и трийодтиронина при
повышении содержания тиреотропного гормона.
Ультразвуковое исследование малоинформативное.
Патоморфологая. Железистая ткань бледная, плотная.
Диагноз. Постановка прижизненного диагноза основана
на выявлении в сыворотке крови аутотиреоидных
антител.
Лечение. Больным животным с умеренным проявлением
заболевания медикаментозного лечения не назначают.
23.
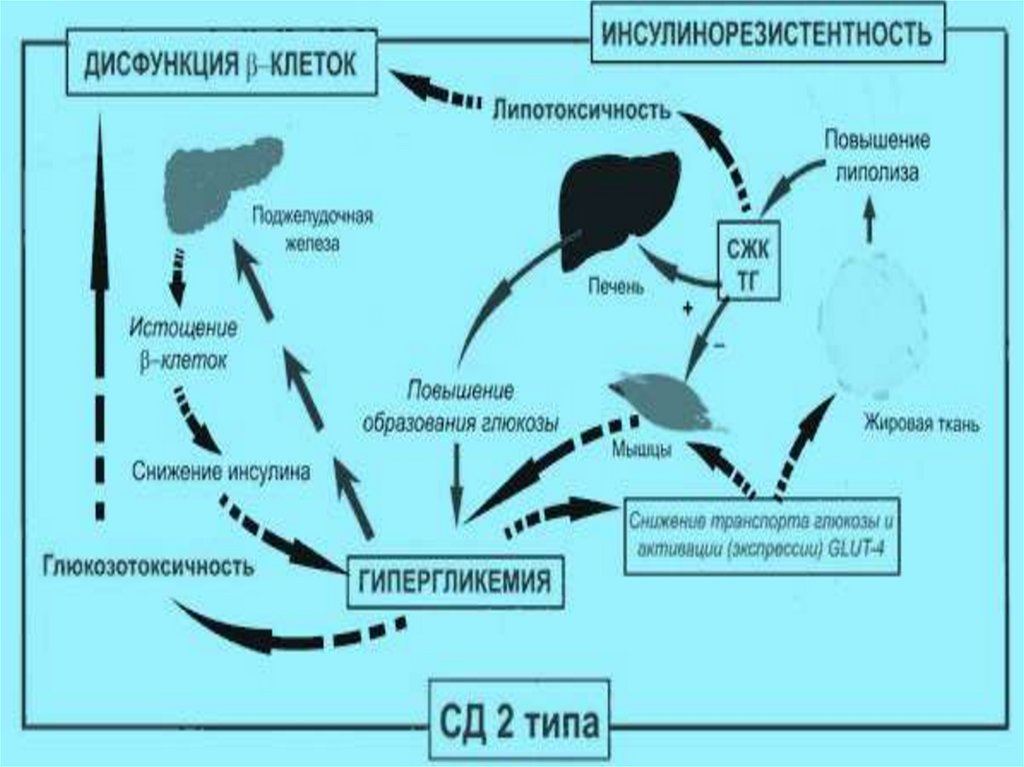
5. Сахарный диабет (Diabetes mellitus) — хроническая болезнь,обусловленная абсолютной или относительной недостаточностью
инсулина, сопровождается нарушением обмена веществ,
гипергликемией и глюкозурией. Сахарный диабет (СД),
обусловленный абсолютной недостаточностью инсулина, называют
инсулинозависимым сахарным диабетом (ИЗД), или сахарным
диабетом I типа (СД I).
Сахарный диабет, связанный с инсулинорезистентностью,
называется инсулинонезависимый сахарный диабет (ИНД), или
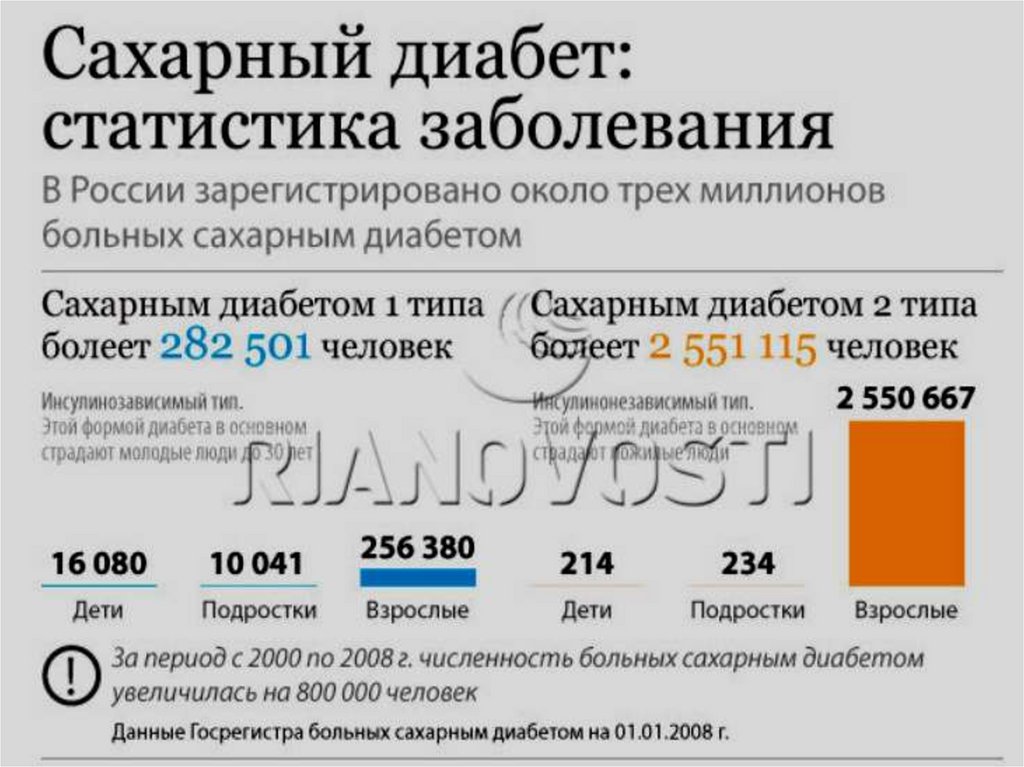
сахарный диабет II типа (СД II). Сахарным диабетом болеют собаки,
реже кошки, лошади, свиньи и другие животные с однокамерным
желудком. У собак инсулинозависимый сахарный диабет встречается
в 75 % случаев; 25% составляет инсулинонезависимый тип сахарного
диабета. У животных различия между ИЗД и ИНД часто стерты.
Сахарный диабет имеет еще синдром «почечного нефрогенного
сахарного диабета»; это физиологическая или кормовая
глюкозурия, вызванная поеданием большого количества сахаристых
кормов; есть стрессовая гипергликемия, сахарный диабет
беременных. Кроме первичного сахарного диабета I и II типа
возможна вторичная гипергликемия как один из признаков
заболеваний поджелудочной железы, надпочечников и других
органов (глюкогонома, соматостатинома, рак поджелудочной железы
24.
Этиология. Сахарный диабет являетсяполиэтиологичным, полиморбидным заболеванием.
В основе его возникновения лежат два основных
этиологических фактора:
наследственная предрасположенность и
неблагоприятное воздействие на организм внешней
среды. К настоящему времени в геноме человека
выявлено более 18 локусов (область локализации
определенного генетического элемента на хромосоме),
ассоциированных с риском развития СД I .
Провоцирование развития сахарного диабета
происходит под влиянием физических, биологических и
других факторов, оказывающих неблагоприятное
влияние на материнский организм или в постнатальный
период развития и роста. Особую опасность
представляют токсины патогенных грибов, вирусы,
недоброкачественные корма и другие причины,
приводящие к нарушению обмена веществ.
25.
Сахарный диабет II наследуется по аутосомнодоминантному типу наследования .Основной провоцирующий фактор в этом случае —
ожирение. Заболевание бывает чаще у животных,
которых неравномерно и обильно кормят, содержат в
комнатных условиях, недостаточно выгуливают,
оставляют на длительное время в одиночестве. При
ожирении инсулинорезистентность проявляется в
снижении чувствительности воздействия инсулина на
ткани, в частности на жировую, мышечную и печень.
Чувствительность к инсулину у ожиревших животных
значительно ниже, это ведет к повышению синтеза
инсулина, а затем к истощению В-клеток поджелудочной
железы, следовательно, к сахарному диабету I типа.
Способствующими факторами развития сахарного
диабета I и II типа могут быть длительное применение
глюкокортикоидов, андрогенов, гормонов щитовидной
железы и т. д.
26.
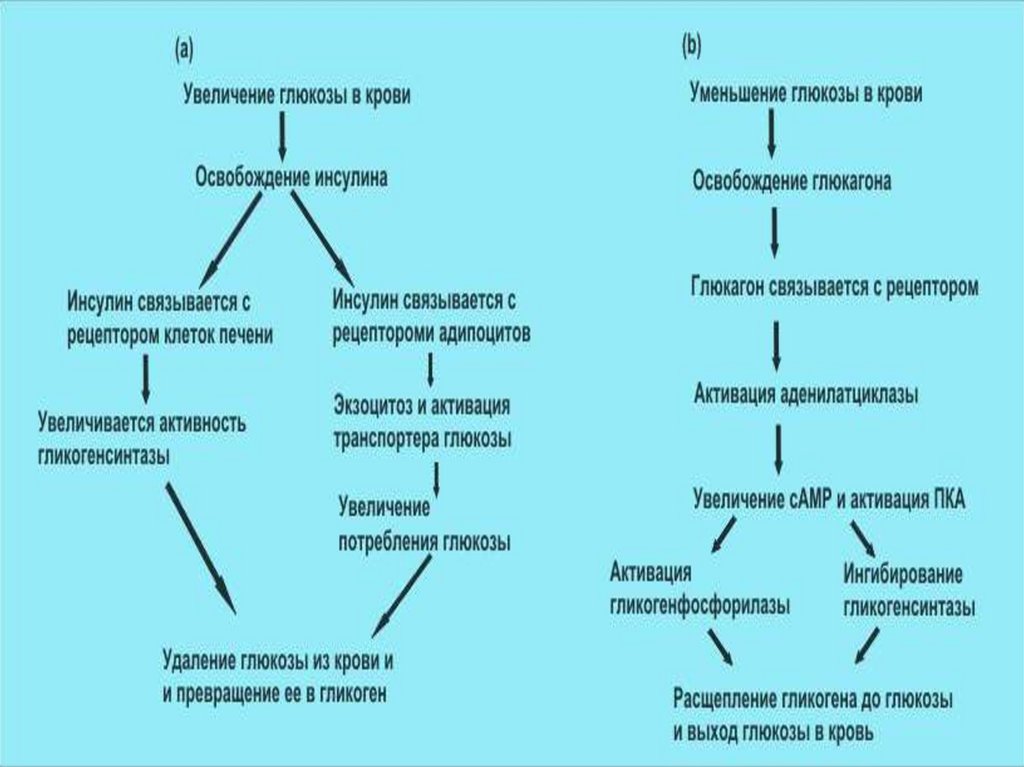
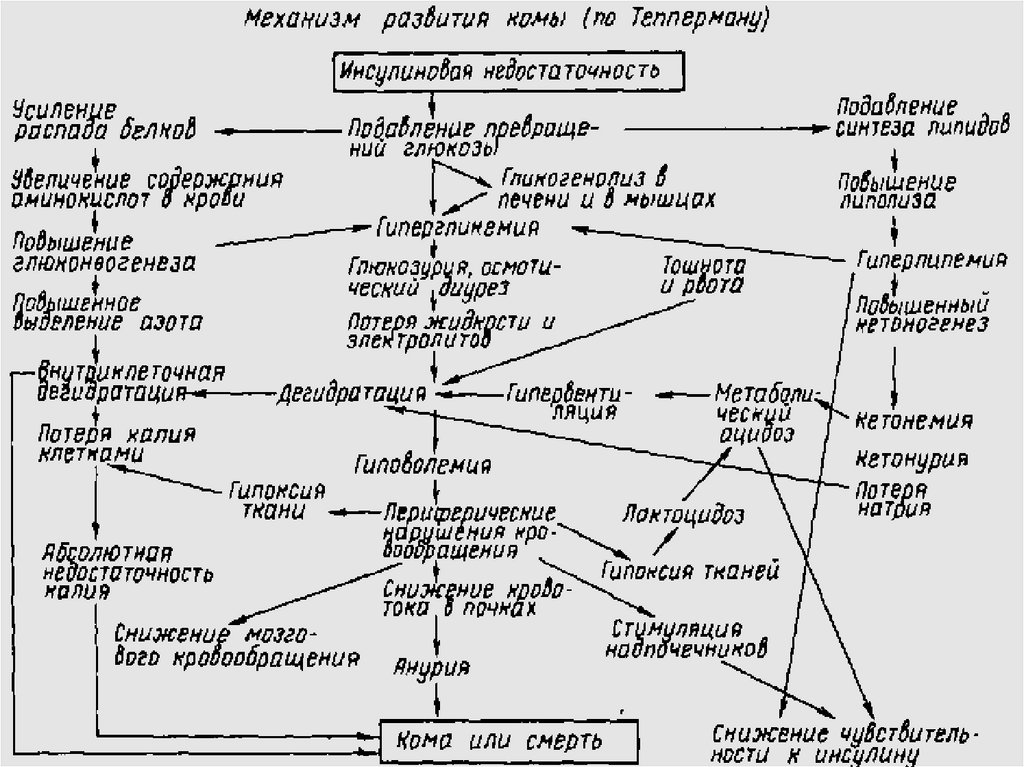
Патогенез. При СД I типа вследствие недостаточного синтезаинсулина снижается утилизация глюкозы, затрудняется ее
проникновение в клетку, происходит повышение глюкозы в крови
(гипергликемия). В патогенезе СД II типа ОТМЕЧАЮТ дефект в генах
рецепторов, которые снижают чувствительность инсулиновых
рецепторов периферических тканей к действию инсулина,
уменьшается активность белков-транспортеров глюкозы. При СД I и II
типа клетки испытывают недостаток энергии, аминокислот и других
веществ. В этих условиях в патологический процесс вовлекаются
гормоны (глюкагон, адреналин, глюкокортикоиды), которые ускоряют
распад гликогена, понижают чувствительность клеток к инсулину,
накапливаются в организме кетоновые тела, отрицательно
воздействующие на ЦНС, органы эндокринной системы, печень,
почки, сердце и др. развивается кетоацидоз, диабетическая кома.
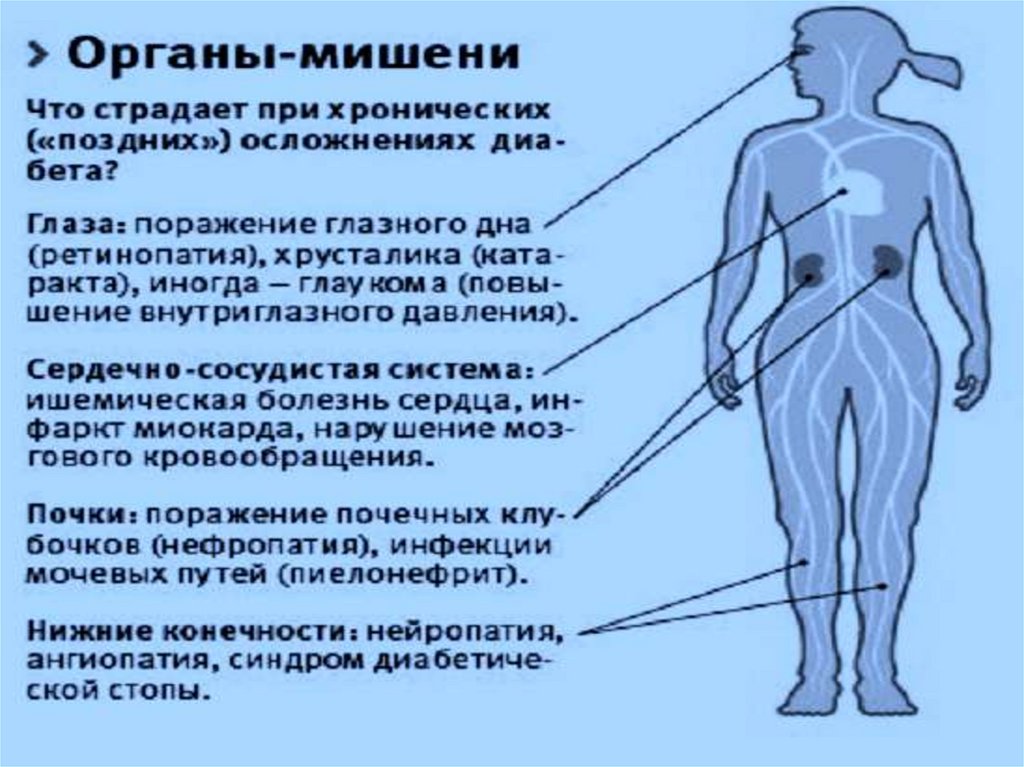
При СД поражаются сосуды, клетки и ткани различных органов,
прогрессирует миокардиодистрофия, нефропатия, катаракта и т.д. .
Высокая концентрация сахара в крови и межклеточной жидкости
приводит к обезвоживанию клеток (осмос), сухости кожи и слизистых
оболочек, усиленной жажде, усилению диуреза. При повышении
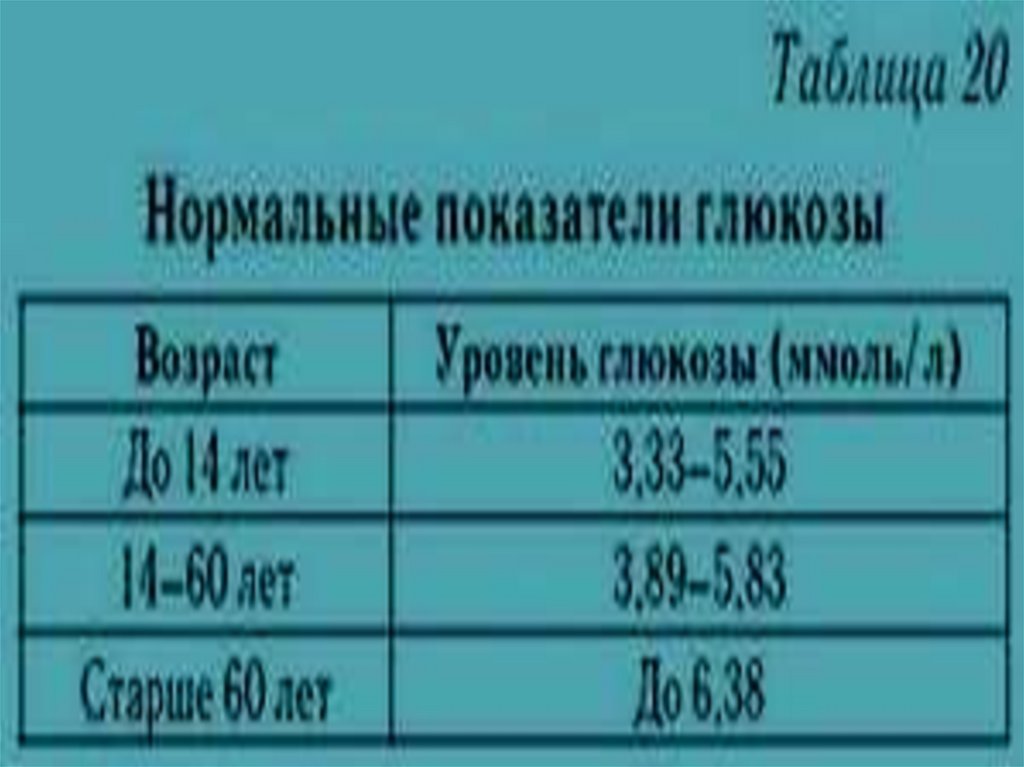
уровня глюкозы в крови выше почечной пороговой [9,5...10 ммоль/л
(170...180 мг%) у человека; более 120 мг% у собак и кошек глюкоза
поступает в мочу и развивается глюкозурия.
27.
Симптомы. Скрытый период заболевания протекает безвыраженных клинических признаков. ИЗД чаще бывает у
молодых животных, ИНД — у взрослых (у собак в
возрасте 4...14 лет). Исхудание (кахексия) свойственна
чаще ИЗД, предшествующее ожирение — ИНД.(независ.)
Поздний СД проявляется признаками полиморбидности
(поражение надпочечников, щитовидной и др. эндокр.
жел.), диабетической нейропатией, патологией органов
зрения, кожи, почек, сердца, печени и др. Диабетическая
нейропатия включает поражение задних корешков
спинного мозга (атаксия), поражение отдельных
периферических нервов (парезы, выпадение рефлексов).
Патология органов зрения (слепота) встречается при всех
типах СД. Развивается катаракта, глаукома, дерматозы в
виде сыпей (папул, пузырей, фурункул, карбункул),
депигментации и др. При позднем СД-нефропатия,
поражение сердца- миокардиодистрофия. Поражение
коронарных артерий причина инфаркта миокарда.
28.
Тяжелым синдромом СД I типа является диабетическаякома, причина которой - резкое уменьшение синтеза
инсулина, стрессы, осложнения инфекционной болезнью
(чума плотоядных, вирусный гепатит и др.). Предвестники
диабетической комы — усиление полиурии, полидипсии
(жажда), анорексии, (рвота). Дыхание шумное,
прерывистое, ощущается запах ацетона в выделяемом
воздухе. Общее состояние резко угнетено (ступор) или
кома. Сердцебиение учащенное, аритмия. Полиурия. Моча
содержит много сахара, ацетона и белка. Уровень сахара
в крови на порядок превышает допустимые нормы. В
крови резко повышено содержание мочевины, общего
белка креатинина, гемоглобина, лейкоцитов и понижено
инсулина. При СД II типа гипергликемия возникает не в
момент заболевания, а выявляется лишь при
неэффективности компенсаторных механизмов
организма. СД II типа развивается намного раньше до
выявления гипергликемии, постепенно прогрессирует,
переходя от доклинической стадии развития к клинич.
29.
Патоморфологические изменения.Сухость кожи, истощение, обезвоживание тканей,
дистрофические изменения в сердечной мышце, печени и
других органах. В поджелудочн. железе- перерождение и
очаговая атрофия паренхимы. В почках поражение
мелких сосудов (преимущественно капилляров).
Диагноз. Наличие родственников (по родословной
отцов, матерей, сестер или братьев), болевших сахарным
диабетом. Воздействие неблагоприятных факторов на
организм в различные периоды онтогенеза.
Характерная клиническая картина: жажда, полиурия,
снижение аппетита, исхудание, поражение кожи, снижение
остроты зрения и слуха, тахикардия, аритмия,
нейропатия, протеинурия. При диабетической коме —
коматозное состояние, потеря рефлексов, прерывистое
шумное дыхание, запах ацетона в выдыхаемом воздухе,
анорексия, тошнота, рвота.
30.
31.
32.
33.
34.
35.
36.
6. Инсулинома — это гормонально активнаяопухоль, аденома в-клеток Лангерганса
поджелудочной железы, которая продуцирует
избыточное количество инсулина. Инсулиному
относят к заболеваниям с наследственной
предрасположенностью. Встречается
преимущественно у немецких овчарок.
Патогенез. Резко выражено снижение глюкозы в
крови . Недостаточное снабжение органов и
тканей глюкозой компенсируется усилением
глюконеогенеза ( образованием глюкозы из
жиров, аминокислот и других неуглеводных
компонентов). Это сопровождается накоплением
в организме кетоновых тел и других продуктов
промежуточного обмена, развитием токсикоза,
поражением эндокринных и других органов.
37.
Клинические признаки инсулиномы — очень низкийуровень глюкозы в крови и повышенная концентрация
инсулина. Уровень глюкозы в крови заметно возрастает
после кормления больного животного. У собак она
проявляется атаксией, слабостью, приступами. В крови
повышаются холестерол, креатинин, и др. При УЗИ
живота обнаруживают панкреатические узелковые
утолщения. Приступ гипогликемии купируют
внутривенным введением глюкозы. Применяют методы
компьютерной томографии, УЗИ поджелудочной железы и
др. При дифференциальной диагностике инсулиномы
исключают эпилепсию, опухоль головного мозга,
гиперемию и отек мозга, отравления, т. е. болезни,
сопровождаемые расстройством ЦНС. Для них не
характерна резко выраженная гипогликемия.
Лечение. Радикальное- хирургическое. Консервативное
лечение заключается в частом кормлении животного,
38.
39.
7.АТРОФИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ - редкое заболевание овчарок.Этиология и патогенез. Этиология заболевания не выяснена; не
исключена его генетическая обусловленность. Атрофия п.ж. ведет к
ее экзокринной недостаточности, развитию ферментопатии. Пища не
переваривается, белки, жиры и углеводы не усваиваются, наступает
истощение организма. Симптомы -прогрессирующее истощение при
обильном поедании корма сверх всякой нормы. Прохождение корма
по желудочно-кишечному тракту ускорено, дефекация учащена,
количество фекалий увеличено. Фекалии по консистенции пенистые,
с неприятным кислым запахом, содержат непереваренные частицы
кормов. При аускультации кишечника устанавливают усиление звуков
плеска и урчания. Шерстный покров взъерошенный, кожа сухая,
складчатая. Патоморфологические признаки. Атрофия
поджелудочной железы: она по своей толщине напоминает
пергаментный лист, прозрачная, но сохраняет свои протоки.
Диагностические критерии. Порода — немецкая овчарка. Резкое
истощение, повышенный аппетит, наличие в кале непереваренных
частиц корма. Лабораторное исследование. Снижение в крови
содержания общего холестерина.
Лечение. Малоэффективное. Диета со строгим ограничением жиров
и углеводов: постное мясо. Медикаментозное лечение основано на
применении ферментных препаратов (панкреатина, панзинорма).
40.
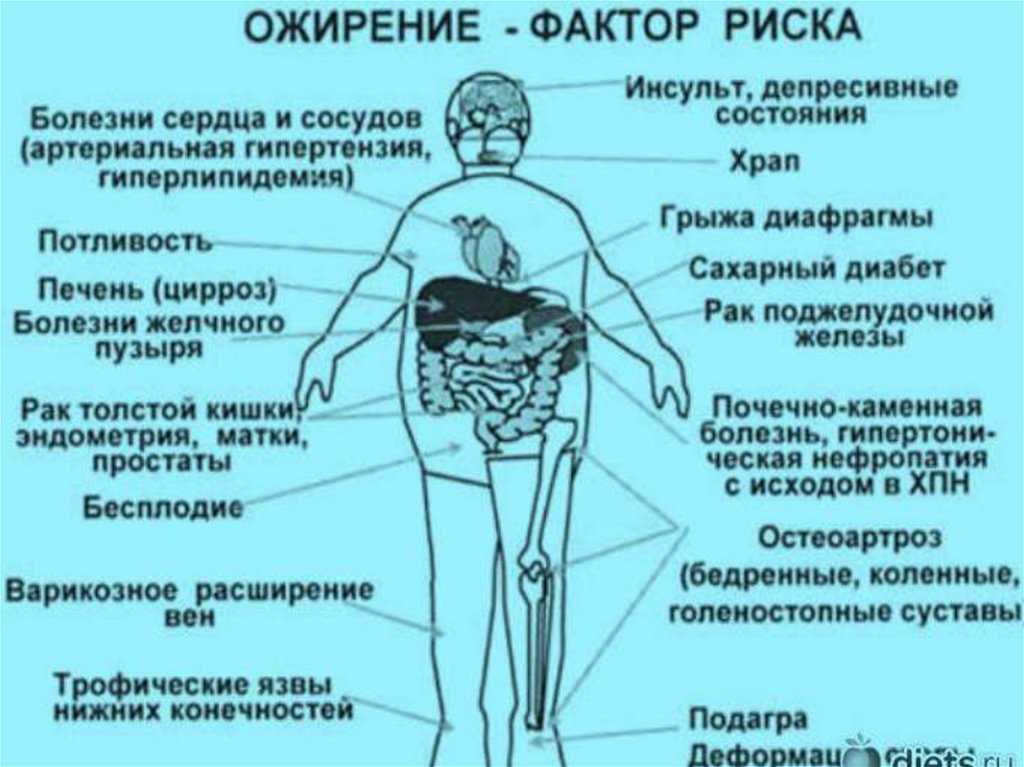
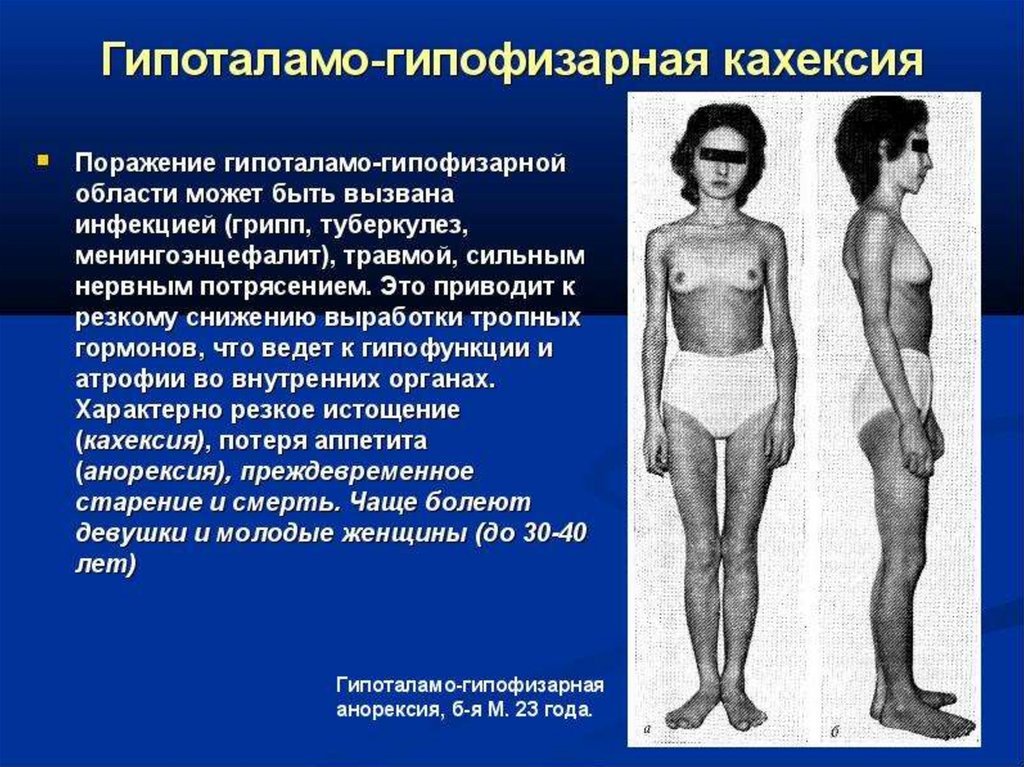
8. ОЖИРЕНИЕ (Аdipositas) — заболеваниеполиэтиологической природы. В зависимости от
этиологических факторов различают :
алиментарно-конституционное,
гипоталамо-гипофизарное и
вторичное симптоматическое ожирение.
Этиология. Причина алиментарно-конституционного
ожирения — длительный перекорм животных при их
генетической предрасположенности к этой патологии.
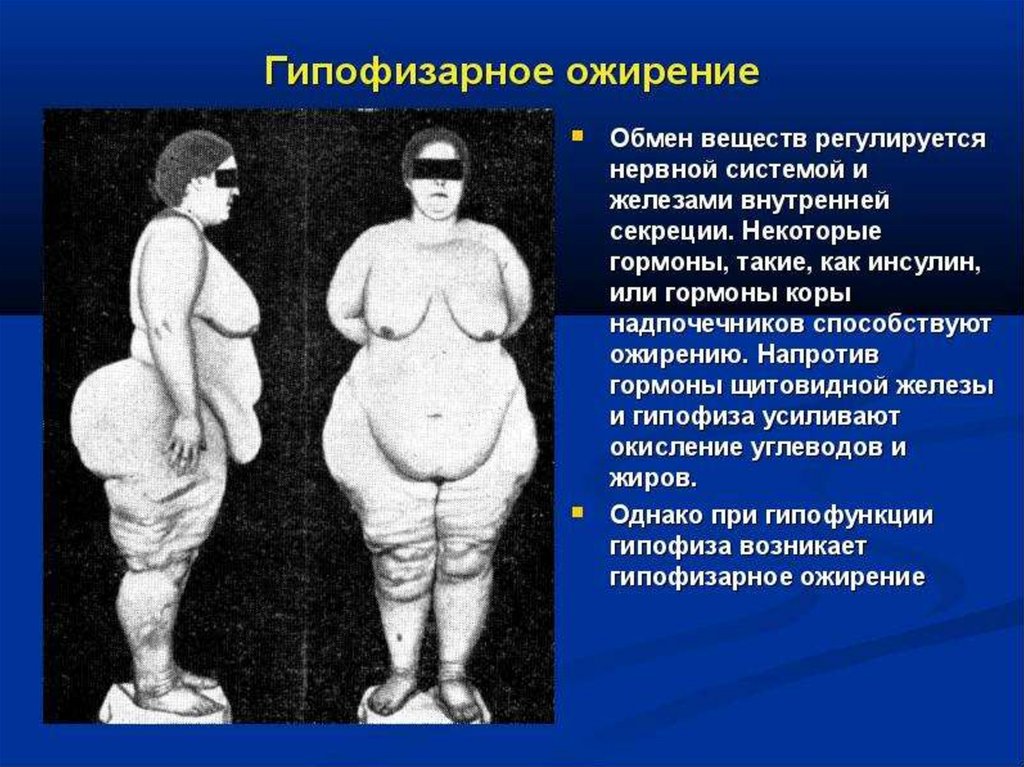
Гипоталамо-гипофизарное ожирение обусловлено
поражением соименных органов вследствие воздействия
на них различных причин.
Вторичное симптоматическое эндокринное ожирение
вызывают этиологические факторы, приводящие к
гипогонадизму, гиперкортицизму, инсулиноме. К
ожирению приводит кастрация самцов и самок.
Способствующим этиологическим фактором во всех
случаях является гиподинамия (гипокинезия).
41.
Патогенез развития конституционноалиментарного ожирения - энергетическийдисбаланс между количеством поступающей с
кормом энергии и ее затратами в организме.
Избыток энергии в виде триглицеридов
откладывается в жировых клетках — адипоцитах,
вызывая увеличение их размеров и нарастание
массы тела.
Патогенез гипоталамического и других форм
эндокринного ожирения связан с нарушением
синтеза гормонов гипоталамуса и гипофиза
(соматостатин, пролактин, соматотропин др.),
половых желез (эстрогены, андрогены),
поджелудочной железы (инсулин), щитовидной
железы (тироксин и трийодтиранин),
надпочечников (кортизон).
42.
В патогенезе алиментарного и эндокринногоожирения роль играет и жировая ткань,
выделяя особые вещества (лептин, фактор
некроза опухолей , и др.). При ожирении
содержание (гармона) лептина в крови
повышено, он играет ключевую роль ,
сигнализируя головному мозгу о запасах
жировой ткани; он относится к группе
«гормонов насыщения». Аппетит подавляется
через гипоталамус.
Известно, что ожирение ассоциируется с
сахарным диабетом II типа, артериальной
гипертонией, нарушением обмена мочевой
кислоты
43.
44.
45.
46.
9.Гипогонадизм — патологическое состояние, обусловленноеснижением в организме уровня андрогенов, которое характеризуется
недоразвитием половых органов, вторичных половых признаков и
бесплодием.
Этиология. Различают врожденный гипогонадизм (первичный и
вторичный) и приобретенный (первичный и вторичный).
Врожденный первичный гипогонадизм— эмбриональная аномалия,
характеризующаяся отсутствием тестикулов, и связана с гибелью
эмбриональных яичек в процессе внутриутробного развития плода.
Врожденный вторичный гипогонадизм обусловлен врожденным
дефектом развития гипоталамуса, проявляющимся в дефиците
гонадотропин-рилизин-гормона. Это приводит к снижению выработки
гонадотропинов ФСГ (фолликулостимулирующего) и ЛГ
(лютеинизирующего) гипофизом, дефициту тестостерона и развитию
вторичного гопогонадотропного гипогонадизма.
Приобретенный первичный гипогонадизм развивается при
воспалении тестикул (орхит) или семявыносящих путей , опухоли
семенников, травмах. К гипогонадизму приводят хроническая
интоксикация, ионизирующее излучение.
Приобретенный вторичный гипогонадизм обусловлен
инфекционно-воспалительными процессами в гипоталамогипофизарной области.
47.
Симптомы. При формах гипогонадизма- недоразвитостьмошонки и семенников, отставание в росте и развитии,
отсутствие или слабую выраженность вторичных
половых признаков, недостаточную половую активность,
возможно бесплодие. Основной признак врожденного
первичного гипогонадизма — отсутствие семенников в
мошонке и в брюшной полости, склонность животного к
ожирению. Для врожденного вторичного гипогонадизма
характерен крипторхизм, отмечаются глухота и др. При
всех формах гипогонадизма результаты иследования
эякулята, однотипны: небольшой объем, малое число
спермиев, низкая их подвижность, много мертвых клеток.
Лабораторные исследования. Устанавливают снижение в
сыворотке крови и моче тестостерона, филлитропина и
лютропина. Диагностика .Определяют причину
гипогонадизма, анализируя клинические признаки и
лабораторные показатели крови, мочи и эякулята.
Лечение медикаментозное.
48.
49.
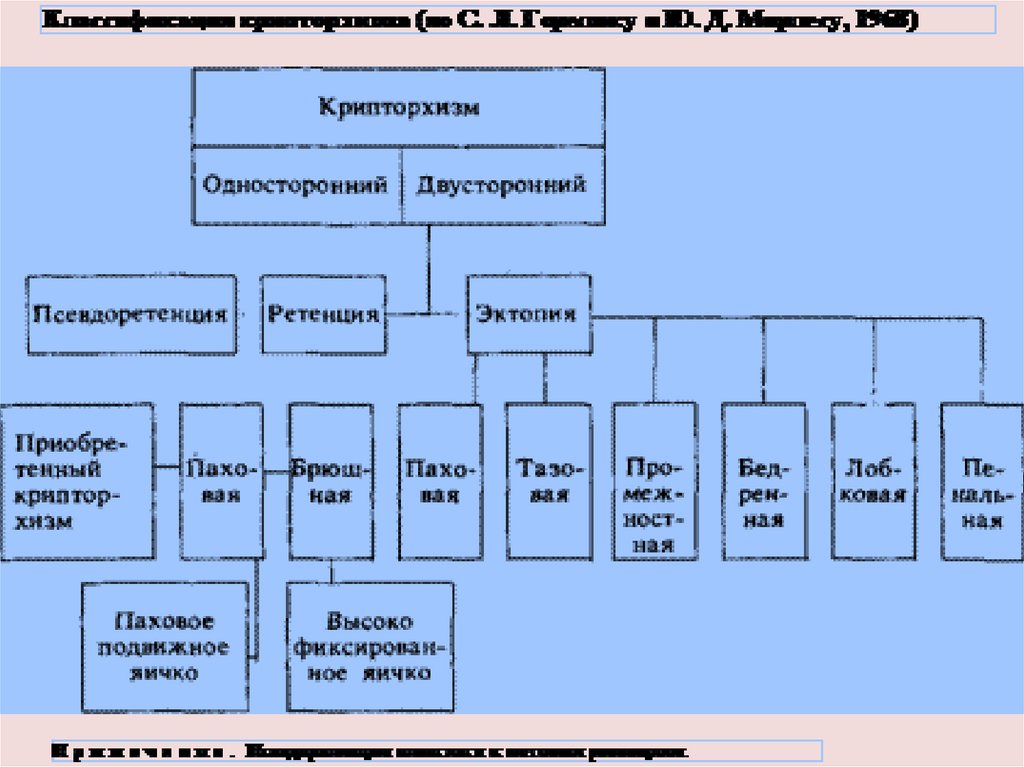
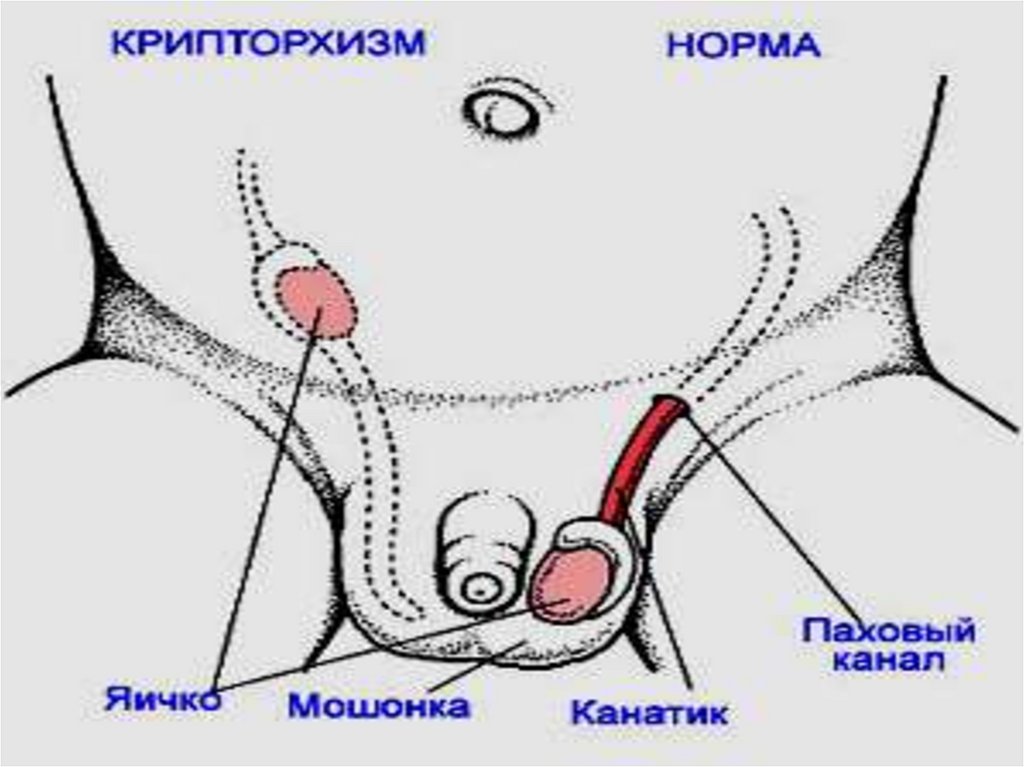
10.КРИПТОРХИЗМ — один или два семенника не опущеныиз брюшной полости в мошонку, что сопровождается
снижением их гормональной функции. Крипторхизм полиморбидная патология, встречается у жеребцов,
хряков, баранов, кобелей и других видов животных.
Аутосомно-рецессивный тип наследования.
Этиология и патогенез. Развитие крипторхизма
начинается в ранний период онтогенеза. Крипторхический
семенник изначально (от зачатия) патологический, и
поэтому задерживается его опускание в мошонку из
брюшной полости. При гистологическом исследовании
устанавливают недоразвитие извитых семенных
канальцев и их клеточных элементов. Причины – узость
пахового канала, недоразвитие мошонки, укорочение
семенного канатика и др. механические факторы. У
крипторхов снижается репродуктивная функция
семенников, так как эту функцию выполняет только
семенник, расположенный в мошонке.
50.
Нормальный спермиогенез осуществляется семенникомв мошонке при определенной температуре (на 2...4 °С
ниже температуры тела), поэтому семенник, находящийся
вне мошонки, функционировать нормально не может.
Поэтому снижается или полностью угасает основная
функция семенников — спермиогенез.
Симптомы. Недоразвитость мошонки со стороны, где
пальпаторно не обнаруживается семенник. У
односторонних крипторхов заметно гипертрофирован
нормальный семенник. Ректально у жеребцов
устанавливают наличие семенника в брюшной полости. У
больных животных качество спермопродукции снижено,
выявлены врожденные дефекты - укорочение шерстного
покрова, экземы, диспропорция скелета (чрезмерный
рост, высоконогость, искривление предплечий,
косолапость). Лечение и профилактика. Хирургическое кастрация. С профилактической целью выбраковывают
не только самого крипторха, но и обоих его родителей.
51.
52.
53.
11.Врожденная гипоплазия (гипофункция) яичников —нарушение функции гипоталамо-гипофизарной системы.
Этиология и патогенез. Причины - опухоли гипофиза
гипоталамуса, травмы, облучения, интоксикация,
токсикозы во время беременности, генные мутации.
Развитие болезни сопровождается гипоплазией
яичников, их уменьшением. Репродуктивная функция у
животных падает, наблюдаются вялость и бесплодие.
Симптомы. Прекращение половых циклов. Ректально
устанавливают уменьшение размеров яичников, наличие
кист яичников. Животные склонны к ожирению. Диагноз.
Ставят по клиническим признакам, прижизненной оценке
размеров яичников, результатам гистологических
исследований. Лечение и профилактика - животных
выбраковывают. Лечение направлено на коррекцию
дефицита стероидных и нестероидных гормонов
яичников, релизинг-гормонов гипоталамуса —
стимуляторов ФСГ, ЛГ, гонадотропина гипофиза.
54.
55.
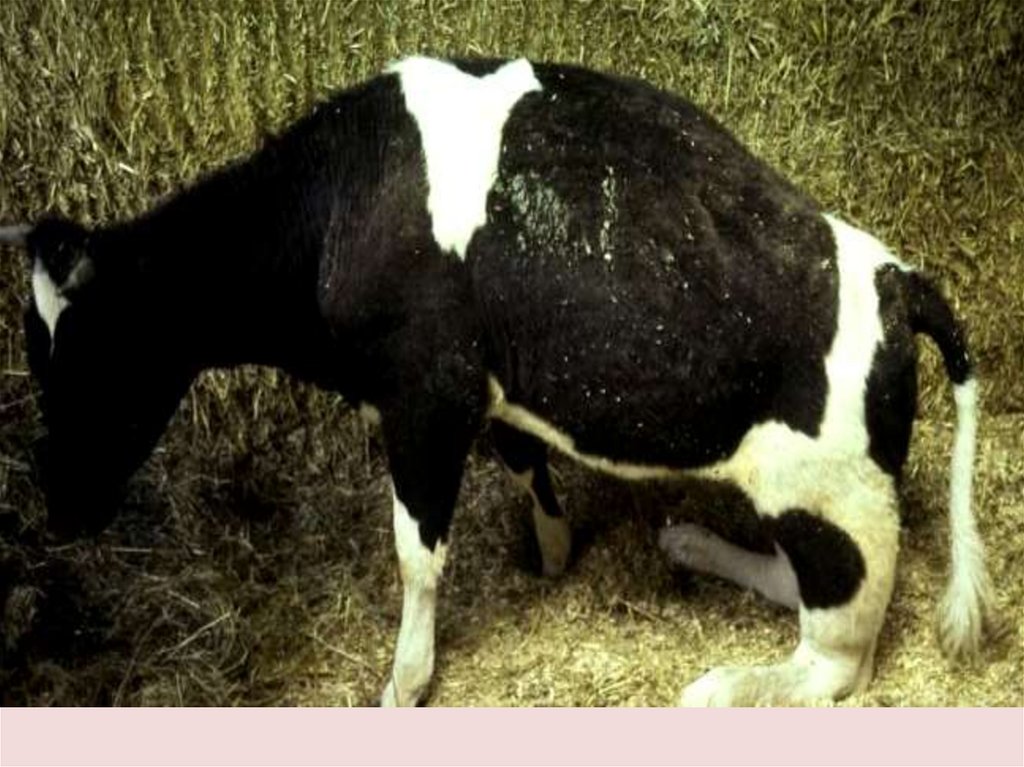
12.ПОСЛЕРОДОВАЯ ГИПОКАЛЬЦИЕМИЯ (ПОСЛЕРОДОВОЙ ПАРЕЗ)-остро протекающая болезнь, характеризующаяся резким
снижением в крови и тканях кальция, парезом гладких и поперечнополосатых мышц, параличеобразным состоянием глотки, языка,
потерей «сознания» (кома). Болеют преимущественно
высокопродуктивные коровы после 3...5 отелов в первую неделю
после родов. иногда болезнь может начаться за один или два дня до
отела или через 4...5 и даже 12 недель после него. Послеродовая
гипокальциемия возможна у коз, овец, буйволиц. У первотелок
заболевание не отмечено. Этиология. Болезнь полиэтиологической
природы. Встречается в хозяйствах с высоким уровнем общего,
протеинового, кальциевого кормления. Известно, что при одних и тех
же условиях кормления и содержания заболевают не все животные;
одни и те же коровы болеют неоднократно, т. е. для этой болезни
характерна генетическая предрасположенность. Причиной
послеродового пареза является избыток кальция в рационах
сухостойных коров. Потребления кальция коровами (менее 20 г/сут)
снижало частоту возникновения болезни в среднем с 32,4 до 1,7%.
В послеродовой гипокальциемии важную роль играет дефицит в
организме витамина D (кальциферола) и его активных метаболитов
участвующих в образовании кальция, связывающегося с белком, и
его трансмембранном переносе.
56.
Патогенез послеродовой гипокальциемии сложен.Резкое снижение в крови и тканях общего и
ионизированного кальция, что ведет к нервномышечному расстройству — судорогам и парезу. С участием
ионов кальция происходит процесс соединения и диссоциации мышечных белков
актина и миозина, регулируется содержание ацетилхолина — медиатора нервного
При недостатке кальция происходит накопление
ацетилхолина, раздражаются нервные рецепторы,
нарушаются процессы сокращения мышц, наступает их
парез. Снижение кальция в крови и тканях связано с
главными факторами:
а) недостаточным всасыванием его из кишечника
вследствие уменьшения синтеза паратгормона и
активных форм витамина Д. б) с усиленным выделением
кальция с мочой из-за недостатка паратгормона; в) с
недостаточной мобилизацией кальция из костной ткани
из-за дефицита паратгормона и активных форм витамина
Д; г) с усиленным потреблением кальция для
образования молозива.
возбуждения.
57.
Симптомы. Болеют преимущественно коровы в возрасте5...6 лет и старше. У животных уменьшается или теряется
аппетит. Они глухо мычат, беспокоятся, наступает
угнетение, потеря реакции на внешние раздражители,
ослабление мышечного тонуса, залеживание. Вскоре
развивается коматозное состояние; больные лежат с
вытянутыми конечностями и повернутой набок головой,
появляется 8-образный изгиб шеи; отсутствуют
чувствительность кожи, мышц и сухожилий, рефлексы
роговицы, зрачка и ануса. Вследствие пареза (паралича)
глотки и языка акт глотания становится невозможным,
язык выпадает, появляется слюнотечение. Перистальтика
рубца, книжки, сычуга и кишечника не прослушиваются.
Пульс учащенный, тоны сердца ослабленные,
приглушенные. Дыхание вначале учащенное, а в период
комы — редкое, прерывистое, хрипящее. Температура
тела снижается до 35°С, Характерный признак
послеродового пареза — длительное залеживание..
58.
Последствием послеродового пареза могут быть мастит,послеродовое залеживание, задержание последа, метрит,
кисты яичников, удлинение сервис-периода, снижение
продуктивности . Лабораторные исследования. Падение
содержания уровня в сыворотке (плазме) крови общего
кальция ниже 7,5 мг/100 мл), ионизированного кальция до
2...3 мг/100, снижение в крови магния. Концентрация
фосфора существенно не меняется, хотя имеется
тенденция к его повышению. Диагностические критерии.
Характерные клинические признаки (потеря
чувствительности кожи, утрата рефлексов, парез мышц,
нарушение приема корма, глотания, атония
преджелудков), коматозное состояние, резкое снижение в
крови общего и ионизированного кальция. Послеродовая
гипокальциемия имеет сходство с послеродовым
залеживанием, при котором рефлексы чувствительности
сохранены, в крови резко снижено содержание фосфора
(ниже 4 мг/100 мл), но нет резкого снижения кальция.
59.
Лечение- коррекция кальция и магния,повышение их концентрации в крови до
нормального уровня. Достигается
парентеральным введением солей кальция,
магния и препарата оксидевита, который
регулирует обмен кальция,фосфора,стимулирует
их всасывание в кишечнике, реабсорбцию в
почках. В первые 2...3 суток выздоравливающим
животным дают хорошее сено, болтушку из
отрубей, кормовую свеклу (5... 10 кг в сутки),
сенаж хорошего качества. На полную норму
концентратов переводят постепенно. Выдаивают
молозиво часто, но не полностью, с тем, чтобы
уменьшить количество поступающего в него
кальция и избежать рецидивов. Следят за тем,
чтобы не допускать появление мастита.
60.
Профилактика Коров в сухостойный период содержатна полноценных рационах, включающих по
питательности- сено (30...35 %), сенаж или силос (25...35
%), концентраты (25...30 %), корнеплоды (5...6 %) или на
рационах с содержанием 50...55 % сена и 40...45 %
концентратов. Общий уровень кормления сухостойных
коров должен соответствовать животным с уровнем
продуктивности 5,5...6,5 кг молока, а за 20 дней до отела
— 10 кг молока. Сахаро-протеиновое отношение в
рационах поддерживают на уровне 0,8...1,2, сахарокрахмально-протеиновое отношение — 1,7...2,2.
Содержание клетчатки должно составлять 25...30 %
сухого вещества кормов рациона. Оптимальное
соотношение кальция и фосфора в рационах
сухостойных коров — 1,5...1,3. За 2...3 недели до отела в
рационах кальция и фосфора должно быть почти
поровну (1 : 1), а их абсолютное количество должно
составлять не более 60...70 г (Б. Д. Кальницкий).
61.
Следует придерживаться умеренногокормления, не допуская ожирения. В хозяйствах
с высоким уровнем кормления лактирующих и
сухостойных коров, наличия в стаде ожиревших
животных сухостойных коров содержат на
рационах со сниженным на 13...23 %
энергетическим, протеиновым и кальциевым
уровнем питания до нормализации упитанности.
Надежной профилактикой послеродового
пареза у коров является внутримышечное
введение оксидевита за 5...7 суток до отела в
дозе 700...800 мкг. Если в ожидаемый срок отел
не произошел, то препарат вводят повторно.
Кроме того используются и др. в т.ч и
синтетические препараты















































 Медицина
Медицина