Похожие презентации:
Иммунопрофилактика инфекционных заболеваний
1.
ФГБОУ ВО АГМУ Минздрава РоссииИммунопрофилактика инфекционных
заболеваний
Т.В. Сафьянова
2. Иммунопрофилактика инфекционных заболеваний
это система мероприятий, осуществляемыхв целях предупреждения и ограничения
распространения (а в некоторых случаях
ликвидации) инфекционных заболеваний
путем проведения
профилактических прививок
3. Профилактическая прививка
введение в организм человекаиммунобиологических препаратов для
создания специфической
невосприимчивости к инфекционным
болезням
4. Основные задачи иммунопрофилактики
• формирование специфического иммунитетау индивидуума
• создание коллективного иммунитета
5.
Этапы развития (1)Предупреждение
инфекционных
заболеваний
путем
иммунизации – одно из выдающихся достижений в истории
медицины.
Использование вакцин для профилактики заболеваний берет
свое начало с конца XVIII в.
Впервые американский адвокат К. Мате (С. Mather) в 1721 г.
после возвращения из Африки сообщил о методе защиты от
оспы коренного населения с помощью втирания заразного
материала в кожу.
6.
Этапы развития (2)В то время медицинская общественность не оценила этот метод
как принципиально новый в профилактике заболеваний.
Спустя несколько десятилетий в 1796
(английский врач) использовал подобный
от натуральной оспы, а с 1880 г., когда
метод аттенуации микроорганизмов,
вакцинации.
г. Э. Дженнер
метод для защиты
Л. Пастер открыл
началась эпоха
Идея вакцинации была впервые апробирована с вирусами
натуральной оспы и бешенства.
7.
Этапы развития (3)Э. Дженнер в Англии произвел успешную вариоляцию
натуральной оспы ребенку.
Л. Пастер во Франции осуществил успешную вакцинацию
против бешенства, используя аттенуированные путем
пассажа на животных вирусы.
С
этого времени в вакцинологии произошли крупные
изменения и общество вступило в эру вакцинопрофилактики.
Становление массовой иммунизации населения Земли прошло
в своем развитии 3 этапа.
8.
Этапы развития (4)Первый этап (1890-1950 гг.).
В этот период с появлением технологии
культивирования бактерий стало возможным
создание
бактериальных
вакцин
и
анатоксинов (против туберкулеза, дифтерии,
коклюша, столбняка).
9.
Этапы развития (5)Второй этап (1950-1970 гг.).
В эти годы благодаря появлению технологии культивирования
вирусов в культуре ткани были разработаны противовирусные
вакцины.
В 1949 г. за работы по культивированию вирусов Д. Эндерс
(J. Enders), Т. Веллер (Т. Weller), Ф. Роббинс (F. Robbins)
получили Нобелевскую премию, и в этот же год была создана
убитая вакцина против полиомиелита.
В последующие годы почти одновременно появились и начали
успешно применяться живые цельновирионные вакцины
против полиомиелита, кори, паротита, краснухи, ветряной
оспы, желтой лихорадки.
10.
Этапы развития (6)Третий этап (начался в 1970 г. и продолжается до настоящего
времени).
Этот период характеризуется успехами молекулярной биологии и
разработкой новых технологий создания вакцин принципиально
нового поколения.
К ним относят рекомбинантные вакцины против гепатита В,
синтетические — на основе носителя полиоксидония (против
гриппа), субъединичные, расщепленные сплит-вакцины против
гриппа, конъюгированные полисахаридные против гемофильной
инфекции, полисахаридные против пневмо- и менингококковой
инфекций, рекомбинантные векторные против ЦМВ, ДНК-вакцины.
На всех этапах известную роль сыграли российские ученые, например
Н.Ф. Гамалея, проводивший работу по вакцинации против
бешенства.
11.
Этапы развития (7.)На всех этапах известную роль сыграли российские ученые, например
Н.Ф. Гамалея, проводивший работу по вакцинации против
бешенства.
В открытие новых вирусов внесли свой вклад Д.И. Ивановский, Л.А.
Зильбер, работами по вирусному гепатиту известен С.П. Боткин.
Современные научные исследования под руководством академиков Р.В.
Петрова и P.M. Хаитова позволили создать новые принципы
конструирования вакцин на основе синтетических носителей.
Массовая иммунизация началась с середины XX в. и позволила
сохранить миллионы жизней во всем мире.
В России, как и в других странах, вакцинацию проводят в соответствии
с Национальным календарем, и она является важной
государственной задачей.
Эффективность программ вакцинопрофилактики подтверждается
проведением эпидемиологического надзора за вакцинуправляемыми
инфекциями.
12. Снижение заболеваемости инфекциями в десятки, сотни и тысячи раз!
В Европейском регионе ВОЗ:- заболеваемость корью снизилась в 500 раз,
- эпидемическим паротитом – в 150 раз,
- дифтерией – в 200 раз,
- коклюшем – в 40 раз,
- столбняком – в 50 раз.
В РФ:
- заболеваемость корью снизилась в 12 000 раз (с 800-1000 до 0,07 на 100 тыс.
населения в 2009 г.),
- дифтерией – в 5000 раз (с 50-90 до 0,01 на 100 тыс.),
- коклюшем – в 150 раз ( с 200- 400 до 2,8 на 100 тыс.),
- эпидемическим паротитом – в 500 раз (с 300-500 до 0,65 на 100 тыс.),
- краснухой – в 400 раз (с 400 до 1,14 на 100 тыс.)
1958 – ВОЗ принимает программу по ликвидации натуральной оспы
Последний случай заболевания - в Сомали 26 октября 1977 г.
В 1979 г. глобальная комиссия по сертификации ликвидации оспы в мире
подтвердила факт полной ликвидации оспы.
На XXXIII сессии ВОЗ в 1980 г. было официально объявлено о ликвидации оспы
на Земле.
В настоящее время реализуются программы ВОЗ по глобальной ликвидации
полиомиелита и кори.
13. В России прививки проводятся
В рамках Национального календаряпрофилактических прививок.
В рамках календаря профилактических
прививок по эпидемическим показаниям.
В рамках реализации дополнительных
программ иммунизации.
14.
Календарь профилактических прививок России, 2021 г.(Приказ МЗ РФ от 06.12.2021 г. № 1122н) (1)
Возраст
Наименование прививки
24 часа
Первая вакцинация против вирусного гепатита В
3-7 день
Вакцинация против туберкулёза
проводится вакциной для профилактики туберкулеза
первичной вакцинации (БЦЖ-М);
в субъектах Российской Федерации с показателями
превышающими 80 на 100 тысяч населения, а также
окружении новорожденного больных туберкулезом –
профилактики туберкулеза (БЦЖ)
для щадящей
заболеваемости,
при наличии в
вакциной для
1 месяц
Вторая вакцинация против вирусного гепатита В
2 месяца
Третья вакцинация против вирусного гепатита В (дети групп риска:
родившиеся от матерей – носителей HBsAg, больных вирусным гепатитом
В или перенесших вирусный гепатит В в третьем триместре беременности,
не имеющих результатов обследования на маркеры гепатита В,
потребляющих наркотические средства или психотропные вещества, из
семей, в которых есть носитель HBsAg или больной острым вирусным
гепатитом В и хроническими вирусными гепатитами)
Первая вакцинация против пневмококковой инфекции
15.
Календарь профилактических прививок России, 2021 г.(Приказ МЗ РФ от 06.12.2021 г. № 1122н) (2)
Возраст
3 месяца
Наименование прививки
Первая вакцинация против дифтерии, коклюша, столбняка
Первая вакцинация против полиомиелита (ИПВ)
Первая вакцинация против гемофильной инфекции типа b
Вторая вакцинация против дифтерии, коклюша, столбняка
4,5 месяца
Вторая вакцинация против полиомиелита (ИПВ)
Вторая вакцинация против гемофильной инфекции типа b
Вторая вакцинация против пневмококковой инфекции
6 месяцев
Третья вакцинация против дифтерии, коклюша, столбняка
Третья вакцинация против полиомиелита (ИПВ)
Третья вакцинация против вирусного гепатита В
Третья вакцинация против гемофильной инфекции типа b
12 месяцев
Вакцинация против кори, краснухи, эпидемического паротита
Четвертая вакцинация против вирусного гепатита В (дети из групп
риска)
16.
Календарь профилактических прививок России, 2021 г.(Приказ МЗ РФ от 06.12.2021 г. № 1122н) (3)
15 месяцев
Ревакцинация против пневмококковой инфекции
18 месяцев
Первая ревакцинация против дифтерии, коклюша, столбняка
Первая ревакцинация против полиомиелита (ИПВ)
Ревакцинация против гемофильной инфекции типа b
20 месяцев
Вторая ревакцинация против полиомиелита (ОПВ)
ИПВ: дети, относящиеся к группе риска (с болезнями
нервной системы, иммунодефицитными состояниями или
анатомическими дефектами, приводящими к резко
повышенной
опасности
заболевания
гемофильной
инфекцией; с аномалиями развития кишечника; с
онкологическими
заболеваниями
и/или
длительно
получающим
иммуносупрессивную
терапию;
дети,
рожденные от матерей с ВИЧ-инфекцией; дети с ВИЧинфекцией; недоношенные и маловесные дети; дети,
находящиеся в домах ребенка)
17.
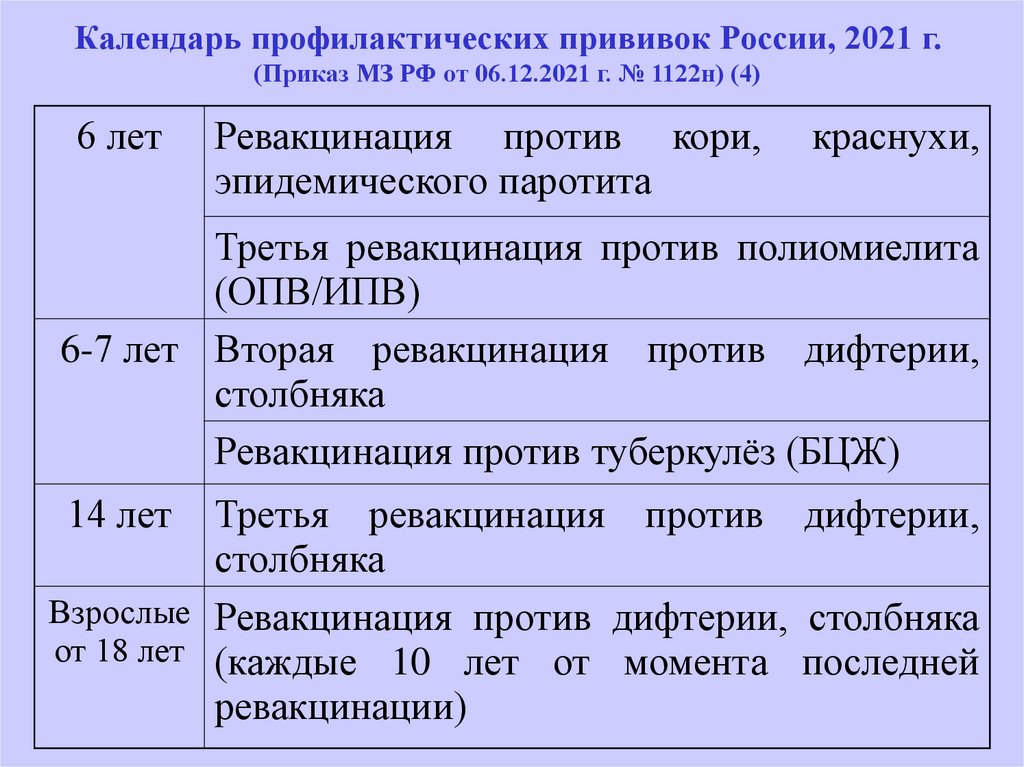
Календарь профилактических прививок России, 2021 г.(Приказ МЗ РФ от 06.12.2021 г. № 1122н) (4)
6 лет
Ревакцинация против кори,
эпидемического паротита
краснухи,
Третья ревакцинация против полиомиелита
(ОПВ/ИПВ)
6-7 лет Вторая ревакцинация против дифтерии,
столбняка
Ревакцинация против туберкулёз (БЦЖ)
14 лет
Третья ревакцинация против дифтерии,
столбняка
Взрослые Ревакцинация против дифтерии, столбняка
от 18 лет (каждые 10 лет от момента последней
ревакцинации)
18.
Календарь профилактических прививок России, 2021 г.(Приказ МЗ РФ от 06.12.2021 г. № 1122н) (5)
Дети от 1 до 17 лет
(включительно), взрослые от 18
Вакцинация
до 55 лет, не привитые ранее
гепатита В
против вирусного гепатита В
против
вирусного
Дети от 1 до 17 лет
(включительно), женщины от
18 до 25 лет (включительно), не
против
краснухи,
болевшие,
не
привитые, Вакцинация
привитые однократно против ревакцинация против краснухи
краснухи,
не
имеющие
сведений о прививках против
краснухи
19.
Календарь профилактических прививок России, 2021 г. (Приказ МЗ РФ от06.12.2021 г. № 1122н) (6)
Дети от 1 года до 17 лет (включительно),
взрослые до 35 лет (включительно), не
болевшие,
не
привитые,
привитые Вакцинация против кори,
однократно, не имеющие сведений о ревакцинация против
кори
прививках против кори;
взрослые от 36 до 55 лет (включительно),
относящиеся к группам риска (работники
медицинских и образовательных организаций,
организаций
торговли,
транспорта,
коммунальной и социальной сферы; лица,
работающие вахтовым методом и сотрудники
государственных контрольных органов в
пунктах пропуска через государственную
границу
Российской
Федерации),
не
болевшие,
не
привитые,
привитые
однократно, не имеющие сведений о
прививках против кори
20.
Календарь профилактических прививок России, 2021 г.(Приказ МЗ РФ от 06.12.2021 г. № 1122н) (7.)
дети с 6 месяцев; учащиеся 1-11 классов;
обучающиеся в профессиональных образовательных организациях и образовательных
организациях высшего образования;
взрослые, работающие по отдельным профессиям и должностям (работники медицинских и
образовательных организаций, организаций торговли, транспорта, коммунальной и
социальной сферы);
лица, работающие вахтовым методом, сотрудники правоохранительных органов и
государственных контрольных органов в пунктах пропуска через государственную границу;
работники организаций социального обслуживания и многофункциональных центров;
государственные гражданские и муниципальные служащие;
беременные женщины;
взрослые старше 60 лет;
лица, подлежащие призыву на военную службу;
лица с хроническими заболеваниями, в том числе с заболеваниями лёгких, сердечнососудистыми заболеваниями, метаболическими нарушениями и ожирением
Вакцинация
против гриппа
21.
Порядок проведения гражданам профилактических прививок в рамкахнационального календаря профилактических прививок (Приложение № 3) (1)
1. Профилактические прививки проводятся гражданам в медицинских организациях
при наличии лицензии, предусматривающей выполнение работ (услуг) по
вакцинации (проведению профилактических прививок).
2. Профилактические прививки проводят медицинские работники, прошедшие
обучение по вопросам применения иммунобиологических лекарственных
препаратов для иммунопрофилактики, организации проведения вакцинации,
техники проведения вакцинации, а также по вопросам оказания медицинской
помощи в экстренной и неотложной формах.
3. Профилактические прививки проводятся с использованием иммунобиологических
лекарственных препаратов для иммунопрофилактики, зарегистрированных в
соответствии с законодательством Российской Федерации, согласно инструкциям по
их применению.
4. Перед проведением профилактической прививки лицу, подлежащему вакцинации
или ревакцинации, или его законному представителю разъясняется необходимость
иммунопрофилактики инфекционных болезней, возможные поствакцинальные
реакции и осложнения, а также последствия отказа от проведения
профилактической прививки и оформляется информированное добровольное
согласие на медицинское вмешательство в соответствии с требованиями статьи 20
Федерального закона от 21 ноября 2011 г. № 323-ф3 “Об основах охраны здоровья
граждан в Российской Федерации” (Собрание законодательства РФ, 2011, № 48,
ст. 6724; 2021, № 27, ст. 5159).
22.
Порядок проведения гражданам профилактических прививок в рамкахнационального календаря профилактических прививок (Приложение № 3) (2)
5. Все лица, которым должны проводиться профилактические прививки,
предварительно подлежат осмотру врачом (фельдшером)
(Приказ Министерства здравоохранения и социального развития Российской
Федерации от 23 марта 2012 г. № 252н “Об утверждении Порядка
возложения на фельдшера, акушерку руководителем медицинской
организации при организации оказания первичной медико-санитарной
помощи и скорой медицинской помощи отдельных функций лечащего
врача по непосредственному оказанию медицинской помощи пациенту в
период наблюдения за ним и его лечения, в том числе по назначению и
применению лекарственных препаратов, включая наркотические
лекарственные препараты и психотропные лекарственные препараты”
(зарегистрирован Министерством юстиции Российской Федерации 28
апреля 2012 г., регистрационный № 23971), с изменениями, внесенными
приказом Министерства здравоохранения Российской Федерации от 31
октября 2017 г. № 882н (зарегистрирован Министерством юстиции
Российской Федерации 9 января 2018 г., регистрационный № 49561).
в Российской Федерации"
23.
Порядок проведения гражданам профилактических прививок в рамкахнационального календаря профилактических прививок (Приложение № 3) (3)
6. При проведении вакцинации и ревакцинации населения используются вакцины,
содержащие актуальные для Российской Федерации антигены, позволяющие
обеспечить максимальную эффективность иммунизации, по данным мониторинга
Роспотребнадзора
(Абзац шестой пункта 13 Положения о разграничении полномочий федеральных
органов исполнительной власти в области обеспечения биологической и
химической
безопасности
Российской
Федерации,
утвержденного
постановлением Правительства Российской Федерации от Л6 мая 2005 г. № 303
(Собрание законодательства Российской Федерации, 2005, № 21, ст. 2023).
7. Профилактические прививки могут проводиться с использованием
иммунобиологических лекарственных препаратов для иммунопрофилактики,
содержащих комбинации вакцин, предназначенных для применения в
соответствующие возрастные периоды.
8. При изменении сроков вакцинации ее проводят по схемам, предусмотренным
национальным календарем профилактических прививок, утвержденным
настоящим приказом, настоящим порядком, и в соответствии с инструкциями по
применению
иммунобиологических
лекарственных
препаратов
для
иммунопрофилактики. Допускается введение вакцин (за исключением вакцин для
профилактики туберкулеза), применяемых в рамках национального календаря
профилактических прививок и календаря профилактических прививок по
эпидемическим показаниям, в один день разными шприцами в разные участки
тела.
24.
Порядок проведения гражданам профилактических прививок в рамкахнационального календаря профилактических прививок (Приложение № 3) (4)
9. При проведении вакцинации против вирусного гепатита В детей первого
года жизни, против гриппа детей с 6-месячного возраста, обучающихся в
общеобразовательных
организациях
и
в
профессиональных
образовательных организациях, беременных женщин используются
иммунобиологические
лекарственные
препараты
для
иммунопрофилактики, не содержащие консервантов.
10. Вакцинация против туберкулеза проводится новорожденным на 3-7 день
жизни вакциной для профилактики туберкулеза для щадящей первичной
вакцинации (БЦЖ-М); в субъектах Российской Федерации с показателями
заболеваемости, превышающими 80 на 100 тысяч населения, а также при
наличии в окружении новорожденного больных туберкулезом – вакциной
для профилактики туберкулеза (БЦЖ). Ревакцинация детям в 6-7 лет
проводится вакциной для профилактики туберкулеза (БЦЖ). При
отсутствии вакцинации против туберкулеза в родильном доме она может
быть проведена в возрасте до 7 лет туберкулино-отрицательным детям.
в Российской Федерации"
25.
Порядок проведения гражданам профилактических прививок в рамкахнационального календаря профилактических прививок (Приложение № 3) (5.)
11. Вакцинация против вирусного гепатита В детей первого года жизни проводится по схеме 0-16 (1-я доза - в момент начала вакцинации, 2-я доза - через месяц после 1-й прививки, 3-я доза через 6 месяцев от начала вакцинации).
Вакцинация против вирусного гепатита В детей, относящихся к группам риска (родившимся от
матерей - носителей HBsAg, больных вирусным гепатитом В или перенесших вирусный гепатит
В в третьем триместре беременности, не имеющих результатов обследования на маркеры
гепатита В, потребляющих наркотические средства или психотропные вещества, из семей, в
которых есть носитель HBsAg или больной острым вирусным гепатитом В и хроническими
вирусными гепатитами), проводится по схеме 0-1-2-12 (1-я доза - в момент начала вакцинации,
2-я доза - через месяц после 1-й прививки, 3-я доза - через 2 месяца от начала вакцинации, 4-я
доза - через 12 месяцев от начала вакцинации).
12. Против полиомиелита первая, вторая, третья вакцинации детям 3 месяцев, 4,5 месяцев, 6
месяцев жизни и первая ревакцинация против полиомиелита детям 18 месяцев жизни
проводятся вакциной для профилактики полиомиелита (инактивированной); вторая и третья
ревакцинации против полиомиелита детям 20 месяцев и 6 лет проводятся вакциной для
профилактики полиомиелита (живой).
Дети, относящиеся к группе риска (с болезнями нервной системы, иммунодефицитными
состояниями или анатомическими дефектами, приводящими к резко повышенной опасности
заболевания гемофильной инфекцией; с аномалиями развития кишечника; с онкологическими
заболеваниями и/или длительно получающим иммуносупрессивную терапию; дети, рожденные
от матерей с ВИЧ-инфекцией; дети с ВИЧ-инфекцией; недоношенные и маловесные дети; дети,
находящиеся в домах ребенка), подлежат второй и третьей ревакцинации против полиомиелита в
20 месяцев и 6 лет вакциной для профилактики полиомиелита (инактивированной).
26. Календарь профилактических прививок по эпидемическим показаниям (1)
• Эндемичностьтерритории
(КЭ,
туляремия,
бруцеллёз, сибирская язва и др.)
• Лица, выезжающие на эндемичные территории
(менингококковая инфекция, полиомиелит, жёлтая
лихорадка, холера и др.)
• По эпидемическим показаниям (гепатит А,
дизентерия, брюшной тиф и др.)
• Лицам, выполняющим определённые работы
(сибирская язва, лептоспироз, лихорадка Ку и др.)
27. Календарь профилактических прививок по эпидемическим показаниям (2.)
Включает иммунизацию против:Туляремии,
Менингококковой инфекции
Чумы,
Кори
Бруцеллёза,
Вирусного гепатита В
Сибирской язвы,
Дифтерии
Бешенства,
Эпидемического паротита
Лептоспироза,
Полиомиелита
Клещевого вирусного энцефалита,
Лихорадки Ку,
Пневмококковой инфекции
Жёлтой лихорадки,
Ротавирусной инфекции
Холеры,
Ветряной оспы
Брюшного тифа,
Гемофильной инфекции
Вирусного гепатита А,
Коронавирусной инфекции
Шигеллёзов,
28. Организация прививочного дела на уровне МО
29.
Профилактические прививки проводятся гражданам медицинскимиорганизациями независимо от организационно-правовой формы при
наличии у таких организаций лицензий на соответствующую
медицинскую деятельность.
Руководитель медицинской организации является ответственным за
организацию иммунопрофилактики.
В медицинской организации руководителем назначаются лица,
ответственные
за
все
разделы
работы
по
организации
иммунопрофилактики, в том числе:
за подготовку и повышение квалификации медицинских кадров в
области иммунопрофилактики;
за прием, учет, хранение и выдачу иммунобиологических
лекарственных препаратов и мероприятия по обеспечению
"холодовой цепи";
за сбор, обеззараживание, хранение и удаление медицинских
отходов, образующихся при иммунизации.
30.
Руководитель медицинской организации утверждает планымероприятий:
по обеспечению "холодовой цепи";
сбору, обеззараживанию, хранению и удалению медицинских
отходов;
по повышению квалификации по иммунопрофилактике.
Не допускается проведение иммунизации на дому, за
исключением проведения массовых профилактических прививок
по эпидемическим показаниям, а также вакцинации в рамках
национального календаря профилактических прививок по
социальным показаниям (инвалидам, детям и взрослым в
асоциальных семьях, в труднодоступных группах населения –
мигранты, кочующее население).
31. Набор помещений медицинской организации, занимающейся прививочной работой
кабинет для регистрациии
осмотра
пациентов;
прививочный кабинет (по
возможности,
отдельный для проведения туберкулиновых
проб и вакцинации БЦЖ);
кабинет врача, ответственного за организацию
вакцинопрофилактики;
помещение для хранения запаса МИБП;
помещение для хранения прививочной
картотеки.
32. Техника проведения прививок
Отбор детей (взрослых) на прививку.Визуальный контроль качества ИБП.
Соблюдение техники введения.
33. Отбор на прививку
Осмотр врачом-педиатром/терапевтом (фельдшером):опрос (тщательный сбор анамнеза с целью выявления
предшествующих
заболеваний,
в
том
числе
хронических; наличия реакций или осложнений на
предыдущее введение препарата; аллергических
реакций на лекарственные препараты, продукты,
выявить индивидуальные особенности организма
(недоношенность, родовая травма, судороги и др.;
уточнить, имеются ли контакты с инфекционными
больными, а также сроки предшествующих прививок;
для женщин – наличие беременности);
осмотр;
термометрия.
34. Визуальный контроль качества ИБП
соответствует ли выбранная вакцина назначению врача;соответствует ли выбранный растворитель данной вакцине;
не истёк ли срок годности вакцины и/или растворителя;
нет ли видимых признаков повреждения флакона или
ампулы;
нет ли видимых признаков загрязнения содержимого флакона
или ампулы (наличие подозрительных плавающих частиц,
изменение цвета, мутности и т.п.), соответствует ли внешний
вид вакцины (до и после восстановления) её описанию,
приведённому в инструкции;
для анатоксинов, вакцины гепатита В и других
сорбированных вакцин и растворителей – нет ли видимых
признаков того, что они подвергались замораживанию.
35. Соблюдение техники введения МИБП (1)
Обработку места введения вакцины производят, какправило 70%. Спиртом, если нет других указаний
(например, эфиром при постановке реакции Манту
или введении вакцины БЦЖ и ацетона или смесью
спирта с эфиром при скарификационном способе
иммунизации живыми вакцинами).
При проведении вакцинации необходимо строго
соблюдать регламентированную дозу (объём)
вакцины.
Прививку проводят в положении лёжа или сидя во
избежание падения при обмороках, которые изредка
возникают во время процедуры у подростков
и взрослых.
36. Соблюдение правил и техники введения МИБП (2.)
Наблюдение за привитыми осуществляется в течениепервых 30 минут после прививки непосредственно
врачом (фельдшером).
Далее привитой должен наблюдаться патронажной
сестрой:
на следующий день – после иммунизации против
гепатита В, дифтерии, коклюша, столбняка,
гемофильной инфекции;
на 2-й и 7-й дни – после прививки против
полиомиелита;
через 1, 3, 6, 9 и 12 месяцев – после прививки БЦЖ;
на 5-7-ой и 10-11-ый день – после введения вакцины
против кори, краснухи и эпидемического паротита.
37. Противопоказания к вакцинации (1)
1. Абсолютные (истинные).Имеют абсолютную силу, при наличии такого рода
противопоказаний данная прививка не проводится ни
при каких условиях.
2. Относительные – это истинные противопоказания,
окончательное решение по которым принимается
врачом на основе других факторов – близость
эпидемии, степень вероятности контакта с источником
инфекции и др.
3. Ложные – противопоказания, которые таковыми не
являются.
Это противопоказания, которые сложились в силу традиций,
- например, перинатальная энцефалопатия.
38. Противопоказания к вакцинации (2)
4.5.
6.
Временные (в данный момент): острые состояния,
обострения хронических заболеваний.
Плановые прививки проводятся через 2-3 недели после
выздоровления или в период реконвалесценции или
ремиссии.
При нетяжёлых ОРВИ, ОКИ и др. заболеваниях,
прививки
проводят
сразу
после
нормализации
температуры.
Общие – противопоказания для всех прививок.
Частные – противопоказания, которые относятся только
к данной прививке или конкретной вакцине, но не
относятся ко всем остальным (пример: беременность –
противопоказание к постановке живых вакцин, но не для
инактивированных – например, против ВГВ).
39. В поствакцинальном периоде различают
побочные реакции – способность вакцинывызывать изменения в организме, выходящие
за пределы физиологических колебаний и не
связанных с формированием иммунитета;
поствакцинальные реакции (ПВР) – нестойкие
изменения в организме, связанные с вакциной;
поствакцинальные осложнения (ПВО) –
клинически
стойкие
патологические
изменения
в
организме,
связанные
с вакцинацией.
40. Поствакцинальные реакции (1)
1. Общие:– слабые (субфебрильная температура до
37 гр. С при отсутствии симптомов
интоксикации);
– средней силы (температура от 37,6 до
38,5 гр. С, умеренно выраженная
интоксикация);
– сильные (лихорадка выше 38,6 гр. С,
выраженные проявления интоксикации).
41. Поствакцинальные реакции (2)
2.Местные:
– неспецифические (в первые сутки, гиперемия
менее 8 см, могут быть отёк, болезненность);
– сильная (гиперемия более 8 см, отёк,
болезненность);
– чрезмерно сильная (при повторном введении
анатоксинов, распространяется на всю ягодицу,
иногда захватывает бедро и поясницу);
– специфические
(при
введении
живых
бактериальных вакцин, появляются по истечении
определённого срока после прививки и служат
непременным условием развития иммунитета).
42. Поствакцинальные осложнения
Это тяжёлые и (или) стойкие нарушениясостояния
здоровья,
развивающиеся
вследствие профилактических прививок.
ПВО чаще всего развиваются либо в первые 24
часа после введения вакцины (реакции
немедленного типа), либо в период разгара
вакцинального процесса – в первые 1-2 дня
после введения инактивированных вакцин
и с 5 по 14 дни после введения живых
препаратов
(за
исключением
анафилактического шока).
43. Классификация ПВО (1)
Аллергические осложнения (чаще развиваются приповторном
введении
вакцины
и
обусловлены
формированием повышенной чувствительности организма
привитого к компонентам вакцины):
1.
–
–
Анафилактический шок (реакция гиперчувствительности
немедленного типа). Возникает сразу после введения вакцины
и проявляется сосудистой недостаточностью (низкое артериальное
давление, слабость или отсутствие пульса на периферических
сосудах, холодные конечности, гиперемия лица, повышенное
потоотделение); дыхательной недостаточностью (бронхоспазм
и/или ларингоспазм, отёк гортани); нарушением сознания,
возможны судороги.
Анафилактоидная реакция. Отличается от анафилактического
шока более поздним появлением (до 2 часов) и более медленным
развитием
клинических
симптомов.
Помимо
системных
нарушений, характеризуется аллергическими проявлениями со
стороны кожных покровов (распространённая крапивница, отёк
Квинке, в т.ч. генерализованный) и/или желудочно-кишечного
тракта (колика, рвота, диарея).
44. Классификация ПВО (2)
Аллергические осложнения (продолжение):1.
–
Тяжёлые генерализованные аллергические реакции:
Рецидивирующий ангионевротический отёк – отёк Квинке –
проявляется диффузным набуханием рыхлой подкожной
соединительной ткани тыльной стороны кистей рук или ступней,
век, губ, гениталий, слизистых оболочек, в т.ч. верхних
дыхательных путей, которое может привести к их обструкции.
Синдром Стивенса-Джонса – экссудативная полиморфная эритема
с диффузным воспалением слизистых, сопровождающаяся
ишемией.
Синдром Лайела – буллёзный некротический эпидермолиз.
Синдром сывороточной болезни – возникает обычно через 7-12
суток после прививки и характеризуется повышение температуры,
высыпаниями на коже различного характера и локализации,
гиперплазией лимфоузлов, болезненностью и припуханием
суставов. Некоторые из указанных симптомов могут отсутствовать.
45. Классификация ПВО (3)
Неврологические осложнения:2.
–
–
–
–
–
–
Энцефалит. Вакциноассоциированный коревой или краснушный
энцефалит – острый энцефалит, развивается в разгаре вакцинального процесса,
с 5 по 15 дни, реже до 1 месяца после прививки, характеризуется тяжёлым
течением, общемозговой и очаговой симптоматикой, изменениями
в спинномозговой жидкости; частота развития – 1 на 1 000 000 привитых.
Вакциноассоциированный полиомиелит (ВАП) – острый вялый паралич,
вызванный поражением передних рогов спинного мозга, с типичными
неврологическими нарушениями мышечного тонуса, рефлексов, трофики,
сохраняющимися более 2-х месяцев. Развивается на 4-30 дни после
иммунизации оральной полиомиелитной вакциной у привитых (и до 60 суток
у контактных), преимущественно после 1 реже 2-3 введения вакцины с частотой
1 на 500 000 доз. Риск заболевания у иммунодефицитных детей во много раз
превышает таковой у здоровых.
Синдром Гийена-Барре (СГБ) – острый быстро прогрессирующий восходящий
симметричный вялый паралич с потерей чувствительности, как правило, без
повышения температуры в начале заболевания.
Неврит.
Полирадикулоневрит.
Энцефалопатия – выраженные сосудистые нарушения головного мозга,
сопровождающиеся повышением температуры, судорогами, часто повторными,
преходящей очаговой симптоматикой, в ряде случаев – нарушением сознания.
46. Классификация ПВО (4)
Неврологические осложнения (продолжение):2.
–
Серозный менингит, вызванный вакцинным вирусом паротита, развивается
в сроки с 7 по 30 дни после прививки, характеризуется общемозговой
симптоматикой (лихорадка, головная боль, рвота), менингеальными
симптомами, лимфоцитарным плеоцитозом в спинномозговой жидкости.
–
Судорожный синдром (энцефалические реакции):
Судорожный синдром на фоне гипертермии – фебрильные судороги: (тонические,
тонико-клонические, клонические генерализованные приступы, однократные
или повторные, обычно кратковременные) как правило, с нарушением
сознания.
Судорожный синдром на фоне нормальной или субфебрильной температуры тела –
афебрильные судороги от генерализованных полиморфных до малых
припадков по типу «абсансов», «кивков», «клевков», подёргиваний отдельных
мышечных групп обычно повторные, серийные, чаще развиваются при
засыпании и пробуждении с нарушением сознания
и поведения
ребёнка.
–
Пронзительный крик – упорный монотонный крик, возникающий через
несколько часов после вакцинации у детей первого полугодия жизни,
длительностью от 3 и более часов, связан с нарушением микроциркуляции,
повышением внутричерепного давления, регистрируется только при введении
препаратов корпускулярной коклюшной вакцины.
47. Классификация ПВО (5)
3.Другие заболевания в поствакцинальном периоде, требующие
расследования:
Случаи миокардита, нефрита, агранулоцитоза, гипопластической
анемии, зарегистрированные в поствакцинальном периоде у привитых
любой вакциной, расследуют как ПВО.
Гипотензивно-гипореспонсивный синдром (коллапс) – редкое ПВО,
характеризующееся
кратковременной
острой
сосудистой
недостаточностью, сопровождающейся артериальной гипотонией,
снижением мышечного тонуса, кратковременным нарушением или
потерей сознания, бледностью кожных покровов. В основном
наблюдается у подростков и лиц молодого возраста.
Тромбоцитопеническая
пурпура
–
крайне
редкое
ПВО,
проявляющееся резким снижением количества тромбоцитов и острым
геморрагическим синдромом. Доказана причинно-следственная связь
тромбоцитопении
с введением коревой и краснушной вакцин.
Сроки развития – с 5 по 21 дни после вакцинации.
Артрит хронический – редкая форма осложнения, развивающаяся, как
правило, после введения вакцины против краснухи – воспалительный
(неревматоидный) процесс одного и более суставов, имеющий
хронический характер течения. Причинно-следственная связь доказана
только для препаратов, содержащих краснушный компонент. Сроки
возникнвозникновения – в разгаре вакцинального процесса до 30 дня
после вакцинации.
48. Классификация ПВО (6)
Осложнения на введение вакцины БЦЖ:4.
Классификация осложнений БЦЖ (ВОЗ, 1984).
–
Локальные проявления (наиболее частые):
холодные абсцессы (подкожные инфильтраты, которые развиваются через 1-8
месяцев и могут сохраняться 6-7 месяцев);
язвы – развиваются через 3-4 недели после вакцинации;
регионарный БЦЖ-лимфаденит (чаще подмышечный, а также шейный, нади подключичный) – увеличение лимфоузлов до 1,5 см и более,
возможно абсцедирование и образование свища, рассасывание
происходит в течение 1-2 лет, иногда образуются кальцинаты;
развиваются с частотой 2:10 000 (0,02%).
–
–
–
Диссеминированная БЦЖ-инфекция (остеиты, волчанка и др.).
Генерализованная БЦЖ-инфекция с летальным исходом – протекает как
диссеминированный туберкулёз с поражением лимфоузлов, других органов
и систем через 1-12 месяцев после вакцинации с частотой 1:1 000 000
первично привитых; ведущим фактором в патогенезе является
иммунодефицитное состояние (хроническая гранулёматозная болезнь,
комбинированный иммунодефицит).
Пост-БЦЖ-синдром (келоидные рубцы более 10 мм, узловатая эритема,
аллергические сыпи).
49. Классификация ПВО (7.)
5. Местные осложнения:– Абсцесс в месте введения.
50. Расследование поствакцинальных реакций и осложнений
1. Клинический анализ.2. Лабораторная диагностика
(обязательными являются – ОАК,
ОАМ, биохимический анализ
крови).
3. Эпидемиологическая диагностика.
51. Система«холодовой цепи»
система мероприятий, обеспечивающаяоптимальный температурный режим
хранения и транспортировки МИБП на
всех этапах их следования от
предприятия-изготовителя до
вакцинируемого
52. Условия хранения и транспортирования вакцин («холодовая цепь») (1)
1.Уровни «холодовой цепи»:
Первый: доставка ИЛП от организации-изготовителя до
организаций
оптовой
торговли
лекарственными
средствами, включая этап таможенного оформления.
Второй: хранение ИЛП организациями оптовой торговли
лекарственными средствами и доставка ИЛП до других
организаций
оптовой
торговли
лекарственными
средствами, городских и районных (сельских) аптечных
организаций, медицинских организаций, индивидуальных
предпринимателей,
имеющих
лицензию
на
фармацевтическую или медицинскую деятельность.
53. Условия хранения и транспортирования вакцин («холодовая цепь») (2.)
1. Уровни «холодовой цепи»:Третий: хранение ИЛП городскими и районными (сельскими) аптечными
организациями, медицинскими организациями, индивидуальными
предпринимателями, имеющими лицензию на фармацевтическую или
медицинскую деятельность, и доставка ИЛП до медицинских
организаций или их обособленных подразделений (в том числе
участковых больниц, амбулаторий, поликлиник, родильных домов)
или иных организаций (в том числе медицинских кабинетов
организаций, осуществляющих образовательную деятельность и
других организаций), использующих ИЛП, а также розничная
реализация ИЛП.
Четвёртый: хранение ИЛП в медицинских организациях или их
обособленных подразделениях (в том числе участковых больницах,
амбулаториях, поликлиниках, родильных домах), иных организациях
(медицинских
кабинетах
организаций,
осуществляющих
образовательную деятельность и других организаций), где проводится
иммунизация или используются ИЛП.
54. Основные компоненты «холодовой цепи»
оборудование,обеспечивающее
хранение
и транспортирование ИЛП в оптимальных
температурных условиях;
специально
обученный
персонал
по
обслуживанию холодильного оборудования,
правильное хранение ИЛП и снабжение ими
нижестоящих организаций;
система
контроля
за
соблюдением
температурного режима на всех этапах
«холодовой цепи».
55. Требования к температурному режиму транспортирования и хранения ИЛП (1)
На4
уровне
«холодовой
цепи»
транспортирование и хранение большинства
ИЛП, в том числе содержащих
в упаковке
растворитель,
осуществляется
при
температуре в пределах от +2°C до +8°C
включительно.
56. Оборудование для «холодовой цепи»
В системе "холодовой цепи" используютсяследующие виды оборудования:
оборудование для транспортирования
ИЛП;
оборудование для хранения ИЛП;
оборудование
для
контроля
температурного
режима
хранения
и транспортирования ИЛП.
























































 Медицина
Медицина








