Похожие презентации:
Иммунопрофилактика инфекционных заболеваний
1. ФГБОУ ВО БГМУ Минздрава России Кафедра эпидемиологии Лекция на тему: Иммунопрофилактика инфекционных заболеваний
2.
План1) Необходимость и достижения иммунопрофилактики
2) Организационные основы иммунопрофилактики
3) Планирование, учёт и отчетность о профилактических
Прививках
3)Национальный календарь профилактических прививок
Приказ МЗ РФ №5229 от 27.06.01
4)Характеристика существующих вакцин.
Вакцины будущего
5)Требования, предъявляемые к качеству вакцин
6) Условия хранения и транспортировки вакцин
7) Показания и противопоказания к проведению
профилактических прививок. Проведение прививок
8) Поствакцинальные реакции и осложнения
9) Содержание внеочередного донесения о
поствакцинальном осложнении
3.
Определение, задачиИММУНОПРОФИЛАКТИКА
Это система мероприятий, осуществляемых в
целях предупреждения и ограничения
распространения (и в некоторых случаях
ликвидации) инфекционных заболеваний путем
проведения профилактических прививок
ОСНОВНЫЕ ЗАДАЧИ:
формирование специфического
иммунитета у индивидуума
создание коллективного иммунитета
4.
ИсторияДень рождения
иммунопрофилактики – 14 мая 1796
года
Вариоляция- 1000 лет до н.э.
1796 – Jenner E.
Памятник Э. Дженнеру в
Булони. Скульптор Э. Поль
5.
6 000 000сохраненных жизней
каждый год
ВАКЦИНАЦИЯ
750 000
самое эффективное
медицинское
вмешательство
из изобретенных
человеком
+400000000
детей спасено
от инвалидности каждый год
лет жизни для всего человечества
каждый год
*WHO Global Immunization Vision and Strategy, April 2005
www.who.int/vaccines/GIVS/english/Global_imm._data_EN.pdf
6.
В 1999 г. Центры по контролю над заболеваемостью (CDC)США опубликовали список 10 величайших достижений
здравоохранения в стране за 1900-1999 гг.
Первым в списке 10 величайших
достижений здравоохранения XX века
находится: иммунопрофилактика
7.
За последние 150 летпродолжительность жизни
увеличилась на 30 лет, из них 25благодаря вакцинации
8.
Снижение заболеваемости инфекциями вдесятки, сотни и тысячи раз!
В Европейском регионе ВОЗ:
- заболеваемость корью снизилась в 500 раз,
- эпидемическим паротитом – в 150 раз,
- дифтерией – в 200 раз,
- коклюшем – в 40 раз,
- столбняком – в 50 раз.
В РФ:
- заболеваемость корью снизилась в 12 000 раз (с 800-1000 до 0,07 на 100 тыс.
населения в 2009 г.),
- дифтерией – в 5000 раз (с 50-90 до 0,01 на 100 тыс.),
- коклюшем – в 150 раз ( с 200- 400 до 2,8 на 100 тыс.),
- эпидемическим паротитом – в 500 раз (с 300-500 до 0,65 на 100 тыс.),
- краснухой – в 400 раз (с 400 до 1,14 на 100 тыс.)
1958 – ВОЗ принимает программу по ликвидации натуральной оспы
1977 г. 26 октября - последний случай заболевания в Сомали
1979 г. - глобальная комиссия по сертификации ликвидации оспы в мире
подтвердила факт полной ликвидации оспы.
1980 г. - на XXXIII сессии ВОЗ в было официально объявлено о ликвидации оспы на
Земле, прекращение прививок.
9.
Результаты вакцинопрофилактикив РБ за последние 10 лет
Уровень привитости детей декретированного
возраста по Национальному Календарю
достигает 97-99%;
Элиминирован полиомиелит;
РБ приближается к элиминации кори;
Нет случаев краснухи (в отдельных регионах),
дифтерии, острым вирусным гепатитом В среди
детей и подростков.
Снизилась заболеваемость эпидемическим
паротитом, коклюшем
Снизалась смертность от Hib-менингитов до 2-х
раз
10. Вакцинопрофилактика - основная мера, радикально воздействующая на эпидемический процесс.
• Действенное средство и способ борьбы синфекционными заболеваниями
• Предупреждает и ограничивает распространение
инфекционных заболеваний
• Снижает риск и частоту осложнений от инфекционных
заболеваний
• Снижает летальность и смертность от инфекционных
заболеваний
• Наиболее доступный и экономически выгодный способ
защиты и укрепления здоровья нации
11. Преимущества вакцинации
• Предотвращает заболевания как уотдельных индивидуумов, так и у общества
в целом (популяционный иммунитет)
• Постоянная защита от инфекции (иногда на
протяжении всей жизни)
• Безопасна и экономически выгодна.
• Сокращает потребность в применении
антибиотиков, что позволит снизить темпы
развития устойчивости к ним.
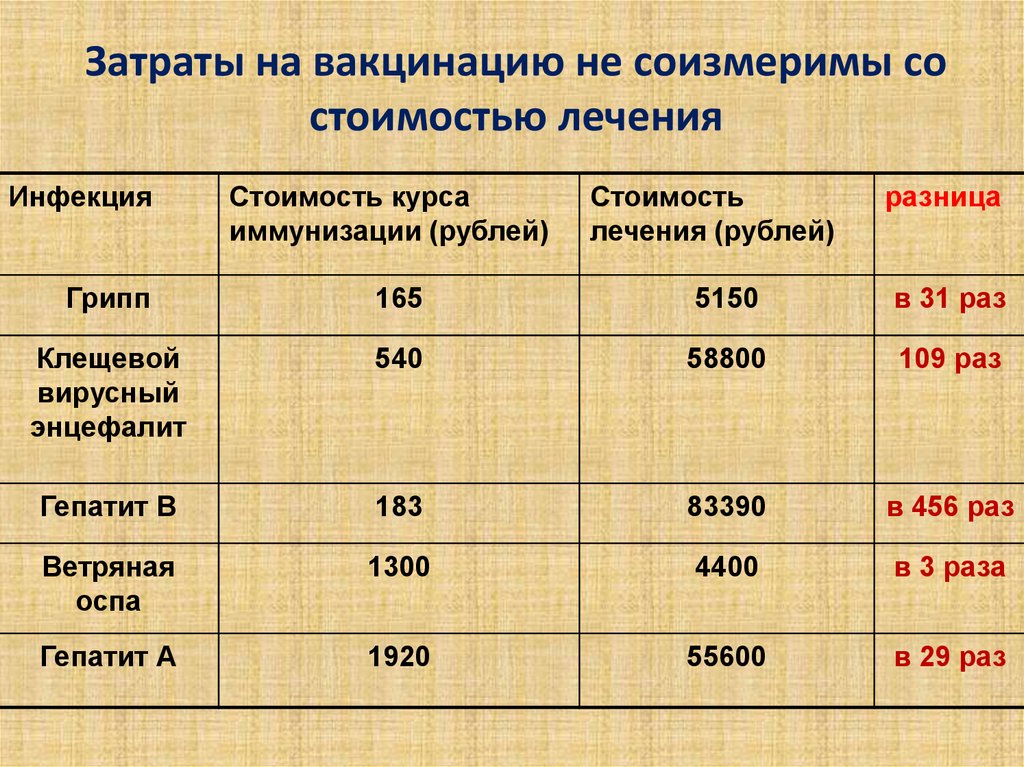
12. Затраты на вакцинацию не соизмеримы со стоимостью лечения
ИнфекцияСтоимость курса
иммунизации (рублей)
Стоимость
лечения (рублей)
разница
Грипп
165
5150
в 31 раз
Клещевой
вирусный
энцефалит
540
58800
109 раз
Гепатит В
183
83390
в 456 раз
Ветряная
оспа
1300
4400
в 3 раза
Гепатит А
1920
55600
в 29 раз
13.
В настоящее время реализуются программы ВОЗпо глобальной ликвидации полиомиелита и кори
Россия в составе Европейского региона ВОЗ с
21 июня 2002 года сертифицирована как
территория, свободная от полиомиелита.
Программа элиминации кори в Российской
Федерации принята в 2002 г.
Цель - элиминация кори в стране и сертификация территорий,
свободных от этой инфекции к 2010 году.
Программа предусматривает 3 этапа.
Третий этап (2008-2010 гг.) – сертификация территорий, свободных
от кори.
С 2007 г. в РФ достигнут установленный ВОЗ
критерий элиминации кори – менее 1 случая
на миллион населения (показатель 2010 г. 0,07 на 100 тыс. населения)
14.
Приоритетная задачапрограммы ВОЗ «Здоровье
для всех в
XXI веке» - глобальная
ликвидация кори
к 2010-2020 годам
14
15.
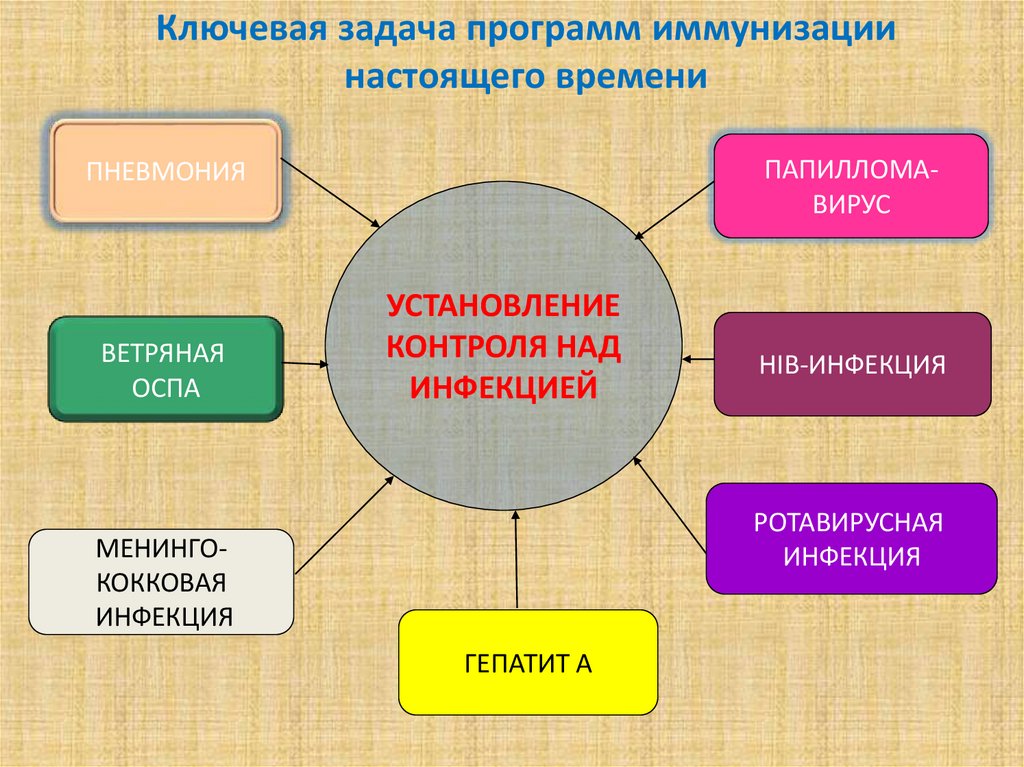
Ключевая задача программ иммунизациинастоящего времени
ПАПИЛЛОМАВИРУС
ПНЕВМОНИЯ
ВЕТРЯНАЯ
ОСПА
УСТАНОВЛЕНИЕ
КОНТРОЛЯ НАД
ИНФЕКЦИЕЙ
HIB-ИНФЕКЦИЯ
РОТАВИРУСНАЯ
ИНФЕКЦИЯ
МЕНИНГОКОККОВАЯ
ИНФЕКЦИЯ
ГЕПАТИТ А
16. Стратегия иммунопрофилактики
С 2010 г. поставлены новые рубежи:- охват профилактическими прививками детей на уровне 95%;
- снижение заболеваемости ГВ до 2,8 на 100 тыс. населения (целевой
показатель);
- снижение заболеваемости краснухой до 6,5 на 100 тыс. населения;
- снижение заболеваемости корью до 0,9 на 1 млн. населения;
- заболеваемость дифтерией ниже 0,15 на 100 тыс. населения;
- заболеваемость коклюшем ниже 2,4 на 100 тыс. населения;
- заболеваемость эпидемическим паротитом ниже 1,1 на 100 тыс.
населения
- поддержание статуса территории РФ свободной от полиомиелита.
17.
Концепциявакцинопрофилактики
В 21 веке каждый ребенок имеет право быть
защищенным от заболеваний, предотвращаемых
вакцинацией, именно эта технология является
одной из наиболее выгодных стратегий с позиции
стоимость-эффективность
Основная цель вакцинопрофилактики :
достичь и поддерживать высокий уровень
охвата вакцинацией детей соответствующего
возраста с использованием рекомендованных
доз вакцин
18.
В Российской Федерации иммунопрофилактикаинфекционных болезней регламентируется
Федеральным Законом "Об
иммунопрофилактике инфекционных
болезней", утвержденным 17.09.98 г.
Федеральный Закон устанавливает правовые
основы государственной политики в области
иммунопрофилактики инфекционных болезней,
предусматривающие сочетание прав,
обязанностей и ответственности индивидуума и
государства.
19. ТРЕБОВАНИЯ ПО ОХВАТУ ВАКЦИНАЦИЕЙ…» (нормативная база)
Приказ Минздравсоцразвития России№ 283 от 19 апреля 2007 г. «Критерии оценки
эффективности работы врача – педиатра
участкового».
п. 4.1 Оценка профилактической работы врачей-педиатров
участковых по следующим показателям:
«.полнота охвата профилактическими прививками детей в с
оответствии с Национальным календарем профилактических
прививок.
Полнота
охвата профилактическими
прививками детей должна
составлять не менее 95% от общего числа детей подлежащих
прививкам...»
http://www.minzdravsoc.ru/docs/mzsr/orders/127
19
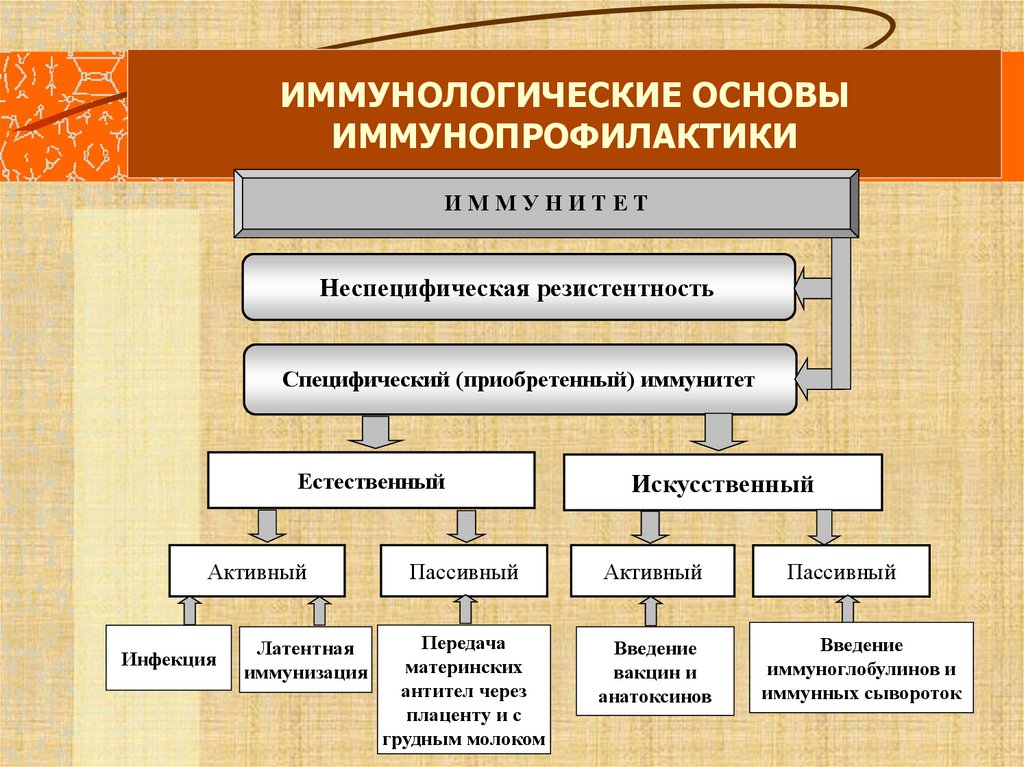
20. ИММУНОЛОГИЧЕСКИЕ ОСНОВЫ ИММУНОПРОФИЛАКТИКИ
ИММУНИТЕТНеспецифическая резистентность
Специфический (приобретенный) иммунитет
Естественный
Активный
Инфекция
Латентная
иммунизация
Искусственный
Пассивный
Активный
Передача
материнских
антител через
плаценту и с
грудным молоком
Введение
вакцин и
анатоксинов
Пассивный
Введение
иммуноглобулинов и
иммунных сывороток
21.
Медицинские иммунобиологическиепрепараты (МИБП)
-это биологически активные вещества, вызывающие
состояние
иммунологической
защиты,
изменяющие
функции иммунной системы или необходимые для
постановки иммунодиагностических реакций.
Профилактическая прививка — введение в организм
человека медицинских иммунобиологических
препаратов для создания специфической
невосприимчивости к инфекционным болезням.
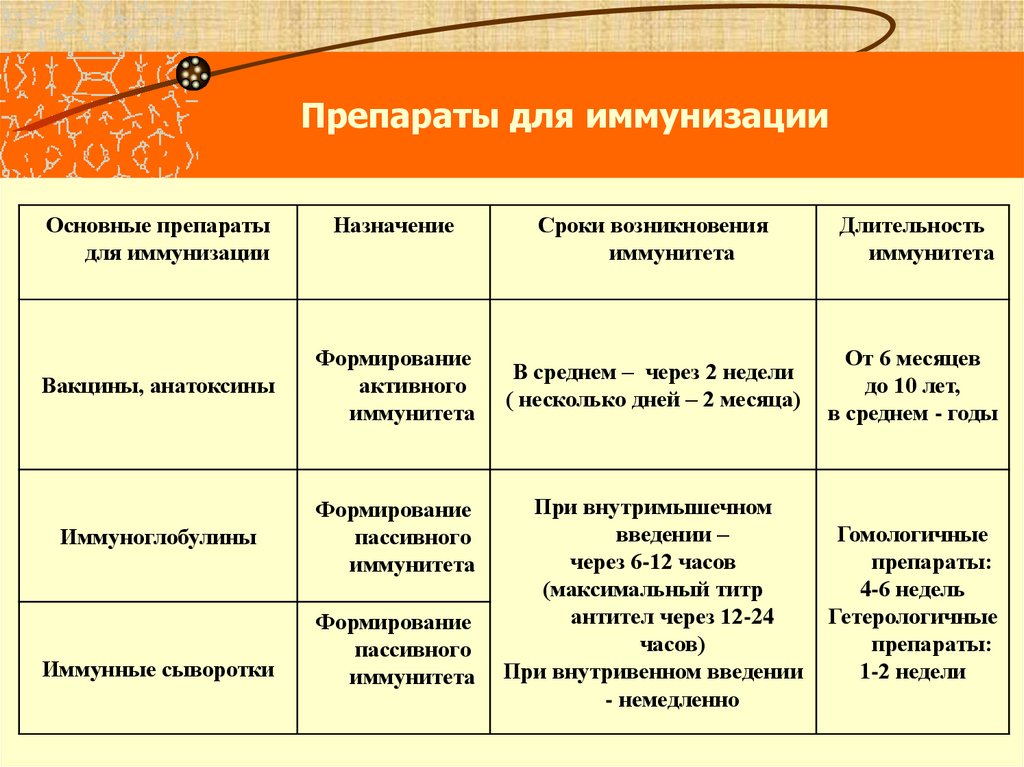
22. Препараты для иммунизации
Основные препаратыдля иммунизации
Назначение
Вакцины, анатоксины
Формирование
активного
иммунитета
Иммуноглобулины
Формирование
пассивного
иммунитета
Иммунные сыворотки
Формирование
пассивного
иммунитета
Сроки возникновения
иммунитета
Длительность
иммунитета
В среднем – через 2 недели
( несколько дней – 2 месяца)
От 6 месяцев
до 10 лет,
в среднем - годы
При внутримышечном
введении –
через 6-12 часов
(максимальный титр
антител через 12-24
часов)
При внутривенном введении
- немедленно
Гомологичные
препараты:
4-6 недель
Гетерологичные
препараты:
1-2 недели
23.
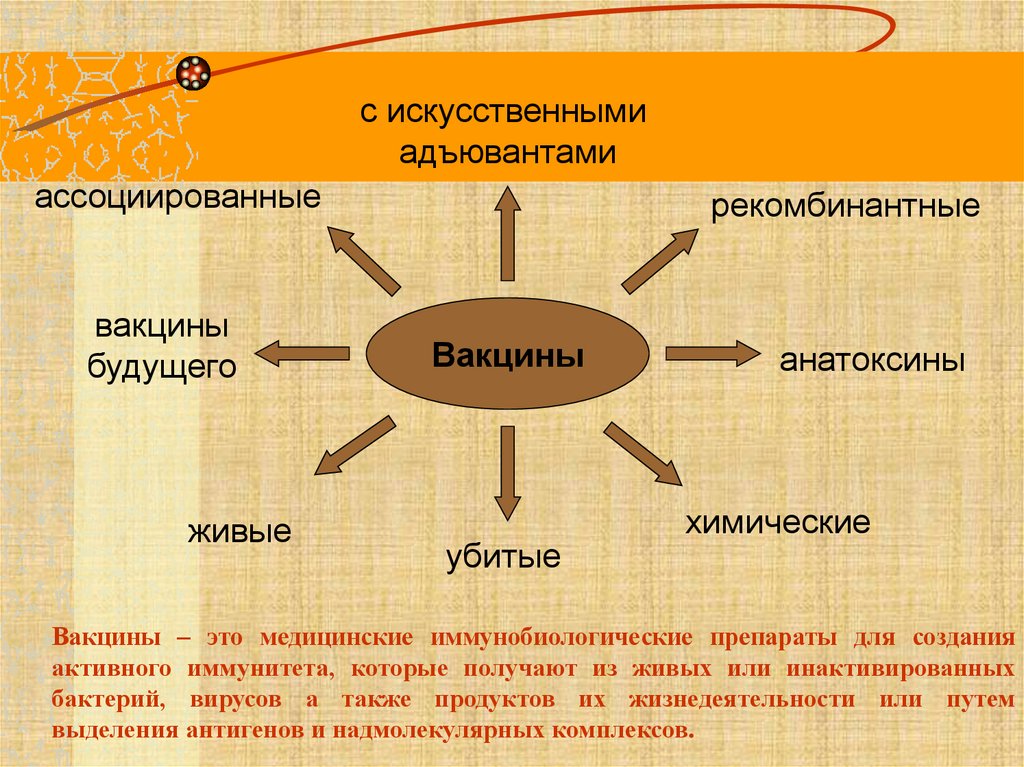
с искусственнымиадъювантами
ассоциированные
вакцины
будущего
живые
рекомбинантные
Вакцины
убитые
анатоксины
химические
Вакцины – это медицинские иммунобиологические препараты для создания
активного иммунитета, которые получают из живых или инактивированных
бактерий, вирусов а также продуктов их жизнедеятельности или путем
выделения антигенов и надмолекулярных комплексов.
24. Методы совершенствования вакцин прогноз ученых на 2025 год – 25 вакцин в Национальном календаре
Для справки, сейчас это: Россия – 11 инфекций,Германия, Великобритания – 14, США – 17
• Снижение реактогенности вакцин (выделение ключевых
защитных антигенов) пример: бесклеточные вакцины
• Увеличение иммуногенности и как следствие эффективности
(адьюванты, антиоксиданты, новые методики введения)
• Комбинированные вакцины
• Облегчение способов введения (пероральные и назальные
вакцины, пластыри, электрофорез, внутрикожное введение)
25.
1) Живые вакцины-содержат ослабленный живой микроорганизм
-способны размножаться в организме и вызывать вакцинальный
процесс, формируя невосприимчивость
-создают прочный и длительный иммунитет, по напряженности
приближающийся к постинфекционному иммунитету.
-во многих случаях достаточно одной инъекции для создания прочного
иммунитета
-простой метод введения -большинство выпускаются в сухом
лиофилизированном виде
-замораживание не влияет на активность
-за 1-2 до применения и на протяжении 7 недель после вакцинации
следует избегать приема антибиотиков, сульфаниламидов и
иммуноглобулинов.
вакцина туберкулезная БЦЖ, живая коревая вакцина,
вакцин против краснухи, живая паротитная вакцина,
вакцина чумная живая, вакцина сибиреязвенная живая
26.
2) Инактивированные (убитые) вакцины-готовятся из инактивированных культур вирулентных
штаммов
-для инактивации возбудителей используют нагревание,
спирт, формалин, ацетон
-замораживание ведет к уменьшению активности и
повышению реактогенности
-более низкая эффективность по сравнению с живыми
вакцинами
-при повторном введении создают стойкий иммунитет
- наиболее частый способ введения – парентеральный
вакцины против коклюша, гриппа, холеры,
полиомиелита
27.
3) Химические вакцины.- состоят из антигенов, полученных из микроорганизмов
различными химическими методами
-содержат протективный АГ, обеспечивающий развитие
надежного иммунитета
-достигается высокая степень очистки вакцины;
-слабая реактогенность, могут вводиться в больших
дозах и многократно
-более устойчивы к влиянию внешней среды
ацеллюлярная вакцина против коклюша,
конъюгированная вакцина против гемофильной
инфекции, вакцина против менингококковой
инфекции
28.
4) Анатоксины- вакцины, содержащие инактивированный экзотоксин
бактерий
-обезвреживаются формалином, но сохраняют
иммуногенные свойства
-формируют антитоксический иммунитет, который
уступает постинфекционному и не предотвращает
появление бактерионосительства
-вакцины против дифтерии, столбняка, ботулизма,
холеры, стафилококковой инфекции
5) Ассоциированные вакцины.
-вакцины различных типов, содержащие несколько
компонентов
-АКДС, пентаанатоксин
29.
6) Векторные (рекомбинантные) вакцины-получены методами генной инженерии.
-ген вирулентного микроорганизма, отвечающий за
синтез проективных антигенов, встраивают в геном
какого - либо безвредного микроорганизма, который при
культивировании продуцирует и накапливает
соответствующий антиген.
-безопасны, достаточно иммуногены
-могут использоваться для разработки комплексных
вакцин
-рекомбинантная вакцина против вирусного гепатита B,
вакцина против ротавирусной инфекции.
7) Вакцины с искусственными адъювантами
- создаются из естественных антигенов и синтетических
носителей
-гриппозная вакцина, состоящая из белков вируса
гриппа ( гемагглютинина и нейраминидазы) и
полиоксидония
30.
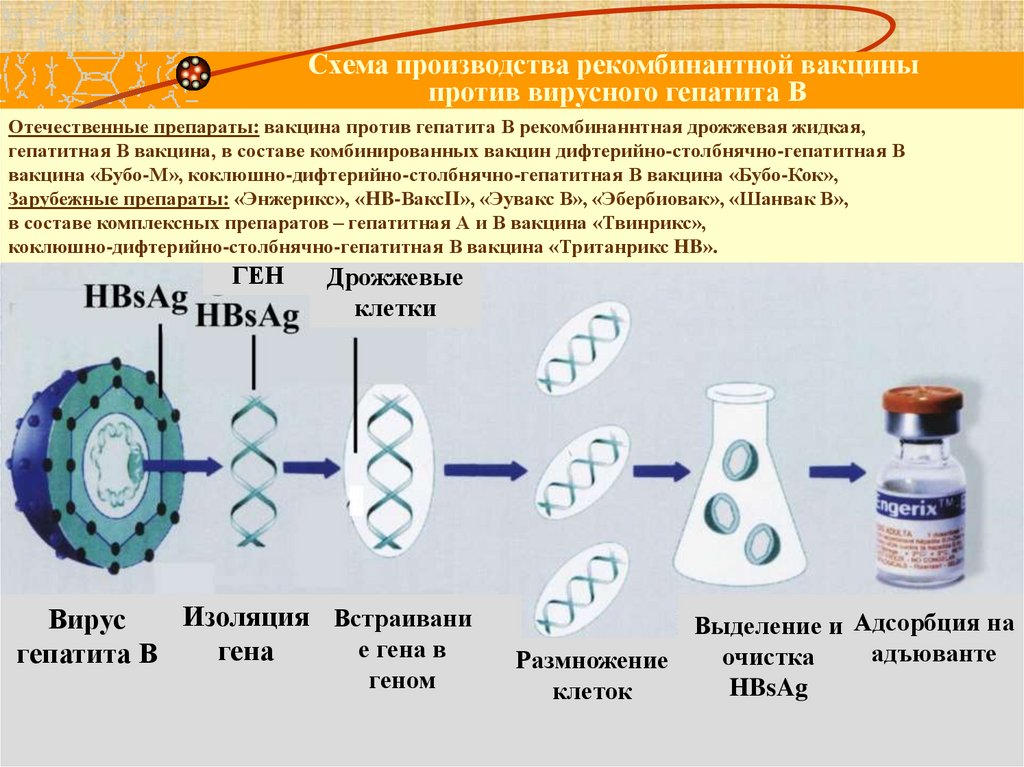
Схема производства рекомбинантной вакциныпротив вирусного гепатита В
Отечественные препараты: вакцина против гепатита В рекомбинаннтная дрожжевая жидкая,
гепатитная В вакцина, в составе комбинированных вакцин дифтерийно-столбнячно-гепатитная В
вакцина «Бубо-М», коклюшно-дифтерийно-столбнячно-гепатитная В вакцина «Бубо-Кок»,
Зарубежные препараты: «Энжерикс», «HB-ВаксII», «Эувакс В», «Эбербиовак», «Шанвак В»,
в составе комплексных препаратов – гепатитная А и В вакцина «Твинрикс»,
коклюшно-дифтерийно-столбнячно-гепатитная В вакцина «Тританрикс HB».
ГЕН
Дрожжевые
клетки
Изоляция Встраивани
Вирус
е гена в
гена
гепатита В
геном
Выделение и Адсорбция на
адъюванте
очистка
Размножение
HBsAg
клеток
31. Комбинированные вакцины
В России производится всего 2 новые комбинированныевакцины: БубоКок (АКДС + ВГВ) и Дивакцина (корь + паротит)
Зарубежные комбинированные вакцины:
Приорикс, MMR-II – корь + краснуха + паротит
Инфанрикс/Хиберикс в 1 шприце – АаКДС + ХИБ, но без ИПВ и ВГВ
Тетраксим - АаКДС + ИПВ
Пентаксим - АаКДС + ИПВ + ХИБ, но без ВГВ
Инфанрикс - Гекса - АаКДС + ИПВ + ХИБ + ВГВ
Инфанрикс Пента - АаКДС + ХИБ + ВГВ
Инфанрикс + Полио + Хиб - лицензируется
Перспектива: Использование комбинированных вакцин, которые,
хотя и стоят дороже существующих, позволяют расширить
Календарь без увеличения числа инъекций
32. Преимущества комбинированных вакцин
• Для детей и родителей– Комфорт: меньше инъекций
– Удобство: меньше посещений
– Психологическая комфортность
– Сокращение временных затрат
– Снижение дозы консерванта
• Для медицинских работников
– Комплаентность: повышение числа охвата вакцинацией
– Простая логистика
– Экономия затрат на введение
• Для общества
– Снижение бремени инфекций и экономия затрат
– Оптимизация и развитие национального календаря прививок
1. Marcy Am J Manag Care 2003;9:314–20
2. Dodd Am J Manag Care 2003;9:S6–S12
3. Mullany Am J Manag Care 2003;9:S23–S9
33. Комбинированные вакцины не ослабляют иммунную систему?
Протективный иммунитет у новорожденных развивается в
течение нескольких дней 1
Теоретически, иммунная система способна отвечать, по
одним данным, одновременно на 10 000 *2, по другим – на
10 000 000 вакцинных антигенов, введенных одновременно
Не
отмечалось
повышения
риска
последующего
инфицирования ( другими патогенами) у вакцинированных
детей по сравнению с невакцинированными 3,4
Использование
комбинированных
антигенную нагрузку
1. Siegrist Vaccine 2001;19:3331–46
2. Offit et al. Pediatrics 2002;109:124–9
3. Black et al. Am J Dis Child 1991;145:746–9
4. Otto et al. J Infect 2000;41:172–5
вакцин
снижает
* Данное значение получено путем деления 107 B-клеток/мл на 103 эпитопов в вакцине.
34.
8)Вакцины будущего-Генноинженерные вакцины
-Синтетические пептидные вакцины
-ДНК-вакцины
-Антиидиотипические вакцины
-Съедобные вакцины (растительные вакцины)
-Микрокапсулированные вакцины
-Вакцины-леденцы
-Чрезкожная иммунизация
35.
Синтетические пептидные вакцины-В 1974 г. М.Села впервые описал искусственно полученный пептид,
вызывающий образование антител к белку лизоциму. При
определенных условиях синтетические пептиды могут обладать
такими же свойствами, как и естественные антигены, выделенные из
возбудителей инфекционных заболеваний.
-Молекула синтетических вакцин может содержать разнородные
участки (эпитопы), которые способны формировать иммунитет к
разным видам инфекций.
-Экспериментальные синтетические вакцины получены против
дифтерии, холеры, стрептококковой инфекции, гепатита В, гриппа,
ящура,
клещевого
энцефалита,
против
пневмококковой
и
сальмонеллезной инфекций.
-У синтетических пептидов нет недостатков, характерных для живых
вакцин (возврат патогенности, остаточная вирулентность, неполная
инактивация и т.п.).
-Синтетические вакцины обладают высокой степенью стандартности,
обладают слабой реактогенностью, они безопасны.
36.
ДНК-вакцины-Идея таких вакцин состоит в том, чтобы встроить гены
микроорганизма, ответственные за синтез микробного белка, в
геном человека. При этом клетки человека ничинают продукцию
этого чужеродного для них белка, а иммунная система станет
вырабатывать антитела к нему.
-В опытах на животных было показано, что таким путем возможно
выработать не только антитела (гуморальный иммунитет), но и
специфический цитотоксичный ответ (клеточный иммунитет),
который ранее считался достижимым только с помощью живых
вакцин.
-ДНК-вакцины могут быть получены в большом количестве, они
стабильны и лишены инфекционности.
-Перспективным направлением является разработка
многокомпонентных вакцин.
-К настоящему времени на животных изучено более 40 вирусных,
бактериальный, грибковых и паразитарных возбудителей вакцин (в
том числе против вируса СПИД, гриппа, бешенства,
лимфоцитарного хориоменингита, гепатитов В и С, простого
герпеса, папилломы, а также возбудителей малярии, лейшманиоза,
туберкулеза).
37.
При использовании ДНК-вакцин существует нескольконеясных моментов:
1)неизвестны сроки, в течение которых клетки организма
будут вырабатывать антигенный белок
2)далеко не все ясно с безопасностью ДНК-вакцин:
-необходимо исключить онкогенную опасность
-возможность развития иммуносупрессии
-возможность индукции аутоагрессии и иммунопатологии
-сам образующийся антиген может обладать побочным
биологическим действием.
38.
Съедобные вакцины (растительные вакцины)-Революционным направлением в современной
вакцинологии является разработка вакцин на основе
трансгенных растений, в геном которых был встроен
соответствующий фрагмент генома патогенного
микроорганизма.
-Многочисленные экспериментальные данные
свидетельствуют о широкой перспективе в разработке и
практическом использовании таких вакцин. Оральный
способ иммунизации является самым безопасным и
доступным. Ассортимент пищевых источников
растительных вакцин не ограничен. Немаловажное
значение имеет высокая экономичность растительных
вакцин с учетом, что по прогнозам многих специалистов
стоимость существующих вакцин будет возрастать, а цена
многих вновь разрабатываемых вакцин будет выше
стоимости применяемых в практике вакцин.
39. Требования к идеальной вакцине
1)Химический состав и структура компонентов вакцин должны быть
строго установлены
2)
должна вводится один раз
3)
должна быть комплексной и создавать иммунитет ко многим
инфекциям
4)
должна обеспечивать пожизненный иммунитет у 100% привитых
5)
Должна быть безопасной и не оказывать побочного действия
6)
Должна вводится удобным для персонала и пациентов методом
7)
Должна быть стабильной, иметь длительный срок хранения
8)
Не должна нуждатся в соблюдении «холодовой цепи»
9)
Технология изготовления должна отвечать современным
требованиям
10)
Стоимость вакцин не должна быть высокой
40.
Требования, предъявляемые к качеству вакцин1)безопасность ( вакцина не должна быть причиной
заболевания или смерти)
-требования к специфической безопасности вакцин:
-полнота инактивации токсинов, бактерий,
вирусов
- отсутствие остаточной вирулентности
-отсутствие остаточной контаминации
-наличие генетической стабильности
-генетическая гомогенность вакцинного
штамма
2)специфическая активность:
-количество АГ в единице объема (Lf/мл,
ЕС/мл)
-количество живых или убитых микробных
клеток, составляющих основу вакцины
41.
-уровень специфических АТ в сыворотке кровиживотных, иммунизированных данной вакциной
-степень защищенности таких животных на
ведение разрешающей дозы инфекционного агента
3)иммуногенность (способность индуцировать
иммунитет):
-протективность
-индукция нейтрализующих антител
-индукция проективных В-лимфоцитов
-индукция Т и В- лимфоцитов памяти и их
длительное сохранение
4)минимальная реактогенность
5)стабильность ( сохранение физико-химических
свойств течение срока годности)
6)стерильность
42.
Условия хранения и транспортировки вакцинВажным компонентом организации мероприятий
вакцинопрофилактики является «холодовая цепь», т.к.
все вакцины теряют свою активность со временем,
особенно вследствие воздействия тепла, а некоторые и
вследствие замораживания.
Соблюдение и поддержание правильного
температурного режима во время хранения и
транспортировки вакцин, является главной задачей.
«Холодовой цепью» называют систему,
обеспечивающую необходимые условия хранения и
транспортировки иммунобиологических препаратов от
предприятия-изготовителя до пациента.
43.
Система «Холодовой цепи» включает:1) специально обученный персонал,
обеспечивающий эксплуатацию холодильного
оборудования, правильное хранение и
транспортировку вакцин;
2) холодильное оборудование, предназначенное для
хранения и транспортировки вакцин в оптимальных
температурных условиях;
3) механизм контроля над соблюдением требуемых
температурных условий на всех этапах хранения и
транспортировки вакцин.
44.
Все вакцины теряют свою активность при хранениипри повышенной температуре, однако, их
чувствительность к высоким температурам различна:
-Наиболее термочувствительными являются
полиомиелитная, коревая, коклюшная (бесклеточная),
паротитная, АКДС, АДС, АДС-М, БЦЖ, вакцина против
гепатита В.
-менее чувствителен к повышению
температурыстолбнячный анатоксин (АС).
Вакцины варьируют также по чувствительности к
низкой температуре:
-могут переносить замораживание без потери активности
полиомиелитная, коревая, паротитная вакцины.
- разрушаются при замораживании АКДС, АДС, АДС-М,
АС, вакцина против гепатита В.
45.
Необходимые условия транспортировки и хранениявакцин
-Приоритет режимов хранения и транспортировки устанавливает
инструкция по применению препарата;
-
Для сохранения и транспортировки большинства вакцин
необходимы условия от +2 до +8ºС;
- живые сухие вакцины против кори, паротита, краснухи при
длительном хранении содержатся при -20ºС;
-защищенное от света место;
-категорически запрещается замораживание вакцин на основе АКДС
и вакцины против гепатита В;
-нельзя замораживать вакцины, поставляемые в жидком виде;
-лиофилизированные вакцины можно хранить при температуре ниже
0ºС;
46.
Необходимые условия транспортировки ихранения вакцин
-нельзя подвергать повторному замораживанию и
оттаиванию живые и убитые вакцины
-С лиофилизированными препаратами должен
применяться только растворитель фирмыпроизводителя
-нельзя хранить вакцины на полках дверцы
холодильника
-нельзя хранить вакцины вместе с продуктами питания
и напитками
47.
Необходимые условия транспортировки ихранения вакцин
-Вакцины всегда надо перевозить в герметичных
термоизолирующих контейнерах с достаточным
количеством льда для обеспечения температурного
режима.
-При покупке вакцины в аптеке необходимо взять с
собой сумку-холодильник (ее можно взять в
прививочных кабинетах поликлиник) или обычный
термос
48. Тактика иммунопрофилактики
плановая (рутинная) иммунопрофилактика, в рамкахНационального календаря профилактических прививок
(«keep-up» immunization);
«наверстывающая иммунизация» - прививочные кампании для
иммунизации ранее непривитых или неполностью привитых детей
(туровая вакцинация, национальные и «субнациональные» дни
иммунизации, “сatch-up” immunization);
«подчищающая иммунизация» - прививочные кампании вслед за
«наверстывающей иммунизацией» для иммунизации ранее
непривитых или неполностью привитых детей, не охваченных
«навертывающей иммунизацией», завершение вакцинации лиц,
привитых в ходе «наверстывающей иммунизации» (завершающая
иммунизация, «follow-up» immunization).
49. Организационные основы иммунопрофилактики
Этапы организации вакцинопрофилактикиПланирование профилактических прививок
Получение, транспортировка и хранение («холодовая цепь»)
Подготовка персонала, помещения
Проведение вакцинации
Учет и регистрация прививок, реакций и осложнений
оценка качества и эффективности иммунопрофилактики
50. Нормативно правовая база иммунопрофилактики
• ФЗ-№ 52 «О санитарно-эпидемиологическомблагополучии населения»
Статья 29. Организация и проведение санитарнопротивоэпидемических (профилактических)
мероприятий
Статья 35. Профилактические прививки
Профпрививки проводятся гражданам в
сооответствии с законодательством РФ для
предупреждения возникновения и
распространения инфекционных заболеваний
51.
• Федеральный закон N 157-ФЗ от 17 сентября 1998 г."Об иммунопрофилактике инфекционных болезней".
• Основы законодательства Российской Федерации об
охране здоровья граждан от 22 июля 1993 года.
• Постановление Правительства Российской Федерации
"О государственном контроле за медицинскими
иммунобиологическими препаратами" от 18 декабря
1995 г. N 1241.
"Система сертификации медицинских
иммунобиологических препаратов",
зарегистрированная Госстандартом России и
внесенная в Реестр самостоятельных систем
обязательной сертификации. Свидетельство N РОСС
RU.0001.01ИП00 от 30 января 1997 года.
52.
• СП 3.3.2342-08 Обеспечение безопасностииммунизации
• Постановление Правительства РФ N 885 от 02.08.99
"Перечень поствакцинальных осложнений, вызванных
профилактическими прививками, включенными в
национальный календарь профилактических прививок,
и профилактическими прививками по эпидемическим
показаниям, дающих право гражданам на получение
государственных единовременных пособий".
• Постановление Правительства РФ N 1013 от 27.12.00
"О порядке выплаты государственных единовременных
пособий и ежемесячных денежных компенсаций
гражданам при возникновении у них поствакцинальных
осложнений".
53.
• СП 3.3.2.1248-03 "Условия транспортирования и хранениямедицинских иммунобиологических препаратов".
• Приказ МЗ РФ N 125Н от 14.03.14 "О национальном
календаре профилактических прививок и календаре
профилактических прививок по эпидемическим
показаниям".
• МУ 3.3.2.1121-02 "Организация контроля за соблюдением
правил хранения и транспортирования медицинских
иммунобиологических препаратов".
• МУ 3.3.1.1123-02 "Мониторинг поствакцинальных
осложнений и их профилактика".
МУ 3.3.1879-04 "Расследование поствакцинальных
осложнений".
54.
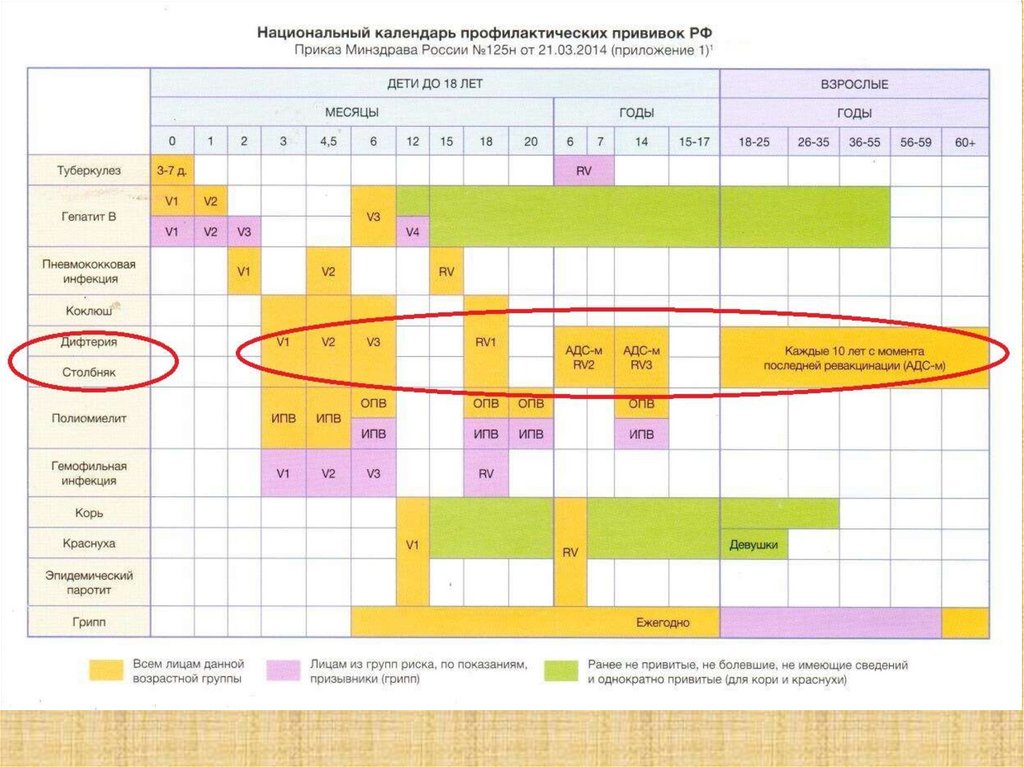
Показания к проведению прививок:1)Плановые прививки:
а)соответственно Национальному календарю профилактических
прививок
б)прививаемые контингенты:
-дети
-военнослужащие (против ботулизма, газовой гангрены,
дифтерии, столбняка, туберкулеза)
2)Прививки по эпидемиологическим показаниям:
а)угроза профессионального заражения
б) угроза распространения инфекционной болезни на конкретной
территории
в) экстренная вакцинопрофилактика лиц, контактировавших с
источником инфекции в эпидемических очагах
г) постоянное проживание или предстоящая поездка на эндемичную
или энзоотичную территорию
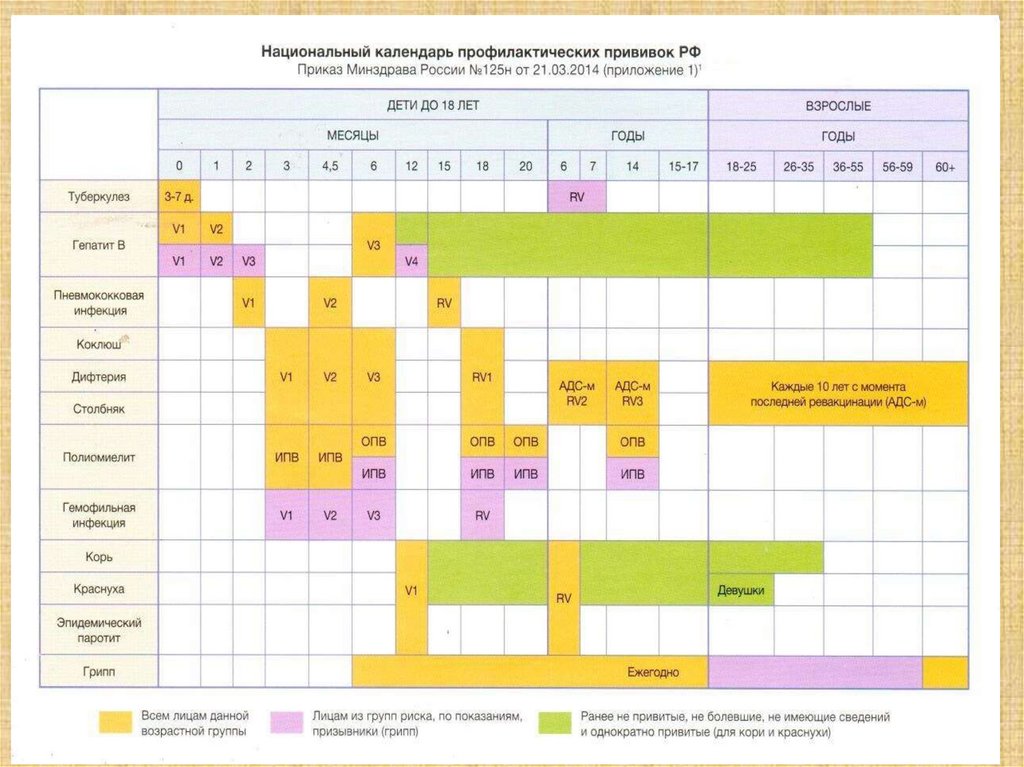
55. Что есть Календарь?
Плановая вакцинация детей, подростков и взрослыхпредусматривает соблюдение определенных сроков и схем
иммунизации, совокупность
которых представлена в
Национальном календаре профилактических прививок
• Национальный календарь профилактических
прививок — это нормативный правовой акт,
устанавливающий сроки и порядок проведения
гражданам профилактических прививок.
56. Национальный календарь прививок определяется:
● Общими рекомендациями ВОЗ, региональныхкомитетов
● Эпидемической ситуацией в стране/ регионе,
возрастным распределением и тяжестью
инфекционных заболеваний
● Наличием безопасных вакцинных препаратов, их
эффективностью (продолжительность
поствакцинального иммунитета и необходимость
ревакцинаций), экономической целесообразностью
● Возрастной иммунологической характеристикой,
т. е. способности детей/ взрослых определенного
возраста к активной выработке антител
● Уровнем организации здравоохранения.
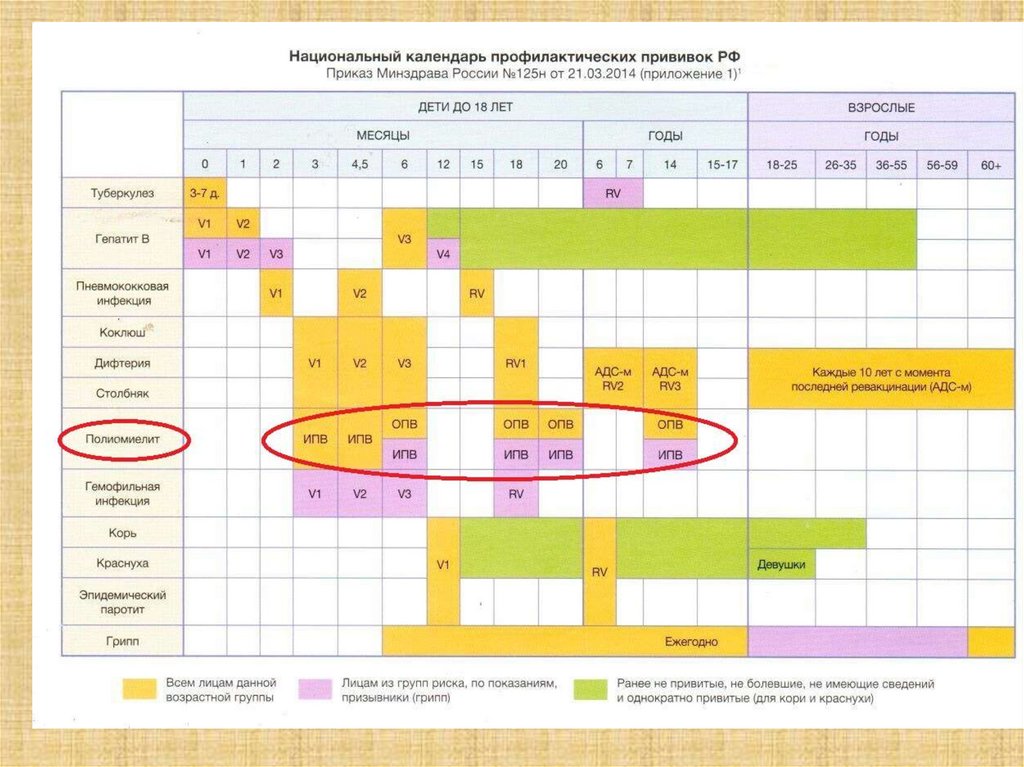
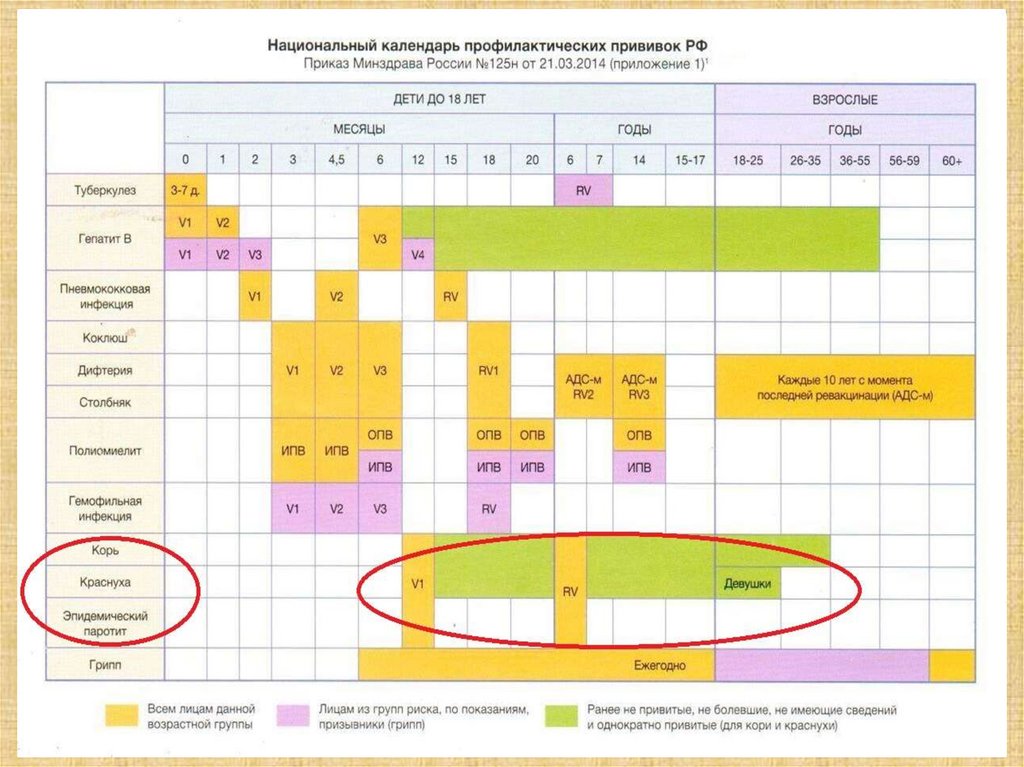
57. Большинство календарей стран Евросоюза, США, Канады, Австралии содержит 15-17 позиций для вакцинопрофилактики
Туберкулез (+/-)
Гепатит В
Коклюш Дифтерия Столбняк
Полиомиелит
Корь Краснуха Паротит Ветряная оспа
Грипп
Гемофильная инфекция типа b
Менингококковая инфекция
Пневмококковая инфекция
Ротавирусная инфекция
Папилломавирусная инфекция
Гепатит А
58. «Внекалендарные» вакцины
• «внекалендарные» вакцины - за прививкикоторых не платит государство
• Если вакцины зарегистрированы в стране,
они могут прививаться вне зависимости от
включения в календарь
• Прививками «внекалендарных» вакцин
реализуется право получить услугу
здравоохранения, которую не оплачивает
государство
59.
60.
61.
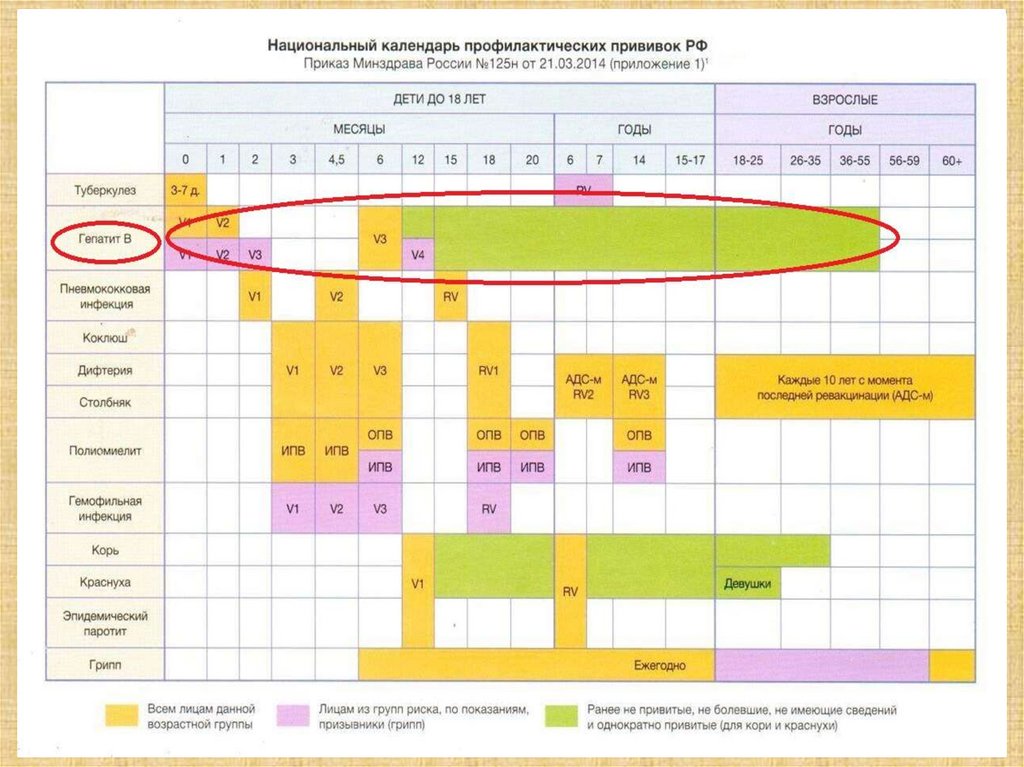
62. Вакцинация против гепатита В
Вакцинация против гепатита В
Первая, вторая и третья вакцинации проводятся по схеме 0-1-6
1 доза - в момент начала вакцинации ( в первые 24 часа жизни),
2 доза - через месяц после 1 прививки,
3 доза - через 6 месяцев от начала вакцинации).
Детям, относящимся к группам риска, вакцинация против вирусного гепатита
B проводится по схеме 0-1-2-12
1 доза - в момент начала вакцинации,
2 доза - через месяц после 1 прививки,
3 доза - через 2 месяца от начала вакцинации,
4 доза - через 12 месяцев от начала вакцинации.
• Дети от 1 года до 18 лет, взрослые от 18 до 55 лет, не привитые ранее
прививаются по схеме 0-1-6 (1 доза - в момент начала вакцинации, 2 доза через месяц после 1 прививки, 3 доза - через 6 месяцев от начала
вакцинации).
63.
64.
65.
66.
67.
68.
69.
Вакцинация против гриппаВозраст
Наименование
прививки
Дети,
посещающие
дошкольные Вакцинация
учреждения, учащиеся 1-11 классов, против гриппа
студенты высших профессиональных
и
средних
профессиональных
учебных
заведений;
взрослые,
работающие
по
отдельным
профессиям
и
должностям
(
работники
медицинских
и
образовательных
учреждений,
транспорта, коммунальной сферы и
др.), взрослые старше 60 лет
70.
Иммунизация детей, рожденных от ВИЧинфицированных матерей:-Иммунизация детей, рожденных от ВИЧ- инфицированных
матерей, осуществляется в рамках Национального календаря
профилактических прививок ( по индивидуальному графику
прививок) и в соответствии с инструкциями по применению
вакцин и анатоксинов;
- Иммунизация детей, рожденных от ВИЧ- инфицированных
матерей, проводится с учетом следующих факторов: вида
вакцины ( живая, инактивированная) наличия иммунодефицита
с учетом возраста ребенка, сопутствующих заболеваний;
- Все инактивированные
вакцины ( анатоксины),
рекомбинантные вакцины вводятся детям, рожденным от ВИЧинфицированных матерей, в том числе ВИЧ- инфицированным
детям, вне зависимости от стадии заболевания и числа CD4+
лимфоцитов;
71.
- Живые вакцины вводятся детям с установленнымдиагнозом «ВИЧ- инфекция» осле иммунологического
обследования для исключения иммунодефицитного
состояния. При отсутствии иммунодефицита живые
вакцины вводятся в соответствии с Национальным
календарем профилактических прививок. При наличии
иммунодефицита
введение
живых
вакцин
противопоказано.
- Через 6 месяцев после первичного введения живых
вакцин против кори, эпидемического паротита, краснухи
ВИЧ – инфицированным осуществляют оценку уровня
специфических антител и при их отсутствии вводят
повторную
дозу
вакцины
с
предварительным
лабораторным контролем иммунного статуса.
72.
Противопоказания к проведению прививокПротивопоказания к проведению прививок обозначены
в Методических указаниях МУ 3.3.1.1095-02 от 9.01.02
«Медицинские противопоказания к проведению
профилактических прививок препаратами
Национального календаря прививок»
Все противопоказания к проведению прививок делятся
на постоянные, временные и ложные.
Постоянные противопоказания встречаются достаточно
редко и их частота не превышает 1% от общего числа
детей
73.
Постоянные противопоказания к вакцинации(МУ 3.3.1.1095-02 от 9.01.02)
Вакцина
Противопоказания
1. Все вакцины
Сильная реакция или поствакцинальное
осложнение на предыдущее введение
2.Все живые вакцины, в т.ч.
оральная полиомиелитная
вакцина (ОПВ)
Иммунодефицитное состояние (первичное)
Иммуносупрессия, злокачественные
новообразования, беременность
Вес ребенка при рождении <2000г
Келоидный рубец, в т.ч. После предыдущей
дозы
3. БЦЖ
4. АКДС
Прогрессирующие заболевания нервной
системы, афебрильные судороги в анамнезе
74.
Постоянные противопоказания к вакцинации(МУ 3.3.1.1095-02 от 9.01.02)
Живая коревая вакцина
(ЖКВ),живая паротитная
вакцина (ЖПВ), а также
комбинированные ди- и
тривакцины (корь-краснуха,
корь-краснуха-паротит)
Тяжелые формы
аллергических реакций на
аминогликозиды.
Анафилактические реакции
на яичный белок (кроме
краснушной вакцины)
Вакцина против вирусного
гепатита В
Аллергическая реакция на
пекарские дрожжи
Вакцины АДС, АДС-М, АД-М Постоянных
противопоказаний, кроме
упомянутых в п.п. 1 и 2, не
имеют
75. Временные противопоказания:
• острое заболевание или обострение хроническогозаболевания. Плановые прививки проводятся через 2 - 4
недели после выздоровления или в период реконвалесценции или
ремиссии. При нетяжелых ОРВИ, острых кишечных заболеваниях
и др. прививки проводятся сразу после нормализации
температуры.
• иммуносупрессивная
терапия
вакцинацию живыми
вакцинами проводят не ранее, чем через 6 месяцев после
окончания курса лечения
-
• введение иммуноглобулинов, переливание плазмы,
крови. Вакцинацию живыми вирусными вакцинами детей,
получивших препараты крови, проводят с определенными
интервалами (табл.), т.к. препараты крови содержат антитела
против вирусов кори, паротита и краснухи, которые препятствуют
размножению
живых
вакцинных
вирусов
в
организме
вакцинируемого. Такая отсрочка не повышает риска заболевания,
т.к. наличие антител в крови защищает ребенка от заболевания
76.
ИНТЕРВАЛЫ ДЛЯ ВВЕДЕНИЯ ЖИВЫХ ВАКЦИН (КРОМЕПОЛИОМИЕЛИТНОЙ) ПОСЛЕ ПРЕПАРАТОВ КРОВИ
Препараты крови
Доза
Интервал
Иммуноглобулин против:
-гепатита А, гепатита В,
столбняка, кори
-кори
-бешенства (Имогам Раж)
Отмытые эритроциты
Эр. Масса
Цельная кровь
Плазма, тромбоцитар.масса
Иммуноглобулин для
внутривенного введения
1 доза
3мес.
2 дозы
12,5 ЕД/кг
10 мл/кг
10 мл/кг
10 мл/кг
10 мл/кг
5 мес.
6 мес.
0
3-5 мес.
6 мес.
7 мес.
300-400 мг/кг
750 мг /кг
1000 мг /кг
>1500 мг /кг
8 мес.
9 мес.
10 мес.
11 мес.
77. Ложные противопоказания
СостоянияУказания в анамнезе на:
Перинатальная энцефалопатия
Стабильные неврологические
состояния
Аллергия, астма, экзема
Анемии
Увеличение тени тимуса
Врожденные пороки
Дисбактериоз
Поддерживающая терапия
Стероиды местного применения
Недоношенность
Гемолитическая болезнь
новорожденных
Сепсис
Болезнь гиалиновых
мембран
Поствакцинальные
осложнения в семье
Аллергия в семье
Эпилепсия в семье
Внезапная смерть в
семье
78. Организация прививочной работы на педиатрическом участке
79. Организация прививочной работы
• Прививки должны осуществляться медицинским персоналом,прошедшим подготовку в области вакцинопрофилактики.
• Прививки разрешается проводить только здоровому медицинскому
персоналу. Лица, болеющие острыми респираторными заболеваниями,
ангинами, имеющие травмы на руках, гнойные поражения кожи, от
проведения прививок должны быть отстранены.
• лица, проводящие прививки (как и весь медперсонал) должны быть
привиты против дифтерии, столбняка, кори, паротита, гепатита В.
• для проведения профилактических прививок должны использоваться
только зарегистрированные и разрешенные для применения на
территории РФ вакцины отечественного и зарубежного производства.
• Ответственным за организацию и проведение профилактических
прививок является руководитель медицинской организации, где
проводится вакцинация (заведующий поликлиникой, главный врач), а
непосредственно на территориальных участках – врач-педиатр.
80. Перед вакцинацией врач обязан:
• провести опрос родителей с целью выявленияпротивопоказаний
• провести врачебный осмотр и измерение
температуры с целью выявления
противопоказаний
• при необходимости провести соответствующие
анализы (крови, мочи)
81.
•Планирование проведения прививок, учет иотчетность осуществляет прививочный кабинет
медицинской организации.
•Непосредственно на врачебном участке
профилактические прививки планируются на
основании переписи участка (Ф.И.О.; возраст; адрес),
которая проводится 2 раза в год.
•Прививочный кабинет должен иметь два помещения, в
оном из них хранится учетная документация, в другом
– проводятся прививки.
• В структуру некоторых МО введен кабинет
иммунопрофилактики.
82. Учетно-отчетные документы о проведенных профилактических прививках
1)Учетные документы:Журналы:
• приема пациентов в прививочном кабинете;
• выполненных прививок (ф. 064/у);
• учета необычных реакций и поствакцинальных
осложнений;
• поступления и расхода медицинских
иммунобиологических препаратов;
• контроля температуры холодильников, в которых хранят
вакцины;
• выданных сертификатов;
• методической работы с персоналом.
83.
Индивидуальные учетные формы:- ф. 112/у - история развития ребенка;
- ф. 026/у - карта ребенка, посещающего детское
образовательное учреждение;
- ф. 063/у - карта профилактических прививок;
- ф. 156/у-93 - сертификат о профилактических прививках;
-ф. 058 - экстренное извещение о побочном действии
вакцин.
2) Отчетные формы:
- N 5 (квартальная, месячная) государственного
статистического наблюдения "Сведения о профилактических
прививках";
- N 6 (годовая) государственного статистического
наблюдения "Сведения о контингентах детей, подростков,
взрослых, привитых против инфекционных болезней на 31
декабря отчетного года".
84. Работа прививочного кабинета (ПК):
• ПК должен иметь два помещения, для документации и дляпроведения прививок, должен соблюдаться режим текущей
дезинфекции,
проветривания,
обеззараживания
УФизлучением.
• Профилактические прививки проводит прививочная
медицинская сестра, обученная технике проведения
прививок, приемам неотложной помощи в случае развития
поствакцинальных осложнений, а также методам соблюдения
"холодовой цепи".
Оснащение прививочного кабинета:
холодильник,
шкаф для инструментария и медикаментов,
биксы со стерильным материалом,
пеленальный столик и (или) медицинская кушетка, столы для подготовки
препаратов к применению,
• стол для хранения документации,
• емкость с дезинфицирующим раствором.
• Инструкции по применению всех препаратов, которые используются для
проведения прививок.
85.
Категорическипрофилактических
кабинетах.
запрещается
прививок
в
проведение
перевязочных
-Каждому
прививаемому
инъекцию
проводят
отдельным
шприцем
и
отдельной
иглой
(одноразовыми шприцами).
-Прививки
против
туберкулеза
и
туберкулинодиагностику проводят в отдельных
помещениях, а при их отсутствии - на специально
выделенном столе, отдельными инструментами,
которые используют только для этих целей. Для
проведения вакцинации БЦЖ и туберкулиновых проб
выделяют определенный день.
86. Обязанности прививочной медицинской сестры :
• проверяет наличие заключения врача о допуске кпрививке;
• сверяет наименование препарата на ампуле с назначением
врача, проверяет маркировку, срок годности МИБП,
целость ампулы;
• визуально оценивает качество препарата (путем
встряхивания сорбированных вакцин и после растворения
лиофилизированных вакцин).
• проводит иммунизацию с обеспечением всех правил
асептики и антисептики, только одноразовыми шприцами
и иглами, используя соответствующие дозу, метод и место
введения, предусмотренные наставлением к МИБП.
87.
Обязанности прививочной медицинской сестры :- после проведения прививки убирает в холодильник ампулу или
флакон при многодозовой расфасовке препарата;
- обеззараживает использованные шприцы, вату, ампулы или
флаконы;
- делает запись о проведенной прививке во всех формах учета
- при наличии локальной компьютерной сети вводит в свой
компьютер сведения о проведенных за день прививках;
- информирует пациентов или родителей (опекунов) о сделанной
прививке, возможных реакциях на прививку, необходимости
обращения за медицинской помощью при сильных и необычных
реакциях, предупреждает о необходимости пребывания около
прививочного кабинета в течение 30 мин. и наблюдает в это время
за привитым.
88.
Обязанности прививочной медицинской сестры :-оказывает первичную медицинскую помощь в случае развития
немедленных реакций на прививку и вызывает врача.
-соблюдает режим хранения МИБП, ведет учет движения
каждого МИБП, используемого в прививочном кабинете
(поступление, расход, остаток, списание), и числа
выполненных ею прививок (ежедневный, ежемесячный,
ежегодный отчеты).
-проводит мероприятия по соблюдению санитарнопротивоэпидемического режима (влажная уборка два раза в
день, режим УФ-обеззараживания и проветривания,
генеральная уборка 1 раз в неделю).
89. При проведении иммунизации необходимо обеспечить:
• правильную обработку места введения препарата. Как правилообработку производят 70% спиртом, если нет других указаний
(например, эфиром при постановке реакции Манту или введении
вакцины БЦЖ и ацетоном или смесью спирта с эфиром при накожном
способе вакцинации);
• соблюдение положений инструкции по применению вакцины;
• строгое соблюдение рекомендуемой дозы вакцины, метода и места ее
введения
• использование только одноразовых шприцев и игл
• прививку следует проводить в положении лежа или сидя во
избежание падения при обмороках, которые встречаются (хотя и
редко), во время процедуры у подростков и взрослых.
90. После проведения прививки следует:
• поместить в холодильник вакцину• сделать запись о проведенной прививке в медицинской документации
• проинформировать привитого (или его родителей) о возможных
реакциях на прививку и доврачебной помощи при них, необходимости
обращения за медицинской помощью при проявлении сильной или
необычной реакции
• осуществлять наблюдение за привитыми непосредственно после
введения препарата в течение как минимум 30 минут
• осуществлять наблюдение патронажной сестрой первые 3 дня после
введения инактивированной вакциной и на 5-6 и 10-11 день после
введения живых вакцин.
• заполнить учетную документацию
91. Поствакцинальные реакции и осложнения
• Поствакцинальные осложнения – тяжелыеи(или) стойкие нарушения состояния
здоровья вследствие профилактических
прививок.
• Поствакцинальные реакции –временные
патологические изменения в организме,
связанные с вакцинацией.
Они делятся на:
• - общие и местные (по локализации)
• -слабые, средние и сильные (по степени проявления)
92.
Местные реакции развиваются непосредственно вместе введения препарата через 1-2 суток,
удерживаются 2-8 суток, а при введении
адсорбированных анатоксинов уплотнение на месте
инъекции ожжет сохраняться 15-30 суток. :
Местная реакция
Инфильтрат
Другие появления
Слабая
До 2,5 см
Гиперемия
Средняя
2,6 -5 см
Лимфангоит
сильная
Более 5 см
Гиперемия
Лимфангоит,
лимфаденит
93.
• Общие реакции появляются через 10-12 ч. и сохраняются втечение 1,5 – 2 суток. Оцениваются в основном:
по степени повышения температуры:
до 37,5˚С – слабая
37,6 – 38,5 ˚ С – средняя
>40 ˚ С – сильная
• понижение артериального давления,
• рвота, диспептические расстройства
• кратковременное обморочное состояние,
• выраженность конъюнктивита, катаральных явлений в носоглотке,
интенсивность сыпи после иммунизации коревой вакциной и др.
94.
• Реакции на убитые и растворимые вакцины могутразвиваться рано, поэтому необходимо обследовать пациентов
через 3, 6 и 9 ч. После иммунизации, а затем 1 раз в сутки
• Реакции на живые вакцины развиваются более медленно –
наблюдение за привитыми должно быть не меньше
инкубационного периода инфекции, против которой
проводилась вакцинация
• Наибольшей реактогенностью обладают живые вакцины,
далее следуют инактивированные корпускулярные вакцины,
субцеллюлярные и химические.
• Необычно сильные реакции требуют специального лечения и
по показаниям госпитализации привитых.
• Допустимой считается частота общих средних и ильных
реакций не более 7%, для коревой вакцины – не более 2%,
для АКДС –не более 1%.
95. Поствакцинальные осложнения (ПВО)
• В соответствии с Федеральным законом РоссийскойФедерации "Об иммунопрофилактике инфекционных
болезней" от 17 сентября 1998 г. к поствакцинальным
осложнениям относятся тяжелые и (или) стойкие нарушения
состояния здоровья вследствие профилактических прививок, а
именно:
Аллергические (анафилактический шок и другие аллергические реакции
немедленного типа; синдром сывороточной болезни);
Поражение ЦНС (энцефалит, энцефаломиелит, миелит, моно(поли)неврит,
полирадикулоневрит, энцефалопатия, серозный менингит, афебрильные
судороги, отсутствовавшие до прививки и повторяющиеся в течение 12
месяцев после прививки);
Токсические (острый миокардит, острый нефрит, тромбоцитопеническая
пурпура, агранулоцитоз, гипопластическая анемия, системные заболевания
соединительной ткани, хронический артрит);
различные формы генерализованной БЦЖ-инфекции.
96.
О неосложненных единичных случаях сильных местных (вт.ч. отек, гиперемия > 8 см в диаметре) и сильных общих (в т.ч.
температура > 40 °С, фебрильные судороги) реакциях на
вакцинацию, а также легких проявлений кожной и
респираторной
аллергии
вышестоящие
органы
здравоохранения не информируются.
Эти реакции регистрируются в истории развития ребенка,
медицинской карте ребенка или амбулаторного больного,
сертификате о профилактических прививках и в журнале
записей о прививках, ведущемся в поликлинике
97.
• При установлении диагноза ПВО, подозрении на ПВО, атакже необычной вакцинальной реакции в процессе
активного наблюдения в вакцинальном периоде или при
обращении за медицинской помощью врач (фельдшер)
обязан:
• оказать больному медицинскую помощь, при необходимости
обеспечить своевременную госпитализацию в стационар;
зарегистрировать данный случай в специальной учетной
форме или в журнале учета инфекционных заболеваний (ф.
060/у) на специально выделенных листах журнала. В журнал в
последующем вносятся необходимые уточнения и дополнения.
• немедленно информировать главного врача МО. МО
направляет внеочередное донесение о возникновении
чрезвычайной ситуации (включая и поствакцинальное
осложнение) в течение 2 часов после его установления в ФБУЗ
«Центр гигиены и эпидемиологии» и информирует
муниципальный орган управления здравоохранением. .
98.
Приложение 2Форма 058/1
СОДЕРЖАНИЕ ВНЕОЧЕРЕДНОГО ДОНЕСЕНИЯ
ОСЛОЖНЕНИИ
О ПОСТВАКЦИНАЛЬНОМ
Диагноз: Поствакцинальное осложнение.
Основные проявления: тяжелые аллергические, со стороны нервной
системы, прочие __________________________________________________
(указать основные симптомы)
Какой препарат введен ____________ Дата введения _________________
Изготовитель _____________________________________________________
__________________________________________________________________
Серия _______ Дата выпуска _________ Срок годности _______________
ЛПУ (место нахождения) ___________________________________________
Дата обращения в ЛПУ "__" ________________________________ 200_ г.
Диагноз: _________________________________________________________
Дата установления диагноза: "__" _________________________ 200_ г.
Ф.И.О. ________________________________________, пол _____________
Дата рождения (возраст) "__" ______________________ 19__ г. (____)
Адрес места жительства ___________________________________________
__________________________________________________________________
Где работает ________________________, школа _____________________
Детское учреждение _______________________________________________
Дата госпитализации "__" _________________________________ 200_ г.
Диагноз при госпитализации _______________________________________
Дополнительные сведения __________________________________________
__________________________________________________________________
Информацию передал (должность, фамилия, тел.) ____________________
Дата извещения "__" ___________ 200_ г.
99. Расследование поствакцинальных осложнений
• Каждый случай осложнения (подозрения на осложнение),потребовавший госпитализации, а также завершившийся
летальным исходом, должен быть расследован комиссионно
специалистами:
• педиатром,
• терапевтом,
• иммунологом,
• эпидемиологом и др.), назначаемыми главным врачом
Управления Роспотребнадзора в субъекте РФ.
• При расследовании осложнений после БЦЖ-вакцинации в
состав комиссии необходимо включить врача – фтизиатра.
100.
• Медицинскиеработники
должны
уметь
дифференцировать поствакцинальные осложнения от
возможных заболеваний в поствакцинальном периоде по
следующим критериям:
• общие реакции с повышенной температурой, фебрильными судорогами
на введение АКДС и АДС-М появляются не позже 48 часов после
прививки;
реакции на живые вакцины (кроме аллергических реакций немедленного
типа в первые несколько часов после прививки) не могут появиться
раньше 4-го дня и более чем через 12 - 14 дней после введения коревой и
30 дней после введения ОПВ и паротитной вакцин;
менингеальные явления не характерны для осложнений после введения
АКДС-вакцины, анатоксинов и живых вакцин (за исключением
паротитной вакцины);
катаральный синдром может быть специфической реакцией на коревую
вакцинацию, если возникает не ранее 5 дня и не позже 14 дня после
прививки; он не характерен для других вакцин;
101.
• энцефалопатия не характерна для реакций на введение паротитной иполиомиелитной вакцин и анатоксинов; она чрезвычайно редко
возникает
после
АКДС-вакцинации;
возможность
развития
поствакцинального энцефалита после прививок АКДС-вакциной в
настоящее время оспаривается;
• диагноз поствакцинального энцефалита требует прежде всего
исключения других заболеваний, которые могут протекать с
общемозговой симптоматикой;
неврит лицевого нерва (паралич Белла) не является осложнением ОПВ
и других вакцин;
аллергические реакции немедленного типа развиваются не позже чем
через 24 часа после любого вида иммунизации, а анафилактический
шок - не позже чем через 4 часа;
кишечные, почечные симптомы, сердечная и дыхательная
недостаточность не характерны для осложнений вакцинации и
являются признаками сопутствующих заболеваний
102.
• артралгии и артриты характерны только для краснушной вакцинации;• заболевание вакциноассоциированным полиомиелитом развивается в
срок 4 - 30 суток после иммунизации у привитых и до 60 суток у
контактных. 80% всех случаев заболевания связано с первой прививкой,
при этом риск развития заболевания у иммунодефицитных лиц в 3 - 6
тысяч раз превышает таковой у здоровых. ВАП обязательно
сопровождается остаточными явлениями (вялые периферические парезы
и/или параличи и мышечные атрофии);
• лимфадениты, вызванные вакцинным штаммом БЦЖ, развиваются, как
правило, на стороне прививки. В процесс обычно вовлекаются
подмышечные, значительно реже под- и надключичные лимфоузлы.
Отличительным
признаком
осложнения
является
отсутствие
болезненности лимфоузла при пальпации; цвет кожи над лимфоузлом
обычно не изменен;
критериями, позволяющими предположить БЦЖ-этиологию остеита,
являются возраст ребенка от 6 месяцев до 1 года, первичная локализация
очага поражения на границе эпифиза и диафиза, локальное повышение
кожной температуры без гиперемии - "белая опухоль", наличие
припухлости ближайшего сустава, ригидность и атрофия мышц
конечности (при соответствующей локализации поражения).
103. Профилактика поствакцинальных осложнений
• применение вакцин с уменьшением содержания (АДС-М,БЦЖ-М)и инактивированные(химические) вакцины вместо
живых
• соблюдение в поствакцинальный период щадящего режима
труда, обеспечить полноценное питание и не допускать
контакта с инфекционными больными
• исключение технических ошибок при вакцинации
• соблюдение требований санитарных правил хранения и
транспортирования вакцинных препаратов;
• все манипуляции, связанные с иммунизацией, должны
проводиться специально обученным персоналом, четко
соблюдающим инструкцию по применению каждого
вакцинного препарата (особенности разведения, доза и метод
введения
104. Профилактика поствакцинальных осложнений
• правильный отбор лиц на профилактическую прививку:• вакцинация при отсутствии острых или обострении хронических
заболеваний;
• осмотр перед прививкой и термометрия;
• учет противопоказаний к каждому вакцинному препарату, патологических
реакций на прививки в анамнезе
• мониторинг ПВО и расследование каждого случая, подозрительного на
ПВО.
• разъяснительная
иммунизации
работа
с
родителями
детей
перед
проведением
105. Профилактика поствакцинальных осложнений
• Обучение и повышение квалификации медицинского персонала,осуществляющего иммунизацию.
• Использование противорецидивной терапии при вакцинации детей с
хроническими заболеваниями для профилактики развития обострений
основного заболевания. Обычно медикаментозные препараты назначают за
3 - 4 дня до проведения прививки и на весь период разгара вакцинального
процесса (3 - 5 дней при введении инактивированных, рекомбинантных,
химических вакцин и анатоксинов и 14 дней при использовании живых
вакцин):
• Детям матерей, инфицированных ВИЧ, оральную поливакцину следует
заменить на инактивированную и воздержаться от введения БЦЖ до
возраста 18 месяцев, когда будет уточнен его ВИЧ-статус. Коревую,
паротитную и краснушную вакцину ВИЧ-инфицированным детям вводят.
106. Контрольный вопрос:
• Какие иммунобиологические препаратыВы знаете?































































































 Медицина
Медицина








