Похожие презентации:
Герпесвирусные инфекции
1. ГЕРПЕСВИРУСНЫЕ ИНФЕКЦИИ
2. Классификация герпесвирусов человека
ПодродРод
Вирус
α-герпесвирусы
(Alpha-herpesvinirinae)
Вирусы простого герпеса
(Simplexvirus)
Вирусы ветряной
оспы/опоясывающего
герпеса
(Varicellаvirus)
Вирус простого герпеса 1 типа
H. simplex type 1 (HSV-1)
Вирус простого герпеса 2 типа
H. simplex type 2 (HSV-2)
Вирус ветряной оспы
Varicella zoster virus type 3 (VZV)
β-герпесвирусы
(Beta-herpesvinirinae)
Цитомегаловирус
(Cytomegalovirus)
Вируса создающие
розеолы
(Roseolovirus)
Цитомегаловирус
Cytomegalovirus type 5 (CMV)
Вирус герпеса человека 6А типа
Human herpesvirus type 6A (HHV-6A)
Вирус герпеса человека 6В типа
Human herpesvirus type 6В (HHV-6B)
Вирус герпеса человека 7 типа
Human herpesvirus type 7 (HHV-7)
Лимфотропные вирусы
(Lymphocryptovirus)
Вирус ассоциированный с
саркомой Капоши
(Rhadinovirus)
Эпштейн-Барр вирус
Epstein-Barr virus type 4 (EBV)
Вирус герпеса человека 8 типа
Human herpesvirus type 8 (HHV-8)
γ-герпесвирусы
(Gamma-herpesvinirinae)
3. Наиболее характерные свойства герпесвирусов
ВОЗ: частота инфицирования и заболеваемость,вызываемая ГВИ уступает только гриппу и др. ОРВИ
Различные пути передачи возбудителя
Сложный патогенез
Течение: острое и хроническое (носит, рец.)
Способность к латентному существованию
пожизненному персистированию в организме человека
противодействие механизмам иммунной системы
вызов заболевания с многообразными клиническими
проявлениями
создание благоприятного для себя микроокружения и
выживания в организме хозяина в течении всей его жизни
( за счет создания симбиотических взаимоотношений в
системе “ паразит - хозяин” , обеспечивающих
жизнеспособность обоих видов)
4. Основные виды стратегии возбудителя в организме человека, с успехом используемые герпесвирусами
“тайное присутствие” (Stealth), позволяющeепатогену избежать немедленному распознаванию
иммунной системы хозяина;
“эксплуатацию”, т.е. использование механизмов
иммунитета в своих интересах;
“саботаж” (повреждение механизмов иммунной
защиты), включающий разнообразные приемы,
ограничивающие р. врожденного и адаптивного
иммуннитета – клеточного и гуморального, с
развитием иммуносупрессии; нарушается
презентация антигена Т-л; препятствие активации
ЕК и Т-л, изменяют функции цитокинов и их
рецепторов.
5. Механизмы иммуносупрессии вирусов группы герпес
После первичной о. инфекции в части случаев пожизненноприсутствуют в ор-ме, проявляя высокую степень адаптации к его
иммунной системе. В случае нарушения равновесия “патоген хозяин” и ослабления иммунитета бессимптомное инфицирование
немедленно сменяется манифестацией инфекции
Герпесвирусы способны длительно избегать иммунного распознавания, укрываясь в латентном состоянии в таких местах как
нейроны, слабо экспрессирующие молекулы НLA I класса
(HSV,VZV)
лимфоидные клетки (EBV)
гемопоэтические клетки (CMV)
VZV инфицирует кроме нейронов Т-л, что обеспечивает его
распознавание во всем ор-ме
HPV (вирус папилломы человека) персистирует в кератиноцитах,
отличительной особенностью к-рых явл. нарушение
периферической Т-кл. толерантности к экспрессированным на их
поверхности антигенам
EBV заражает B-л, проникая в них через CD21
HSV, EBV, CMV кодируют белки, нарушающие распознавание Аg
6. (продолжение)
Некоторые вирусы синтезируют супер-Аg, особенностьюк-рых явл. связывание с молекулой ГКГ и взаимодействие с
большим колич. Т-л.
Активация множества Т-л приводит к их апоптозу, что
способствует установлению периферической
толерантности к возб. инфекции
Синтез вирусных белков, иммитирующих кл. иммунные
рецепторы и цитокины (характерен для вирусов оспы)
Подавление герпесвирусами иммун. ответа происходит и
через влияние на систему регулятор. цитокинов:
модулирует ответ TNF (медиатор защитных воспалит-ых р.
и регулировки иммун. ответа): н-р, CMV изолирует клетку от
поступления сигналов со стороны иммун. системы,
нарушая функцию рецепторов TNF- (типа)
Важную роль в вирус-индуцированной иммуносупрессии
играет синтез вирусных гомологов главного
иммуносупрессивного цитокина IL-10. Этот цитокин
оказывает ингибирующие и стимулирующие эффекты на
клетки разных типов.
7. (продолжение)
Течение ГВИ часто бессимптомное (свидетельствоконтроля репликации вируса со стороны иммунной
системы, несмотря на многочисленные способы его
уклонения от иммунного ответа)
Для всех ГВИ характерны или генерализованная ф. б-ни,
или полное отсутствие манифестации клиники, однако в
дальнейшем эти инфекции могут протекать как рецидив
или хрон. со специфической клиникой
Многие вирусы уклоняются от ответа системы ИФН,
подавляя их продукцию или блокируя эффекты.
В случае развития иммуносупресии ВПГ способен
вызывать т. осложнения со смертельным исходом,
поэтому этот вирус считается маркером иммунодефицита
любого генеза.
8. Простой герпес
Простойгерпес
–
хроническое
рецидивирующее
антропонозное заболевание, вызываемое вирусами
простого герпеса 1-го и 2-го типов, которое протекает
как в локализованных формах с везикулезными
высыпаниями на коже и слизистых оболочках, так и в
генерализованных – с полиорганными поражениями.
МКБ-10 (1995) – отдельные клинические формы:
герпетическая экзема;
герпетический везикулярный дерматит;
герпетический гингивостоматит и фаринготонзиллит;
герпетический менингит;
герпетический энцефалит;
герпетическая болезнь глаз;
диссеминированная герпетическая болезнь;
другие формы герпетических инфекций;
герпетическая инфекция неуточненная.
9. Классификация, которая позволяет систематизировать клинические формы с учетом глубины, характера и локализации поражений:
I. Кожно-слизистый герпес:герпетический гингивостоматит;
herpes labialis et nasalis;
герпетические поражения кожи;
герпетический панариций;
герпетическая экзема;
герпетическое поражение глаз;
генитальный герпес;
герпетическая инфекция органов малого таза (проктит, уретерит, цистит и др.).
II. Герпетическое поражение нервной системы:
энцефалит;
асептический менингит;
автономная радикулопатия.
III. Висцеральная герпетическая инфекция:
эзофагит;
пневмония;
гепатит;
другие поражения.
IV. Генерализованный герпес.
V. Герпес новорожденных.
VI. Герпес у ВИЧ-инфицированных и у больных с иммунодефицитом другого
генеза.
10. Классификация клинических проявлений ВПГ на коже и слизистых
Первичный герпес:Герпетический гингивостоматит.
Первичный лабиальный герпес.
Первичный герпес гениталий.
Первичный анальный герпес.
Герпес борцов.
Первичный герпес кистей.
Первичный герпес новорожденных.
Первичная герпетическая экзема Капоши.
Рецидивирующий герпес:
Типичная форма (герпес лица, гениталий, ягодиц, кистей и т. д.).
Разновидности: рупиоидный, геморрагический, геморрагическинекротический, отечный, элефантиазоподобный, склероподобный,
импетигоподобный, герпес слизистой рта, зостериоформный, мигрирующий,
диссеминированный.
Атипичные формы: зудящая (невротическая), эритематозная, папулезная.
Рецидивирующая герпетическая экзема Капоши.
Простой герпес на фоне тяжелых сопутствующих патологий: эрозивноязвенный, генерализованный.
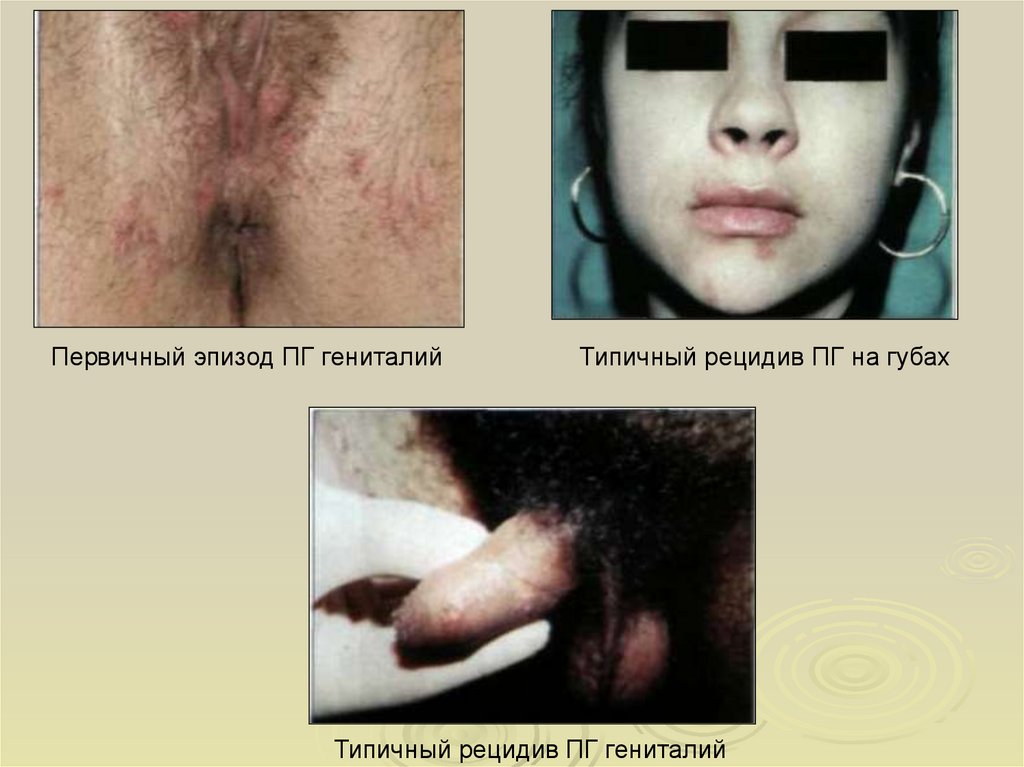
11.
Первичный эпизод ПГ гениталийТипичный рецидив ПГ на губах
Типичный рецидив ПГ гениталий
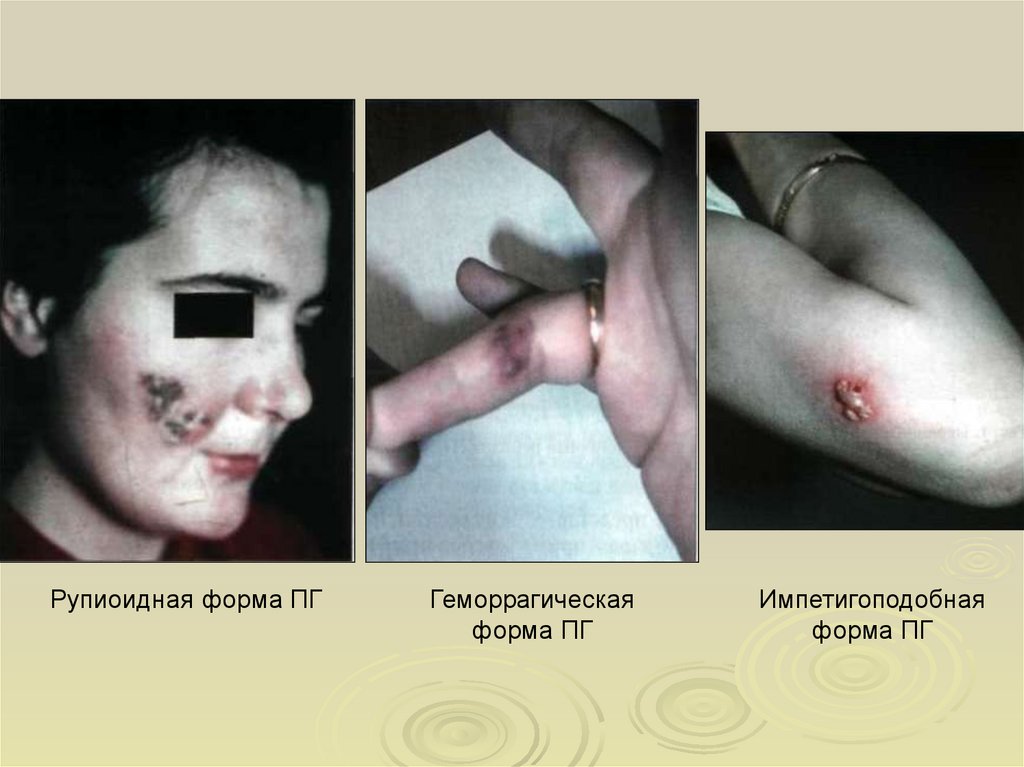
12.
Рупиоидная форма ПГГеморрагическая
форма ПГ
Импетигоподобная
форма ПГ
13.
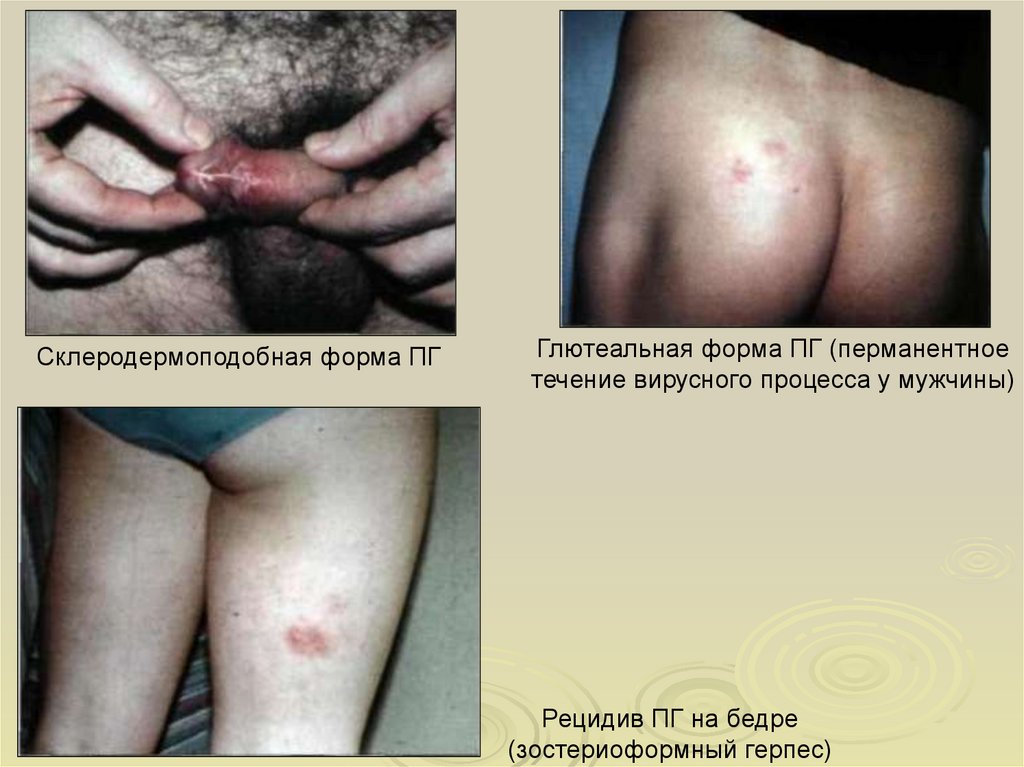
Склеродермоподобная форма ПГГлютеальная форма ПГ (перманентное
течение вирусного процесса у мужчины)
Рецидив ПГ на бедре
(зостериоформный герпес)
14.
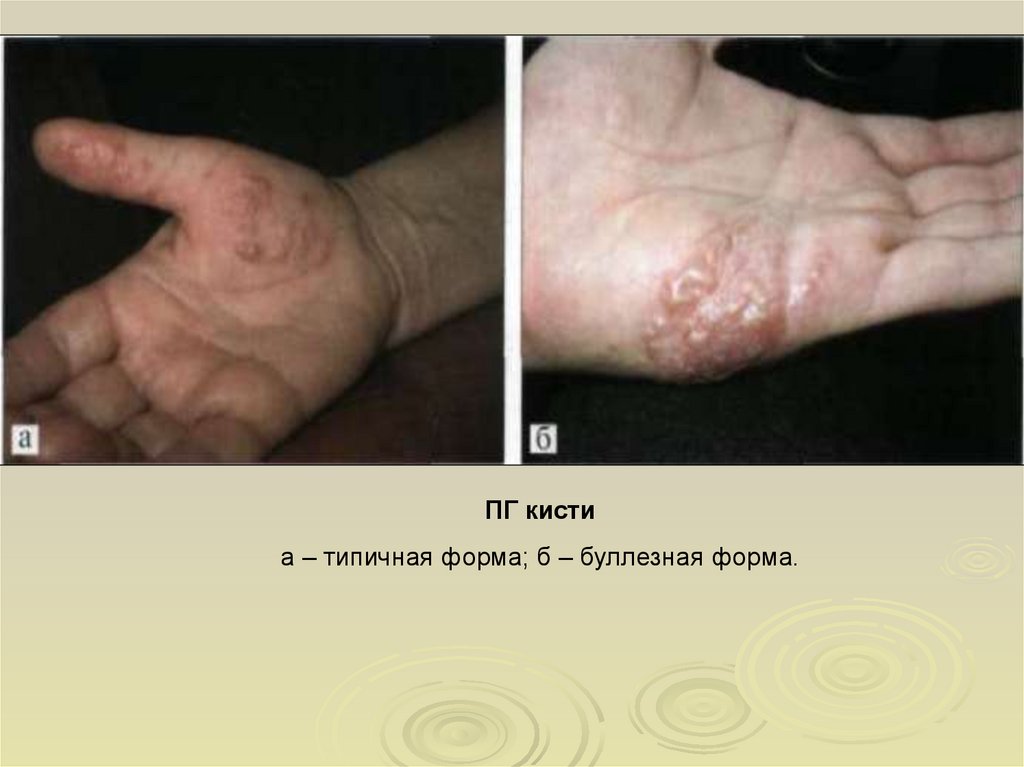
ПГ кистиа – типичная форма; б – буллезная форма.
15.
Геморрагическая форма ПГна стопе
Рецидив ПГ волосистой части
головы
16.
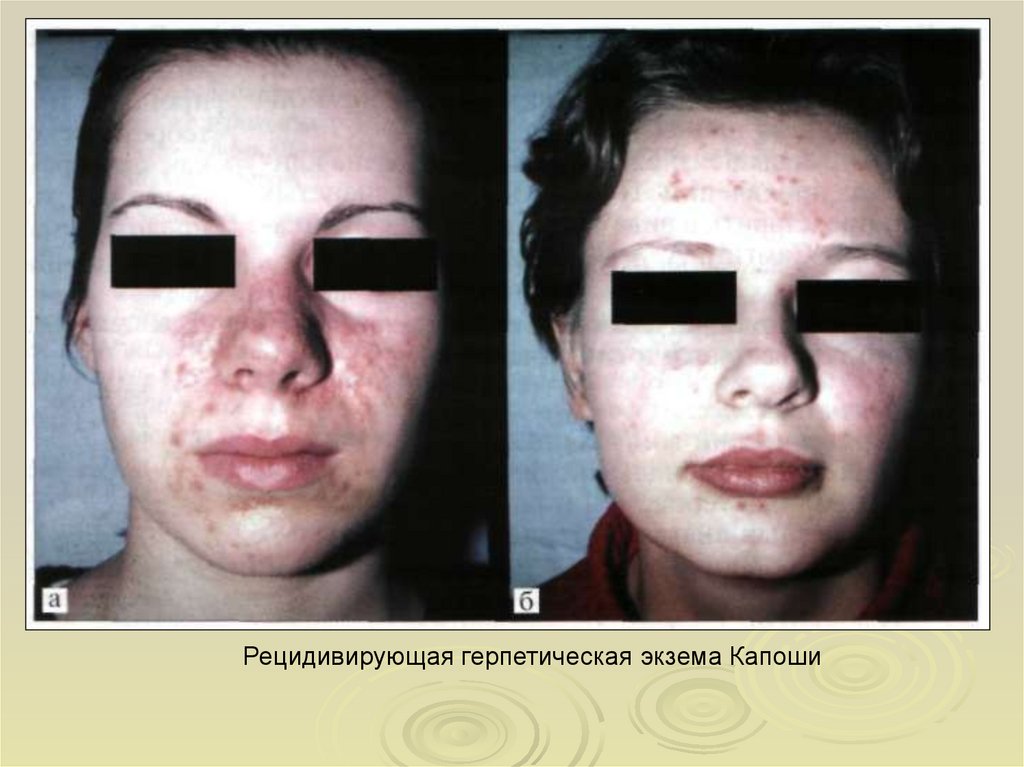
Рецидивирующая герпетическая экзема Капоши17. Ветряная оспа
Ветряная оспа (Varicella) - острая вируснаяантропонозная высоко контагиозная инфекция с
воздушно-капельным путем передачи,
характеризующаяся лихорадкой и появлением на
коже и слизистых оболочках мелких пузырьков с
прозрачным содержимым
Типичный вариант: по тяжести (легкая, средняя,
тяжелая)
Атипичный вариант:
рудиментарная,
геморрагическая (у ослабленных),
генерализованная (висцеральная чаще у
новорожденных),
гангренозная
18. Опоясывающий лишай
Опоясывающийлишай
острое
инфекционное
заболевания вызываємое α – герпесвирусом (varicella
zoster), которое характеризуется поражением наружных
покровов, клеток центральной и периферической
нервовой системи. Согласно вирусной токсономии,
разработанной в 1999г., относится к роду Неrреsviridae,
как вирус герпеса 3 типа
Клиническая картина представлена:
кожными проявлениями;
неврологическими расстройствами (болевой синдром,
расстройства чувствительности, поражение
переферической (ангиолит, неврит) и ЦНС (арахноидит,
менингит, энцефалит);
при генерализации процесса – поражение ВО (эрозии на
слизистых оболочках пищевода, желудка, кишок, болевой
синдром и явления ГЭ); вирус обладает гепатотропностью
( но печень поражается редко);
общеинфекционными симптомами.
19.
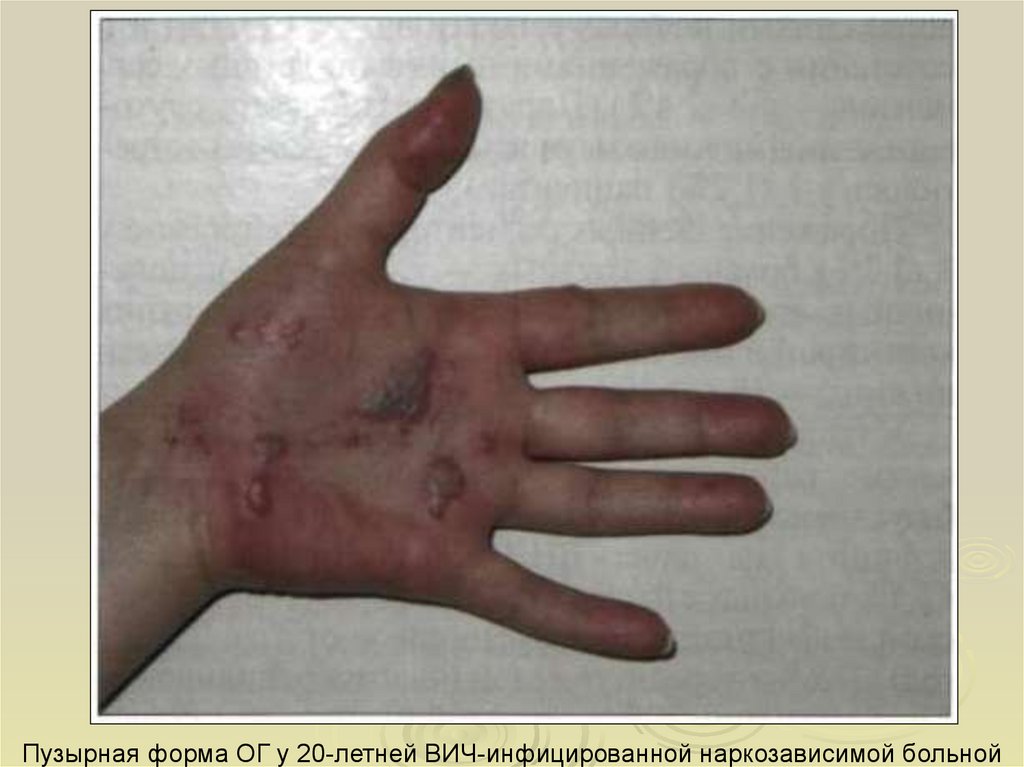
Пузырная форма ОГ у 20-летней ВИЧ-инфицированной наркозависимой больной20.
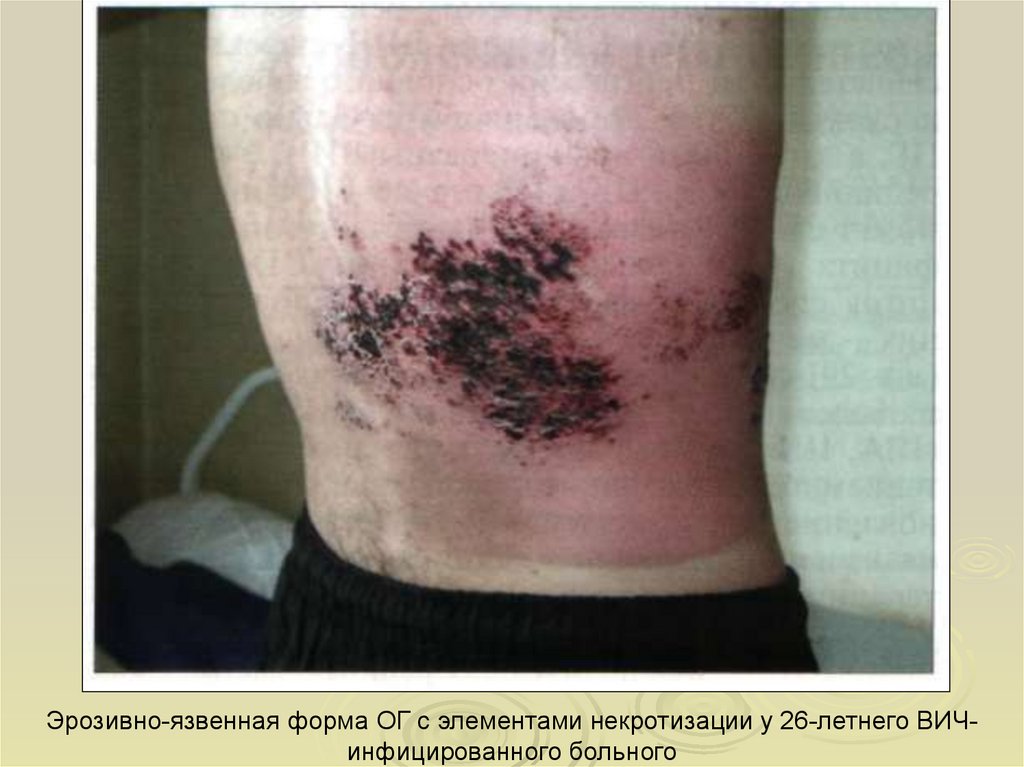
Эрозивно-язвенная форма ОГ с элементами некротизации у 26-летнего ВИЧинфицированного больного21.
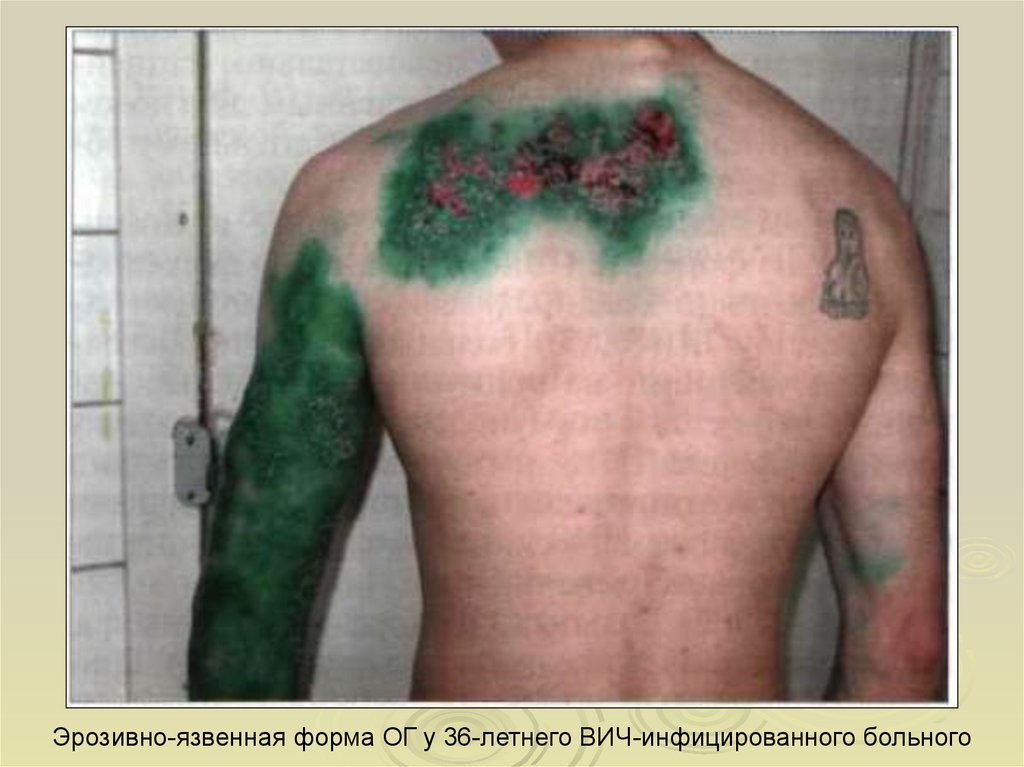
Эрозивно-язвенная форма ОГ у 36-летнего ВИЧ-инфицированного больного22. Эпштейн-Барр вирусная инфекция
Эпштейн-Баррвирусная инфекция –
антропонозная вирусная инфекционная
болезнь с воздушно-капельным механизмом
передачи возбудителя,
характеризующаяся лихорадкой,
интоксикацией, острым тонзиллитом,
генерализованной лимфаденопатией,
увеличением печени и селезенки и
появлением в крови атипичных
мононуклеаров
23.
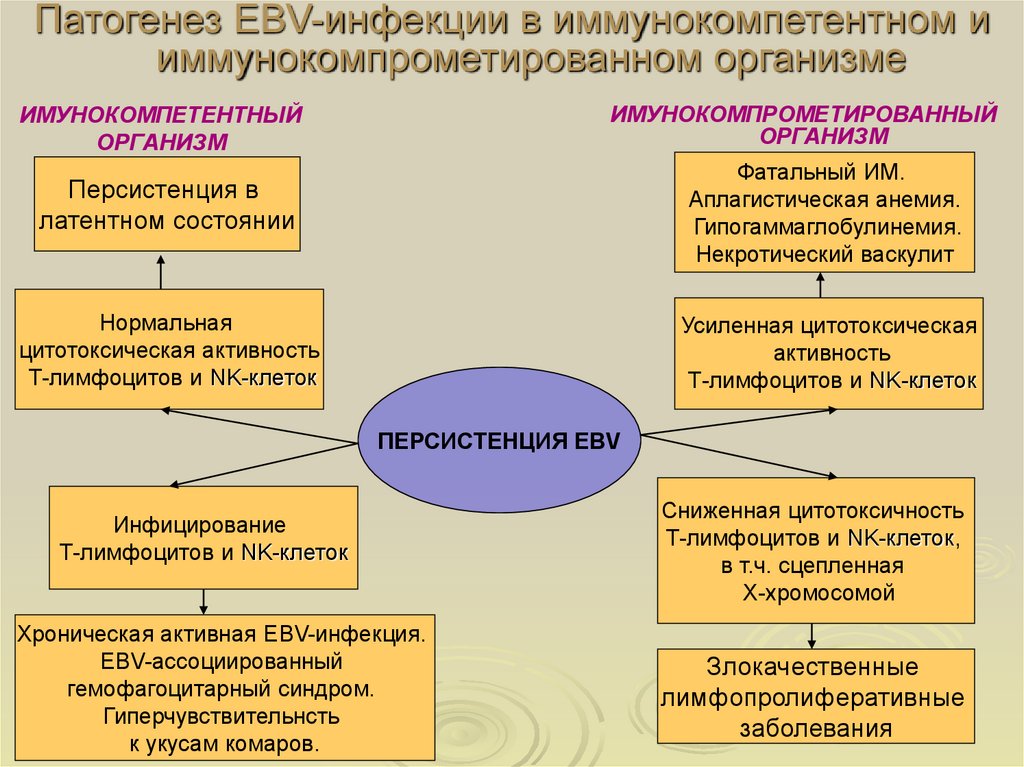
Патогенез EBV-инфекции в иммунокомпетентном ииммунокомпрометированном организме
ИМУНОКОМПРОМЕТИРОВАННЫЙ
ОРГАНИЗМ
ИМУНОКОМПЕТЕНТНЫЙ
ОРГАНИЗМ
Персистенция в
латентном состоянии
Фатальный ИМ.
Аплагистическая анемия.
Гипогаммаглобулинемия.
Некротический васкулит
Нормальная
цитотоксическая активность
Т-лимфоцитов и NK-клеток
Усиленная цитотоксическая
активность
Т-лимфоцитов и NK-клеток
ПЕРСИСТЕНЦИЯ EBV
Инфицирование
Т-лимфоцитов и NK-клеток
Хроническая активная EBV-инфекция.
EBV-ассоциированный
гемофагоцитарный синдром.
Гиперчувствительнсть
к укусам комаров.
Сниженная цитотоксичность
Т-лимфоцитов и NK-клеток,
в т.ч. сцепленная
Х-хромосомой
Злокачественные
лимфопролиферативные
заболевания
24. Клинические формы ВЭБ-инфекции
Инфекционныймононуклеоз
Хроническая активная ВЭБ-инфекция
Назофарингеальная карцинома
Лимфома Беркитта
Болезнь Ходжкина (гемобластоз, опухоли
вне к/мозга)
Лимфопролиферативная болезнь
25. Клиническая картина инфекционного мононуклеоза
Жалобыпостепенное (в течение 1—6 недель) нарастание слабости;
лихорадка;
головная боль;
потеря аппетита
заложенность носа, дыхание через рот, гнусавость;
боль в горле (85%);
тошнота, реже рвота;
сыпь;
дисфункция ЖКТ;
Данные физикального исследования:
фарингит (от катарального до некротического);
петехии на небе (не патогномонично);
увеличение лимфоузлов, особенно латеральных шейных;
пятнисто-папулезная сыпь;
спленомегалия (50%);
желтуха и гепатомегалия (5—10%);
клинические и биохимические признаки гепатита
26.
Классические симптомы:лихорадка (38-39 С),
головная боль,
Тошнота, рвота,
заложенность
носа,
боль в горле
полиморфная
сыпь (3-25%)
увеличение щейных
лимфоузлов (!)
увеличение подмышечных
лимфоузлов
гепатомегалия (5—10%)
спленомегалия (50 %)
увеличение паховых
лимфоузлов
Le (9-25 ·109/л),
•относит. нейтропения,
•со сдвигом,
•лимфо-моноцитоз,
•атипичные
мононуклеары (10-70%)
Характерные признаки инфекционного мононуклеоза
27. Осложнения инфекционного мононуклеоза
относительно частое присоединение вторичной инфекции;сыпь, вызванная антибиотиками;
длительная нетрудоспособность;
гепатит;
эмоциональные нарушения;
Редкие:
сердечно-сосудистые:
миокардит;
перикардит;
гематологические:
- агранулоцитоз;
- гемолитическая анемия;
- тромбоцитопения;
дыхательные:
-обструкция верхних дыхательных путей (за счет гиперплазии лимфоидной ткани);
неврологические:
- поражение черепных нервов, часто лицевого нерва;
- синдром Гийена—Барре;
- менингоэнцефалит (может быть единственным проявлением заболевания);
- поперечный миелит,полирадикулоневрит;
другие:
- разрыв селезенки.
28. Дифференциальная диагностика инфекционного мононуклеоза
Болезни, протекающие с мононуклеозоподобным синдромом:ВИЧ-инфекция,
цитомегаловирусная инфекция,
токсоплазмоз,
туляремия,
листериоз.
Ангины и фарингиты:
стрептококковая ангина,
дифтерия,
аденовирусная инфекция,
гепатиты А, В, С, D, Е.
Заболевания, характеризующиеся увеличением лимфоузлов, лихорадкой
и спленомегалией:
лимфомы,
лейкозы, лимфогранулематоз.
Другие:
аллергия к лекарственным средствам, напри
мер аминосалициловой кислоте,
грипп,
краснуха.
29. Исходы острой EBV-инфекции
выздоровление;бессимптомное вирусоносительство;
латентная инфекция;
реактивация EBV;
онкологический лимфопролиферативный процесс: лимфомы,
назофарингеальная карцинома, лейкоплакия языка, лейкоплакия
слизистых оболочек ротовой полости, рак желудка, рак кишечника и др.;
аутоиммунные заболевания: СКВ, васкулит, ревматоидный артрит,
синдром Шегрена, НЯК и др.;
хроническая EBV-инфекция;
синдром хронической усталости;
разрыв селезенки.
После перенесенной инфекции возбудитель выделяется со слюной в течение
6-12 мес, затем его выделение становиться интермиттирующим.
Более 20-30% здоровых людей, ранее перенесших EBV-инфекцию, выделяют
вирус постоянно.
Развитие иммуносупрессии способствует активации инфекции: 60-90%
иммунокомпрометированных пациентов выделяют вирус.
30. Характеристика хронической EBV-инфекции
длительное рецидивирующее течение, наличиеклинических и лабораторных признаков вирусной
активности и может протекать в виде:
хронической активной EBV-инфекции,
генерализованной формы хронической инфекции,
атипичной и латентной формы хронической инфекции,
синдрома хронической усталости,
синдрома иммунной депрессии.
Существует гипотеза, что этот синдром развивается в
результате несовершенного механизма ограничения
вирусной инфекции, например NK-клетками. Многие
связывают процесс хронизации с нарушением баланса
между популяциями клонов CD4+ T-лимфоцитов-хелперов
1 (Th1) и 2 (Th2) типов и изменением продукции различных
цитокинов.
31. Выделяют 3 основных критерия хронической активности EBV-инфекции*
1.2.
3.
4.
Тяжелое заболевание длительностью > 6 мес, которое
началось как инфекционный мононуклеоз и сопровождается
очень > титрами антител к EBV: IgG к капсидным антигенам
(VCA) не < 1:5120, IgG к ранним антигенам (ЕА) не < 1:640.
Признаки вовлечения паренхиматозных органов: лимфаденит,
персистирующий гепатит, спленомегалия, интерстициальная
пневмония, гипоплазия костного мозга.
Высокая вирусная нагрузка EBV в пораженных тканях.
Гистологические признаки органных заболеваний**: пневмонии,
гепатита, увеита, гипоплазии костного мозга и характеризуется
– выявлением антигенов или ДНК EBV в тканях,
– очень высокими титрами вирус-специфических антител, в
отличие от СХУ, ассоциированного с EBV, при котором
обнаруживают незначительно повышенные титры
антител к EBV.
*S.E.Straus в 1988 г.
**M.D.Cohen, I.Jeffrey в 2000 г.
32. Клинические формы хронической EBV-инфекции у детей
хроническая рецидивирующая EBV-инфекция;хроническая активная форма EBV-инфекции;
генерализованная форма хронической активной
EBV-инфекции;
латентная форма хронической EBV-инфекции;
атипичная форма хронической EBV-инфекции;
EBV-ассоциированный гемофагоцитарный
синдром;
злокачественные EBV-ассоциированные
лимфопролиферативные заболевания.
33. Хроническая активная форма EBV-инфекции
Хроническая активная форма EBVинфекциидлительно (более 6 мес) сохраняющийся
интоксикационный синдром (утомляемость, недомогание,
сонливость, боли в мышцах, суставах);
лимфопролиферативный синдром (гипертрофия миндалин,
аденоидов, лимфаденопатия, гепатоспленомегалия);
инфекционный синдром (повторные ринофарингиты,
тонзиллиты, аденоидиты, синуситы, ларинготрахеиты,
бронхиты, пневмонии);
гематологические изменения (лимфоцитоз, моноцитоз,
лейкопения);
периодическое или постоянное повышение температуры
тела;
возможное поражение различных органов (печени, почек,
сердечно-сосудистой системы, пищеварительного тракта и
т.д.).
34.
Генерализованная форма хроническойактивной EBV-инфекции
энцефалит, полинейропатии, менингит,
миокардит, гломерулонефрит, лимфоцитарная
интерстициальнакя пневмония, гепатит.
Латентная форма EBV-инфекции
отсутствуют какие-либо клинические симптомы, но
имеет место лабораторно подтвержденная
персистенция EBV.
35.
Атипичная форма хронической активной EBVинфекциидлительный субфебрилитет;
астенический синдром (слабость, потливость, вялость, головная боль,
головокружение);
лимфаденопатия;
миалгии и артралгии;
гепатоспленомегалия;
присоединение др. герпесвирусных инфекций кожи и слизистых оболочек;
не характерные ранее и частые ОРИ;
волнообразное течение.
EBV-ассоциированный гемофагоцитарный синдром
интермиттирующая лихорадка;
гепатоспленомегалия;
лимфаденопатия;
панцитопения и/или выраженная анемия;
коагулопатия;
гепатит.
36. Злокачественные EBV-ассоциированные лимфопролиферативные заболевания
лимфома Беркитта;назофарингеальная карцинома;
лейомиосаркома;
«волосатая» лейкоплакия ротовой полости;
неходжкинская лимфома;
лимфобластный лейкоз;
лимфогранулематоз;
миелобластный лейкоз;
Х-сцепленный лимфопролиферативный синдром
(синдром Дункана).
Для хронической активной EBV-инфекции характерна
активация не В-лимфоцитов, как это происходит при
первичной EBV-инфекции, а инфицирование Тлимфоцитов и NK-клеток.
37. Патогенетическое значение. ВЭБ-инфекция может иметь при следующих видах патологии (И.С. Никольский, 2003):
Т-клеточная/ЕК-клеточная назальная лимфомаЛимфоматоидный гранулематоз
Ангиоиммунобластная лимфаденопатия
Лимфома ЦНС у неиммуноскомпрометированных
пациентов
Опухоли гладких мышц при трансплантации
Рак желудка
Периферическая Т-клеточная лимфома,
сопровождаемая вирус-ассоциированным
гемофагоцитарным синдромом.
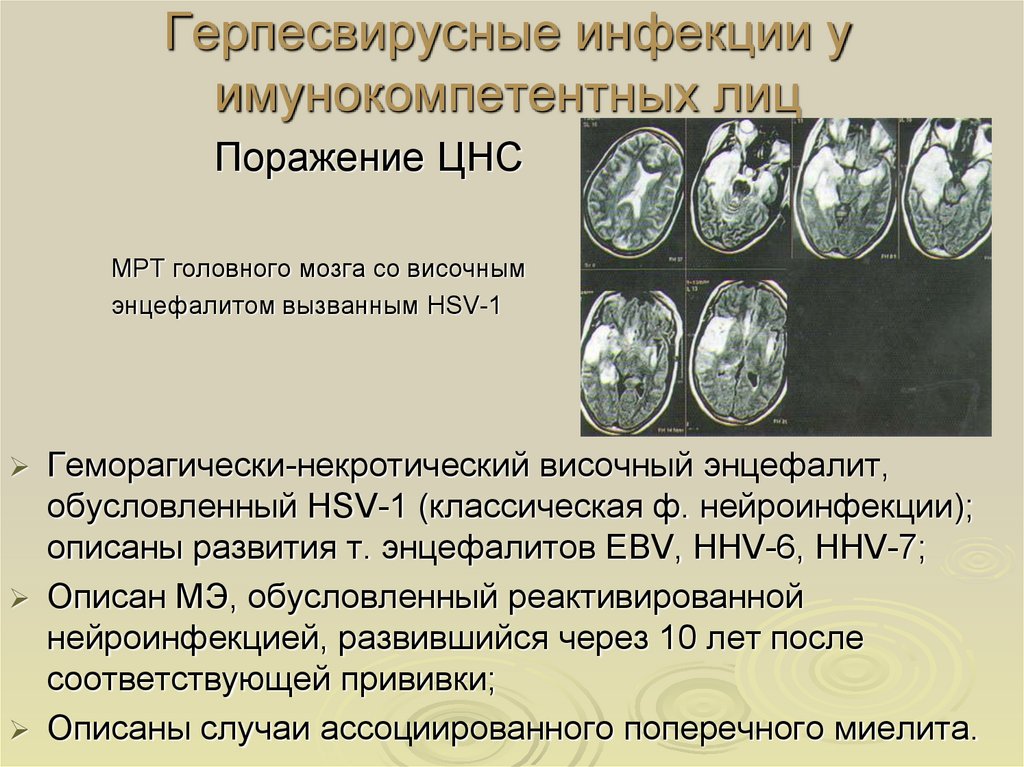
38. Герпесвирусные инфекции у имунокомпетентных лиц
Поражение ЦНСМРТ головного мозга со височным
энцефалитом вызванным HSV-1
Геморагически-некротический височный энцефалит,
обусловленный HSV-1 (классическая ф. нейроинфекции);
описаны развития т. энцефалитов EBV, HHV-6, HHV-7;
Описан МЭ, обусловленный реактивированной
нейроинфекцией, развившийся через 10 лет после
соответствующей прививки;
Описаны случаи ассоциированного поперечного миелита.
39. Поражения пищеварительной системы
Гастрит, ЭК, колит, а также запускаются патолог. процессы при о.аппендиците. В некоторых случаях б-ни могут имитировать Н. Pyloriассоциированный гастрит, б-ни Менетрие, Крона, врожденный
мегаколон, поэтому значение особенной настороженности в отношении
ГВИ и специфических лаб. исслед. трудно переоценить.
эзофагит HSV-1;
СМV-колит с дальнейшим формированием мегаколона;
гастрит, ассоциированный с СМV (подтвержденный биопсией);
фульминантный Г, спровоцированный реактивированной HSV-1 (ДНК
ПЦР и антигены ИФА в биоптатах печени);
хронический Г (EBV);
ретроспективно у 73 иммунокомпетентных взрослых (с проявлением
лихорадки, астении, с лимфомоноцитозом, > уровня АЛТ,
гепатомегалией, лимфоденопатией и фарингитом) подтвердили ГВИ
(СМV, ЕBV и реже др.);
СМV-инфекция (диарея, эпигастральные боли, жел.-киш.
дискомфорт)(подтверждение гистологически – кл. с феноменом
«совиный глаз» с имуногистохим. методом).
40. продолжение
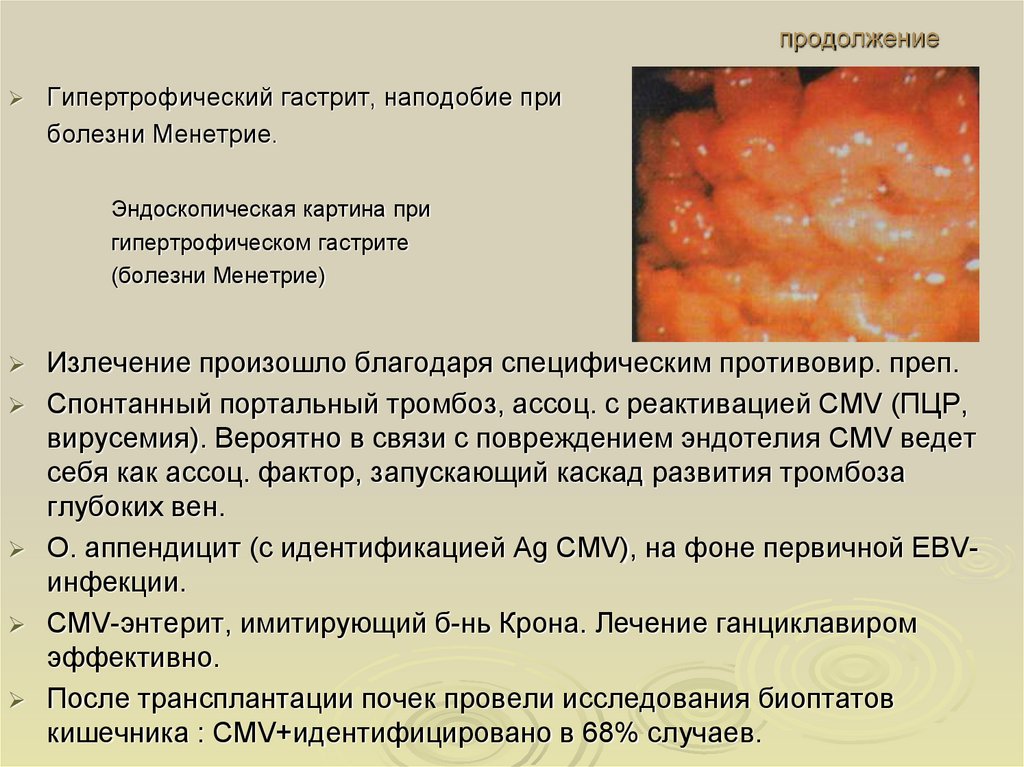
Гипертрофический гастрит, наподобие приболезни Менетрие.
Эндоскопическая картина при
гипертрофическом гастрите
(болезни Менетрие)
Излечение произошло благодаря специфическим противовир. преп.
Спонтанный портальный тромбоз, ассоц. с реактивацией СМV (ПЦР,
вирусемия). Вероятно в связи с повреждением эндотелия СМV ведет
себя как ассоц. фактор, запускающий каскад развития тромбоза
глубоких вен.
О. аппендицит (с идентификацией Ag СМV), на фоне первичной EBVинфекции.
СМV-энтерит, имитирующий б-нь Крона. Лечение ганциклавиром
эффективно.
После трансплантации почек провели исследования биоптатов
кишечника : СМV+идентифицировано в 68% случаев.
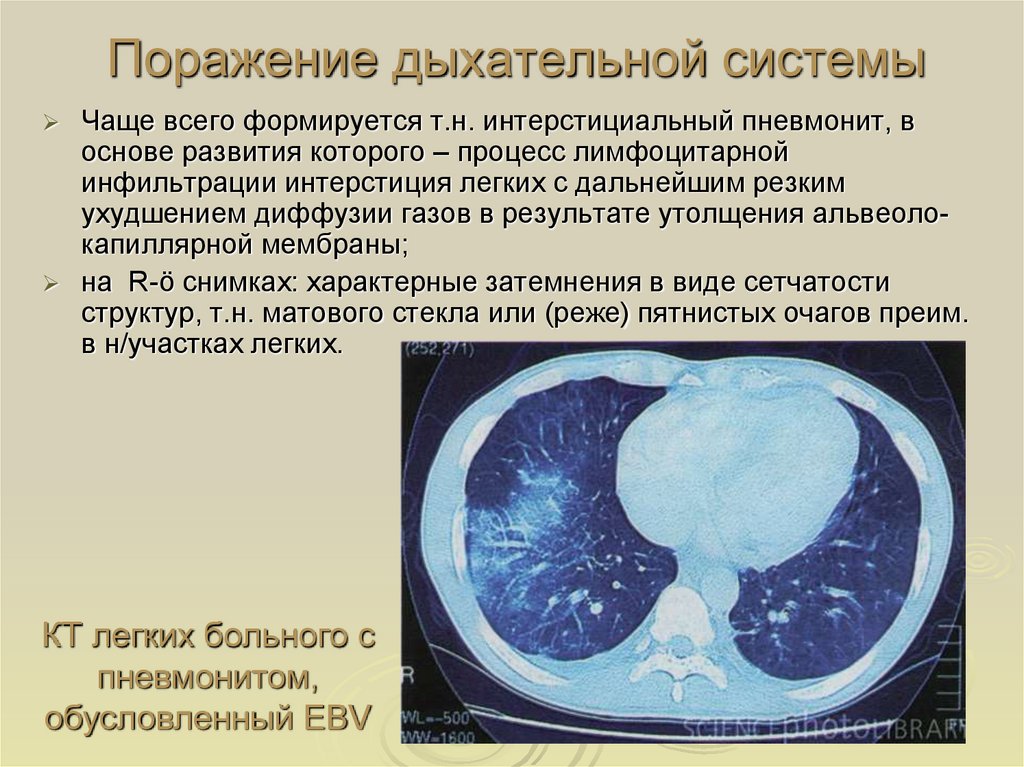
41. Поражение дыхательной системы
Чаще всего формируется т.н. интерстициальный пневмонит, воснове развития которого – процесс лимфоцитарной
инфильтрации интерстиция легких с дальнейшим резким
ухудшением диффузии газов в результате утолщения альвеолокапиллярной мембраны;
на R-ö снимках: характерные затемнения в виде сетчатости
структур, т.н. матового стекла или (реже) пятнистых очагов преим.
в н/участках легких.
КТ легких больного с
пневмонитом,
обусловленный EBV
42. продолжение
Т. септическая пневмония, обусловленная реактивациейVZV у 2-х пациентов; HSV-1 с (+) результатом лечения
ацинловиром.
РДСВ, оссоциированный HHV-7 (ПЦР+ в
бронхоальвеолярных смывах и + биопсия пораженных
участков легких ).
Внебольничная пневмония и т. пневмония у
новорожденного (СМV с > +эффектом ганцикловира).
Пневмониты: VZV; HHV-6; реактивированная HHV-7 у 19 из
24 (биопсия - ПЦР).
Вирус ветряной оспы.
Герпесвирусный трахеобронхит, осложненный полибакт.
пневм.
Синуситы у ВИЧ-инфицированных (ДНК герпесвирусов 8
типов, EBV и СМV), а у иммунокомпетентных лиц - HHV-6.
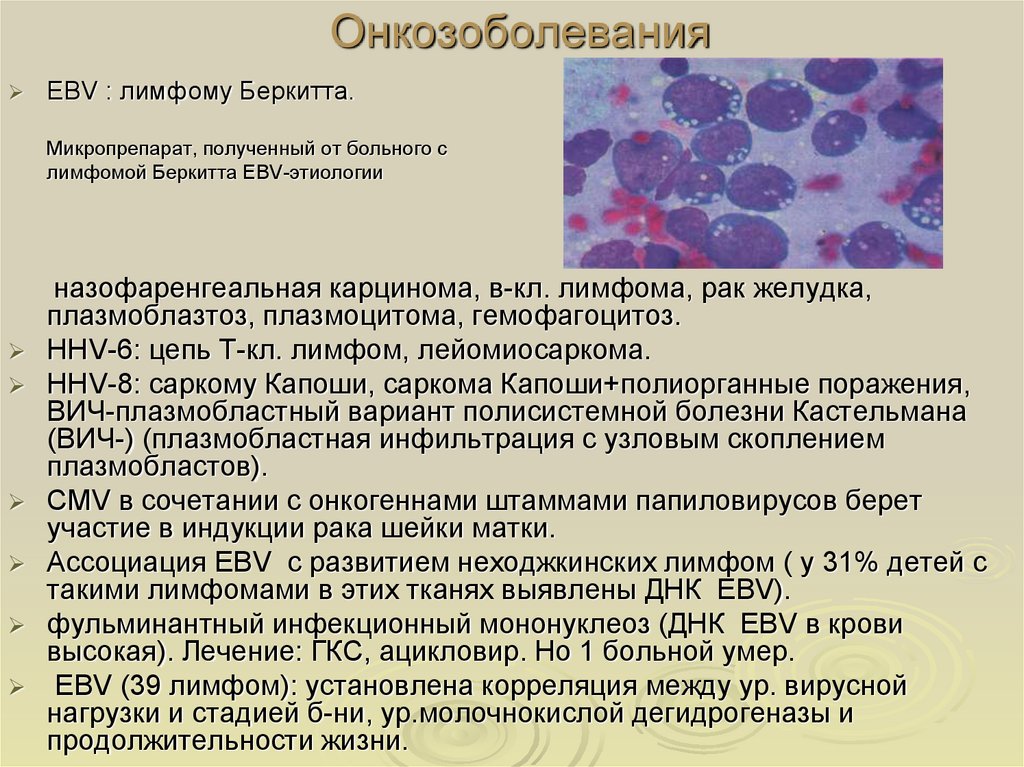
43. Онкозоболевания
EBV : лимфому Беркитта.Микропрепарат, полученный от больного с
лимфомой Беркитта EBV-этиологии
назофаренгеальная карцинома, в-кл. лимфома, рак желудка,
плазмоблазтоз, плазмоцитома, гемофагоцитоз.
HHV-6: цепь Т-кл. лимфом, лейомиосаркома.
HHV-8: саркому Капоши, саркома Капоши+полиорганные поражения,
ВИЧ-плазмобластный вариант полисистемной болезни Кастельмана
(ВИЧ-) (плазмобластная инфильтрация с узловым скоплением
плазмобластов).
СМV в сочетании с онкогеннами штаммами папиловирусов берет
участие в индукции рака шейки матки.
Ассоциация EBV с развитием неходжкинских лимфом ( у 31% детей с
такими лимфомами в этих тканях выявлены ДНК EBV).
фульминантный инфекционный мононуклеоз (ДНК EBV в крови
высокая). Лечение: ГКС, ацикловир. Но 1 больной умер.
EBV (39 лимфом): установлена корреляция между ур. вирусной
нагрузки и стадией б-ни, ур.молочнокислой дегидрогеназы и
продолжительности жизни.
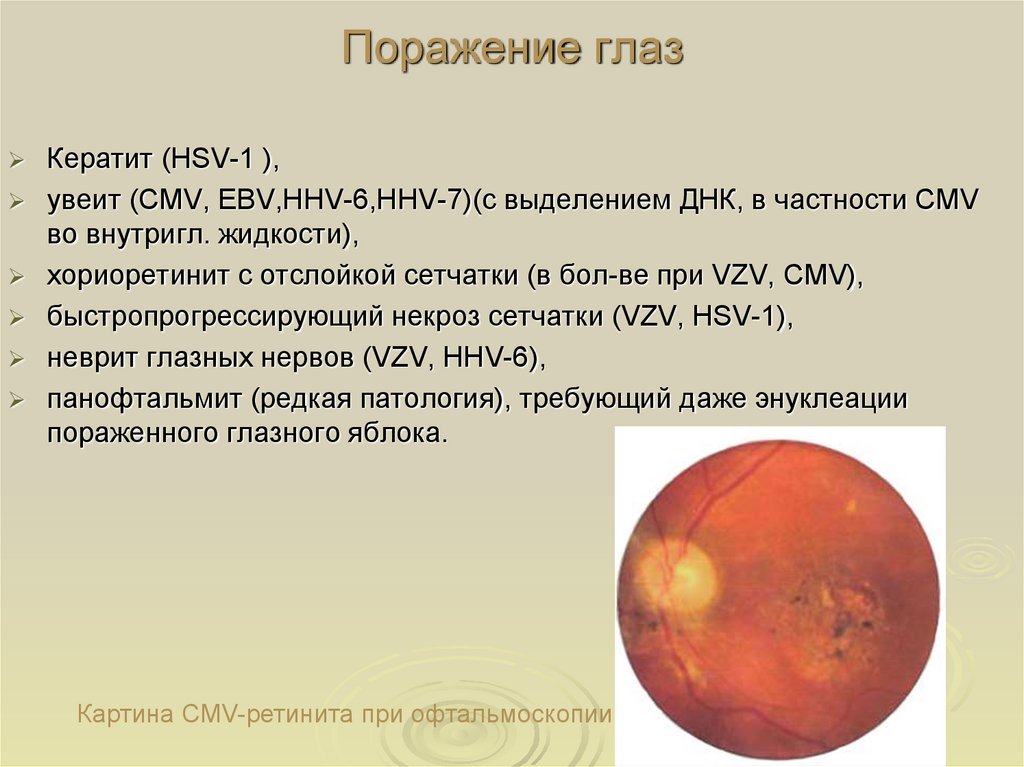
44. Поражение глаз
Кератит (HSV-1 ),увеит (CMV, EBV,HHV-6,HHV-7)(с выделением ДНК, в частности CMV
во внутригл. жидкости),
хориоретинит с отслойкой сетчатки (в бол-ве при VZV, CMV),
быстропрогрессирующий некроз сетчатки (VZV, HSV-1),
неврит глазных нервов (VZV, HHV-6),
панофтальмит (редкая патология), требующий даже энуклеации
пораженного глазного яблока.
Картина CMV-ретинита при офтальмоскопии
45. Цитомегаловирусная инфекция
Цитомегаловирусная инфекция – широкораспространенная вирусная инфекция,
характеризующаяся многообразными клиническими
проявлениями от бессимптомного течения до
генерализации процесса с поражением внутренних
органов и ЦНС
Клинические формы ЦМВИ:
А. Приобретенная ЦМВИ:
1) латентная (локализованная) форма;
2) острая мононуклеозная форма (ЦМВ-мононуклеоз, ЦМВсиндром);
3) генерализованная форма.
Б. Врожденная ЦМВИ:
1) острая форма;
2) хроническая цитомегалия.
В. Цитомегалия у ВИЧ-инфицированных и других лиц со сниженным
иммунитетом.
46. Классификация неврологических форм ЦМВИ
По течению: острая (в т.ч. молниеносная); подострая;хроническая; рецидивирующая; прогрессирующая.
По синдрому поражения ЦНС: менингит, энцефалит,
энцефаломиелит, вентрикулоэпендиматит, менингомиелит:
Синдромы: рассеянного энцефаломиелита, паркинсонизма,
бокового амиотрофического склероза, психических нарушений,
гипоталамический, судорожный.
По синдрому поражения периферической нервной
системы: полиганглионеврит - краниальный, спинальный,
краниоспинальный; радикулополиганглионеврит,
полирадикулоневрит, полинейропатии (синдром ГийенаБарре).
Одновременное поражение центральной и
периферической нервной системы:
менинго(энцефало)(миело)полирадикулоневрит.
47. Клиническая картина ЦМВ
-Внутриутробная инфекция. Х-ся:
поражением ЦНС (микроцефалия, двигательные нарушения, потеря
слуха),
желтухой, геиатоспленомегалией,
гемолитической анемией и тромбоцитопенией.
У 30% грудных детей, зараженных ЦМВ отмечается задержка
умственного развития.
ЦМВ у взрослых вызывает заболевание, похожее на инфекционный
мононуклеоз. Наблюдается:
лихорадка,
недомогание,
артралгия,
гепатомегалия,
увеличение всех групп лимфоузлов. Увеличение шейных л/у и
фарингит не характерны.
ЦМВ может передаваться трансфузионным путем; ЦМВ-инфекцию
следует
заподозрить
при
появлении
лихорадки
и
мононуклеозоподобного синдрома после операций с массивным
переливанием крови (например, после операций на открытом сердце
или трансплантации почки).
48. продолжение
Характерна перемежающаяся лихорадка — утромтемперратура нормальная, во второй половине дня повышается
до 38—39=С
Рис. Температурная кривая при ЦМВ-инфекции
Часто отмечается относительный лимфоцитоз. обнаруживаются
атипичные мононуклеары, однако проба на гетерофильные АТ
отрицательная. Повышена активность печеночных ферментов.
Вирус можно выделить из крови и мочи. Диагноз
подтверждается нарастанием титра АТ к ЦМВ.
При иммунодефиците наблюдается диссеминпрованная ЦМВ инфекция: пневмония, хориоретинит (характерно для СПИДа),
энцефалит, поражение ЖКТ
49. Приобретенная ЦМВИ у иммунокомпетентных лиц
Течение приобретенной ЦМВИ, также как и врожденной, восновном определяется состоянием клеточного
иммунитета. Первичная ЦМВИ чаще всего приобретается в
раннем детстве либо в период половозрелости. Как
правило, у иммунокомпетентных лиц инфекция протекает
скрыто, без клинических проявлений, лишь в редких
случаях развивается заболевание, сопровождающееся
длительной рецидивирующей лихорадкой, отсутствием
аппетита, сонливостью и заканчивается самопроизвольно.
Наиболее частые проявления приобретенной ЦМВИ – это
мононуклеозоподобный синдром, который практически
ничем не отличается от такового, возникающего в
результате EBV инфекции.
Иногда первичная инфекция может принять волнообразное
течение, когда периоды ремиссии сменяются клиническими
проявлениями со стороны ВО и систем с возникновением
пневмонии, гепатита, энцефалопатий, эрозивно-язвенных
поражений желудочно-кишечного тракта и т.д.
50. «Четыре близнеца»
пробаПауля—Буннеля,
(на гетерофильные антитела),
исследование крови на антитела к ЦМВ,
исследование крови на антитела к
Тохоplasma gondii,
исследование крови на антитела к ВИЧ
(ИФА).
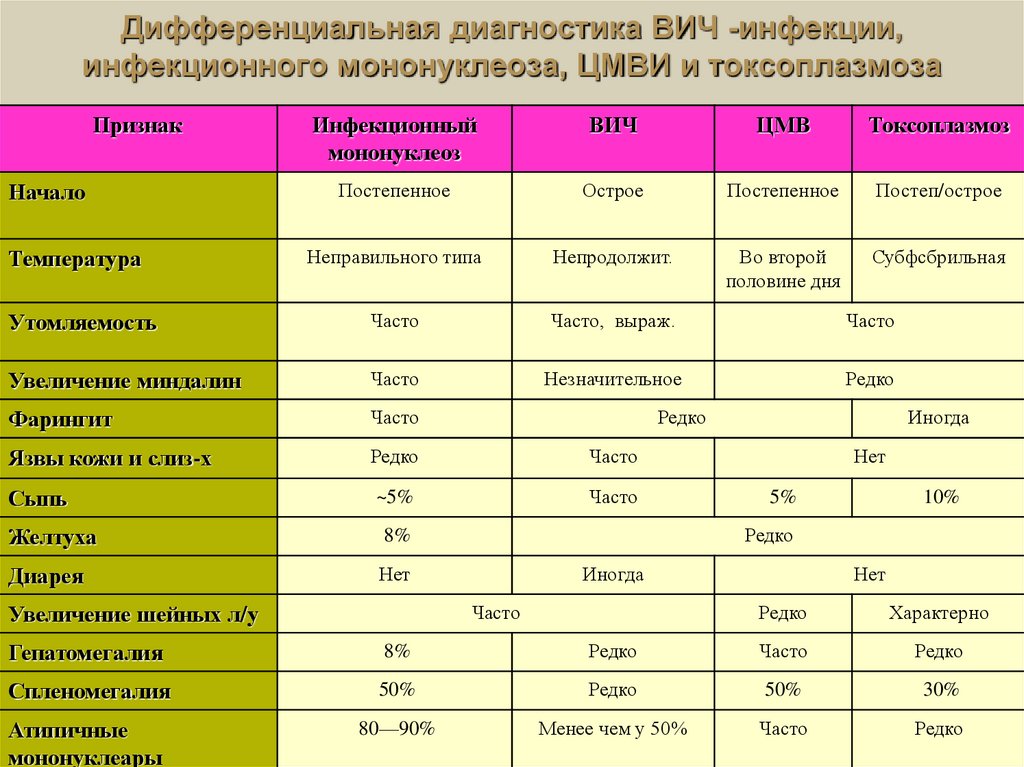
51. Дифференциальная диагностика ВИЧ -инфекции, инфекционного мононуклеоза, ЦМВИ и токсоплазмоза
ПризнакИнфекционный
мононуклеоз
ВИЧ
ЦМВ
Токсоплазмоз
Постепенное
Острое
Постепенное
Постеп/острое
Неправильного типа
Непродолжит.
Во второй
половине дня
Субфсбрильная
Утомляемость
Часто
Часто, выраж.
Часто
Увеличение миндалин
Часто
Незначительное
Редко
Фарингит
Часто
Язвы кожи и слиз-х
Редко
Часто
Сыпь
~5%
Часто
Начало
Температура
Желтуха
8%
Диарея
Нет
Редко
Нет
5%
10%
Редко
Иногда
Часто
Увеличение шейных л/у
Иногда
Нет
Редко
Характерно
Гепатомегалия
8%
Редко
Часто
Редко
Спленомегалия
50%
Редко
50%
30%
Атипичные
мононуклеары
80—90%
Менее чем у 50%
Часто
Редко
52. Внезапная экзантема
Внезапная экзантема – герпесвирусная инфекция, возникающая убольных с иммунодефицитами, характеризуется генерализацией
процесса с полиморфной экзантемой, преимущественным
поражением ЦНС, легких и лимфатических узлов
Клиника
Спектр заболеваний, связанных с HHV-6, довольно широк.
Полиморфизм патологии зависит как от формы инфекции, так и от
штаммовых различий вируса.
К заболеваниям, ассоциированным с первичной острой HHV-6инфекцией, относятся: синдром хронической усталости (миалгический
энцефаломиелит); внезапная экзантема у новорожденных и более
старших детей (roseola infantum exantema subitum); инфекционный
мононуклеоз у подростков и взрослых, не связанный с ВЭБ-инфекцией;
гистиоцитарный некротический лимфаденит (KiKuchi’s lymphadenitis).
Заболевания, ассоциированные с персистентной HHV-6-инфекцией,
включают: лимфопролиферативные (иммунодефицит,
лимфаденопатия, поликлональная лимфопролиферация);
злокачественные лимфомы (неходжкинская лимфома, периферическая
Т-клеточная лейкемия, В-клеточная лимфома, дерматопатическая
лимфаденопатия, болезнь Ходжкина, синусоидальная В-клеточная
лимфома, плеоморфная Т-клеточная лимфома).
53. СХУ
СХУ – герпесвирусная инфекция, характеризующаяся беспричинной общей слабостью,утомляемостью, повышенным уровнем тревожности, депрессией, нарушением сна,
повышенной разбитостью по утрам, субфебрилитетом в течение 6 мес,
лимфаденопатией
Клиника
СХУ характеризуется постоянной или рецидивирующей необъяснимой хронической
усталостью:
длящейся не менее 6 мес,
явным началом заболевания,
не являющейся результатом органического заболевания или длительной физической
нагрузки,
не исчезающей после отдыха,
приводящей к значительному снижению активности в профессиональной,
образовательной, социальной и личной сферах.
В течение ≥ 6 мес одновременно отмечаются 4 или более из следующих симптомов:
нарушение памяти или концентрации внимания,
фарингит,
болезненность шейных или подмышечных лимфатических узлов,
мышечная боль,
боль в нескольких суставах,
появление головных болей,
сон, не приносящий отдыха,
общее недомогание после физической нагрузки.
54. Саркома Капоши
СаркомаКапоши – многоочаговая
злокачественная опухоль сосудистого
происхождения, поражающая кожу,
лимфатические узлы и практически все
внутренние органы
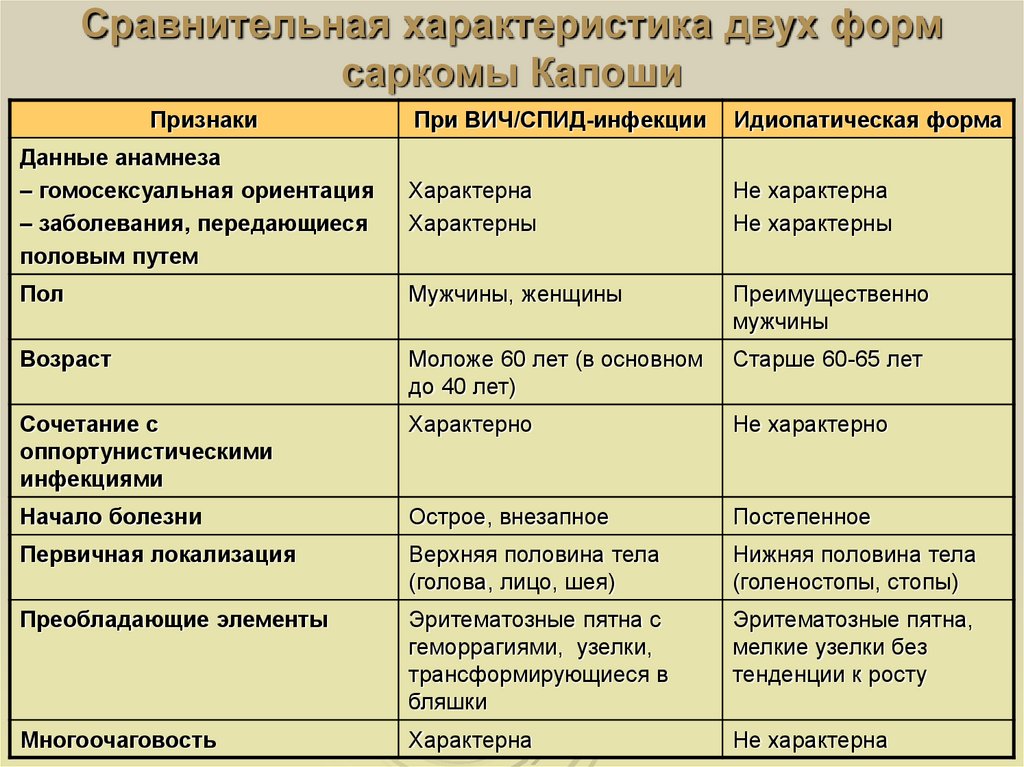
55. Сравнительная характеристика двух форм саркомы Капоши
ПризнакиПри ВИЧ/СПИД-инфекции
Идиопатическая форма
Данные анамнеза
– гомосексуальная ориентация
– заболевания, передающиеся
половым путем
Характерна
Характерны
Не характерна
Не характерны
Пол
Мужчины, женщины
Преимущественно
мужчины
Возраст
Моложе 60 лет (в основном
до 40 лет)
Старше 60-65 лет
Сочетание с
оппортунистическими
инфекциями
Характерно
Не характерно
Начало болезни
Острое, внезапное
Постепенное
Первичная локализация
Верхняя половина тела
(голова, лицо, шея)
Нижняя половина тела
(голеностопы, стопы)
Преобладающие элементы
Эритематозные пятна с
геморрагиями, узелки,
трансформирующиеся в
бляшки
Эритематозные пятна,
мелкие узелки без
тенденции к росту
Многоочаговость
Характерна
Не характерна
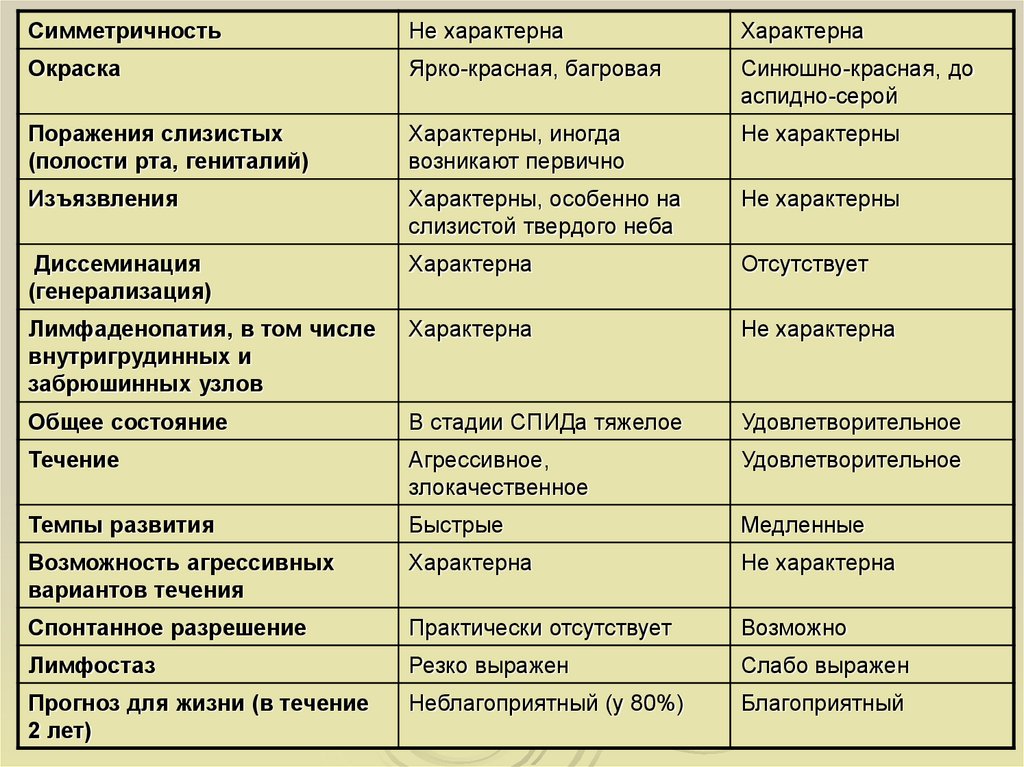
56.
СимметричностьНе характерна
Характерна
Окраска
Ярко-красная, багровая
Синюшно-красная, до
аспидно-серой
Поражения слизистых
(полости рта, гениталий)
Характерны, иногда
возникают первично
Не характерны
Изъязвления
Характерны, особенно на
слизистой твердого неба
Не характерны
Диссеминация
(генерализация)
Характерна
Отсутствует
Лимфаденопатия, в том числе
внутригрудинных и
забрюшинных узлов
Характерна
Не характерна
Общее состояние
В стадии СПИДа тяжелое
Удовлетворительное
Течение
Агрессивное,
злокачественное
Удовлетворительное
Темпы развития
Быстрые
Медленные
Возможность агрессивных
вариантов течения
Характерна
Не характерна
Спонтанное разрешение
Практически отсутствует
Возможно
Лимфостаз
Резко выражен
Слабо выражен
Прогноз для жизни (в течение
2 лет)
Неблагоприятный (у 80%)
Благоприятный
57. Лечение
Этиотропная терапияМеханизм действия противовирусных препаратов
связан с угнетением синтеза вирусной ДНК и
репликации вирусов путем конкурентного
ингибирования вирусной ДНК – полимеразы.
Короткие курсы: в течении 5-10 дней, более
продолжительные – ежедневно на протяжении
нескольких меяцев и даже лет.
Наибольшая эффективность проявляется при
назначении препаратов в период предвестников
или инициальных проявлений.
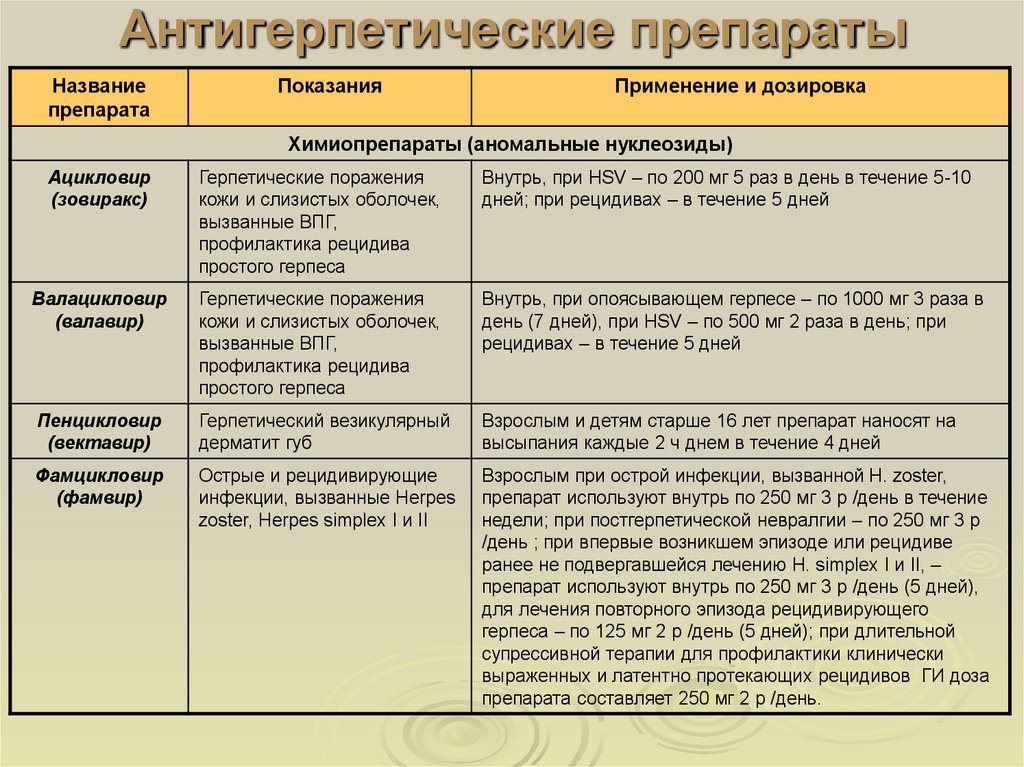
58. Антигерпетические препараты
Названиепрепарата
Показания
Применение и дозировка
Химиопрепараты (аномальные нуклеозиды)
Ацикловир
(зовиракс)
Герпетические поражения
кожи и слизистых оболочек,
вызванные ВПГ,
профилактика рецидива
простого герпеса
Внутрь, при HSV – по 200 мг 5 раз в день в течение 5-10
дней; при рецидивах – в течение 5 дней
Валацикловир
(валавир)
Герпетические поражения
кожи и слизистых оболочек,
вызванные ВПГ,
профилактика рецидива
простого герпеса
Внутрь, при опоясывающем герпесе – по 1000 мг 3 раза в
день (7 дней), при HSV – по 500 мг 2 раза в день; при
рецидивах – в течение 5 дней
Пенцикловир
(вектавир)
Герпетический везикулярный
дерматит губ
Взрослым и детям старше 16 лет препарат наносят на
высыпания каждые 2 ч днем в течение 4 дней
Фамцикловир
(фамвир)
Острые и рецидивирующие
инфекции, вызванные Herpes
zoster, Herpes simplex I и II
Взрослым при острой инфекции, вызванной H. zoster,
препарат используют внутрь по 250 мг 3 р /день в течение
недели; при постгерпетической невралгии – по 250 мг 3 р
/день ; при впервые возникшем эпизоде или рецидиве
ранее не подвергавшейся лечению H. simplex I и II, –
препарат используют внутрь по 250 мг 3 р /день (5 дней),
для лечения повторного эпизода рецидивирующего
герпеса – по 125 мг 2 р /день (5 дней); при длительной
супрессивной терапии для профилактики клинически
выраженных и латентно протекающих рецидивов ГИ доза
препарата составляет 250 мг 2 р /день.
59. Иммунотерапия
Для иммунотерапии применяются:индукторы интерферонов;
интерфероны;
тимические факторы;
диализируемые лейкоцитарные экстракты и препараты трансферфактора;
вакцины;
иммуномодуляторы с поливалентным действием, в часности
галавит, полиоксидоний, ликопид, миелопид, производные
имидазола;
вещества и препараты, оказывающие преимущественное влияние
на неспецифическую (естественную) защиту организма (адаптогены,
лизоцим, витамины, микроэлементы и др.).
Назначение иммуномодуляторов целесообразно тем
больным, которые находятся в пролиферативной фазе
противогерпетического иммунного ответа, т. е. не раньше
21-го дня при остром и 14-го дня при рецидивирующем
процессе
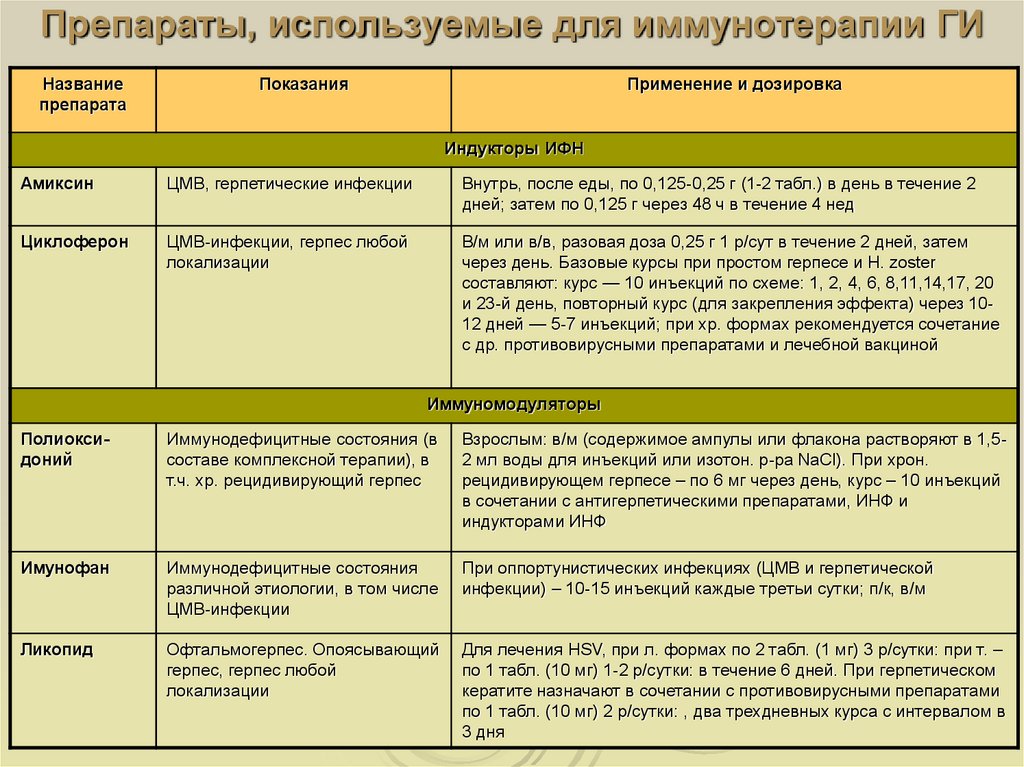
60. Препараты, используемые для иммунотерапии ГИ
Названиепрепарата
Показания
Применение и дозировка
Индукторы ИФН
Амиксин
ЦМВ, герпетические инфекции
Внутрь, после еды, по 0,125-0,25 г (1-2 табл.) в день в течение 2
дней; затем по 0,125 г через 48 ч в течение 4 нед
Циклоферон
ЦМВ-инфекции, герпес любой
локализации
В/м или в/в, разовая доза 0,25 г 1 р/сут в течение 2 дней, затем
через день. Базовые курсы при простом герпесе и H. zoster
составляют: курс — 10 инъекций по схеме: 1, 2, 4, 6, 8,11,14,17, 20
и 23-й день, повторный курс (для закрепления эффекта) через 1012 дней — 5-7 инъекций; при хр. формах рекомендуется сочетание
с др. противовирусными препаратами и лечебной вакциной
Иммуномодуляторы
Полиоксидоний
Иммунодефицитные состояния (в
составе комплексной терапии), в
т.ч. хр. рецидивирующий герпес
Взрослым: в/м (содержимое ампулы или флакона растворяют в 1,52 мл воды для инъекций или изотон. р-ра NaCl). При хрон.
рецидивирующем герпесе – по 6 мг через день, курс – 10 инъекций
в сочетании с антигерпетическими препаратами, ИНФ и
индукторами ИНФ
Имунофан
Иммунодефицитные состояния
различной этиологии, в том числе
ЦМВ-инфекции
При оппортунистических инфекциях (ЦМВ и герпетической
инфекции) – 10-15 инъекций каждые третьи сутки; п/к, в/м
Ликопид
Офтальмогерпес. Опоясывающий
герпес, герпес любой
локализации
Для лечения HSV, при л. формах по 2 табл. (1 мг) 3 р/сутки: при т. –
по 1 табл. (10 мг) 1-2 р/сутки: в течение 6 дней. При герпетическом
кератите назначают в сочетании с противовирусными препаратами
по 1 табл. (10 мг) 2 р/сутки: , два трехдневных курса с интервалом в
3 дня
61.
Другие иммуностимулирующие средствануклеинат натрия - взрослым 1,0-1,5-2 г/сут в 3-4 приема,
продолжительность лечения от 2 нед до 3 мес. В/м вводят 0,5-5 мл
1 % раствора 1-2 раза в день;
пентоксил назначают по 0,2-0,3 г 3-4 раза в день,
продолжительность лечения 15-20 дней и более;
метилурацил назначают по 0,5 г 4 раза в день (во время или после
еды) в течение 20-30 дней;
витамины группы В - В1 6% раствор, В12 0,5 % раствор по 1 мл в/м
через день. Курс 10-15 инъекций. Детям витамин B6 2,5% раствор (в
возрастных дозах), перорально, ежедневно, в течение 10 дней;
адаптогены растительного происхождения (элеутерококк, корень
женьшеня, тысячелистник, левзея).
Следовательно, эффективное лечение герпетической
инфекции в настоящее время может быть обеспечено лишь
при сочетанном использовании средств этиотропной и
иммунокоррегирующей патогенетической терапии
62. Вакцинотерапия
В настоящее время разработаны следующие вакциныпротив ВПГ (и других герпесвирусных инфекций):
герпетическая инактивированная сухая вакцина (Россия) против
ВПГ-1, ВПГ-2;
генно-инженерная аттенуированная (ВПГ-1) вакцина с включением
гликопротеинов G, D J и I и гена тимидинкиназы («Aventis Pasteur») –
в процессе клинических испытаний;
Курс вакцинотерапии предусматривает внутрикожное
введение инактивированной герпетической вакцины в
ладонную поверхность предплечья – 0,2 мл стандартного рра однократно с интервалом в 3-4 дня. Его повторяют
дважды (через 2 нед и 6 мес).
Каждый из этих вакцинных вариантов имеет определенные
преимущества и недостатки, связанные с их
безопасностью, иммуногенностью и реактогенностью
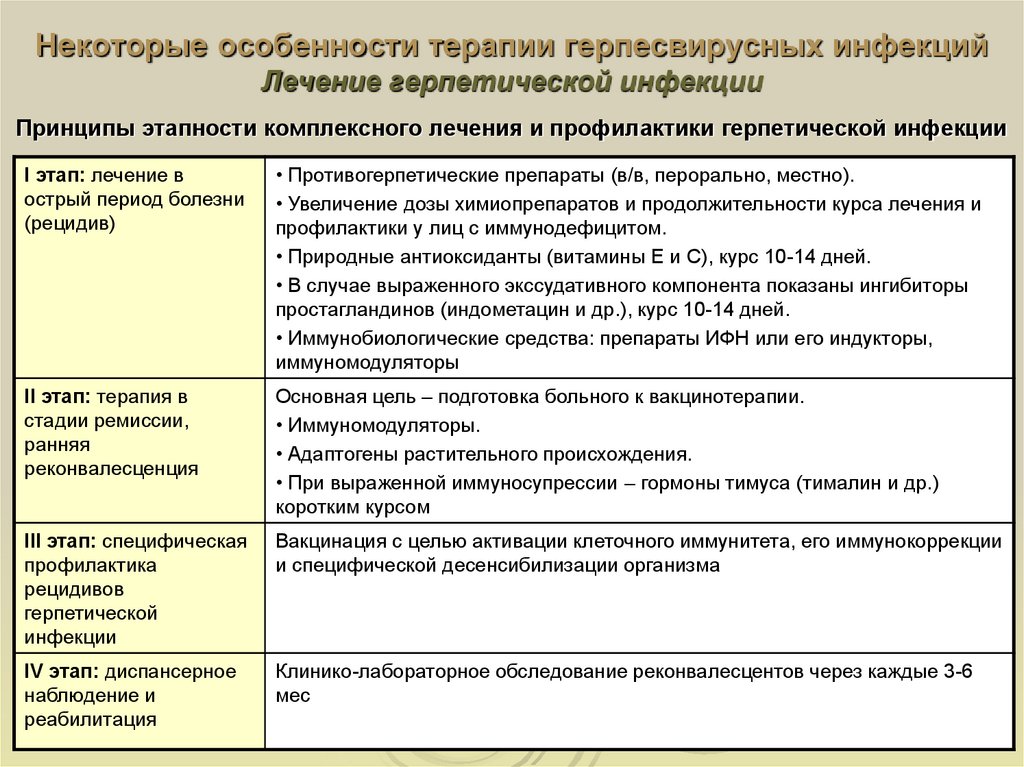
63. Некоторые особенности терапии герпесвирусных инфекций Лечение герпетической инфекции
Принципы этапности комплексного лечения и профилактики герпетической инфекцииI этап: лечение в
острый период болезни
(рецидив)
• Противогерпетические препараты (в/в, перорально, местно).
• Увеличение дозы химиопрепаратов и продолжительности курса лечения и
профилактики у лиц с иммунодефицитом.
• Природные антиоксиданты (витамины Е и С), курс 10-14 дней.
• В случае выраженного экссудативного компонента показаны ингибиторы
простагландинов (индометацин и др.), курс 10-14 дней.
• Иммунобиологические средства: препараты ИФН или его индукторы,
иммуномодуляторы
II этап: терапия в
стадии ремиссии,
ранняя
реконвалесценция
Основная цель – подготовка больного к вакцинотерапии.
• Иммуномодуляторы.
• Адаптогены растительного происхождения.
• При выраженной иммуносупрессии – гормоны тимуса (тималин и др.)
коротким курсом
III этап: специфическая
профилактика
рецидивов
герпетической
инфекции
Вакцинация с целью активации клеточного иммунитета, его иммунокоррекции
и специфической десенсибилизации организма
IV этап: диспансерное
наблюдение и
реабилитация
Клинико-лабораторное обследование реконвалесцентов через каждые 3-6
мес
64. Лечение опоясывающего лишая
При лечении ОЛ различной локализации и степенитяжести необходимо раннее назначение
противовирусных препаратов.
Суточная доза ацикловира при опоясывающем
лишае составляет 4 г, которые следует разделить
на 5 разовых доз по 800 мг. Курс лечения
составляет 7-10 дней. В настоящее время
доказано, что назначение ацикловира в первые 4872 ч после возникновения симтомов заболевания
позволяет вдвое ускорить выздоровление и
предупредить возникновения осложнений.
Валцикловир назначается по 1000 мг 3 раза в сут.
Курс лечения составляет 7-10 дней.
Фамцикловир назначают по 250 мг 3 раза в день в
течение 7 дней.
65. Лечение ВЭБ-инфекции
Главной задачей лечения EBV-инфекции является:Селективное влияние на разные этапы репродукции EBV.
Повышение резитентности к нему как на уровнеклетки, так
и всего организма. Актуальным направлением в создании
новых лечебных средств является разработка препаратов с
двойным влиянием – противовирусным и
иммуномодулирующим – Липоферон. Липоферон является
представителем группы липосомальных препаратов. Это
лиофилизированный порошок для орального применения
во флаконах по 250 000, 500 000 МЕ и 1 000 000 МЕ.
Липосомальное покрытие состоит из лецитина и
холестерина. Среди активных субстанций препарата – INF
человеческий рекомбинантный α-2b и витамин Е.
Полипептидная структура молекулы, биологическая
активность и фармакологические свойство
рекомбинантного белка и человеческого лейкоцитарного
INF-α-2b идентичны.
66. Лечение ВЭБ-инфекции
Ацикловир назначают по 800 - 1000 мг/сут в 4-5 приемов в течение 7 12 дней;Генноинженерные препараты ИФН (роферон, лаферобион, виферон,
интрон А и др.) по 1 - 3 млн. ЕД, в/м, через день, на курс лечения 10 - 15
иньекций, при хронических формах – 6 - 8 нед.
Анти-ВЭБ-иммуноглобулин человеческий (вирабин) по 1 - 2 дозы (1,5 3,0 мл), в/м, на курс лечения до 5 иньекций.
Индукторы эндогенных интерферонов: циклоферон по 250 мг в/м,
через день, на курс лечения 5 - 10 иньекций; амиксин - по 0,125 мг
внутрь, через 48 часов, в течение 4-х нед.
При хронических формах назначают валацикловир (валавир,
вальтрекс) внутрь по 1000 мг/сут – 10 - 14 дней, затем 500 мг/сут – 8 –
10 дней.
После подавления вирусной репликации в период ремиссии
используют иммуномодуляторы, с помощью которых можно
нормализовать иммунный статус и поддерживать на необходимом
уровне специфический и неспецифический цитотоксический иммунный
ответ. Больным с тяжелыми формами заболевания, особенно при
менингеальном синдроме, показаны ГКС коротким курсом (7—10 дней),
небольшими дозами (20-30 мг преднизолона или соответственно других
препаратов)
67. Лечение ЦМВ-инфекции
Надежной этиотропной терапии нет. У иммунокомпетентных лиц с ЦМВмононуклеозом исход обычно благоприятный, поэтому этиотропная терапия им
не показана. Недостаточно эффективным является лечение врожденной
ЦМВИ, в связи с чем таким больным даже не рекомендуют проведение
антивирусной терапии.
Для лечения тяжелых форм
Ганцикловир (цимевен) обладает наибольшей селективностью. Для его
действия необходима ганцикловиркиназа, имеющаяся в ЦМВ:
в/в капельно 5-10 мг/кг в сут не менее 1 часа каждые 12 ч, курс 1-3 нед.
Поддерживающее лечение - вводят 5-7 раз в нед 5 мг/кг м. т. в/в 1 р/ день или 1 г 3
р/ сут внутрь.
Фоскарнет (фоскавир) в дозе 60-90 мг/кг м. т. в/в (вводить в течение 1
часа) каждые 8 ч в течение 2-3 нед, затем по 90-120 мг/кг инфузионно ( в
течение 2 ч.) 1 раз в день.
У больных ВИЧ проводится и комбинированная терапия ЦМВИ ганцикловиром (5 мг/кг
в/в через 12 ч) и фоскарнетом (60 мг/кг в/в через 8 ч). Длительность терапии и дозы
препаратов зависят от тяжести болезни
Противоцитомегаловирусный иммуноглобулин (цитотект, мегалотект).
В/в со скоростью 20 кап/мин (1 мл/мин). в/м При врожденной цитомегалии вводятся 2
дозы (3 мл) ежедн. в течение 5-10 днй. Дозы большие и курс лечения длителен, и это
является неблагоприятным для его применения в периоде новорожденности.
Беременным иммуноглобулин вводят по 6-12 мл с интервалом в 2-3 нед. в течение 3
первых мес беременности.
При генерализованной цитомегалии кроме химиотерапии, иммуноглобулина используют
также ГКС по 2-5 мг/кг м.т. в течение 10-15 дн.
В связи со слабой продукцией ИФН предложена комбинированная терапия –
одновременное использование анти-ЦМВ IgG и ИФН (виферон).
















































 Медицина
Медицина