Похожие презентации:
Патологическая анатомия болезней нервной системы
1. ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ БОЛЕЗНЕЙ НЕРВНОЙ СИСТЕМЫ
2. Классификация заболеваний НС
1.2.
3.
4.
5.
6.
7.
8.
Инфекционные заболевания (meningitis, encephalitis,
ventriculitis, prion diseases, abscess).
Сосудистые нарушения (intracranial hemorrhages,
cerebral infarction).
Травма.
Опухоли.
Врожденные пороки развития.
Нейродегенеративные заболевания (Alzheimer disease,
Parkinsonism, Huntington disease, amyotrophic lateral
sclerosis).
Демиелинизирующие заболевания (leukodystrophy,
multiple sclerosis, central pontine myelinolysis).
Токсические и метаболические нарушения (Wernicke
encephalopathy)
3.
ИНФЕКЦИОННЫЕЗАБОЛЕВАНИЯ
НЕРВНОЙ СИСТЕМЫ
4. Инфекционные заболевания центральной нервной системы
Гнойные• Острый гнойный
менингит,
• Абсцесс мозга.
Негнойные
• Вирусные инфекции ,
• Туберкулезный
менингит,
• Нейросифилис,
• Токсоплазмоз,
• Грибковые инфекции
(актиномикоз,
кокцидомикоз),
• Прионные болезни.
5.
6. Viral meningitis
7. Герпетический менингоэнцефалит.
• Заболевание вызывается ДНК-содержащими вирусами простогогерпеса (ВПГ) типов 1 и 2, семейство Herpesviridae.
• Первичное заражение - воздушно-капельным путем или прямым
контактом в раннем детстве, а так же может происходит
трансплацентарно либо во время родов. Серо-эпидемиологические
исследования показали, что 70-85% детей инфицировано ВПГ, а
среди взрослого населения инфицированность ВПГ превышает 90%.
• Латентный вирус локализуется в нейронах чувствительных ганглиев
(спинномозговые узлы и узел тройничного нерва) и, возможно,
различных отделов головного мозга. Воздействия на организм
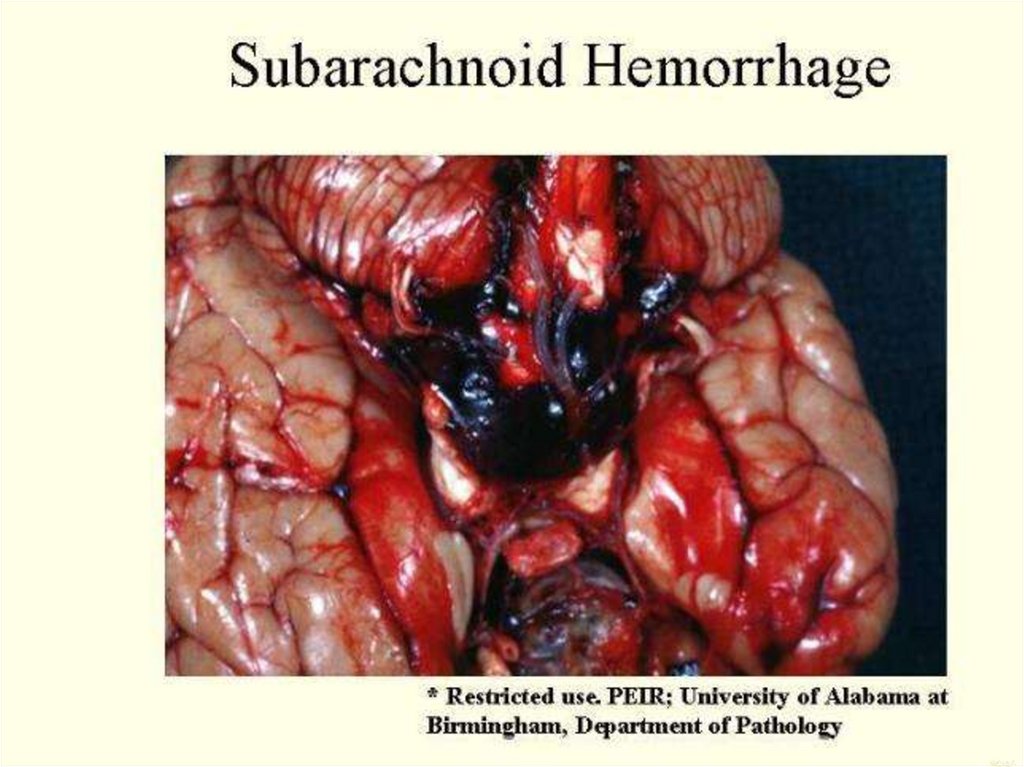
неблагоприятных факторов, таких как травмы, хирургические
операции, различные физические и химические факторы, тяжелые и
длительно протекающие инфекции, ведут к изменению иммунной
реактивности организма и активации инфекции.
• может быть как самостоятельным заболеванием, так и протекать в
рамках генерализованной вирусной инфекции.
8. Герпетический менингоэнцефалит
• Внедрение ВПГ в клетку и его последующая репродукциявызывают нарушение синтеза и функционирования ДНК, что
приводит к ряду последовательных изменений ядра клетки.
• Ядро увеличивается в несколько раз, становится резко
гиперхромным, однородным (внутриядерное герпетическое
включение I типа).
• В дальнейшем в ядре - вакуоли, содержащие базофильные (реже
оксифильные) глыбки, которые в итоге занимают все ядро
(внутриядерное герпетическое включение II типа).
• На следующем этапе клетка может терять цитоплазму, и ядро,
заполненное вакуолями, лежит свободно. Такие изменения
называются феноменом "тутовой ягоды".
• Довольно часто ядро пораженной клетки становится пустым,
нередко определяется сморщенная ядерная мембрана.
• Для установления диагноза герпетического поражения
необходимо наличие всех вышеописанных изменений, что при
световой микроскопии дает картину полиморфизма ядер
пораженных клеток.
9. Герпетический менингоэнцефалит
• При проведении аутопсии, в случаях острого герпетическогоменингоэнцефалита выявляются признаки неравномерного
полнокровия и отека мягкой мозговой оболочки, иногда небольшие
субарахноидальные кровоизлияния по ходу борозд, отек и набухание
мозговой ткани.
• Макроскопически могут отмечаться очаги некроза ткани мозга.
• Микроскопические очаги некроза при остром процессе обнаруживаются
практически всегда. Кроме того, выявляются периваскулярные
лимфоидные инфильтраты, иногда периваскулярные кровоизлияния.
Мягкая мозговая оболочка инфильтрирована лимфоцитами и
плазматическими клетками.
• Эти изменения наряду с характерными для герпетической инфекции
изменениями ядер нейронов и макроглии позволяют установить
диагноз острого герпетического менингоэнцефалита.
10.
Bitemporal encephalitis is HSV until proven otherwise!11.
HSV = TEMPORAL lobe(s)12.
Eosinophilic Negri body of Rabies,also basophilic inclusions of CMV
13. Purulent meningitis
14.
15. Tuberculous meningitis
16.
TUBERCULOMA17. Coccidiodes meningitis
18. Viral encephalitis
19. brain tissue from a West Nile encephalitis patient, showing antigen-positive neurons and neuronal processes (in red)
20.
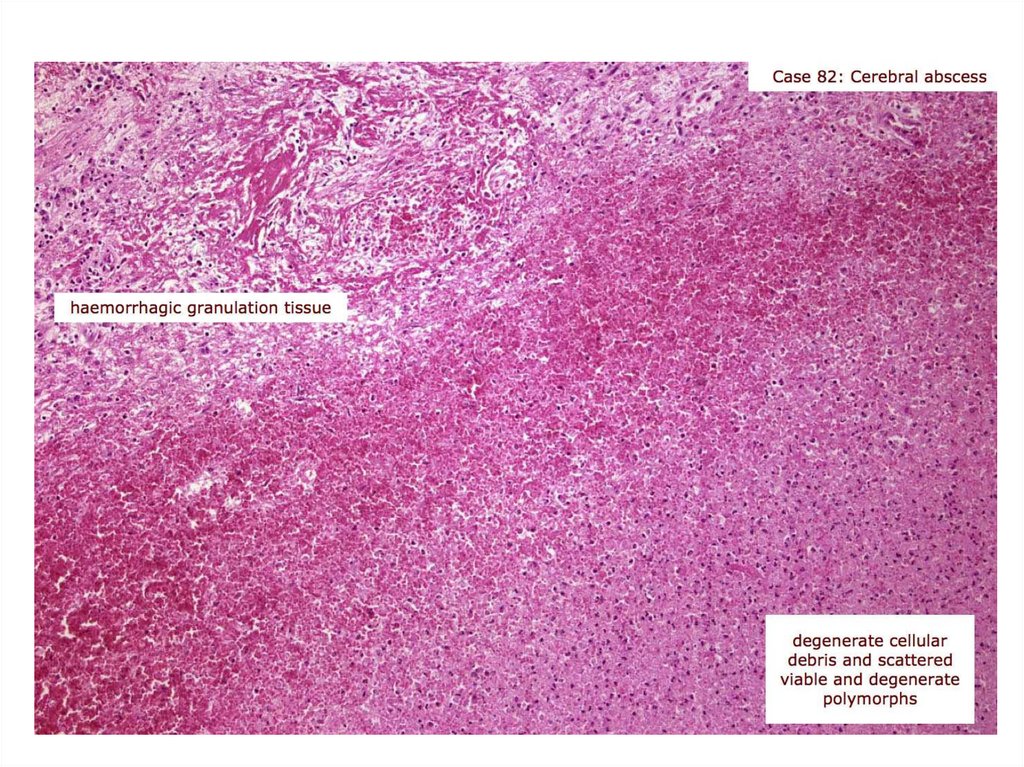
21. Brain abscess
22.
23.
24. Ventriculitis
25. БЕШЕНСТВО
• РАБДОВИРУС• УКУС ЖИВОТНОГО
• ПЕРЕДАЧА СО СЛЮНОЙ
26. БЕШЕНСТВО
• Тельца Бабеша-Негри:• – четко огрнаниченные округлые
оксифильные внутриклеточные
включения, имеющие диаметр 1-7 мкм.
• Располагаются в любой части
цитоплазмы нервных клеток серого
вещества (ствол) или их дендритов.
• В тельцах – вирус (ИФА, эл.микроскопия)
27. eosinophilic cytoplasmic inclusions (Negri bodies)
28. Спонгиоформные энцефалопатии (прионные болезни)
• Этиологическим фактором спонгиоформных энцефалопатий являютсяприоны, которые были открыты в 1982 году С. Прюзинером.
• Эти заболевания диагностируются, главным образом, микроскопически.
• Для них характерны следующие морфологические признаки:
спонгиозные (губчатые) изменения мозговой ткани, прогрессирующая
гибель нервных клеток, выражающаяся в уменьшении их количества в
тех или иных отделах ЦНС, и пролиферация клеток макроглии.
Указанные морфологические изменения не сопровождаются сколь либо
заметными воспалительными изменениями.
• Спонгиозные изменения представляют собой гидропическую
дистрофию, т.е. характеризуются появлением вакуолей в различных
структурах нервной ткани: в цитоплазме и отростках нейронов,
астроцитов, в толще миелиновых оболочек и по ходу аксонов белого
вещества.
• Гибель нейронов происходит в зонах спонгиоформных изменений и
зависит от клинико-морфологического вида болезни.
29. Прионные болезни
• куру,• болезнь Крейтцфельдта-Якоба,
• синдром Герстмана-ШтрауслераШейнкера,
• фатальная семейная бессонница,
• хроническая прогрессирующая
энцефалопатия детского возраста,
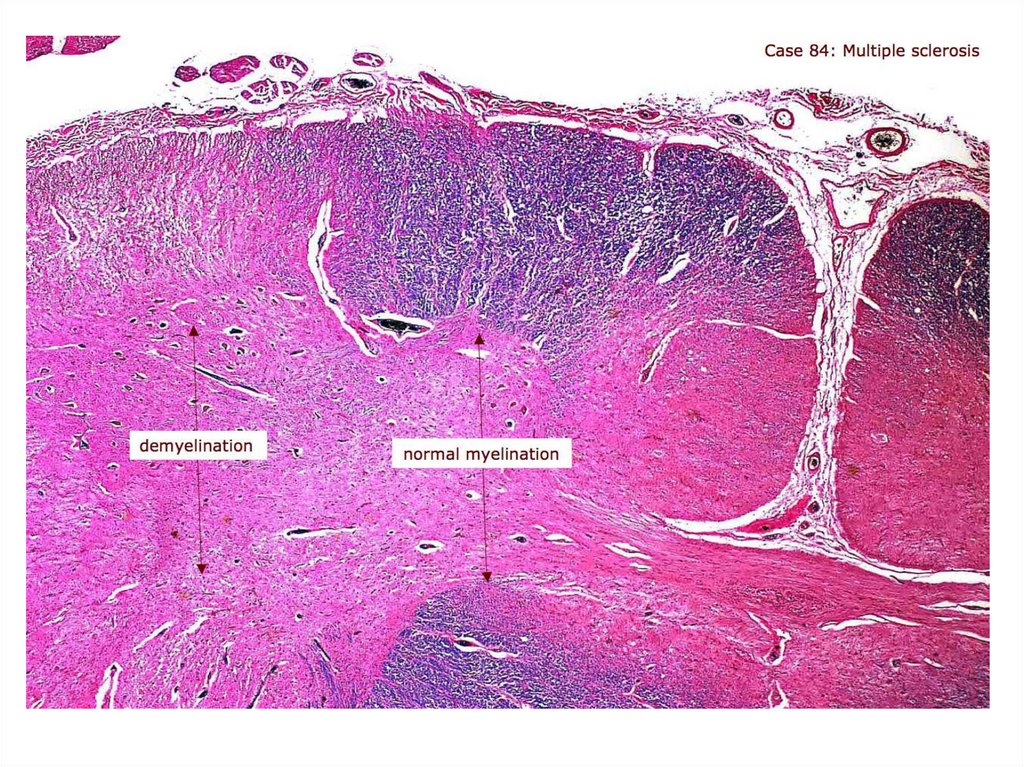
• амиотрофический лейкоспонгиоз.
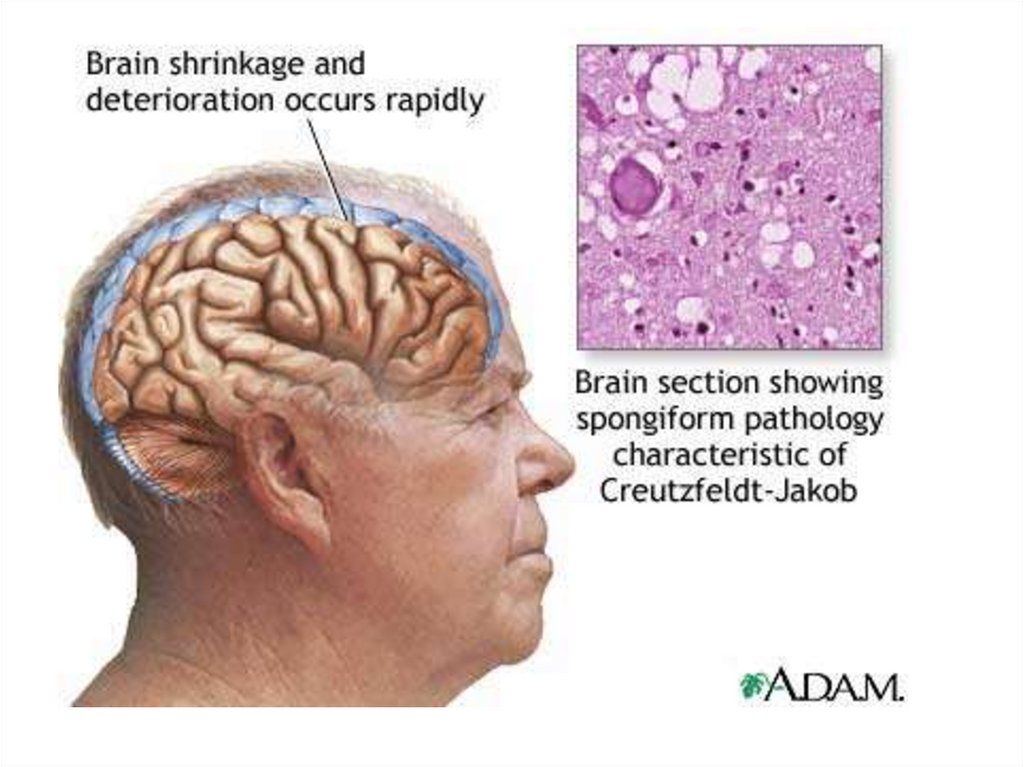
30. Подострая спонгиоформная энцефалопатия (болезнь Крейцфельда-Якоба)
• является из них наиболее часто встречающейсянозологической формой.
• Спорадические случаи БКЯ отмечаются на
территории Белоруссии.
• Большинство больных умирает в течение 3-15
месяцев после появления первых симптомов
болезни.
• В клинической картине - быстро
прогрессирующая деменция, которая
дополняется грубыми очаговыми поражениями
головного мозга, включая подкорковые
образования и мозжечок.
31. Подострая спонгиоформная энцефалопатия (болезнь Крейцфельда-Якоба)
• Морфологическая диагностика болезни КрейтцфельдаЯкоба (БКЯ) - только на микроскопическом уровне.• При исследовании головного мозга невооруженным глазом
заметных изменений не определяется.
• В некоторых случаях при относительно длительном
течении болезни - диффузный атрофический процесс в
виде истончения извилин больших полушарий, расширения
и углубления борозд, признаки заместительной наружновнутренней гидроцефалии.
• Микроскопически характерна триада признаков: 1) спонгиоз
серого вещества, 2) уменьшение количества нейронов, 3)
пролиферация астроцитарной глии.
32. Подострая спонгиоформная энцефалопатия (болезнь Крейцфельда-Якоба)
• Процесс, начинаясь в коре больших полушарий, имеетнисходящий характер.
• В зависимости от стадии и характера течения болезни
один из трех признаков может быть ведущим.
• Так, при быстром течении болезни, в ее дебюте
преобладает спонгиоз коры, вследствие чего она
принимает губчатый вид.
• При подостром течении преобладает выпадение
нейронов.
• При более длительном течении может преобладать
астроглиоз.
• Демиелинизация белого вещества головного мозга
зависит от длительности заболевания и коррелирует с
выраженностью патологического процесса в сером
веществе.
33. Подострая спонгиоформная энцефалопатия (болезнь Крейцфельда-Якоба)
• Спонгиозные изменения обнаруживаютсяпреимущественно в нейропиле серого вещества
(нейропиль – это переплетение отростков нейронов и
клеток макроглии).
• Очаги спонгиозных изменений могут чередоваться с
совершенно не измененными участками коры больших
полушарий.
• Спонгиоформные изменения обнаруживаются в коре
больших полушарий, а также в области подкорковых ядер,
что обуславливает разнообразие клинических проявлений.
• Практически во всех случаях БКЯ спонгиофорные
изменения встречаются в мозжечке.
• Следует отметить, что спонгиоформные изменения серого
вещества четко контурируются с практически не
измененным белым веществом.
34. Подострая спонгиоформная энцефалопатия (болезнь Крейцфельда-Якоба)
• Второй диагностический признак - выпадение нейронов коры,которое является морфологической основой основного клинического
признака болезни – прогрессирующей деменции.
• Степень гибели нейронов коррелирует с выраженностью
спонгиоформных изменений и длительностью болезни.
• Третий морфологический признак - астроглиоз в виде пролиферации
астроцитов преимущественно в белом веществе больших полушарий.
• В коре этот морфологический признак выражен значительно слабее.
• Для, так называемой, новой формы БКЯ, возникающей вследствие
употребления в пищу мяса коров, больных спонгиоформной
энцефалопатией, кроме триады типичных морфологических признаков,
характерно появление амилоидных бляшек представляющих собой
скопления прион-протеина.
• При окраске гематоксилин-эозином такие бляшки видны как округлые,
эозинофильные структуры.
• Наиболее часто бляшки располагаются на различных уровнях коры
больших полушарий, а также в области молекулярного слоя коры
мозжечка.
35.
36.
37. spongiform change, astrocytosis and neuronal loss
38. Куру
• Подострое заболевание, характеризующеесямикрокистозным перерождением серого вещества
мозга, называемым status spongiosus.
• Это обусловлено утратой нейронов и избытком
гипертрофированных астроцитов.
39. Куру
40. Цистицеркоз
• - паразитарное заболевание нервной системы, возникающеепри попадании в желудочно-кишечный тракт человека яиц
свиного солитера (Tanenia solium). Встречается у 2-4% общей
популяции, чаще у взрослых, одинаково часто у мужчин и
женщин.
• Патоморфология. В биологическом цикле развития свиного
цепня человек является окончательным хозяином. Взрослая
форма солитера обитает в кишечнике человека. Для развития
цистицеркоза необходимо попадание яиц гельминта в желудок
и кишечник, где под влиянием желудочного сока плотная
оболочка яиц растворяется и освободившиеся зародыши по
кровеносным сосудам разносятся по тканям и органам
человека.
• Чаще всего (более 60%) цистицерк попадает в головной мозг,
реже в скелетные мышцы и глаза.
• Продолжительность жизни паразита в мозге от 5 до 30 лет.
41. Цистицеркоз
• представляет собой наполненный прозрачнойжидкостью пузырь размером от горошины до грецкого
ореха (от 3 до 15 мм в диаметре).
• На внутренней поверхности пузыря - головка финны сколекс с крючьями и присосками.
• В большинстве случаев в головном мозге имеются сотни
и тысячи паразитов, однако встречаются и единичные
цистицерки. Они локализуются в мягких мозговых
оболочках на основании мозга, в поверхностных
отделах коры, в полости желудочков, где они могут
свободно плавать.
• Погибая, паразит обызвествляется, однако, оставаясь в
мозге, поддерживает хронический воспалительный
процесс.
42. Цистицеркоз
• На нервную систему цистицеркоз оказываеттоксическое влияние и вызывает реактивное
воспаление окружающей мозговой ткани и
оболочек.
• Цистицеркоз сопровождается отеком мозга,
гидроцефалией вследствие повышенной
секреции цереброспинальной жидкости
хориоидальными сплетениями, механической
преграды ликворообращению, реактивного
лептоменингита.
43. Cysticercosis
44. Cysticercosis
45. Cysticercosis
46.
Сосудистые нарушения НС47.
48.
49.
50.
51.
52. Vascular malformation
53. Vascular malformation
54. Внутричерепные кровоизлияния
1.2.
3.
4.
Эпидуральная гематома.
Субдуральная гематома.
Субарахноидальное кровоизлияние.
Внутримозговое кровоизлияние.
55.
56. Epidural hematoma
57. Subdural hematoma
58.
59. Intracerebral hemorrhage
60. Brain infarction
61.
62.
63.
64.
65.
66. Опухоли ЦНС
ПервичныеВторичные
• возникают изначально в • это метастатические
головном мозге, из
опухоли, которые попадают
ткани мозга или тканей
в головной мозг через
мозговых оболочек,
кровоток из других органов
черепно- мозговых
и систем.
нервов, а также
• Чаще всего метастазами в
гипофиза .
головной мозг
сопровождаются опухоли
молочной железы, легких,
почек и толстого кишечника,
а также меланома.
67.
68.
69.
70.
71.
72.
73.
74.
75. Meningioma
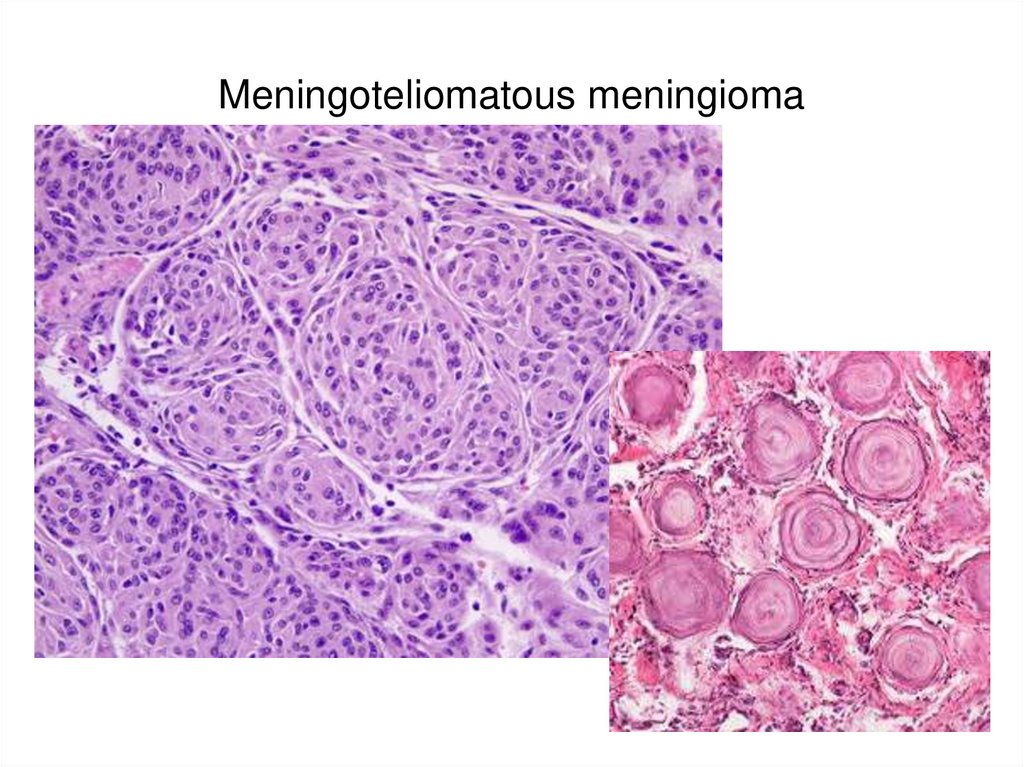
76. Meningoteliomatous meningioma
77. Anaplastic meningioma
78.
79. Astrocytoma
80.
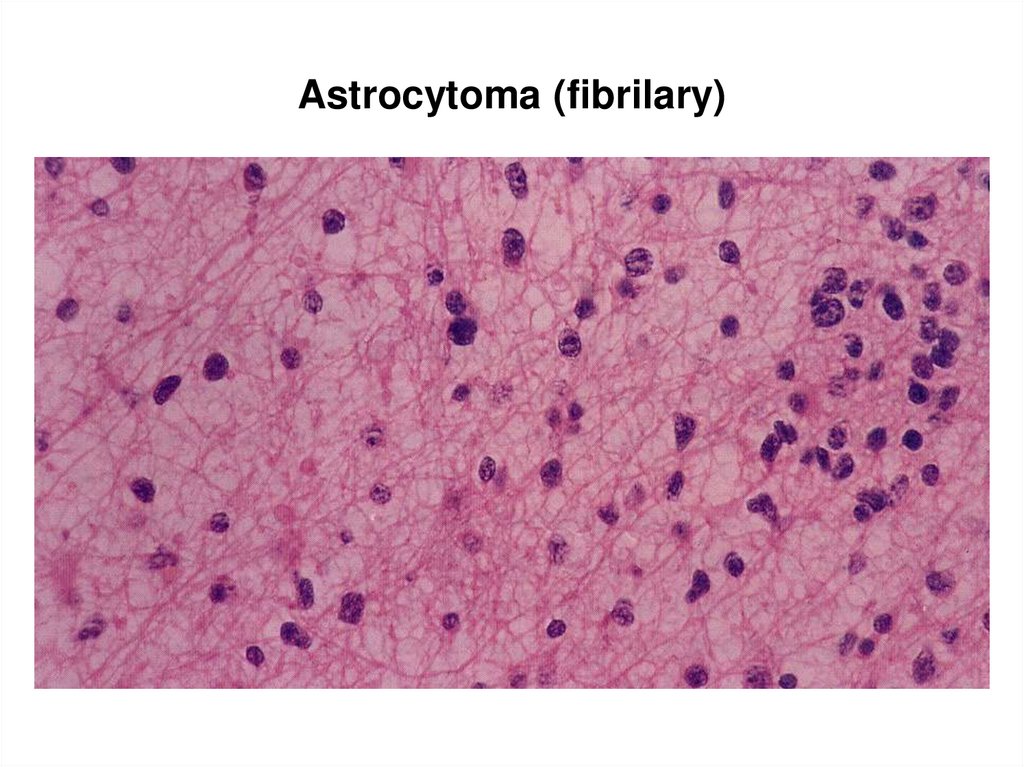
81. Astrocytoma (fibrilary)
82. Astrocytoma
83. Анапластическая плеоморфная ксантоастроцитома Grade III
• (вместо описательного понятия «плеоморфнаяксантоастроцитома с анапластическим компонентом»
из предыдущей версии классификации).
• Критериями злокачественности выступают митозы
(5—10 в поле зрения), иногда сопровождающиеся
некрозами.
• Прогноз пациентов с анапластической плеоморфной
ксантоастроцитомой Grade III существенно хуже, чем с
плеоморфной ксантоастроцитомой Grade II
84. Gemistocytic astrocytoma
85. Oligodendroglioma
86. Oligodendroglioma
87. Глиобластома (2016 г.)
1) глиобластома IDH-wt — составляет примерно 90% от всех впервыевыявленных глиобластом, иначе называемая «первичной
глиобластомой» (de novo glioblastoma), встречается чаще всего в
возрасте от 55 лет и старше;
2) глиобластома IDH-mut — встречается примерно в 10% всех случаев
впервые выявленных глиобластом, ее называют также «вторичной
глиобластомой»;
- чаще выявляется в более молодом возрасте (но редко у детей
младше 15 лет), может быть выявлена у пациентов с известным в
течение более или менее длительного времени диагнозом диффузной
астроцитомы Grade II—III;
3) глиобластома NOS, когда не выполнялись исследования мутаций
генов IDH1 и IDH2.
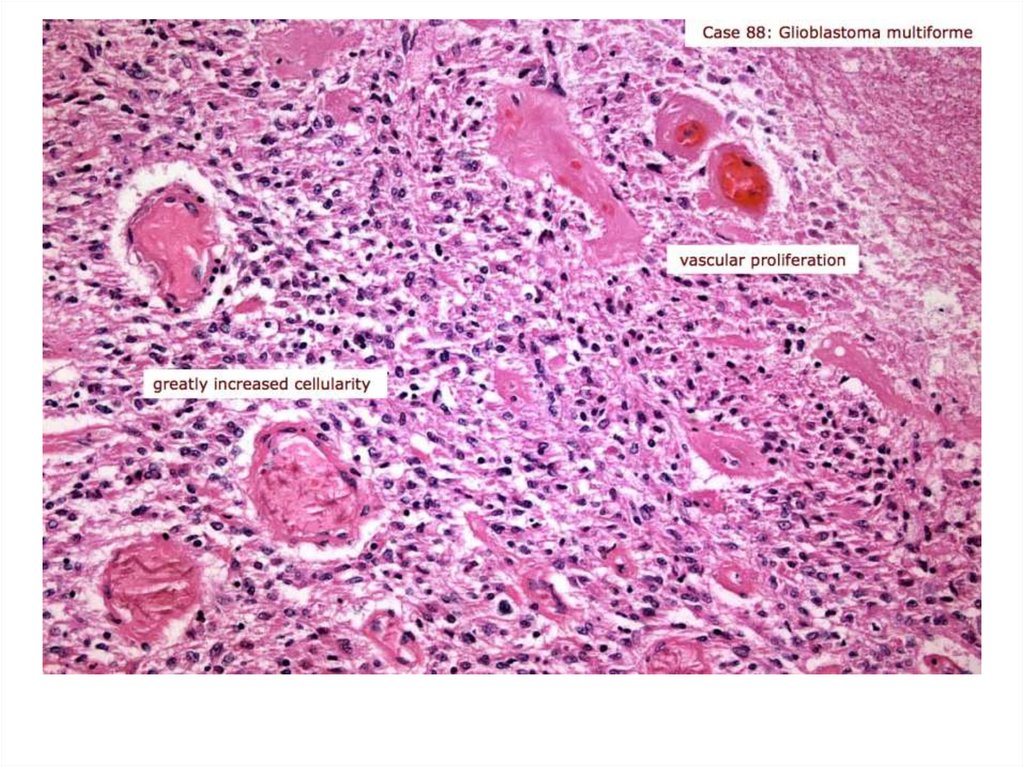
88. Glioblastoma
89.
90. Glioblastoma
91. Glioblastoma
92. Glioblastoma
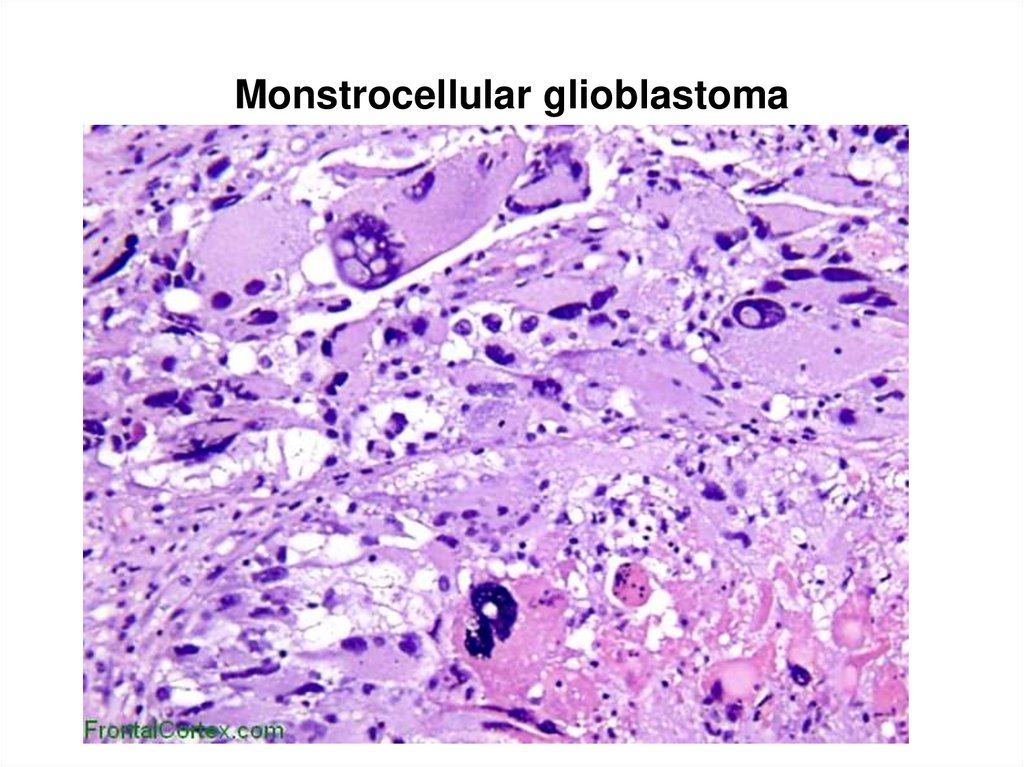
93. Monstrocellular glioblastoma
94. Ependymoma
95. Ependymoma. Perivascular pseudoresettes.
96. Ependymoma. Tubular formations (true rosettes). Perivascular pseudorosettes are also present.
97. Myxopapillary ependymoma. Papillary formations with a mucinous (clear) core.
98. Choroid plexus papilloma
99. Choroid plexus papilloma
100.
101.
• Для постановки диагнозамедуллобластомы в соответствии с
новой классификацией необходимо
выполнить 7 иммуногистохимических
исследований с антителами (катенин,
P75-NGFR, Gab1, Yao1, Obx2, NeuN,
P53) и 2 пробы FISH (для определения
генов MYC, MYCN).
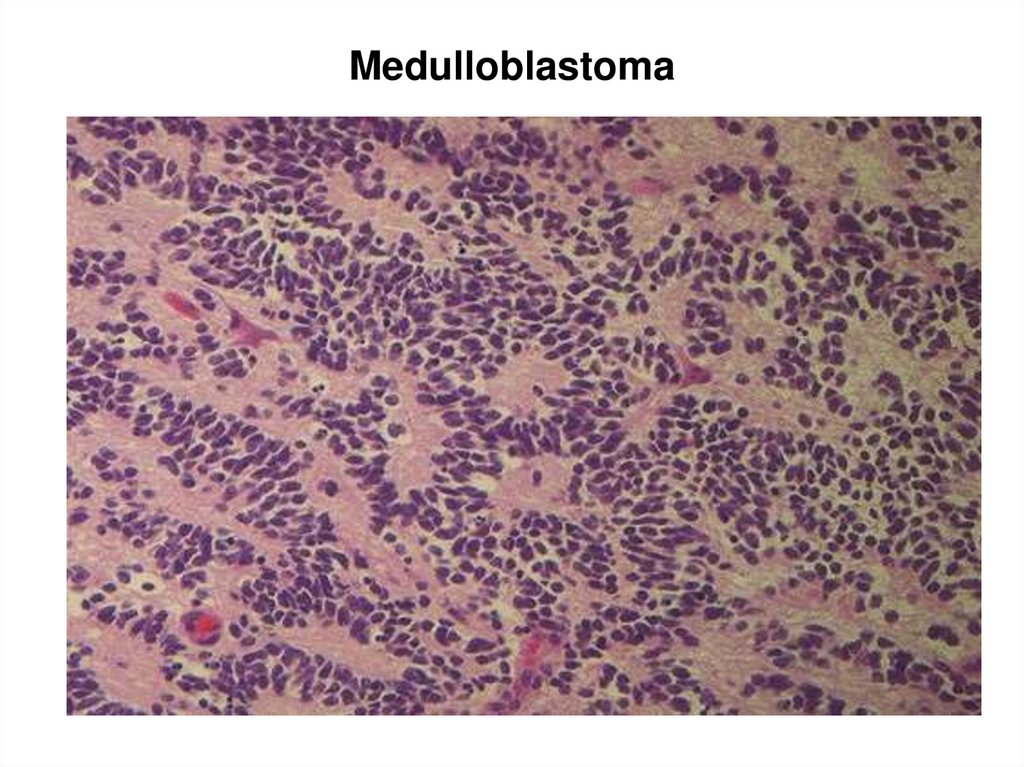
102. Medulloblastoma
103. Medulloblastoma
104. Schwannoma
105. Schwannoma
106. Schwannoma
107. Schwannoma
108. Malignant schwannoma
109. Malignant schwannoma
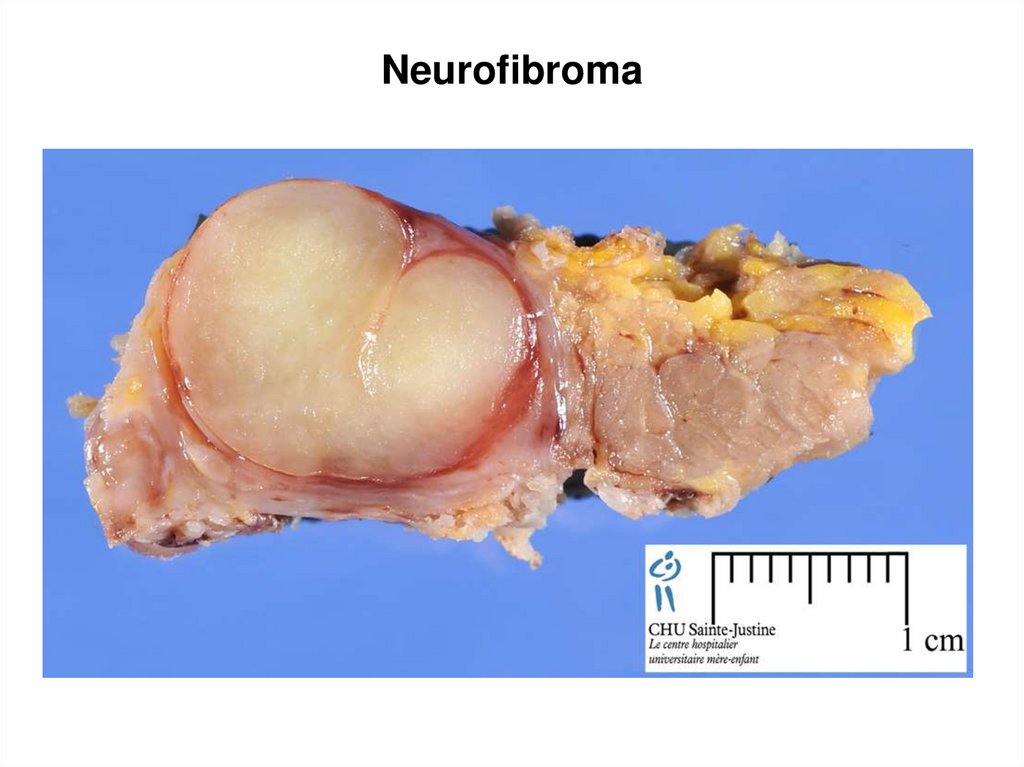
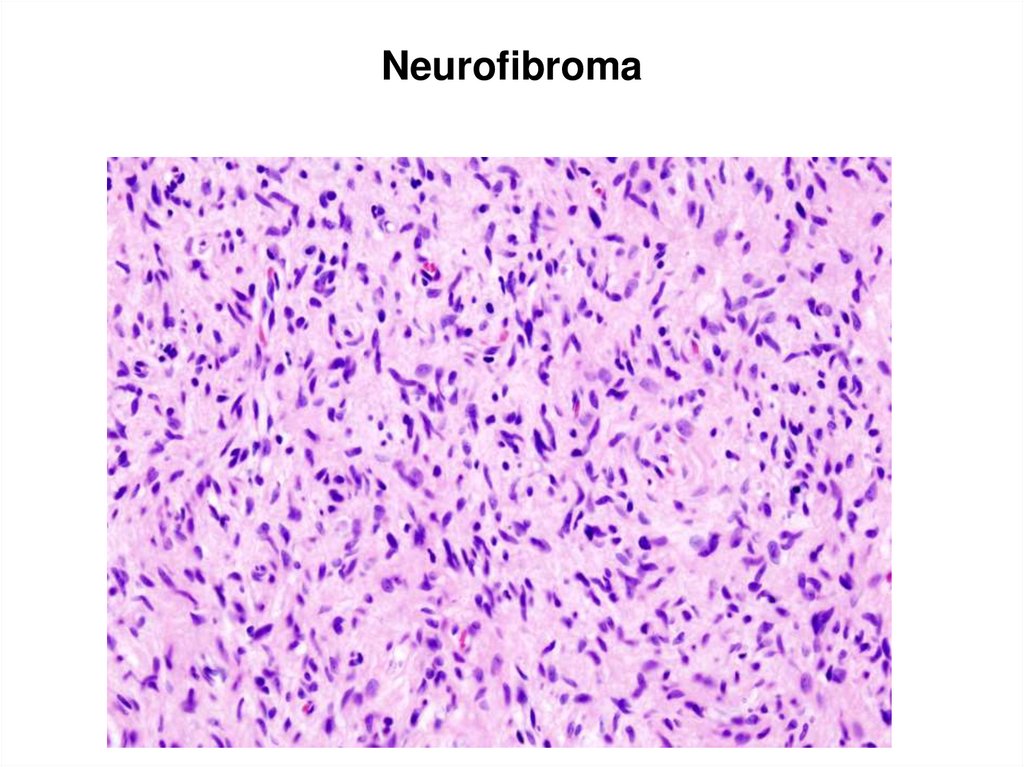
110. Neurofibroma
111. Neurofibroma
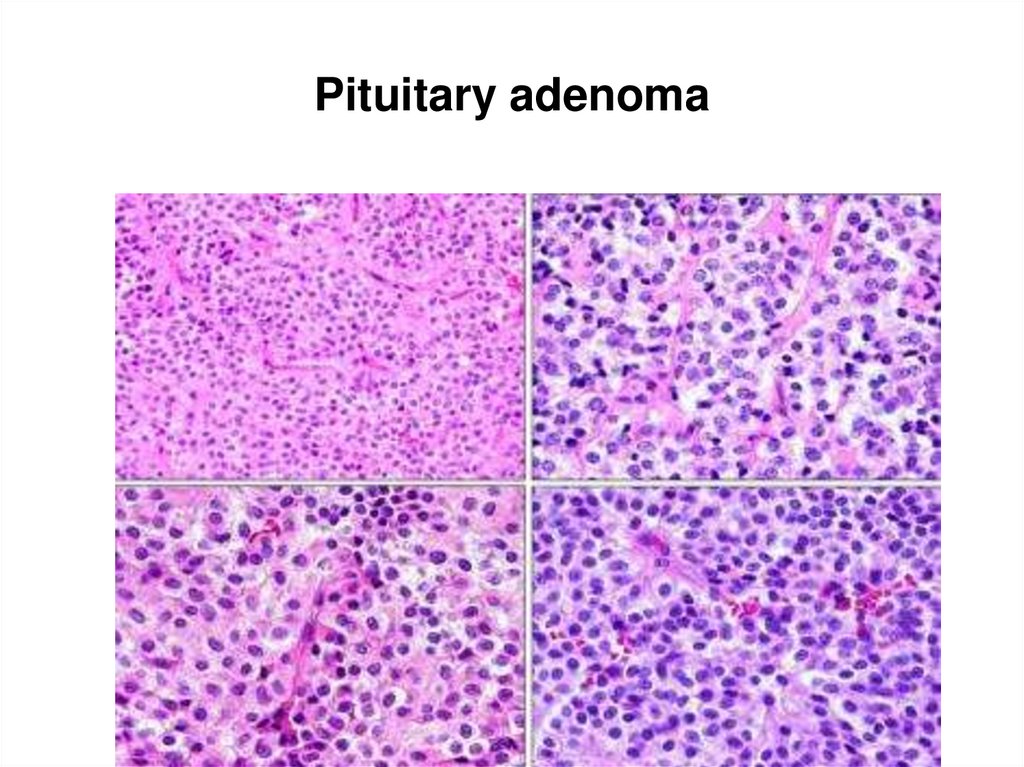
112. Pituitary adenoma
113. Pituitary adenoma
114. Pituitary adenoma
115. Craniopharyngioma
• Craniopharyngiomasare benign tumors
that arise from an
area around the
pituitary gland.
116.
117. Craniopharyngioma
118. ALZHEIMER DISEASE
• Commonest cause of dementias (majority)• Sporadic, 5-10% familial
• CORTICAL (grey matter) ATROPHY
• NEURITIC PLAQUES
(extraneuronal)
• NEUROFIBRILLARY TANGLES
(intraneuronal)
• AMYLOID!!!
119.
120.
121.
122.
123.
124. numerous plaque formations within the neuropil background
125.
126.
Neuritic plaquesNeuritic plaques, stained with
anti- beta amyloid
immunostain
127.
128.
129.
130.
131.
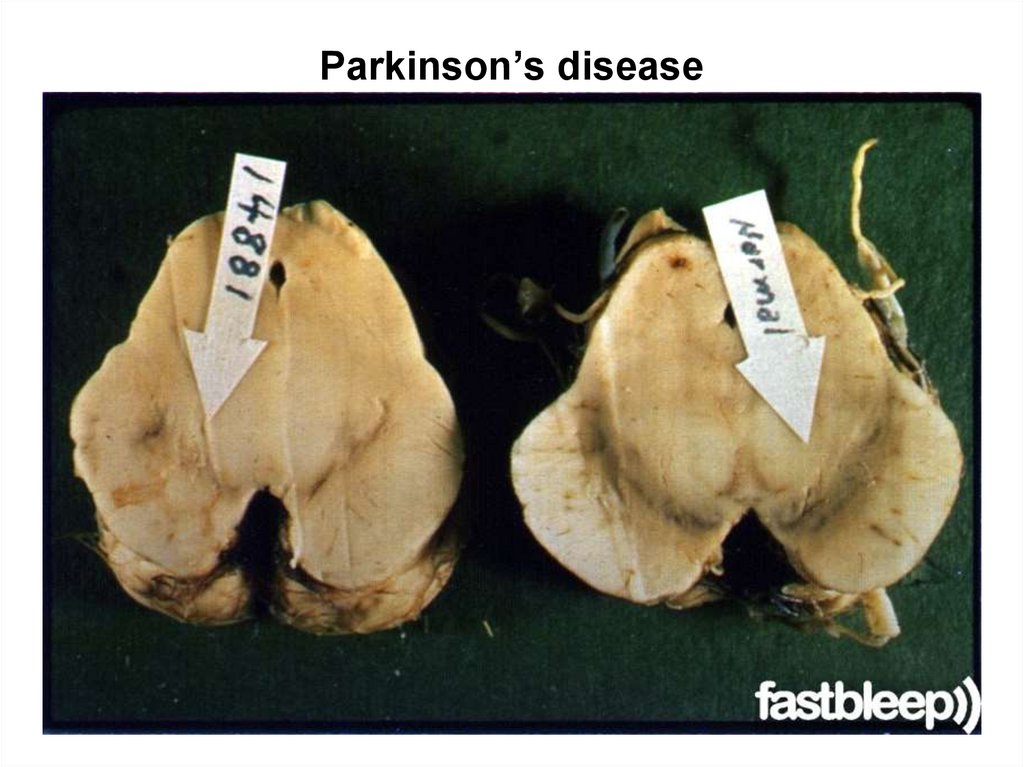
132. Parkinson’s disease
133.
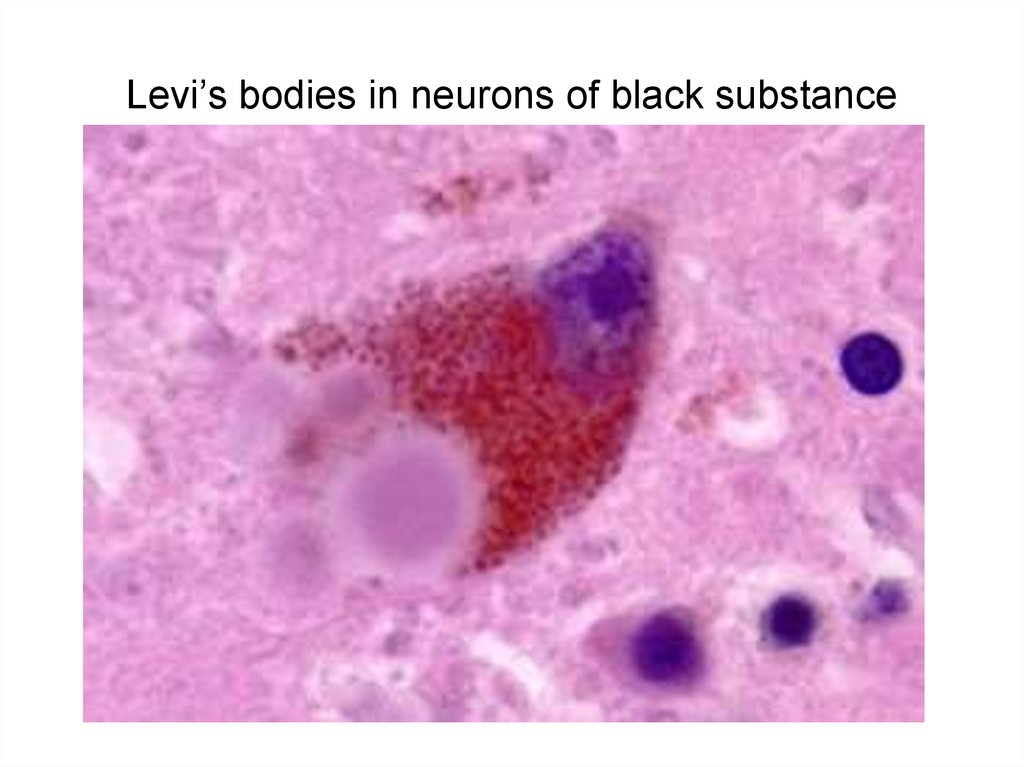
134. Levi’s bodies in neurons of black substance
135. HUNTINGTON DISEASE
• Classical familial,genetic disease
• Progressive motor
loss and dementia
• “chorea”, i.e.
“jerky” movements
• Progressive, fatal
• Atrophy of basal
ganglia, i.e., corpus
striatum
Cortical (basal ganglia) atrophy
Ventricular enlargement
136.
137. Leukodystrophy
• The white matter has mostly vanished.138. Metachromatic Leukodystrophy
• A high power view ofthe white matter in
metachromatic
leukodystrophy,
showing lipid filled
macrophages,
collections of granular
myelin debris and
reactive astrocytes (the
cells with the eccentric
nuclei and smooth
eosinphilic cytoplasm).
139. Krabbe's Disease (Leukodystrophy)
• Defect in galactocerebroside bgalactocerebrosidase. A breakdown product ofgalactocerebroside appears to be toxic,
potentially causing oligodendrocyte injury
• Autosomal recessive
• Pathology characterized by
– loss of myelin and oligodendrocytes (and Schwann
cells in the PNS)
– reactive astrogliosis
– multinucleated macrophages called globoid cells
accumulate around blood vessels
140. Krabbe's Disease (Leukodystrophy)
• severeastrogliosis
(black arrows)
and
• globoid cells
around blood
vessels (blue
arrows).
141. Krabbe's Disease (Leukodystrophy)
• Highermagnification of
the
multinucleated
"globoid cells".
142. Multiple sclerosis - Clinical
• Age of onset is usually 20-40 years. MS has an acuteonset
• Symptoms are disseminated "in space and time".
Sensory, motor, and visual problems
• The duration is quite variable, usually over many
years.
• Risk factors include living in northern latitudes, HLAA3, B7, and DW2, relative affluence.
143. Multiple Sclerosis - Pathology
• The characteristic pathologic lesion is the MS plaque, awell-circumscribed area of demyelination with relative
preservation of axons.
• Grossly, the plaque appears as a discrete greyish area in the
white matter. A characteristic location is adjacent to the frontal
horns of the lateral ventricles. Spinal cord involvement is
common and may cause bladder and bowel problems. The
plaques are visualized with magnetic resonance imaging (MRI).
• Microscopically, there is loss of myelin with preservation of
axons. There is microglial proliferation and phagocytosis.
Plaques are characteristically perivenular.
144. Multiple sclerosis
• there are many paraventricularplaques.
• These plaques are irregularly
shaped, sharply demarcated
and translucent grey in colour.
Initially, plaques appear pink in
colour and swollen.
• They may occur in grey and
white matter and although the
angles of the cerebral
ventricles are favoured sites,
plaques can be identified
anywhere in the CNS.
• They range in size from barely
visible up to several
centimeters
145.
146. Photograph of a gross slice through the pons shows a symmetric, soft, tan lesion (arrow), findings indicative of central
pontine myelinolysis.147. Central pontine myelinolysis
148. Central pontine myelinolysis
• Photomicrograph(original magnification,
×200; hematoxylin-eosin
stain) shows central
pontine myelinolysis, with
numerous foamy
histiocytes (arrows) and
reactive neurons
(arrowheads) but no
associated inflammation.
149. Central pontine myelinolysis
• Photomicrograph(original
magnification, ×200;
Luxol fast blue stain)
shows the sharp
demarcation of
demyelinated
(purple area on the
left) and normal
(royal blue region on
the right) pontine
tissue.
150.
151. Wernicke’s encephalopathy
152. Wernicke’s encephalopathy
153. Врожденные пороки центральной нервной системы
• Врожденные пороки центральной нервной системы по частотезанимают первое место среди других пороков, встречаются в 1/4
вскрытий умерших в перинатальном периоде.
Этиология их разнообразная. Из экзогенных факторов точно
установлено значение вируса краснухи, предполагается влияние
вирусов цитомегалии, Коксаки, полиомиелита и др., лекарственных
препаратов (хинин, цитостатики), лучевой энергии, гипоксии;
несомненное значение имеют генные мутации, при хромосомных
болезнях в числе множественных пороков они встречаются почти как
правило.
• Патогенез связан с воздействием вредящего агента в течение всего
эмбрионального периода, включая ранний фетальный.
• Наиболее тяжелые пороки возникают при повреждении в начале
закладки нервной трубки (3 — 4-я неделя внутриутробной жизни).
154. Врожденные пороки центральной нервной системы
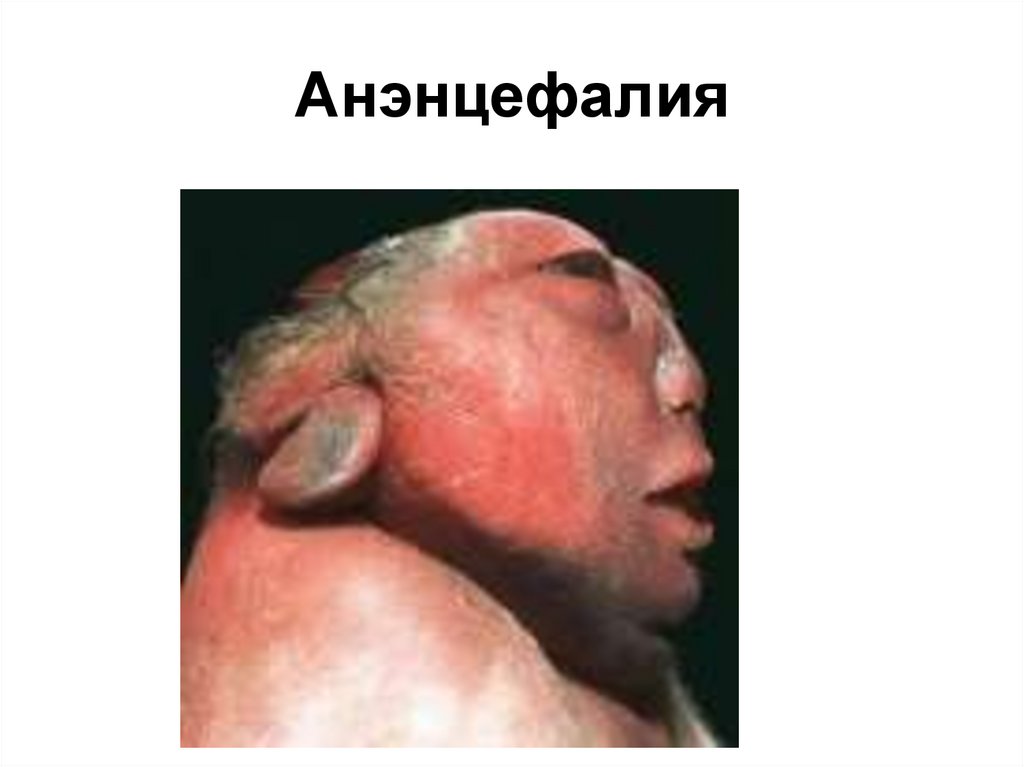
• Анэнцефалия — агенезия головного мозга, при которой отсутствуютпередние, средние, иногда и задние его отделы. Продолговатый и
спинной мозг сохранены. На месте головного мозга обнаруживается
соединительная ткань, богатая сосудами, в которой встречаются
отдельные нейроны и клетки глии. Анэнцефалия сочетается с акранией
— отсутствием костей свода черепа, покрывающих их мягких тканей и
кожи.
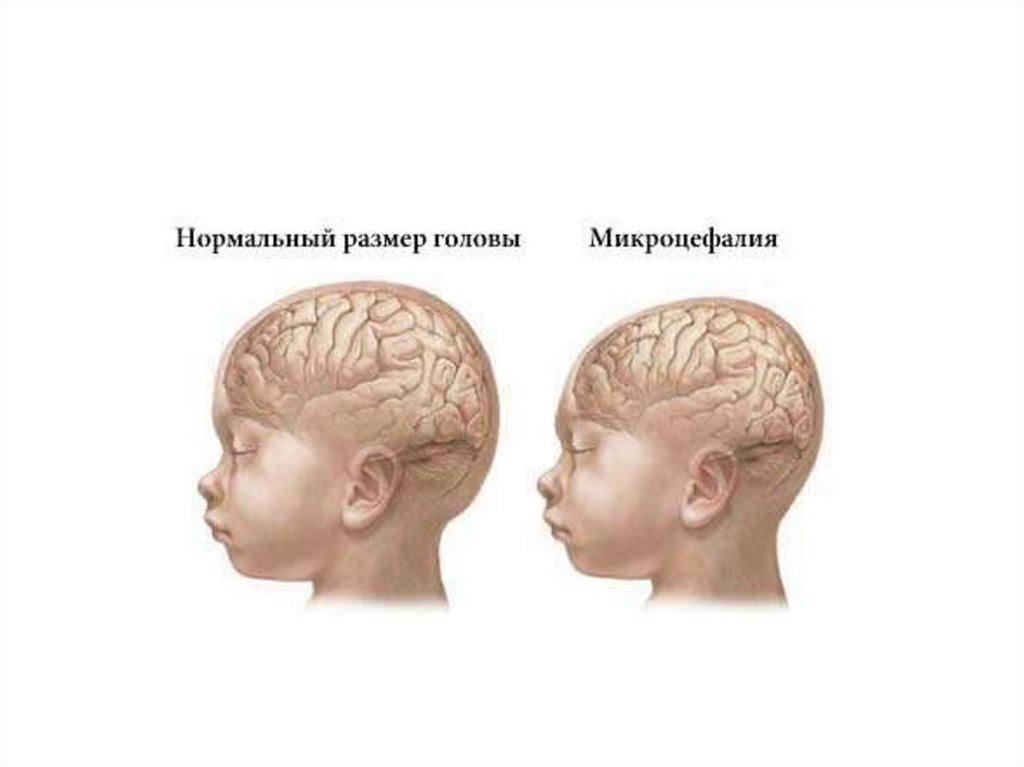
Микроцефалия — гипоплазия головного мозга, уменьшение его массы
и объема, сочетается с одновременным уменьшением объема
черепной коробки и утолщением костей черепа, возможны разные
степени тяжести этого порока.
Микрогирия — увеличение количества мозговых извилин наряду с
уменьшением их величины.
Порэнцефалия — появление кист различных размеров в головном
мозге, сообщающихся с боковыми желудочками мозга. От истинной
порэннефалии следует отличать ложную, при которой кисты не
сообщаются с ликворными путями и возникают вследствие бывших
размягчений ткани головного мозга.
155. Анэнцефалия
156.
157. Микрогирия
158. Порэнцефалия
159. Врожденная гидроцефалия
• избыточное накопление ликвора в желудочках мозга(внутренняя гидроцефалия) или в субарахноидальных
пространствах (наружная гидроцефалия),
сопровождается нарастающей атрофией вещества
головного мозга, в большинстве случаев связана с
нарушениями оттока ликвора вследствие стеноза,
раздвоения или атрезии водопровода большого мозга,
так называемого сильвиева водопровода, атрезии
срединных и боковых отверстий IV желудочка и
межжелудочкового отверстия.
160.
161. Врожденная гидроцефалия
162. Врожденная гидроцефалия
163.
• Циклопия — редкий порок,характеризующийся наличием одного
или двух глазных яблок,
расположенных в одной глазнице, с
одновременным пороком развития носа
и обонятельной доли головного мозга.
• Назван из-за сходства лица плода с
лицом мифического чудовища —
циклопа.
164.
165.
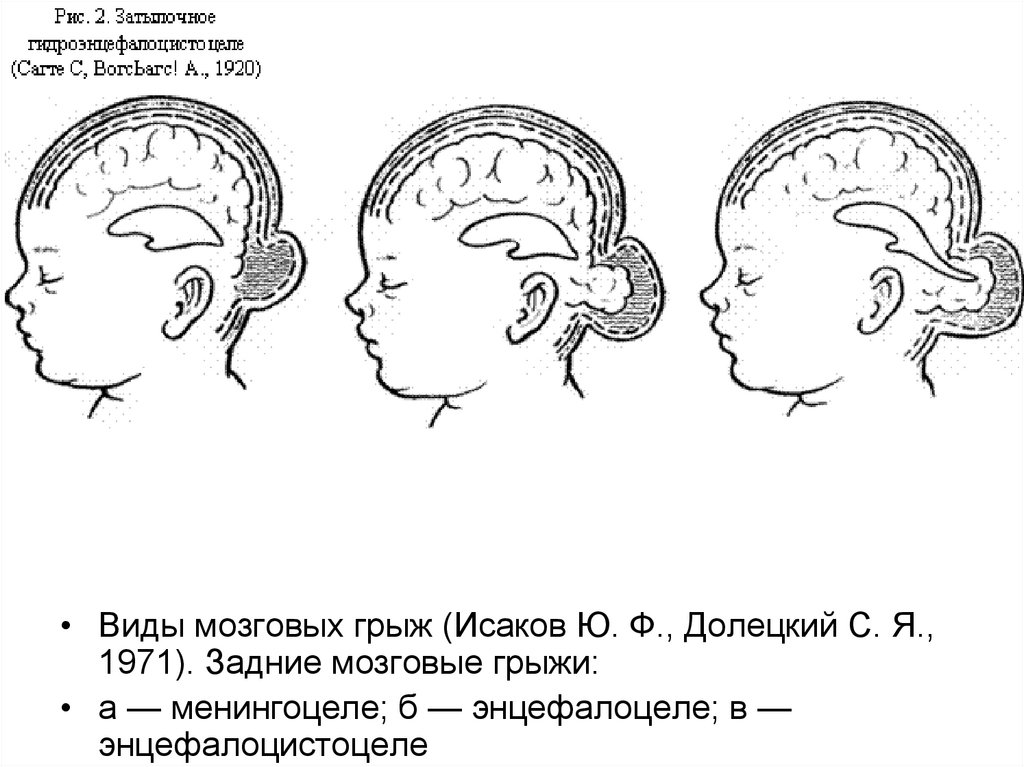
• Виды мозговых грыж (Исаков Ю. Ф., Долецкий С. Я.,1971). Задние мозговые грыжи:
• а — менингоцеле; б — энцефалоцеле; в —
энцефалоцистоцеле
166.
• рахисхиз — полный дефект заднейстенки позвоночного канала, мягких
тканей кожи и мозговых оболочек, при
этом распластанный спинной мозг
лежит открытым на передней стенке
канала, выпячивания нет.























































































































































 Медицина
Медицина