Похожие презентации:
Болезни эндокринной системы у детей
1. БОЛЕЗНИ ЭНДОКРИННОЙ СИСТЕМЫ У ДЕТЕЙ
Преподаватель клинических дисциплинНиконова О.Н. - 2020
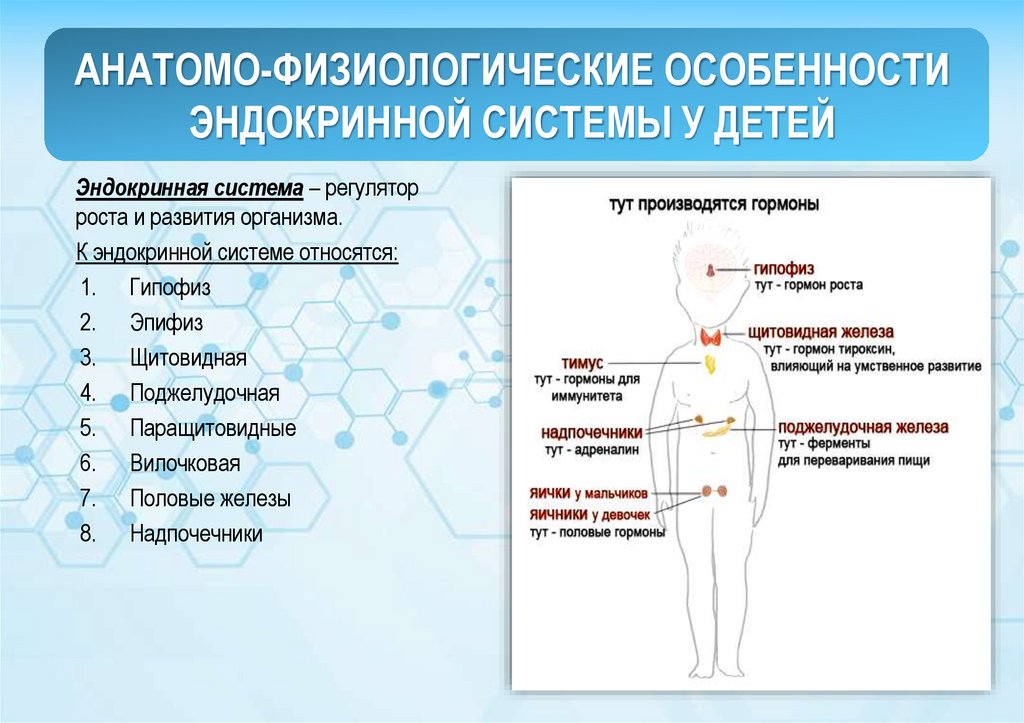
2. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ЭНДОКРИННОЙ СИСТЕМЫ У ДЕТЕЙ
Эндокринная система – регуляторроста и развития организма.
К эндокринной системе относятся:
1. Гипофиз
2. Эпифиз
3. Щитовидная
4. Поджелудочная
5. Паращитовидные
6. Вилочковая
7. Половые железы
8. Надпочечники
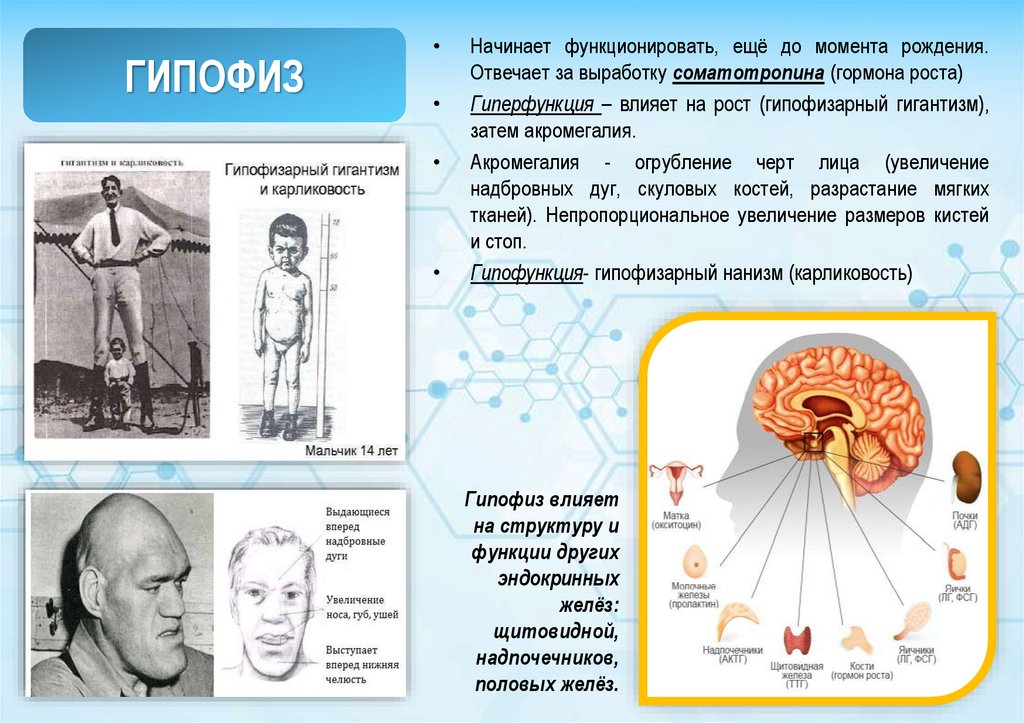
3. ГИПОФИЗ
Начинает функционировать, ещё до момента рождения.
Отвечает за выработку соматотропина (гормона роста)
Гиперфункция – влияет на рост (гипофизарный гигантизм),
затем акромегалия.
Акромегалия - огрубление черт лица (увеличение
надбровных дуг, скуловых костей, разрастание мягких
тканей). Непропорциональное увеличение размеров кистей
и стоп.
Гипофункция- гипофизарный нанизм (карликовость)
Гипофиз влияет
на структуру и
функции других
эндокринных
желёз:
щитовидной,
надпочечников,
половых желёз.
4.
Эпифиз (шишковидная железа) – влияет на половой цикл,
лактацию, углеводный и водно-электролитный обмен.
Щитовидная железа – дифференцировка и формирование
наступает только к 5-6 годам. Окончательное формирование к
периоду полового созревания. Основные гормоны: тироксин,
трийодтиронин (йодсодержщие), дефицит этих гормонов,
особенно в первые годы жизни, приводит к задержке роста и
кретинизму у детей, а избыток - к тиреотоксикозу, в основном, у
взрослых. Тиреокальцитонин - гормон регулирующий обмен
кальция.
Паращитовидные железы
- продуцируют паратгормон
(регуляция фосфорно-кальциевого обмена.)
Вилочковая железа (тимус) – центральный орган иммунитета.
Развивается до 2 лет, затем происходит инволюция. Формирует
популяцию Т-лимфоцитов.
5.
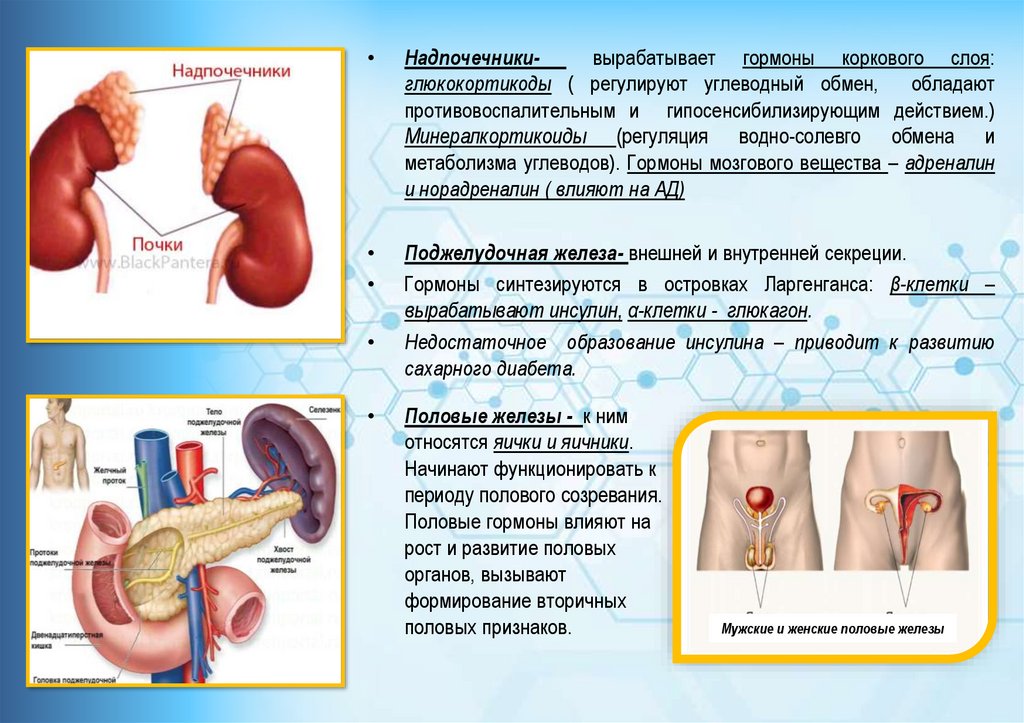
Надпочечникивырабатывает гормоны коркового слоя:
глюкокортикоды ( регулируют углеводный обмен,
обладают
противовоспалительным и гипосенсибилизирующим действием.)
Минералкортикоиды (регуляция водно-солевго обмена и
метаболизма углеводов). Гормоны мозгового вещества – адреналин
и норадреналин ( влияют на АД)
Поджелудочная железа- внешней и внутренней секреции.
Гормоны синтезируются в островках Ларгенганса: β-клетки –
вырабатывают инсулин, α-клетки - глюкагон.
Недостаточное образование инсулина – приводит к развитию
сахарного диабета.
Половые железы - к ним
относятся яички и яичники.
Начинают функционировать к
периоду полового созревания.
Половые гормоны влияют на
рост и развитие половых
органов, вызывают
формирование вторичных
половых признаков.
Мужские и женские половые железы
6. САХАРНЫЙ ДИАБЕТ У ДЕТЕЙ
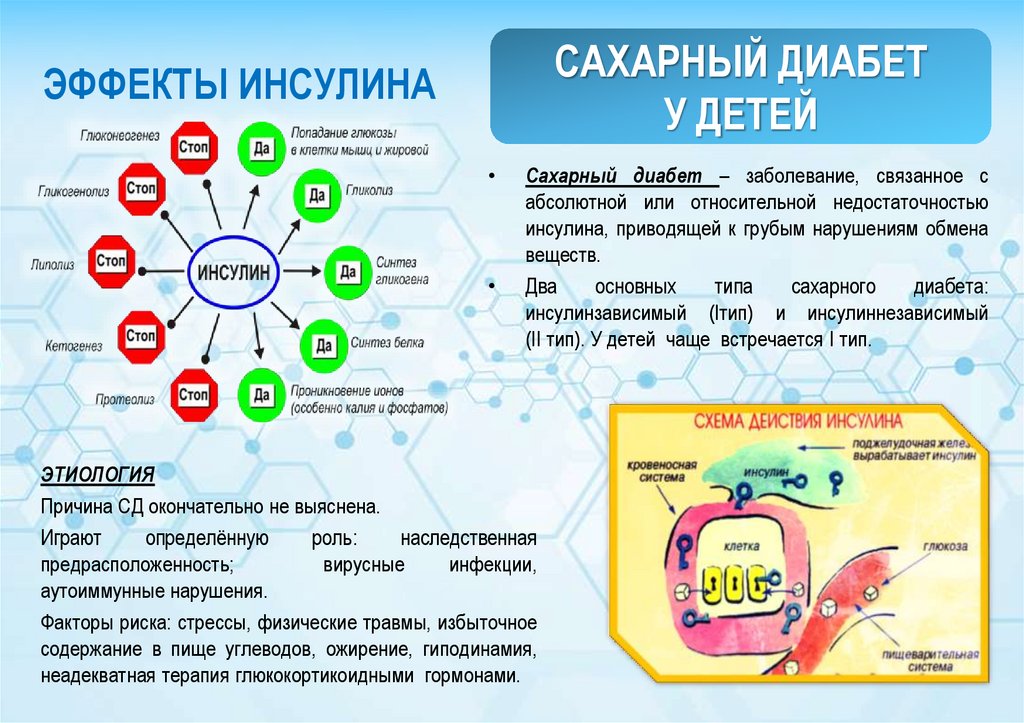
ЭФФЕКТЫ ИНСУЛИНАСахарный диабет – заболевание, связанное с
абсолютной или относительной недостаточностью
инсулина, приводящей к грубым нарушениям обмена
веществ.
Два
основных
типа
сахарного
диабета:
инсулинзависимый (Iтип) и инсулиннезависимый
(II тип). У детей чаще встречается I тип.
ЭТИОЛОГИЯ
Причина СД окончательно не выяснена.
Играют
определённую
роль:
наследственная
предрасположенность;
вирусные
инфекции,
аутоиммунные нарушения.
Факторы риска: стрессы, физические травмы, избыточное
содержание в пище углеводов, ожирение, гиподинамия,
неадекватная терапия глюкокортикоидными гормонами.
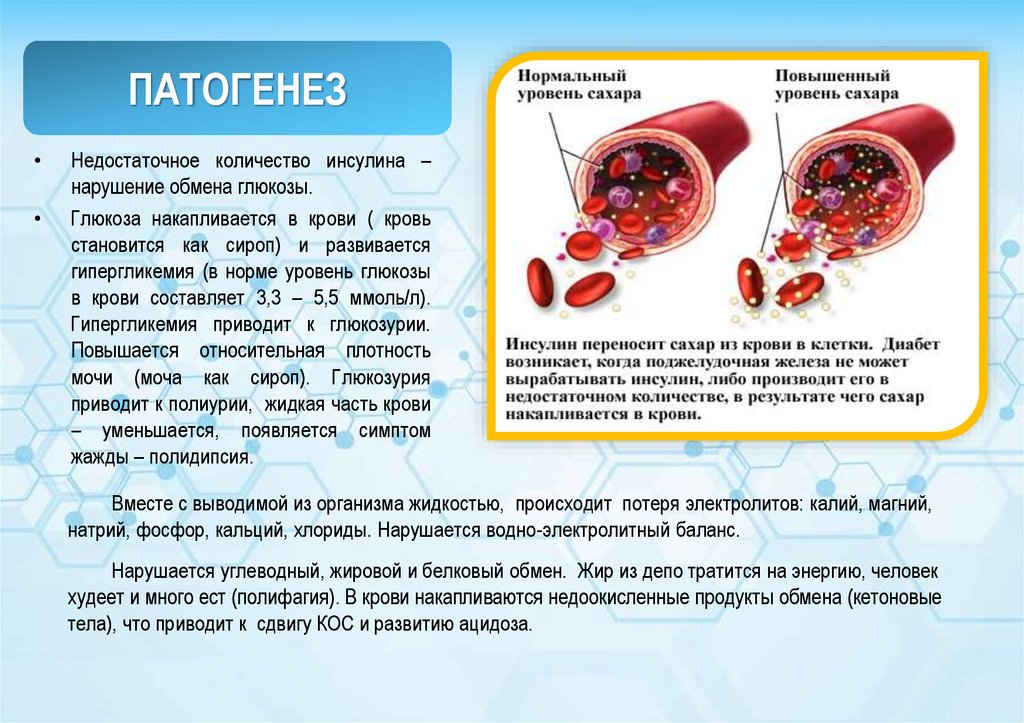
7. ПАТОГЕНЕЗ
Недостаточное количество инсулина –
нарушение обмена глюкозы.
Глюкоза накапливается в крови ( кровь
становится как сироп) и развивается
гипергликемия (в норме уровень глюкозы
в крови составляет 3,3 – 5,5 ммоль/л).
Гипергликемия приводит к глюкозурии.
Повышается относительная плотность
мочи (моча как сироп). Глюкозурия
приводит к полиурии, жидкая часть крови
– уменьшается, появляется симптом
жажды – полидипсия.
Вместе с выводимой из организма жидкостью, происходит потеря электролитов: калий, магний,
натрий, фосфор, кальций, хлориды. Нарушается водно-электролитный баланс.
Нарушается углеводный, жировой и белковый обмен. Жир из депо тратится на энергию, человек
худеет и много ест (полифагия). В крови накапливаются недоокисленные продукты обмена (кетоновые
тела), что приводит к сдвигу КОС и развитию ацидоза.
8.
КЛИНИКАСтадии:
1.
Потенциальный диабет – скрытое нарушение толерантности
(высокая степень риска заболевания)
2.
Латентный диабет –нарушение толерантности к глюкозе, отсутствие
клинических проявлений, но положительный глюкозо-толерантный тест
3.
Сахарный диабет. – характеризуется триадой больших симптомов:
Жажда
Обильные мочеиспускания
Снижение массы тела на фоне чрезмерного аппетита
Формы СД: СД с бурным течением и СД с медленным течением.
Ранние симптомы бурного течения СД: жажда, потливость, частые и обильные мочеиспускания, никтурия,
ночная жажда, симптомы обезвоживания (сухость кожи и слизистых (яркий малиновый язык) Характерным
симптомом является резкое похудение на 5-10 кг за короткий срок. Тяга к сладкой пище.
Симптомы при медленно текущем СД: наблюдаются «спутники» СД: гнойно-воспалительные заболевания
кожи и слизистых (пиодермии, фурункулёз, стоматиты, вульвиты, вульвовагиниты у девочек)
ЕСЛИ ЗАБОЛЕВАНИЕ НЕ ВЫЯВЛЕНО НА РАННЕЙ СТАДИИ И НЕ НАЧАТО СВОЕВРЕМЕННОЕ ЛЕЧЕНИЕ,
ТО ВОЗМОЖНО РАЗВИТИЕ КЕТОАЦИДОЗА С ПОСЛЕДУЮЩИМ РАЗВИТИЕМ ДИАБЕТИЧЕСКОЙ КОМЫ.
9. ОСОБЕННОСТИ САХАРНОГО ДИАБЕТА У ДЕТЕЙ
Особенности СД у детей грудного возраста• Наблюдается резкое беспокойство, жадно сосут соску и грудь, успокаиваются на короткое время
только после питья.
• Снижение массы тела
• Липкая моча, «накрахмаленные» пелёнки из-за отложения кристаллов сахара.
• Стойкие опрелости, особенно в области
наружных половых органов
• Присоединение инфекции и образование
гнойных очагов, пиодермии, грибковые
поражения кожи, стоматиты, у девочек –
вульвиты и вульвовагиниты.
• Склонность к заболеваниям верхних
дыхательных путей
10. ОСОБЕННОСТИ САХАРНОГО ДИАБЕТА У ДЕТЕЙ ДОШКОЛЬНОГО И ШКОЛЬНОГО ВОЗРАСТА
Ранними жалобами у детей в этом возрасте являются: недомогание, слабость, головная боль,
головокружение, плохой сон.
Повышенная жажда, больные выпивают до 5-6 литров в сутки. Жажда отмечается и в ночное время,
количество выделяемой мочи за сутки до 2-6 литров. Ночной энурез и дневное недержание мочи.
Признаки обезвоживания (сухая шелушащаяся кожа, сухие слизистые, яркий язык) . На щеках, лбу,
веках, подбородке появляется диабетический румянец. На волосистой части головы сухая себорея.
Стоматиты, пародонтоз.
Снижение веса у ребёнка, тошнота при
наличии хорошего, даже повышенного
аппетита.
В связи со снижением сопротивляемости
организма больные предрасположены к
развитию пневмоний и других
воспалительных процессов.
11. ЛАБОРАТОРНАЯ ДИАГНОСТИКА
Показатели СД:
Гипергликемия (натощак уровень глюкозы более 5,5 ммоль/л).
Глюкозурия (от 2 до 8%)
Высокая плотность мочи (более 1030)
Детям группы риска проводится проба на толерантность к
глюкозе (при уровне глюкозы натощак не выше 6,7 ммоль/л
и отсутствии глюкозы в моче).
Экспресс-методы диагностики гипергликемии и глюкозурии –
индикаторные полоски
Критерии диагностики
Здоровые дети
Дети с нарушением
толерантности к
глюкозе
Глюкоза натощак
ммоль/л
5,5 и менее
менее 6,7
6,7 и более
Глюкоза через 2 ч
после нагрузки, ммоль/л
менее 7,8
от 7,8 до 11,1
11,1 и более
Явный сахарный
диабет
12. ОСЛОЖНЕНИЯ
Специфические – связанные с основным заболеванием
Неспецифические (вторичные) – связанные со снижением сопротивляемости организма и
присоединением вторичной инфекции.
Специфические осложнения
Диабетическая ангиопатия различной локализации (ретино-, нефро-,артро-, гастро-,кардиопатия-),
двусторонняя диабетическая катаракта.
Синдром Мориака - физический и половой инфантилизм, гепатомегалия, предрасположенность к кетозу и
гипогликемическим состояниям
Самым грозным осложнением являются комы (кетоацидотическая и гипогликемическая)
Неспецифические осложнения
Гнойные инфекции кожи, стоматиты, вульвиты, вульвовагиниты, пиелонефрит и др.
13. ЛЕЧЕНИЕ
Лечение направлено на достижение максимальной компенсациидиабетического процесса и профилактику осложнений
При латентном диабете рекомендуется диета с ограничением легкоусвояемых углеводов и
жиров, активный двигательный режим.
Больные с впервые выявленным сахарным диабетом подлежат госпитализации, затем
переводятся под наблюдение поликлиники .
Заболевания включает в себя:
Медикаментозная терапия
(заместительная терапия препаратами
инсулина) .
Диета
Дозированная физическая нагрузка
14. МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ
Лечение инсулином проводится больным пожизненно.
Средняя суточная потребность в инсулине составляет 0.25 – 0,5 – 1 ЕД/кг массы тела в зависимости
от тяжести заболевания.
Коррегируют уровень глюкозы в крови, учитывая, что 1 ЕД инсулина снижает гликемию на 2,2
ммоль/л.
Дозу инсулина можно рассчитать и другим методом: определяют потерю глюкозы с мочой в течение
суток и вводят 1 ЕД инсулина на каждые 4-5г глюкозы, выделенной с мочой.
Препараты инсулина вводят:
Подкожно (при компенсированном
СД)
Внутримышечно
Внутривенно
15.
По времени действия инсулины различают:1.
Инсулины короткого действия (пик действия через 2-4 часа с момента введения, длительность
фармакологического действия 6-8 часов) Актрапид, инсулрап, хумулин Р, хоморап
2.
Инсулины средней продолжительности действия (пик действия через 5-10 часов, действие 12-18
часов) Б-инсулин, ленте, лонг, инсулонг, монотард НМ, хомофан
3.
Инсулины длительного действия (пик через 10 – 18 часов, действие 20-30 часов) Ультролонг,
ультраленте, ультратард НМ
4.
Смешанные препараты инсулина (миксты), сочетающие инсулины короткого действия и средней
продолжительности действия: для шприцев Хумулин М1;М2,М3,М4; для шприцев-ручек- Микстард
НМ 10, 29, 30, 40, 50 Все смешанные препараты инсулина – человеческие. Начало действия
соответствует таковому инсулинов короткого действия, продолжительность действия – инсулинов
средней продолжительности действия.
5.
При инсулинотерапии предпочтение необходимо
отдавать человеческим инсулинам, т.к. они лучше
переносятся больными
16. ОСОБЕННОСТИ ВВЕДЕНИЯ ИНСУЛИНА
При введении инсулина необходимо строго соблюдать:• Дозу
• Время введения
• Кратность введения
• Сестра не имеет права производить замену одного препарата на другой
• Перед введением инсулина флакон с суспензией необходимо встряхнуть до образования
равномерной взвеси и подогреть до температуры 25-30 °C
• Запрещается смешивать в одном шприце разные препараты инсулина, т.к. они способны
инактивировать друг друга
• Концентрированные препараты инсулина вводят специальными шприцами – ручками «Новопен»,
«Пливапен» и др.
• Перед выполнением инъекции следует дождаться испарения спирта с обработанного участка кожи.
• Для профилактики липодистрофии (исчезновение ПЖК) необходимо чередовать места введения
инсулина. Должно пройти 2-3 недели между инъекциями в один и тот же участок
• При подкожном введении в живот инсулин всасывается быстрее, чем в плечо или бедро
(горячие ванны, грелка, массаж, ускоряют всасывание.
• При введении инсулина сестра должна контролировать приём пищи
больными:
через 15-20 мин. После инъекции инсулина и через 3-3,5 ч при введении больших доз.
• Инсулин необходимо хранить в холодильнике при температуре +4-+6 °C
17. ПРОТИВОДИАБЕТИЧЕСКИЕ СРЕДСТВА
МЕДИКАМЕНТОЗНЫЕСинтетические противодиабетические средства (синтетические гипогликемические средства,
пероральные гипогликемические средства) — лекарственные средства, снижающие уровень глюкозы в
крови и применяемые для лечения сахарного диабета. Все синтетические противодиабетические
средства выпускаются в таблетированных формах.
НЕМЕДИКАМЕНТОЗНЫЕ
Фитотерапия – используются травы,
усиливающие действие инсулина: листья
черники, земляники, крапивы, одуванчика,
стручки фасоли, элеутерококк, овёс
18. ДИЕТОТЕРАПИЯ
Обязательна при всех клинических формах сахарного диабета.ОСНОВНЫЕ ПРИНЦИПЫ:
• Индивидуальный подбор суточной калорийности:
• Сбалансированная и физиологическая по содержанию белков, углеводов, минералов, жиров,
витаминов диета (стол №9)
• Дробное 6-ти разовое питание с равномерным распределением калорий и углеводов (завтрак –
25%; Второй завтрак – 10%; обед – 25%; полдник – 10%; ужин – 25%; второй ужин – 15% суточной
калорийности)
• Из пищевого рациона исключают
легкоусвояемые углеводы
(продукты с высоким ГИ)
Рекомендуется их замена на
углеводы, содержащие большое
количество клетчатки (она
замедляет всасывание глюкозы)
• Сахар заменяют сорбитом или
ксилитом
19.
20. ЧТО МОЖНО ДИАБЕТИКУ, ПОЛЕЗНО И ЗДОРОВЫМ
1-я ГРУППАПродукты, которые практически не повышают сахар.
Все виды овощей, стручковая фасоль, зелень, шпинат, щавель,
грибы, кофе, чай без сливок, минеральная вода, напитки на
сахарозаменителях.
2-я ГРУППА
Продукты, повыщающие сахар умеренно.
Практически все крупы (кроме манки и риса), картофель в
мундире и печёный, хлеб из грубой муки, макаронные продукты
из твёрдых сортов пшеницы, печенье без сахара. Молоко и
кисломолочные продукты, Фрукты.
3-я ГРУППА
Продукты, сильно повышающие сахар (для диабетиков
практически запрещены).
Сахар, пирожные, варенье, конфеты, мёд, газировка, напитки с
сахаром, соки без мякоти.
21. ПРОФИЛАКТИКА
Первичная профилактика• Выявление детей относящихся к группе риска (наличие в семье больных диабетом; нарушение
углеводной толерантности)
• Диспансерное наблюдение за детьми из группы риска по СД, осуществляет эндокринолог 2 раза в год
Вторичная профилактика
• Предупреждение осложнений у больных
детей. Ежемесячное обследование у
эндокринолога и других специалистов
(окулист, невропатолог)
22. НЕОТЛОЖНЫЕ СОСТОЯНИЯ ПРИ ДИАБЕТЕ
23. ДИАБЕТИЧЕСКАЯ (гипергликемическая, кетоацидотическая) КОМА
Гипергликемическая кома – это резко выраженные метаболические расстройства, связанные впервую очередь с выраженным ацидозом (смещение кислотно-щелочного баланса организма в
сторону увеличения кислотности) и кетозом (состояние, развивающееся в результате углеводного
голодания клеток, когда организм для получения энергии начинает расщеплять жир с
образованием большого количества кетоновых тел) на фоне гипергикемии .
Причины:
• Поздняя диагностика заболевания (нераспознанный диабет)
• Нарушения в лечении (пропуск инъекций),
• Недостаточная доза инсулина.
• Грубые погрешности в диете (злоупотребление жирной и сладкой пищей)
• Стрессы,
• Присоединение других заболеваний.
24.
СИМПТОМЫ ДИАБЕТИЧЕСКОЙ КОМЫ:В 1-й стадии:
• Жалобы на слабость, головокружение, головную боль
• Появляется жажда, полиурия, тошнота, рвота, боли в животе
• Признаки обезвоживания (слизистая оболочка рта яркая, язык сухой. С участками белого налёта, в
углах рта трещины. Выражен диабетический румянец
• В выдыхаемом воздухе ощущается запах ацетона (прелых фруктов)
Во 2-й стадии (прекома)
• Больной становится заторможенным с последующей потерей сознания
• Отмечается шумное глубокое дыхание (дыхание Куссмауля)
• Усиливается рвота. Нарастают симптомы обезвоживания. Черты лица заостряются. Кожа становится
дряблой, сухой. Слизистая оболочки рта, губы, язык – сухие, с трещинами, покрыты коричневым
налётом. Снижается тонус глазных яблок Акро- и периоральный цианоз.
• Увеличивается печень.
• Тоны сердца приглушены. Отмечается тахикардия. АД снижено.
В 3-й стадии (кетоацидотическая кома)
• Утрата сознания с постепенным угнетением рефлексов.
• Снижение диуреза до анурии.
• Нарастают гемодинамические расстройства.
25. НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ДИАБЕТИЧЕСКОЙ КОМЕ
Немедленная госпитализация
Согреть больного
Промыть желудок 5% р-ром соды или изотоническим рром хлорида натрия
Очистительная клизма с тёплым 4% содовым р-ром
Оксигенотерапия
В/в капельно – введение изотонического раствора
хлорида натрия – 20 мл/кг (в капельницу добавляют
кокарбоксилазу. Аскорбиновую кислоту, гепарин)
Введение инсулина в дозе 0,1 ЕД/кг/ч в 150-300 мл
изотонического р-ра натрия хлорида (в первые 6
часов вводят 50% всего количества жидкости)
26. ГИПОГЛИКЕМИЧЕСКАЯ КОМА
Резкое уменьшение количества сахара в крови, приводящее к снижению усвоения глюкозы
клетками головного мозга и его гипоксии.
Причины:
Погрешности в диете (отсутствие приёма пищи после введения инсулина)
Отказ от еды вследствие интоксикации при сопутствующих заболеваниях
Передозировка инсулина
Физические нагрузки
Симптомы:
Кома развивается быстро, больные становятся возбуждёнными
Кожа влажная, обильное потоотделение,
Затем наступает потеря сознания, пульс редкий или частый, АД нормальное или повышено
Судороги
27. НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ГИПОГЛИКЕМИЧЕСКОЙ КОМЕ
Зависит от тяжести состояния:• Если больной в сознании, необходимо
дать пищу богатую углеводами (сладкий
чай, компот, белый хлеб)
• Если больной без сознания – в/в
струйное введение 20 – 50 мл 20-40%
раствора глюкозы
• При отсутствии сознания в течении 10-15
мин – в/в капельное введение 5 – 10%
раствора глюкозы до тех пор, пока
больной не придёт в сознание.




















 Медицина
Медицина








