Похожие презентации:
Гнойно - воспалительные заболевания ЧЛО у детей
1.
НАО «Медицинский университет Караганды.»Кафедра стоматологии.
СРС На тему «Гнойно-воспалительные заболевания мягких
тканей ЧЛО у детей»
Подготовил : врач-интерн 6-012СТОМ Кумсаев К.К.
Проверила : Салкенова Г.К.
Караганда 2022г.
2.
ВведениеЛимфаденит
План
Абсцессы
Флегмоны
Вывод
Список литературы
3.
Введение• Проникновение инфекции в мягкие ткани челюстно-лицевой
области может происходить по протяжению, гематогенным и
лимфогенным путями. Это одонтогенный путь инфицирования,
инфицирование через повреждения покровных тканей (при
стоматитах, травме и воспалительных заболеваниях кожи),
инфицирование из очагов инфекции в носоглотке (хронический
тонзиллит, ринофарингит и т.д.).
4.
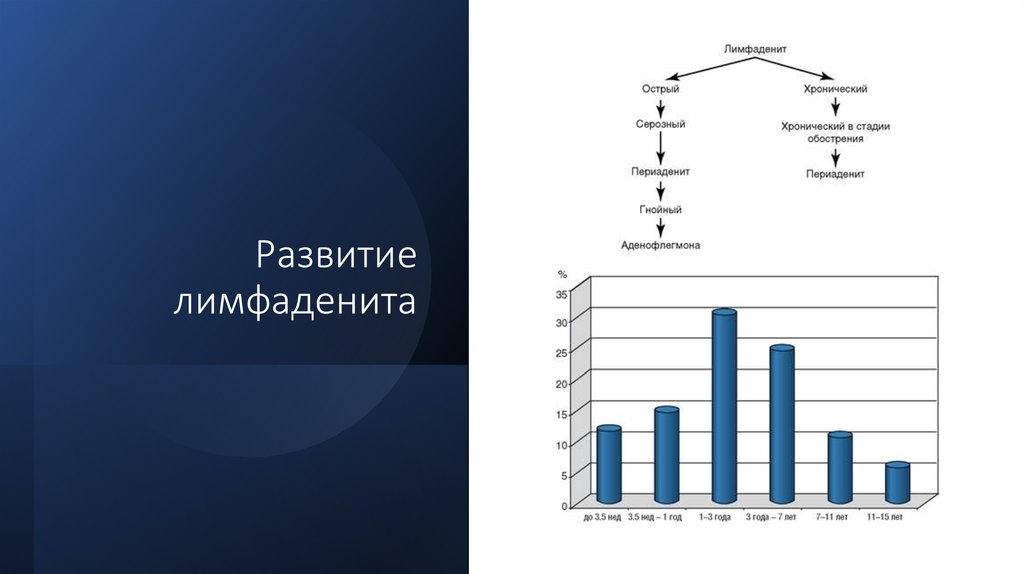
Лимфаденит• Острый лимфаденит у детей протекает бурно, с ярко выраженной общей реакцией и
местными симптомами. Часто на первый план выступают нарушения общего
характера, служащие симптомами интоксикации. Это озноб, повышение температуры
тела, недомогание, снижение аппетита, головная боль. Чем младше ребенок, тем
более выражены клинические симптомы, в связи с чем родители чаще всего
обращаются к педиатру (рис. Слайд №4). В начальной стадии местная симптоматика
характеризуется незначительным увеличением лимфатических узлов,
болезненностью при пальпации; подвижность лимфатических узлов сохранена, они
плотные, цвет кожи над узлами не изменен. На 2-3-и сутки от начала заболевания в
процесс вовлекаются окружающие мягкие ткани, воспаление распространяется за
пределы капсулы лимфатического узла (развивается периаденит). На месте
лимфатического узла пальпируется плотный, резко болезненный инфильтрат. Общее
состояние ребенка значительно ухудшается за счет выраженной интоксикации,
температура тела может достигать 39-40 °С; клинический анализ крови
свидетельствует об остром воспалении.
5.
Развитиелимфаденита
6.
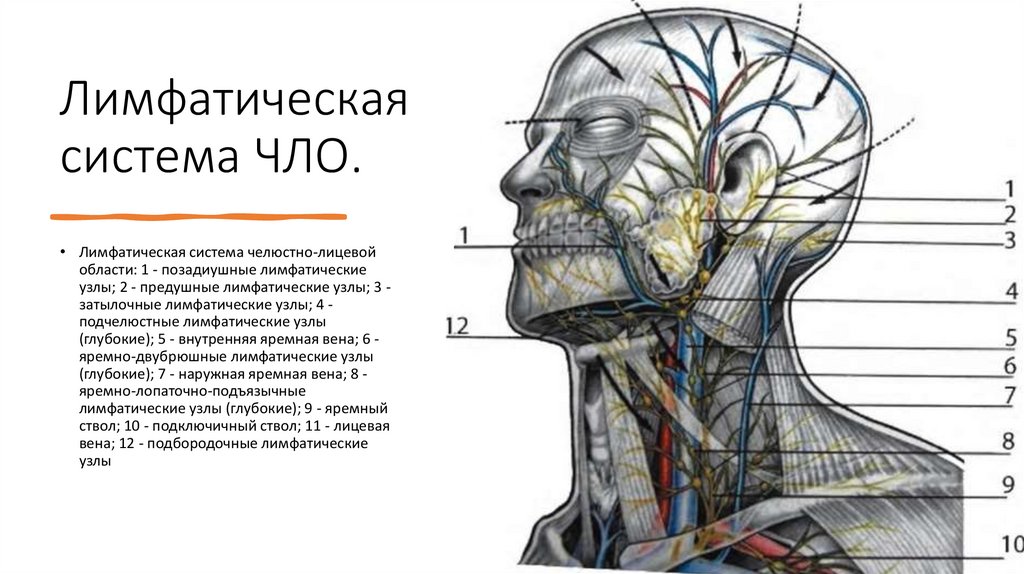
Лимфатическаясистема ЧЛО.
• Лимфатическая система челюстно-лицевой
области: 1 - позадиушные лимфатические
узлы; 2 - предушные лимфатические узлы; 3 затылочные лимфатические узлы; 4 подчелюстные лимфатические узлы
(глубокие); 5 - внутренняя яремная вена; 6 яремно-двубрюшные лимфатические узлы
(глубокие); 7 - наружная яремная вена; 8 яремно-лопаточно-подъязычные
лимфатические узлы (глубокие); 9 - яремный
ствол; 10 - подключичный ствол; 11 - лицевая
вена; 12 - подбородочные лимфатические
узлы
7.
Лечение лимфаденита.• Лечение заключается в ликвидации причины заболевания: при
одонтогенных лимфаденитах показано лечение и удаление «причинного»
зуба, при неодонтогенных - лечение основного заболевания (стоматита,
конъюнктивита и др.). Кроме того, в серозной стадии лимфаденита
ребенку назначают физиотерапию, согревающие мазевые повязки
(левомеколь, мазь Вишневского), гипосенсибилизирующую терапию,
глюконат кальция, аскорутин, общеукрепляющие средства. Лечение детей
до 7 лет с острым гнойным лимфаденитом (при определенных условиях и
в более старшем возрасте) и детей любого возраста с аденофлегмоной
проводят только в условиях стационара. Здесь под общим
обезболиванием безотлагательно выполняют оперативное вмешательство
в полном объеме - вскрытие гнойного очага с последующим
дренированием раны и удалением «причинного» зуба.
8.
Лечение лимфаденита• Лечение должно быть направлено на устранение причины лимфаденита и
терапию основного заболевания. При длительно существующих
гиперплазированных одиночных лимфатических узлах, не уменьшающихся при
устранении причины, рекомендовано их иссечение с последующим
патоморфологическим исследованием. При упорном формировании свищей
после хирургического или самопроизвольного вскрытия абсцесса следует
заподозрить специфическую инфекцию - туберкулез или актиномикоз. В этих
случаях рекомендовано обследование ребенка фтизиатром, а при
подтверждении туберкулеза - проведение соответствующей терапии у
специалиста. Обследование на актиномикоз проводят одновременно. При
установлении диагноза актиномикоза свищ вместе с пораженным
лимфатическим узлом иссекают, рану ушивают. Проводят комплексную терапию
актиномикоза по специальной схеме. Положительный результат лечения
подтверждает диагноз актиномикоза.
9.
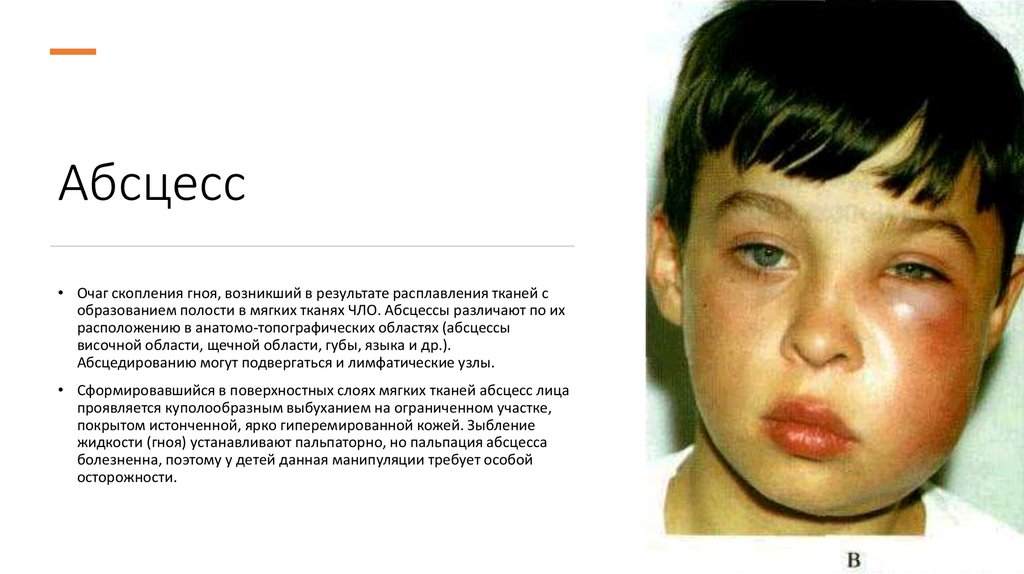
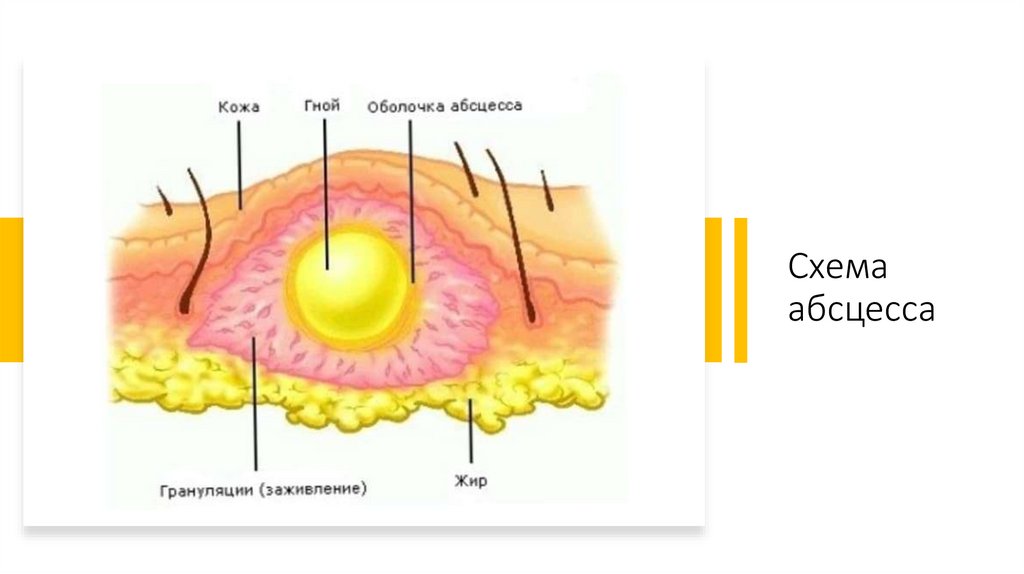
Абсцесс• Очаг скопления гноя, возникший в результате расплавления тканей с
образованием полости в мягких тканях ЧЛО. Абсцессы различают по их
расположению в анатомо-топографических областях (абсцессы
височной области, щечной области, губы, языка и др.).
Абсцедированию могут подвергаться и лимфатические узлы.
• Сформировавшийся в поверхностных слоях мягких тканей абсцесс лица
проявляется куполообразным выбуханием на ограниченном участке,
покрытом истонченной, ярко гиперемированной кожей. Зыбление
жидкости (гноя) устанавливают пальпаторно, но пальпация абсцесса
болезненна, поэтому у детей данная манипуляции требует особой
осторожности.
10.
Абсцесс• При абсцессе общее состояние изменяется незначительно, но
в зависимости от анатомо-топографического расположения
абсцесса тяжесть общего состояния может нарастать.
Наиболее тяжело протекают абсцессы, локализованные в
окологлоточном пространстве, подвисочной области, языке,
области миндалин. Абсцессы такой локализации
сопровождаются выраженной интоксикацией, нарушением
функций жевания, опускания нижней челюсти (тризм),
глотания, дыхания, что представляет реальную угрозу жизни
ребенка и требует интенсивного лечения. Своеобразной
клинической картиной сопровождается абсцесс твердого нёба.
11.
Лечение абсцесса.• Общие принципы хирургического лечения заключаются
во вскрытии очага скопления гноя, дренировании раны,
местной терапии с пофазовым применением
препаратов, обеспечивающих очищение раны от гноя и
продуктов распада тканей, снижение ее обсеменения
микроорганизмами, усиление активности репарации.
• Лечение детей с абсцессами ЧЛО проводят только в
стационаре. Объем оперативного вмешательства и
место разреза зависят от анатомо-топографических
особенностей расположения абсцесса. Операцию
выполняют под наркозом. Интенсивность курса общего
лечения определяют возраст ребенка, локализация
абсцесса и объем оперативного вмешательства.
12.
Схемаабсцесса
13.
Антибиотикотерапияабсцессов у детей.
• Антибактериальная терапия:
• • амоксициллин + клавулановая кислота, таблетки, покрытые пленочной
оболочкой - 500 мг+125 мг, внутрь 3 раза/сут;
• • цефалексин капсулы - 500 мг, внутрь 4 раза/сут;
• • цефуроксим – 750мг; 500 мг, 2 раза/сут внутрь во время еды;
• • эритромицин, таблетки, покрытые кишечнорастворимой оболочкой 500 мг,
внутрь, 4 раза/сут;
• • оксациллин, порошок для приготовления раствора для внутримышечных
инъекций 500 мг, 4-6 раз/сут в/в, в/м;
• • цефазолин, порошок для приготовления раствора для инъекций 1000 мг, 3- 4
раза/сут в/в, в/м;
• • цефтриаксон, порошок для приготовления раствора для инъекций 1000 мг 1
раз/сут в/м.
14.
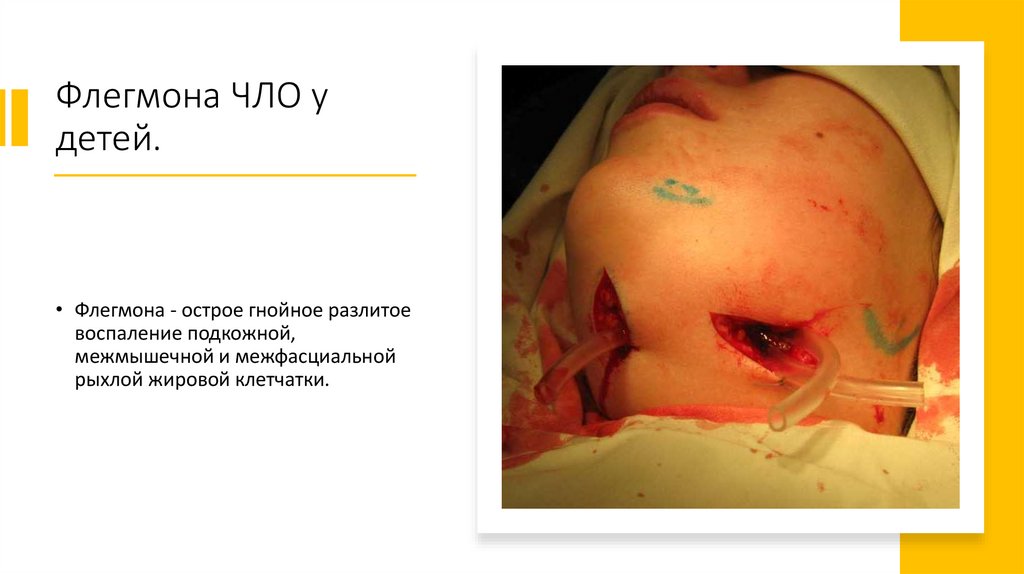
Флегмона ЧЛО удетей.
• Флегмона - острое гнойное разлитое
воспаление подкожной,
межмышечной и межфасциальной
рыхлой жировой клетчатки.
15.
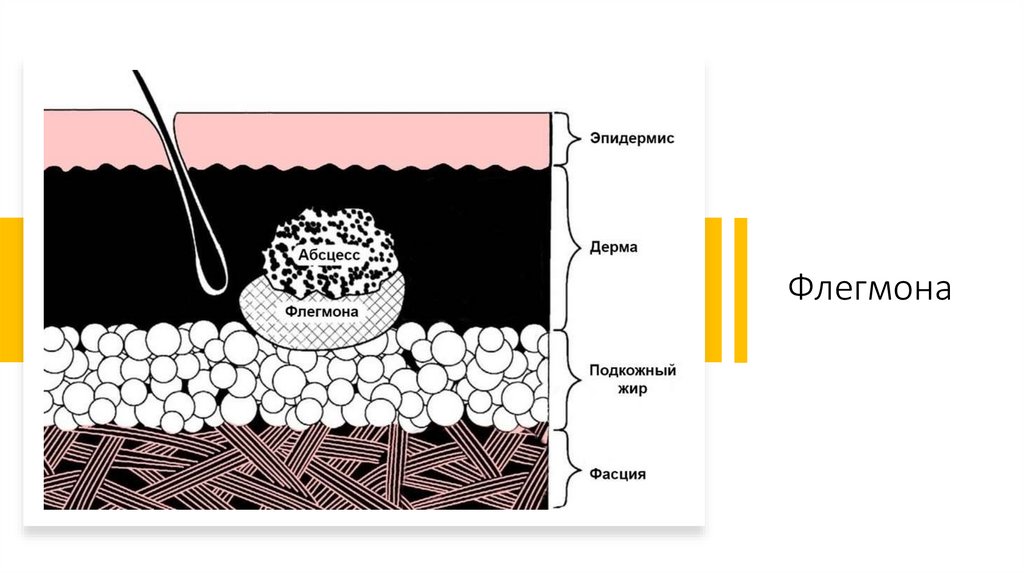
Флегмона• В детском возрасте флегмона часто развивается как осложнение острого
гнойного лимфаденита (аденофлегмона) или сопутствует одонтогенному
остеомиелиту. При флегмоне в очаге воспаления чаще всего
обнаруживают облигатно-анаэробную флору. Аденофлегмона может
возникать у детей с самого раннего возраста (в период новорожденности,
у детей первых месяцев жизни и наиболее часто в 3-7 лет). При
аденофлегмоне происходит гнойное расплавление лимфатического узла с
распространением гнойного экссудата в жировую клетчатку. Обычно это
происходит на 2-4-й день от начала развития острого лимфаденита.
16.
Флегмона17.
Клиника флегмоны.• Первыми признаками развития флегмоны на фоне острого лимфаденита
служат нарастание болей, из-за которых ребенок не спит и плохо ест,
подъем температуры тела до 39-40 °С, ухудшение общего состояния.
Однако при аденофлегмоне состояние ребенка редко бывает тяжелым.
Кожа пораженной области становится плотной, напряженной,
гиперемированной. В центре воспалительного инфильтрата
определяются очаги размягчения с флюктуацией. Число лейкоцитов в
крови увеличивается до 9,0-12,0х109/л, повышается СОЭ (10-15 мм/ч).
18.
Клиника флегмоны.• У большинства детей, поступающих
на стационарное лечение с
аденофлегмоной, процесс
локализован в поднижнечелюстной
области, реже в подподбородочной, а
еще реже - в околоушной области.
Тяжелее протекает флегмона,
исходящая из глубоких
лимфатических узлов околоушной
области.
19.
Этиология флегмоны.• Источниками инфекции служат зубы после лечения осложненного
кариеса; кроме того, к развитию флегмон могут привести заболевания
ЛОР-органов, травмы и др. У детей флегмоны лица часто формируются на
фоне сопутствующих заболеваний (острая респираторная вирусная
инфекция, пневмония, бронхит, трахеит).
20.
Этиология флегмоны.• Быстроте развития флегмоны у детей способствуют ранимость эпителия,
слабая связь дермы с базальной мембраной и подкожным жировым
слоем, хорошее кровоснабжение. Это основные причины развития
гнойно-некротических процессов разлитого характера у детей.
Незрелость иммунитета также способствует развитию воспаления и
препятствует ограничению очага.
21.
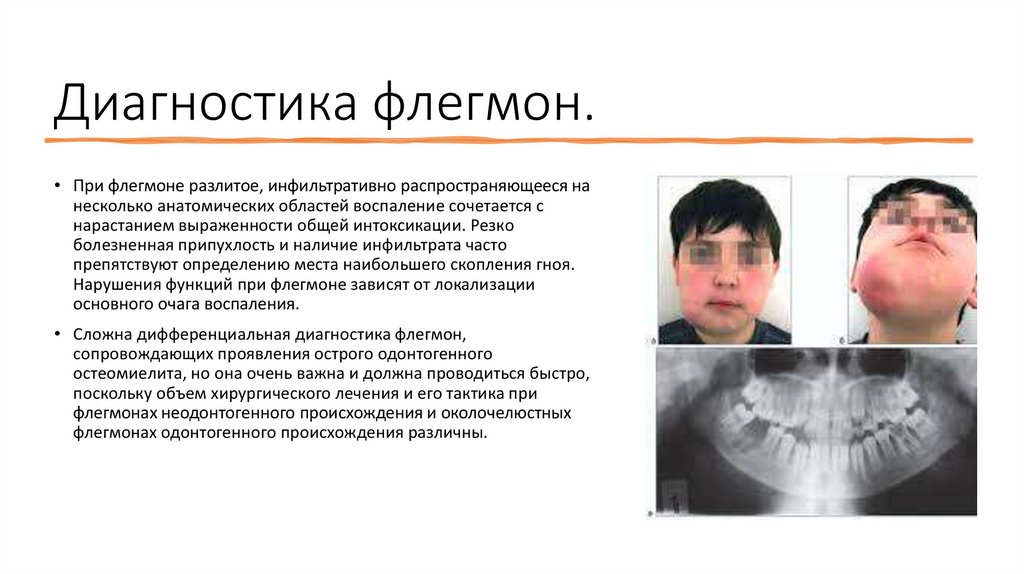
Диагностика флегмон.• При флегмоне разлитое, инфильтративно распространяющееся на
несколько анатомических областей воспаление сочетается с
нарастанием выраженности общей интоксикации. Резко
болезненная припухлость и наличие инфильтрата часто
препятствуют определению места наибольшего скопления гноя.
Нарушения функций при флегмоне зависят от локализации
основного очага воспаления.
• Сложна дифференциальная диагностика флегмон,
сопровождающих проявления острого одонтогенного
остеомиелита, но она очень важна и должна проводиться быстро,
поскольку объем хирургического лечения и его тактика при
флегмонах неодонтогенного происхождения и околочелюстных
флегмонах одонтогенного происхождения различны.
22.
Флегмоны.• Флегмоны, развившиеся на фоне острого одонтогенного
остеомиелита, считают тяжелым проявлением костного процесса.
Флегмона усугубляет течение острого одонтогенного остеомиелита
и резко усиливает общую интоксикацию организма.
Распространение гнойного воспалительного процесса по рыхлой
клетчатке межмышечных и межфасциальных пространств при
остром одонтогенном остеомиелите у детей происходит в
результате расплавления надкостницы и прорыва гнойного
экссудата в мягкие ткани.
23.
Флегмоны.• У новорожденных и детей грудного возраста грозным осложнением гематогенного
остеомиелита верхней челюсти служит образование флегмоны в полости глазницы
или ретробульбарном пространстве. При остром одонтогенном остеомиелите чаще
развиваются поверхностные флегмоны. Флегмоны глубоких межмышечных
пространств в детском возрасте встречаются редко, возникают они при
запущенных, длительно нелеченных костных процессах.
• Диагностика флегмон ЧЛО у детей требует хорошего знания топографии отдельных
анатомических областей, что обеспечивает рациональный хирургический подход к
воспалительному очагу (в зависимости от локализации процесса).
24.
Лечение флегмон.• Лечение флегмоны комплексное с обязательным включением
неотложного оперативного вмешательства (если процесс
одонтогенный, «причинный» зуб подлежит удалению). Особенность
операции при флегмоне одонтогенного происхождения заключается в
рассечении надкостницы челюсти и эффективном дренировании с
последующим пофазовым введением препаратов в рану,
антибактериальной и противовоспалительной терапией и борьбой с
общей интоксикацией организма по схеме лечения острого
одонтогенного остеомиелита.
25.
Лечение флегмон.• Лечение детей проводят только в условиях стационара. Местное
антибактериальное и противовоспалительное лечение заключается в
послеоперационном дренировании раны, наложении асептических
мазевых повязок, применении физических методов терапии.
26.
Прогноз при флегмонах.• Прогноз при воспалительных процессах мягких тканей зависит от формы острого и
хронического воспаления. Все начинается со стадии воспалительной клеточной инфильтрации.
Морфологически эта стадия служит признаком типового воспалительного процесса, поэтому
термин «воспалительный инфильтрат» мы относим к стандартным этапам течения воспаления.
• Воспалительный инфильтрат и гиперемия кожи лица у детей часто сопутствуют острому
гнойному периоститу и служат признаками перифокального воспаления. По степени
выраженности инфильтрата и его локализации можно прогнозировать тяжесть клинического
течения периостита или остеомиелита челюстей. Воспалительный инфильтрат в подглазничной
области и области носа - сопутствующий симптом тяжелого течения остеомиелита верхней
челюсти, который может завершиться флебитом лицевых вен. Воспалительный инфильтрат в
мягких тканях лица, прилегающих к челюстям, может длительное время (3-5 дней) сохраняться
после хирургического лечения острого гнойного периостита. Это, как правило, свидетельствует
о тяжелом клиническом течении процесса или недиагностированном остеомиелите.
27.
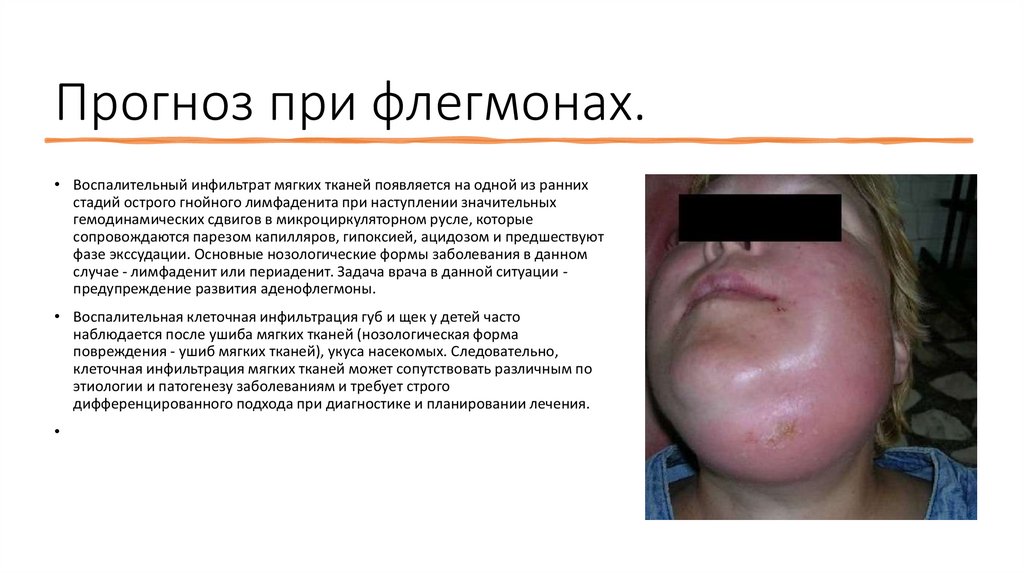
Прогноз при флегмонах.• Воспалительный инфильтрат мягких тканей появляется на одной из ранних
стадий острого гнойного лимфаденита при наступлении значительных
гемодинамических сдвигов в микроциркуляторном русле, которые
сопровождаются парезом капилляров, гипоксией, ацидозом и предшествуют
фазе экссудации. Основные нозологические формы заболевания в данном
случае - лимфаденит или периаденит. Задача врача в данной ситуации предупреждение развития аденофлегмоны.
• Воспалительная клеточная инфильтрация губ и щек у детей часто
наблюдается после ушиба мягких тканей (нозологическая форма
повреждения - ушиб мягких тканей), укуса насекомых. Следовательно,
клеточная инфильтрация мягких тканей может сопутствовать различным по
этиологии и патогенезу заболеваниям и требует строго
дифференцированного подхода при диагностике и планировании лечения.
28.
Вывод.• Частота воспалительных процессов в мягких тканях челюстно-лицевой
области обусловлена рядом анатомических предпосылок. Обилие
жировой клетчатки у ребенка, которая наименее устойчива к инфекции,
хорошо развитые сосудистые анастомозы, наряду с недостаточно
выраженным местным тканевым и общим иммунитетом к инфекции,
являются предпосылками к частоте и тяжести клинических симптомов
воспаления мягких тканей. Лимфатический аппарат, выполняющий
барьерную функцию и представленный многочисленной сетью сосудов и
лимфатических узлов, вследствие своего функционального
несовершенства не всегда справляется с агрессией инфекции. Следствием
этого является частое возникновение очагов воспаления в самих
лимфатических узлах и сосудах.
29.
Колесов А.А. Стоматология детского возраста. –М.: Медицина, 1991. – С.205, 222.
Список
литературы.
Виноградова Т.Ф. Стоматология детского
возраста. – М.: Медицина. 1987. – С.306-317.
Воспалительные заболевания челюстнолицевой области и шеи (под ред.
А.Г.Шаргородского). – М.: Медицина, 1985.
Робустова Т.Г. Хирургическая стоматология. М.: Медицина, 1990. – С.254-269.





















 Медицина
Медицина