Похожие презентации:
Массаж при дисплазии тазобедренного сустава у детей первого года жизни
1.
Массаж при дисплазиитазобедренного сустава
у детей первого года жизни
ДЖГАРКАВА ОЛЬГА ВЛАДИМИРОВНА
2.
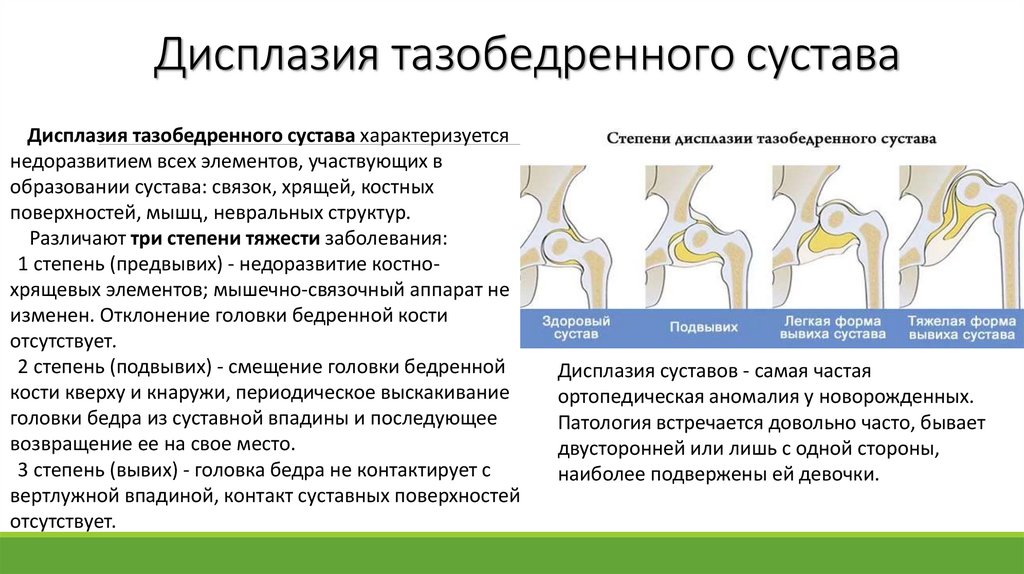
Дисплазия тазобедренного суставаДисплазия тазобедренного сустава характеризуется
недоразвитием всех элементов, участвующих в
образовании сустава: связок, хрящей, костных
поверхностей, мышц, невральных структур.
Различают три степени тяжести заболевания:
1 степень (предвывих) - недоразвитие костнохрящевых элементов; мышечно-связочный аппарат не
изменен. Отклонение головки бедренной кости
отсутствует.
2 степень (подвывих) - смещение головки бедренной
кости кверху и кнаружи, периодическое выскакивание
головки бедра из суставной впадины и последующее
возвращение ее на свое место.
3 степень (вывих) - головка бедра не контактирует с
вертлужной впадиной, контакт суставных поверхностей
отсутствует.
Дисплазия суставов - самая частая
ортопедическая аномалия у новорожденных.
Патология встречается довольно часто, бывает
двусторонней или лишь с одной стороны,
наиболее подвержены ей девочки.
3.
Причины формирования дисплазиитазобедренных суставов у новорожденных
Существует несколько теорий, объясняющих врожденную дисплазию тазобедренных суставов.
1. Наследственная теория - возникновение заболевания связано с генетической
предрасположенностью.
2. Гормональная теория - в основе развития дисплазии лежит высокий уровень прогестерона в
конце беременности; в результате наблюдается снижение тонуса мышечно-связочного
аппарата, что является причиной нестабильности в тазобедренном суставе.
3. Экзогенная теория - воздействие токсических веществ, в том числе определенных групп
лекарственных препаратов, нарушает процессы развития костной ткани и приводит к патологии
опорно-двигательного аппарата.
4. Мультифакторная теория - результат совместного воздействия указанных выше факторов.
5. К состояниям, способствующим развитию врожденного вывиха бедра, относятся: ягодичное
предлежание плода; недостаток витаминов и микроэлементов (кальция, фосфора, йода, железа,
витамина Е); недоразвитие вертлужной впадины; ограничение подвижности плода в полости матки.
4.
Симптомы дисплазииПри осмотре ребенка обращают внимание на следующие признаки:
1. положение и размеры нижних конечностей;
2. положение кожных складок в области бедер (симметричное или
асимметричное);
3. мышечный тонус;
4. объем активных и пассивных движений.
5.
Клинические тесты,указывающие на дисплазию ТБС
1. Асимметрия кожных складок -
информативна у детей старше 2-3-х месячного
возраста.
Диагностическое значение имеют ягодичные,
бедренные, подколенные и паховые складки.
На стороне подвывиха или вывиха они глубже и
их больше. На здоровой ножке складки
горизонтально направлены, на больной ножке
имеют направление под углом, наружный край
выше внутреннего.
Асимметрия кожных складок на бедре у
новорожденных диагностического значения не
имеет и встречается у совершенно здоровых
младенцев.
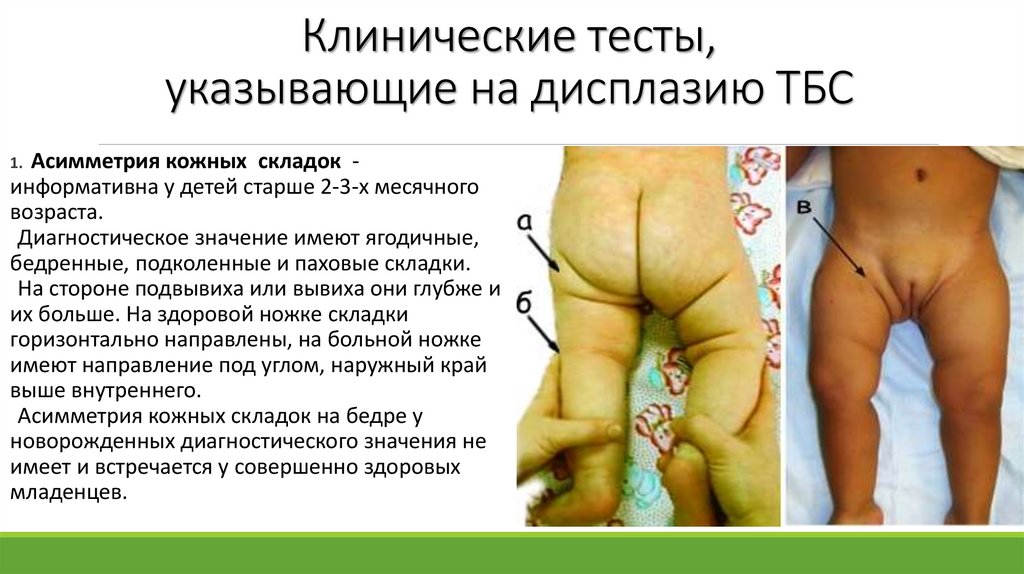
6.
2. Феномен укорочения бедра за счет заднегосмещения головки бедренной кости
относительно вертлужной впадины.
Он указывает на тяжелую форму дисплазии врожденный вывих бедра. Тест считается
положительным, если у лежащего на спине
ребенка с согнутыми в коленных и
тазобедренных суставах ногами, пятки у
ягодиц, колено на больной стороне
располагается ниже.
3. Относительное укорочение конечности.
Симптом встречается у новорожденных
редко, наблюдается при высоких вывихах.
7.
4. Симптом Маркса-ОртоланиРебенка уложить на спину, согнуть обе ножки в
тазобедренных и коленных суставах и захватить
руками бедра так, что большие пальцы располагались
на внутренней поверхности сустава, а остальные –
на большом вертеле. Начиная из положения «колени
вместе» медленно без усилия отводят бедра
равномерно в обе стороны.
В норме оба бедра в положении крайнего отведения
почти касаются наружными поверхностями плоскости
стола. При вывихе головка бедра в момент отведения
(при 90º) соскальзывает в вертлужную впадину, что
сопровождается характерным толчком.
Симптом исчезает к 5-7-му дню жизни, но при
мышечной гипотонии может сохраниться в течение
первых месяцев жизни.
Щелкать может не ТБС, а коленный сустав!
8.
5. Сиптом Барлоу. Ножку сгибают под углом 90°, затемосторожно приводят и осуществляют нажатие на колено
вдоль оси бедра. Когда головка тазобедренной кости
выходит из вертлужной впадины, ощущается
характерное щелканье. Симптом может использоваться
до возраста 6 месяцев.
В сомнительных случаях стабильность каждого сустава
может быть проверена при фиксации таза большим
пальцем, расположенным на лобке, и остальными,
расположенными под крестцом.
Симптом Маркса–Ортолани – щелчок при вправлении
(сгибание+отведение), симптом Барлоу – щелчок при
вывихивании (осевое давление+приведение). Грубое
исследование ТБС приводит к повреждению зоны роста,
задержке развития шейки бедра и деформацией
головки, коксартрозу.
9.
Второстепенные (вспомогательные) признаки дисплазиитазобедренного сустава у новорожденного:
атрофия мягких тканей (мышц) на стороне поражения;
пульсация бедренной артерии снижена со стороны диспластически
измененного сустава.
Редко встречаются бессимптомные случаи врожденного вывиха бедра.
Для подтверждения диагноза следует назначить УЗИ и рентген.
10.
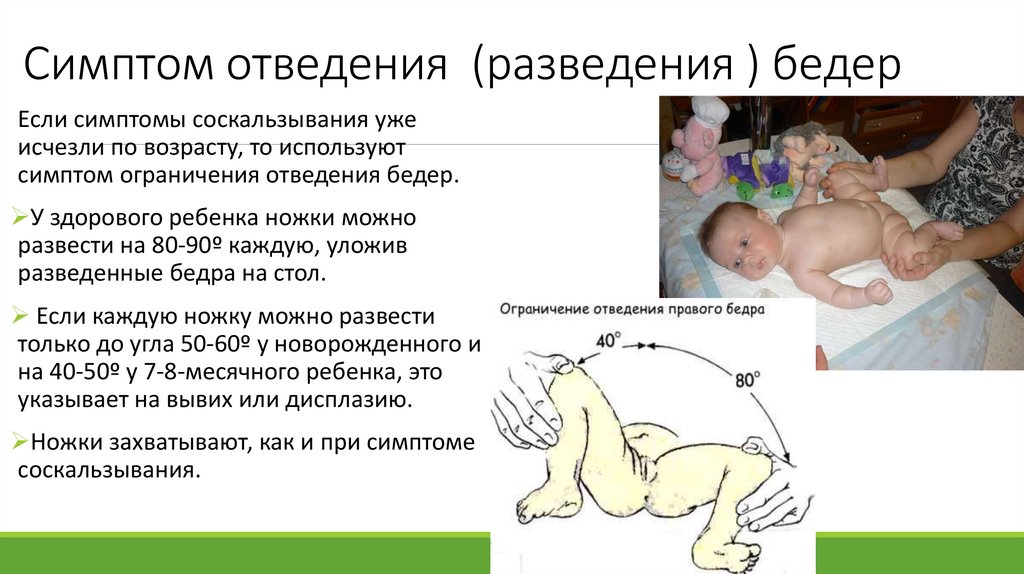
Симптом отведения (разведения ) бедерЕсли симптомы соскальзывания уже
исчезли по возрасту, то используют
симптом ограничения отведения бедер.
У здорового ребенка ножки можно
развести на 80-90º каждую, уложив
разведенные бедра на стол.
Если каждую ножку можно развести
только до угла 50-60º у новорожденного и
на 40-50º у 7-8-месячного ребенка, это
указывает на вывих или дисплазию.
Ножки захватывают, как и при симптоме
соскальзывания.
11.
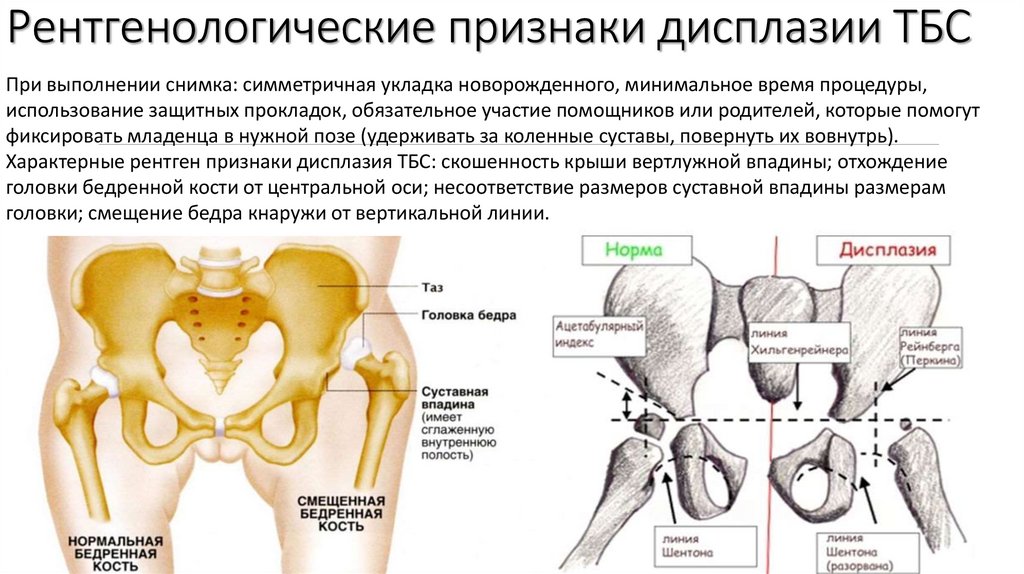
Рентгенологические признаки дисплазии ТБСПри выполнении снимка: симметричная укладка новорожденного, минимальное время процедуры,
использование защитных прокладок, обязательное участие помощников или родителей, которые помогут
фиксировать младенца в нужной позе (удерживать за коленные суставы, повернуть их вовнутрь).
Характерные рентген признаки дисплазия ТБС: скошенность крыши вертлужной впадины; отхождение
головки бедренной кости от центральной оси; несоответствие размеров суставной впадины размерам
головки; смещение бедра кнаружи от вертикальной линии.
12.
Артрография позволяет судить о рентгенонегативных элементах - связках, капсуле. С помощьюэтого метода может быть установлена даже дисплазия тазобедренного сустава 1 степени. На
артрограмме возможно определить положение головки и ее форму, фиброз капсулы, заращение
вертлужной впадины. Процедура выполняется под общим наркозом. Тонкой иглой прокалывают
кожный покров, подкожно-жировую клетчатку, капсулу, проникают в полость тазобедренного
сустава. Вводят контрастное йодсодержащее вещество или инертный газ. Затем выполняются
рентгеновские снимки.
Артроскопия. В полость сустава вводят проводник с камерой, на экран телевизора выводится
изображение всех элементов - костных поверхностей, связок, хрящей.
Ультразвуковое исследование тазобедренного сустава. Преимущества - возможность
многократного использования с целью контроля лечения, отсутствие лучевой нагрузки по
сравнению с рентгенографией. Метод неинвазивный, безопасный для ребенка. С помощью УЗИ
удается выявить врожденный вывих бедра на ранних стадиях. УЗИ выполняется по следующим
показаниям: наличие клинических проявлений ДТС; тяжелое течение беременности и родов;
снижение мышечного тонуса в нижних конечностях.
Компьютерная томография позволяет оценить дополнительные рентгенологические показатели степень атрофии окружающих сустав мягких тканей. Основной недостаток метода - высокая доза
облучения даже при однократном обследовании. Магнитно-резонансная томография используется
для определения показаний к оперативному лечению.
13.
14.
Дифференциальная диагностикадисплазии тазобедренного сустава у детей
Заболевания, которые могут проявляться такими же симптомами, как и врожденный
вывих бедра:
паралитический вывих;
патологический вывих бедра;
метафизарные переломы;
артрогрипоз;
рахит;
эпифизарные остеодисплазии.
Дисплазия тазобедренного сустава у новорожденных в цифрах:
В случае начала лечения в возрасте до 3 месяцев положительный результат составляет 97%.
Лечение, назначенное во втором полугодии, дает отличные результаты только в 30%
случаев.
Выявляемость заболевания в возрасте до 6 месяцев составляет всего 60-70%.
Лечение, начатое в возрасте до 3 месяцев, длится 2 месяца, а начатое в возрасте 12
месяцев - более 20 лет.
15.
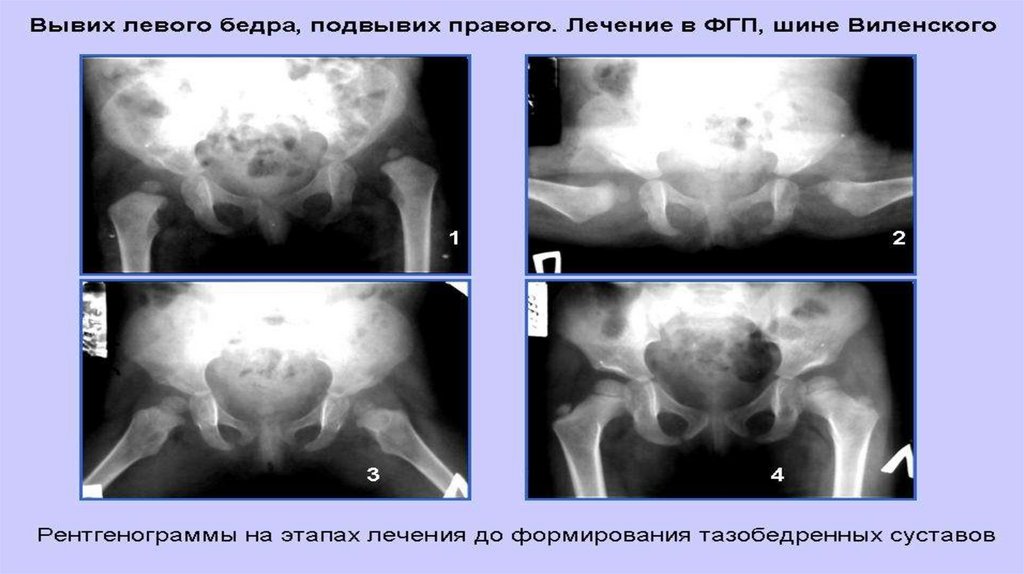
Лечение дисплазии ТБС у новорожденныхПринципы:
лечение назначается при обнаружении клинических признаков заболевания;
лечение назначается при наличии рентгенологических признаков заболевания,
даже при отсутствии клинических;
при сочетании асимметрии ягодичных складок с тяжелым течением беременности
назначается лечение.
Консервативное лечение включает:
широкое пеленание: проводится на протяжении 1 - 2 месяцев, при этом
сохраняются активные движения в суставах, что способствует спонтанному
вправлению вывиха, правильному формированию вертлужной впадины;
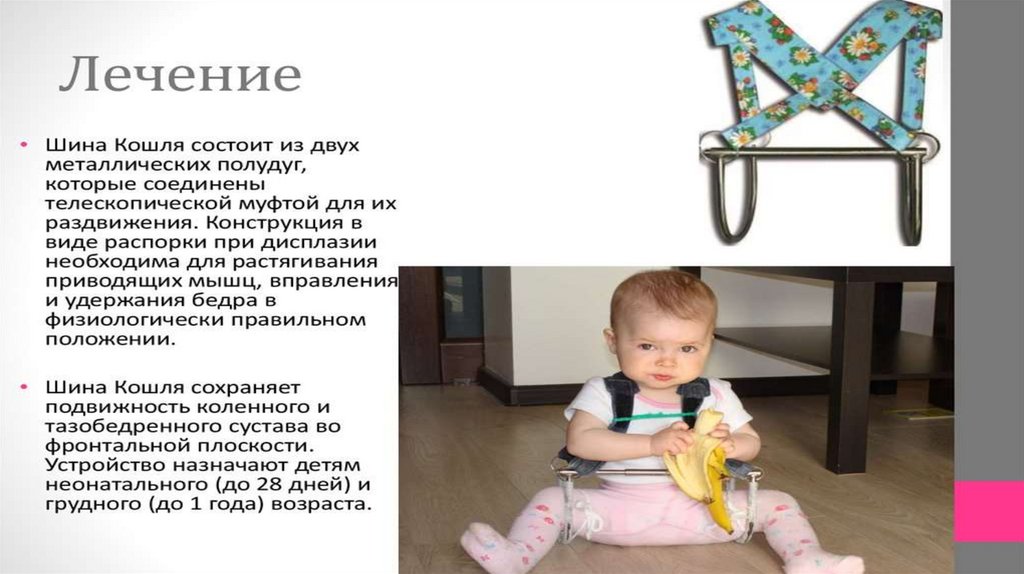
распорки при дисплазии тазобедренных суставов дают возможность отведения
ножек при их сгибании, свободного доступа к телу.
Наиболее часто используемая шина при дисплазии - стремена Павлика;
применение функциональных гипсовых повязок с дистракционной системой.
16.
Стремена Павлика, подушкаФрейка, шина Виленского
17.
18.
Физиотерапевтические методики уменьшают активностьвоспалительного процесса, улучшают трофические процессы в тканях,
препятствуют возникновению контрактур, уменьшают болевой синдром.
Электрофорез при дисплазии позволяет вводить лекарственные препараты
в область тазобедренного сустава; амплипульстерапия; ультразвук;
грязелечение; магнитно-лазерная терапия; гипербарическая оксигенация;
массаж; иглорефлексотерапия.
Оперативное лечение ДТС показано при неэффективности
консервативных методик. Используются следующие виды операций:
открытое вправление врожденного вывиха бедра; эндоскопическое лечение
дисплазии.
19.
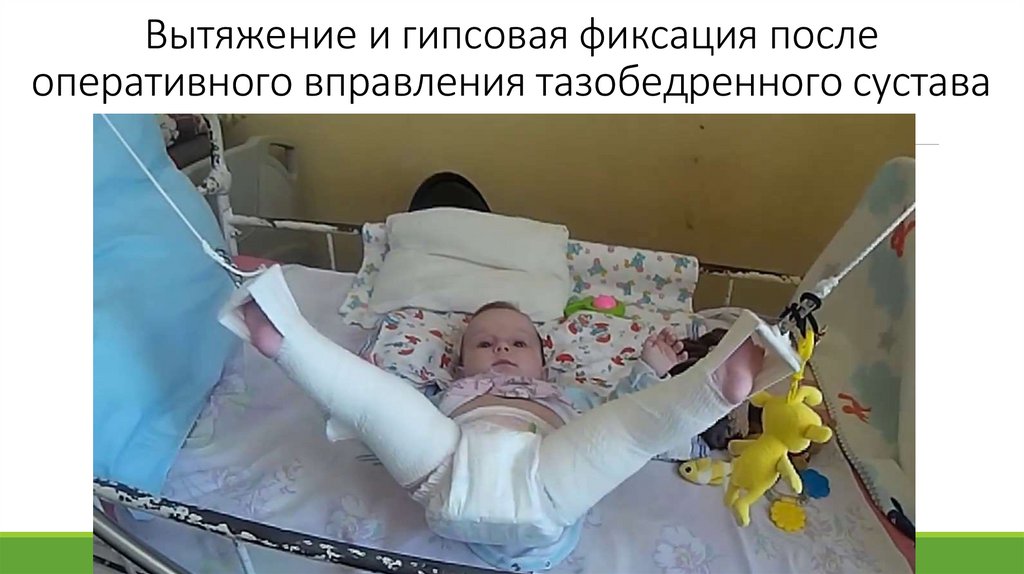
Вытяжение и гипсовая фиксация послеоперативного вправления тазобедренного сустава
20.
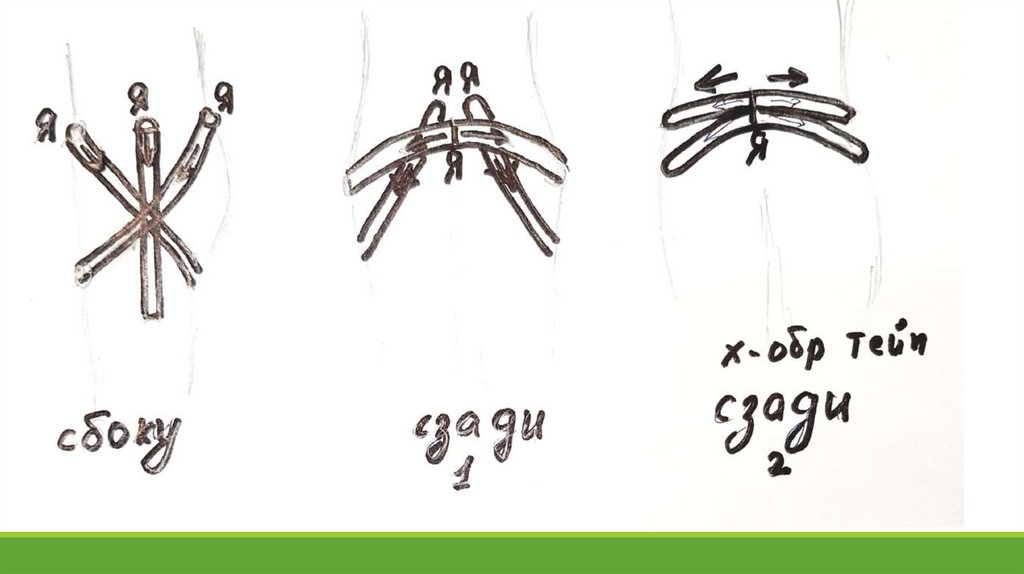
Схема кинезиотейпирования при дисплазии тазобедренного сустава1. Первая лента прикрепляется в области крестца. Она идет через тазобедренный сустав,
огибает бедро и закрепляется другим концом на его внутренней поверхности.
2. Второй тейп накладывается накрест. Его начинают вести от подвздошной кости
(передневерхняя ость) и продолжают до задней поверхности бедра.
3. Третий тейп идет по наружной поверхности бедра. Он верхним концом приклеивается
чуть выше таза. Затем идет вертикально вниз и фиксируется на наружной поверхности
бедра, на границе верхней и средней трети.
4. Четвертый тейп – лента или Х- образный, клеится от середины поясницы к
тазобедренному суставу.
Все пластыри накладываются с натяжением 40%. Это означает, что растягивать нужно
таким образом, чтобы длина ленты выросла в 1,4 раза. Например, натягиваемый участок
был 10 см, то станет 14 см.
21.
22.
Задачи реабилитации при дисплазии ТБСактивизация репаративных (восстановительных) процессов за счет улучшения трофики,
формирование и стабилизация тазобедренного сустава,
укрепление мышечно-сумочно-связочного аппарата ТБС,
восстановление объема движений в суставе,
устранение повышенного тонуса мышц бедра,
приспособление сустава к изменившимся условиям динамики и статики,
нормализация психофизического развития.
23.
Примерный комплекс гимнастики и массажаПоложение на спине. Поглаживание (по 1-2
мин) и легкое растирание рук, ног, живота,
груди. Круговые движения руками,
рефлекторный поворот или повороты на бок.
Положение на животе с разведенными и
согнутыми в коленях ногами.
Массаж спины, поясницы, ягодиц, задних и
наружных поверхностей ног – поглаживание,
спиралевидное и круговое растирание,
разминание подушечками 2-4 пальцев,
пощипывание, поколачивание, похлапывание.
24.
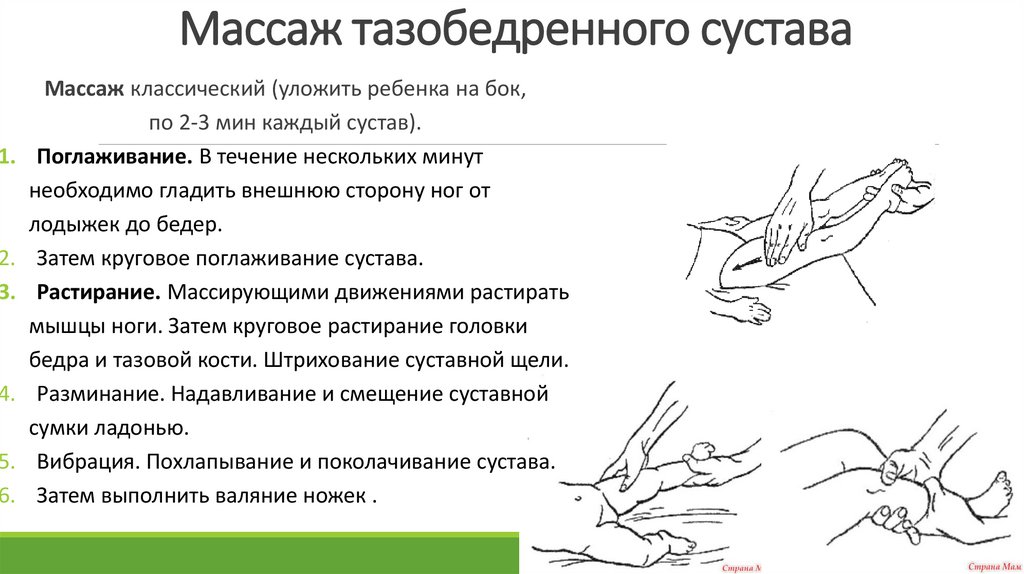
Массаж тазобедренного суставаМассаж классический (уложить ребенка на бок,
по 2-3 мин каждый сустав).
1. Поглаживание. В течение нескольких минут
необходимо гладить внешнюю сторону ног от
лодыжек до бедер.
2. Затем круговое поглаживание сустава.
3. Растирание. Массирующими движениями растирать
мышцы ноги. Затем круговое растирание головки
бедра и тазовой кости. Штрихование суставной щели.
4. Разминание. Надавливание и смещение суставной
сумки ладонью.
5. Вибрация. Похлапывание и поколачивание сустава.
6. Затем выполнить валяние ножек .
25.
Пассивные движенияНоги поочередно и одновременно
подтягиваются до уровня таза как
при ползании, затем с постановкой
на стопу по 4-6 раз;
затем выполняется максимальное
разгибание назад и в сторону (таз
фиксировать, сустав удерживать!),
приведение пяток ягодицам,
«парение» на животе.
26.
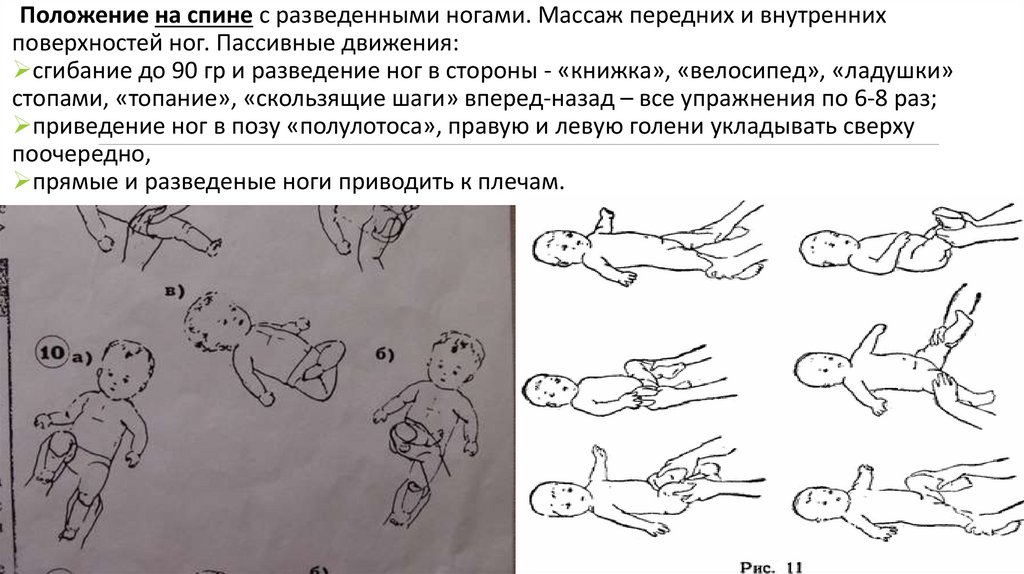
Положение на спине с разведенными ногами. Массаж передних и внутреннихповерхностей ног. Пассивные движения:
сгибание до 90 гр и разведение ног в стороны - «книжка», «велосипед», «ладушки»
стопами, «топание», «скользящие шаги» вперед-назад – все упражнения по 6-8 раз;
приведение ног в позу «полулотоса», правую и левую голени укладывать сверху
поочередно,
прямые и разведеные ноги приводить к плечам.
27.
Укладывание вположение «лягушки»,
зафиксировать на 10-20
секунд.
Из этого положения
перевести в положение
сидя /полусидя до 45 гр.
28.
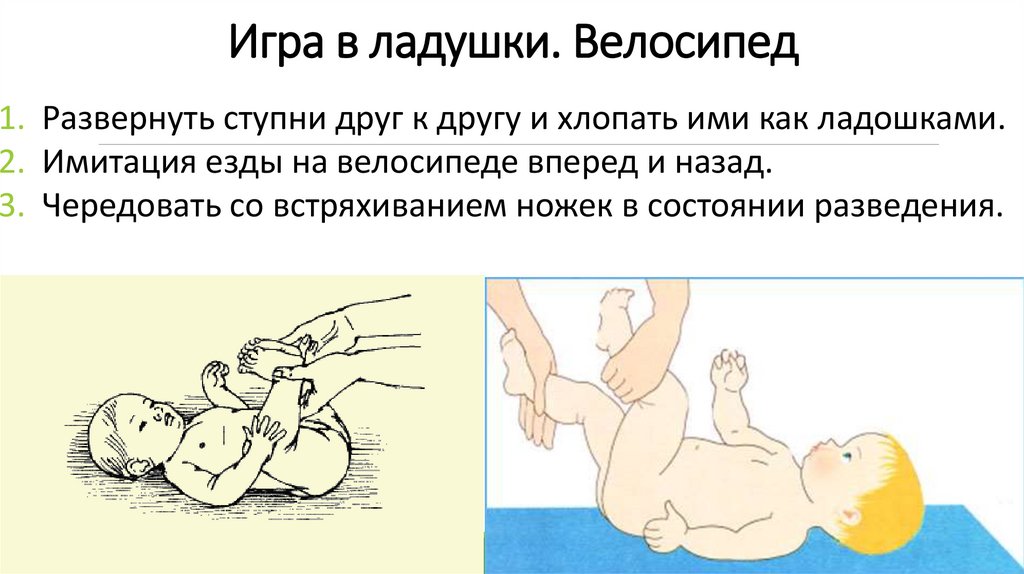
Игра в ладушки. Велосипед1. Развернуть ступни друг к другу и хлопать ими как ладошками.
2. Имитация езды на велосипеде вперед и назад.
3. Чередовать со встряхиванием ножек в состоянии разведения.
29.
ВращениеОдной рукой зафиксировать ТБС,
второй обхватить коленный
сустав и с небольшим натиском
постепенно вращать бедро
вовнутрь по его оси (этим
достигается мягкое давление на
вертлужную впадину головкой
бедренной кости); вращать 2-3
минуты. Сгибание-отведение, в
диагональ!
Затем повторить массаж ТБС.
30.
При наличии гипертонуса мышц бедер1. Точечный массаж. Положение ребенка - на животе. Выполнить
надавливание подушечкой II или III пальца в сочетании с непрерывной
вибрацией в середине внутренней поверхности бедра (проводящие мышцы)
и в области ТБС – по 1-2 минуты.
2. Затем согнутую ножку отводят назад и легко встряхивают.
3. На мяче - уложить ребенка животом на мяч и немного покачивая таз, мягко
разминать внутреннюю часть бедра.
4. Массаж стоп – интенсивное растирание,
рефлекс Бабинского, имитация ходьбы.
5. Упражнения на мяче - в положении на
животе, затем на спине, стопы плотно
прижимать к столу (ноги разведены!).
31.
Методические указания1. Время процедуры – 30-35 минут. Курс – 15-20 сеансов, ежедневно (5
процедур в неделю), не менее 2 – 3 курсов, перерыв между курсами –
1–1,5 месяца.
2. Начинают массаж со здоровой стороны. Ноги ребенка всегда должны
находиться в положении разведения!!!
3. Лечебная гимнастика применяется на всех этапах лечения и имеет свои
особенности на этапе разведения ножек, на этапе удержания и на
этапе реабилитации после снятия ортопедических изделий.
4. ЛГ сочетать с физиопроцедурами. Рекомендуются теплые ванны,
подводный массаж, парафиновые аппликации, грязелечение,
электрофорез растворов Ca и P на область тазобедренных суставов.



















 Медицина
Медицина