Похожие презентации:
Туберкулезный плеврит. Эмпиема плевры. Туберкулезный менингит. Практическое занятие
1.
ТУБЕРКУЛЕЗНЫЙ ПЛЕВРИТЭМПИЕМА ПЛЕВРЫ
ТУБЕРКУЛЕЗНЫЙ МЕНИНГИТ
ПРАКТИЧЕСКОЕ ЗАНЯТИЕ
2.
ПАТОГЕНЕЗ СИНДРОМА ПЛЕВРИТА• Норма: Площадь плевральных листков у человека – более
5-6 кв.м. Висцеральная плевра богата кровеносными
сосудами, отвечает за функцию выработки плевральной
жидкости. Париетальная плевра богата лимфатическими
сосудами, отвечает за всасывание жидкости и белков.
Плевральная полость содержит около 5 -10 мл жидкости
• При воспалении:
- повышается проницаемость капилляров
висцеральной плевры и увеличивается экссудация,
выпотевание жидкости в плевральную полость;
- резко снижается всасывающая способность
париетальной плевры вследствие её отёка и
воспаления, а также сужения и закрытия
просвета дренирующих «люков» фибрином.
3.
ПО ЭТИОЛОГИИ ПЛЕВРИТЫ БЫВАЮТ:• 1 Туберкулезные
(около 40%)
• 2. Опухолевые
(около 30%)
• 3. Неспецифические (пара- и
метапневмонические)
(около 10 - 20%)
• 4. При заболеваниях сердечно-сосудистой
системы (гидроторакс)
(около 10%)
• 5. Неясной этиологии
(около 5%)
• 6. Абдоминальные
(около 3%)
4.
ЧАСТОТА ПЛЕВРИТА У ЛИЦ РАЗНОГОВОЗРАСТА
У лиц молодого возраста
У лиц пожилого возраста
• Туберкулезная
этиология – в 70%
• Чаще – опухолевая
этиология
• Туберкулезная
этиология – в 25 %
5.
ТУБЕРКУЛЕЗНЫЙ ПЛЕВРИТ – ЭТО СПЕЦИФИЧЕСКОЕВОСПАЛЕНИЕ ЛИСТКОВ ПЛЕВРЫ , СОПРОВОЖДАЮЩЕЕСЯ
НАКОПЛЕНИЕМ ЭКССУДАТА В ПЛЕВРАЛЬНОЙ ПОЛОСТИ
• Туберкулезный плеврит часто возникает как
осложнение форм туберкулеза органов
дыхания: первичных форм, диссеминированного
туберкулеза , реже - при других формах
(инфильтративном, фиброзно-кавернозном
туберкулезе и др.)
• Но нередко плеврит выступает как
самостоятельная форма туберкулеза, когда нет
видимого поражения других органов.
6.
ПАТОГЕНЕЗ ТУБЕРКУЛЕЗНОГО ПЛЕВРИТАМеханизмы развития
Варианты течения
• 1 Аллергический
• 1. Острое
• 2 Истинный
туберкулез плевры
• 2. Подострое
• 3. Перифокальный
• 3. Хроническое
7.
ПАТОГЕНЕЗ ТУБЕРКУЛЕЗНОГОПЛЕВРИТА - МЕХАНИЗМЫ РАЗВИТИЯ
• Аллергический плеврит – возникает как
параспецифическая реакция при первичных формах
туберкулеза. Это результат гиперергического ответа
плевры на циркуляцию антигенов МБТ в крови. На листках
плевры специфических туберкулезных изменений
практически нет. МБТ в экссудате отсутствуют.
• Перифокальный плеврит – возникает при контактном
распространении туберкулезного воспаления из
субплеврально расположенных туберкулезных фокусов,
очагов или каверн. Часто это сухие плевриты или с
небольшим количеством жидкости.
• Истинный туберкулез плевры – возникает при попадании
МБТ на плевру гематогенным, лимфогенным или
контактным путями. На листках плевры появляются
туберкулезные бугорковые высыпания.
8.
ТИПЫ ЭКССУДАТОВ ПРИ ПЛЕВРИТАХ• 1 . Серозный
• 2. Фибринозный
• 3. Геморрагический
• 4. Гнойный
• 5. Смешанные: серозно – фибринозный
серозно – геморрагический
серозно - гнойный
гнойно – геморрагический
• 6. Холестериновый
• 7. Хилоторакс
При туберкулезном плеврите чаще выявляют серозный и
серозно – фибринозный экссудат. При наличии распада в
туберкулезных бугорках на плевре - возможен
геморрагический выпот.
9.
КЛИНИЧЕСКАЯ КАРТИНАТУБЕРКУЛЕЗНОГО ПЛЕВРИТА
•Чаще острое/подострое начало заболевания
• Стадия фибринозного «сухого» плеврита:
повышение температуры, слабость, потливость,
боли в грудной клетке, сухой кашель
• Стадия экссудативного плеврита: появление
одышки, боли и кашель уменьшаются
10.
ФИЗИКАЛЬНЫЕ ДАННЫЕ ПРИЭКССУДАТИВНОМ ПЛЕВРИТЕ
• Отставание больной стороны грудной клетки в
акте дыхания стороны, при большом объеме
жидкости – сглаженные межреберья;
• Голосовое дрожание ослаблено или не
определяется;
• Перкуторный тон укорочен или тупой;
• Дыхание резко ослаблено или не
выслушивается;
• Шум трения плевры – до появления выпота и в
период рассасывания экссудата
11.
ДИАГНОСТИКА ТУБЕРКУЛЕЗНОГОПЛЕВРИТА
Лабораторные данные
Иммунодиагностика
• Гемограмма: лейкоцитоз,
сдвиг влево, СОЭ до 4050мм/час, при
аллергических плевритах –
может быть эозинофилия;
Проба Манту может быть:
• при первичных формах у
детей (аллергических
плевритах) – гиперергическая,
• При вторичных формах у
взрослых – положительная
• При эмпиемах –
слабоположительная или
отрицательная
(«отрицательная анергия»)
• Диаскинтест положительный
• Исследование мокроты:
при деструктивных
формах туберкулеза
легких возможно МБТ (+),
при первичных формах у
детей или при отсутствии
легочной формы
туберкулеза – МБТ (-)
12.
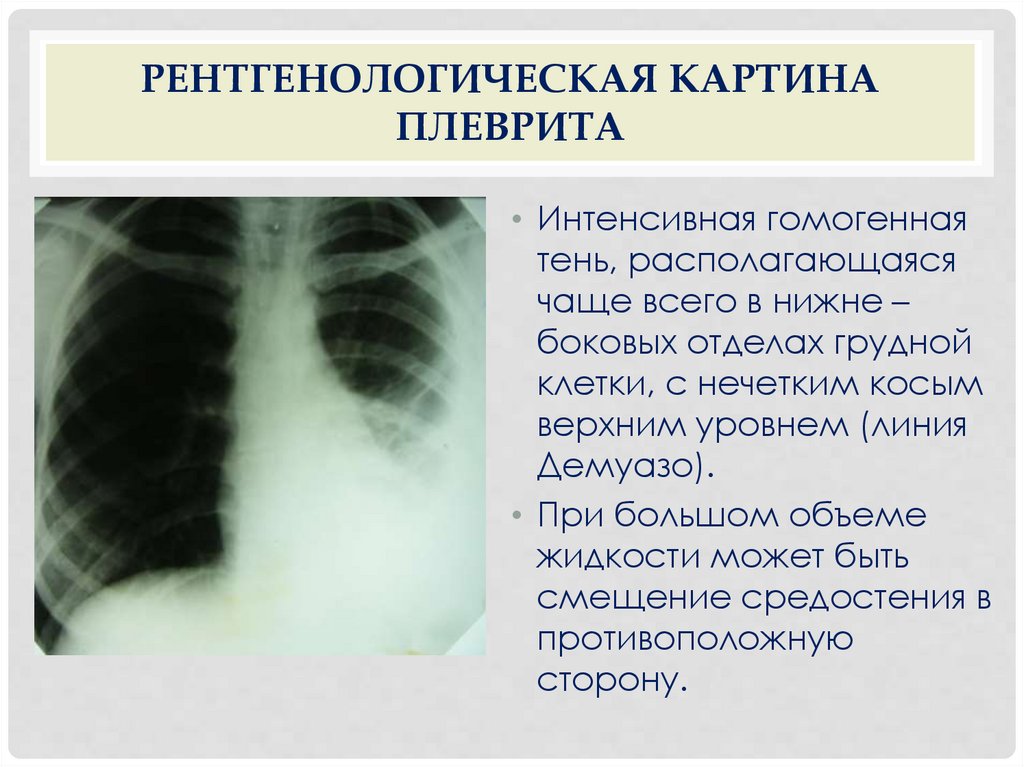
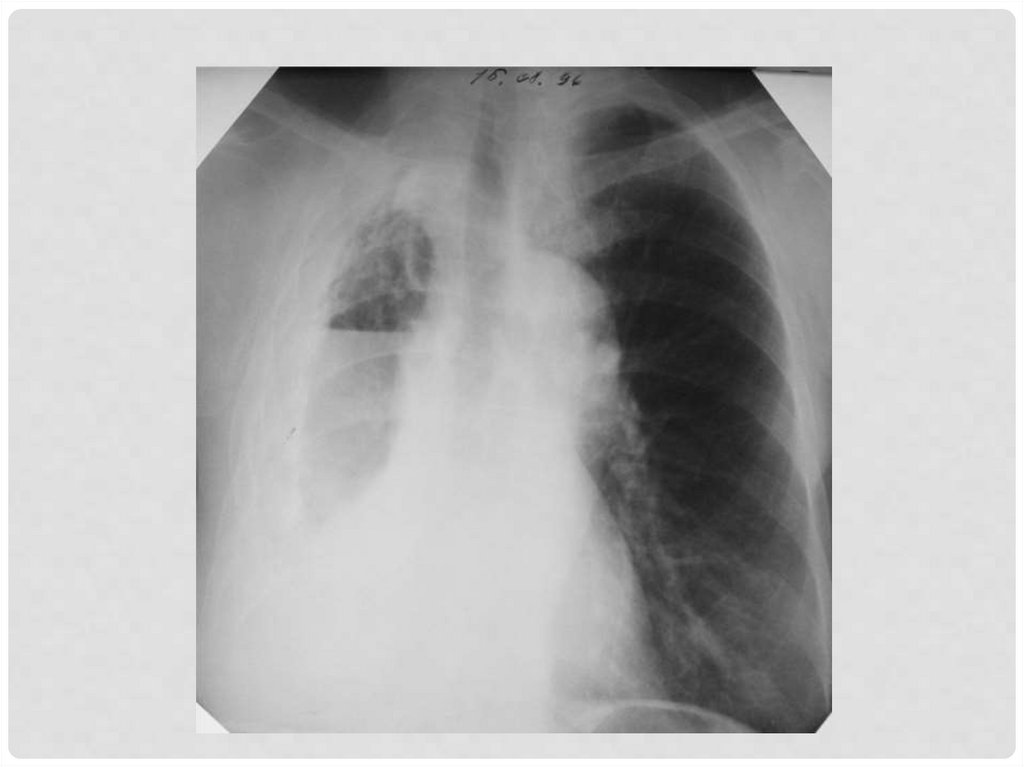
РЕНТГЕНОЛОГИЧЕСКАЯ КАРТИНАПЛЕВРИТА
• Интенсивная гомогенная
тень, располагающаяся
чаще всего в нижне –
боковых отделах грудной
клетки, с нечетким косым
верхним уровнем (линия
Демуазо).
• При большом объеме
жидкости может быть
смещение средостения в
противоположную
сторону.
13.
14.
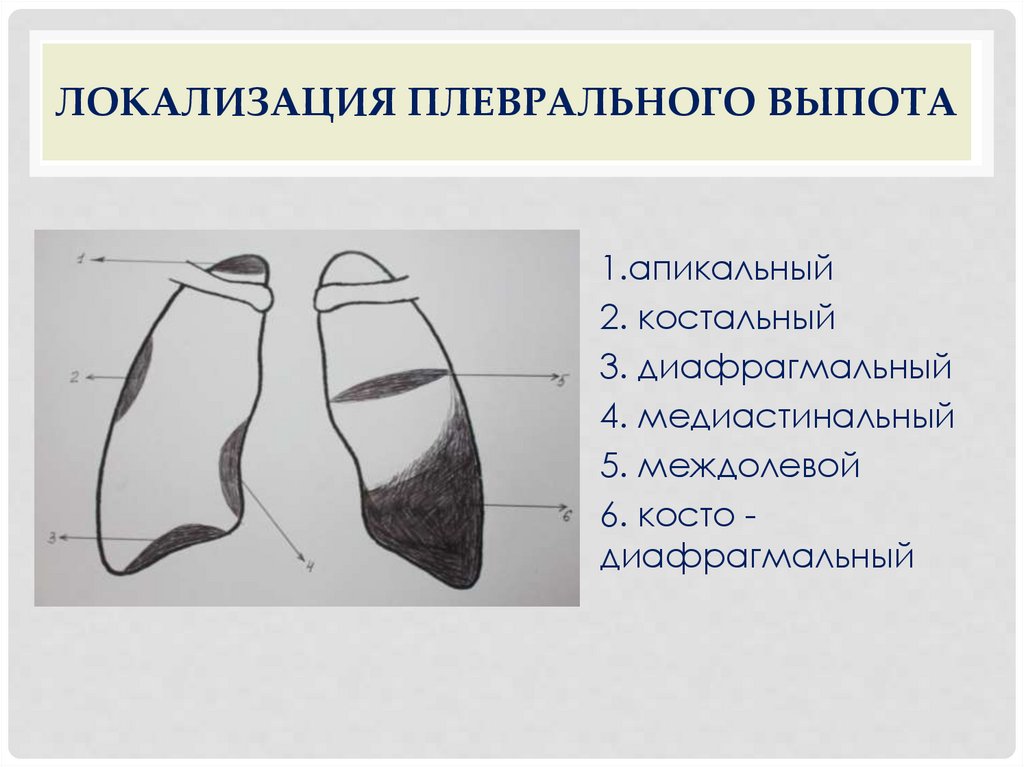
ЛОКАЛИЗАЦИЯ ПЛЕВРАЛЬНОГО ВЫПОТА1.апикальный
2. костальный
3. диафрагмальный
4. медиастинальный
5. междолевой
6. косто диафрагмальный
15.
ПЕРВЫЙ ЭТАП ДИАГНОСТИКИ –ВЫЯВЛЕНИЕВЫПОТА В ПЛЕВРАЛЬНОЙ ПОЛОСТИ НЕ
ПРЕДСТАВЛЯЕТ ОСОБОЙ СЛОЖНОСТИ
Труднее установить этиологию этого выпота,
доказать его туберкулезное происхождение.
Необходима плевральная пункция и анализ
плевральной жидкости.
16.
АНАЛИЗ ПЛЕВРАЛЬНОЙ ЖИДКОСТИ ПРИТУБЕРКУЛЕЗНОМ ПЛЕВРИТЕ
1 шаг:
- характер жидкости
чаще серозный и серозно –
фибринозный (желтоватого цвета с хлопьями фибрина)
- экссудат или транссудат?
Основные критерии в пользу экссудата - удельный вес более 1015;
- уровень белка более 30г/л;
Дополнительные критерии (Лайта) - отношение содержания белка в
плевральной жидкости к его содержанию в сыворотке превышает 0,5;
- отношение активности ЛДГ в плевральной жидкости к активности ЛДГ в
сыворотке превышает 0,6;
- либо превышает 2/3 максимальной нормальной активности ЛДГ в сыворотке
2 шаг: бактериологическое и молекулярно- генетическое
исследование жидкости
МБТ(+) в 10 – 12% случаев методом бактериоскопии и посева
МБТ (-) не исключает туберкулезной этиологии плеврита
ПЦР (+) в 30-70% случаев
17.
АНАЛИЗ ПЛЕВРАЛЬНОЙ ЖИДКОСТИ ПРИТУБЕРКУЛЕЗНОМ ПЛЕВРИТЕ
3 шаг: цитологическое и биохимическое
исследование жидкости
- атипические клетки не обнаруживаются
- клеточный состав: среди лейкоцитов
преобладают лимфоциты (до 80 – 90%)
- низкий уровень глюкозы (менее 3,3ммоль/л)
и ЛДГ
4 шаг: дополнительные исследования
АДА – аденозиндезаминаза (более 35ед.)
γ – интерферон (более 8000ЕД/л)
18.
ДИАГНОСТИКА ТУБЕРКУЛЕЗНОГОПЛЕВРИТА
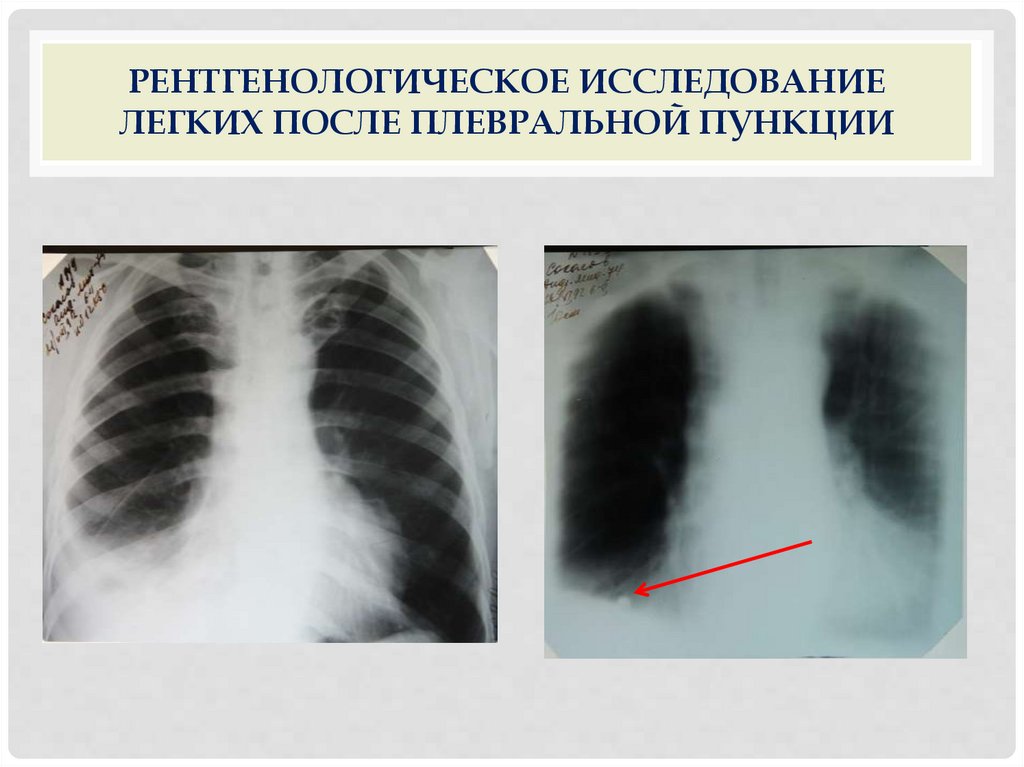
Большое значение для подтверждения туберкулезной
этиологии плеврита имеет обнаружение в легких
туберкулезных изменений (увеличения внутригрудных
лимфоузлов, инфильтратов или очагов). За тенью
экссудата выявить эти изменения невозможно. Поэтому
после удаления жидкости необходимо повторное
рентгенологическое исследование легких.
Большое значение для подтверждения туберкулезной
этиологии плеврита имеют данные эндоскопических
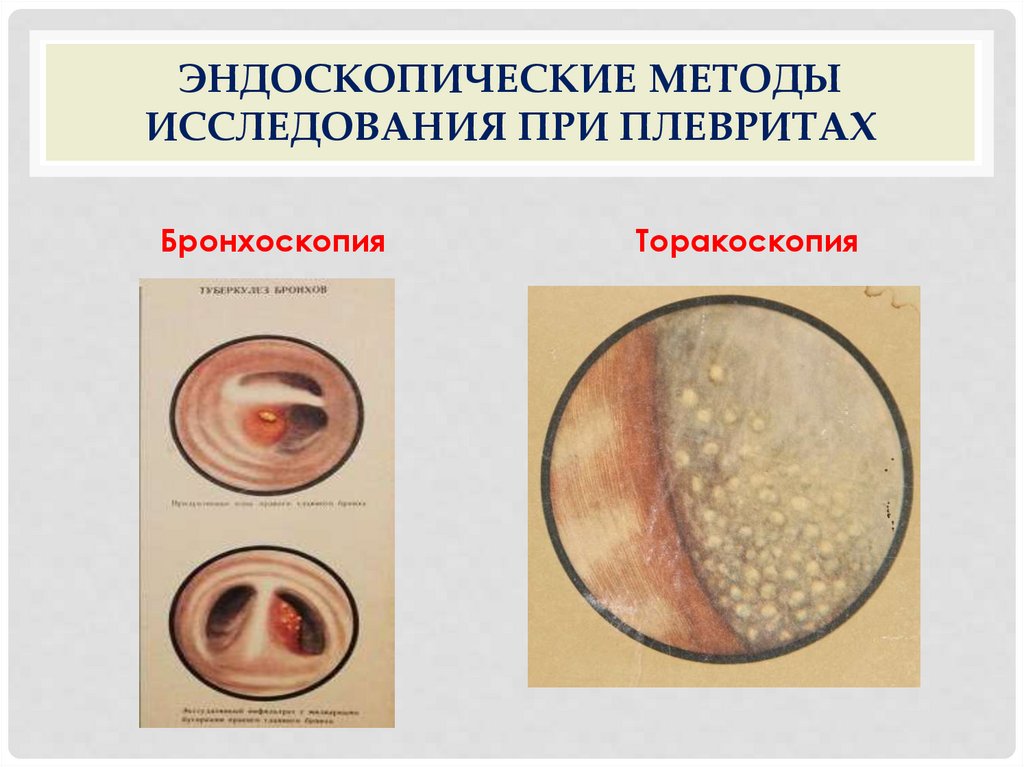
методов исследования – бронхоскопии и торакоскопии.
19.
РЕНТГЕНОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕЛЕГКИХ ПОСЛЕ ПЛЕВРАЛЬНОЙ ПУНКЦИИ
20.
ЭНДОСКОПИЧЕСКИЕ МЕТОДЫИССЛЕДОВАНИЯ ПРИ ПЛЕВРИТАХ
Бронхоскопия
Торакоскопия
21.
АБСОЛЮТНЫЕ КРИТЕРИИТУБЕРКУЛЕЗНОЙ ЭТИОЛОГИИ ПЛЕВРИТА
1. Выявление МБТ в мокроте или в
плевральной жидкости
2. Рентгенологические признаки активного
туберкулеза легких
3. Признаки туберкулеза бронха при ФБС
4. Признаки туберкулеза плевры при
торакоскопии
22.
ОТНОСИТЕЛЬНЫЕ КРИТЕРИИТУБЕРКУЛЕЗНОЙ ЭТИОЛОГИИ ПЛЕВРИТА
1. Молодой возраст
2. Туберкулезный контакт в анамнезе
3. Особенности клинической картины ( подострое
начало, ранние боли –поздняя одышка, облегчение
после пункции, прекращение накопления жидкости
на фоне специфической химиотерапии и др.)
4. Положительная и гиперергическая проба
Манту, диаскинтест и др.
5. Характер экссудата (см. слайды 16-17)
6. Старые посттуберкулезные изменения в
легких и ВГЛУ
23.
ДИФФЕРЕНЦИАЛЬНАЯДИАГНОСТИКА ПЛЕВРИТОВ
Характерно для опухолевых плевритов
1. Пожилой возраст
2. Незаметное, “холодное” начало заболевания
3. Поздние упорные боли, в дальнейшем нарастают
4. Нередко анемия в анализах крови
5. Проба Манту сомнительная или отрицательная
6. Плевральная жидкость:
- часто геморрагический характер жидкости;
- атипические клетки в плевральной жидкости;
- уровень глюкозы и ЛДГ в плевральной жидкости выше, чем в крови;
- серологические реакции с туберкулином отрицательные,
- резкие изменения АДА;
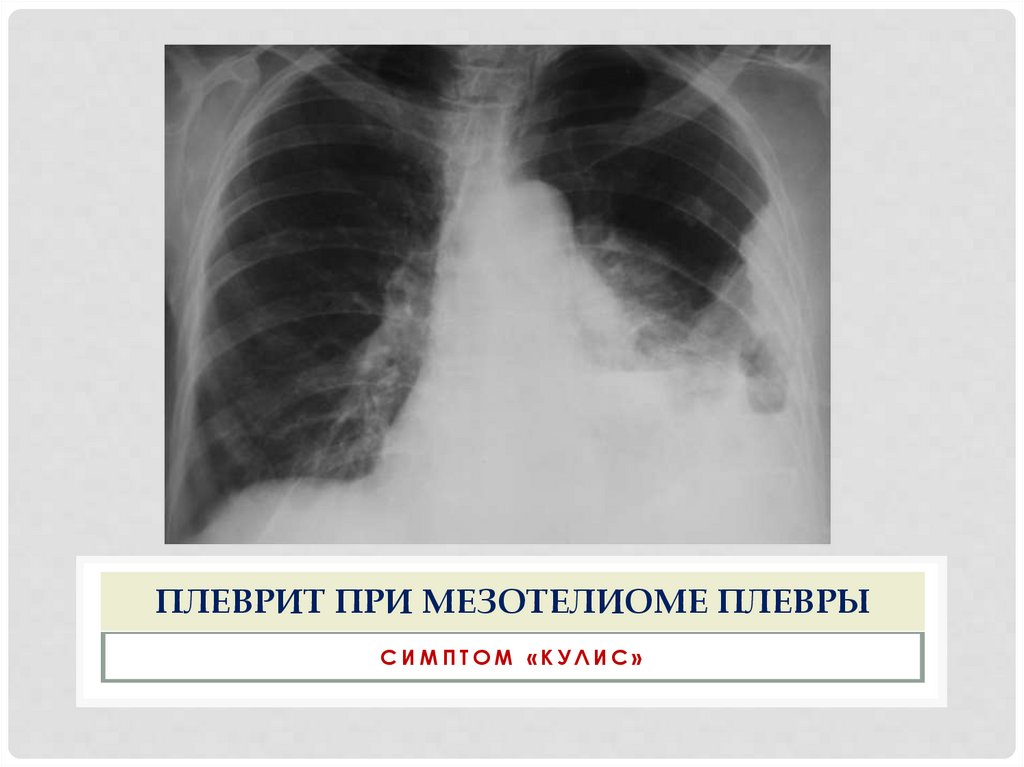
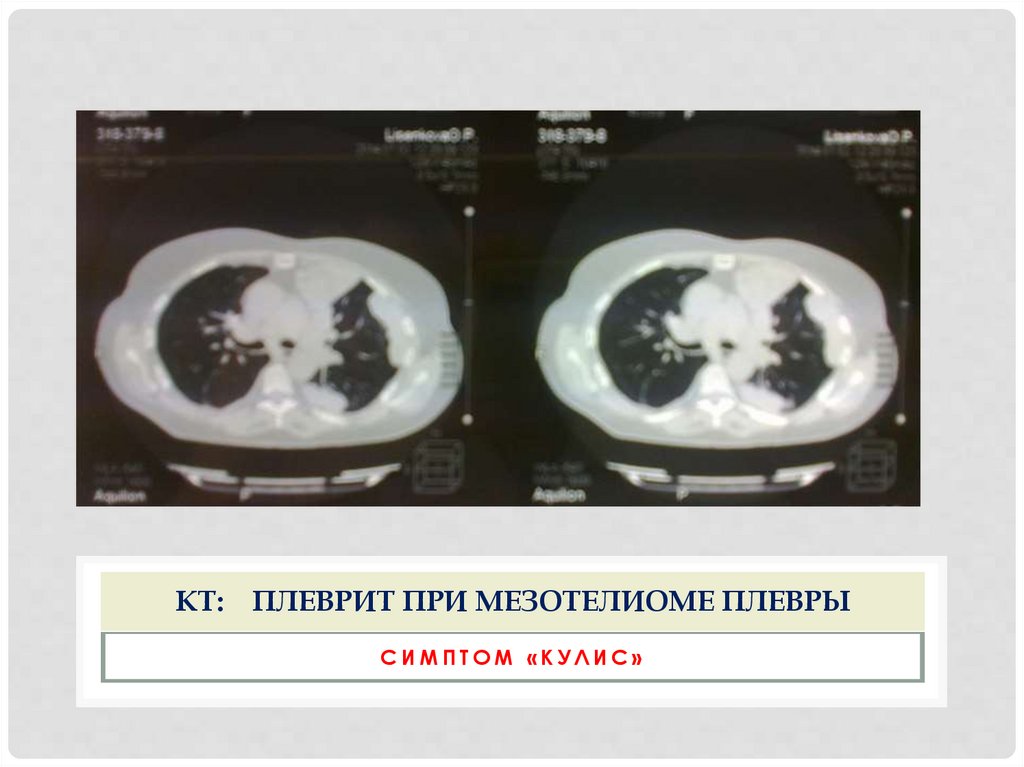
7. После пункции боли усиливаются ( при мезотелиоме)
8. Неиссякаемые, бездонные плевриты
9. Признаки опухоли при ФБС и (или) при рентгенологическом
исследовании легких
10. Торакоскопия с биопсией плевры при мезотелиоме
24.
ПЛЕВРИТ ПРИ МЕЗОТЕЛИОМЕ ПЛЕВРЫСИМПТОМ «КУЛИС»
25.
КТ: ПЛЕВРИТ ПРИ МЕЗОТЕЛИОМЕ ПЛЕВРЫСИМПТОМ «КУЛИС»
26.
ДИФФЕРЕНЦИАЛЬНАЯДИАГНОСТИКА ПЛЕВРИТОВ
Характерно для застойного гидроторакса
• 1. В анамнезе – патология сердечно –
сосудистой системы
• 2. Признаки декомпенсации сердечно –
сосудистой системы ( отеки, цианоз,
застойная печень, увеличение размеров
сердца, нарушения ритма и др.)
• 3. Транссудат
• 4. Не свойственны боли
• 5. Часто двусторонние
• 6. Высокий уровень NT-pro BNP в выпоте (Н-терминальный проЦеребральный Натрий - уретический Пептид( биомаркер
сердечной недостаточности)
27.
ДИФФЕРЕНЦИАЛЬНАЯДИАГНОСТИКА ПЛЕВРИТОВ
• Характерно для неспецифического плеврита
• 1. Возникают на фоне или сразу после
пневмонии
• 2. Могут быть серозные и гнойные
• 3. Плевральная жидкость лимфоцитарно –
нейтрофильного характера
• 4. Можно найти антитела к пневмококку,
стрептококку
• 5. Уровень глюкозы в жидкости более 3 ммоль/л
• 6. Эффект на лечение антибиотиками
неспецифического ряда
28.
ТУБЕРКУЛЕЗНАЯ ЭМПИЕМА ПЛЕВРЫ – ЭТОГНОЙНЫЙ ТУБЕРКУЛЕЗНЫЙ ПЛЕВРИТ
Механизмы образования
Варианты течения
1. Прорыв каверны или
казеозных лимфоузлов в
плевральную полость
• 1. Острое
2. Постепенное нагноение
уже имеющегося серозного
экссудата
3. Травмирование легочной ткани
при плевральных пункциях или
несостоятельность культи
бронха как осложнение после
операций
• 2. Подострое
• 3. Хроническое
29.
КЛИНИЧЕСКАЯ КАРТИНАТУБЕРКУЛЕЗНОЙ ЭМПИЕМЫ ПЛЕВРЫ
•состояние тяжелое: выраженные симптомы
интоксикации (высокая температура, ночные поты,
резкая слабость, похудание), кашель с мокротой,
боли в грудной клетке, одышка. При наличии
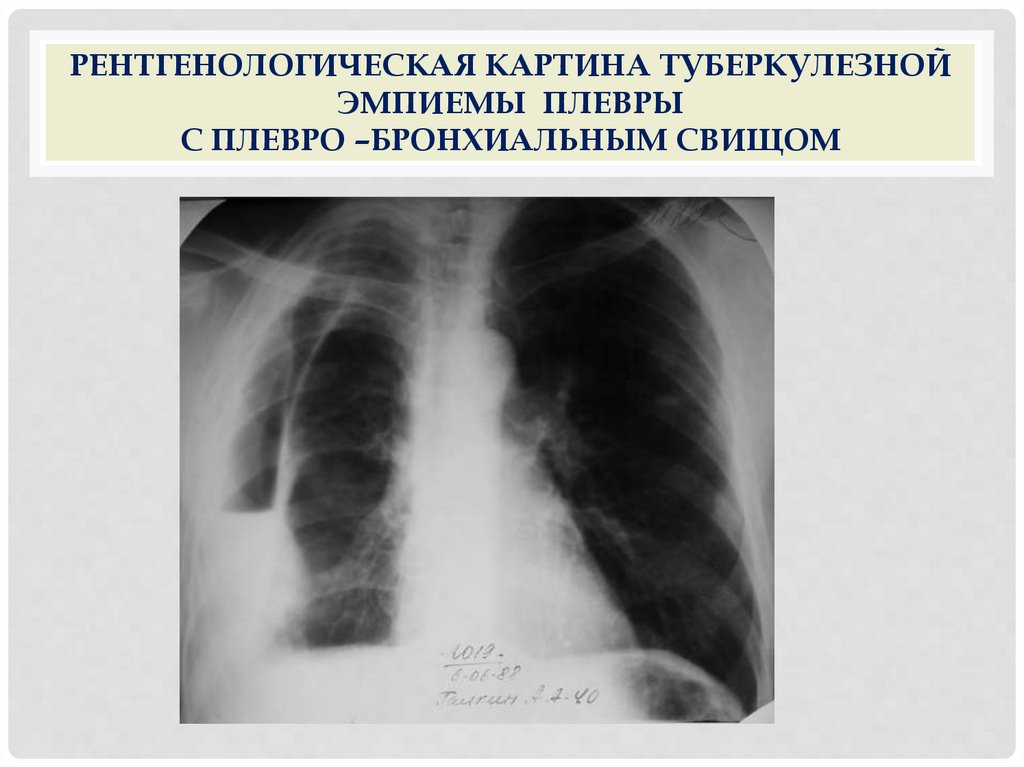
плевро –бронхиального свища больные
откашливают содержимое плевральной полости.
• физикальные данные – см. плевриты;
• гемограмма –признаки воспаления + анемия;
• в мокроте часто МБТ(+);
• проба Манту (-) или сомнительная
(«отрицательная анергия»)
30.
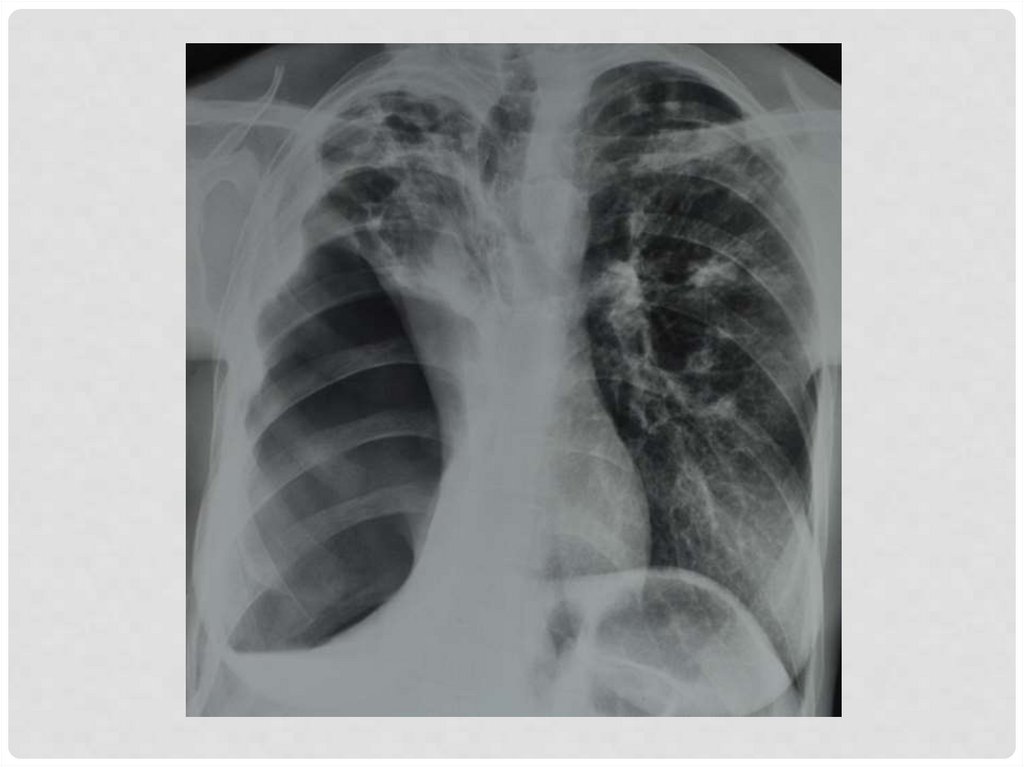
РЕНТГЕНОЛОГИЧЕСКАЯ КАРТИНА ТУБЕРКУЛЕЗНОЙЭМПИЕМЫ ПЛЕВРЫ
С ПЛЕВРО –БРОНХИАЛЬНЫМ СВИЩОМ
31.
32.
33.
ТУБЕРКУЛЕЗНЫЙ МЕНИНГИТЭто воспаление мягких оболочек
головного и спинного мозга, вызываемое
микобактериями туберкулеза
34.
МБТ ПРОНИКАЮТ В СОСУДЫ МЯГКОЙ МОЗГОВОЙОБОЛОЧКИ ЧЕРЕЗ ГЕМАТОЭНЦЕФАЛИЧЕСКИЙ
БАРЬЕР ПРИ БАКТЕРИЕМИИ
• Туберкулезный менингит обычно возникает как
осложнение форм туберкулеза органов
дыхания: чаще первичных форм у детей и
диссеминированного туберкулеза у взрослых
• Но иногда менингит выступает как
самостоятельная форма туберкулеза, когда нет
видимого поражения других органов.
35.
КЛИНИЧЕСКАЯ КАРТИНА ТМ• Начало заболевания постепенное. Отмечается
период продрома в течение 1-3 недель:
вялость, раздражительность, нарушение сна,
периодически субфебрильная температура.
• Затем температура повышается стойко до 38
-39°, появляется и постепенно нарастает в
течение недели головная боль. На высоте
головных болей появляется рвота и
менингеальные симптомы ( Кернига,
Брудзинского и ригидность затылочных мышц).
36.
ПАТОМОРФОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯПРИ ТМ.
1. Базиллярный менингит - серозное воспаление
мягкой мозговой оболочки и высыпание
милиарных бугорков в основании мозга
2. Менингоэнцефалитпоражение
вещества
головного мозга, где возникают изолированные
туберкулезные бугорки
3. Спинальный менингит- поражение вещества и
корешков спинного мозга
37.
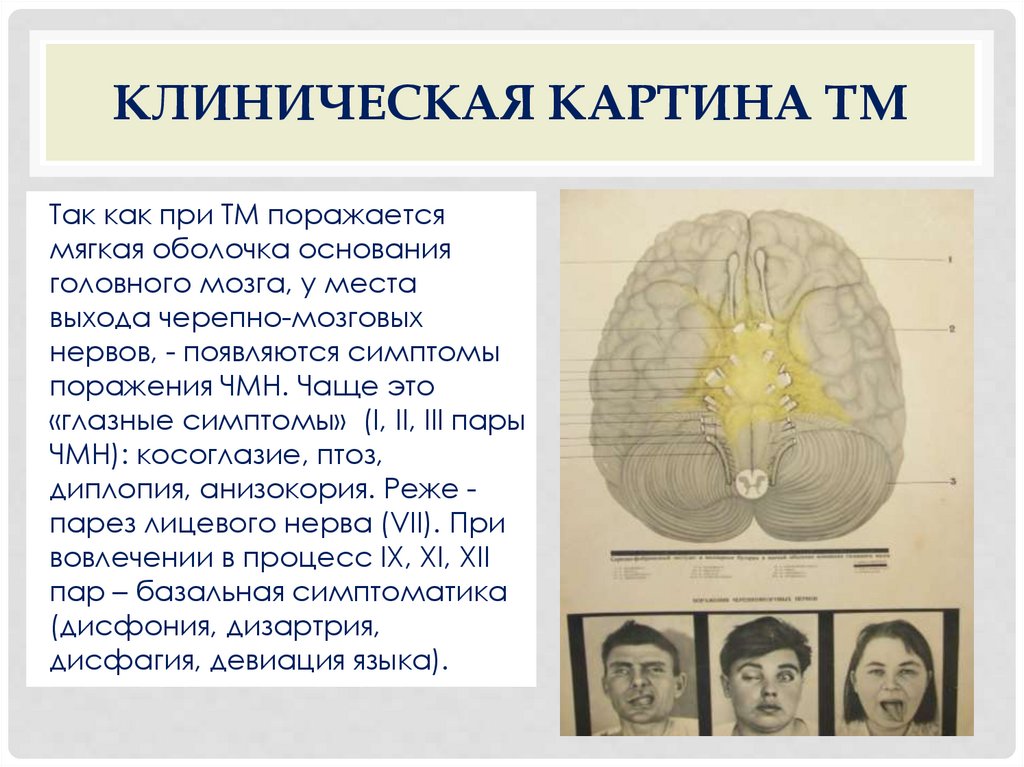
КЛИНИЧЕСКАЯ КАРТИНА ТМТак как при ТМ поражается
мягкая оболочка основания
головного мозга, у места
выхода черепно-мозговых
нервов, - появляются симптомы
поражения ЧМН. Чаще это
«глазные симптомы» (I, II, III пары
ЧМН): косоглазие, птоз,
диплопия, анизокория. Реже парез лицевого нерва (VII). При
вовлечении в процесс IX, XI, XII
пар – базальная симптоматика
(дисфония, дизартрия,
дисфагия, девиация языка).
38.
КЛИНИЧЕСКАЯ КАРТИНА ТМ• При поражении X пары ЧМН и диэнцефальной области
развиваются вегето – сосудистые нарушения: брадикардия,
стойкий красный дермографизм, пятна Труссо, запоры;
• Если присоединяется поражение вещества головного мозга
– появляется очаговая симптоматика: гемипарезы и
гемиплегии;
• При поражении оболочек спинного мозга появляются
опоясывающие боли вокруг груди и живота, нижние
периферические парезы и параличи, нарушения функции
тазовых органов (недержание мочи и кала или затруднение
мочеиспускания и запоры)
• При прогрессировании постепенно нарастает отек мозга. У
больных отмечаются адинамия, безразличие, спутанность
сознания. Развивается сопор и кома.
• Больные ТМ погибают от мозговой комы (отека мозга).
39.
ДИАГНОСТИКА ТУБЕРКУЛЕЗНОГОМЕНИНГИТА
• В анализе крови – лейкоцитоз, сдвиг влево,
лимфопения, моноцитоз;
• Реакция на туберкулин часто сомнительная или
отрицательная («отрицательная анергия»);
• Исследование глазного дна: можно обнаружить
бугорки в сосудистой оболочке, а также
застойные диски зрительных нервов,
свидетельствующие об отеке головного мозга
• Важнейшим методом диагностики ТМ является
исследование спинно-мозговой жидкости.
40.
АНАЛИЗ СПИННО – МОЗГОВОЙЖИДКОСТИ
Норма
Туберкулезный менингит
МБТ (+) в 10 – 15% случаев
МБТ (-)
200 – 400 мм вод. ст.
Р – 100 – 200 мм вод. ст.
0,66 – 3,3 г/л
Белок: 0,15 – 0,33 г/л
100 – 400 в 1 мм3;
Клетки: 3 – 5 клеток в 1 мм3
преобладают лимфоциты
Сахар: 1,7 – 2,7 ммоль/л
Хлориды: 720 – 750 мг%
Фибриновая пленка
ИФА: антитела к туб.
антигену
41.
КРИТЕРИИ ДИАГНОСТИКИТУБЕРКУЛЕЗНОГО МЕНИНГИТА
• 1. Постепенное начало заболевания
• 2. Туберкулез или туберкулезный контакт в
анамнезе
• 3. Поражение черепно – мозговых нервов
• 4. Признаки активного туберкулеза легких при
рентгенологическом исследовании
• 5. Бугорковые высыпания на глазном дне
• 6. Характерные изменения в ликворе
• 7. Отсутствие тенденции к санации ликвора в
течение 1–го месяца заболевания
42.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКАТУБЕРКУЛЕЗНОГО МЕНИНГИТА
Характерно для гнойного (менингококкового )
менингита:
• 1. Острое начало заболевания
• 2. Быстрое развертывание менингеального
синдрома: за 1 – 2 дня
• 3. Признаки сепсиса (менингококцемии) – сыпь на
коже
• 4. Высокий лейкоцитоз в крови
• 5. Ликвор: мутный, цитоз до тысяч, с преобладанием
нейтрофилов, грубая пленка, обнаружение
менингококка
• 6. Санация ликвора и выздоровление в течение 1 – 2
месяцев
43.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКАТУБЕРКУЛЕЗНОГО МЕНИНГИТА
Характерно для серозного ( вирусного)
менингита:
• 1. Острое начало заболевания
• 2. Быстрое развертывание менингеального синдрома
за 1 – 2 дня
• 3. Меньшая тяжесть клинических проявлений и
быстрое их уменьшение
• 4. Ликвор: прозрачный, цитоз до 600 – 800 кл. в 1 мм 3,
с преобладанием лимфоцитов, белок повышен до
0,6 – 0,9 г/л, пленки нет, сахар не снижен
• 5. Быстрая санация ликвора за 4 – 5 недель
































 Медицина
Медицина








