Похожие презентации:
Острые кишечные инфекции
1.
ОСТРЫЕ КИШЕЧНЫЕИНФЕКЦИИ
2.
СОДЕРЖАНИЕ1. Введение
2. Определение и классификация диарей
3. Шигеллез
4. Эшерихиоз
5. Сальмонеллез
6. Ротавирусная инфекция
7. Эксикоз
8. Принципы оральной регидратации
9. Уход за пациентами
3.
ВВЕДЕНИЕ• Острые кишечные инфекции – это группа инфекционных заболеваний,
распространенная во всем мире.
• По данным ВОЗ, ежегодно более 1 млрд людей страдают от какой-то
определенной патологии из этой группы.
• Среди них 65-70% - дети до 5 лет.
4.
ОПРЕДЕЛЕНИЕ ИКЛАССИФИКАЦИЯ
Острые кишечные инфекции (ОКИ) – это полиэтиологическая группа
инфекционных заболеваний, основными клиническими проявлениями
которых являются диарея, рвота, симптомы интоксикации и
обезвоживание.
Классификация по этиологическому фактору:
1. ОКИ бактериальной природы (патогенные и условно-патогенные
микроорганизмы).
2. ОКИ вирусной природы.
3. ОКИ протозойной этиологии.
5.
ОПРЕДЕЛЕНИЕ И КЛАССИФИКАЦИЯ(ПРОДОЛЖЕНИЕ)
Классификация по механизму воздействия возбудителя:
1. Секреторные ОКИ: возбудитель проникает в межклеточное пространство
попадает в слизистую оболочку кишечника, где его поглощают макрофаги
внутри которых он продолжает размножаться
иммунная система
частично блокирует инвазию возбудителя
приводит к его гибели
выделяется большое количество эндотоксина, который усиливает секрецию
жидкости и электролитов в просвет кишечника (водянистая диарея).
2. Инвазивные ОКИ: возбудитель внедряется в слизистую оболочку
кишечника
размножается внутри эпителиальных клеток
вызывает
повреждения СО и воспалительную реакцию (отек, гиперемия, эрозии и
язвы)
диарея с прожилками крови.
6.
ШИГЕЛЛЕЗ• Шигеллез (дизентерия) – острое инфекционное заболевание, проявляющееся
колитом, симптомами общей интоксикации и, нередко, с развитием
первичного нейротоксикоза.
• Этиология. Возбудитель – бактерии рода шигелл (около 50 серологических
разновидностей). Наиболее распространенные – шигеллы Флекснера, Зонне,
Бойда.
• Устойчивы во внешней среде, быстро размножаются в продуктах питания и
воде.
• Высокочувствительны к действию дез.средств и высоких температур.
7.
ШИГЕЛЛЕЗ (ПРОДОЛЖЕНИЕ)S. DYSENTERIAE
8.
ШИГЕЛЛЕЗ (ПРОДОЛЖЕНИЕ)Эпидемиология:
• Источник инфекции – больные и бактерионосители. Наиболее опасны
больные с легкими и хроническими формами заболевания.
• Механизм передачи – фекально-оральный.
• Пути передачи – контактный, пищевой, водный и др.
• Постифекционный иммунитет – непродолжительный, видо- и
типоспецифический.
9.
ШИГЕЛЛЕЗ (ПРОДОЛЖЕНИЕ)Патогенез.
• При внедрении развивается инвазивная диарея.
• Место приложения шигелл – сигмовидная и прямая кишка.
• При массивной инвазии развивается нейротоксикоз.
Клиника:
• ИП – от 1 до 7 дней.
• Чаще всего дизентерия протекает в виде колита или гастроэнтероколита.
10.
ШИГЕЛЛЕЗ (ПРОДОЛЖЕНИЕ)Клиника колита:
• Острое начало.
• Подъем t тела до высоких цифр, развитие интоксикации.
• Боль в животе: вначале постоянная, тупая, разлитая по всему живот, затем
локализуется в левой подвздошной области, становится острой,
схваткообразной.
• Ложные позывы к дефекации.
• Характерны тенезмы (мучительные тянущие боли в области прямой кишки).
11.
ШИГЕЛЛЕЗ: КЛИНИКА КОЛИТА(ПРОДОЛЖЕНИЕ)
• При пальпации сигмовидная кишка уплотнена и болезненна.
• Стул учащен.
• Испражнения в первые часы обильные, полужидкие, калового характера,
появляются слизь и кровь.
• На 2-3 день болезни стул теряет каловый характер, становится скудным –
«ректальный плевок» (комок густой слизи + кровь).
12.
«РЕКТАЛЬНЫЙ ПЛЕВОК»13.
ШИГЕЛЛЕЗ (ПРОДОЛЖЕНИЕ)Клиника гастроэнтероколита:
• Начинается с повторной рвоты и выраженной интоксикации.
• Через несколько часов: боли в животе, профузный понос с обильными жидкими
испражнениями (энтерит).
• Быстрое развитие обезвоживания.
• К концу первых-началу вторых суток: развитие типичного дистального колита.
Лечение:
1. Диетотерапия (должна отвечать возрастным потребностям, легкоусвояемая
пища, механически щадящая. Исключить продукты, усиливающие
перистальтику и брожение: цельное молока, ржаной хлеб, сырые овощи,
фрукты и ягоды).
14.
ШИГЕЛЛЕЗ (ПРОДОЛЖЕНИЕ)2. Этиотропная терапия – только при среднетяжелых и тяжелых формах
заболевания! – антибактериальная терапия (Азитромицин – 10 мг/кг в
сутки в первый день, 5 мг/кг в сутки в один прием в последующие дни).
• А/б назначаются всем детям, независимо от возраста, при тяжелых формах
заболевания.
• А/б назначаются детям до 2-х лет при среднетяжелом течении.
• А/б назначаются детям до года из групп риска.
3. При среднетяжелых формах – нитрофураны (Нифуроксазид)
4. Энтеросорбенты (Активированный уголь или Диосмектит внутрь)
5. Госпитализация в инфекционное отделение стационара по клиническим
показаниям.
15.
ЭШЕРИХИОЗЫОпределение:
Эшерихиозы – это ОКИ, характерные для детей раннего возраста,
проявляющиеся развитием инфекционно-токсического и диарейного
синдромов и генерализацией процесса вплоть до сепсиса.
• Эшерихии устойчивы во внешней среде, быстро размножаются в продуктах
питания и воде.
16.
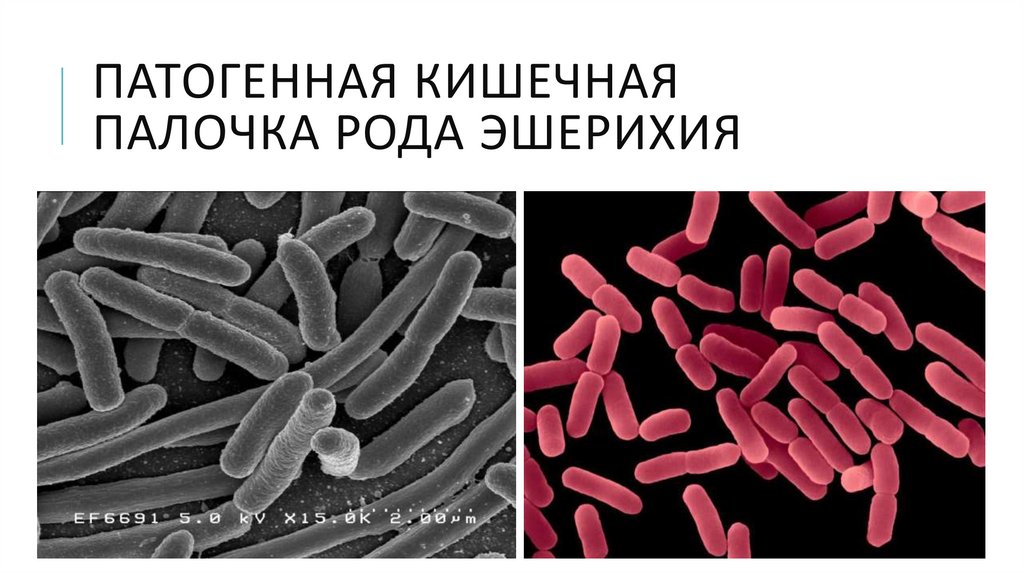
ЭШЕРИХИОЗЫ (ПРОДОЛЖЕНИЕ)Этиология:
• Возбудитель – патогенная кишечная палочка рода эшерихия.
• Патогенными для человека являются следующие подгруппы:
1. Энтеропатогенные (ЭПЭ)
2. Энтеротоксигенные (ЭТЭ)
3. Энтероинвазивные (ЭИЭ)
4. Энтерогеморрагические (ЭГЭ)
5. Энтероагрегативные (ЭАЭ)
17.
ПАТОГЕННАЯ КИШЕЧНАЯПАЛОЧКА РОДА ЭШЕРИХИЯ
18.
ЭШЕРИХИОЗЫ (ПРОДОЛЖЕНИЕ)Эпидемиология:
• Заболевание распространено у ослабленных детей; недоношенных детей;
находящихся на искусственном вскармливании.
• Возможны спорадические случаи и эпидемические вспышки.
• ИИ – дети в остром периоде заболевания, выделяющие патогенную флору с
испражнениями и рвотными массами, и взрослые-носители ЭПЭ.
• Механизм передачи – фекально-оральный. При бессимптомном носительстве
у беременной есть риск заражения ребенка во время родов.
• Иммунитет после перенесенного заболевания неустойчив и типоспецифичен.
19.
ЭШЕРИХИОЗЫ (ПРОДОЛЖЕНИЕ)Патогенез:
• Место приложения ЭПЭ – тонкий кишечник.
• Развивается инвазивная диарея.
Клиника энтеропатогенного эшерихиоза:
• ИП – 5-8 дней ( сокращается до 1-2 дней у новорожденных и ослабленных
детей, а так же при массивном инфицировании).
• Начало заболевания – острое или постепенное.
• Протекает в виде гастроэнтерита.
20.
ЭШЕРИХИОЗЫ: КЛИНИКА(ПРОДОЛЖЕНИЕ)
• Рвота и срыгивания появляются с первого дня болезни, имеют упорный
характер.
• Стул обильный, водянистый, иногда брызжущий, желтого или
оранжевого цвета, с небольшим количеством прозрачной слизи.
• t тела повышается до субфебрильных или фебрильных цифр, держится
1-2 недели и более.
• Нарастание клинических симптомов происходит к 5-7 дню (учащение
стула до 10-15 раз в сутки и более, усиление рвоты).
21.
ЭШЕРИХИОЗЫ: КЛИНИКА(ПРОДОЛЖЕНИЕ)
• У большинства детей развивается токсикоз с эксикозом:
1. I степень – дефицит массы тела 4-5% (дефицит жидкости 40-50 мл/кг)
2. II степень – дефицит массы тела 6-9% (дефицит жидкости 60-90 мл/кг)
3. III степень – дефицит массы тела 10% и более (дефицит жидкости 100-110
мл/кг).
22.
ЭШЕРИХИОЗЫ (ПРОДОЛЖЕНИЕ)Лечение:
1. Диета (исходя из возраста ребенка, тяжести заболевания и периода
инфекционного процесса).
2. Патогенетическая терапия – детоксикация и восстановление гемодинамики
путем оральной регидратации или внутривенной инфузии.
• При эксикозе I степени – оральная регидратация глюкозо-солевыми р-ми.
• При эксикозе II – III степени – пероральная детоксикация в 2 этапа.
1 этап – первые 6 часов от начала заболевания – направлен на ликвидацию водносолевого дефицита (50-100 мл/кг).
2 этап – поддерживающая терапия – направлен на восстановление продолжающихся
потерь жидкости и солей. Доза – 80-100 мл/кг в сутки. Проводится до прекращения
потерь жидкости.
23.
ЭШЕРИХИОЗЫ: ЛЕЧЕНИЕ(ПРОДОЛЖЕНИЕ)
3. Этиотропная терапия – назначение А/Б и химиопрепаратов.
• Азитромицин – 10 мг/кг в сутки в первый день, 5 мг/кг в сутки в один прием в
последующие дни
• Нифуроксазид
4. Энтеросорбенты: Активированный уголь или Диосмектит.
24.
ЭШЕРИХИОЗЫ (ПРОДОЛЖЕНИЕ)Энтеровазивный эшерихиоз:
• ЭИЭ встречается у детей любого возраста.
Эпидемиология:
• ЭИЭ имеет широкое распространение.
• Встречается в виде спорадических случаев и эпидемических вспышек.
• Сезонность – летне-осенний период.
• Основной путь инфицирования – пищевой. Возможны водный и контактный
пути.
25.
ЭШЕРИХИОЗЫ (ПРОДОЛЖЕНИЕ)Патогенез:
• Точка приложения – толстый кишечник.
• Развивается инвазивная диарея.
Клиника:
• ИП – 1-3 дня.
• Начинается с подъема температуры тела, головной боли, тошноты, рвоты,
умеренных болей в животе.
• Затем появляется жидкий стул + патологические примеси.
26.
ЭШЕРИХИОЗЫ: КЛИНИКА ЭИЭ(ПРОДОЛЖЕНИЕ)
• Сигмовидная кишка пальпируется в виде спазмированного, умеренно
инфильтрированного и болезненного тяжа.
• Тенезмов не бывает.
• Стул имеет каловый характер, до 3-5 раз в сутки, реже до 7-10 раз в сутки, с
примесью мутной слизи, зелени или прожилок крови.
• Испражнения скудные, без гноя.
• Выздоровление наступает на 3-5 день с нормализацией стула.
Лечение такое же, как и при шигеллезе.
27.
ЭШЕРИХИОЗЫ (ПРОДОЛЖЕНИЕ)Энтеротоксигенный эшерихиоз:
• Встречается у детей любого возраста.
Эпидемиология:
• ЭТЭ широко распространен.
• Встречается в виде спорадических случаев и эпидемических вспышек.
• Основной путь инфицирования – пищевой. Возможны водный и контактный
пути.
28.
ЭШЕРИХИОЗЫ (ПРОДОЛЖЕНИЕ)Патогенез:
• ЭТЭ не обладают инвазивностью.
• Развивается секреторная диарея.
Клиника:
• ИП – от нескольких часов до 1-2 суток.
• Начинается с повторной рвоты, неприятных ощущений в животе, водянистой
диареи.
• Интоксикация и тенезмы отсутствуют.
• t тела чаще субфебрильная или нормальная.
29.
ЭШЕРИХИОЗЫ: КЛИНИКА(ПРОДОЛЖЕНИЕ)
• При пальпации – урчание по всему животу.
• Испражнения без специфического калового запаха.
• Частота стула – до 5-20 раз в сутки и более.
• Патологические примеси в стуле отсутствуют.
• Быстро развивается обезвоживание.
• Длительность заболевания – 5-10 дней.
30.
ЭШЕРИХИОЗЫ (ПРОДОЛЖЕНИЕ)Лечение:
1. Дитетотерапия.
2. Оральная или парентеральная регидратация (зависит от тяжести состояния
пациента).
3. Антибиотекотерапия не показана, но при тяжелых формах – Азитромицин
– 10 мг/кг в сутки в первый день, 5 мг/кг в сутки в один прием в
последующие дни (3-5 дней).
4. Посиндромная, патогенетическая и симптоматическая терапия.
31.
ЭШЕРИХИОЗЫ (ПРОДОЛЖЕНИЕ)Энтерогеморрагический эшерихиоз
• ЭГЭ продуцируют экзотоксин с цитотоксическим, некротическим и
гемолитическим свойствами
воздействие как на кишечную стенку, так
и на другие органы (печень, почки, система кроветворения).
Эпидемиология:
• Болеют дети преимущественно дошкольного возраста.
• Встречается в виде спорадических случаев и эпидемических вспышек.
• Основной путь инфицирования – пищевой.
32.
ЭШЕРИХИОЗЫ (ПРОДОЛЖЕНИЕ)Клиника:
• Полиморфные клинические проявления: от бессимптомной инфекции и
легкой диареи до то тяжелого геморрагического колита и
тромбоцитопенической пурпуры.
• Начало – диарея по типу энтерита или энтероколита.
• Изначально стул нечастый - 3-5раз в день, кашицеобразный или водянистый,
без патологических примесей.
• Симптомы интоксикации выражены слабо или умеренно.
• Рвоты чаще нет.
33.
ЭШЕРИХИОЗЫ: КЛИНИКА(ПРОДОЛЖЕНИЕ)
• На 3-5 день болезни – рвота.
• Появляется резкая бледность кожи.
• Снижается диурез.
• В стуле – большое количество крови.
• При прогрессировании заболевания развивается гемолитико-уремический
синдром.
Лечение:
• Антибактериальная, патогенетическая, посиндромная и симптоматическая
терапия (аналогично с другими ОКИ).
• При гемолитико-уремическом синдроме проводиться перитонеальный диализ
или гемодиализ.
34.
САЛЬМОНЕЛЛЕЗСальмонеллез – это ОКИ, протекающая у детей чаще всего в
гастроинтестинальных, реже тифоподобных и септических формах.
Этиология:
• Возбудитель – сальмонеллы, продуцирующие эндотоксин.
• Устойчивы во внешней среде.
• Для разрушения сальмонелл требуется качественная термическая обработка.
35.
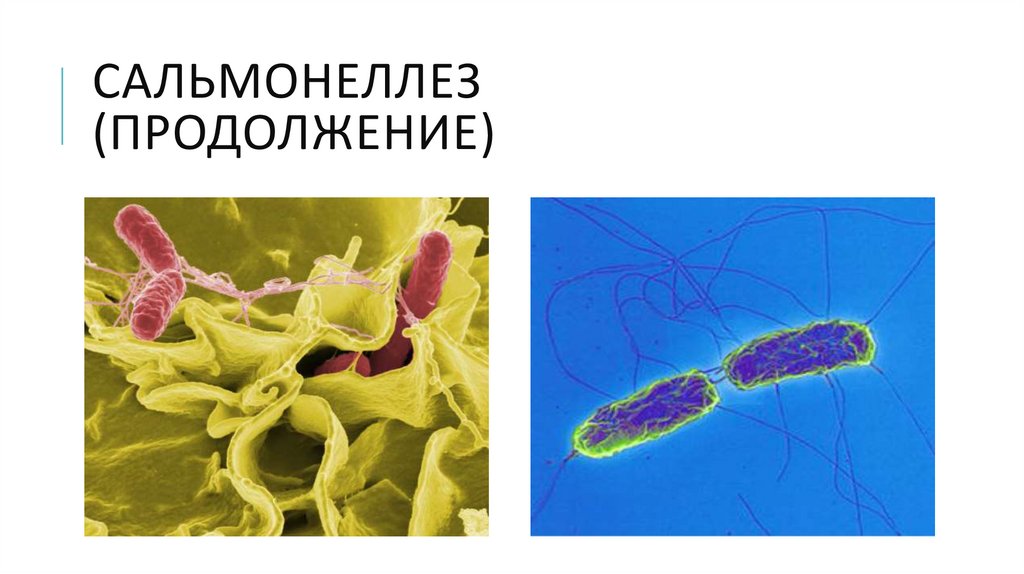
САЛЬМОНЕЛЛЕЗ(ПРОДОЛЖЕНИЕ)
36.
САЛЬМОНЕЛЛЕЗ(ПРОДОЛЖЕНИЕ)
Эпидемиология:
• ИИ – животные, птицы и человек.
• Роль животных в эпидемиологии – основная.
• Возбудитель выделяется с мочой, калом, молоком, носовой слизью и слюной.
• Наибольшая опасность – инфицирование крупного рогатого скота, свиней,
лошадей, овец.
• Значительный резервуар сальмонеллеза – птицы, особенно водоплавающие.
37.
САЛЬМОНЕЛЛЕЗ: ЭПИДЕМИОЛОГИЯ(ПРОДОЛЖЕНИЕ)
• Механизм передачи – фекально-оральный.
• Основной путь передачи – пищевой.
• Вспышки заболевания возникают в основном в детских коллективах в связи с
нарушением правил приготовления пищи и хранения продуктов.
• Возможен контактно-бытовой путь передачи (особенно у новорожденных).
Патогенез:
• Сальмонеллы внедряются в ЖКТ, развивается токсический синдром (фаза
токсемии) – клиническая картина начального периода.
• У новорожденных из-за несовершенства факторов неспецифической защиты
ЖКТ сальмонеллы колонизируют тонкий и толстый кишечник – энтеральная
фаза.
38.
САЛЬМОНЕЛЛЕЗ(ПРОДОЛЖЕНИЕ)
Размножение сальмонелл приводит к развитию диарейного синдрома (энтерит,
энтероколит).
В зависимости от состояния ИС есть 2 варианта развития событий:
1. Развитие местного воспалительного процесса.
2. Прорыв кишечного и лимфатического барьеров и наступление фазы
бактериемии.
• Формирование гранулем и септических очагов (менингит, эндокардит, остеомиелит,
перитонит).
39.
САЛЬМОНЕЛЛЕЗ(ПРОДОЛЖЕНИЕ)
Клиника:
• ИП – 12-24 часа. Может варьироваться от более короткого до 5-6 дней.
• Различают:
1.
Типичные формы (желудочно-кишечная, тифоподобная и септическая).
2.
Атипичные формы (стертая, субклиническая).
40.
САЛЬМОНЕЛЛЕЗ: КЛИНИКА(ПРОДОЛЖЕНИЕ)
1. Желудочно-кишечная форма:
• встречается наиболее часто;
• ведущие синдромы – гастрит, гастроэнтерит, энтерит, гастроэнтероколит,
энтероколит, колит.
• начало – острое.
• стул с первых дней – учащенный, обильный, жидкий, содержит каловые
массы, перемешанные с водой.
• зловонный, с большим количеством мутной слизи и зелени – «болотная тина».
41.
САЛЬМОНЕЛЛЕЗ: КЛИНИКА(ПРОДОЛЖЕНИЕ)
42.
САЛЬМОНЕЛЛЕЗ: КЛИНИКА(ПРОДОЛЖЕНИЕ)
• Рвота не частая, упорная, не связана с приемами пищи.
• Есть тенезмы, пальпируется спазмированная сигмовидная кишка.
• Язык густо облажен со следами от зубов.
• Живот умеренно вздут.
• Гепатоспленомегалия (у детей раннего возраста).
• t повышена с первого дня, держится 5-7 дней.
• Интоксикация сохраняется длительно.
• Улучшение стула происходит к 7-10 дню.
• Отмечается длительное бактериовыделение.
43.
САЛЬМОНЕЛЛЕЗ: КЛИНИКА(ПРОДОЛЖЕНИЕ)
2. Тифоподобная форма:
• Встречается чаще у детей старшего возраста.
• Выраженные бактериемия и токсический синдром.
• Напоминает по течению паратиф.
• Острое начало.
• t поднимается до высоких цифр. Лихорадка до 2-х недель.
44.
САЛЬМОНЕЛЛЕЗ: КЛИНИКА(ПРОДОЛЖЕНИЕ)
• Головная боль, рвота, адинамия, оглушенность.
• Бред, помрачение сознания, явления менингизма.
• Язык густо обложен налетом, утолщен, суховат.
• Живот умеренно вздут, при пальпации – урчание и болезненость в правой
подвздошной области.
• На пике заболевание возможно появление розеолезно-папулезной сыпи.
• Энтеритный стул, однако расстройства может и не быть.
45.
САЛЬМОНЕЛЛЕЗ: КЛИНИКА(ПРОДОЛЖЕНИЕ)
3. Септическая форма:
• Встречается у новорожденных, недоношенных и грудных детей.
• Острое начало. Высокая t тела держится до 3-4-х недель с большими
размахами в течение суток.
• Учащенный стул с патологическими примесями.
• Наличие гнойных очагов различной локализации
соответствующей клиники.
формирование
46.
САЛЬМОНЕЛЛЕЗ(ПРОДОЛЖЕНИЕ)
Лечение:
1.
Диета.
2.
Регидратация – оральная и парентеральная (при тяжелом течении и
выраженном токсикозе).
3.
Энтеросорбенты: активированный уголь или диосмектит внутрь.
4.
Антибиотикотерапия при тяжелых и септических формах - Азитромицин – 10
мг/кг в сутки в первый день, 5 мг/кг в сутки в один прием в последующие дни.
5. При длительном бактериовыделении – пробиотики.
6. Госпитализация в инфекционное отделение стационара согласно показаниям к
госпитализации (см. Протокол лечения МЗ РБ).
47.
РОТАВИРУСНАЯ ИНФЕКЦИЯРотавирусная инфекция – ОКИ, характеризующаяся симптомами общей
интоксикации, поражением ЖКТ, дегидратацией и респираторным
синдромом в начальном периоде болезни.
Этиология:
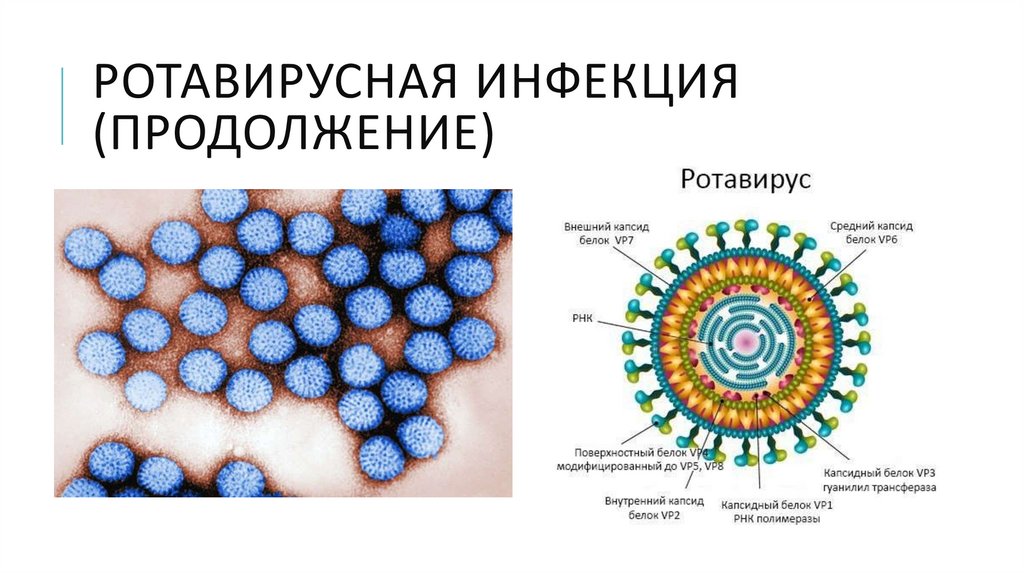
• Возбудители – ротавирусы.
48.
РОТАВИРУСНАЯ ИНФЕКЦИЯ(ПРОДОЛЖЕНИЕ)
49.
РОТАВИРУСНАЯ ИНФЕКЦИЯ(ПРОДОЛЖЕНИЕ)
Эпидемиология:
• ИИ – человек с клиническими проявлениями заболевания и
вирусоноситель.
• Механизм передачи – фекально-оральный.
• Пути передачи – водный, пищевой и бытовой.
• Ротавирусы устойчивы в окружающей среде (жизнеспособны до 7
месяцев).
50.
РОТАВИРУСНАЯ ИНФЕКЦИЯ(ПРОДОЛЖЕНИЕ)
Клиника:
• ИП – от 15ч до 7 дней, чаще – 1-3 дня.
• Острое начало.
• Повышение t тела, появление диареи и рвоты в первый день.
• Респираторный синдром – гиперемия и зернистость СО зева,
заложенность носа, покашливание (менее выражен, чем при ОРИ,
длительность меньше).
51.
РОТАВИРУСНАЯ ИНФЕКЦИЯ:КЛИНИКА (ПРОДОЛЖЕНИЕ)
• Синдром энтерита или гастроэнтерита – рвота повторная, не дольше 1-2 дней.
• Стул водянистый, слабоокрашенный, с резким запахом, без патологических
примесей.
• Частота стула – до 15-20 раз в сутки, у детей старшего возраста – 4-5 раз.
• Продолжительность диареи – не более недели.
• При пальпации – урчание и плеск по ходу кишечника.
• Схваткообразные боли в животе. При пальпации – умеренно выраженные,
спонтанные, без четкой локализации.
• Симптомы общей интоксикации – слабость, вялость, адинамия, головная боль,
головокружение.
52.
РОТАВИРУСНАЯ ИНФЕКЦИЯ(ПРОДОЛЖЕНИЕ)
Лечение:
1. Диета.
2. Регидратация.
3. Энтеросорбенты.
4. Госпитализация в инфекционное отделение по показаниям.
53.
ЛАБОРАТОРНАЯ ДИАГНОСТИКАОКИ
1. Бактериологический метод (рвотные массы, испражнения, кровь,
моча, ликвор).
2. Вирусологический метод.
3. ИФА
4. Серологические исследования.
5. Экспресс-методы – латекс-агглютинация, твердофазовая реакция
коагглютинации (КОА).
54.
ДИФФЕРЕНЦИАЛЬНАЯДИАГНОСТИКА
Дифференциальная диагностика ОКИ состоит из двух этапов:
1. Предварительная диагностика (учитываются этиологическая структура ОКИ
в данной местности, сезонность, предполагаемый источник заражения,
наличие ОКИ у окружения и т.п.).
2. Окончательная диагностика (основывается на динамике клинических
проявлений, выделении возбудителя заболевания).
Заболевания: острый аппендицит, инвагинация кишечника.
55.
САНИТАРНО-ПРОТИВОЭПИДЕМИЧЕСКИЕМЕРОПРИЯТИЯ
1. Заболевшие подлежат изоляции.
2. Госпитализация по клиническим показаниям.
3. Выписка после клинического выздоровления.
4. Выписка лиц, относящихся к эпидемически значимым контингентам,
проводится после получения однократного отрицательного результата
бактериологического исследования фекалий.
56.
САНИТАРНО-ПРОТИВОЭПИДЕМИЧЕСКИЕМЕРОПРИЯТИЯ (ПРОДОЛЖЕНИЕ)
Требования к диспансерному наблюдению.
1. За лицами, относящимися к эпидемически значимым контингентам,
наблюдение осуществляется в течение 1 месяца после выписки.
2. Проведение бактериологического исследования фекалий по истечении
вышеуказанного срока.
Требования к проведению санитарно-противоэпидемических мероприятий в
очаге.
1. Изоляция группы (класса) от остального коллектива на 7 дней со дня
изоляции последнего заболевшего.
2. Запрещается допуск новых и временно отсутствовавших в изолированный
коллектив.
57.
САНИТАРНО-ПРОТИВОЭПИДЕМИЧЕСКИЕМЕРОПРИЯТИЯ (ПРОДОЛЖЕНИЕ)
3. Прием пищи за отдельными столами, из отдельной промаркированной или
одноразовой посуды и такими же приборами.
4. Дезинфекция посуды.
5. Установление за контактными ежедневного наблюдения (7 дней) – опрос,
осмотр, термометрия.
6. Регистрация данных наблюдения в медицинской документации (ф.№ 112/у
«История развития ребенка» и ф.№ 026/у «Медицинская карта ребенка»).
7. На выявленного заболевшего в территориальный центр гигиены и
эпидемиологии подается экстренное извещение.
8. В очаге проводится текущая и заключительная дезинфекция.
58.
ПРОФИЛАКТИКА ОКИ1. Правильная организация санитарно-гигиенического и
противоэпидемического режимов в организациях ЗО и УО.
2. Информационно-просветительская работа среди населения.
3. Соблюдение правил личной гигиены.
4. Раннее выявление и изоляция заболевших.
5. Вакцинация против ротавирусной инфекции.























































 Медицина
Медицина








