Похожие презентации:
Болезнь Моя-Моя
1. Болезнь Моя-Моя
2. Общие сведения
Болезнь моя-моя(от яп. もやもや —клуб дыма, туман) – болезнь НисимотоТакеуши-Кудо, церебральная базальная
телеангиэктазия.
По МКБ-10 заболевание относится к
цереброваскулярным заболеваниям.
Распространенность: 0,35 на 100 тысяч
человек. Отмечается 2 пика
заболевания: 5 и 40–50 лет. Чаще
болеют женщины.
3.
4.
Болезнь моя-моя – редкое хроническоепрогрессирующее заболевание сосудов
головного мозга.
Впервые оно было описано японскими
исследователями в 1957 г. Takeuchi и
Shimizu, а термин «болезнь моя- моя» был
введен в клиническую практику в 1967 г. A.
Takaku и J. Suzuki.
5.
6. Этиология и патогенез
В основе патологического процессалежит постепенная окклюзия сосудов
головного мозга преимущественно во
внутричерепных сегментах внутренних
сонных, начальных отделах передних
мозговых и средних мозговых артерий.
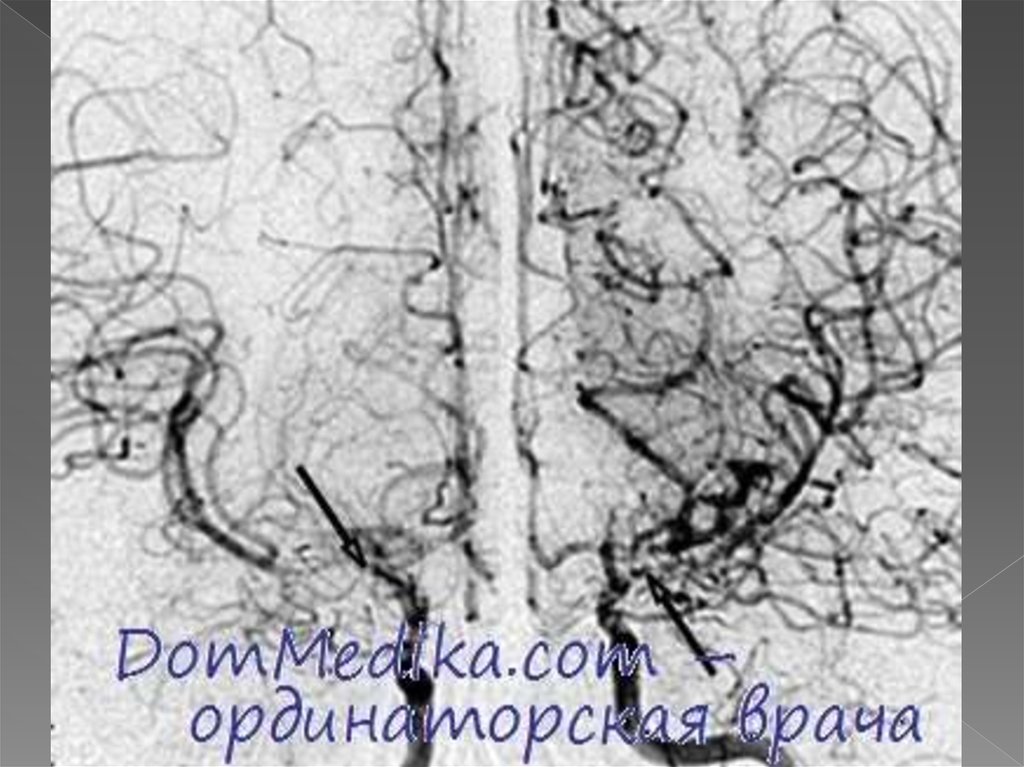
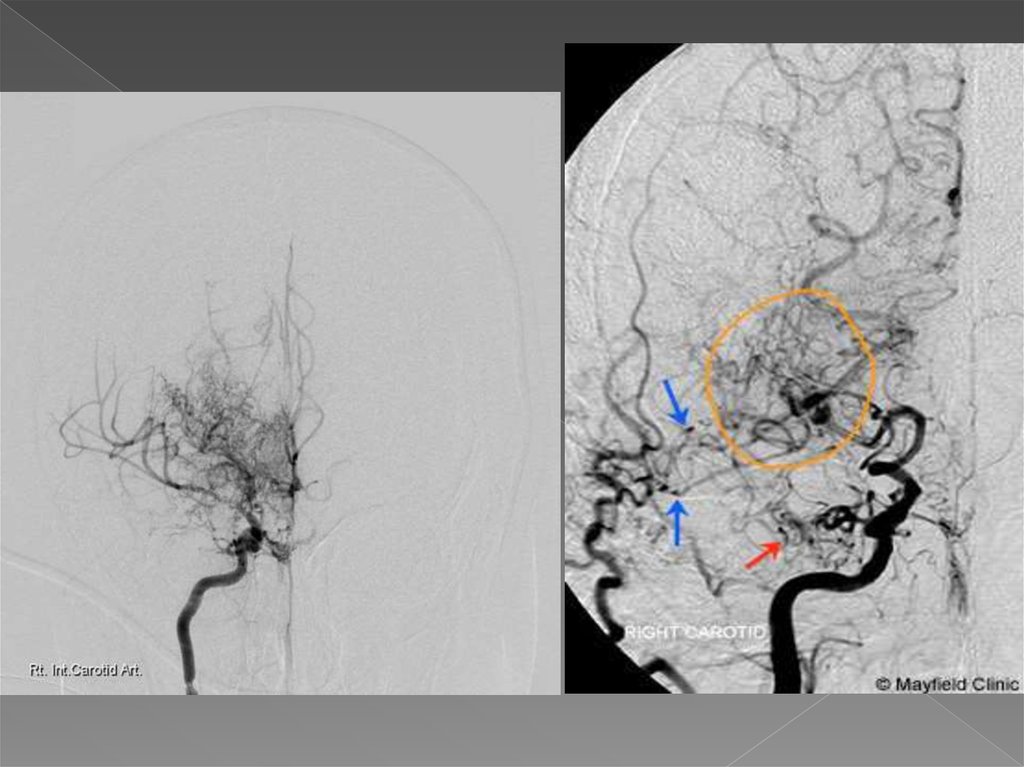
На основании головного мозга
формируется сеть коллатеральных
сосудов, которая на ангиограммах
создает впечатление легкой дымки
7.
Этиологически предполагается нескольковозможных вариантов:
генетическая аномалия артерий, которая
часто ассоциируется с аномалиями кожи
головы и шеи (ангиомы, аплазии);
аутоиммунный воспалительный процесс,
протекающий по типу неспецифичного
артериита и приводящий к повреждению
интимы сосуда и последующему тромбозу.
Ряд авторов считает, что БММ связана с
хромосомными нарушениями
(нейрофиброматоз, синдром Дауна),
гемолитической анемией, инфекционными
заболеваниями (лептоспироз,
туберкулезный менингит),
новообразованиями (краниофарингиома,
опухоли Вильмса), злоупотреблением
лекарственными препаратами
(фенобарбитал).
8.
9.
Заболеванию часто предшествуют синусит,тонзиллит, отит или другие воспалительные
процессы в области головы и шеи, что является
косвенным признаком аутоиммунного патогенеза
заболевания. Другим фактом в пользу иммунного
характера болезни является описание случаев
сочетания БММ и неспецифического язвенного
колита. В 8,0 - 9,0% случаев заболевание
развивается после травмы головы. Описаны
семейные случаи болезни у родных сестер,
матери и ребенка, дяди и племянника.
Baraitser M. Neurological complications in one of a sibpair with
aplasia cutis congenital. Clin Dysmorphol 1992; 1: 4: 235-239.
10.
Морфологические нарушения при болезнимоямоя, по данным Ю.А. Медведева и Д.Е. Мацко ,
проявляются изменением формы и размеров
сосудов в виде плотных тяжей с узкими точечными
просветами.
Микроскопически стеноз сосудов развивается за
счет резкого циркулярного утолщения интимы, в
основе которого лежат разрастания эластической
и коллагеновой ткани.
В коллатералях наблюдаются разрывы внутренней
эластичной мембраны, некрозы гладкомышечных
клеток, отечные изменения, перерастяжение
стенок, их истончение и локальная дилатация с
образованием аневризм.
Медведев Ю.А., Мацко Д.Е. Аневризмы и пороки развития сосудов мозга:
Этиология. Патогенез. Классификация. Патологическая анатомия. СПб 1993;
74-76.
11.
Патологический процесс начинается с уровнябифуркации внутренней сонной артерии (ВСА). В
этих условиях церебральный кровоток
продолжает осуществляться через систему
вертебрально-базилярных артерий, что
проявляется созданием коллатеральной сети
сосудов на основании мозга. По мере
прогрессирования болезни в патологический
процесс вовлекается и наружная сонная артерия
с формированием анастомоза через глазничную
артерию, что приводит к образованию в орбите
второй сети анастомозов.
Аневризмы и пороки развития сосудов мозга. СПб: Изд. РНХЦ им. проф.
А.Л. Поленова 1993; 1: 74-76
12.
13.
Чаще всего заболевание проявляется в возрасте от10 до 30 лет. У детей возникают нарушения
кровообращения головного мозга в виде
ишемических инсультов или транзиторных
ишемических атак.
Родители отмечали у детей с болезнью моя-моя
эпизоды чувствительных, зрительных нарушений и
головную боль. В старшей возрастной группе чаще
развивались различные формы кровоизлияний
(субарахноидальные, паренхиматозные,
внутрижелудочковые). У взрослых пациентов
наблюдались ишемические инсульты и деменция.
Бывальцев В.А., Сузуки Й. Комбинированное лечение болезни моямоя с
использованием прямого анастомоза и реваскуляризации - опыт 225
операций. Вопросы нейрохирургии им. Н.Н. Бурденко 2007; 3: 11-16.
14. Клинические проявления
Проявления различаются в зависимости отвозраста, локализации и тяжести ишемического
инсульта или кровоизлияния.
У детей и подростков (до 15 лет) на ранних
стадиях появляются неспецифические
симптомамы головной боли, иногда типа
гемикрании, несистемного головокружения,
ухудшения памяти и внимания.
По мере прогрессирования стеноза
развиваются ТИА, проявляющиеся
сенсомоторными, зрительными, речевыми
нарушениями, которые часто провоцируются
криком, натуживанием, гипервентиляцией.
Повторные ТИА часто приводят к инфарктам
мозга, чаще локализованным в каротидном
бассейне.
15.
В клинической картине могут наблюдатьсянепроизвольные движения
(хореоатетоидные гиперкинезы), а также
парциальные и вторично-генерализованные
эпилептические припадки.
У детей раннего возраста наблюдается
плач, кашель, напряжение, двигательные,
сенсорные, визуальные нарушения,
нарушения речи, судороги, хореи.
У взрослых клиническая картина
проявляется внутримозговыми и
внутрижелудочковыми кровоизлияниями из
разорвавшихся аневризм.
16. Диагностика
Японским исследовательским комитетом поизучению болезни моя-моя были разработаны
диагностические критерии заболевания:
1) стеноз или тромбоз ВСА на уровне
бифуркации, а также проксимальных отделов
передней и СМА;
2) характерное расширение базальных
коллатеральных артерий, особенно
лентикулостриарных и таламоперфорирующих;
3) двусторонний характер поражения.
Cerebrovascular Diseases. Ed. by B.P. Garg, A. Bruno, J. Biller. Philadelphia: LippencotRaven Publichers 1997
17.
Общеклинические и биохимическиеисследования крови при БММ
малоинформативны.
В план обследования этой категории
больных необходимо включать
иммуноферментные исследования (тесты
с волчаночным антикоагулянтом и
антикардиолипиновыми антителами).
КТ и МРТ с контрастной ангиографией
визуализируют внутричерепные изменения у
пациентов с БММ. При КТ, МРТ головного
мозга выявляются неспецифические очаги
пониженной плотности, локализованные в
обоих каротидных бассейнах,
атрофический процесс, гидроцефалия или
признаки внутричерепных кровоизлияний.
18.
Ангиографическая классификациязаболевания:
1 - выявляется только стеноз терминального
сегмента ВСА;
2 - начало развития коллатеральной сети
сосудов на основании мозга;
3 - присоединение стеноза ПМА и СМА,
развитие коллатеральной сети в области
орбиты;
4 - прогрессирующее исчезновение
коллатеральной сети;
5 - сужение ЗМА с едва видимыми ПМА и
СМА;
6 - тотальная окклюзия артерий головного
мозга, при этом мозговой кровоток
поддерживается только через
трансдуральные анастомозы.
19.
Транскраниальная допплерография(снижение скорости кровотока в
средних мозговых артериях).
КТ головного мозга (мелкие очаги
пониженной плотности).
МРТ головного мозга, МР-ангиография
(очаговые инфаркты, атрофия,
аномальные сосуды в области
базальных ганглиев).
20.
В настоящее время в диагностике БММотдается предпочтение МРангиографии, являющейся безопасным
неинвазивным методом, результаты
которого сопоставимы с данными
ангиографии.
В ряде случаев оправдано проведение
позитронно-эмиссионной томографии
(ПЭТ), которая позволяет обнаружить
снижение мозговой перфузии в лобной
и височных областях, изменение лобнозатылочного градиента в затылочных
долях.
21.
22.
23.
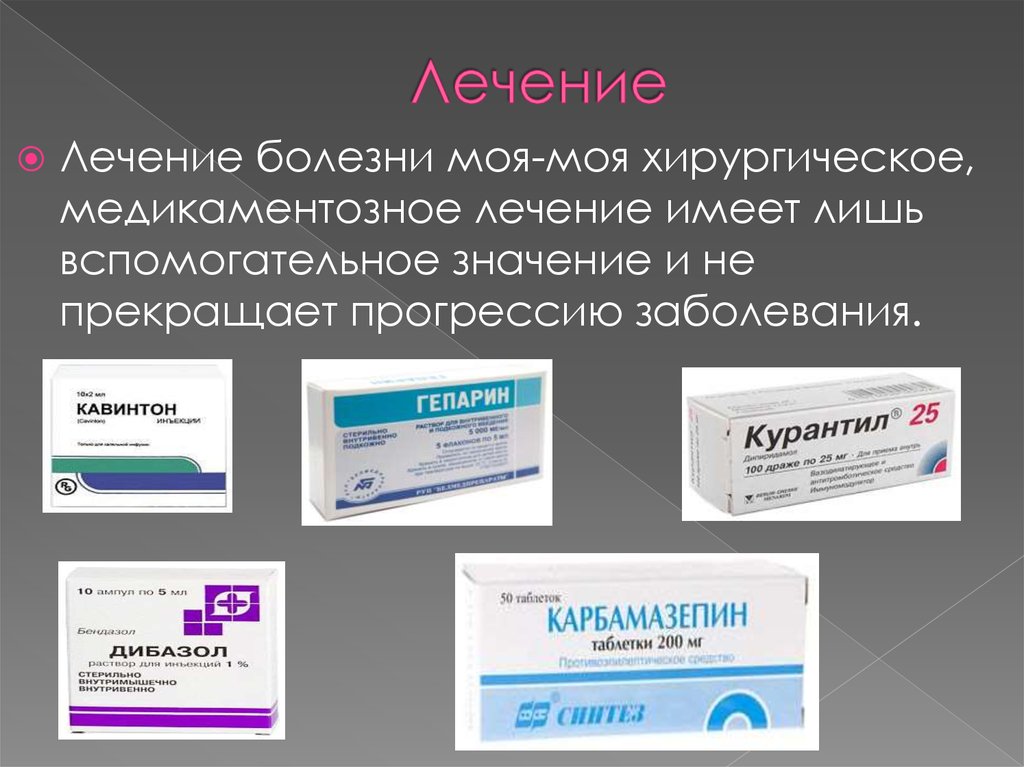
24. Лечение
болезни моя-моя хирургическое,медикаментозное лечение имеет лишь
вспомогательное значение и не
прекращает прогрессию заболевания.
25.
Кавинтон (препарат, улучшающий мозговое кровообращение).Режим дозирования: внутривенно 20-25 мг в 500 мл инфузионного
раствора. В течение 2-3 дней дозу можно увеличить не более чем до
1 мг/кг/сутки. Средняя продолжительность курса 10-14 дней. По
окончании курса внутривенной терапии рекомендуется продолжить
лечение таблетками Кавинтон по 2 таблетки 3 раза в сутки.
Гепарин (антикоагулянт). Режим дозирования: в/в или п/к в начальной
дозе — в/в (инъекционно) 5000 МЕ, поддерживающая: непрерывная
в/в инфузия — 1000–2000 МЕ/ч (20000–40000 МЕ/сут.), предварительно
разводя в 1000 мл изотонического раствора NaCl; регулярные в/в
инъекции — по 5000–10000 МЕ каждые 4–6 ч; п/к (глубоко) — по 15000–
20000 МЕ каждые 12 ч или по 8000–10000 МЕ каждые 8 ч.
Курантил (антиагрегант). Режим дозирования: внутрь в дозе 75–225
мг/сут. в несколько приемов, в тяжелых случаях дозу увеличивают до
600 мг/сут.
Дибазол (гипотензивное, спазмолитическое, сосудорасширяющее
средство). Режим дозирования: внутримышечно по 2-3 мл 1%
раствора 2-3 раза в день. Курс лечения 8-14 дней.
Карбамазепин (антиконвульсант). Режим дозирования: внутрь в
начальной дозе 0,1 г 4-5 дней, затем доза увеличивается до 0,4-1,2
г/сут. После 3-4 нед. доза снижается до 0,1-0,2 г в день. Никардипин
(блокатор кальциевых каналов). Режим дозирования: внутривенно в
дозе 5 мг/ч; затем дозу увеличивают на 2,5 мг/ч через каждые 5 мин.
до достижения максимальной дозы 15 мг/ч, до снижения уровня
систолического АД на 10-15%.
26.
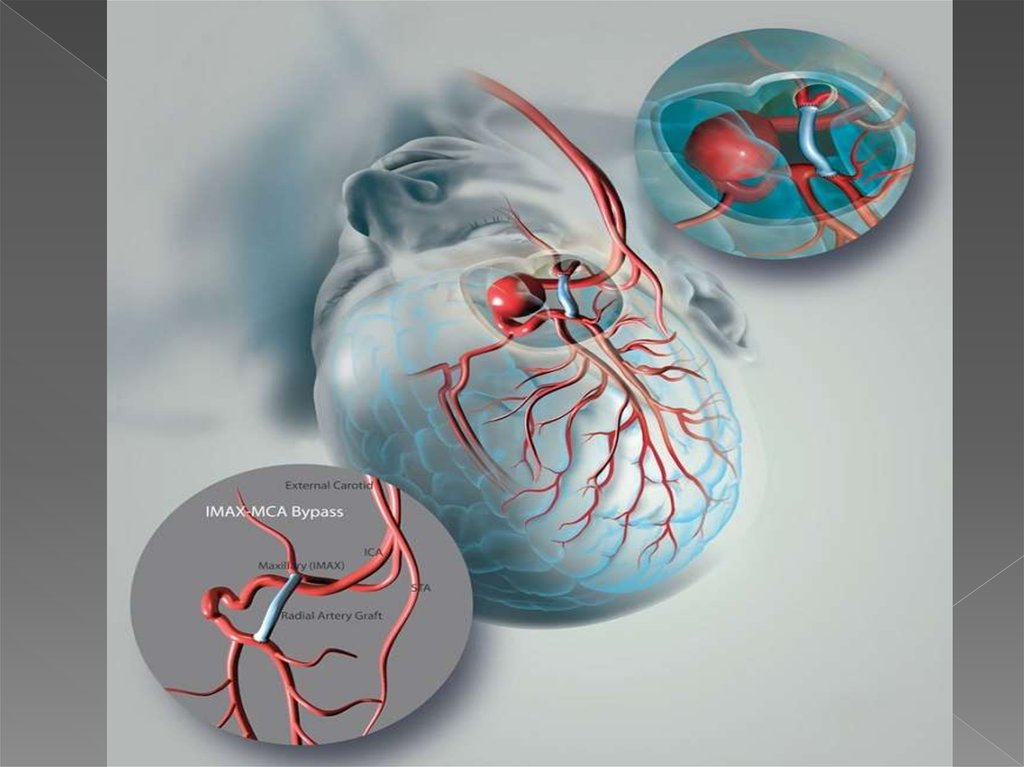
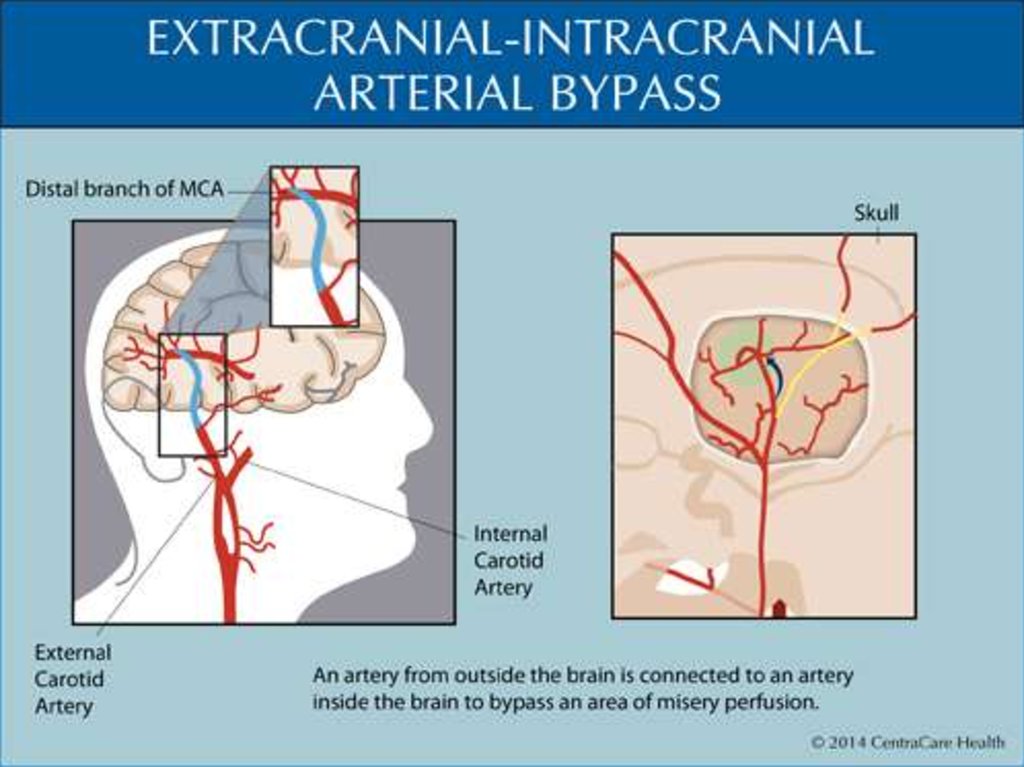
Хирургическое лечение состоит в созданиианастомоза внечерепных и внутричерепных артерий
одним из методов: прямой анастомоз и непрямые
анастомозы — синангиозы.
При прямом шунтировании соединяют
поверхностную височную артерию (superficial
temporal artery) со средней мозговой артерией
(middle cerebral artery) (STA—MCA bypass, brain
bypass).
При создании синангиоза богато кровоснабженные
мягкие ткани скальпа фиксируют к поверхности
мозга, тем самым создавая условия для
формирования новых сосудов — неоангиогенеза.
Возможно сочетание прямого и непрямого
анастомозов. Как правило к прямым анастомозам
прибегают у взрослых, тогда как у детей результаты
лечения лучше при использовании непрямых
анастомозов. Как правило, для полноценной
реваскуляризации головного мозга требуется
несколько операций.
Бывальцев В.А., Сузуки Й. Комбинированное лечение болезни моямоя с
использованием прямого анастомоза и реваскуляризации - опыт 225
операций. Вопросы нейрохирургии им. Н.Н. Бурденко 2007
27.
28.
29. Клинический пример
Пациент Е., 27 лет, поступил в региональный сосудистый центрдля лечения острых нарушений мозгового кровообращения
ОГБУЗ «Томская областная клиническая больница» с
жалобами на затруднение речи.
Из анамнеза было выяснено, что у пациента в юности
наблюдалась нестабильность артериального давления, в 21
год он перенес стертую форму клещевого энцефалита.
Заболел внезапно, когда появились головная боль,
затруднение речи, асимметрия лица. Артериальное
давление на момент поступления в стационар по скорой
помощи было 100/60 мм рт.ст.
При поступлении: состояние средней степени тяжести. В
неврологическом статусе: сознание сохранено. Речь
смазана по типу дизартрии. Объем движений глазных яблок
полный, зрачки равные, фотореакции живые. Носогубная
складка сглажена справа, язык отклоняется вправо. Голос
звучный, поперхивания нет, глоточный рефлекс живой.
Движения в конечностях в полном объеме, сила 5 баллов по
всем мышечным группам, тонус не изменен. Рефлексы с
конечностей живые, симметричные, патологических знаков
нет. Чувствительность интактна, координаторных нарушений
нет, менингеальных знаков нет.
30.
При исследовании лабораторных показателей(общий анализ крови, биохимические показатели
крови, коагулограмма и общий анализ мочи)
отклонений от нормы выявлено не было.
При электрокардиографии обнаружено
вертикальное положение электрической оси сердца.
Рентгенография органов грудной клетки была без
патологии.
На глазном дне отмечалась гипертензивная
ангиопатия сетчатки.
Дуплексное сканирование сосудов шеи выявило
повышение периферического сопротивления в
общих сонных артериях и дефицит кровотока,
извитость позвоночных артерий с двух сторон.
При электроэнцефалографии были
зарегистрированы отдельные общемозговые
проявления в виде частичной редукции α-ритма,
негрубой медленноволновой активности, периодами
по типу вспышек, ирритации коры преимущественно
по правому полушарию, при гипервентиляции отдельные элементы эпилептиморфной активности
без четкой локализации преимущественно в правой
лобно-центральной области.
31.
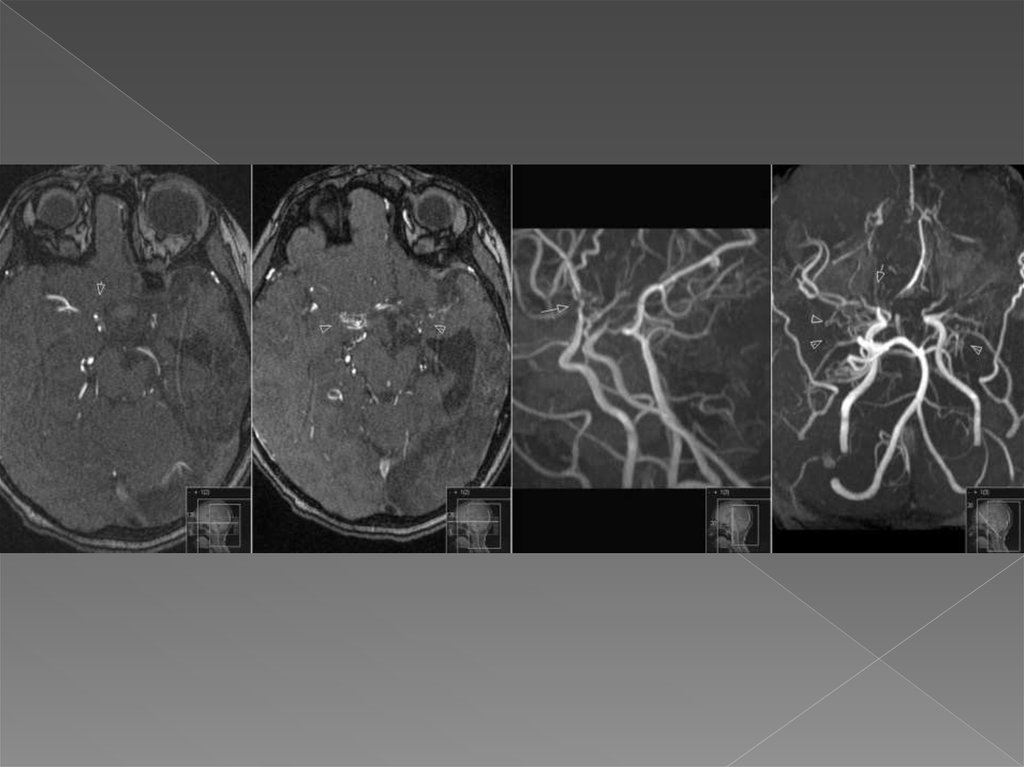
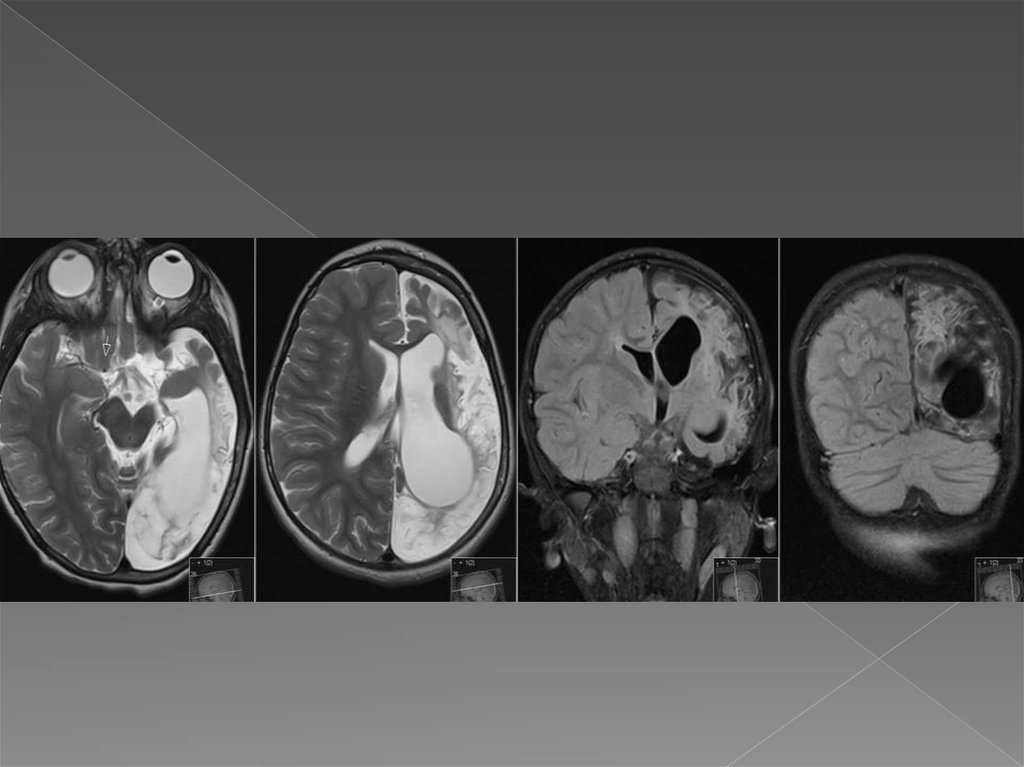
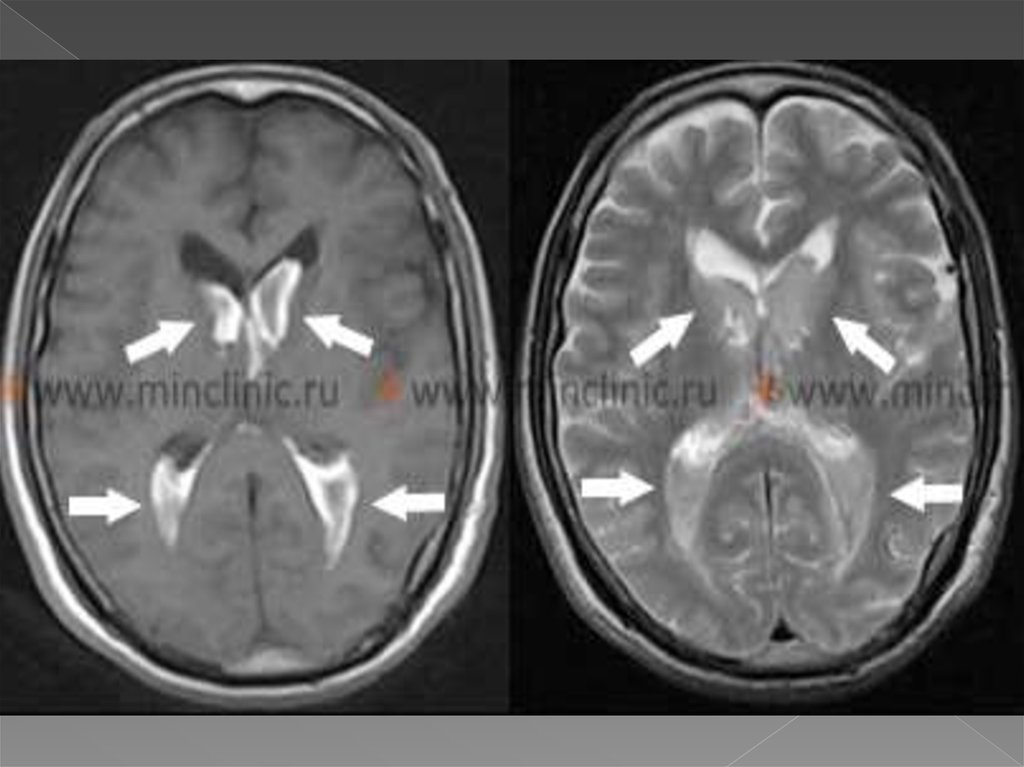
Результаты МРТ головного мозга: признаки подострогоишемического инсульта в бассейнах центральных и
периферических ветвей СМА справа, а также в бассейне
передней ворсинчатой артерии справа. Формирующаяся
постишемическая киста в бассейне СМА слева на фоне
перенесенного лакунарного ишемического инсульта.
Смешанная гидроцефалия
Окончательная постановка диагноза была основана на
результатах МР-ангиографии, на которой был выявлен стеноз
магистральных сосудов виллизиева круга, преимущественно
справа, с формированием коллатералей, за счет которых
обеспечивалось неадекватное кровоснабжение головного
мозга, и, как следствие, развитие множественных
ишемических повреждений разной степени давности:
лакунарные инфаркты правого и левого полушарий,
постишемическая киста в бассейне СМА слева
32.
33.
Диагноз «Болезнь моямоя, ишемическийинсульт в бассейне СМА справа».
Диагноз был установлен на основании
данных МР-ангиографии и клинической
картины заболевания - острое развитие
очаговой неврологической
симптоматики в бассейне СМА
Данные ангиографии соответствовали
всем критериям диагностики болезни
моямоя.


























 Медицина
Медицина








