Похожие презентации:
Гипертермия
1.
Гипертермия.2.
Температура тела является одним из важныхпараметров гомеостаза.
Оптимум температуры организма —
необходимое условие эффективного
протекания реакций метаболизма,
обновления структур, функционирования
органов, систем и деятельности организма в
целом.
Благодаря активному поддержанию
температуры внутренней среды организм
обладает стабильным уровнем
жизнедеятельности и эффективным
приспособлением к изменениям среды
обитания.
3.
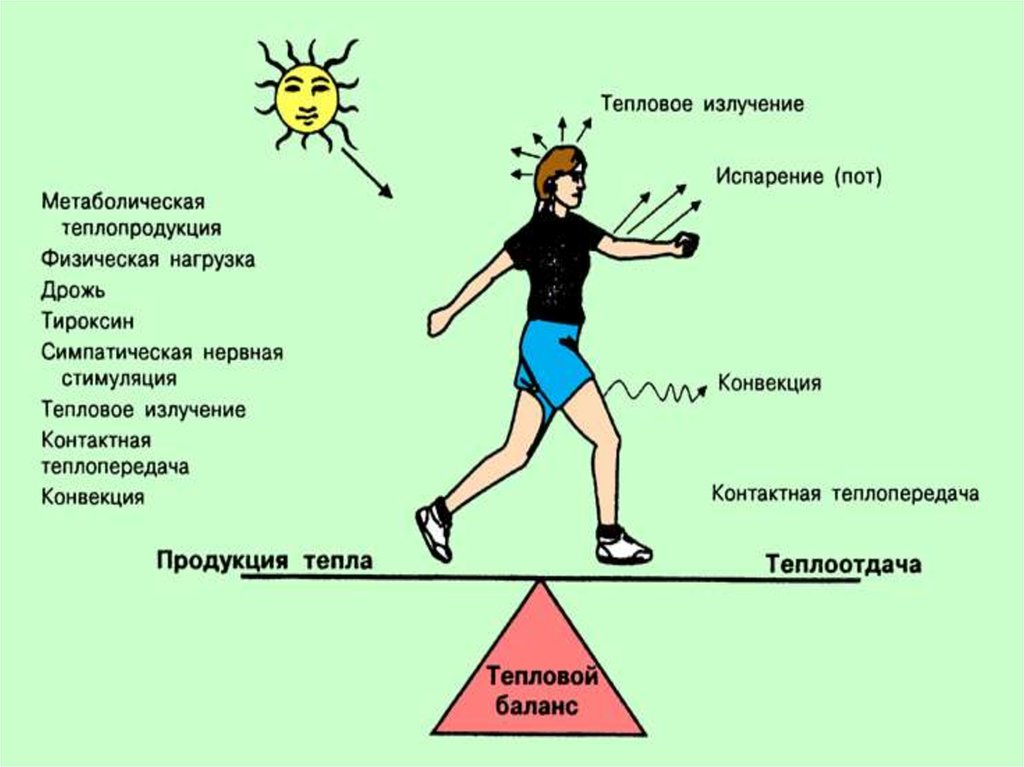
Температурный балансТеплопродукция (химическая процесс)
сократительная теплопродукция:
произвольная и непроизвольная
(дрожь) мышечная активность .
несократитетельная теплопродукция –
теплообразование за счёт высокой
скорости окисления жирных кислот в
бурой жировой ткани
4.
Температурный балансТеплоотдача (физический процесс)
излучение (радиация) – инфракрасная часть спектра
теплопроведение (непосредственный контакт более
нагретого тела с менее нагретым)
конвекция (контакт при движении окружающей
среды)
испарение:
ощутимая перспирация – испарение с потом;
неощутимая – испарение со слизистых оболочек.
Испарение – единственный метод теплоотдачи, когда
температура окружающей среды равна или выше
температуры тела и излучение, теплопроведение и
конвекция имеют отрицательные значения.
5.
6.
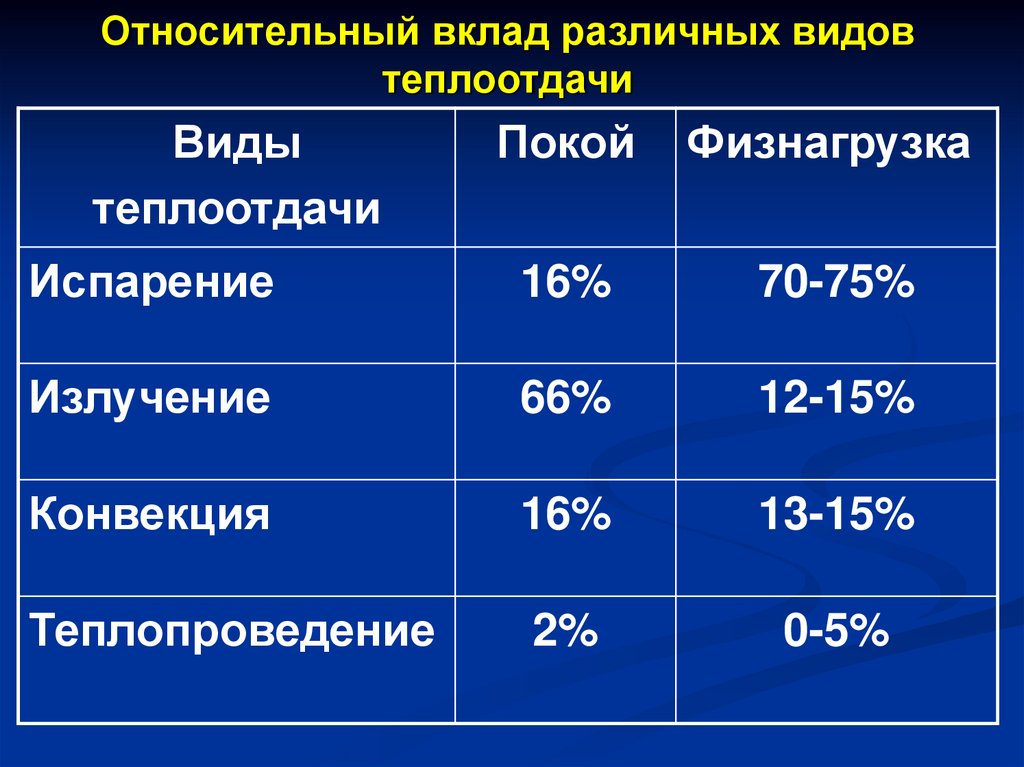
Относительный вклад различных видовтеплоотдачи
Виды
теплоотдачи
Покой
Физнагрузка
Испарение
16%
70-75%
Излучение
66%
12-15%
Конвекция
16%
13-15%
Теплопроведение
2%
0-5%
7.
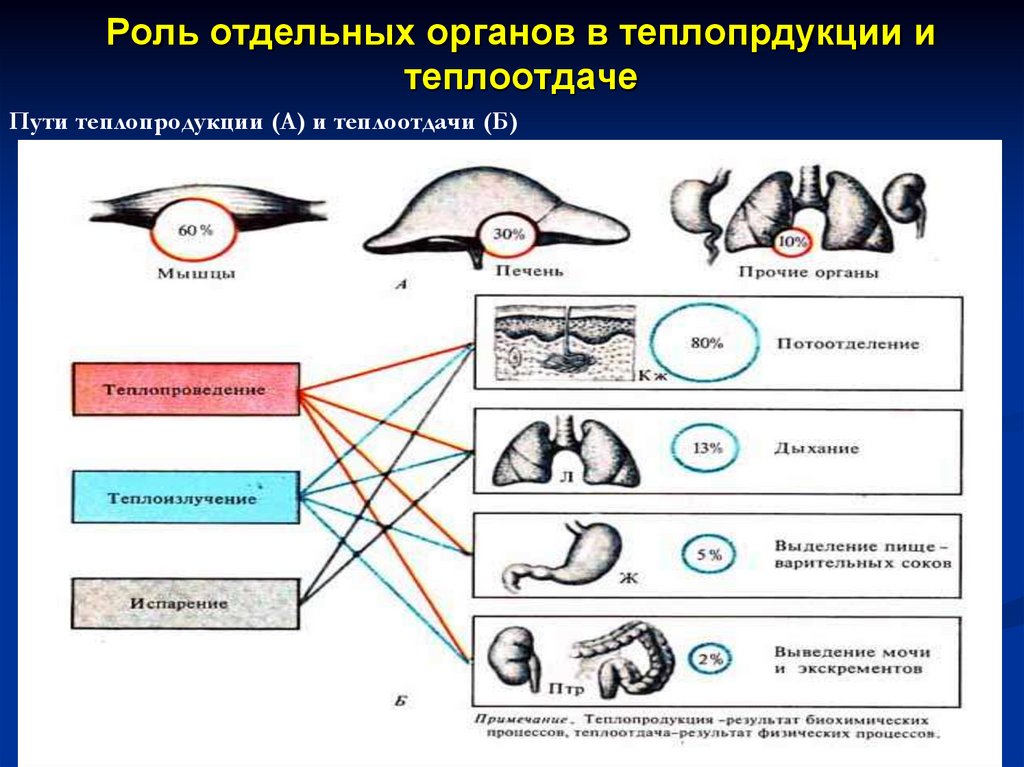
Роль отдельных органов в теплопрдукции итеплоотдаче
Пути теплопродукции (А) и теплоотдачи (Б)
8.
ТерморегуляцияТемпература тела человека
поддерживается специализированной
системой терморегуляции,
включающей физические и химические
механизмы.
Центр терморегуляции находится в
гипоталамусе.
9.
СХЕМА РЕГУЛЯЦИИ ТЕМПЕРАТУРЫ ТЕЛА10.
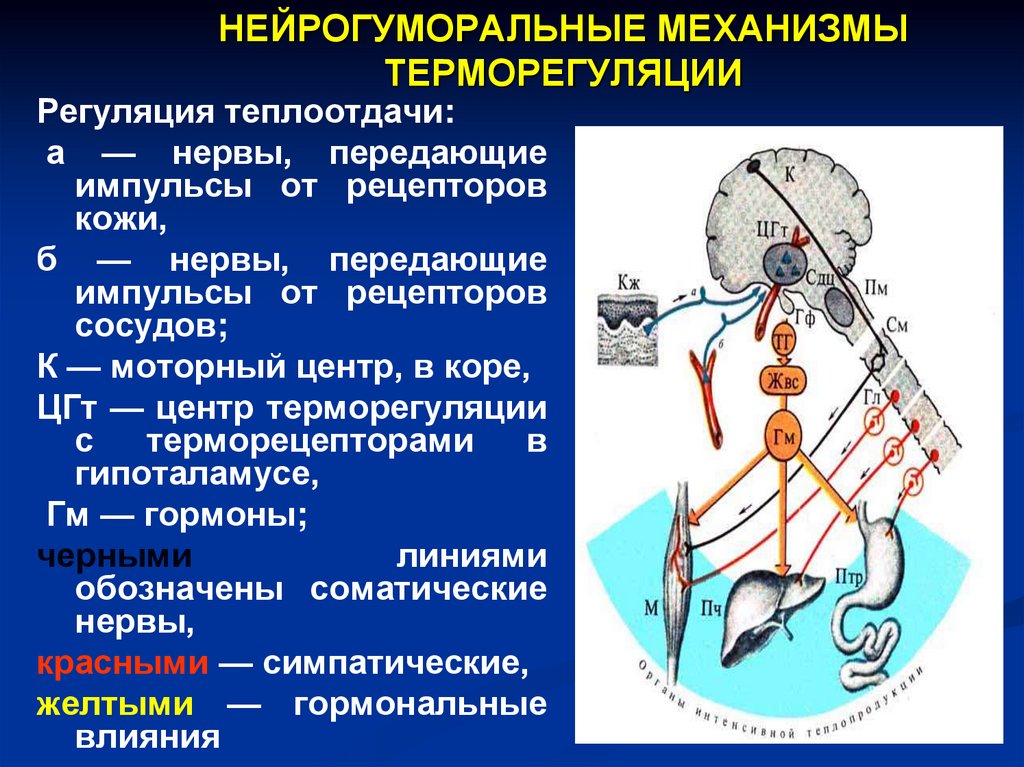
НЕЙРОГУМОРАЛЬНЫЕ МЕХАНИЗМЫТЕРМОРЕГУЛЯЦИИ
Регуляция теплоотдачи:
а — нервы, передающие
импульсы от рецепторов
кожи,
б — нервы, передающие
импульсы от рецепторов
сосудов;
К — моторный центр, в коре,
ЦГт — центр терморегуляции
с
терморецепторами
в
гипоталамусе,
Гм — гормоны;
черными
линиями
обозначены соматические
нервы,
красными — симпатические,
желтыми — гормональные
влияния
11.
Нормальная температура телав подмышечной впадине:
36,3-36,90 С. (36,6 +/- 30С.)
в полости рта:
36,8-37,30 С. (37,0 +/- 30С.)
в прямой кишке:
37,3-37,70 С. (37,5 +/- 20С.)
12.
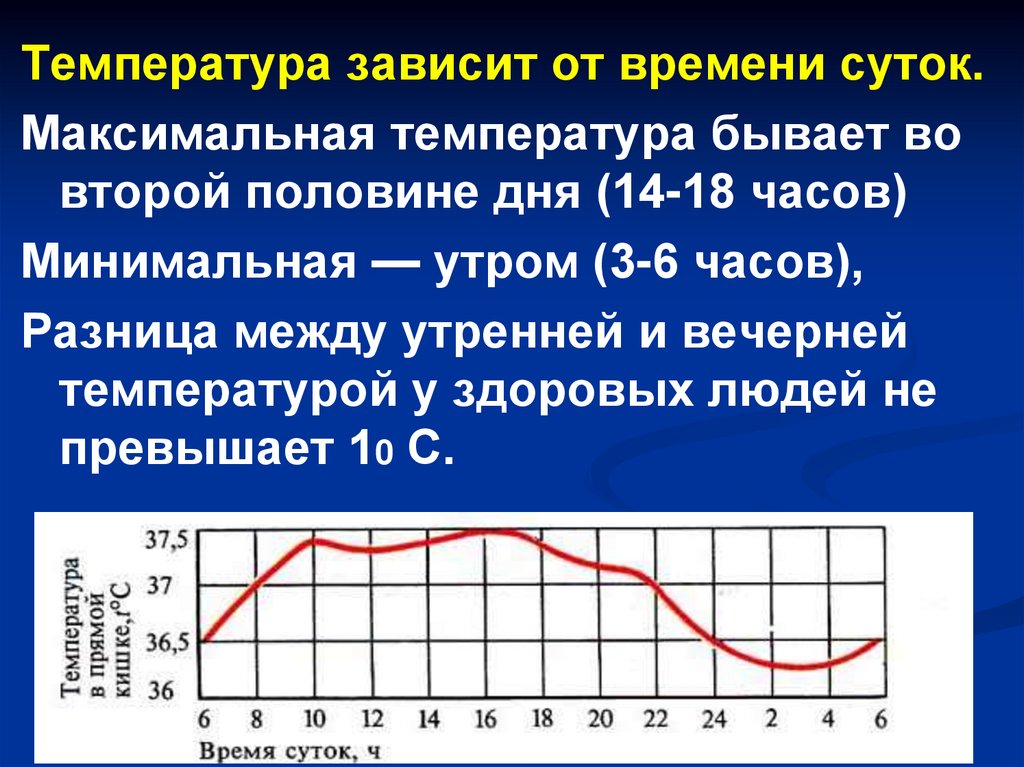
Температура зависит от времени суток.Максимальная температура бывает во
второй половине дня (14-18 часов)
Минимальная — утром (3-6 часов),
Разница между утренней и вечерней
температурой у здоровых людей не
превышает 10 С.
13.
Механизмытеплорегуляции
организма
14.
15.
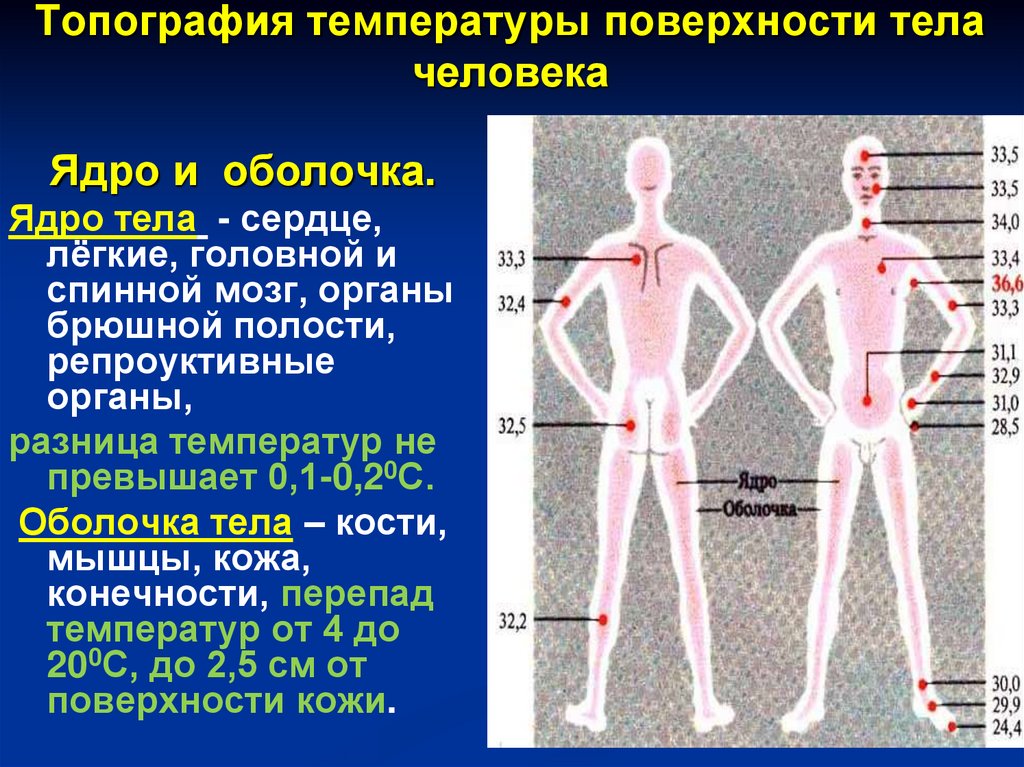
По классификации И.И. Павловавыделяют ядро и оболочку.
Ядро - это органы, которые
расположены в черепной коробке,
грудной, брюшной и тазовой
полости.
Оболочка - кожа и конечности.
16.
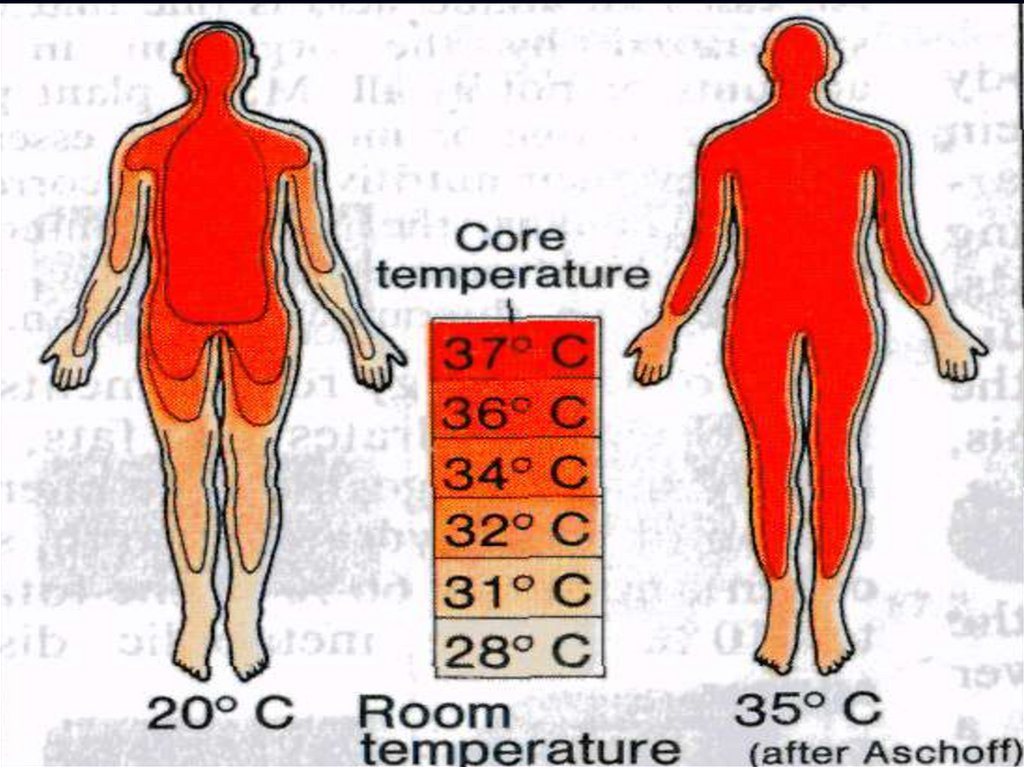
Топография температуры поверхности телачеловека
Ядро и оболочка.
Ядро тела - сердце,
лёгкие, головной и
спинной мозг, органы
брюшной полости,
репроуктивные
органы,
разница температур не
превышает 0,1-0,20С.
Оболочка тела – кости,
мышцы, кожа,
конечности, перепад
температур от 4 до
200С, до 2,5 см от
поверхности кожи.
17.
Температура ядра - фиксирована.Температура оболочки - непостоянна.
Постоянство температуры ядра
определяется изменением температуры
оболочки.
Через оболочку происходит сброс излишнего
тепла.
Температура ядра зависит от соотношения
теплопродукции и теплоотдачи.
Теплопродукция осуществляется на уровне
митохондрий, 70% энергии образующейся в
процессе биологического окисления
аккумулируется в АТФ, 30% идет на
разогревание организма.
18.
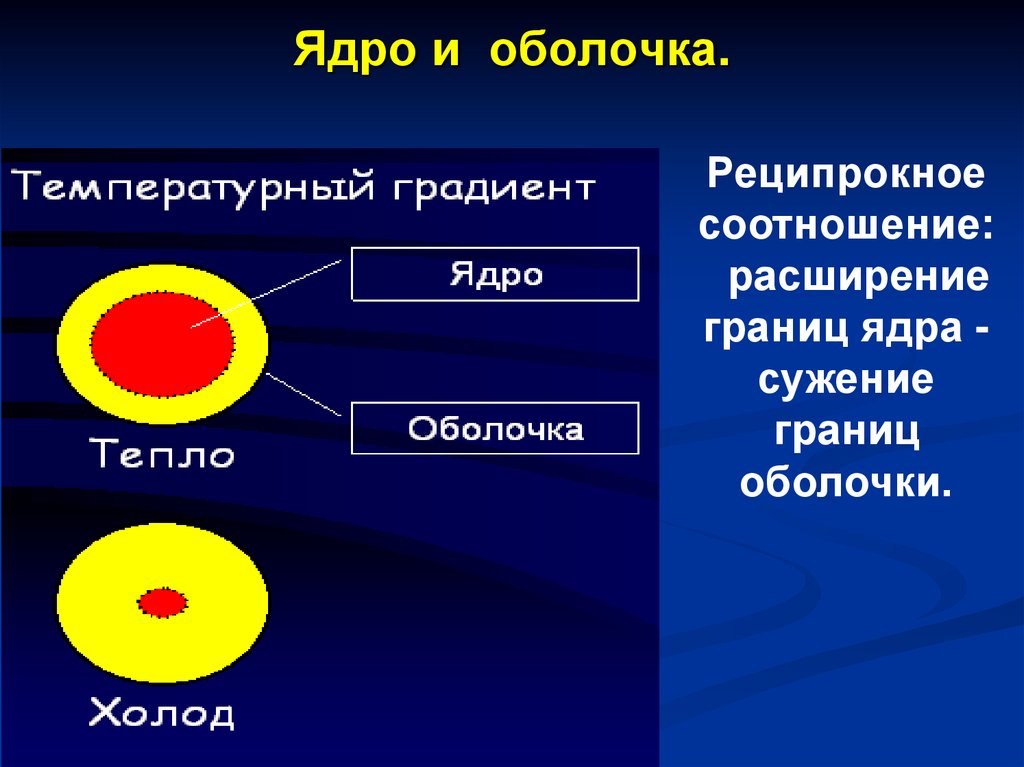
Ядро и оболочка.Реципрокное
соотношение:
расширение
границ ядра сужение
границ
оболочки.
19.
20.
Диапазон температуры "ядра" телапри котором сохраняется
жизнеспособность организма
- 20 - 42 °С,
при температуре
~ 24 °С — остановка дыхания,
~ 20 °С — остановка сердца,
~ 42 °С — тепловой удар.
21.
Действие различных факторов можетпривести к изменению теплового баланса,
что проявляется либо гипертермическими
(повышением температуры тела), либо
гипотермическими (понижением
температуры тела ниже нормы)
состояниями.
Чаще эти отклонения носят временный,
обратимый характер (например, при
лихорадке и гипертермических реакциях).
При нарушении адаптивных механизмов
организма данные состояния могут
превысить гомеостатический порог и
обусловить смерть человека.
22.
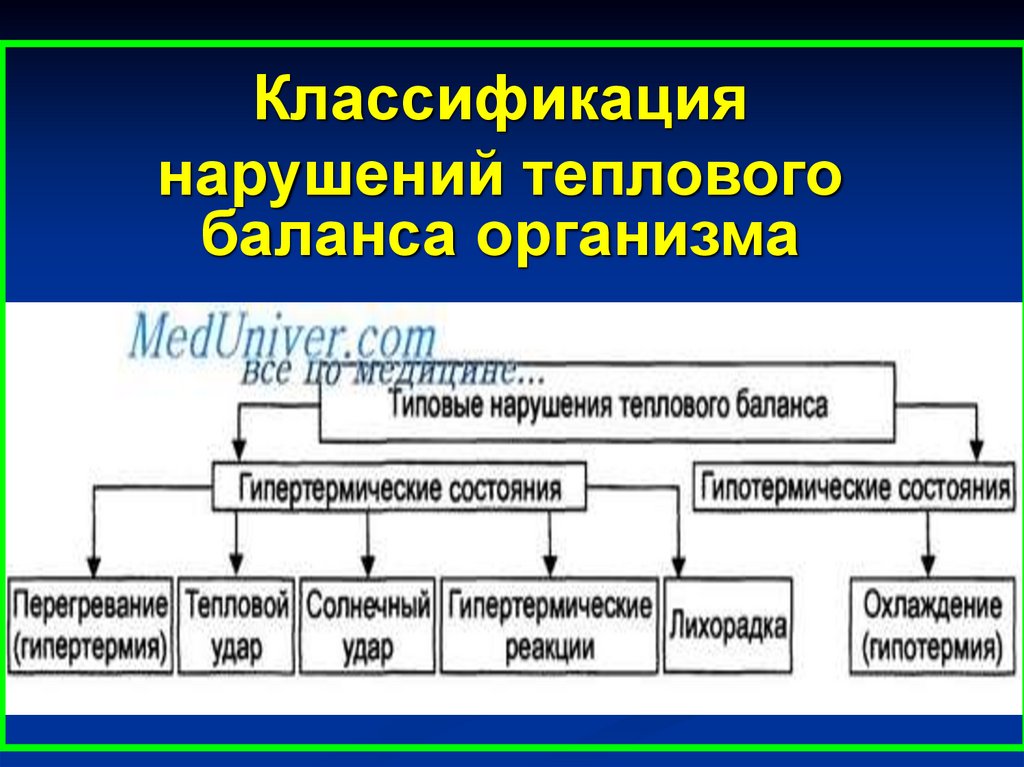
Классификациянарушений теплового баланса
организма
1. гипертермические состояния
a)
Перегревание: (перегревание, тепловой
или солнечный удар (срыв механизмов
теплорегуляции)
b)
Лихорадка (результат действия механизмов
теплорегуляции)
2. гипотермические состояния
a) Гипотермия (замерзание) (общее)
b) Отморожение (локальное)
23.
Классификациянарушений теплового
баланса организма
24.
Виды повышения tо тела:ГИПЕРТЕРМИЯ
ЛИХОРАДКА
Тепловой удар
Гипертиреоз
Отравление
некоторыми
ядами
Инфекционные
болезни
Неинфекционные
болезни
Нормальные
колебания
Физическая
перегрузка
После
обильной
еды
Циркадные
ритмы
25.
ГИПЕРТЕРМИЧЕСКИЕСОСТОЯНИЯ
(срыв механизмов теплорегуляции)
26.
ГИПЕРТЕРМИЯ(перегревание)
27.
ГИПЕРТЕРМИЯГипертермия, или перегревание
организма, —форма расстройства
теплового обмена, возникающая в
результате действия высокой
температуры окружающей среды или
нарушения процессов теплоотдачи
организма.
Она характеризуется срывом механизмов
теплорегуляции и проявляется
повышением температуры тела выше
нормы.
28.
Причины гипертермии:• Высокая температура окружающей
среды;
• Факторы, препятствующие
теплоотдаче, (увеличение образования
свободной энергии, выделяющейся в виде
тепла);
• Разобщение процессов может быть
следствием:
— первичного расстройства механизмов
терморегуляции, (например при кровоизлиянии в
область гипоталамуса);
— нарушения процессов отдачи тепла в
окружающую среду, (например у тучных людей,
при ношении влагонепроницаемой одежды или
высокой влажности воздуха).
Эти факторы могут действовать вместе.
29.
Способствуют гипертермии• факторы, снижающие теплоотдачу (влажность
воздуха, воздухо- и влагонепроницаемая
одежда);
• воздействия, повышающие теплопродукцию,
(например интенсивная мышечная работа);
• возраст — гипертермия легче развивается у
детей и стариков (понижена эффективность
терморегуляции);
• некоторые заболевания — гипертоническая
болезнь, сердечная недостаточность,
гипертиреоз, ожирение, вегетососудистая
дистония.
30.
Стадии гипертермии:компенсация - температура окружающей
среды высокая, а температура тела
человека 36,6 °C; усиливается выделение
пота и как следствие улучшается
вентиляция;
декомпенсация (нарушается
кровообращение, угнетается дыхание) температура тела такая же как
температура внешней среды.
31.
Факторы декомпенсацииСтепень декомпенсации теплорегуляции
определяются многими факторами.
Но ведущие - два:
• скорость и величина повышения
температуры окружающей среды (чем они
выше, тем быстрее и сильнее нарастают
расстройства теплорегуляции);
• тренированность организма
повторяющимися эпизодами высокой
внешней температуры.
32.
Критической температурой тела,обусловливающей гибель организма, является
42 – 44 оС.
Смерть может наступить и при более низкой
температуре.
При гипертермии организм подвергается
действию и других факторов, вторично
формирующихся в организме:
Сдвиг pH,
Изменение содержания ионов и жидкости;
Накопление токсичных продуктов;
Недостаточность систем — сердечнососудистой, внешнего дыхания, крови, почек,
печени и др.
33.
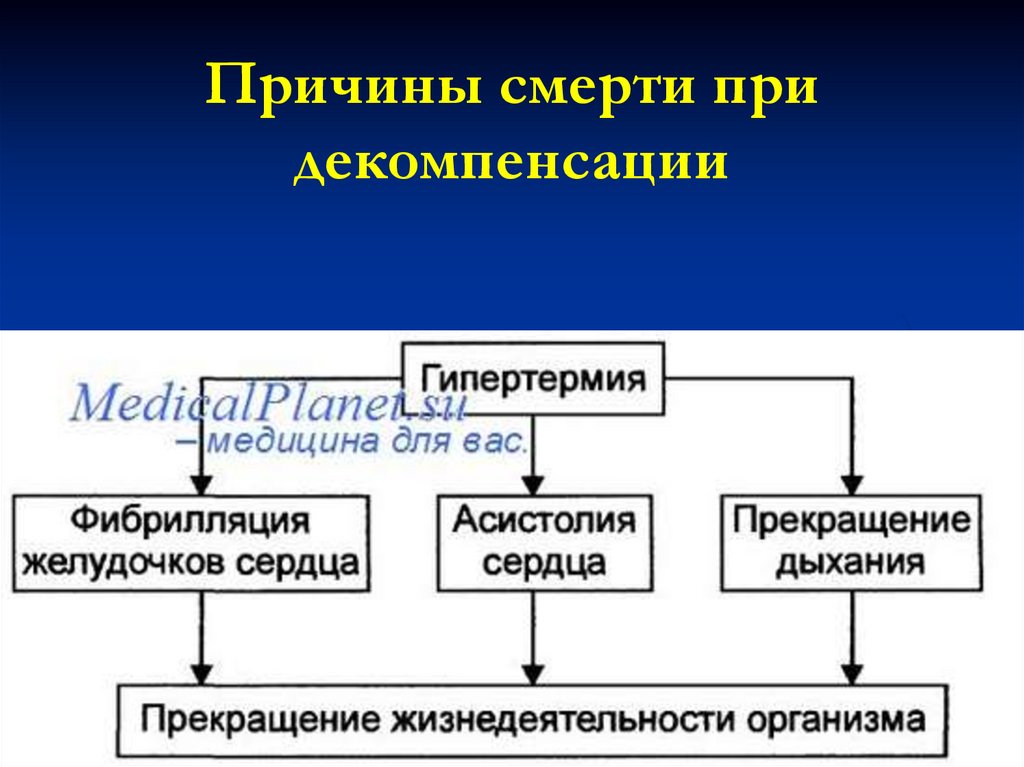
Причины смерти придекомпенсации
34.
ТЕПЛОВОЙ УДАР35.
ТЕПЛОВОЙ УДАРТепловой удар — форма гипертермии,
характеризующаяся быстрым
развитием жизненно опасного уровня
температуры тела, который составляет
42—43 °С.
36.
Тепловой удар- возникает при высокой температуре и
высокой влажности окружающей среды.
Наблюдается нарушение дыхания,
падает давление, происходит потеря
сознания.
37.
Причины дезадаптации• действие теплового фактора высокой
интенсивности;
• низкая эффективность механизмов
адаптации организма к повышенной
температуре внешней среды.
38.
Перегревание после кратковременнойстадии компенсации быстро приводит к
срыву механизмов терморегуляции
организма и интенсивному нарастанию
температуры тела.
Следовательно,
тепловой удар — это гипертермия с
непродолжительной стадией
компенсации, быстро переходящая в
стадию декомпенсации.
39.
Смерть при тепловом ударе обычноявляется результатом:
• сердечной недостаточности;
• остановки дыхания;
• острой прогрессирующей интоксикации
из-за почечной недостаточности и
нарушения обмена веществ.
40.
Помощь при тепловом удареустранить повреждающий фактор: (физические
методы охлаждения)
отнести пострадавшего в тень; снять верхнюю
одежду и обтереть кожу холодной водой;
положить холодные компрессы на лоб и в
проекции крупных сосудов (сонные артерии);
при сохраненном сознании пациента давать
обильное питьё,
При тяжёлом перегревании:
0,9% р-р натрия хлорида 1,0-1,5 л/ч в
сочетании с физическими методами
охлаждения;
при судорогах: диазепам 0,1-0,2 мг/кг 0,5% р-ра
в/м или в/в,
при остановке дыхания: ИВЛ.
при повышении температуры выше 38°С —
парацетамол однократно в соответствующей
дозе. (малоэффективен)
41.
СОЛНЕЧНЫЙУДАР
42.
Солнечный ударСолнечный удар - возникает при перегреве
головного мозга и центра терморегуляции
вследствие прямого воздействия
солнечного света.
(= «Тепловой удар», но в первую очередь перегрев
головного мозга, а не всего организма)
Нарушается дыхание, ослабляется работа
сердца, падает давление, происходит
потеря сознания.
43.
СОЛНЕЧНЫЙ УДАРПричина: прямое воздействие энергии солнечного
излучения на организм, преимущественно на
голову.
Наибольшее патогенное действие оказывает
радиационное тепло, которое прогревает
одновременно и поверхностные, и глубокие
ткани организма.
Инфракрасное излучение интенсивно прогревает
ткань головного мозга, в котором располагаются
нейроны центра терморегуляции.
В связи с этим солнечный удар развивается
быстротечно и чреват смертельным исходом.
44.
Патогенез солнечного удараЭто комбинация гипертермии и собственно
солнечного удара и включает:
• нарастающую артериальную и венозную
гиперемию головного мозга;
• увеличение образования цереброспинальной
жидкости и избыточное наполнение ею мягкой
мозговой оболочки, что вызывает набухание и
сдавление головного мозга.
• венозная гиперемия приводит к отеку, гипоксии и
кровоизлияниям в ткани мозга, в том числе в
ядра терморегуляции - нарушается функция
регуляции теплоотдачи и поддержания
температурного гомеостаза.
45.
Помощь при солнечном ударе.Аналогична помощи при тепловом ударе
46.
устранить повреждающий фактор: (физическиеметоды охлаждения)
отнести пострадавшего в тень; снять верхнюю
одежду и обтереть кожу холодной водой;
положить холодные компрессы на лоб и в
проекции крупных сосудов (сонные артерии);
при сохраненном сознании пациента давать
обильное питьё,
при повышении температуры выше 38°С —
парацетамол однократно в соответствующей
дозе.
При тяжёлом перегревании:
0,9% р-р натрия хлорида 1,0-1,5 л/ч в
сочетании с физическими методами
охлаждения;
при судорогах: диазепам 0,1-0,2 мг/кг 0,5% р-ра
в/м или в/в,
при остановке дыхания: ИВЛ.
47.
ЛИХОРАДКА48.
Лихорадка— повышение температуры тела
человека выше 37,5С в результате
заболевания.
Лихорадка — защитноприспособительная реакция
организма, характеризующаяся
перестройкой терморегуляции с
повышением температуры тела выше
37,2 °С (выше 37,8 °С в прямой кишке).
49.
ЛихорадкаНе каждое повышение температуры
тела является лихорадкой.
Лихорадка отличается от гипертермии
сохранением механизмов
терморегуляции на всех этапах ее
развития.
Гипертермия— повышение температуры
тела вследствие функциональных
нарушений.
50.
Температура внешней среды не оказываетсущественного влияния на развитие
лихорадки и динамику температуры тела
при ней, так как при развитии лихорадки
система терморегуляции организма не
расстраивается.
Она динамично перестраивается,
активируется и работает на более высоком
функциональном уровне.
51.
Значение лихорадки.Учитывая, что в эволюции лихорадка
сформировалась как типовая,
стереотипная реакция, она имеет
двоякий характер:
в основном — адаптивный
(преимущественно)
но в случае превышения
физиологических параметров —
повреждающий.
52.
Значение лихорадки.Основные адаптивные эффекты лихорадки:
• прямые и опосредованные
бактериостатические и бактерицидные
эффекты;
• усиление специфических и
неспецифических механизмов системы
иммунобиологического надзора;
• активация неспецифической стрессреакции как компонента общего
адаптационного процесса.
53.
Патогенные эффекты лихорадки1. Повреждающее действие на организм высокой
(особенно чрезмерной) температуры.
2. Патогенные действие причин лихорадки (микробные
эндо- и экзотоксины; чужеродные белки и другие
соединения), способные вызывать аллергические и др.
патологические процессы
3. Функциональная перегрузка органов и систем
(сердечно-сосудистой, дыхания, печени и др.). При
повышении температуры тела и при ее критическом
падении могут развиться коллапс, обморок или
сердечная недостаточность.
4. Расстройство функций других систем, не участвующих
в лихорадочной реакции, (системы пищеварения снижением аппетита, нарушением пищеварения,
похуданием больного; нервной системы - головная
боль, иногда судороги и галлюцинации, нарушением
рефлексов и др.)
54.
ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ■ При температуре свыше 42 °С возможна смерть
больного вследствие необратимых процессов в
организме.
■ Возможны локальные и генерализованные
судороги: чаще возникает у детей, но возможен и у
взрослых, особенно при наличии сопутствующих
заболеваний.
■ Остановка дыхания вследствие паралича
дыхательного центра. Показана интубация и
ведение больного в условиях ИВЛ, литическая
смесь в/в, инфузионная терапия в условиях
реанимации.
■ Инфекционно-токсический шок .
55.
ЛихорадкаДля инфекционных болезней
характерна только лихорадка!
Однако она может развиваться и
при других болезнях
(распадающиеся опухоли, острый
гемолиз, заболевания
соединительной ткани и др.).
некоторые инф.бол. (холера,
ботулизм) могут протекать и без
лихорадки.
Все это следует учитывать при
проведении диф. диагностики.
56.
Стадии лихорадки.1 стадия - повышения температуры.
Преобладают процессы теплопродукции
над процессами теплоотдачи.
Снижается частота дыхательных движений,
потоотделение, интенсивность
кровоснабжения, раздражаются холодовые
рецепторы.
Появляется озноб, мышечная дрожь и
повышается тонус мышц.
57.
Стадии лихорадки.2 стадия - стояния температуры.
Теплопродукция при этом равна
теплоотдаче, но на более высоком
уровне, возможно повышение
кровоснабжения оболочки, в связи с чем
кожные покровы в эту стадию
гиперемированы.
В 1 и 2 стадии температура тела не зависит
от окружающей среды.
58.
Стадии лихорадки.3 стадия - снижения температуры до нормы.
Теплоотдача больше теплопродукции.
Повышается потоотделение, частота
дыхательных движений, кожные покровы
гиперемированы.
Выделяют два варианта снижения
температуры на III стадии лихорадки:
постепенное, или литическое
быстрое, или критическое
59.
Условия развития лихорадки:• Состояние реактивности организма;
• Наличие пирогенов.
60.
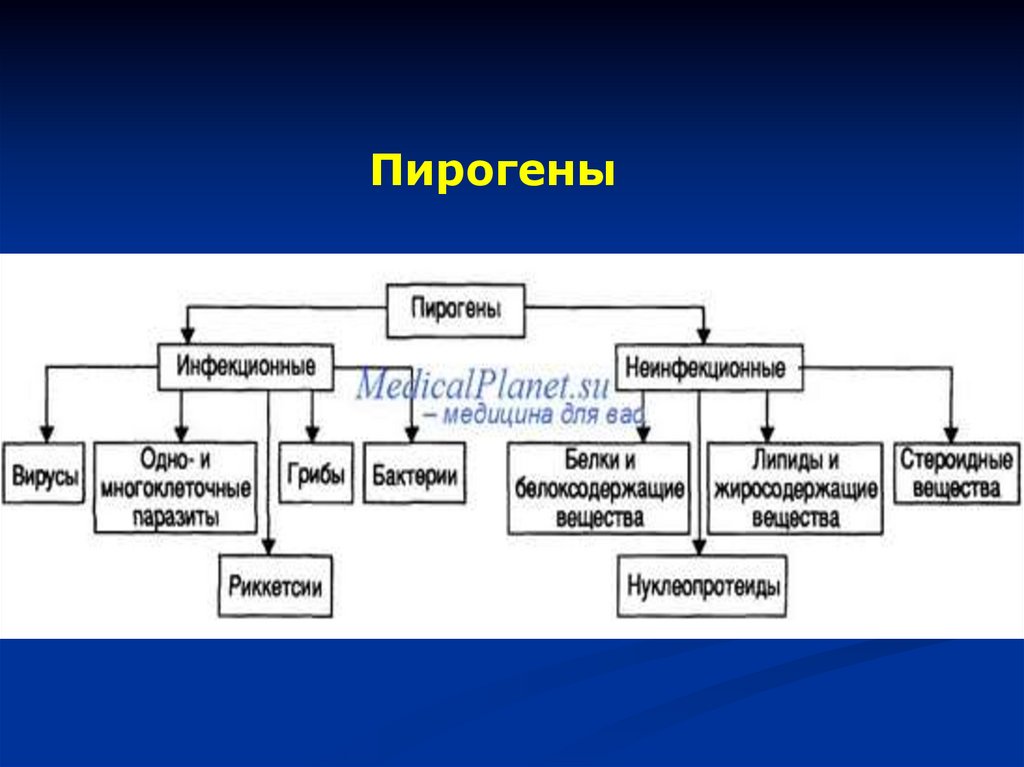
Пирогены — вещества, вызывающиеповышение температуры тела.
По происхождению пирогены делят на две
категории:
инфекционные (бактерии, вирусы, риккетсии,
грибки) и неинфекционные.
По биохимической структуре они являются:
белками.
жирами,
реже нуклеиновыми кислотами или
нуклеопротеинами, стероидными
веществами
61.
Пирогены62.
КЛАССИФИКАЦИЯ ЛИХОРАДКИПо уровню температуры
субфебрильная – 37,1 – 37,9°С,
умеренная фебрильная – 38,0 -
38,9°С,
высокая или фебрильная – 39,0 –
40,0°С.
гипертермическая – свыше 40,0°С.
63.
По характеру суточных колебаний:Постоянная лихорадка – суточные
колебания не превышают 1°C.
Послабляющая (ремиттирующая) лихорадка
- значительные суточные колебания
температуры тела больше 1°С., при этом
температура не снижается до нормальных
цифр.
Перемежающаяся лихорадка характеризуется быстрым, значительным
повышением температуры, которое
держится несколько часов, а затем
сменяется быстрым её падением до
нормальных значений.
64.
По характеру суточных колебаний:Гектическая или изнуряющая лихорадка -
длительная лихорадка с очень большими
суточными колебаниями (3-5оС) и быстрым
спадом до нормальной или субфебрильной
температуры.
Извращенная лихорадка - для неё
характерна утренняя температуры выше
вечерней.
Неправильная лихорадка - большие
суточные размахи с разной степенью
колебания температуры в течение суток без
определенной закономерности.
Возвратная лихорадка – правильная смена
лихорадочного и безлихорадочного
периодов длительностью в несколько суток.
65.
По длительностиЛихорадка бывает
короткой (менее 2 нед)
длительной (более 2 нед),
лихорадка неясного генеза (более 3 нед.)
66.
По типу:Красная или розовая лихорадка
(она же "горячая").
Белая лихорадка
(она же "холодная").
67.
При красной лихорадке повышениетемпературы тела происходит из-за
значительного производства тепла,
превышающего теплоотдачу.
Чаще встречается у детей.
При белой лихорадке происходит спазм
периферических кровеносных сосудов и
артериол. Повышение температуры тела при
развитии инфекционного патологического
процесса происходит из-за ограничения
теплоотдачи.
Чаще встречается у взрослых.
Тактика ведения больного и проявления при
красной и белой лихорадке отличаются.
68.
Красная лихорадкаХарактерно: кожные покровы
гиперемированы, теплые и влажные на
ощупь; конечности теплые; учащение
пульса и дыхания соответствуют
повышению температуры; не смотря на
повышение температуры общее состояние
удовлетворительное;
Наблюдается хороший эффект от приема
жаропонижающих препаратов;
При обтирании кожных покровов водкой или
прохладной водой симптом "гусиной кожи"
не появляется.
69.
Белая лихорадкаХарактерно: кожные покровы бледные или
цианотичные (синюшного оттенка);
холодные на ощупь и сухие; пациент вялый,
пониженной активности, даже несмотря на
малые цифры температуры,
возможны возбуждение, бредовые состояния;
могут наблюдаться тахикардия неадекватно
повышенной температуре
одышка; озноб;
слабый эффект от приема жаропонижающих
препаратов.
70.
Терапиягипертермии.
Лечение пострадавших организуют с
учётом этиотропного, патогенетического
и симптоматического принципов.
71.
Общий уходПостельный режим.
Приток свежего воздуха.
Снять теплую одежду, убирать одеяло. Пациент
накрывается только тонкой простыней.
Обеспечить теплое питье.
Кожные покровы пациента обильно смочить
легко испаряющейся жидкостью —40%-м
этиловым спиртом, 6-9%-м уксусом.
Мониторинг пульса, артериального давления.
При гипертермии прикложить холод (пузырь со
льдом) к голове, шее, на паховые и
подмышечные области.
72.
Физические методы снижения температуры телаСуть их заключается в увеличении отдачи
организмом лишнего тепла во внешнюю
среду:
не укутывать человека лишними одеялами;
одеваться достаточно прохладно, в легкие
натуральные ткани, которые будут
впитывать пот и не нарушать теплообмен;
можно использовать обтирания (водкой или
прохладной водой с уксусом (1 столовую
ложку 6 процентного уксуса на литр
прохладной воды).
73.
Физические методы снижения температуры телаСмочить губку в жидкость и обтереть
больного, особое внимание уделить
местам, где близко проходят кровеносные
сосуды: запястья, область шеи и суставов
рук и ног.
делать это не на сквозняках, чтобы не
заморозить больного.
На лоб можно положить салфетку,
смоченную в обычной прохладной воде.
Несмотря на кажущуюся простоту, данные
методы позволяют снизить температуру
тела на 0,5-1 градус и они не тормозят
развитие защитных реакций организма, не
вторгаются в процессы терморегуляции.
74.
Физические методы снижения температуры телаОбтирание можно повторить и использовать
чаще, чем лекарства, за тот же период
времени.
К тому же их можно использовать на более
низких температурных значениях, а не
только выше 38 градусов и выше, таким
образом облегчая страдания пациента.
75.
Когда необходимо снижатьтемпературу тела:
температура тела выше 38,5 в любом
возрасте;
температура тела выше 38,0
у детей;
у беременных;
у больных эпилепсией, судорожным
синдромом, при повышенном внутричерепном
давлении, пороках сердца;
при любых значениях температуры при
белой лихорадке.
76.
Медикаментозные (химические)способы снижения температуры
Жаропонижающие препараты назначают:
При сочетании лихорадки и
воспалительных изменений: ибупрофен
400 мг (суточная доза 600-1200 мг) внутрь.
При сочетании лихорадки с болевым
синдромом: парацетамол 0,5—1,0 г
(суточная доза до 4 г) внутрь.
77.
Симптоматическое лечение гипертермииСимптоматическое лечение направлено на:
• устранение неприятных и тягостных
ощущений, усугубляющих состояние
пострадавшего («невыносимой»
головной боли, повышенной
чувствительности кожи и слизистых
оболочек к теплу, чувства страха
смерти, депрессии и т.п.);
• лечение осложнений и сопутствующих
патологических процессов.
78.
Алгоритмдействий при
гипертермии у
детей
79.
«Розовая» гипертермия.1. Раскрыть ребенка, устранить все препятствия для
эффективной теплоотдачи.
2. Обильное питье (на 0,5-1 л больше возрастной нормы).
3. Использовать физические методы охлаждения:
обдувание вентилятором;
лёд на область крупных сосудов или голову с зазором 1см;
обтирание тела губкой, смоченной прохладной (20 С)
водой с уксусом ( 1 ст. л. уксуса на 1 л воды);
клизмы с кипячёной водой 20 С;
в/в введение охлаждённых растворов;
общие прохладные ванны с температурой воды 28-32 С.
4.Назначить внутрь парацетамол в разовой дозе 10 мг/кг
детям до 1-го года и 15 мг/кг детям более старшего
возраста. Через 4-6 часов, при отсутствии положительного
эффекта, возможно повторное использование препарата.
5.Аспирин (ацетилсалициловая кислота) 10 мг/кг внутрь
может быть использован только у детей старшего
возраста, необходимо обильно запивать водой.
80.
«Белая» гипертермия.1. Согреть (грелки к рукам и ногам)
2. Обильное горячее питьё
3. Дать парацетамол (15 мг/кг, суточная доза 60 мг/кг).
Или при отсутствии - НПВС ибупрофен (5-10 мг/кг,
суточная доза 20 мг/кг, преимущественно при
сочетании повышенной температуры тела с головной
и суставными болями). В указанных дозах эти ЛС
оказывают одинаковое жаропонижающее действие..
4. Ввести в/в струйно или в/м сосудорасширяющий
препарат
2% раствор папаверина 0,1 мл/год жизни;
2,4% раствор эуфиллина 2-4 мг/кг;
1 % раствор никотиновой кислоты 0,1-0,15 мл/год
жизни;
5. Проведение инфузионной терапии в зависимости от
причины гипертермии.
7. Проведение терапии основного заболевания.
81.
ПОКАЗАНИЯ КГОСПИТАЛИЗАЦИИ
В терапевтический стационар:
■ больные с лихорадкой более 2 нед с
выявленными причинами лихорадки;
■ при средней и тяжёлой пневмонии; в
возрасте старше 65 лет; при тяжёлых
сопутствующих заболеваниях;
■ если адекватную терапию невозможно
обеспечить амбулаторно;
■ при тяжёлом тепловом ударе.
82.
В инфекционный стационар:■ если причину определить невозможно, с
диагнозом «лихорадка неизвестной
этиологии»;
■ при лихорадке с признаками инфекции;
■ при тяжёлой интоксикации или при
подозрении на дифтерию (плёнки на
миндалинах, отёчная шея, затруднение
дыхания);
■ с признаками инфекционно-токсического
шока.
83.
В ЛОР-отделение:при заглоточном абсцессе
перфорации барабанной перепонки.
В урологическое отделение:
при лихорадке с признаками
пиелонефрита.
В хирургический стационар:
■ при лихорадке с признаками холангита;
■ при лихорадке с признаками
формирования внутрибрюшных гнойников.
84.
ЧАСТО ВСТРЕЧАЮЩИЕСЯОШИБКИ ТЕРАПИИ
■ Назначение регулярного (курсового) приёма
жаропонижающего препарата.
■ Назначение антипиретиков вместе с
антибиотиками.
■ Применение дифенгидрамина (димедрола)
совместно с жаропонижающими.
■ Применение жаропонижающих при
субфебрильной температуре тела.
85.
ЛЕКАРСТВЕННЫЕСРЕДСТВА
86.
ПарацетамолСнимает боли слабой и умеренной интенсивности
(головная и зубная боль, мигрень, боль в спине,
артралгия, миалгия, невралгия), лихорадочный
синдром при простудных заболеваниях.
Противопоказания: гиперчувствительность,
нарушение функций почек и печени, алкоголизм,
возраст до 6 лет.
Побочные действия: агранулоцитоз,
тромбоцитопения, анемия, почечная колика,
асептическая пиурия, интерстициальный
гломерулонефрит, аллергические реакции в виде
кожных высыпаний.
87.
Способ применения и дозы:внутрь и ректально, взрослым и детям
старше 12 лет по 0,5—1,0 г до 4 раз в
сутки; максимальная суточная доза 4 г,
курс лечения 5-7 дней.
Детям:
■ 3 мес-1 год — 24-120 мг;
■ 1-6 лет - 120-240 мг;
■ 6-12 лет — 240-480 мг до 4 раз в сутки в
течение 3 дней.
88.
Ибупрофенобладает противовоспалительной,
анальгетическои и умеренной
жаропонижающей активностью
Применяют для лечения ревматоидного артрита,
деформирующего остеоартроза,
анкилозирующего спондилита и при различных
формах ревматоидных заболеваний, а также
болевого синдрома при воспалительных
поражениях периферической нервной
системы.
Противопоказания: острые язвы и обострения
язвенной болезни желудка и
двенадцатиперстной кишки, язвенный колит,
заболевания зрительного нерва.
Побочные действия: изжога, тошнота, рвота,
метеоризм, кожные аллергические реакции.
89.
ИбупрофенСпособ применения и дозы: 0,2 г 3—4 раза в
день внутрь.
Для быстрого эффекта дозу можно увеличить
до 0,4 г 3 раза в день.
По достижении лечебного эффекта суточную
дозу уменьшают до 0,6-0,8 г.
Рекомендуют первую дневную дозу
принимать утром до еды (для быстрого
всасывания), запивая чаем, а остальные
дозы — в течение дня после еды (для
постепенного всасывания).
90.
Как часто можно использоватьжаропонижающие?
По требованию, т.е. возможен и
однократный приём, если температура
снизилась ниже 38 "С, но не более 4
разовых доз в сутки.
91.
Когда необходим вызов врача?при температуре выше 39 "С,
при температуре с судорогами,
при лихорадке более 5 дней,
при лихорадке с кашлем и болями в
грудной клетке, нарушением
мочеиспускания, болями в животе и
любым из признаков инфекционного
заболевания.
92.
Что использовать в качествежаропонижающего?
Аналоги парацетамола либо ибупрофена;
в крайнем случае можно использовать
ацетилсалициловую кислоту
(категорически нельзя во время
эпидемии вирусного гриппа!)
или метамизол натрия (анальгин).
93.
Лихорадканеясного
генеза
94.
Лихорадка неясного генезаТермином "лихорадка неясного генеза"
(ЛНГ) обозначают ситуации, при которых
лихорадка является основным или
единственным признаком различных
заболеваний, диагноз которых остается
неясным после проведения обычного, а в
ряде случаев и дополнительного
обследования.
94
95.
Причины ЛНГСпектр заболеваний широк и включает
различные заболевания инфекционной
природы, злокачественные опухоли,
системные васкулиты, а также другие
разнообразные по своему происхождению
заболевания.
У небольшой части больных причина
лихорадки остается нерасшифрованной.
В основе ЛНГ лежат обычные заболевания
с необычным течением.
96.
ЛНГВ связи с этим для обозначения подобных
ситуаций и выделения их в особую группу,
требующую специфического подхода, был
предложен термин "лихорадка неясного
генеза"; (ЛНГ).
Этот термин прочно вошел в клинический
лексикон и получил распространение в
медицинской литературе.
97.
Критерии, позволяющие расцениватьклиническую ситуацию как ЛНГ:
наличие у больного температуры 38°С и
выше;
длительность лихорадки 3 нед и более
или периодические подъемы
температуры в течение этого срока;
неясность диагноза после проведения
обследования с помощью общепринятых
(рутинных) методов.
98.
Основныенозологические
формы при
лихорадке
неясного генеза
99.
ТуберкулезТуберкулез (ТБК) продолжает оставаться
одной из частых причин ЛНГ и занимает
ведущее место.
Трудности распознавания истинной природы
лихорадки у больных ТБК могут быть
обусловлены атипичностью течения, нередкой
внелегочной локализацией.
К наиболее частым формам ТБК,
проявляющегося как ЛНГ, относятся
милиарный ТБК легких, диссеминированные
формы.
Трудности распознавания ТБК усугубляются
еще и тем, что привычные диагностические
ориентиры могут отсутствовать.
100.
Нагноительные заболевания брюшной полостиНагноительные заболевания брюшной
полости и таза различной локализации
составляют до 33% всех инфекционновоспалительных заболеваний у больных ЛНГ.
Наиболее частыми причинами ЛНГ являются
абсцессы брюшной полости и таза,
холангиты, нефрозо-нефриты.
Длительность лихорадки при абсцессах
брюшной полости может достигать трех (!)
лет.
101.
Инфекционный эндокардитЧасто в основе ЛНГ лежит эндокардит.
К группе риска по развитию инфекционного
эндокардита относятся наркоманы.
При подозрении на инфекционный эндокардит
микробиологическое исследование должно
проводиться несколько раз (до 6–8
исследований в день), причем рекомендуется
брать кровь несколько раз за один день.
Известную помощь может оказать
эхокардиографическое исследование,
позволяющее в большинстве, но не во всех
случаях выявить вегетации на клапанах
сердца.
102.
ОстеомиелитСреди причин ЛНГ в группе инфекционно-
воспалительных заболеваний определенное
место занимает остеомиелит.
Наиболее часто, процесс локализуется в
позвоночнике, костях таза, стопы и как
правило имеет гематогенное
происхождение.
Лихорадочный синдром в дебюте
заболевания у некоторых больных может
быть единственным его проявлением.
103.
Другие заболевания инфекционногопроисхождения
У больных ЛНГ надо помнить о других
заболеваниях инфекционного происхождения.
бактериальные инфекционные заболевания
(сальмонеллез, иерсиниоз, бруцеллез,
рожистое воспаление), вирусные инфекции
(гепатиты В и С, цитомегаловирус, вирус
Эпштейна–Барр), грибковые поражения
(актиномикоз, кандидоз, кокцидиомикоз),
борелиоз (лаймская болезнь).
Бактериальная инфекция может
локализоваться в чашечно-лоханочной
системе, причем трудности диагностики
обусловлены минимальными изменениями в
моче, не позволяющими ассоциировать
лихорадку с пиелонефритом.
104.
Холангитпри холангите лихорадка может быть
основным или единственным симптомом
заболевания.
Болевой синдром и желтуха нередко
отсутствуют.
Ключом к расшифровке природы лихорадки
может стать повышение активности ЩФ, что
требует тщательного УЗИ для исключения
обтурационного характера холанагита,
который выявляется в ряде случаев лишь при
проведении ретроградной холангиографии.
105.
Инфекционный мононуклеозИнфекционный мононуклеоз может
протекать атипично и принимать затяжное
течение при отсутствии измененных
лимфоцитов и лимфоаденопатии.
Подобное течение дало основание
выделять так называемый хронический
мононуклеозный синдром.
Высокой чувствительностью и
специфичностью в отношении выявления
вируса обладает ПЦР.
106.
ВИЧ-инфекцияОсобую группу инфекционной патологии в
случаях ЛНГ представляет ВИЧ-инфекция.
В связи с этим диагностический поиск при
ЛНГ должен обязательно включать
обследование на наличие не только ВИЧинфекции, но и тех инфекций, которые часто
ассоциируются со СПИДом:
микробактериозы, кокцидиомикоз,
гистоплазмоз и др.
107.
Опухолевые заболеванияВторое место в структуре причин ЛНГ
занимают опухолевые процессы различной
локализации, в том числе гемобластозы.
Наиболее часто диагностируются
лимфогранулематоз, лимфосаркома, рак
почки, опухоли печени, бронхогенный рак,
рак толстой кишки, поджелудочной железы,
желудка и некоторых других локализаций.
108.
Системные заболеванияДанная группа заболеваний занимает
третье по частоте место среди причин ЛНГ
и представлена главным образом такими
заболеваниями, как:
системная красная волчанка (СКВ)
ревматоидный артрит,
болезнь Стилла у взрослых,
различные формы системных васкулитов
(узелковый артериит, височный артериит и
др.),
так называемые перекрестные (Overlaps)
синдромы: системная склеродермия +
дерматомиозит, ревмат.артрит и др.
109.
Ревматическая лихорадкаСреди причин ЛНГ остается актуальной
ревматическая лихорадка с отсутствием
микроорганизмов в крови
(абактериальный эндокардит) и
меняющейся аускультативной
симптоматикой.
Лихорадка устойчива к антибиотикам, но
поддается лечению салицилатами и
глюкокортикоидами.


































































































 Медицина
Медицина