Похожие презентации:
Спирохеты и риккетсии
1.
СПИРОХЕТЫ2.
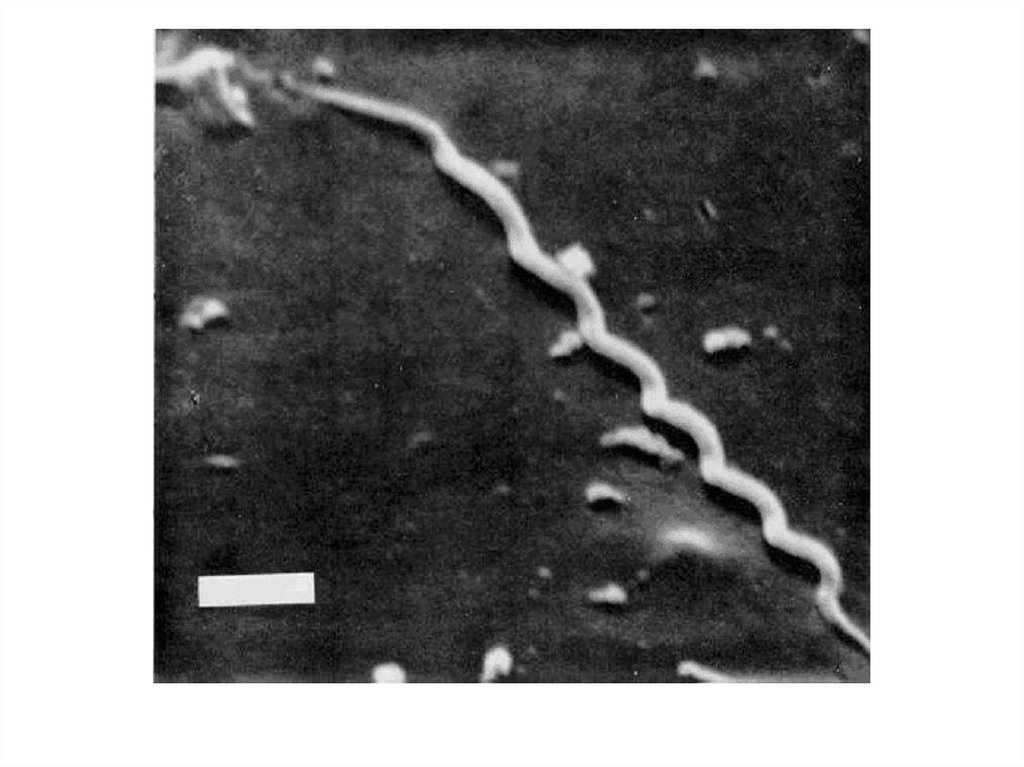
ТРЕПОНЕМЫTreponema pallidum
вызывает сифилис
3.
T. pallidum, вариант pallidum:морфология
• от 8 до 14 равномерных завитков
• по 3 периплазматических жгутика
• может образовывать L-формы (свёрнутые в
шар трепонемы, покрытые непроницаемой
муциновой оболочкой)
• по Романовскому-Гимзе – в бледнорозовый цвет
4.
5.
T. pallidum, вариант pallidum:культуральные свойства
1. На питательных средах растут плохо =
«культуральные трепонемы» - теряют
вирулентность и изменяют другие
свойства
–
–
–
–
среды с почечной или мозговой тканью
строгие анаэробные условия
350 С
медленный рост
2. «тканевые трепонемы» - сохраняют
вирулентность и другие свойства
– основной метод культивирования –
заражение в ткань яичка кролика
6.
Сифилис• инфекционная болезнь, характеризующаяся:
• первичным аффектом (твердый шанкр),
• высыпаниями на коже и слизистых
оболочках с последующим поражением
различных органов и систем.
7.
Сифилис: эпидемиология• источник инфекции – человек (в первичной
и вторичной стадии)
• основной механизм передачи – контактный
(чаще – половой, но может быть и бытовой
– через предметы общего пользования)
• дополнительные механизмы передачи:
- трансплацентарный (начиная с 5 месяца
беременности),
- через кровь.
8.
Сифилис: периодыЗаболевания протекают циклически:
• инкубационный,
• первичный сифилис,
• вторичный сифилис,
• третичный сифилис,
• нейросифилис (четвертичный сифилис)
• Иммунитет после перенесенной болезни не
развивается.
9.
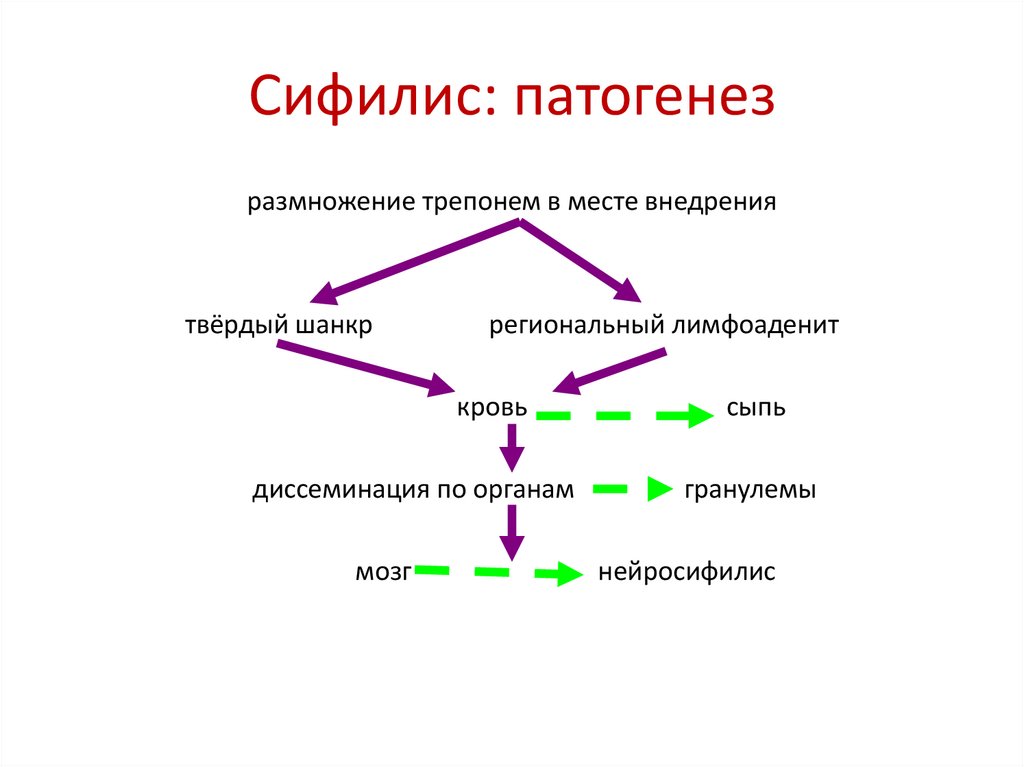
Сифилис: патогенезразмножение трепонем в месте внедрения
твёрдый шанкр
региональный лимфоаденит
кровь
диссеминация по органам
мозг
сыпь
гранулемы
нейросифилис
10.
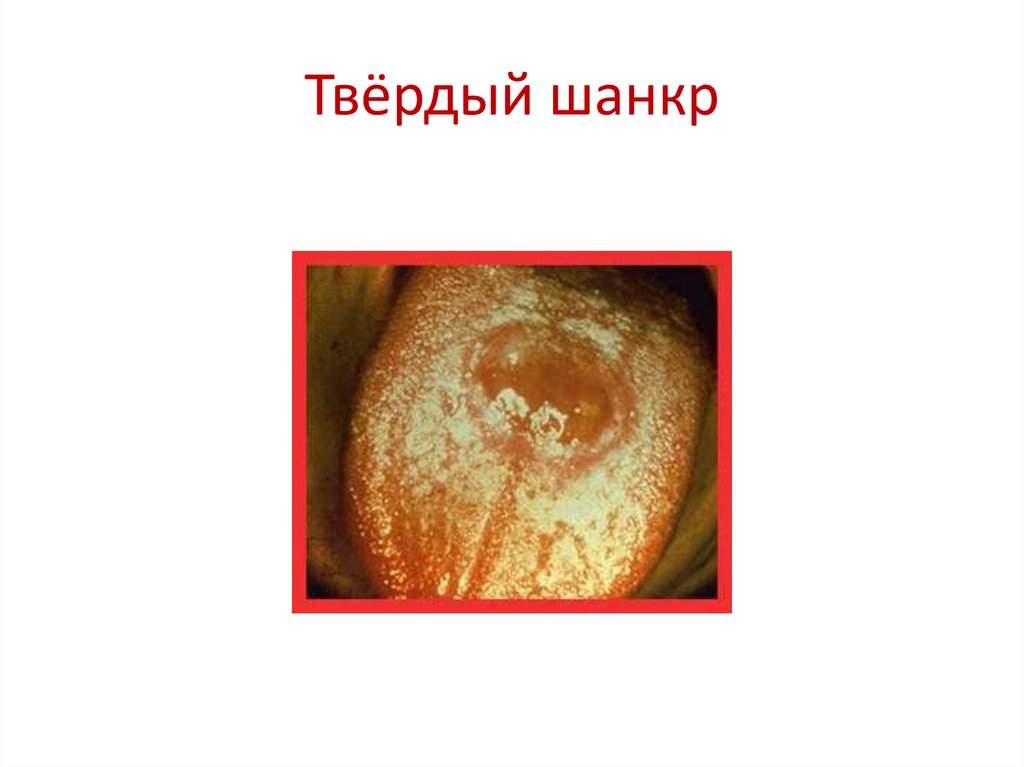
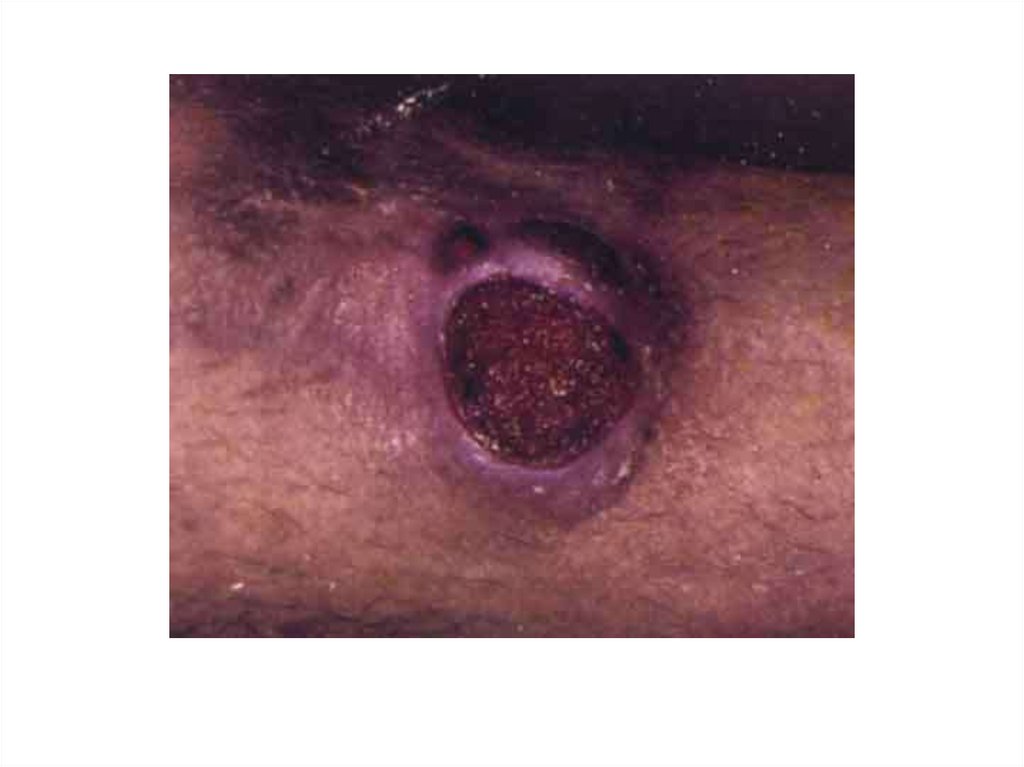
Первичный сифилис1. в месте внедрения возбудителя – язва
(твёрдый шанкр)
2. через 7-10 суток – региональный
лимфаденит
3. постепенно твёрдый шанкр рубцуется
11.
Твёрдый шанкр12.
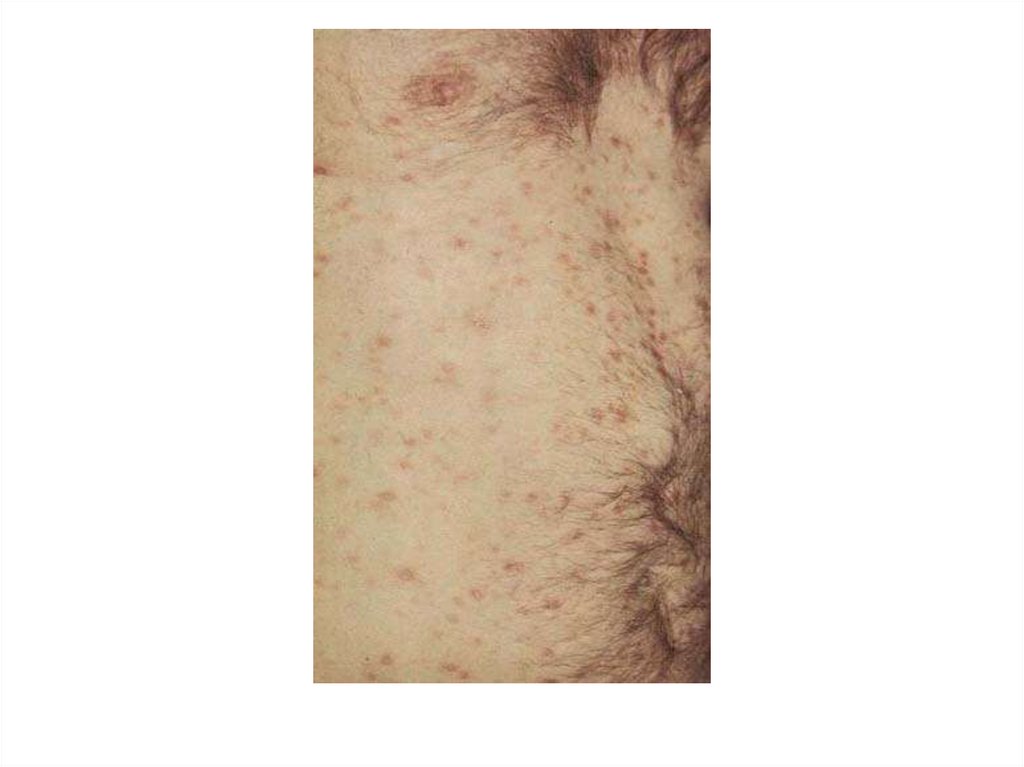
Вторичный сифилис• наступает через 6-7 недель после
появления твёрдого шанкра,
• рецидивирующая сыпь.
13.
14.
Сифилис: исходы вторичного периода• 25 % - выздоровление,
• 25 % - переход в латентную фазу (длится от
3 до 30 лет),
• 50 % - переход в третичный период.
15.
Третичный сифилис• наступает обычно через 3-4 года после заражения
гуммы (гранулёмы)
распад, рубцевание
серьёзные нарушения функции внутренних органов
(висцеральный сифилис)
16.
17.
Характеристика нейросифилиса• развивается у некоторых больных при
неадекватном лечении
• наступает в среднем через 8-15 лет
• тяжёлое поражение ЦНС
18.
Сифилис: профилактикаНеспецифическая
• постоянный половой
партнёр
• выявление и лечение
больных
• обследование
– доноров
– беременных (лечение в
первую половину
беременности)
– групп риска
Специфическая
• не разработана
19.
Лечение сифилисаАнтибиотики пенициллинового ряда
20.
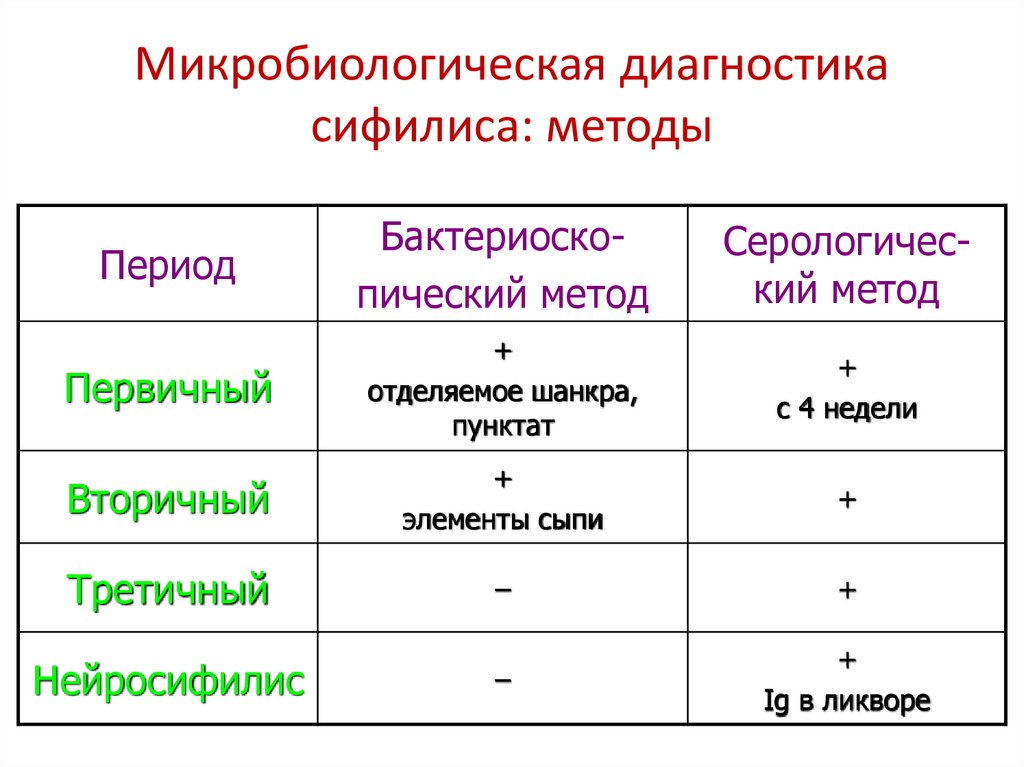
Микробиологическая диагностикасифилиса: методы
Период
Бактериоскопический метод
Серологический метод
Первичный
+
отделяемое шанкра,
пунктат
+
с 4 недели
Вторичный
+
элементы сыпи
+
Третичный
–
+
–
+
Ig в ликворе
Нейросифилис
21.
Микроскопическое выявлениеT. pallidum
• микроскопия нативного препарта в тёмном
поле
• длительная окраска по РомановскомуГимзе
• обработка серебрением (по Морозову)
22.
23.
24.
25.
Серологический метод диагностикисифилиса - основной
Неспецифические тесты
(с кардиолипиновыми
антигенами)
• РСК (Вассермана)
• РП на стекле
(предварительное
обследование)
• РА (экспрессдиагностика) частиц
угля, нагруженных
кардиолипином
Специфические тесты
(с трепонемными
антигенами)
• РСК (Вассермана)
• реакция
иммобилизации (РИТ
или РИБТ)
• РИФ
• ИФА
26.
БОРРЕЛИИ27.
Классификация• Borrelia recurrentis – возбудитель
эпидемического возвратного тифа
• B. duttoni
• B. рersica
возбудители
• B. hispanica
клещевых
• B. сaucasica
боррелиозов
• B. вurgdorferi
возбудители
• B. garinii
болезни
• B. afzelii
Лайма
28.
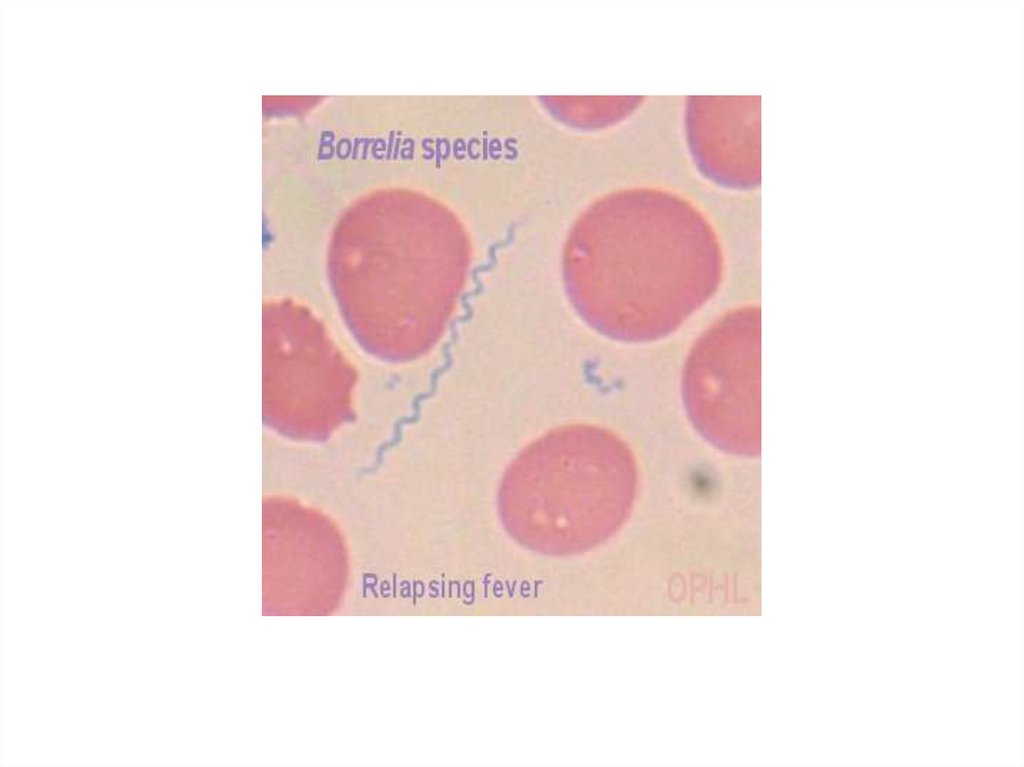
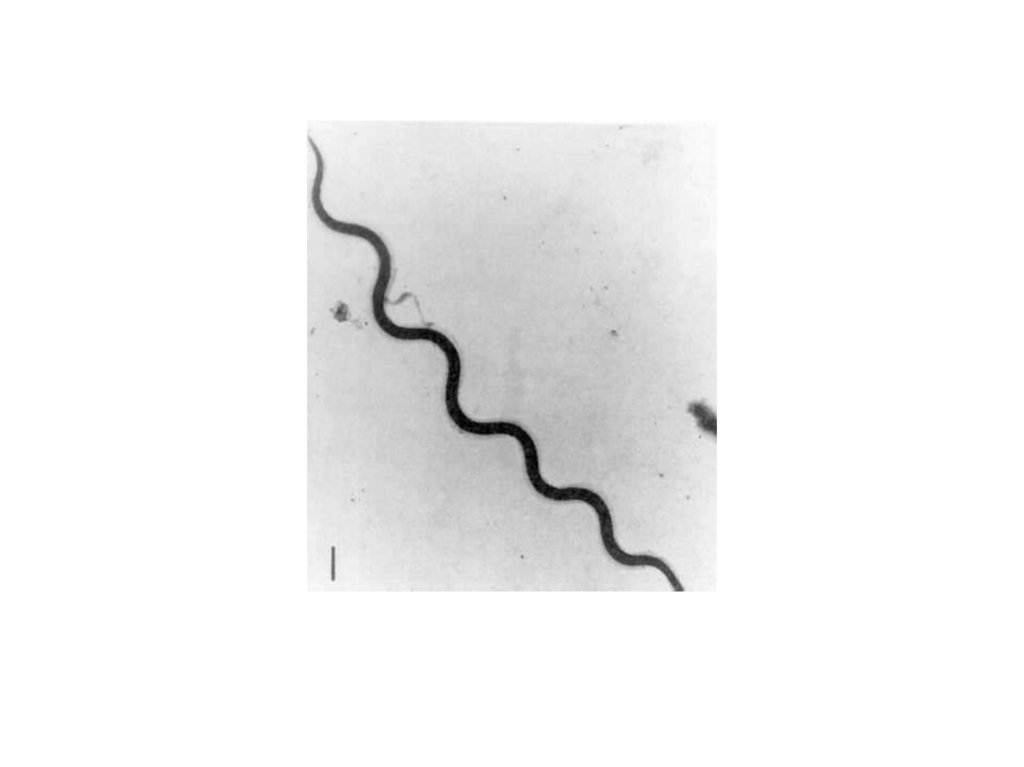
Свойства боррелий• тонкие спиральные бактерии, диаметром
0,2-0,5 мкм, длиной 5,0-25 мкм,
• Грамотрицательны,
• имеющие 3-10 крупных неравномерных
завитков.
• Окрашиваются по Романовскому - Гимзе в
сине-фиолетовый цвет.
• Спор и капсул не образуют.
• Подвижны: имеют от 7 до 30
периплазматических фибрил (жгутиков).
29.
30.
31.
Свойства боррелий• Имеют уникальный геном в виде линейной
хромосомы и линейной кольцевой
плазмиды.
• Хорошо видимы в темном поле и в фазовоконтрастном микроскопе.
• Для них характерны вращательные
движения с волнообразными колебаниями.
32.
Свойства боррелий• Микроаэрофилы и облигатные анаэробы.
• Растут на средах с животными белками, и в
куриных эмбрионах,
• Оптимальная температура 28-30 град.
33.
ЭПИДЕМИЧЕСКИЙ (вшивый)ВОЗВРАТНЫЙ ТИФ
= острая трансмиссивная инфекция,
характеризующаяся острым началом,
регулярными приступами лихорадки,
головными и мышечными болями,
гепатолиенальным синдромом и
интоксикацией.
34.
Эпидемический возвратный тиф:этиология
• Резервуар возбудителя – больной человек;
• Переносчики – вши, реже – постельные
клопы;
• Borrelia recurrentis размножается в
гемолимфе платяных вшей;
• Максимальная вероятность заражения
наступает через 5-6 суток после
кровососания.
35.
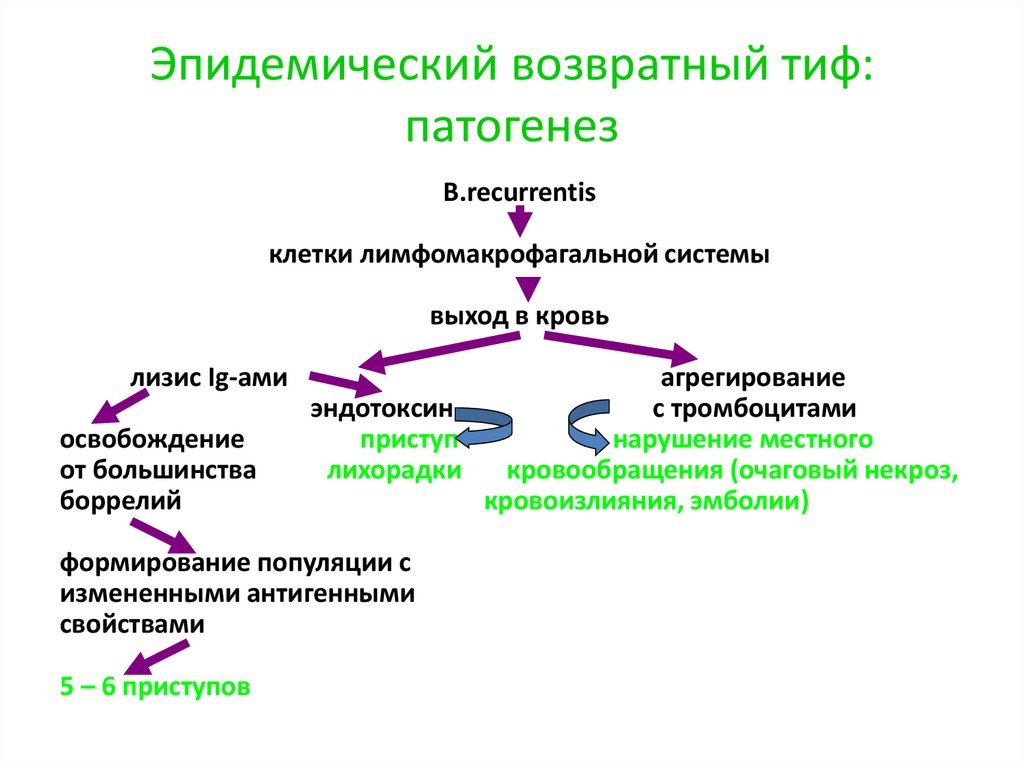
Эпидемический возвратный тиф:патогенез
B.recurrentis
клетки лимфомакрофагальной системы
выход в кровь
лизис Ig-ами
освобождение
от большинства
боррелий
агрегирование
эндотоксин
с тромбоцитами
приступ
нарушение местного
лихорадки
кровообращения (очаговый некроз,
кровоизлияния, эмболии)
формирование популяции с
измененными антигенными
свойствами
5 – 6 приступов
36.
Клинические проявления• Инкубационный период – 3-14 суток (в
среднем 7-8 дней),
• Заболевание характеризуется
чередованием приступов лихорадки и
бестемпературных интервалов
37.
ЭНДЕМИЧЕСКИЙ (КЛЕЩЕВОЙ)ВОЗВРАТНЫЙ ТИФ
= рецидивирующая инфекция с
нерегулярными чередующимися
(от 1 до 26) приступами лихорадки
и поражением нервной системы
38.
ЭПИДЕМИОЛОГИЯ• Природные хозяева – дикие и
синантропные животные = бессимптомные
носители.
• Путь передачи: трансмиссивный
• Переносчики – клещи рода Ornithodorus, у
которых возбудитель передается
трансовариально.
39.
Клинические появления• Инкубационный период – 5-14 суток,
• Заболевание начинается с укуса переносчика и
проникновения боррелий в кровь.
• Заболевание характеризуется чередованием
приступов лихорадки и бестемпературных
интервалов.
• Симптомы: подъем температуры до 40 град,
лихорадка, головная боль, тремор конечностей.
• Продолжительность первого приступа до 5 суток,
последующие сокращаются до 1-2 суток или
нескольких часов.
40.
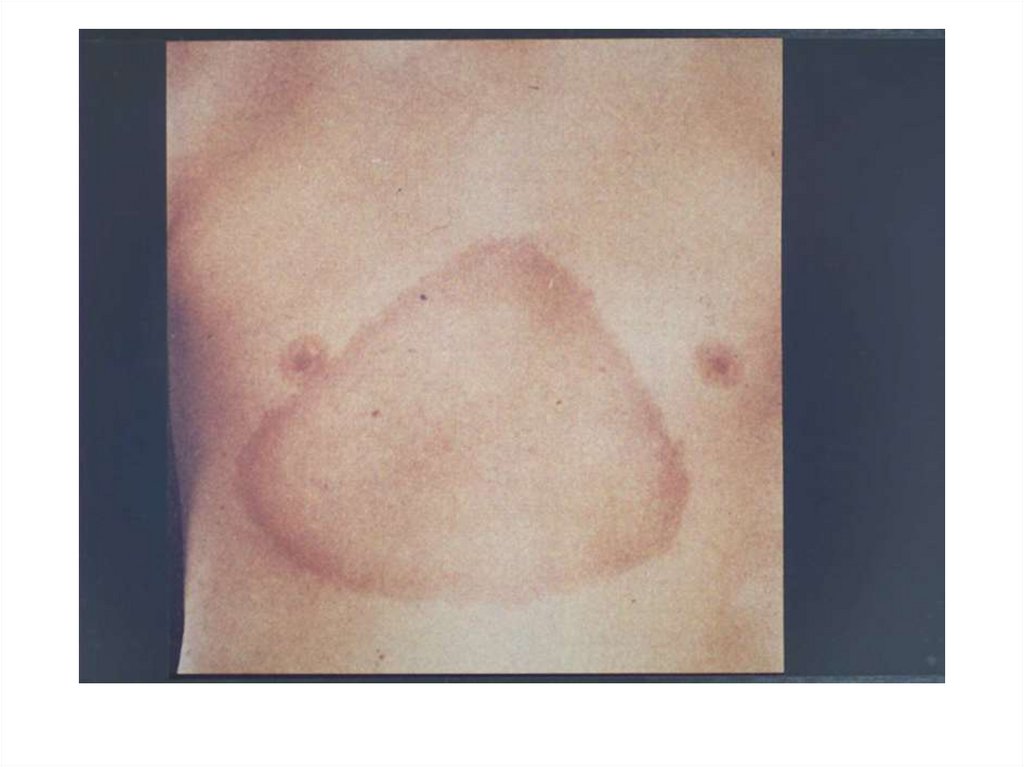
БОЛЕЗНЬ ЛАЙМА= хроническая природно-очаговая
инфекция с поражением кожи, суставов,
сердечно-сосудистой и нервной систем;
названна по городу Лайм (США), где
впервые были отмечены заболевания
детей с развитием мигрирующей эритемы
и артрита.
41.
B. вurgdorferi• = самая крупная боррелия,
• Содержит особый тип линейных плазмид,
не обнаруживаемых у других прокариотов.
• Факторы вирулентности:
• липопротеин наружной мембраны
клеточной стенки,
• белок теплового шока.
• Липид-модифицированные белки (OSP
A,B,C,D,E) наружной мембраны клеточной
стенки отличаются изменчивостью.
42.
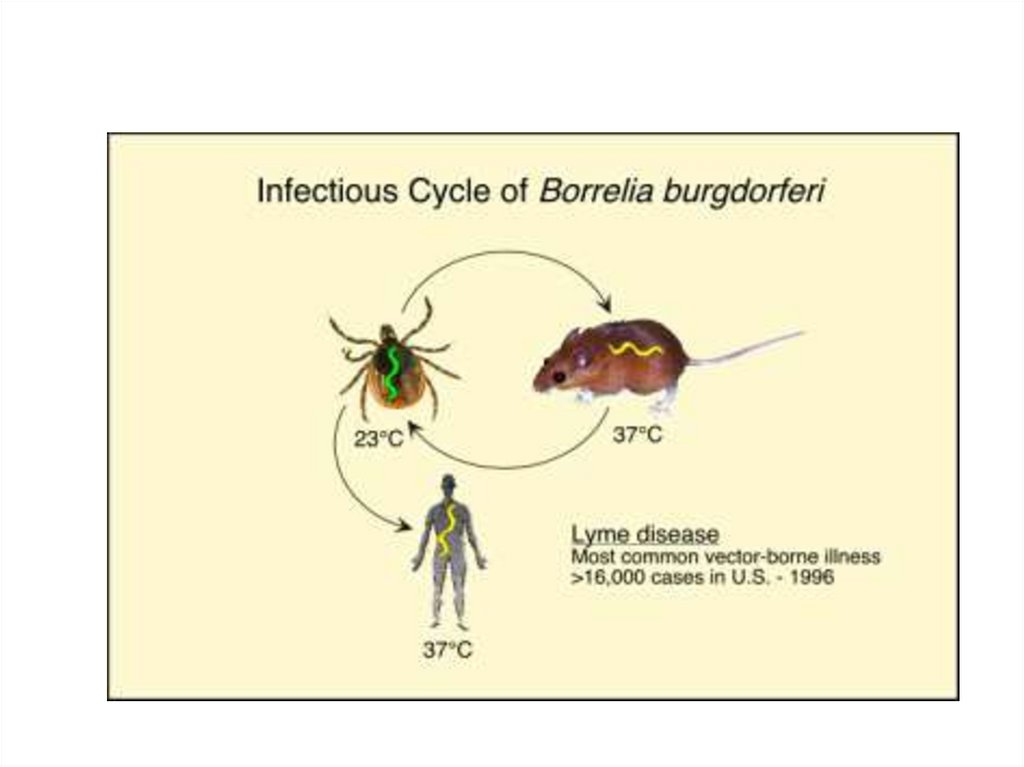
Болезнь Лайма: эпидемиологияИсточники инфекции – мелкие грызуны,
олени, лоси;
Путь передачи – трансмиссивный;
Переносчики – клещи рода Ixodes, у которых
заболевание передается трансовариально;
Подъем заболеваний наблюдается веснойлетом.
43.
44.
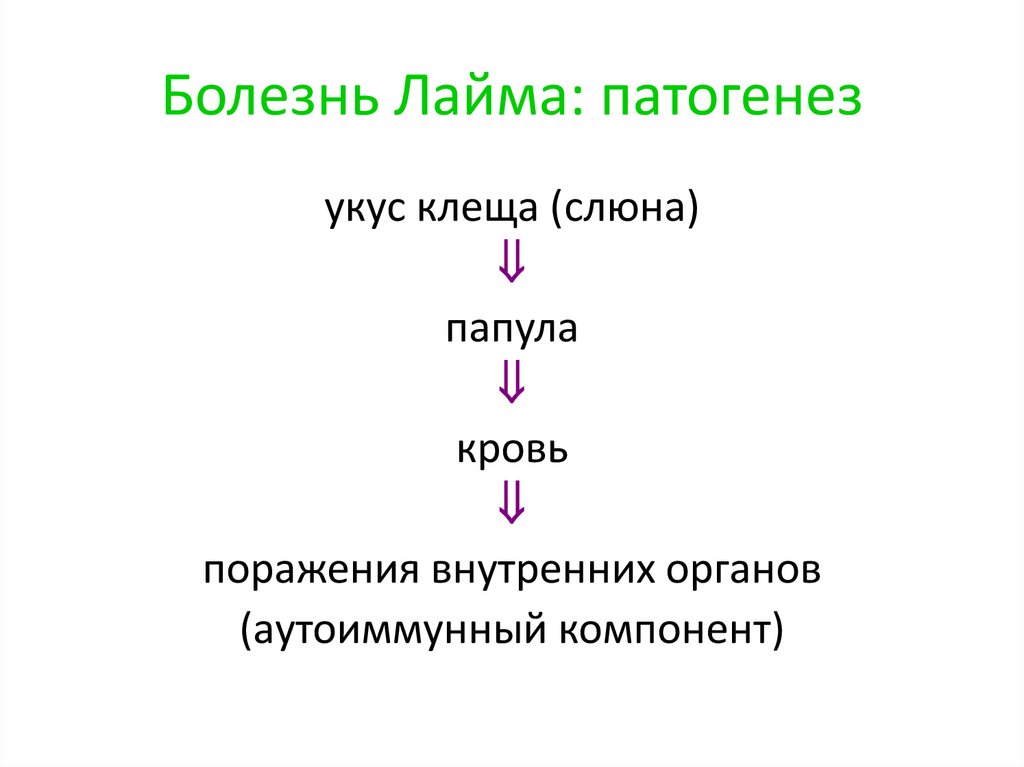
Болезнь Лайма: патогенезукус клеща (слюна)
папула
кровь
поражения внутренних органов
(аутоиммунный компонент)
45.
Болезнь Лайма: клиническиепроявления
1.
2.
Локальное поражение (кольцевая мигрирующая
эритема)
Диссеминированные поражения (ч/з неск. недель или
месяцев)
3.
суставы
нервная система
сердечно-сосудистая система
опорно-двигательный аппарат
Третья стадия (ч/з неск. месяцев или лет)
артриты
менингиты или менингоэнцефалиты (дети)
мононевриты (взрослые)
поражения сердечно-сосудистой системы
редко – тромбозы артерий
46.
47.
Микробиологическаядиагностика
• Бактериоскопия мазков крови окрашенных
по Романовскому-Гимзе, для обнаружения
возбудителя во время приступа лихорадки
при возвратных тифах.
• Бактериоскопия биоптатов кожи,
синовиальной жидкости суставов,
цереброспинальной жидкости при болезни
Лайма.
48.
Микробиологическаядиагностика
• Серологический метод. В реакциях ИФА,
Вестерн-блот, РСК для идентификации и
титрования антител (IgM) в сыворотке
крови и спинно-мозговой жидкости при
болезни Лайма и возвратных тифах.
• ПЦР для идентификации возбудителя в
исследуемом материале.
49.
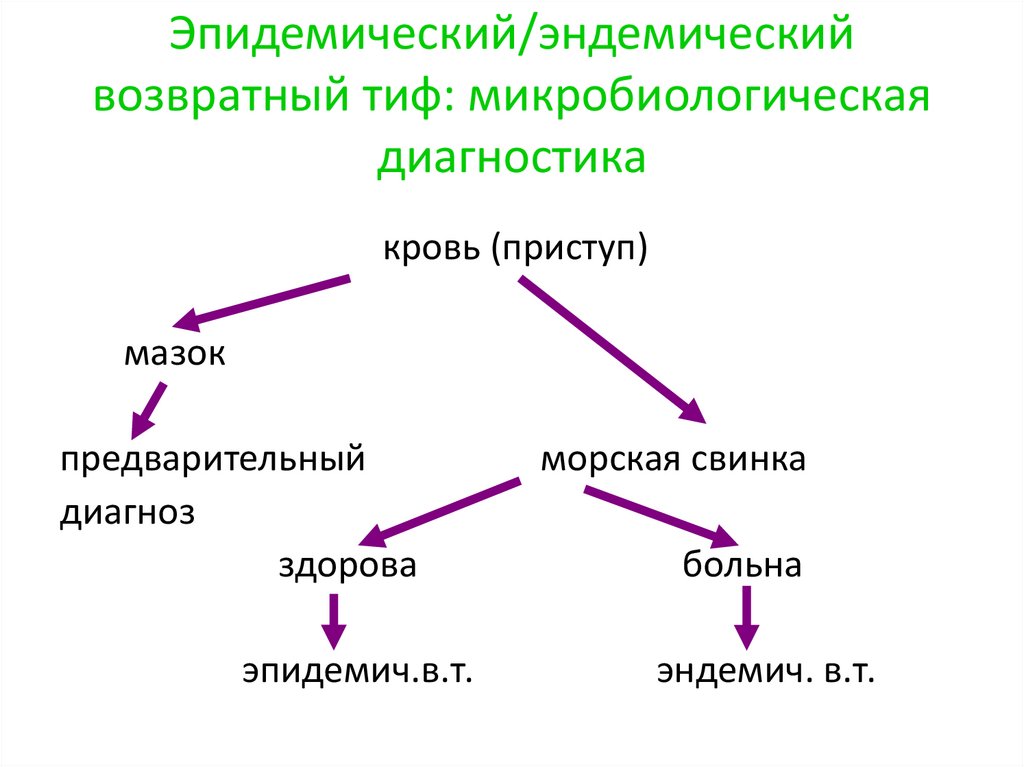
Эпидемический/эндемическийвозвратный тиф: микробиологическая
диагностика
кровь (приступ)
мазок
предварительный
диагноз
здорова
эпидемич.в.т.
морская свинка
больна
эндемич. в.т.
50.
Болезнь Лайма: микробиологическаядиагностика
1. Выделение культуры из ткани эритемы,
крови, ликвора (трудно)
2. Ag в ткани эритемы (РИФ)
3. Выявление Ig (иммуноблоттинг)
IgM (на 3-6 неделе после инфицирования)
IgG (через неск. месяцев после
инфицирования)
51.
Лечение• Препараты выбора – пенициллины,
тетрациклины, цефалоспорины
52.
Профилактика• Неспецифическая
профилактика
• При эпидемическом возвратном
тифе: раннее выявление и
госпитализация всех больных,
дезинсекция вещей и жилья
больного, санобработка.
• При клещевых боррелиозах:
предупреждение укусов клещейношение защитной одежды,
избегание ночевок в местах
массового обитания клещей
Специфическая
профилактика.
• При возвратных тифах
специфическая
профилактика отсутствует.
• Разрабатывается
цельноклеточная и
рекомбинантная вакцины
для профилактики болезни
Лайма.
53.
ЛЕПТОСПИРЫрод Leptospira
L.interrogans
54.
Лептоспиры: морфологические свойства•тонкие спиральные бактерии
•слабо воспринимающие анилиновые красители.
•По Романовскому-Гимзе красятся в розовый цвет.
•Образуют 15-20 мелких завитков:
•завитки первого порядка («верёвка»)
•завитки второго порядка (S или С)
•на концах – по одному периплазматическому жгутику,
которые направлены навстречу друг другу и образуют осевую
нить.
•Спор и капсул не образуют.
• Производят разнообразные движения.
•Хорошо видимы в темном поле и фазово-контрастном
микроскопе .
•По антигенам лептоспиры L.interrogans делятся на серогруппы
и свыше 200 сероваров.
55.
56.
Лептоспиры: культуральные свойства• Строгие аэробы,
• Оптимальная температура 28-30о С,
• Растут на жидких и полужидких средах с
сывороткой кролика (напр., Уленгута)
• Рост наблюдается на 5-8 сутки:
- плотные среды – круглые мелкие колонии,
- жидкие среды – без видимых признаков
(микроскопия)
57.
Чувствительность лептоспир к факторамвнешней среды
• солнечный свет
• высокая температура
• высушивание
• дезинфектанты
Долго сохраняются в заболоченной почве (до
200 суток)
58.
Факторы патогенности лептоспир1. эндотоксин
общая интоксикация
геморрагии
2. высокая подвижность
инвазивность
3. устойчивость к фагоцитозу
4. ферменты вирулентности
фибринолизин
плазмокоагулаза
5. малоизученные экзотоксиноподобные вещества
59.
ЛЕПТОСПИРОЗ= зоонозная инфекция,
сопровождающаяся поражением
капилляров печени, почек, ЦНС;
развитием геморрагий, желтухи и
лихорадки.
60.
Эпидемиология• Резервуар и источник инфекции: грызуны,
крупный рогатый скот, свиньи, собаки;
возбудители выделяются с мочой в воду и
почву.
• Пути передачи: водный, алиментарный,
контактный.
61.
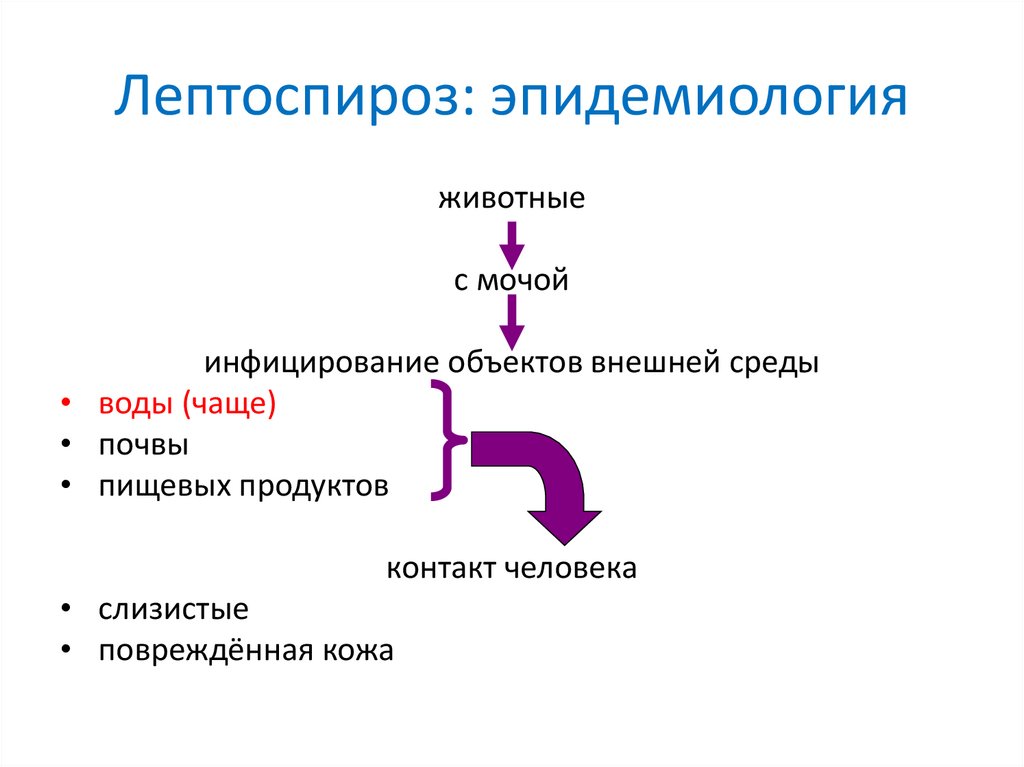
Лептоспироз: эпидемиологияживотные
с мочой
инфицирование объектов внешней среды
• воды (чаще)
• почвы
• пищевых продуктов
контакт человека
• слизистые
• повреждённая кожа
62.
Общая схема патогенеза лептоспирозапокровы
лимфа
лимф. узлы
сосуды
печень
почки
ЦНС
кровь
• геморрагии
• желтуха
• в моче
• менингит
63.
Патогенез поражения при лептоспирозесосудов
механическое воздействие на эндотелий
нарушение проницаемости стенки
множественные геморрагии
64.
Патогенез поражения при лептоспирозепечени
механическое повреждение гепатоцитов
активно подвижными лептоспирами
токсическое действие метаболитов и
продуктов распада лептоспир
65.
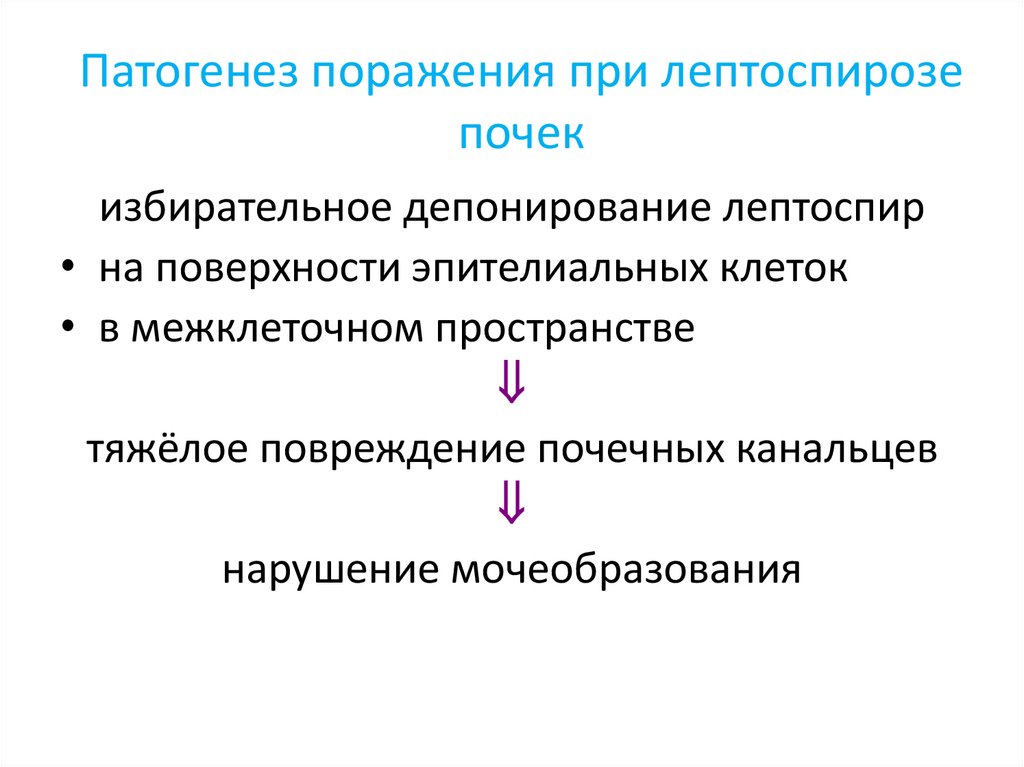
Патогенез поражения при лептоспирозепочек
избирательное депонирование лептоспир
• на поверхности эпителиальных клеток
• в межклеточном пространстве
тяжёлое повреждение почечных канальцев
нарушение мочеобразования
66.
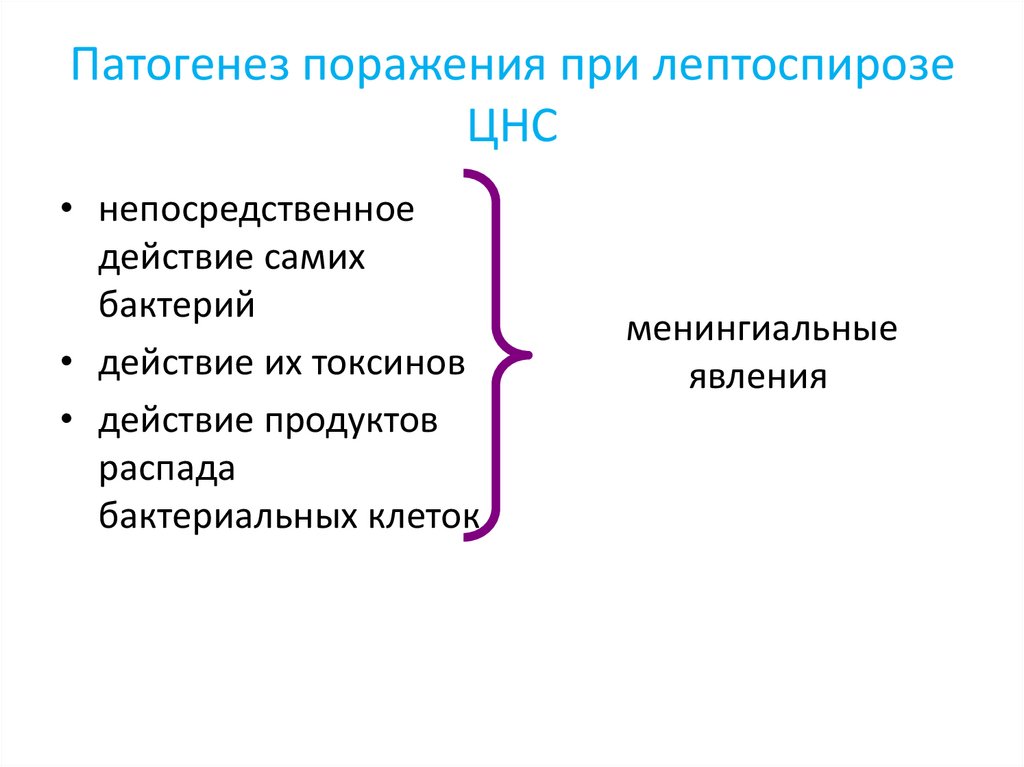
Патогенез поражения при лептоспирозеЦНС
• непосредственное
действие самих
бактерий
• действие их токсинов
• действие продуктов
распада
бактериальных клеток
менингиальные
явления
67.
Препараты для иммунопрофилактикилептоспироза
• убитая поливалентная вакцина
• иммуноглобулин
68.
Лечение• Используют пенициллин, тетрациклин в
сочетании с лептоспирозным
гетерологичным иммуноглобулином.
69.
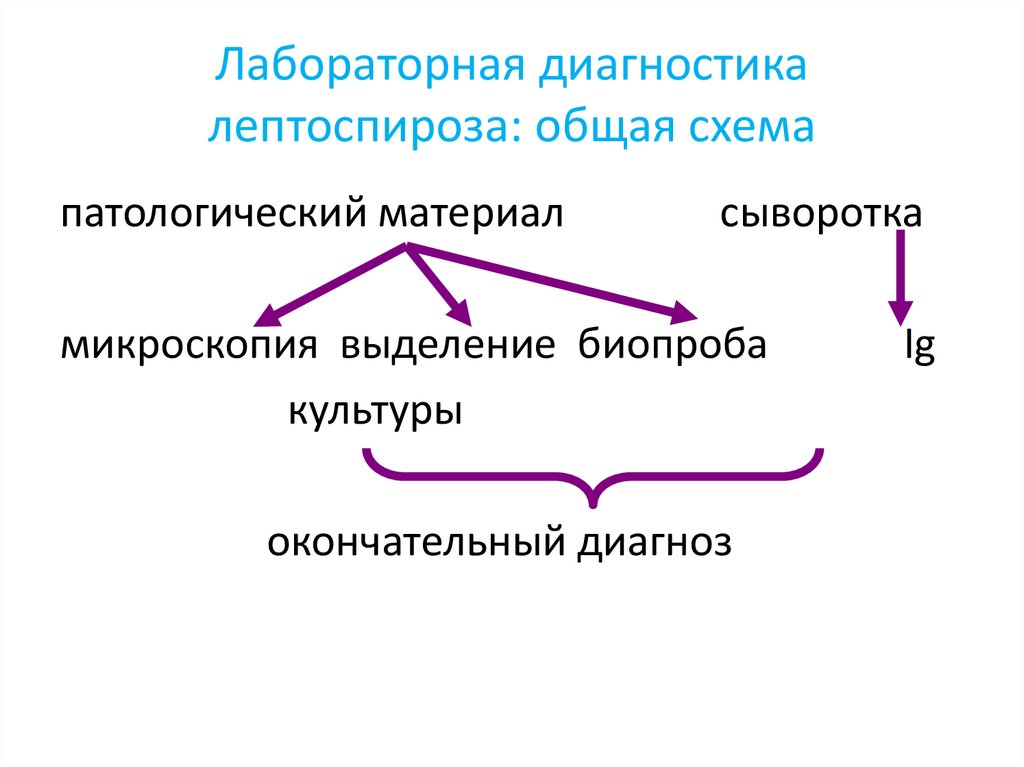
Лабораторная диагностикалептоспироза: общая схема
патологический материал
сыворотка
микроскопия выделение биопроба
культуры
окончательный диагноз
Ig
70.
Лабораторная диагностикалептоспироза: патологический материал
1. кровь – 1 неделя
2. моча – со 2 недели
3. ликвор – при менингиальных симптомах
71.
Лабораторная диагностикалептоспироза: микроскопический метод
«раздавленная капля»
Микроскопия в тёмном поле
вращательное движение
72.
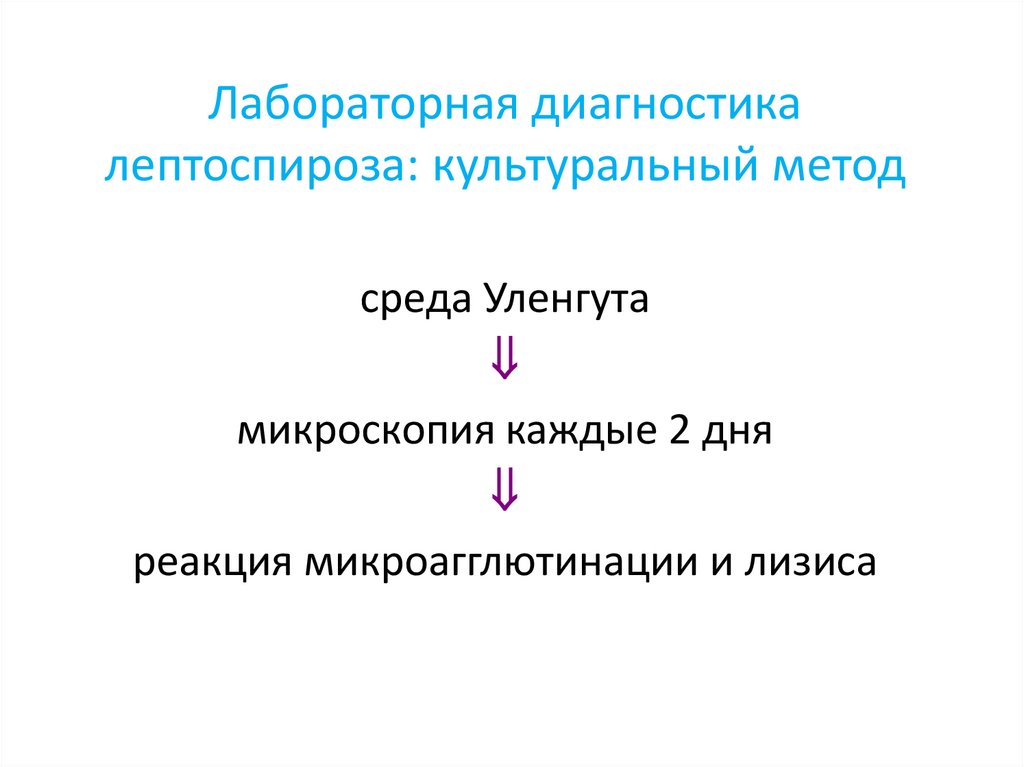
Лабораторная диагностикалептоспироза: культуральный метод
среда Уленгута
микроскопия каждые 2 дня
реакция микроагглютинации и лизиса
73.
74.
Лабораторная диагностикалептоспироза: биологический метод
внутрибрюшинно
морская свинка
• потеря веса
• желтуха
экссудат из брюшной полости
• культура
75.
Лабораторная диагностикалептоспироза: серологический метод
• со второй недели заболевания
• реакция микроагглютинации и лизиса
• с поливалентным диагностикумом (т.к. нет
перекрёстного иммунитета)
• до очень высоких титров
• долго сохраняется
76.
РИККЕТСИИсемейство Rickettsiaceae
род Rickettsia:
Rickettsia prowazekii
Rickettsia typhi
77.
Риккетсии: общая характеристика• грамотрицательные
– по Романовскому-Гимзе – синие
– по Здродовскому – красные
• полиморфные
• облигатные внутриклеточные паразиты
• риккетсии:
– нет способности синтезировать НАД
78.
79.
Риккетсии: факторыпатогенности
токсическое вещество
неотделимость от бактериальной клетки
действие проявляется лишь при жизни
микроорганизмов
термолабильный белок
• гемолизины
• эндотоксин
• неидентифицированные факторы
– адгезии
– инвазии
80.
Rickettsia prowazekiiВызывает:
1. эпидемический сыпной тиф (располагаются в
цитоплазме клетки хозяина)
– источник – человек
– переносчик – вошь
2. спорадический сыпной тиф (рецидив
эпидемического у людей, переболевших сыпным
тифом - болезнь Брилля-Цинссера,
81.
Rickettsia prowazekii• в клетке хозяина образует капсулу
• антигены:
– группоспецифический
• растворимый – отделяется при обработке эфиром
• термостабильный – липидо-полисахаридо- протеиновый
комплекс
• протективный иммуноген
– видоспецифический
• корпускулярный
• термолабильный
82.
Rickettsia typhi- Вызывает эндемический (крысиный) сыпной тиф
(располагаются в цитоплазме клетки хозяина),
– Источник и резервуар возбудителя – крысы,
мыши,
– Переносчик – крысиные блохи и крысиная вошь,
клещ
83.
Rickettsia typhi• морфологически ~ риккетсии Провацека
• антигены
– растворимый термостабильный – общий с R.
prowazekii
– корпускулярный термолабильный –
видоспецифический
• тесно связанный с клеткой токсин
– по антигенной структуре отличен от токсина
риккетсий Провацека
84.
ЭПИДЕМИЧЕСКИЙ (вшивый)СЫПНОЙ ТИФ
– острое инфекционное заболевание,
сопровождающийся лихорадкой,
интоксикацией, розеолезно-петехиальной
сыпью, поражением нервной и сердечнососудистой системы
- имеет прямую связь с педикулёзом,
- преобладают IgM-антитела.
85.
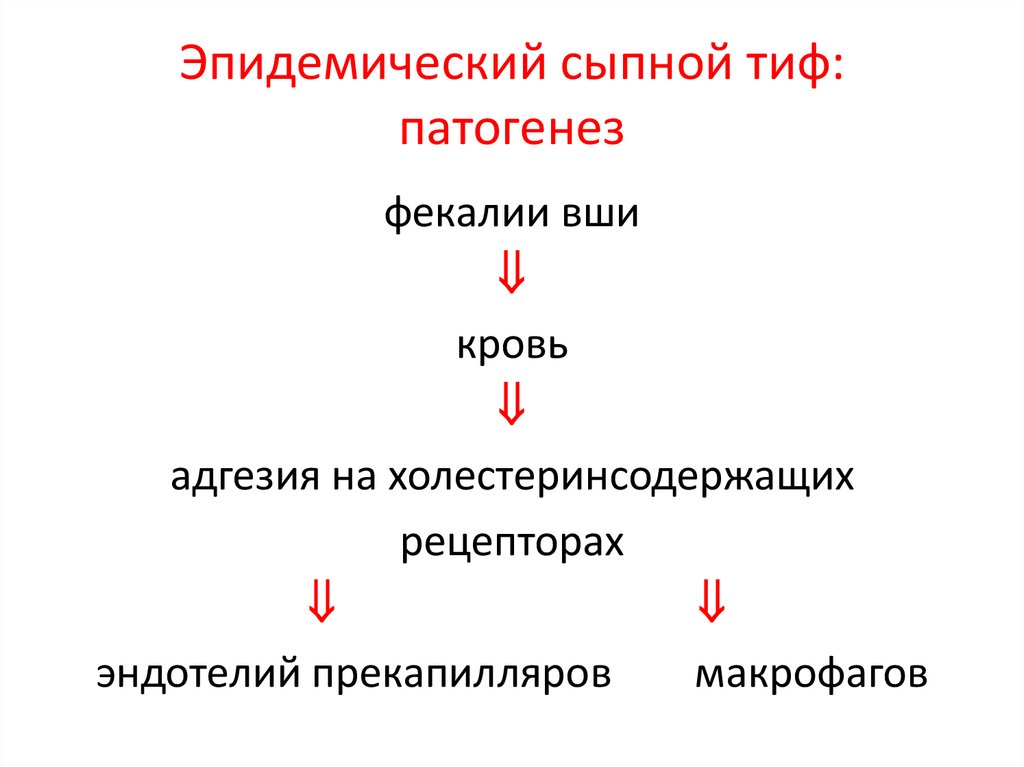
Эпидемический сыпной тиф:патогенез
фекалии вши
кровь
адгезия на холестеринсодержащих
рецепторах
эндотелий прекапилляров
макрофагов
86.
Эпидемический сыпной тиф:патогенез
эндотелий прекапилляров
специфический диффузный
токсинемия
гранулематоз тромбоз
интоксикация
• ЦНС
– головная боль
– менигноэнцефалит
• кожа
– сыпь
• миокард
– миокардит
• почки
– гломерулонефрит
87.
Болезнь Брилля-Цинссера:патогенез
= спорадический сыпной тиф, рецидив,
обусловленный реактивацией Rickettsia
prowazekii в сыпнотифозных гранулемах,
Характерно:
- Эпизодический характер (при отсутствии
педикулеза),
- Стертая клиническая картина,
- Трудность выделения возбудителя,
- Преобладают IgG-антитела.
88.
Болезнь Брилля-Цинссера:патогенез
макрофаги
реактивация через 10-20 и более лет
рецидив
89.
Эндемический сыпной тиф=острое инфекционное заболевание,
характеризующееся
лихорадкой,артралгиями и пятнистопапулезной сыпью,
- распространение повсеместное,
в основном – в портовых городах
90.
Эндемический сыпной тифПути передачи:
• Трансмиссивный,
• Контактный – попадание риккетсий с
испражнениями на слизистые оболочки
глаз и ВДП,
• Алиментарный – через продукты,
загрязненные мочой больных грызунов
91.
Эпидемический сыпной тиф:микробиологическая диагностика
Обычные лаборатории
сыворотка
Ig
• РА (до 3-5 мес.)
• РСК (многие годы)
• РНГА
• ИФА
непрямой метод РИФ
Специализированные
кровь
желточный мешок
куриного эмбриона
• идентификация в ИФА
в/брюшинно м. свинка
• гистологические
препараты гол. мозга
92.
Эпидемический сыпной тиф: дифференциацияболезни Брилля со «свежим» сыпным тифом
Серологический метод
1. сравнение титра Ig
• в нативной сыворотке
• после обработки 2-меркаптоэтанолом
– титр не изменился (IgG) – болезнь Брилля
– титр снизился (IgM) – «свежий» сыпной тиф
2. выявление в ИФА класса Ig
93.
Эндемический сыпной тиф: микробиологическаядифференциация с эпидемическим сыпным
тифом
1. Постановка серологической реакции с
корпускулярным антигеном
• более высокий титр возбудитель
2. В/брюшинное заражение самца морской свинки –
• наличие скротального феномена (воспаление
оболочек яичка) – эндемический сыпной тиф (R.
typhi)
• отсутствие скротального феномена –
эпидемический сыпной тиф (R. prowazekii)
94.
Неспецифическая профилактикаЭпидемический сыпной
тиф
– борьба с педикулезом
Эндемический
(крысиный) сыпной
тиф:
• Борьба с грызунами,
предупреждение их
завоза судами,
• Защита пищевых
продуктов от
загрязнения мочой
крыс
95.
Специфическая профилактика• Химическая сыпнотифозная вакцина,
содержащая поверхностный антиген
риккетсий Провачека
• Живая комбинированная сыпнотифозная
вакцина (ЖКСВЕ), полученная из
вакцинного штамма Е и растворимого
антигена.
96.
Лечение• Препараты выбора тетрациклины и
макролиды











































































 Медицина
Медицина








