Похожие презентации:
Специфические осложнения при многоплодной беременности
1.
СПЕЦИФИЧЕСКИЕОСЛОЖНЕНИЯ ПРИ
МНОГОПЛОДНОЙ
БЕРЕМЕННОСТИ
Тактика ведения многоплодной
беременности
Подготовила Бенклевская Анастасия Ивановна,
студентка 4 курса 2 группы лечебного факультета
2.
МНОГОПЛОДНАЯБЕРЕМЕННОСТЬ
Вариант нормы, когда в матке прикрепляются и
развиваются два и более эмбрионов.
2
3.
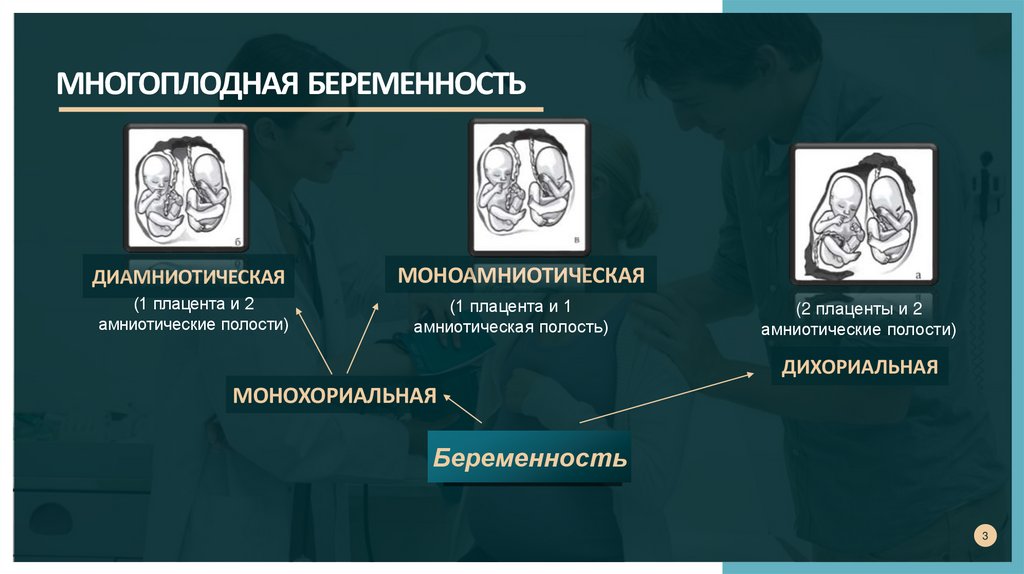
МНОГОПЛОДНАЯ БЕРЕМЕННОСТЬДИАМНИОТИЧЕСКАЯ
(1 плацента и 2
амниотические полости)
МОНОАМНИОТИЧЕСКАЯ
(1 плацента и 1
амниотическая полость)
(2 плаценты и 2
амниотические полости)
ДИХОРИАЛЬНАЯ
МОНОХОРИАЛЬНАЯ
Беременность
3
4.
СИНДРОМ ФЕТОФЕТАЛЬНОЙГЕМОТРАНСФУЗИИ
Это сброс крови от одного плода (донора) к другому
(реципиенту) вследствие несбалансированности
плацентарно-плодового и внутриплацентарного
кровообращения при наличии сосудистых
анастомозов в плаценте при монохориальной
беременности.
4
5.
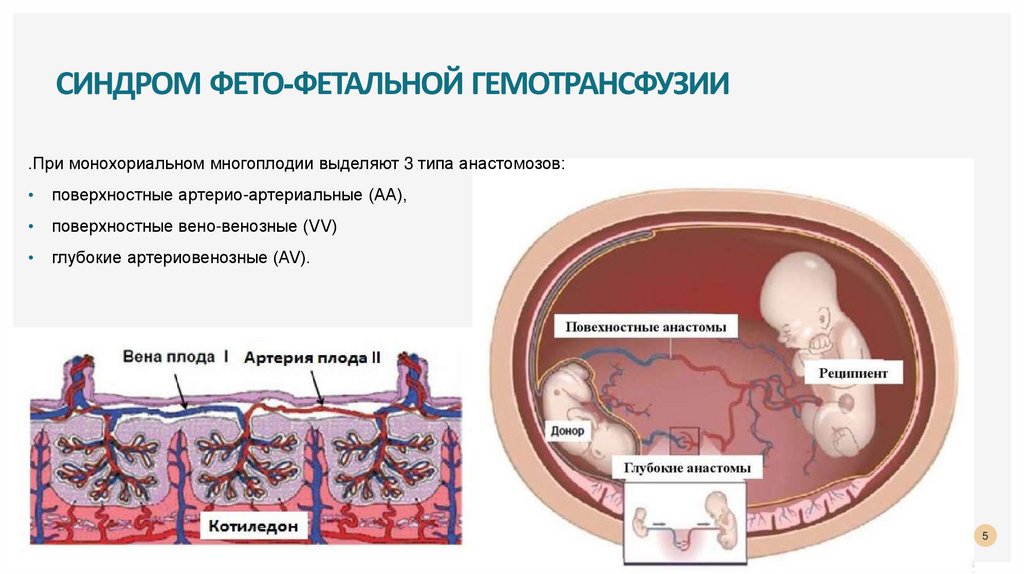
СИНДРОМ ФЕТО-ФЕТАЛЬНОЙ ГЕМОТРАНСФУЗИИ.При монохориальном многоплодии выделяют 3 типа анастомозов:
поверхностные артерио-артериальные (АА),
поверхностные вено-венозные (VV)
глубокие артериовенозные (AV).
5
6.
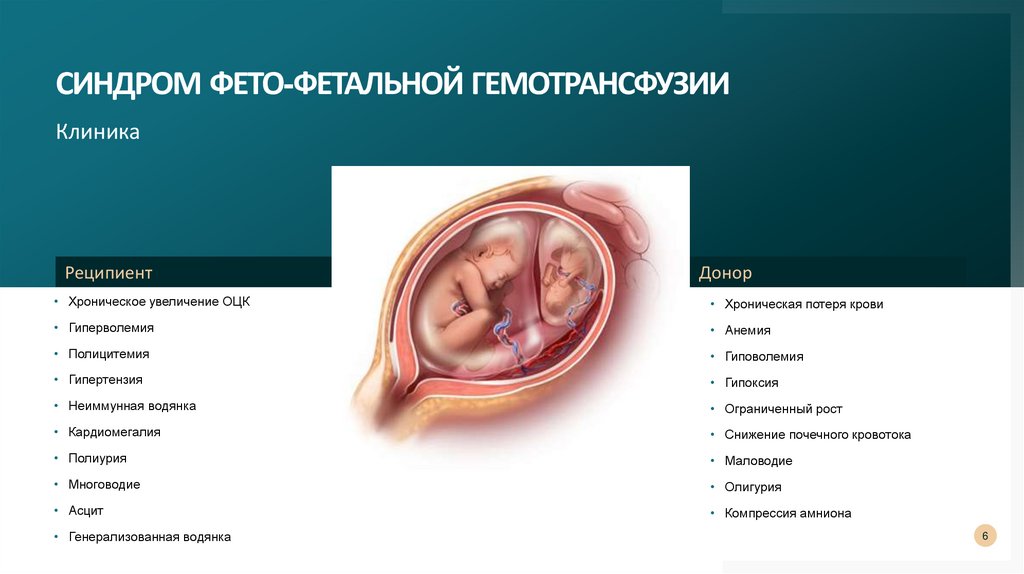
СИНДРОМ ФЕТО-ФЕТАЛЬНОЙ ГЕМОТРАНСФУЗИИКлиника
Реципиент
Донор
• Хроническое увеличение ОЦК
• Хроническая потеря крови
• Гиперволемия
• Анемия
• Полицитемия
• Гиповолемия
• Гипертензия
• Гипоксия
• Неиммунная водянка
• Ограниченный рост
• Кардиомегалия
• Снижение почечного кровотока
• Полиурия
• Маловодие
• Многоводие
• Олигурия
• Асцит
• Компрессия амниона
• Генерализованная водянка
6
7.
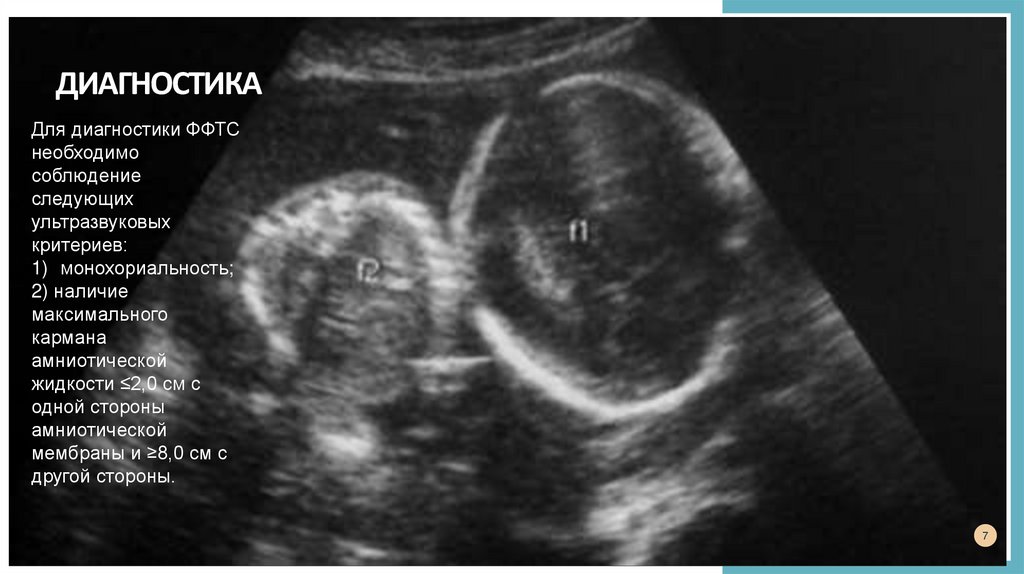
ДИАГНОСТИКАДля диагностики ФФТС
необходимо
соблюдение
следующих
ультразвуковых
критериев:
1) монохориальность;
2) наличие
максимального
кармана
амниотической
жидкости ≤2,0 см с
одной стороны
амниотической
мембраны и ≥8,0 см с
другой стороны.
7
8.
СИНДРОМ ФЕТО-ФЕТАЛЬНОЙГЕМОТРАНСФУЗИИ
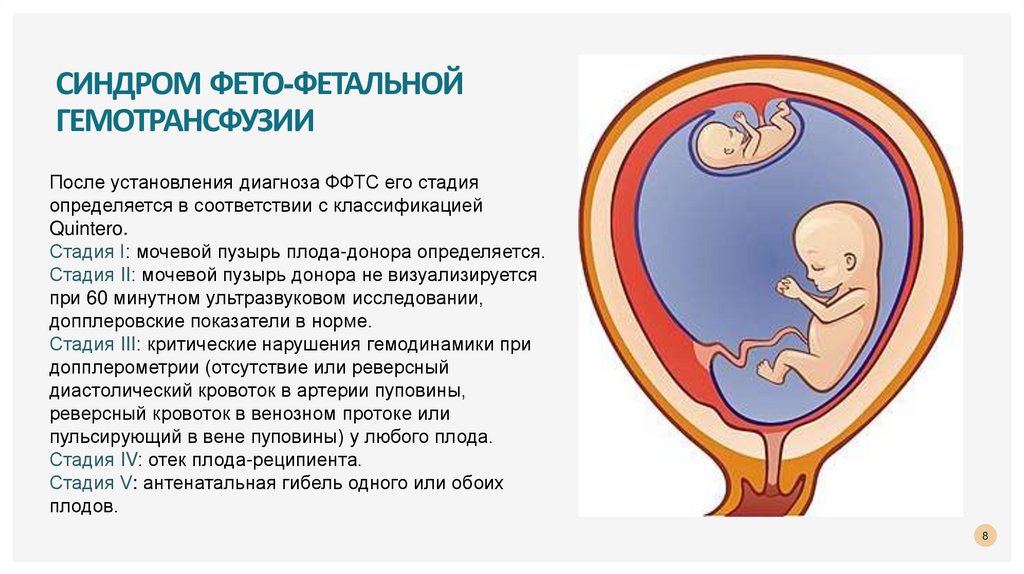
После установления диагноза ФФТС его стадия
определяется в соответствии с классификацией
Quintero.
Стадия I: мочевой пузырь плода-донора определяется.
Стадия II: мочевой пузырь донора не визуализируется
при 60 минутном ультразвуковом исследовании,
допплеровские показатели в норме.
Стадия III: критические нарушения гемодинамики при
допплерометрии (отсутствие или реверсный
диастолический кровоток в артерии пуповины,
реверсный кровоток в венозном протоке или
пульсирующий в вене пуповины) у любого плода.
Стадия IV: отек плода-реципиента.
Стадия V: антенатальная гибель одного или обоих
плодов.
8
9.
ВЕДЕНИЕ БЕРЕМЕННОСТИ• До определения типа плацентации все беременности
двойней должны расцениваться как группа риска ФФТС
(на 9-ой неделе можно достоверно определить тип
многоплодной беременности)
• Начиная с 16 недель УЗИ-диагностика каждые две недели,
при подозрении на ФФТС каждую неделю.
• Выявленный ФФТС I стадии в 90% случаев не будет
прогрессировать или спонтанно разрешиться, поэтому о
лечении на этой стадии до сих пор спорят.
• При выявлении ФФТС II–IV стадии при сроке 16–26 недель
беременности показана фетоскопическая лазерная
коагуляция анастомозов плаценты (ФЛК)
• После 26 недель применяется
трансабдоминальная
амниоредукция
• Селективный фетоцид
9
10.
ИСХОДЫ ФЕТО-ФЕТАЛЬНОГОТРАНСФУЗИОННОГО СИНДРОМА
Смертность
90-95%
Без лечения
68%
Серийные
амниоредукции
50%
ФЛК
Новорожденные после ФФТС
страдают широким спектром
органоспецифической патологии,
среди которых острая почечная
недостаточность, опухоли головного
мозга, патологии кровеносной и
дыхательной систем.
10
11.
СИНДРОМ ОБРАТНОЙАРТЕРИАЛЬНОЙ ПЕРФУЗИИ
Осложнение монохориальной беременнности. Частота
встречаемости в популяции составляет 1:9500–11000
беременностей, что равнозначно 2,6 % от всех случаев
монохориального многоплодия
11
(Twin reversed arterial perfusion – TRAP)
12.
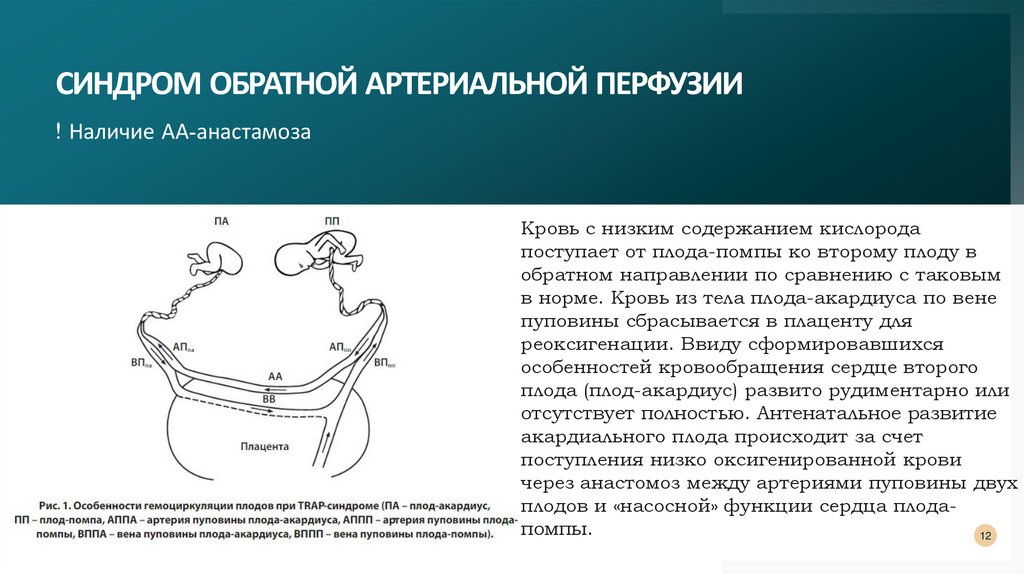
СИНДРОМ ОБРАТНОЙ АРТЕРИАЛЬНОЙ ПЕРФУЗИИ! Наличие АА-анастамоза
Кровь с низким содержанием кислорода
поступает от плода-помпы ко второму плоду в
обратном направлении по сравнению с таковым
в норме. Кровь из тела плода-акардиуса по вене
пуповины сбрасывается в плаценту для
реоксигенации. Ввиду сформировавшихся
особенностей кровообращения сердце второго
плода (плод-акардиус) развито рудиментарно или
отсутствует полностью. Антенатальное развитие
акардиального плода происходит за счет
поступления низко оксигенированной крови
через анастомоз между артериями пуповины двух
плодов и «насосной» функции сердца плодапомпы.
12
13.
ТЕОРИИ ВОЗНИКНОВЕНИЯЭмбриологическая
Генетическая
первичное нарушение закладки сердца
в период раннего эмбриогенеза, что
определяет особенности
анатомического строения сосудистой
системы гемоциркуляции у плодаакардиуса
числовое нарушение хромосомного
набора
Однако патология кариотипа при
синдроме обратной артериальной
перфузии выявляется менее чем в 9 %
случаев
неактуально
Гемодинамическая
формирование СОАП начинается на
третьей неделе эмбрионального
развития, когда первые кровеносные
сосуды появляются в мезенхиме
стенки желточного мешка
13
14.
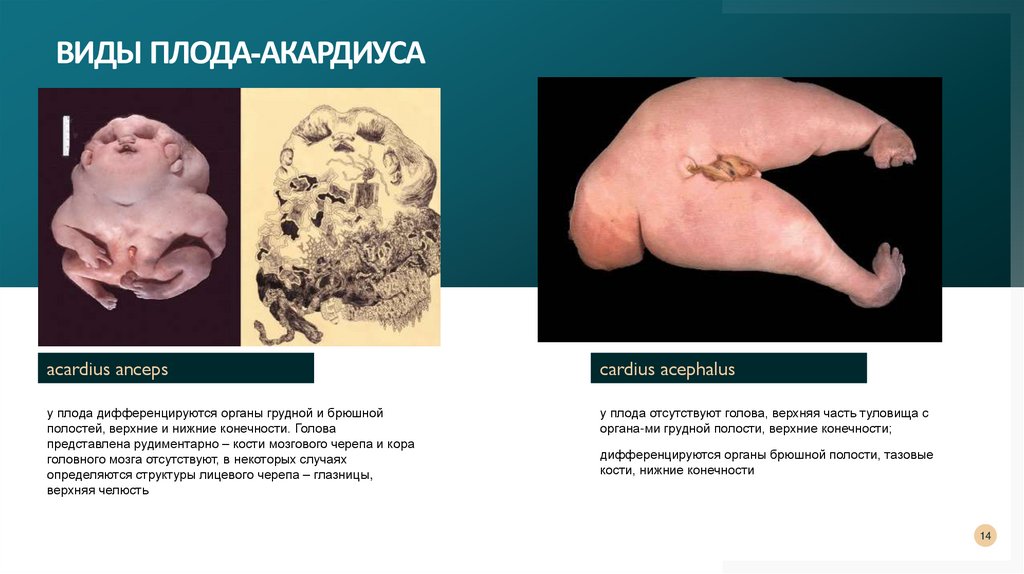
ВИДЫ ПЛОДА-АКАРДИУСАacardius anceps
cardius acephalus
у плода дифференцируются органы грудной и брюшной
полостей, верхние и нижние конечности. Голова
представлена рудиментарно – кости мозгового черепа и кора
головного мозга отсутствуют, в некоторых случаях
определяются структуры лицевого черепа – глазницы,
верхняя челюсть
у плода отсутствуют голова, верхняя часть туловища с
органа-ми грудной полости, верхние конечности;
дифференцируются органы брюшной полости, тазовые
кости, нижние конечности
14
15.
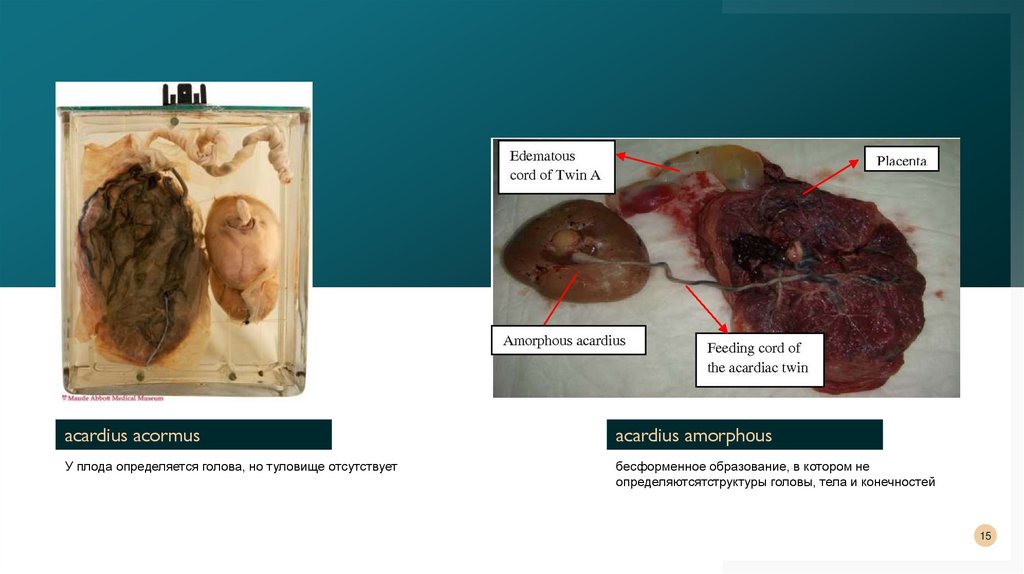
acardius acormusacardius amorphоus
У плода определяется голова, но туловище отсутствует
бесформенное образование, в котором не
определяютсятструктуры головы, тела и конечностей
15
16.
ДИАГНОСТИКАДиагностическими критериями, позволяющими заподозрить синдром
обратной артериальной перфузии, являются:
• отсутствие сердечной деятельности у одного из
эмбрионов;
отсутствие визуализации стандартных анатомических
структур (голова, верхние/нижние конечности, органы
грудной/брюшной полостей).
При проведении повторного ультразвукового
исследования критерием TRAP-синдрома является
увеличение размеров плода с ранее зарегистрированным отсутствием
сердцебиения.
16
17.
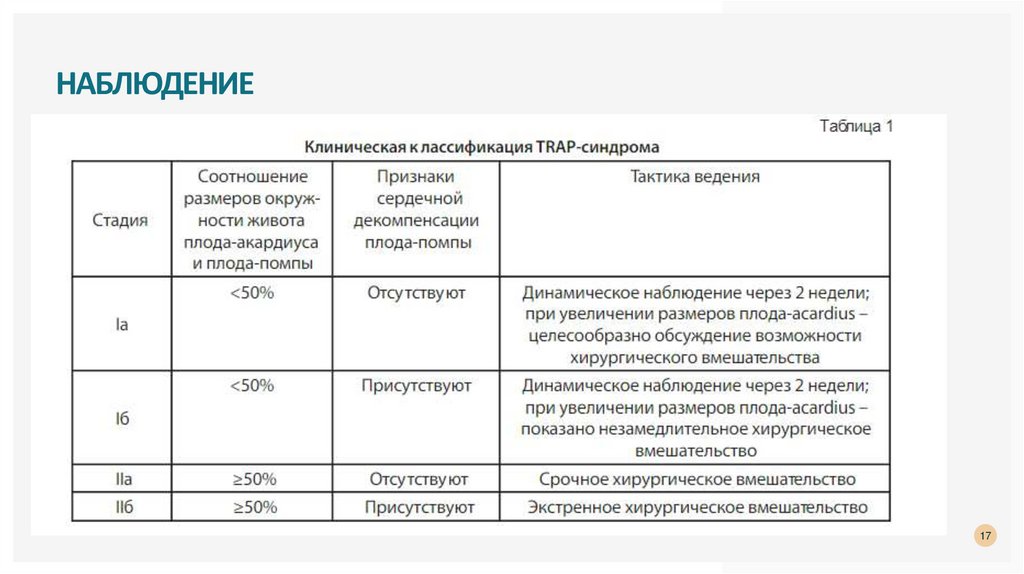
НАБЛЮДЕНИЕ17
18.
СИНДРОМ ГИБЕЛИОДНОГО ПЛОДА
«Отмирание» одного плодного яйца в первом триместре.
«Бумажный плод» во втором триместре.
18
19.
ПРИЧИНЫНеспецифические:
Специфические:
генетические или анатомические
аномалии у плодов
Коллизию петель пуповины при
монохориальной моноамниотической двойне
частичную и непрогрессирующую
отслойку плаценты
фето-фетальный трансфузионный синдром
(ФФТС)
развитие критической плацентарной
недостаточности и синдрома замедления
роста плода
синдром обратной артериальной перфузии
(СОАП)
формирование истинного узла пуповины
19
20.
СИНДРОМ ГИБЕЛИ ОДНОГО ПЛОДАПри гибели одного из плодов во II–III
При гибели одного из плодов в I триместре
триместрах беременности возможно
беременности в 24% наблюдений может погибнуть и преждевременное прерывание
второй или происходит самопроизвольный аборт,
беременности вследствие выделения
однако в большинстве наблюдений возможно
«мёртвой» плацентой цитокинов и
отсутствие каких-либо неблагоприятных последствий простагландинов. Огромный риск для
для развития второго плода.
выжившего плода представляют
и повреждения головного мозга, что
обусловлено выраженной гипотензией
вследствие перераспределения крови
(«кровотечения») от живого плода в
фетоплацентарный комплекс погибшего.
20
21.
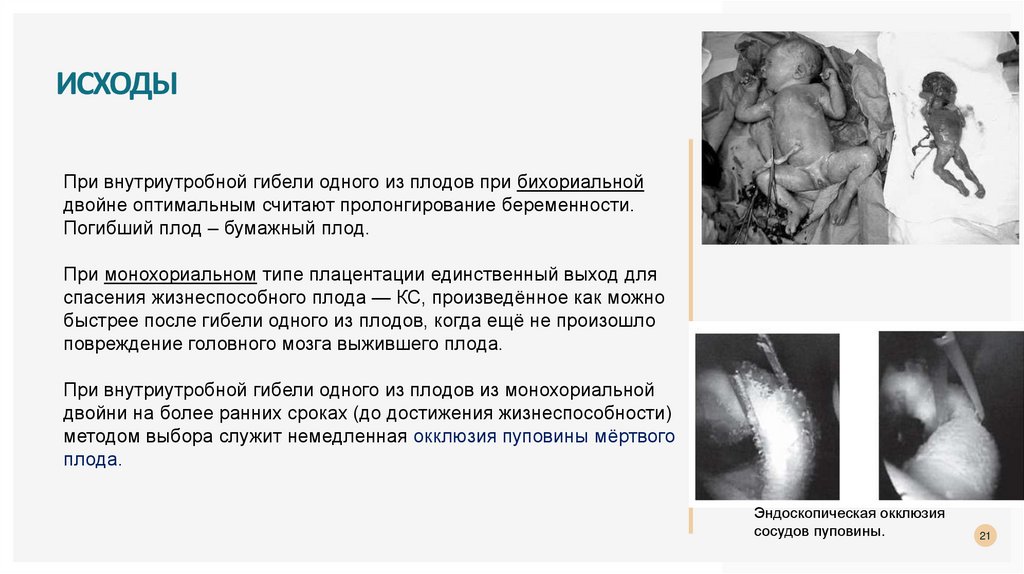
ИСХОДЫПри внутриутробной гибели одного из плодов при бихориальной
двойне оптимальным считают пролонгирование беременности.
Погибший плод – бумажный плод.
При монохориальном типе плацентации единственный выход для
спасения жизнеспособного плода — КС, произведённое как можно
быстрее после гибели одного из плодов, когда ещё не произошло
повреждение головного мозга выжившего плода.
При внутриутробной гибели одного из плодов из монохориальной
двойни на более ранних сроках (до достижения жизнеспособности)
методом выбора служит немедленная окклюзия пуповины мёртвого
плода.
Эндоскопическая окклюзия
сосудов пуповины.
21
22.
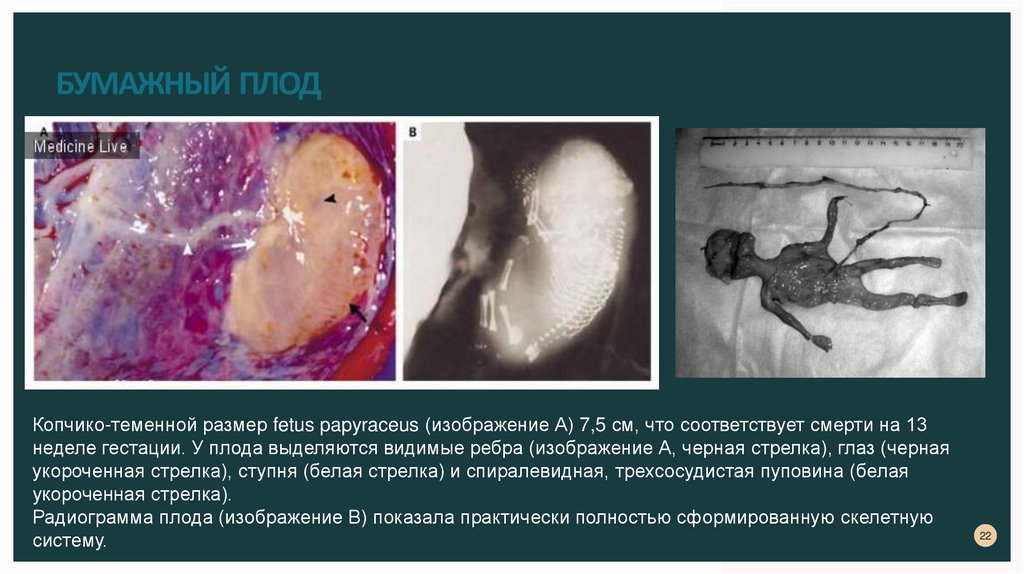
БУМАЖНЫЙ ПЛОДКопчико-теменной размер fetus papyraceus (изображение А) 7,5 см, что соответствует смерти на 13
неделе гестации. У плода выделяются видимые ребра (изображение А, черная стрелка), глаз (черная
укороченная стрелка), ступня (белая стрелка) и спиралевидная, трехсосудистая пуповина (белая
укороченная стрелка).
Радиограмма плода (изображение В) показала практически полностью сформированную скелетную
систему.
22
23.
СРОСШИЕСЯ БЛИЗНЕЦЫДеление оплодотворенной яйцеклетки после
13-го дня.
23
24.
АНАТОМИЧЕСКИЕ ТИПЫ СРОСШИХСЯ БЛИЗНЕЦОВ (ПО ЛУТЦ)Тератопаги
Цефалопаги
Торакопаги
Пигопаги
24
25.
АНАТОМИЧЕСКИЕ ТИПЫ СРОСШИХСЯ БЛИЗНЕЦОВ (ПО ЛУТЦ)Тератодимы
Иниодимы
Стернодимы
Торакодимы
25
26.
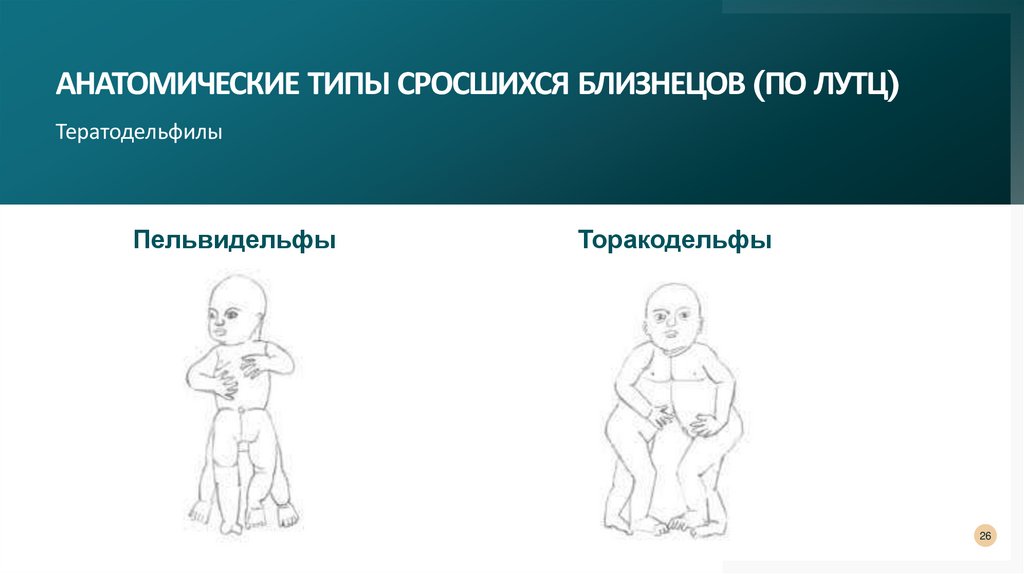
АНАТОМИЧЕСКИЕ ТИПЫ СРОСШИХСЯ БЛИЗНЕЦОВ (ПО ЛУТЦ)Тератодельфилы
Пельвидельфы
Торакодельфы
26
27.
ПРОГНОЗ И ЛЕЧЕНИЕПрогноз для сросшихся близнецов зависит от места, степени
соединения и от наличия сопутствующих пороков развития.
В связи с этим для более точного установления
потенциальной возможности выживания детей и их
разделения, помимо УЗИ, необходимы такие
дополнительные методы исследования, как
эхокардиография и МРТ.
При внутриутробно диагностированной (в ранние сроки)
сросшейся двойне беременность прерывают. При
возможности хирургического разделения новорождённых и
согласии матери выбирают выжидательную тактику при
ведении такой беременности. Оптимальные сроки для
проведения операции по разделению – 6 месяцев.
27
28.
ХРОМОСОМНАЯПАТОЛОГИЯ
28
29.
СТАТИСТИКАДвуяйцевые
Хромосомную патологию при двуяйцевой
многоплодной беременности (у каждого плода)
наблюдают с такой же частотой, как при
одноплодной, при этом возможность поражения по
меньшей мере одного из плодов удваивается.
Однояйцевые
У однояйцевых двоен риск хромосомной патологии
такой же, как и при одноплодной беременности, и в
большинстве наблюдений поражаются оба плода.
29
30.
ИСХОДДиагностированная трисомия обоих полов – прерывание
беременности.
Дискордантность плодов в отношении хромосомной мутации:
• Селективный фетоцид
• Пролонгирование беременности без вмешательства
30
31.
ОБУЧЕНИЕ ПАЦИЕНТКИ• Каждая пациентка с многоплодной беременностью должна быть осведомлена о важности
полноценного рационального питания (3500 ккал в сутки), при этом должно быть обращено
особое внимание на необходимость профилактического приёма препаратов железа.
• Пациентки с многоплодием должны знать, что общая прибавка массы тела за беременность
должна составлять не менее 18–20 кг, при этом важное значение имеет прибавка массы в
первой половине беременности (не менее 10 кг) для обеспечения физиологического роста
плодов.
• Все пациентки с многоплодной беременностью должны быть проинформированы о
возможных осложнениях, в первую очередь, о невынашивании. Требуется разъяснить
женщине необходимость соблюдения охранительного режима, включающего снижение
физической активности, обязательный дневной отдых (трижды по 1–2 часа).
• Беременные с монохориальной двойней должны проходить обследование, включая УЗИ,
чаще, чем при бихориальной, для выявления ранних признаков СФФГ. Эти пациентки
должны быть информированы о возможности хирургической коррекции данного осложнения.
31
32.
СПАСИБО ЗАВНИМАНИЕ!
Бенклевская Анастасия Ивановна
4 курс, 2 группа, лечебный факультет













 Медицина
Медицина








