Похожие презентации:
Ишемическая болезнь сердца. Стоматологические аспекты
1. Ишемическая болезнь сердца стоматологические аспекты
Кафедра внутренних болезнейДоцент, к.м.н. Комелягина Н.А.
2.
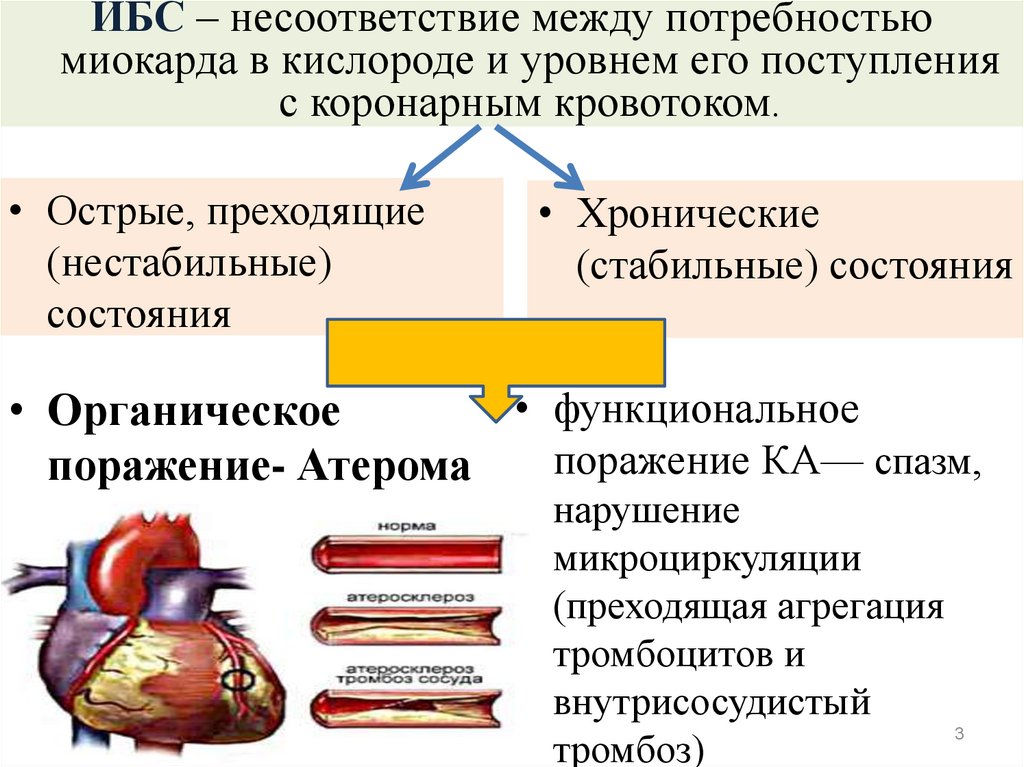
23. ИБС – несоответствие между потребностью миокарда в кислороде и уровнем его поступления с коронарным кровотоком.
• Острые, преходящие(нестабильные)
состояния
• Хронические
(стабильные) состояния
• функциональное
• Органическое
поражение КА— спазм,
поражение- Атерома
нарушение
микроциркуляции
(преходящая агрегация
тромбоцитов и
внутрисосудистый
3
тромбоз)
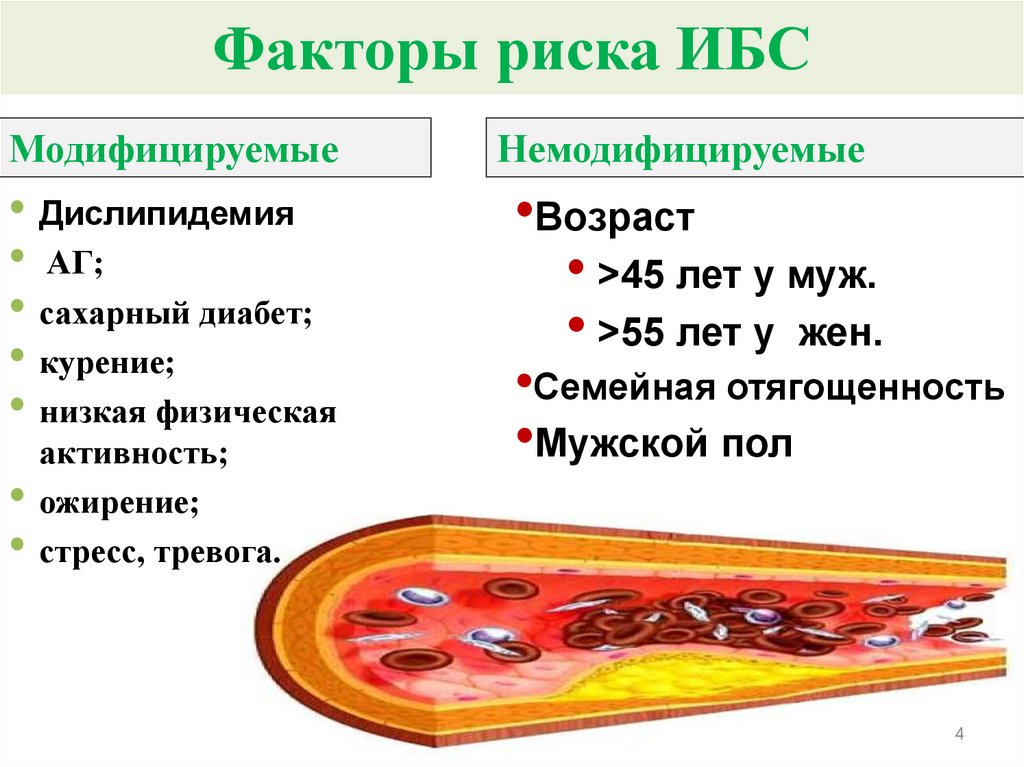
4. Факторы риска ИБС
МодифицируемыеНемодифицируемые
• Дислипидемия
• АГ;
• сахарный диабет;
• курение;
• низкая физическая
•Возраст
• >45 лет у муж.
• >55 лет у жен.
активность;
• ожирение;
• стресс, тревога.
•Семейная отягощенность
•Мужской пол
4
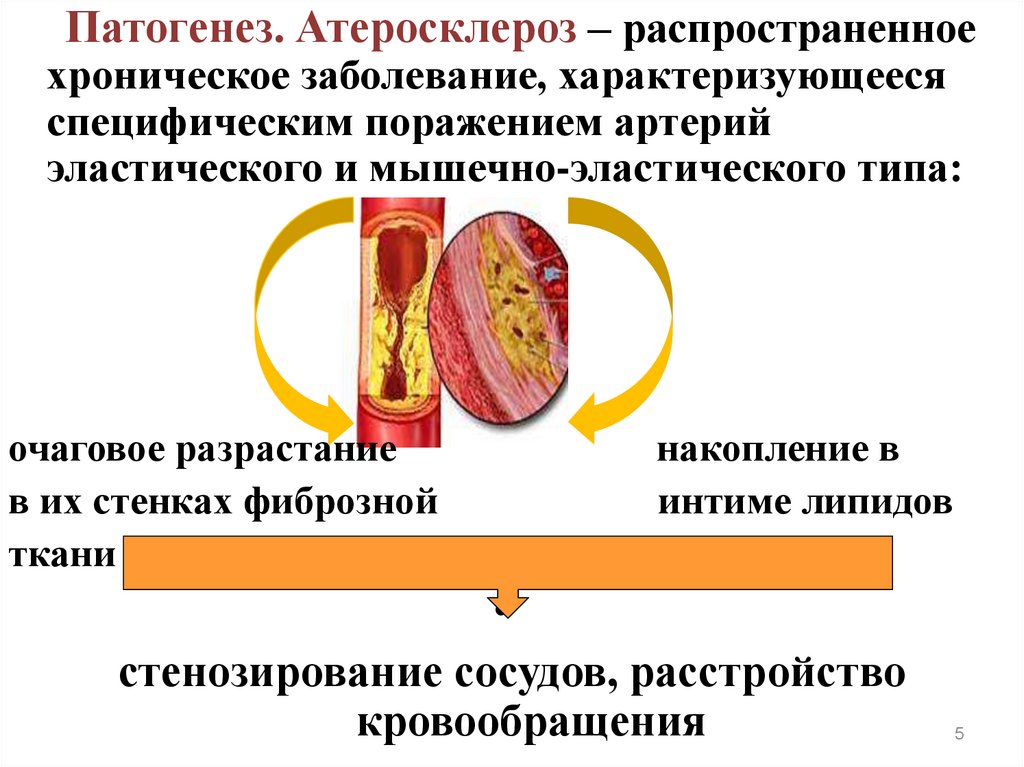
5.
Патогенез. Атеросклероз – распространенноехроническое заболевание, характеризующееся
специфическим поражением артерий
эластического и мышечно-эластического типа:
очаговое разрастание
в их стенках фиброзной
ткани
накопление в
интиме липидов
стенозирование сосудов, расстройство
кровообращения
5
6.
Развитие и прогрессированиеатеросклероза связаны с нарушениями:
транспорта липидов, прежде всего
холестерина (ХС);
эндотелия сосудистой стенки;
макрофагов, формирующихся в сосудистой
стенке из моноцитов, проникающих в
субэндотелиальное пространство из
кровотока.
6
7.
78. ФАКТОРЫ ПЕРВИЧНОГО ПОВРЕЖДЕНИЯ ЭНДОТЕЛИЯ
Симпатическая активностьМеханические (гемодинамические воздействие пульсовой волны при АГ)
Воспаление (иммунные комплексы,
вирусы, бактерии- Chlamydia pneumoniae,
цитомегаловирус, Herpes simplex type 1,
Helicobacter pylori, Энтеровирусы, Вирус
гриппа)
Химические факторы
(курение – оксид углерода)
8
9. Степень сужения просвета магистральных артерий (гемодинамическая, клиническая)
Гемодинамически незначимый стеноз (до 50%)Выраженный стеноз (от 50% до 69%)
Субкритический стеноз (от 70% до 79%)
Критический стеноз (от 80% до 99%)
9
10.
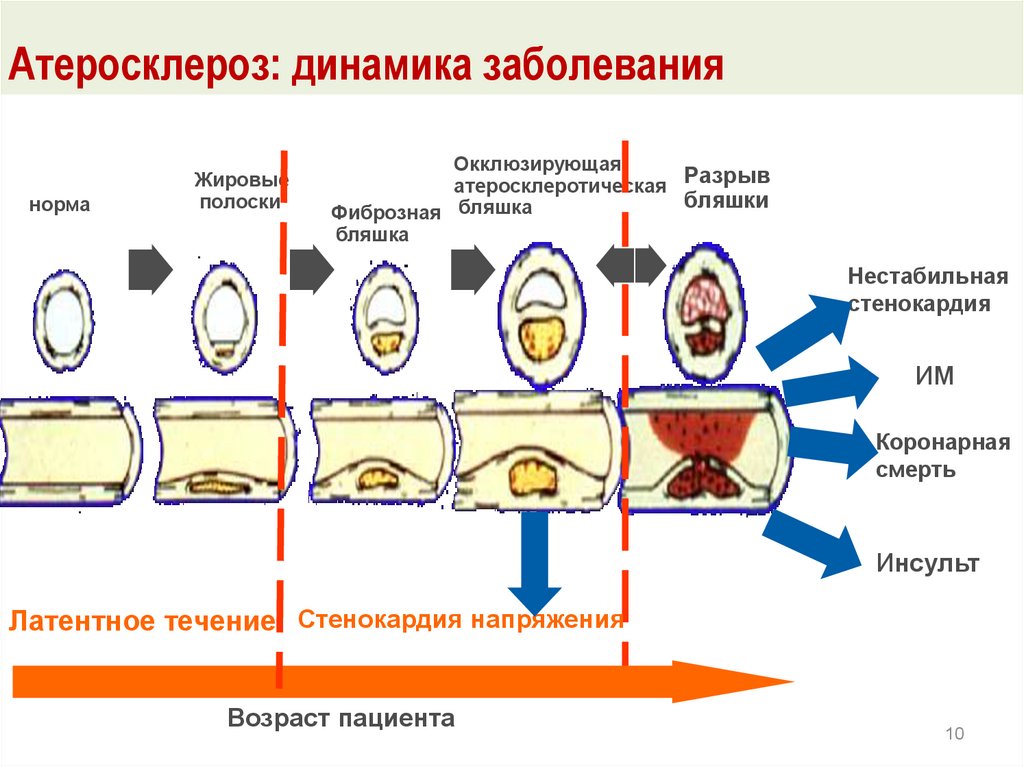
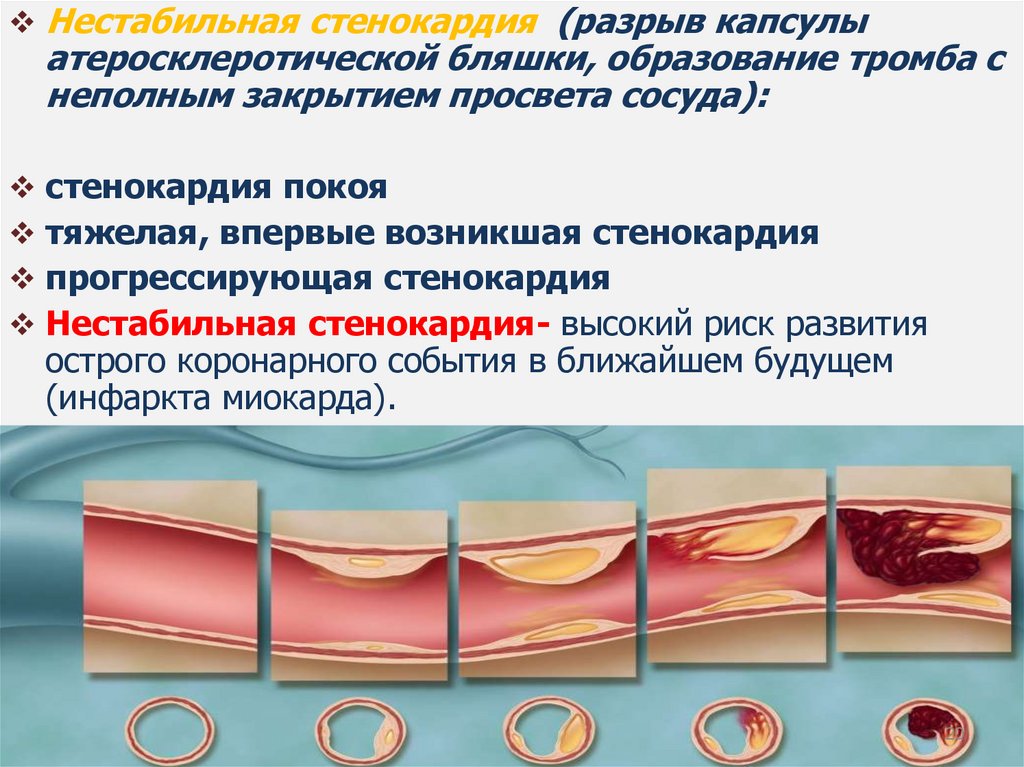
Атеросклероз: динамика заболеваниянорма
Жировые
полоски
Окклюзирующая
атеросклеротическая Разрыв
бляшки
Фиброзная бляшка
бляшка
Нестабильная
стенокардия
ИМ
Коронарная
смерть
Инсульт
Латентное течение Стенокардия напряжения
Возраст пациента
10
11.
1112.
• Диагностика12
13. Клиника
Стенокардия- клиническийсиндром.
Локализация и характер:
Чувство стеснения или боль в грудной клетке
сжимающего, давящего характера, с локализацией за
грудиной, возможна левосторонняя иррадиация.
• Провоцирующие факторы: ФН, холод, обильный
прием пищи, эмоциональный стресс, подъем АД,
аритмии
• Купирование: прекращение провоцирующего
фактора, проходит в покое, приемом НГ.
Купирование до 15 мин!!!
13
14. Клиническая классификация болей в грудной клетке (АСС/АНН)
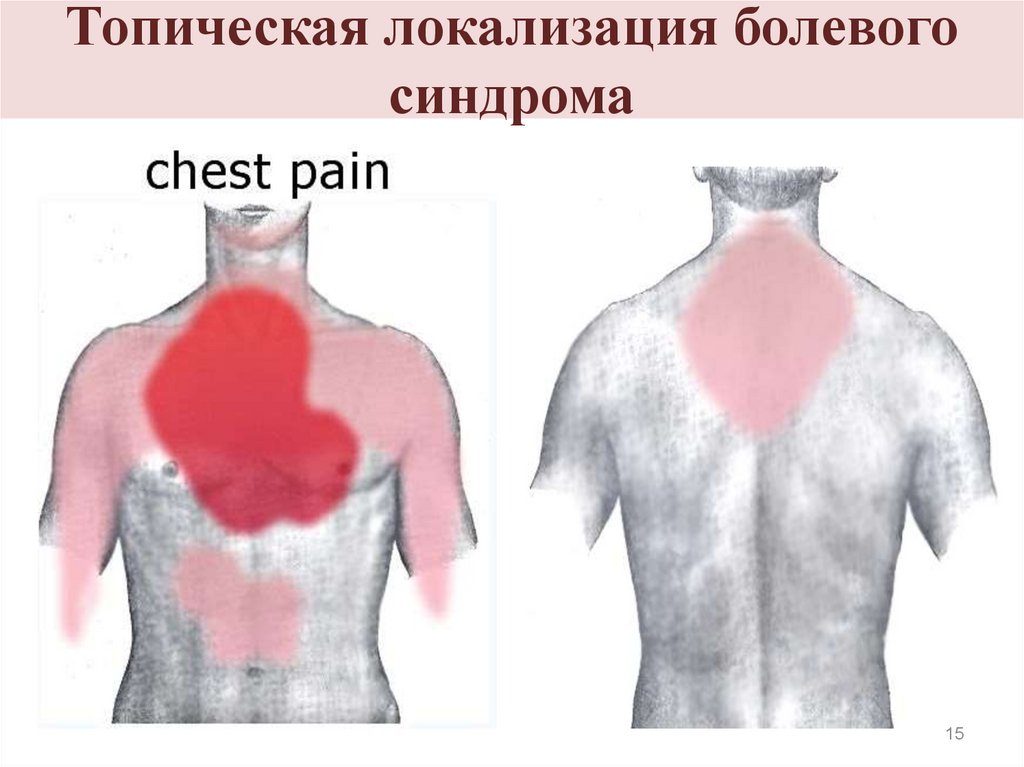
Типичная стенокардия (определенная)1) Боль (или дискомфорт) в области грудины,
возможно, с иррадиацией в левую руку, спину или
нижнюю челюсть, реже - в эпигастральную
область, длительностью от 2 до 5 (менее 20) мин.
Эквивалентами боли бывают: одышка, ощущение
«тяжести», «жжения»;
2) боль возникает во время физической нагрузки или
выраженного психоэмоционального стресса;
3) боль быстро исчезает после прекращения
физической нагрузки или через 1-3 минуты
14
после приема нитроглицерина.
15. Топическая локализация болевого синдрома
1516. Клиническая классификация болей в грудной клетке (2)
Атипичная стенокардия (возможная) 2 из вышеперечисленных признаков• Боль типичная, но возникает без провоцирующих
факторов (в покое, неинтенсивная, с постепенным
нарастанием
(в теч. 15 мин), а затем уменьшением (спазм!!!)
• Боль типичная, но возникающая после нагрузки,
плохо купируемая нитратами
(микрососудистая стенокардия)
• Несердечная боль
1 или ни одного из вышеперечисленных
16
признаков
17. Клинические варианты
Стабильная стенокардия – хроническаяпреходящая стенокардия, провоцируемая
ФН или эмоциями и купируемая в течение
нескольких минут в покое, после НГ;
- ЭКГ преходящая депрессия сегмента ST,
стойкое повреждение миокарда при этом
не развивается.
- Постоянство клинической картины
заболевания с определенной частотой и
выраженностью приступов стенокардии и
условиями их возникновения.
17
18. ФК тяжести стабильной стенокардии
I ФК – «Обычная повседневная ФН не вызываетприступа». Боли возникают при ФН высокой
интенсивности.
II ФК – «Небольшое ограничение обычной ФН»- во
время ходьбы на расстояние более 200 м по ровной
местности или во время подъема по лестнице более чем на 1
этаж.
III ФК – «Значительное ограничение обычной ФН» –
ходьба по ровной местности, подъем по лестнице на 1
лестничный пролет.
IV ФК – «Невозможность выполнения какой-либо ФН
без появления неприятных ощущений», или стенокардия
может возникнуть в покое.
18
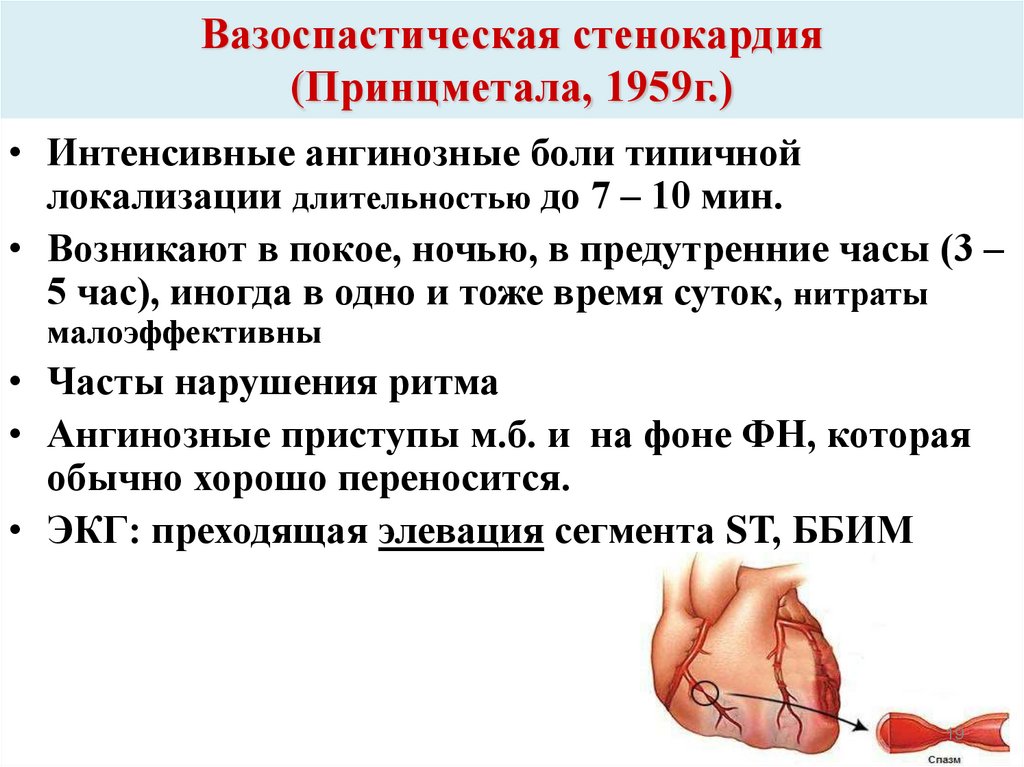
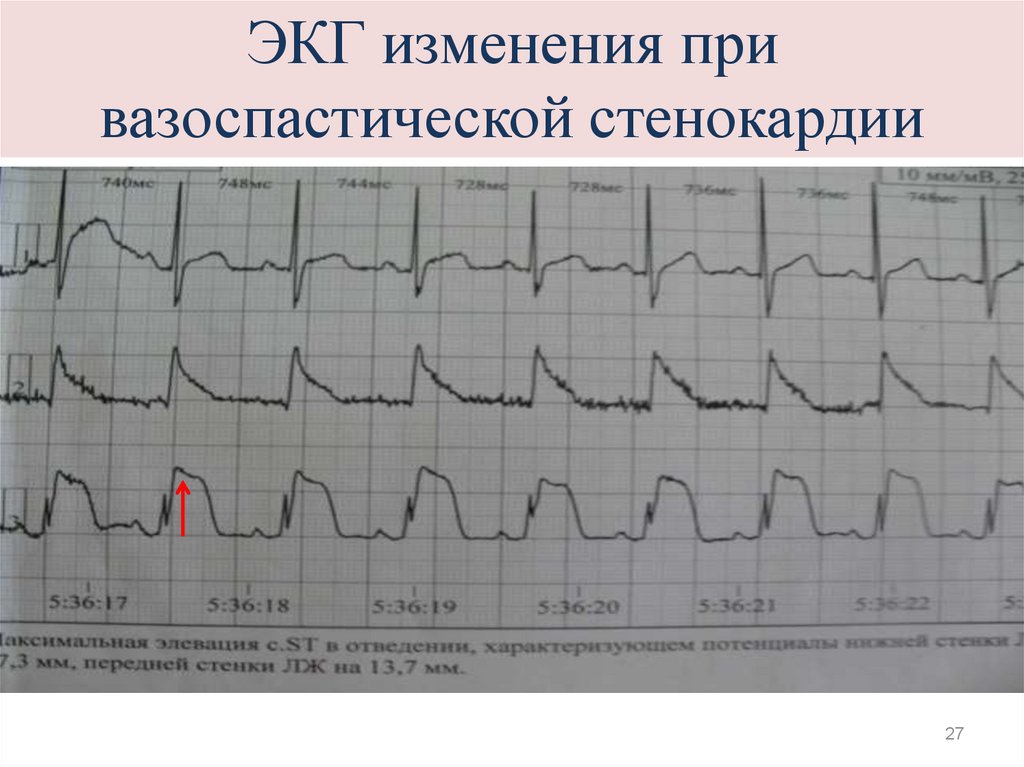
19. Вазоспастическая стенокардия (Принцметала, 1959г.)
• Интенсивные ангинозные боли типичнойлокализации длительностью до 7 – 10 мин.
• Возникают в покое, ночью, в предутренние часы (3 –
5 час), иногда в одно и тоже время суток, нитраты
малоэффективны
• Часты нарушения ритма
• Ангинозные приступы м.б. и на фоне ФН, которая
обычно хорошо переносится.
• ЭКГ: преходящая элевация сегмента ST, ББИМ
19
20.
Нестабильная стенокардия (разрыв капсулыатеросклеротической бляшки, образование тромба с
неполным закрытием просвета сосуда):
стенокардия покоя
тяжелая, впервые возникшая стенокардия
прогрессирующая стенокардия
Нестабильная стенокардия- высокий риск развития
острого коронарного события в ближайшем будущем
(инфаркта миокарда).
20
21. Особенности анамнеза при ИБС
• курение в настоящее время или в прошлом• случаи ССЗ у ближайших родственников пациента
• случаи смерти от ССЗ ближайших родственников
• предыдущие случаи обращения за медицинской
помощью
• данные ЭКГ и результаты других инструментальных
исследований (заключений)
• уточнение сопутствующих заболеваний
• Фармакологический анамнез.
21
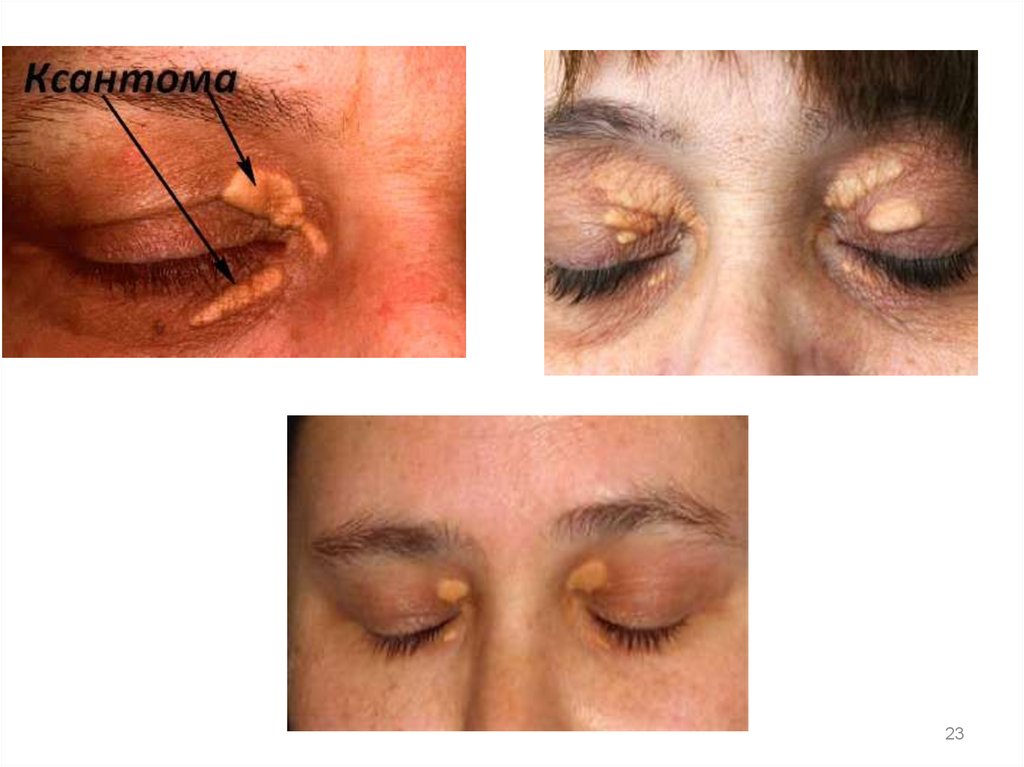
22. Диагностика
Осмотр больного: определение ЧСС,параметров пульса, АД на обеих руках.
Измеряют рост и массу тела с вычислением
индекса массы тела.
Объективные признаки нарушения
липидного обмена:
ксантомы, ксантелазмы, краевое помутнение
роговицы глаза («старческая дуга») и
стенозирующее поражение магистральных
артерий (сонных, подключичных,
периферических артерий нижних конечностей)
22
23.
2324. Лабораторные исследования
• Выявление факторов риска ССЗ-й,причин
и состояний, провоцирующих ишемию
миокарда:
• общий анализ крови;
• развернутый липидный профиль натощак;
• коагулограмма;
• маркеры некроза при подозрении на ОКС
• оценка функции щитовидной железы
• концентрация глюкозы ;
• концентрация креатинина, уровень ACT, АЛТ
24
25. Инструментальные методы
• электрокардиография (ЭКГ);• эхокардиография (ЭХОКГ);
• нагрузочные тесты;
• стресс визуализирующие исследования;
• коронароангиография (КАГ);
• сцинтиграфия миокарда;
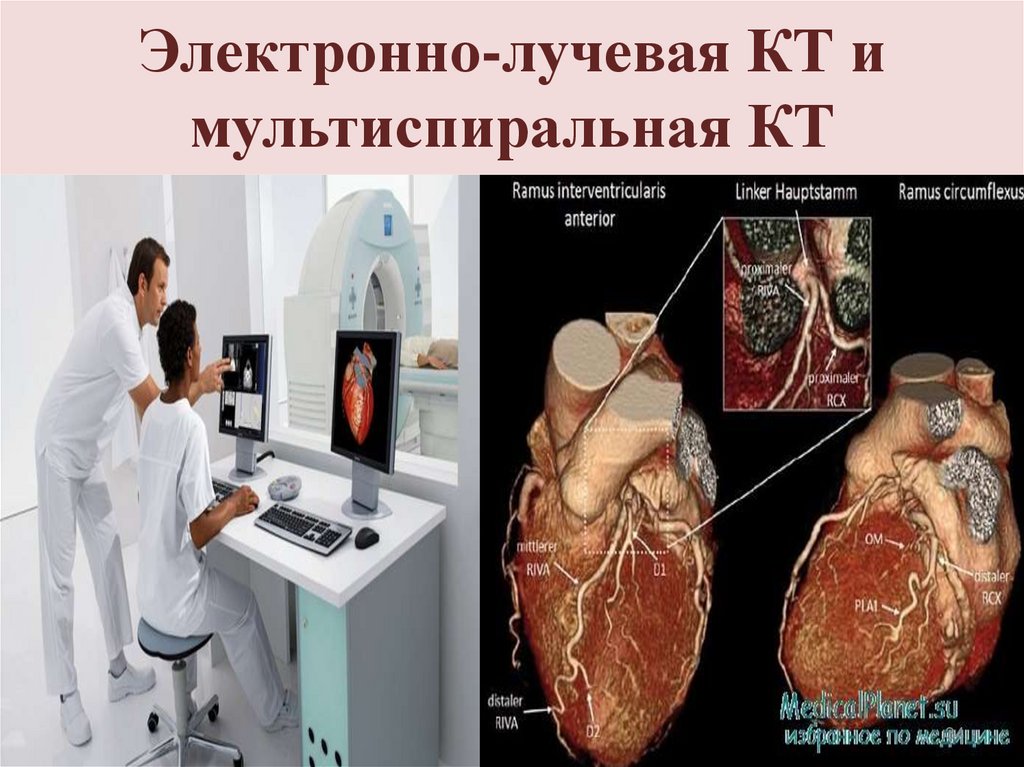
• Электронно-лучевая КТ и мультиспиральная
КТ- оценка степени кальцификации КА,
которая коррелирует с высоким риском ИБС
25
26. Электрокардиография (ЭКГ)
2627. ЭКГ изменения при вазоспастической стенокардии
2728.
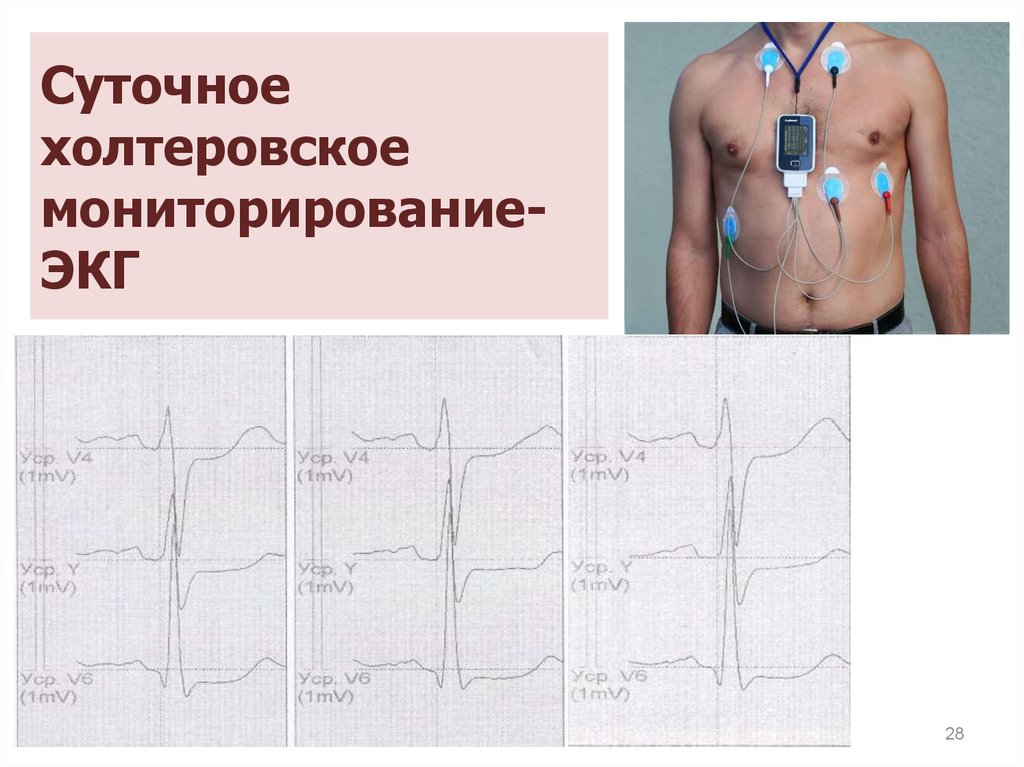
Суточноехолтеровское
мониторированиеЭКГ
28
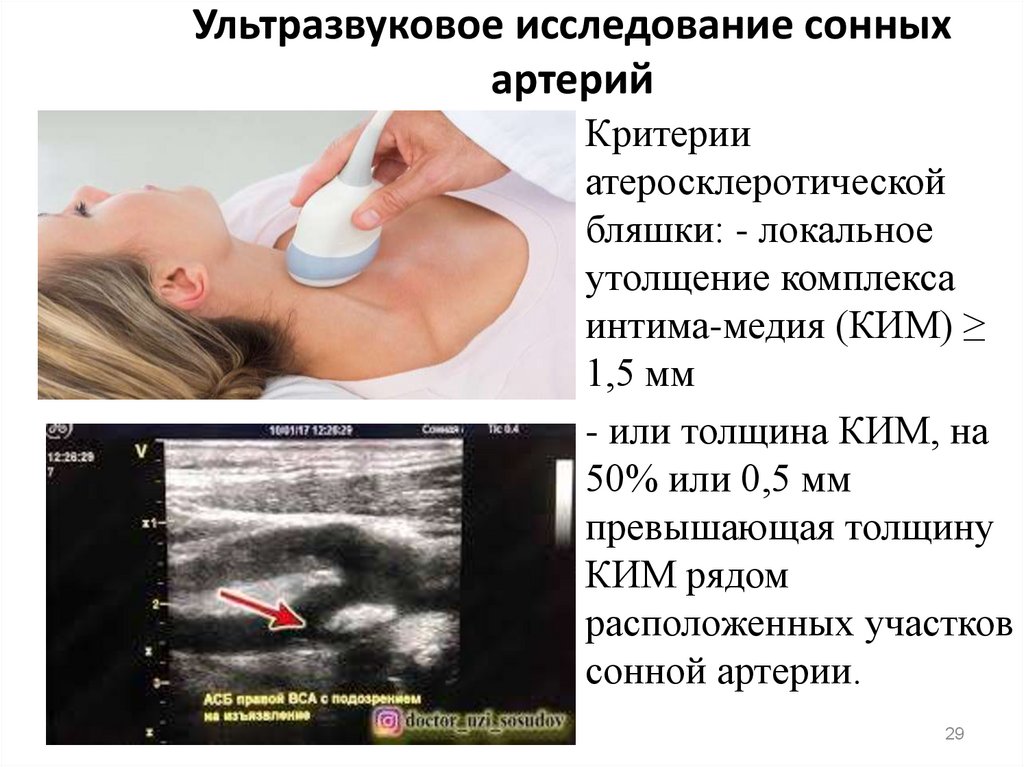
29. Ультразвуковое исследование сонных артерий
• Критерииатеросклеротической
бляшки: - локальное
утолщение комплекса
интима-медия (КИМ) ≥
1,5 мм
• - или толщина КИМ, на
50% или 0,5 мм
превышающая толщину
КИМ рядом
расположенных участков
сонной артерии.
29
30. Эхокардиография (ЭХОКГ)
3031. Нагрузочные тесты
3132. Неинвазивные визуализирующие стресс-методы
• чувствительность 80—85%, специфичность
84—86% в диагностике
стенозов >50%
• одновременная оценка
ишемии и
систолической,
диастолической
функции ЛЖ и функции
клапанов сердца.
• нет воздействия
ионизирующего
излучения,
32
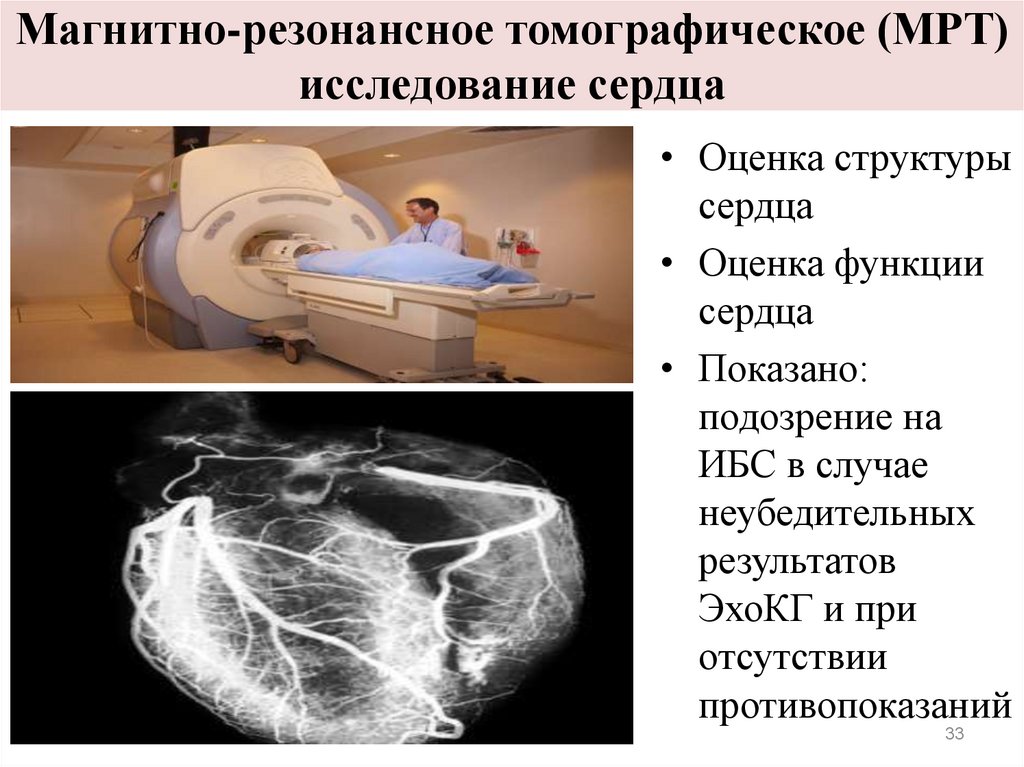
33. Магнитно-резонансное томографическое (МРТ) исследование сердца
• Оценка структурысердца
• Оценка функции
сердца
• Показано:
подозрение на
ИБС в случае
неубедительных
результатов
ЭхоКГ и при
отсутствии
противопоказаний
33
34. Электронно-лучевая КТ и мультиспиральная КТ
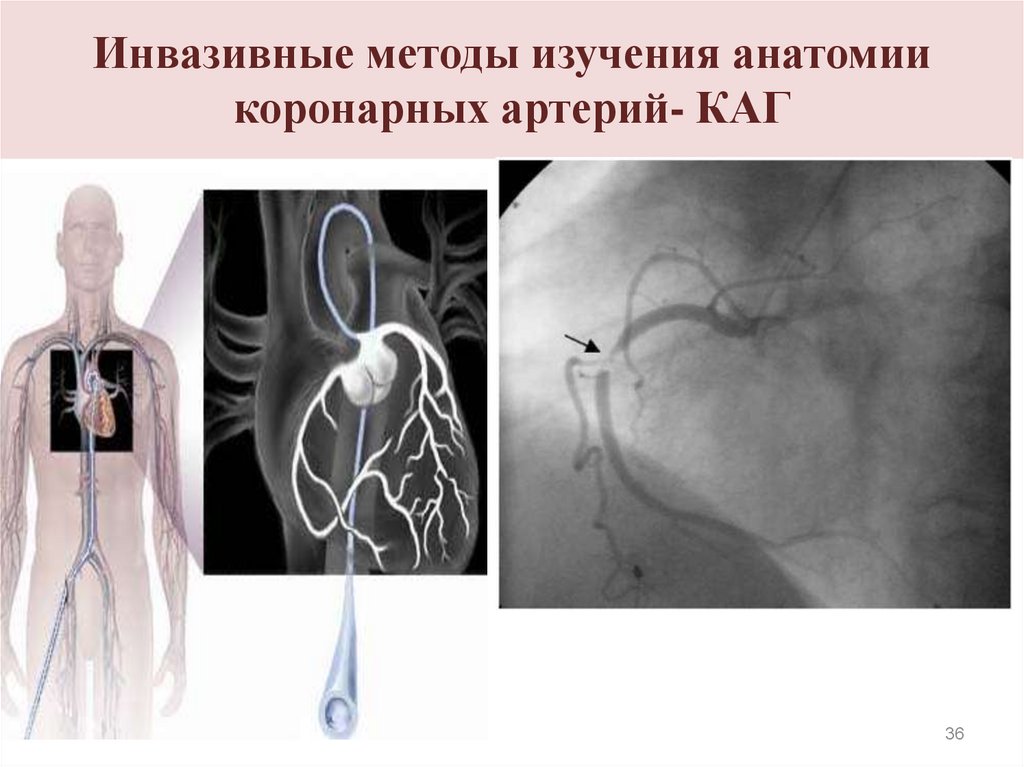
3435. Инвазивные методы изучения анатомии коронарных артерий
Коронароангиография –рентгеноконтрастный метод исследования:
характер, место и степень сужения
коронарной артерии.
«Золотой стандарт» в диагностике ИБС:
-определение дальнейшей тактики ведения;
- выбор и объем проведения лечебных
процедур: баллонная ангиопластика и
коронарное шунтирование.
35
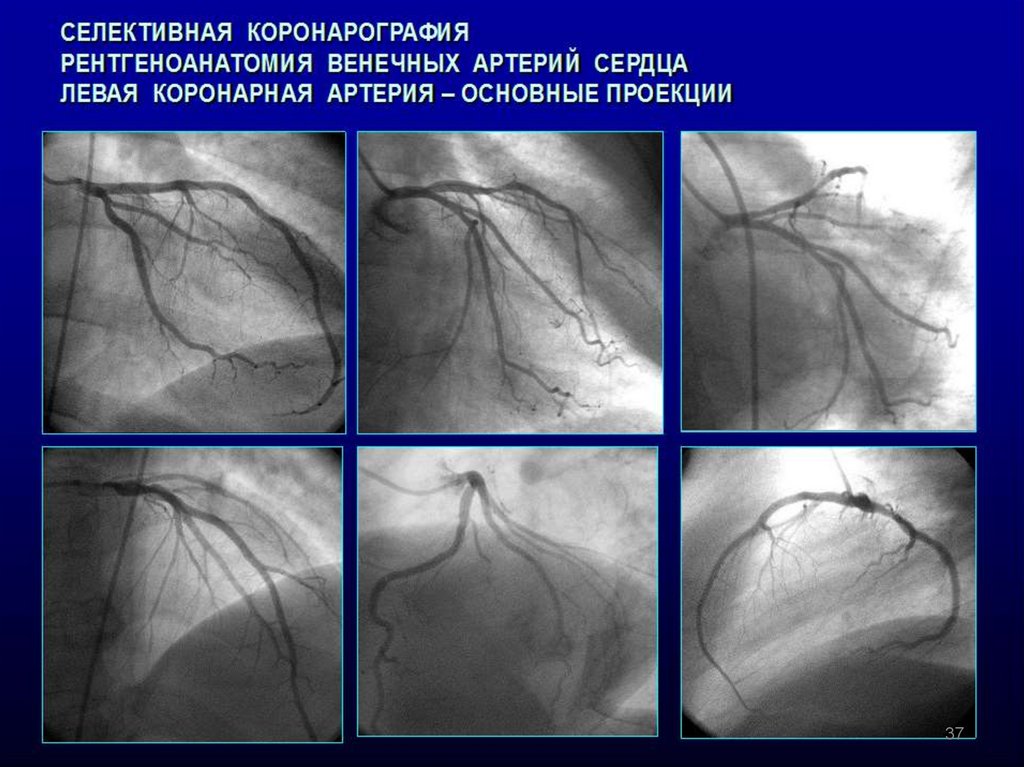
36. Инвазивные методы изучения анатомии коронарных артерий- КАГ
Рис. 13. Результат коронарографии больного ИБС (стеноз 90 % просветав среднем сегменте правой коронарной артерии)
36
37.
3738.
3839.
Цели лечения:улучшить прогноз и предупредить
возникновение инфаркта миокарда и
внезапной смерти,
увеличить продолжительность жизни;
уменьшить частоту и снизить интенсивность
приступов стенокардии,
улучшить качество жизни пациента.
39
40. Немедикаментозные методы лечения ССЗ-й
4041.
Рекомендации по физическимнагрузкам для профилактики
атеросклеротических
заболеваний
Тип нагрузки
динамическая нагрузка – велотренажер, тредмил,
дозированная ходьба, плавание, танцы и т.п.
Интенсивность
аэробная нагрузка – 60% от индивидуальной максимальной
толерантности,
для больных стенокардией III ФК – 50% от индивидуальной
максимальной
толерантности
Продолжительность и частота
30-40 мин
45-60 мин
4-5 раз в неделю
до 3-х раз в неделю
41
42. Пирамида питания при ССЗ-х
4243. Медикаментозное лечение ИБС
Улучшение качестважизни
• Антитромботические
препараты
• Нитропрепараты
• Липидснижающие
• Антагонисты кальция
средства
• Ингибиторы
• Бета –
синусового узла
адреноблокаторы
• Ингибиторы АПФ
Улучшение прогноза
43
44. Антитромбоцитарные препараты
Цель- профилактика артериального тромбоза:ацетилсалициловая кислота, клопидогрел.
Противопоказания: язвенная болезнь,
геморрагические диатезы, индивидуальная
непереносимость, почечно-печеночная
недостаточность, заболевания крови.
Ацетилсалициловая кислота- 75-150
мг/сутки
Клопидогрел - суточная доза – 75 мг/сутки.
44
45. Антиагреганты
4546. Гиполипидемические средства
Цель гиполипидемической терапии: снижение общегоХС ≤ 4.0 ммоль/л и ЛПНП < 1,8 ммоль/л.
Основные классы гиполипидемических
препаратов:
• статины (ингибиторы ГМГ-КоА-редуктазы),
• фибраты,
• секвестранты желчных кислот,
• препараты никотиновой
кислоты.
46
47. Гиполипидемическая терапия
Группы лекарственных гиполипидемических средств1) Статины ГМГ-КоА-редуктазы (ловастатин, правастатин,
флувастатин, симвастатин, аторвастатин , розувастатин)
2) Фибраты (фенофибрат, безафибрат, ципрофибрат,
гемифибрат)
3) Секвестранты желчных кислот (смолы)
4) Никотиновая кислота (ниацин)
5) Ингибитор всасывания холестерина (эзетимиб)
ХС
Статины
Фибраты Смолы
Ниацин
Эзетимиб
ЛПНП
↓↓↓↓
↑ / ↓↓
↓↓↓
↓↓
↓↓
ЛПВП
↑
↑↑
0 to ↑
↑↑
0 to ↑
ТГ
↓ to ↓↓ ↓↓↓
0 to ↑
↓↓↓
↓
47
48. Антиангинальные препараты
Антиангинальные препараты – препараты,предупреждающие приступы стенокардии за счет
профилактики ишемии миокарда, значительно
улучшают самочувствие больных и повышают
переносимость ими физической нагрузки.
• β-адреноблокаторы
• антагонисты кальция
• нитраты
48
49.
Бета-адреноблокаторы : ИБС, инфаркт миокарда в анамнезе,при сопутствующей АГ, ХСН, нарушениях ритма.
Противопоказания: заболевания легких с обструкцией; СД 1го типа; декомпенсированная ХСН; АВ блокада; брадикардия;
поражение периферических артерий, синдром Рейно.
Механизм действия:
- конкурентные антагонисты катехоламинов,
- уменьшают потребность миокарда в кислороде
- гипотензивный эффект.
Критерии эффекта- отчетливая блокады β-адренорецепторов:
ЧСС покоя в пределах 55 – 60 уд/минуту.
Пролонгированные представители с
кардиоселективным действием – бисопролол (5 - 10
мг 1 раз/сутки), метопролол сукцинат (50 - 100 мг 1
раз/сутки), небиволол (2,5 - 5 мг 1 раз/сутки)
49
50. Бета-адреноблокаторы
5051. Ингибиторы АПФ/БРА
Должны назначаться обязательнобольным стабильной стенокардией в
сочетании с АГ, СД, ХСН, бессимптомной
дисфункцией ЛЖ и постинфарктным
кардиосклерозом
Всем больным стабильной стенокардией
51
52.
Антагонисты кальцияДигидропиридины (нифедипин, амлодипин, фелодипин и
др.)
Недигидропиридины (верапамил и дилтиазем).
Вазодилатирующий эффект: лечение ИБС и артериальной
гипертонии, вазоспастической стенокардии.
Отрицательное инотропное действие: антиангинальный
эффект
Отрицательное хронотропное и батмотропное: лечение
аритмий.
Недигидропиридиновые формы: при противопоказаниях к БАБ (ХОБЛ,
БА, выраженный атеросклероз периферических артерий нижних
конечностей).
Дигидропиридиновые антагонисты кальция: при сочетании
стенокардии напряжения и АГ
амлодипин 5 - 10 мг 1 раз в сутки,
фелодипин 5 - 10 мг 1 раз в сутки
дилтиазем 90 мг 2 раза в сутки
верапамил 80 мг 3 раза в сутки.
52
53. Антагонисты кальция
5354.
Нитраты• Конечным продуктом их превращения в организме является
окись азота, которая представляет собой эндотелиальный
релаксирующий фактор.
• Антиангинальное действие: расширение венозных сосудов и
депонирование крови в них.
• Вазодилатирующие эффекты: расслабление гладкой
мускулатуры сосудистой стенки эпикардиальных сосудов под
влиянием оксида азота.
• Антитромботической активность: снижение агрегации
тромбоцитов, а также улучшение реологических свойств
крови.
Показания: стенокардия напряжения и покоя у
больных ИБС; приступы вазоспастической стенокардии;
приступы стенокардии, сопровождающиеся
проявлениями левожелудочковой недостаточности.
Противопоказания: артериальная гипотония;
54
аллергия.
55.
Нитраты: нитроглицерин, изосорбида динитрат иизосорбида-5-мононитрат.
Классификация нитратов:
• короткого действия (< 1 часа),
• умеренного пролонгированного действия (< 6 часов)
• значительного пролонгированного действия (6-16 часов,
иногда до 24 часов).
55
56. Ингибиторы синусового узла (Ивабрадин 5-15 мг/сут.)
• Отрицательное хронотропное действие впокое и при физической нагрузке
Показания:
- альтернатива БАБ при их непереносимости;
- в комбинации с БАБ при неадекватном
контроле ЧСС и развитии гипотонии;
- тяжелое течение ХОБЛ, БА.
56
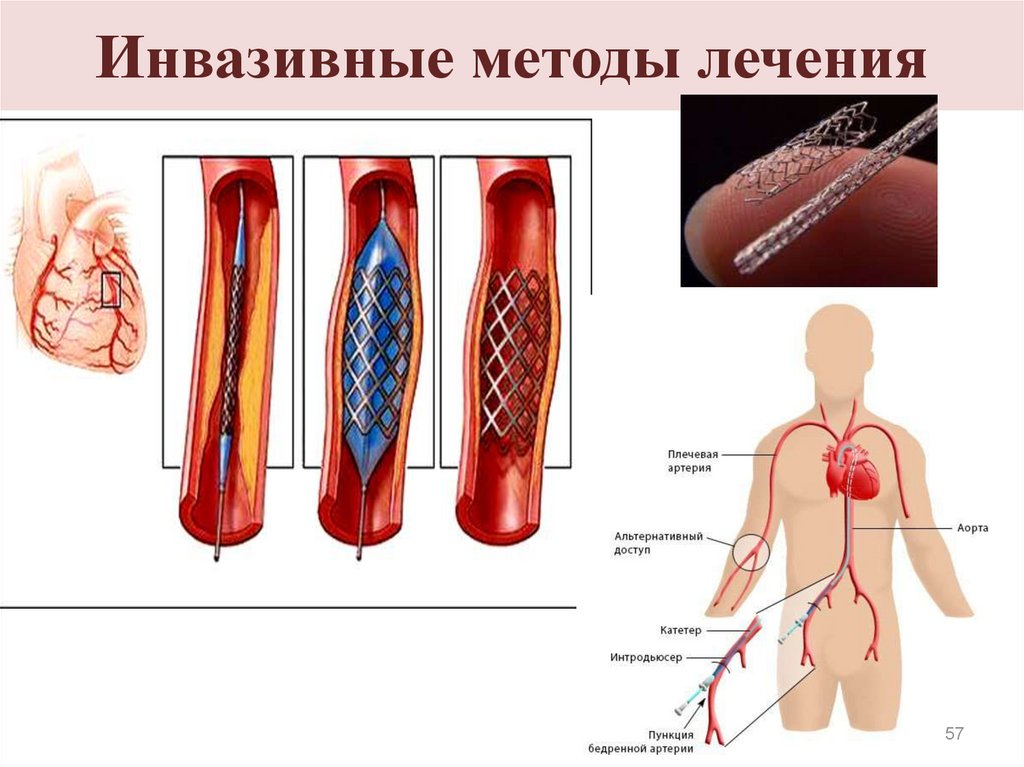
57. Инвазивные методы лечения
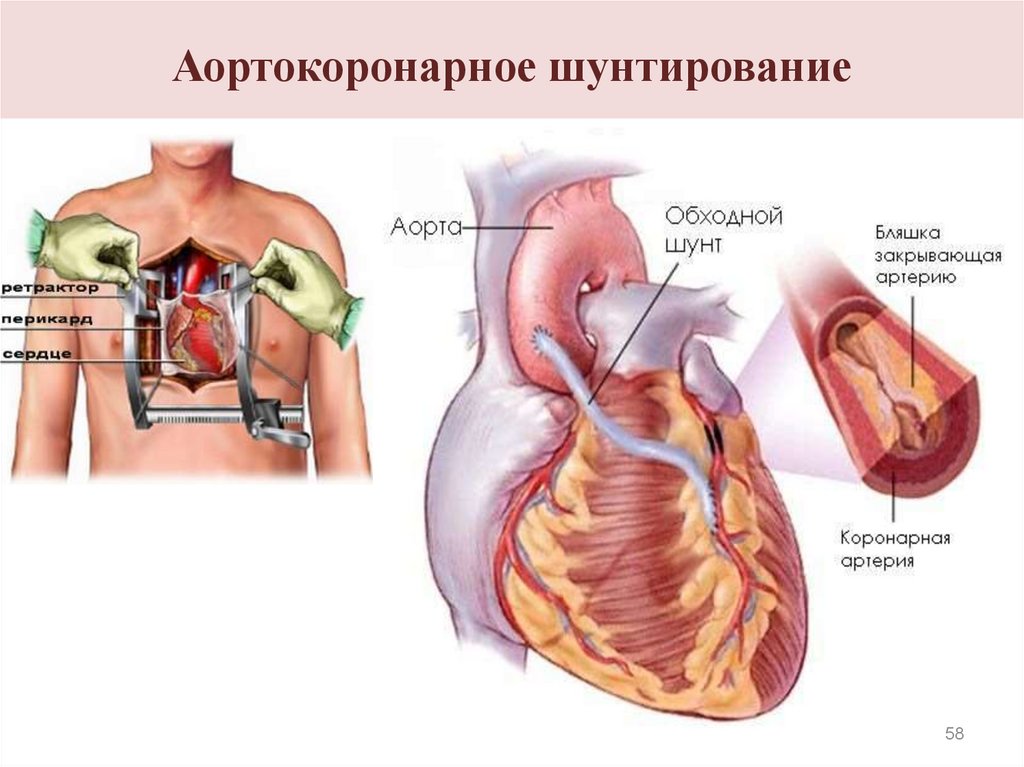
5758. Аортокоронарное шунтирование
5859.
Тактика оказания неотложной помощиЦель: полное купирование
болевого синдрома за счет
гемодинамической разгрузки
быстродействующие нитраты:
- нитроглицерин по 1 таблетке 0,5 мг
с интервалом 5 минут – до 3 раз,
- аэрозольные формы нитроглицерина или
изосорбида динитрата по 1 дозе 2 - 3 раза.
- Эффект через 1-3 мин,
продолжительность
до 30 минут.
59
60.
- Если в течение 15 минут после повторных приемовнитроглицерина приступ не купируется, его интенсивность,
длительность нарастает и иррадиация необычны для
данного пациента, болевой синдром сопровождается:
- снижением АД,
- удушьем,
- потливостью,
- аритмией,
имеется большая вероятность развития некроза
(инфаркт) миокарда и требуется срочная
госпитализация больного!
При подозрении у больного ИМ необходимо немедленно
вызвать бригаду «03» и при возможности сделать ЭКГ в
12 отведениях.
60
61. Инфаркт миокарда
острое несоответствие междупотребностью миокарда в кислороде и
его поступлением и недостаточности
кровоснабжения по коронарным
артериям сердца.
ишемический некроз участка сердечной
мышцы с топическими изменениями
(как правило) электрокардиограммы
(ЭКГ).
61
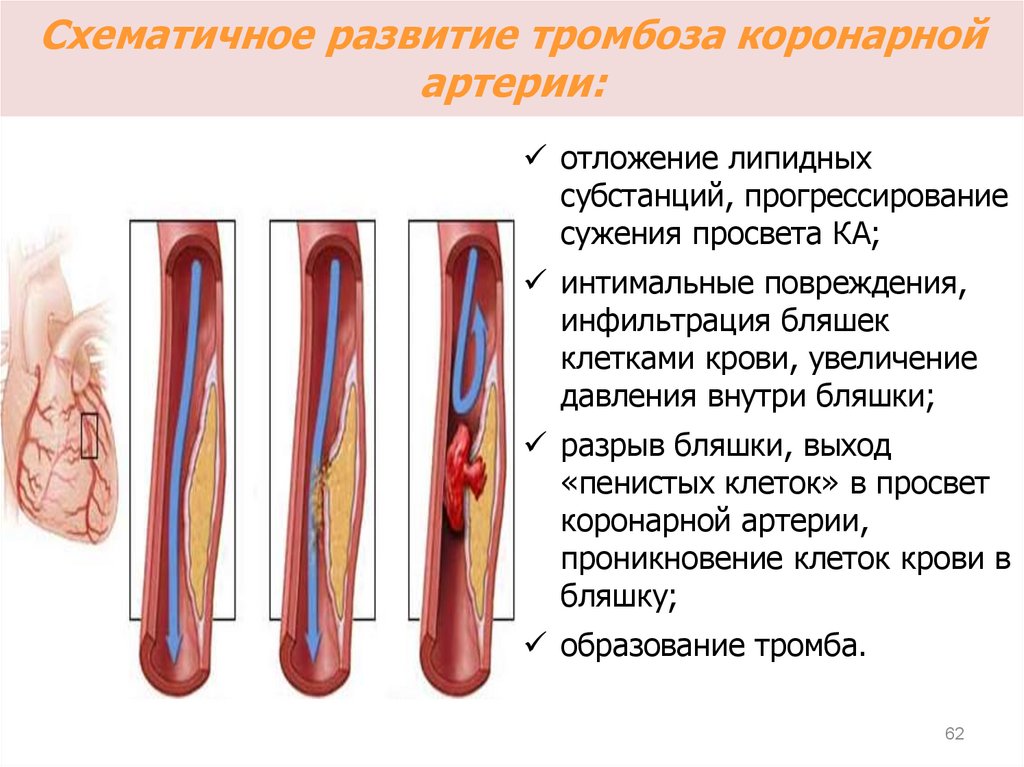
62. Схематичное развитие тромбоза коронарной артерии:
отложение липидныхсубстанций, прогрессирование
сужения просвета КА;
интимальные повреждения,
инфильтрация бляшек
клетками крови, увеличение
давления внутри бляшки;
разрыв бляшки, выход
«пенистых клеток» в просвет
коронарной артерии,
проникновение клеток крови в
бляшку;
образование тромба.
62
63. Классификация ИМ.
1. Исходные изменения на ЭКГ:- ИМ с подъемом сегмента ST (остро
возникшая блокада левой ножки пучка Гиса);
- ИМ без подъема ST.
2. Размеры очага некроза:
- крупноочаговый (трансмуральный) ИМформирование патологического з.Q;
- мелкоочаговый ИМ- без форммрования
патологического з.Q
3. Локализация очага некроза
63
64.
4. Период ИМ:- острейший период: от начала болевого
приступа до формирования очага некроза
(первые 0-6 часов);
острый
период:
окончательное
формирование очага некроза (до 7-10
дней);
- подострый период: формирование рубца
(до 28 дней);
постинфарктный
период:
полное
рубцевание и консолидация рубца (после
28 дней).
64
65. Клиника.
Интенсивный болевой синдром вгрудной клетке.
Особенности болевого синдрома
при ИМ:
Площадь поражения, иррадиация
Интенсивность
Продолжительность (>20мин)
Особенности купирования: при
приеме нитроглицерина и в покое
боль либо не купируется, либо
полностью не проходит;
- ангинозный приступ нередко
развивается в предутренние часы
без четкого провоцирующего
фактора;
65
66. Клинические варианты ИМ
Ангинозный (status anginosus).Абдоминальный (status
gastralgicus).
Астматический (status asthmaticus).
Аритмический.
Церебральный.
Безболевой (малосимптомный).
66
67. Диагностика ОИМ
I. Лабораторные исследования.внутриклеточные ферменты:
креатенинфосфокиназу (КФК),
креатенинфосфокиназу МВ-фракцию ( МВ-КФК), МВКФК изоформы;
внутриклеточные белки: сердечные тропонины I и
Т, миоглобин.
При наличии других признаков ишемии (боли,
смещение ST) следует расценивать как инфаркт
миокарда.
67
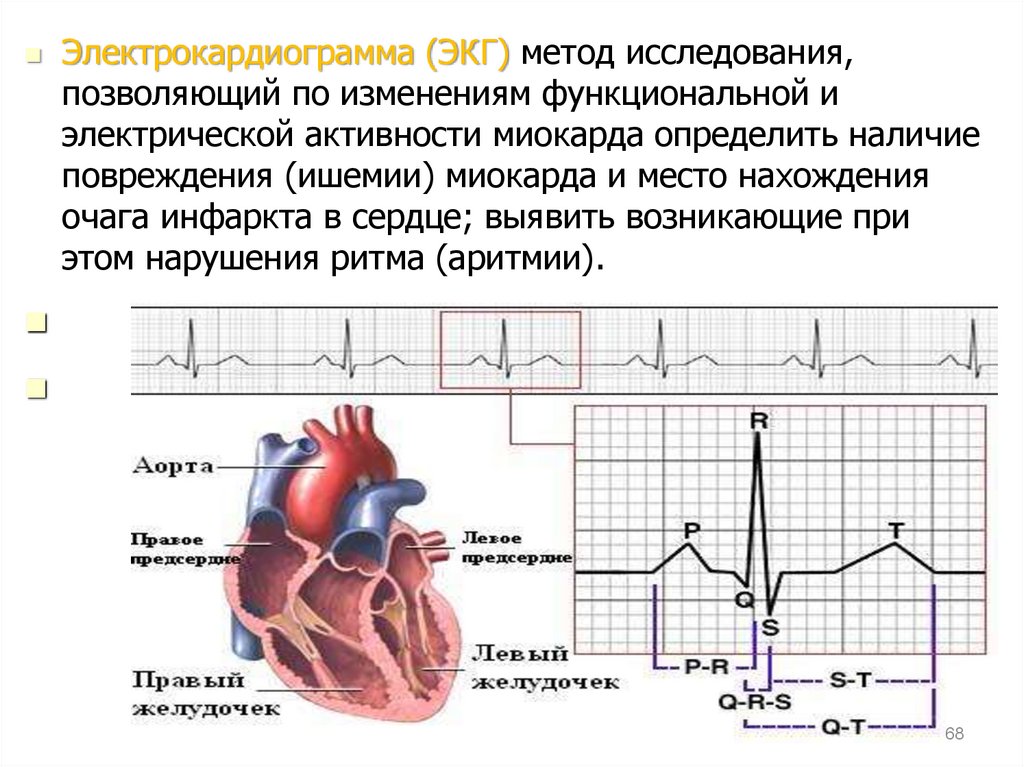
68.
Электрокардиограмма (ЭКГ) метод исследования,позволяющий по изменениям функциональной и
электрической активности миокарда определить наличие
повреждения (ишемии) миокарда и место нахождения
очага инфаркта в сердце; выявить возникающие при
этом нарушения ритма (аритмии).
68
69.
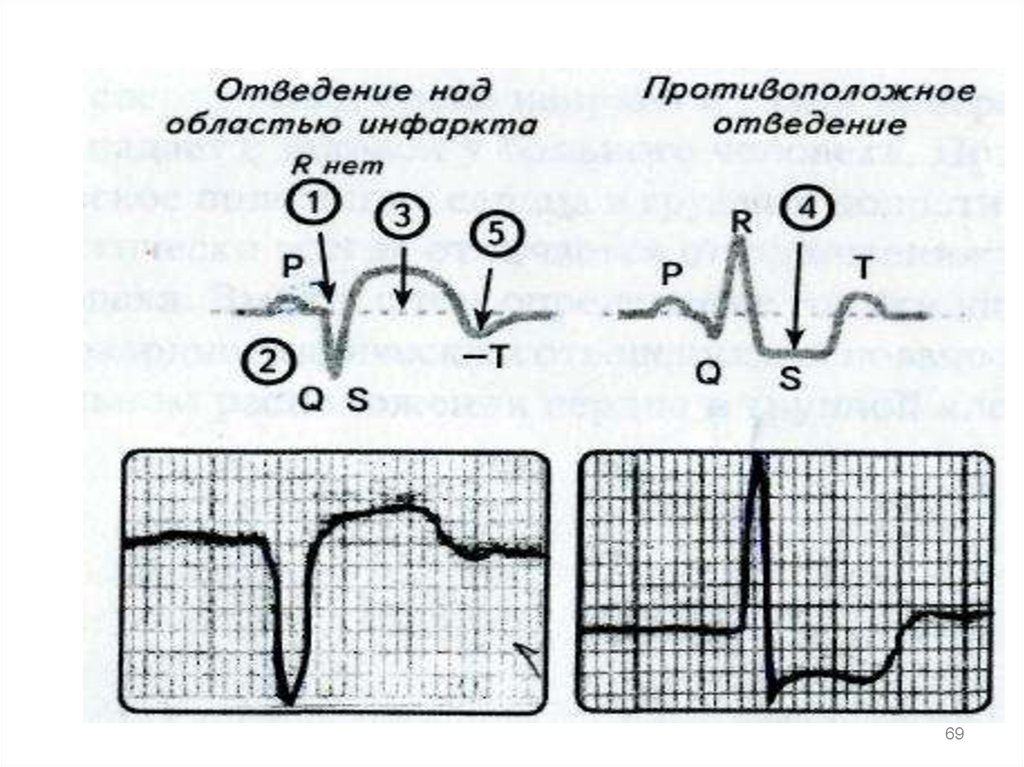
6970. ОИМ с подъемом ST
7071. Острый Инфаркт миокарда нижней стенки левого желудочка с п ST
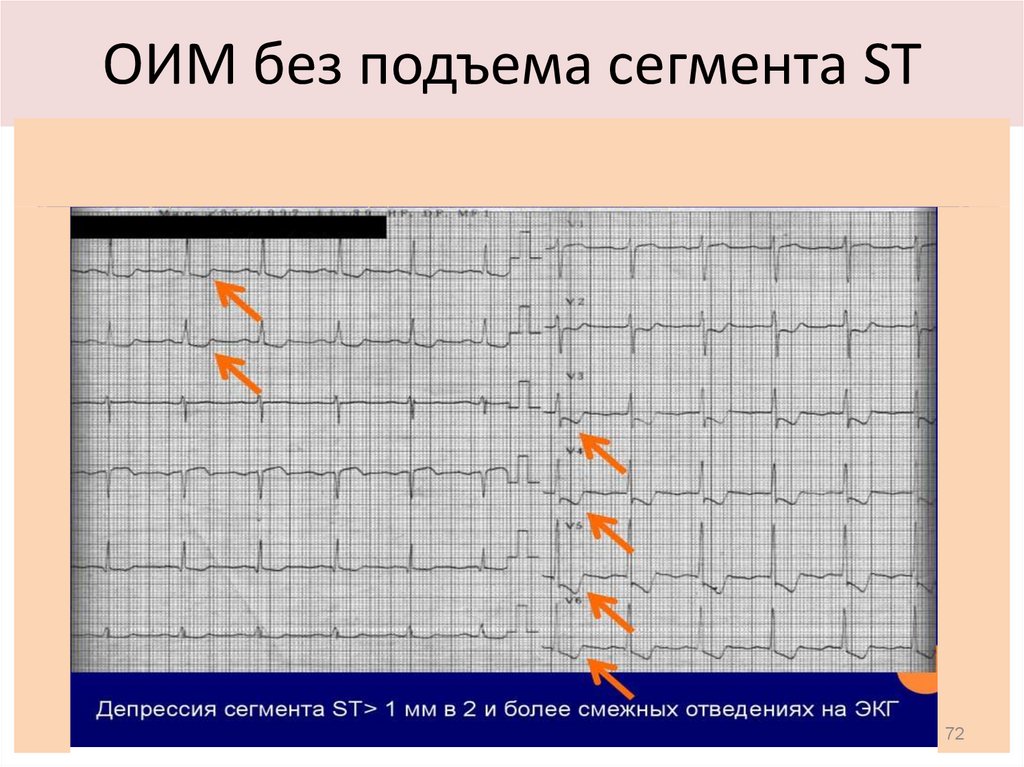
7172. ОИМ без подъема сегмента ST
7273. Лечение больных ИМ.
Лечение больных с ИМ включает следующиеаспекты:
- обезболивание;
- восстановление нарушенного коронарного
кровотока и поддержание проходимости
пораженной коронарной артерии;
- ограничение размеров очага поражения
(некроза);
- профилактика и лечение осложнений (отек
легких, кардиогенный шок, гиповолемия,
фибрилляция желудочков).
73
74.
1) Купирование болевого синдромаПрепараты выбора- наркотические анальгетики:
обезболивающее и седативное действие.
морфин (развести в 10 мл 0,9% раствора хлорида натрия)
в/в медленно по 2-4 мг.
2) Восстановление коронарного кровотока:
- Ангиография, ЧКВ: балонная ангиопластика,
стентирование
- Тромболитическая терапия: Пуролаза, Тенектеплаза,
Альтеплаза и т.д.
3) Антикоагулянтная терапия: нефракционированный
гепарин (Гепарин), низкомолекулярные гепарины
(эноксапарин натрия)
4) Дезагреганты: Ацетилсалициловая кислота- начальная
доза препарата 250- 500 мг, далее поддерживающая доза
75-150 мг/сутки, длительно. Клопидогрел- нагрузочная
доза 300 мг, поддерживающая доза составляет 75 мг.
Тикагрелол нагрузочная доза 180 мг, поддерживающая 90
мг 2 р/сутки
5) Антиангинальная терапия
74
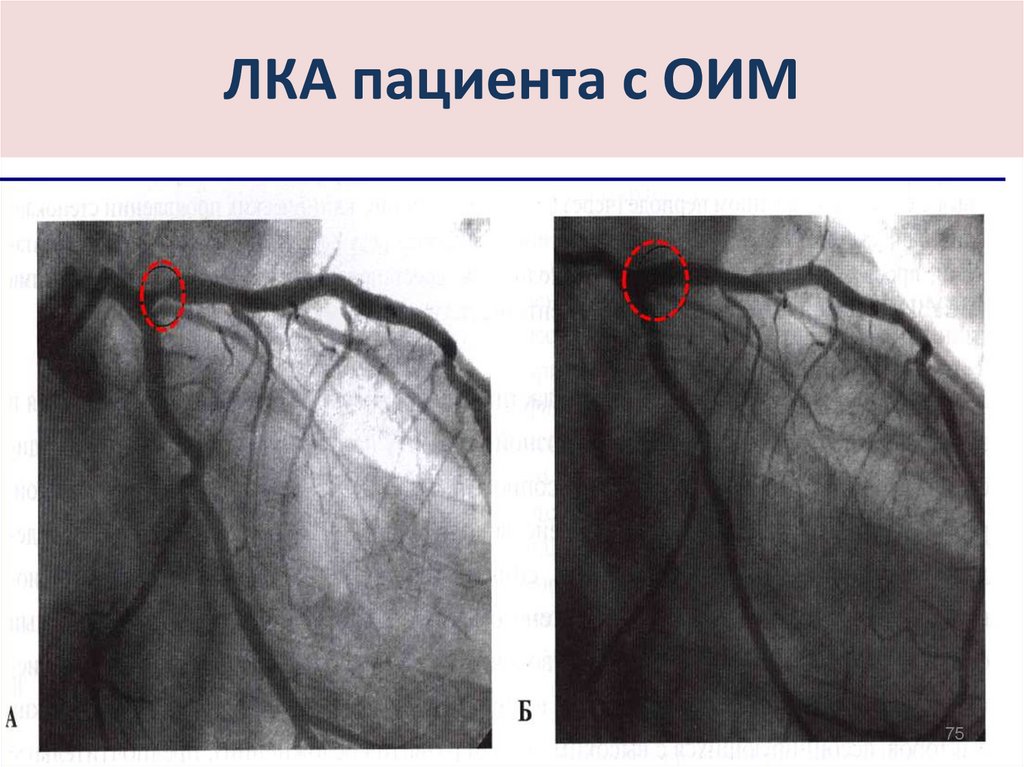
75. ЛКА пациента с ОИМ
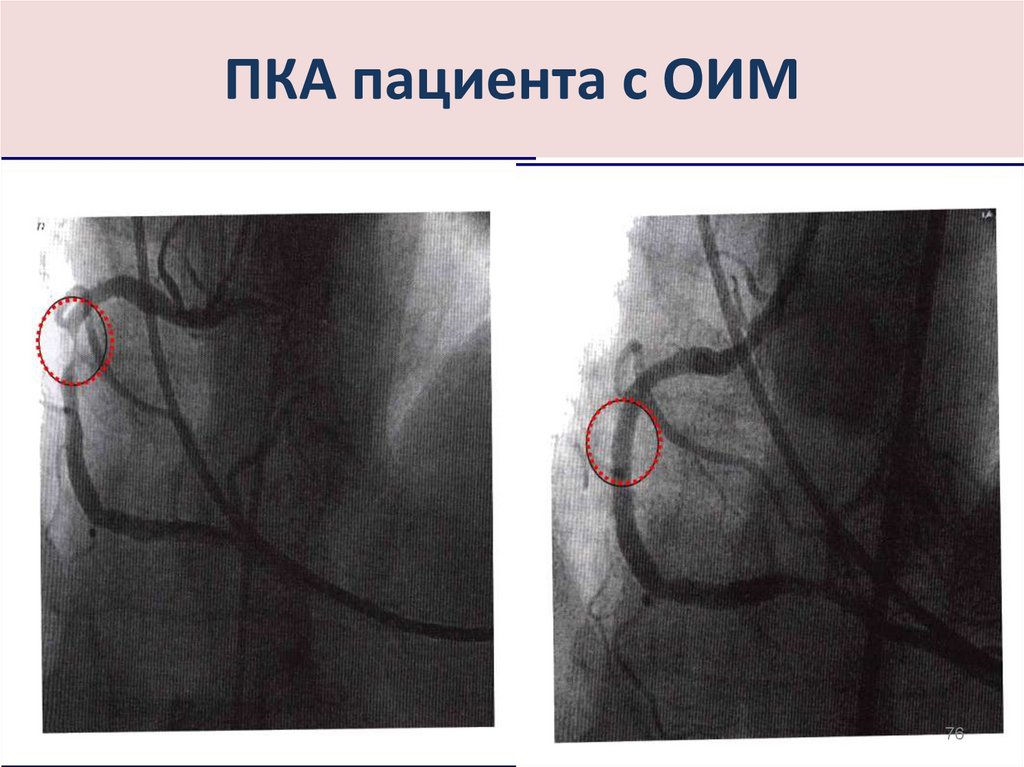
7576. ПКА пациента с ОИМ
7677. Влияние ИБС на стоматологический статус пациента
• ХИБС: цианоз СО полости рта, трещины, эрозии и/или язвы• кровоизлияния, сухость и отек языка
• десквамативный глоссит, иногда глубокие трещины, гиперплазия
нитевидных и грибовидных сосочков, кровоизлияния в сосочках
и сосочковых структурах языка.
• СО полости рта при ХИБС бледная, сухой, истонченная и легко
травмируется зубами или грубой пищей. В период
• ОИМ: цианоз СО полости рта с трещинами, эрозиями и даже
язвами, иногда кровоизлияния. Возможно наличие
десквамативного глоссита, глубоких трещин, гиперплазии
нитевидных и грибовидных сосочков. Язык может быть яркокрасным или малиновым, может появиться боль и жжение с
дискомфортом при приеме пищи и разговоре.
• При мелкоочаговом ОИМ могут иметь место сухость языка, отек.
77
78. Влияние базисной терапии ИБС на стоматологический статус
• b-адреноблокаторы: сухость во рту и изменениявкуса.
• Селективные блокаторы Са каналов (нифедипин,
амлодипин, лацидипин, нимодипин, верапамил,
дилтиазем): гиперплазия десен (кровоточивость,
болезненность, отечность) и гипертрофический
гингивит; сухость во рту, извращение вкуса или
нарушение вкусовых ощущений (амлодипин,
дилтиазем), развитие стоматита (амлодипин).
78
79. Влияние базисной терапии ИБС на стоматологический статус
• Гиполипидемические средства: аторвастатинсухость во рту, потеря вкусовых ощущений, глоссит,хейлит, кровоточивость десен, эрозивноязвенные
поражения СО полости рта; ловастатин- сухость во
рту; симвастатин- нарушение вкусовых ощущений;
розувастатин- развитие аллергических реакций,
ангионевротического отека и крапивницы.
• Нитраты: сублингвальный прием или в виде
дозированного спрея может вызывать сухость во рту
и ощущение жжения языка; употребление внутрьсухость во рту, гиперемия лица, кожные
аллергические реакции.
79
80. Влияние базисной терапии ИБС на стоматологический статус
• Антитромбоцитарные средства: повышеннаякровоточивость десен, удлинение времени
кровотечения и кровотечения после хирургического
вмешательства
• ИАПФ: ангионевротический отека лица, губ, языка;
сухость во рту, нарушение вкусовой чувствительности
(периндоприл, моэксиприл, фозиноприл, рамиприл,
спираприл, трандолаприл, беназеприл, лизиноприл),
стоматиты (каптоприл, эналаприл, рамиприл,
зофеноприл, спираприл), глосситы (эналаприл,
моэксиприл, зофеноприл), гиперплазия десен
(каптоприл), повышенная чувствительность или
воспаление СО щек (рамиприл).
80
81. Влияние базисной терапии ИБС на стоматологический статус
• Антагонисты рецепторов ангиотензина II(лозартан, телмисартан, эпросартан,
валсартан, кандесартан): возможно
развитие ангионевротического отека лица,
губ, языка.
• Диуретики: сухость во рту;
гидрохлоротиазид- дополнительно
развитие сиалоденита.
81
82. Практические рекомендации
1. Проводить тщательный сбор анамнеза, оценку клинического состоянияи особенности болевого синдрома, оценку психофизиологического статуса
пациента с измерением АД и пульса перед каждым стоматологическим
вмешательством.
2. Осуществлять контроль артериального давления и профилактику его
повышения на всех этапах стоматологического лечения.
3. Оценка фармакологического анамнеза с учетом просчета риска
лекарственного взаимодействия при назначении фармакотерапии, выбора
тактики анестезии.
4. Проводить лечение пациентов с тяжелой патологией и функциональной
недостаточностью только в условиях стационара
82



















































 Медицина
Медицина