Похожие презентации:
Статистика онкологической заболеваемости детей в России
1.
Кафедра онкологии, лучевой терапии ДПО ОмГМУЗаведующий кафедрой онкологии
д.м.н., профессор В.К.Косенок
2.
СТАТИСТИКА ОНКОЛОГИЧЕСКОЙЗАБОЛЕВАЕМОСТИ ДЕТЕЙ В РОССИИ
Заболеваемость в России 9,5-13 на 100 тыс. детского населения
Среднее число ежегодно заболевших детей
со злокачественными опухолями увеличилось за
последнее десятилетие на 20%.
В России заболеваемость опухолями ЦНС
составляет 3-4 на 100 тыс. детей в возрасте до
16 лет , это 1500 случаев в году. Чаще
заболевают дети дошкольного возраста: пик
заболеваемости приходится на 2-7 лет.
3.
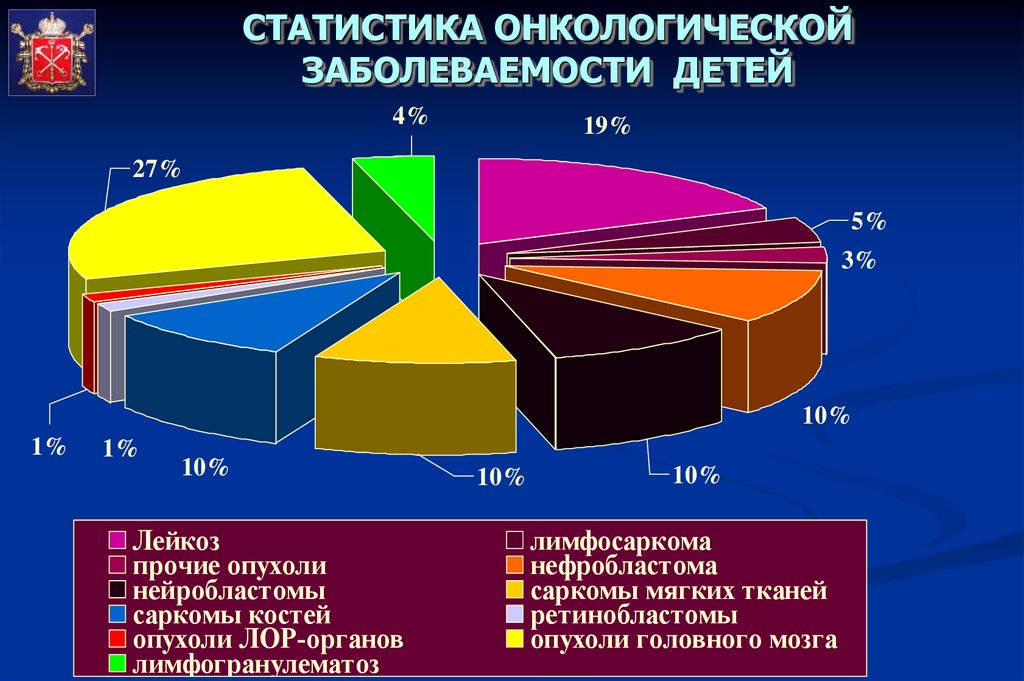
СТАТИСТИКА ОНКОЛОГИЧЕСКОЙЗАБОЛЕВАЕМОСТИ ДЕТЕЙ
4%
19%
27%
5%
3%
10%
1%
1%
10%
Лейкоз
прочие опухоли
нейробластомы
саркомы костей
опухоли ЛОР-органов
лимфогранулематоз
10%
10%
лимфосаркома
нефробластома
саркомы мягких тканей
ретинобластомы
опухоли головного мозга
4.
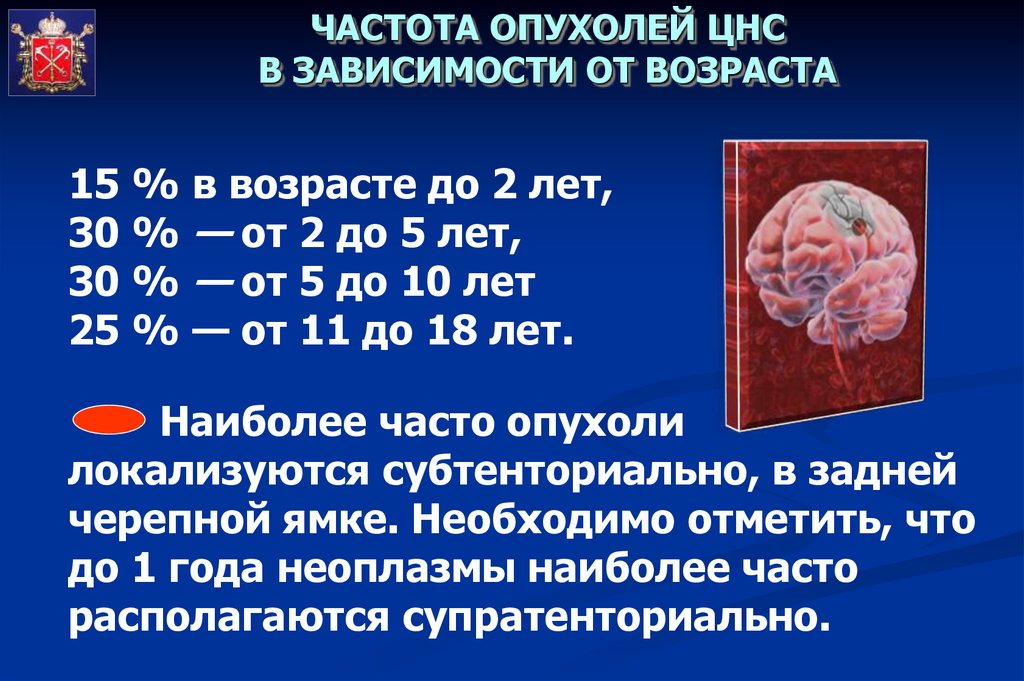
ЧАСТОТА ОПУХОЛЕЙ ЦНСВ ЗАВИСИМОСТИ ОТ ВОЗРАСТА
15 % в возрасте до 2 лет,
30 % — от 2 до 5 лет,
30 % — от 5 до 10 лет
25 % — от 11 до 18 лет.
Наиболее часто опухоли
локализуются субтенториально, в задней
черепной ямке. Необходимо отметить, что
до 1 года неоплазмы наиболее часто
располагаются супратенториально.
5.
ФАКТОРЫ РИСКА1. Ионизирующее излучение.
2. Воздействие винилхлорида
(непахнущего газа, применяемого при
изготовлении пластмассы).
3. Контакт с аспартамом (заменитель
сахара).
4. Воздействие электромагнитных
полей от сотовых телефонов или
высоковольтных линий.
5. Травма головы.
6.
СЕМЕЙНЫЙ АНАМНЕЗНейрофиброматоз, тип 1 (болезнь
Реклингаузена) является наиболее частым
наследственным заболеванием, увеличивающим риск
опухолей ЦНС.
Нейрофиброматоз, тип II встречается реже
болезни Реклингаузена и связан с развитием
опухолей слуховых нервов, менингиом или
эпендимом спинного мозга.
Туберозный склероз тоже является
наследственным заболеванием и может
сопровождаться возникновением
неинфильтрирующей гигантоклеточной астроцитомы,
Болезнь Хиппель-Линдау повышает риск
развития гемангиобластом (опухолей сосудов)
мозжечка.
Синдром Ли-Фраумени приводит к повышенному
риску возникновения глиом.
7.
ЭТИОЛОГИЯ ОПУХОЛЕЙ ЦНСЭтиология опухолевого процесса
окончательно не выяснена.
Мутационная теория, которая
рассматривает опухолевый рост как
результат мутаций в хромосомах
соматических клеток.
Вирусная теория разработана
Л.А.Зильбером в эксперименте.
8.
ОТЛИЧИЯ ОПУХОЛЕЙ ЦНС У ДЕТЕЙОпухоли головного мозга у детей до 15
лет отличаются от таковых у взрослых рядом
характерных признаков.
• Морфологической природой.
• Локализацией.
• Симптоматологией.
• Клиническим течением.
• Исходом заболевания.
Морфологическое развитие ЦНС у детей заканчивается
к концу 2-го года их жизни.
9.
ОСОБЕННОСТИ ОПУХОЛЕЙ ЦНС1. Расположение опухоли. Это относится к
опухолям червя мозжечка, ствола мозга, III
и IV желудочков, развития злокачественных
опухолей хиазмально-селлярной области и
шишковидной железы. Это связано с
дисэмбриогенезом.
2. Отсутствие гематогенного и лимфогенного
метастазирования. Распространение опухоли
идет в основном по оболочкам головного
мозга, ликворным путям и непосредственно
в полушария большого мозга.
10.
ФУНКЦИИ ЦНСПолушарии головного мозга
ответственны за мышление, эмоции,
речь, мышечные движения, зрение, слух,
тактильную чувствительность и
ощущение боли.
Промежуточный мозг ответственен за
чувствительность и движения тела,
регуляцию температуры, жажду, голод и
баланс жидкостей в организме, а также
за выработку гормонов гипофиза.
11.
ФУНКЦИИ ЦНСМозжечок контролирует движение тела.
Опухоли этой локализации приводят к
нарушению походки, потере точных движений
руками и ногами, нарушению ритма речи.
Ствол головного мозга содержит длинные
нервы, которые переносят сигналы к мышцам
и обеспечивают чувствительность.
Специальные центры ствола головного мозга
несут ответственность за дыхание и
деятельность сердца.
12.
ФУНКЦИИ ЦНСОпухоли ствола мозга вызывают
слабость, тугоподвижность мышц,
нарушение чувствительности, слуха,
мимики и глотания.
Двоение в глазах и нарушение
походки - частые ранние симптомы
опухоли ствола головного мозга.
13.
14.
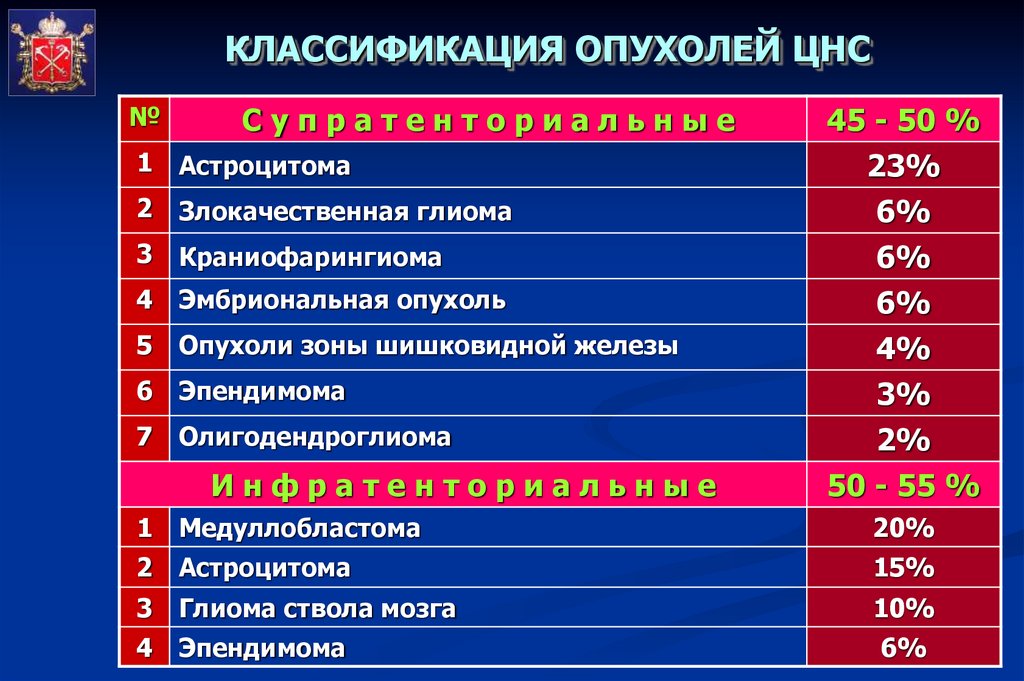
КЛАССИФИКАЦИЯ ОПУХОЛЕЙ ЦНС№
Супратенториальные
1
Астроцитома
2
Злокачественная глиома
3
Краниофарингиома
4
Эмбриональная опухоль
5
Опухоли зоны шишковидной железы
6
Эпендимома
7
Олигодендроглиома
Инфратенториальные
45 - 50 %
23%
6%
6%
6%
4%
3%
2%
50 - 55 %
1
Медуллобластома
20%
2
Астроцитома
15%
3
Глиома ствола мозга
10%
4
Эпендимома
6%
15.
ЛОКАЛИЗАЦИЯ ОПУХОЛЕЙ ЦНССупратенториальные опухоли
1. Полушария мозга (лобная, теменная,
височная, затылочная).
2. Диэнцефолон (гипоталамус,
хвостатое ядро, таламус, хиазма).
3. Область шишковидной железы.
4. Третий и боковые желудочки мозга.
16.
ЛОКАЛИЗАЦИЯ ОПУХОЛЕЙ ЦНСИнфратенториальные опухоли
1. Ствол мозга (продолговатый
мозг, варолиев мост, средний
мозг, гипоталамус и таламус).
2. Мозжечек
3. Четвертый желудочек мозга.
17.
ЧАСТОТА ОПУХОЛЕЙ ЦНСАстроцитома - 45%
Медуллобластома - 20%
Краниофарингиома 10-20%
Эпендимома
5 - 10%
Глиомы ствола 5 - 20%
Прочие
1 – 10%
18.
АСТРОЦИТОМААстроцитомы - развиваются из клеток
астроцитов и составляют почти половину
всех опухолей головного мозга у детей.
Они нередко широко распространяются в
вещество головного мозга и носят название
инфильтрирующих астроцитом. В редких
случаях эти астроцитомы распространяются в
спинной мозг. Эти опухоли редко удается
полностью удалить хирургическим путем.
19.
МЕДУЛЛОБЛАСТОМАМедуллобластома является примитивной
опухолью задней черепной ямки
нейроэктодермальной природы и
преимущественно наблюдается у детей.
По классификации ВОЗ (1993)
медуллобластома — одна из эмбриональных
опухолей мозга, определяемая как
специфическая примитивная
нейроэктодермальная опухоль (ПНЭТ),
возникающая в задней черепной ямке.
20.
МЕДУЛЛОБЛАСТОМАМедуллобластома - это мягкая
крошащаяся опухоль, во время
хирургических манипуляций она
разваливается на мелкие кусочки.
Гистологически она представлена
мономорфными мелкими, округлыми
голубыми клетками, имеющими овальное,
темное ядро. Клетки могут формировать
псевдорозетки. Фигуры митоза могут быть
частыми или редкими.
21.
СТАДИРОВАНИЕ МЕДУЛЛОБЛАСТОМЫТ1 — Опухоль менее 3 см в диаметре и расположена в
классической срединной позиции: в черве, в крыше
четвертого желудочка и реже в полушариях мозжечка.
Т2 — Опухоль диаметром не менее 3 см, прорастает в одну из
соседних структур или частично заполняет четвертый
желудочек.
Т3а - Опухоль прорастает в соседние структуры или
полностью заполняет четвертый желудочек,
распространяясь в сильвиев водопровод, отверстие
Мажанди или отверстие Люшка. (ГИДРОЦЕФАЛИЯ)
ТЗЬ - опухоль исходит из крыши четвертого желудочка или
ствола мозга и заполняет четвертый желудочек.
Т4 - Опухоль прорастает через сильвиев водопровод,
переходит на третий желудочек или средний мозг,
распространяется на верхний отдел спинного мозга.
22.
СТАДИРОВАНИЕ МЕДУЛЛОБЛАСТОМЫМО — Нет признаков явного субарахноидального
или отдаленного гематогенного распространения
опухоли.
М1 — Микроскопически клетки опухоли найдены в
ликворе.
М2 — Большие узлы опухоли выявляют в
субарахноидальном пространстве мозжечка или
мозга или в третьем или боковых желудочках.
МЗ — Большие метастатические узлы в
субарахноидальном пространстве спинного мозга.
М4 — Метастазы вне ЦНС.
23.
ПРИЗНАКИ МЕДУЛЛОБЛАСТОМЫТРИ клинических синдрома
Синдром давления обусловлен повышением
внутричерепного давления из-за нарушения тока
СМЖ, что вызывает рвоту, летаргию или отек соска
зрительного нерва.
Мозжечковый синдром является следствием
нарушения функции мозжечка и выражается
атаксией или затруднениями при попытках
удержать предмет.
Синдром соседних структур связан с
распространением опухоли на соседние участки
мозга, что сопровождается неврологическими
нарушениями.
24.
ЭПИНДИМОМАЭпендимомы - развиваются из
эпендимальных клеток желудочков
головного мозга. По мере увеличения в
размерах эти опухоли нарушают отток
спинномозговой жидкости из
желудочков, что приводит к их
расширению. Они не инфильтрируют
ткани головного мозга. В связи с этим во
многих случаях имеется возможность
полного удаления опухоли.
25.
КРАНИОФАРИНГИОМАКраниофарингиомы - составляют 6-9%
всех опухолей ЦНС у детей. Средний возраст
больных к моменту диагностики заболевания
равен 8 годам. Часто опухоли располагаются
вблизи зрительного нерва, что затрудняет
оперативное удаление опухоли. Они могут
сдавливать гипофиз, вызывая гормональные
нарушения. Эти опухоли подлежат
хирургическому и лучевому лечению.
26.
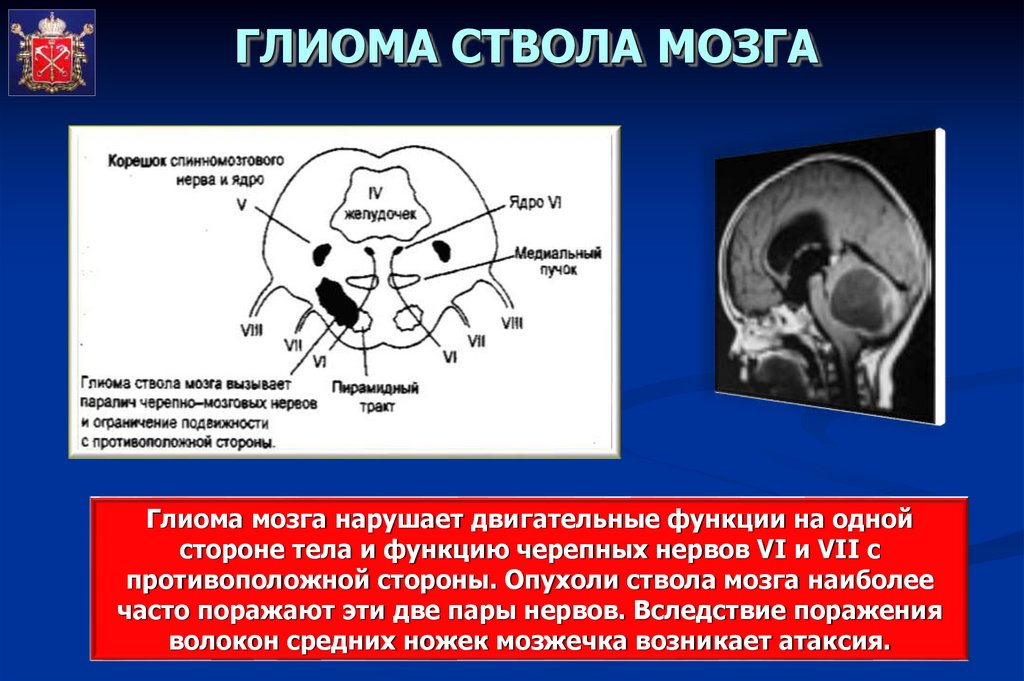
ГЛИОМА СТВОЛА МОЗГАГлиома мозга нарушает двигательные функции на одной
стороне тела и функцию черепных нервов VI и VII с
противоположной стороны. Опухоли ствола мозга наиболее
часто поражают эти две пары нервов. Вследствие поражения
волокон средних ножек мозжечка возникает атаксия.
27.
28.
ДИАГНОСТИКА ОПУХОЛЕЙ ЦНСУ большинства больных
выживаемость зависит от локализации
опухоли в ЦНС и ее аспространенности.
В настоящее время не существует
методик выявления опухолей головного
и спинного мозга с помощью
исследования крови или скрининга
(досимптомной диагностики).
29.
ДИАГНОСТИКА ОПУХОЛЕЙ ЦНС1. Клиническая диагностика.
2. Рентгенография черепа.
3. МРТ.
4. ПЭТ.
5. СПЕКТ – однофотонная
эмиссионная томография
6. МРС – магнитно-резонансная
спектроскопия.
30.
ДИАГНОСТИКА ОПУХОЛЕЙ ЦНС1. Компьютерная томография в сочетании с
внутривенным контрастированием помогает
определить границы опухоли и здоровой
ткани головного и спинного мозга.
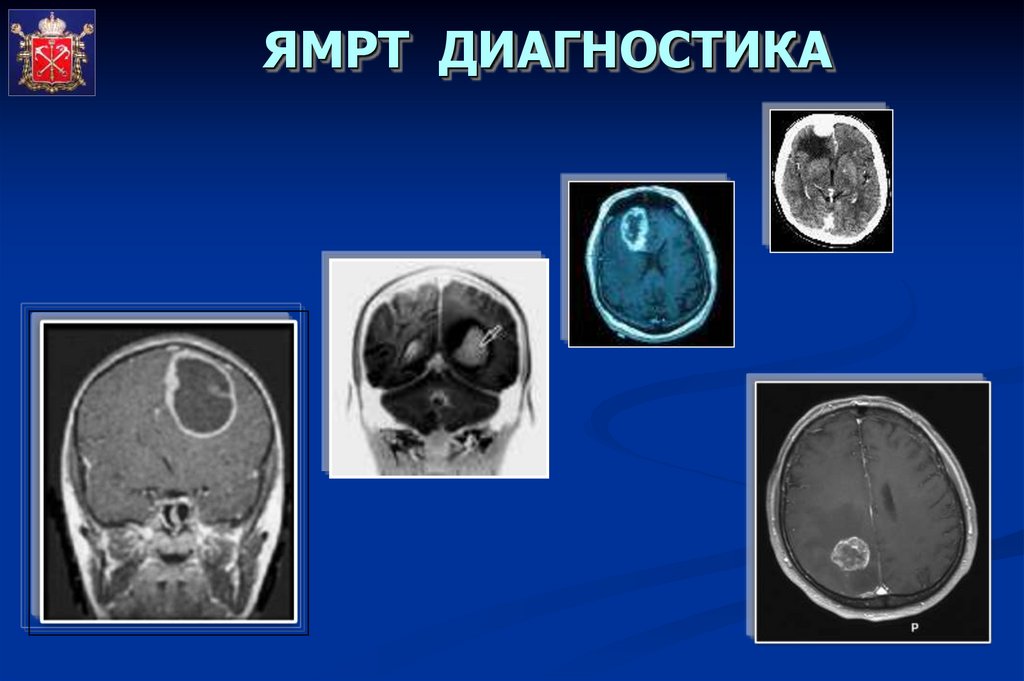
2. Магнитно-резонансная томография (МРТ)
позволяет получить еще более четкую
картину опухоли и окружающих тканей и
особенно целесообразна в диагностике
поражения ствола головного мозга и
мозжечка.
31.
ЯМРТ ДИАГНОСТИКА32.
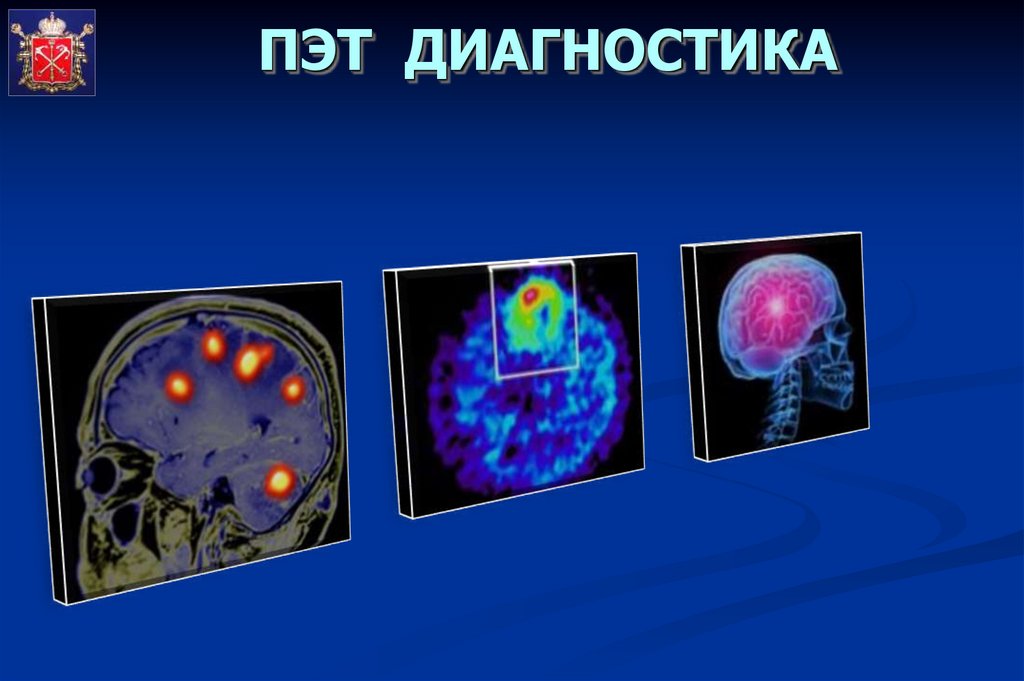
ДИАГНОСТИКА ОПУХОЛЕЙ ЦНС3. Позитронная эмиссионная томография
(ПЭТ) основана на применении низких
доз радиоактивной глюкозы. Она больше
поглощается опухолями высокой степени
злокачественности и меньше опухолями
низкой степени злокачественности по
сравнению с нормальной тканью.
Кроме того, этот метод используется
для оценки эффективности лечения.
33.
ПЭТ ДИАГНОСТИКА34.
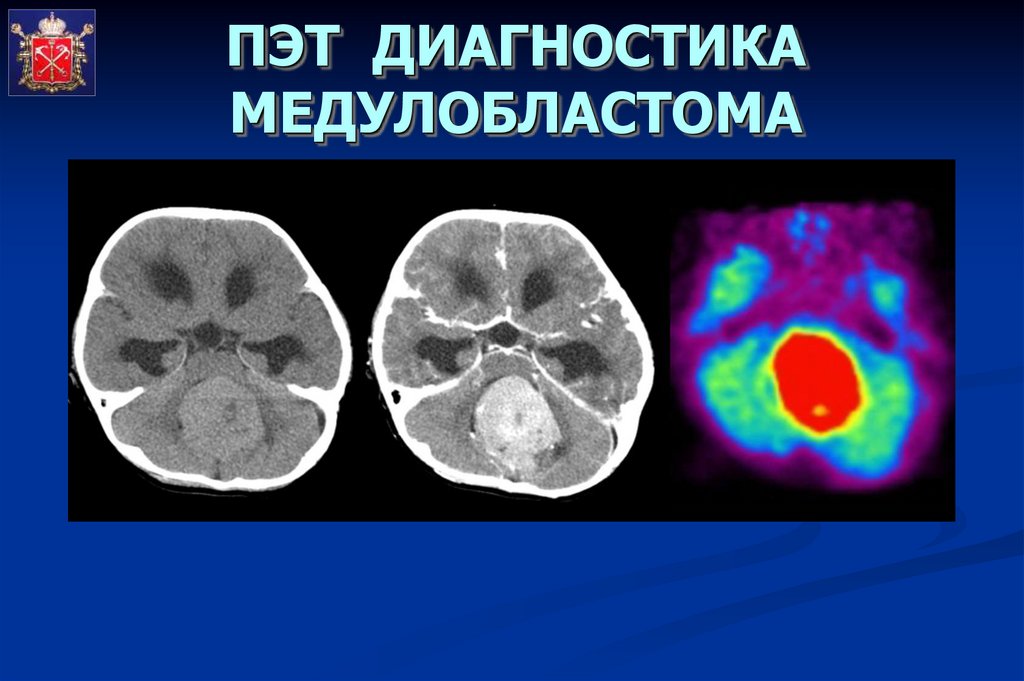
ПЭТ ДИАГНОСТИКАМЕДУЛОБЛАСТОМА
35.
ДИАГНОСТИКА ОПУХОЛЕЙ ЦНС3. Ангиография прилегающих к опухоли
сосудов помогает уточнить кровоснабжение
опухоли.
4. Биопсия - в ряде случаев кусочек опухоли
можно получить с помощью
стереотаксической биопсии тонкой иглой
под контролем КТ или МРТ.
5. Спинномозговая пункция выполняется
для выявления опухолевых клеток.
6. Биопсия костного мозга может дать
дополнительную информацию о возможном
его поражении, особенно у больных
медуллобластомой, которая способна
распространяться за пределы ЦНС.
36.
37.
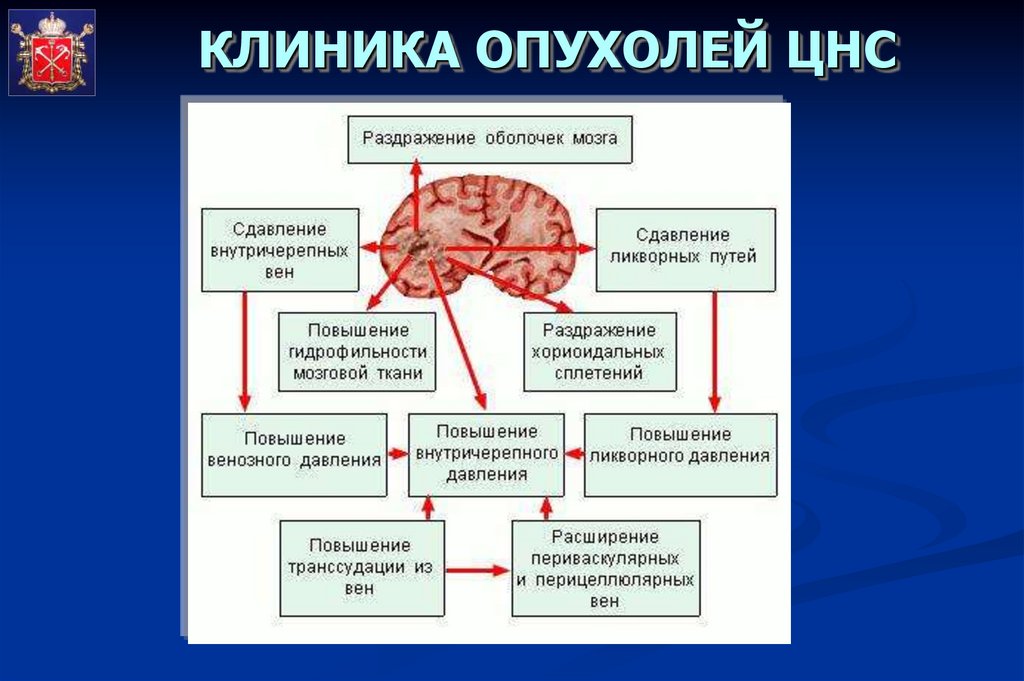
КЛИНИКА ОПУХОЛЕЙ ЦНС38.
КЛИНИКА ОПУХОЛЕЙ ЦНССимптомы опухоли ЦНС у
маленьких (до 3 лет) детей
могут не точно отражать
локализацию опухоли и часто
бывают неспецифичными,
проявляясь в виде
раздражительности, плача,
ухудшения аппетита, рвоты.
39.
СИНДРОМЫ ОПУХОЛЕЙ ЦНС1. Гипертензионногидроцефалический синдром.
2. Судорожный синдром.
3. Диэнцефальный синдром.
4. Односторонние неврологические
нарушения (двигательные или
чувствительные).
5. Психические расстройства.
40.
КЛИНИКА ОПУХОЛЕЙ ЦНСТри группы симптомов
1. Общемозговые
2. Очаговые
3. «Симптомы на отдалении»
41.
ОБЩЕМОЗГОВЫЕ СИМПТОМЫ— головная боль с характерным
усилением к утру
— тошнота и рвота снижение
памяти, критики, ориентировки
вплоть до нарушения сознания
— застойные диски зрительных
нервов
42.
ОЧАГОВЫЕ СИМПТОМЫ— эпилептические припадки и
галлюцинации
— парезы, нарушения
чувствительности, речи, обоняния,
зрения, функции черепных и
спинальных нервов
— нарушения функций тазовых
органов.
43.
СИМПТОМЫ НА ОТДАЛЕНИИ— Встречаются только при
опухолях головного мозга. Они
обусловлены смещением мозга и
сдавлением его стволовых отделов
в отверстии мозжечкового намёта
или большом затылочном.
— Они возникают на поздних,
угрожающих жизни, стадиях
заболевания
44.
СИМПТОМЫ НА ОТДАЛЕНИИ— Четверохолмный синдром (парез
взора вверх, нарушение конвергенции)
и парез глазодвигательного нерва при
тенториальном вклинении.
— Боль в шее, ригидность мышц
затылка и брунсоподобные приступы
(брадикардия, рвота, нарушение
сознания) при дислокации миндалин
мозжечка в большое затылочное
отверстие.
45.
46.
ЛЕЧЕНИЕ ОПУХОЛЕЙ ЦНС1. Основным методом лечения
опухолей мозга является
хирургический способ.
- микрохирургия с применением
лазерной и ультразвуковой техники
- шунтирующие операции при
гидроцефалии.
47.
СПОСОБЫ ЛЕЧЕНИЯ ОПУХОЛЕЙ ЦНС1. Хирургический.
2. Лучевой.
3. Лекарственный методы.
При этом необходимо стремиться
не только к максимальному
эффекту, но и учитывать
возможные последствия терапии.
48.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕМаксимальное удаление опухоли.
Операция в сочетании с
облучением позволяет полностью
излечить многие опухоли, включая
астроцитомы мозжечка,
эпендимомы, краниофарингиомы,
ганглиоглиомы, менингиомы,
глиомы низкой степени
злокачественности.
49.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕПоследние успехи включают в
себя усиление разрешающей
способности и подсветки
микроскопа, использование более
мягких ультразвуковых
аспираторов ткани и С02-лазера, а
также использование
компьютерной стереотактической
резекции.
50.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕИнфильтрирующие опухоли,
такие как:
1.Анапластические астроцитомы
2. Глиобластомы, нельзя излечить
хирургическим путем. Однако
после неполного удаления
опухоли применение облучения
или химиотерапии может
улучшить результаты лечения.
51.
ЛЕЧЕНИЕ ОПУХОЛЕЙ ЦНСГАММА
НОЖ
52.
ЛЕЧЕНИЕ ОПУХОЛЕЙ ЦНСЭта машина
функционирует как
компьютер, к которому
подсоединена прикрепленная
к операционному столу
механическая рука,
ощущающая положения.
Она интегрирует всю
информацию о положении
больного с полученным ранее
трехмерным изображением и
передает хирургу трехмерное
изображение опухоли и
окружающей
ткани головного мозга.
53.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕРоботизированный
комплекс
Де Винчи
54.
ХИМИОТЕРАПИЯ ОПУХОЛЕЙ ЦНСНекоторые виды опухолей
головного мозга, например,
медуллобластома, хорошо
реагируют на химиотерапию.
В отличие от облучения,
химиотерапию можно назначать
детям до 3-летнего возраста.
55.
ХИМИОТЕРАПИЯ ОПУХОЛЕЙ ЦНСПри опухолях ЦНС у детей применяют
следующие препараты:
Циклофосфамид, мелфалан,
ломустин (CCNU), кармустин
(BCNU), этопозид, тиотэф,
цисплатин, карбоплатин,
винкристин.
56.
ХИМИОТЕРАПИЯ ОПУХОЛЕЙ ЦНСПротивоопухолевые препараты
могут применяться внутрь,
внутривенно, в желудочек
головного мозга или в
спинномозговой канал.
Химиотерапия используется
обычно при опухолях высокой
степени злокачественности до или
после операции и облучения.
57.
ЛУЧЕВАЯ ТЕРАПИЯ ОПУХОЛЕЙ ЦНС1. Разовая очаговая доза
- 1,2 - 1,5 Гр у детей до 4 лет
- 1,8 – 2,0 Гр у детей старше 4
лет.
2. Суммарная очаговая доза
- 30-50 Гр

















































 Медицина
Медицина








