Похожие презентации:
Болезни системы кровообращения
1.
Болезни системыкровообращения
2.
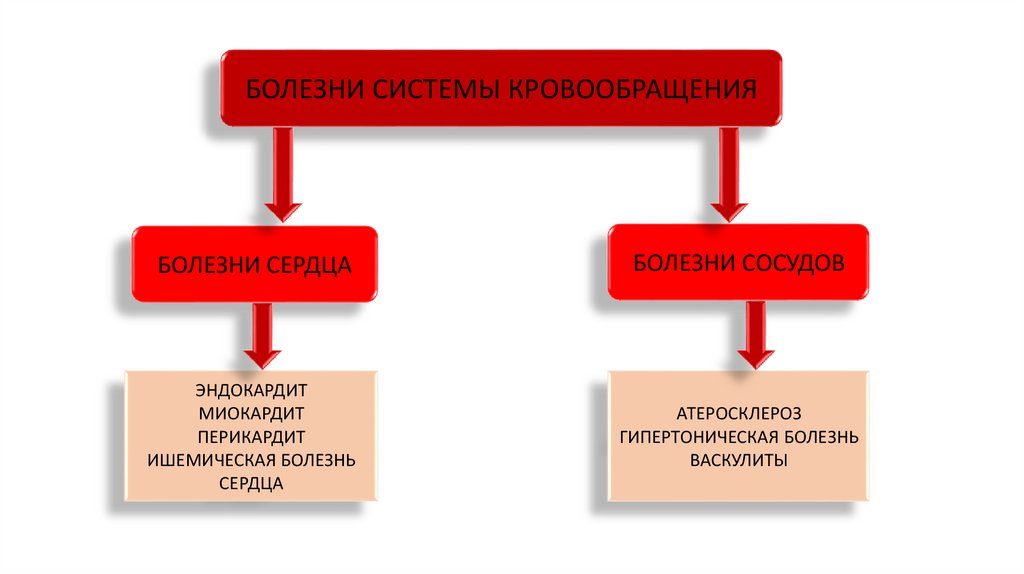
БОЛЕЗНИ СИСТЕМЫ КРОВООБРАЩЕНИЯБОЛЕЗНИ СЕРДЦА
БОЛЕЗНИ СОСУДОВ
ЭНДОКАРДИТ
МИОКАРДИТ
ПЕРИКАРДИТ
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ
СЕРДЦА
АТЕРОСКЛЕРОЗ
ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ
ВАСКУЛИТЫ
3.
•Атеросклероз•Атеросклероз (от греч. athere - кашица и sklerosis
- уплотнение) - хроническое заболевание,
возникающее в результате нарушения жирового
и белкового обмена ( ПРЕЖДЕ ВСЕГО
ХОЛЕСТЕРИНА И ЛИПОПРОТЕИДОВ ),
характеризующееся поражением артерий
эластического и мышечно-эластического типа в
виде очагового отложения в интиме липидов и
белков и реактивного разрастания
соединительной ткани.
4.
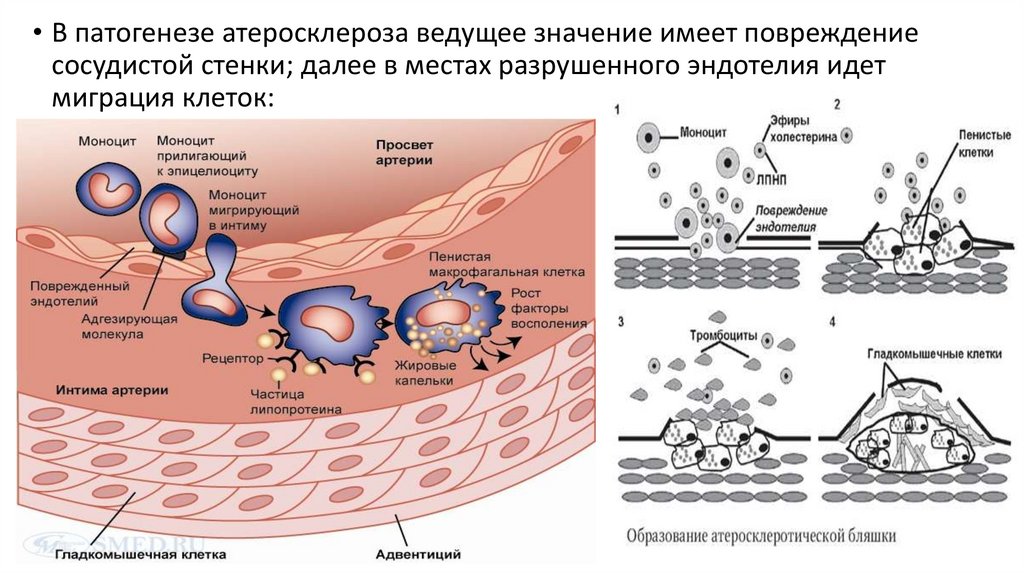
• В патогенезе атеросклероза ведущее значение имеет повреждениесосудистой стенки; далее в местах разрушенного эндотелия идет
миграция клеток:
5.
6.
• Атеросклеротический процесс проходит определенныестадии (фазы), которые имеют макроскопическую и
микроскопическую характеристику (морфогенез
атеросклероза).
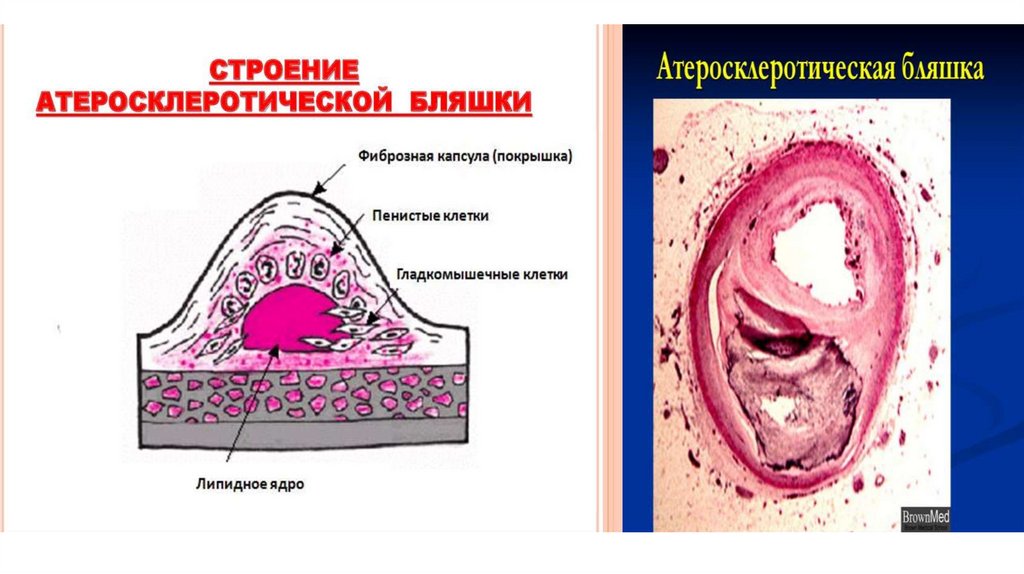
• При макроскопическом исследовании различают
следующие виды атеросклеротических изменений,
отражающие динамику процесса: 1) жировые пятна или
полоски; 2) фиброзные бляшки; 3) осложненные
поражения, представленные фиброзными бляшками с
изъязвлением, кровоизлияниями и наложениями
тромботических масс; 4) кальциноз, или
атерокальциноз.
7.
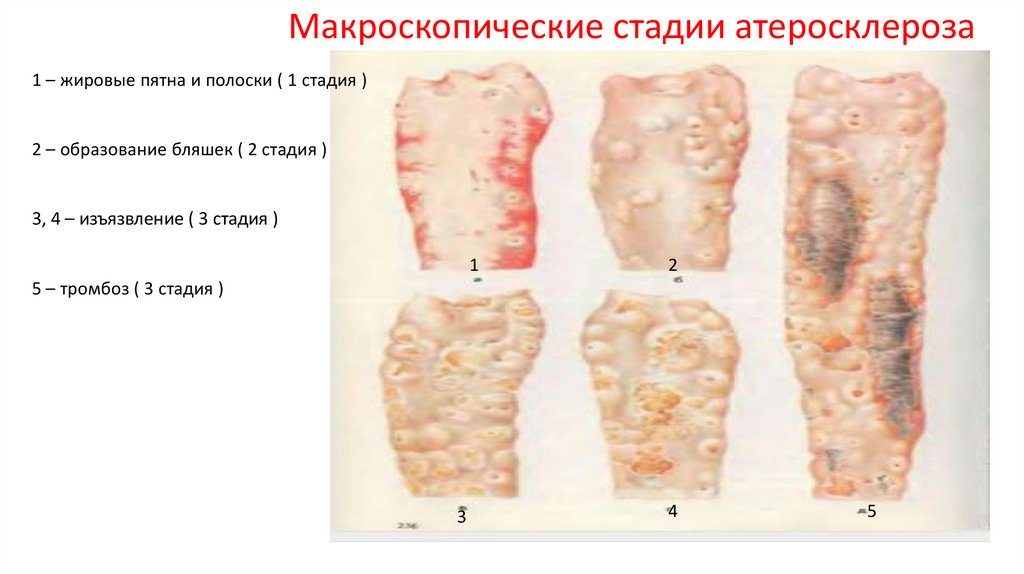
Макроскопические стадии атеросклероза1 – жировые пятна и полоски ( 1 стадия )
2 – образование бляшек ( 2 стадия )
3, 4 – изъязвление ( 3 стадия )
1
2
5 – тромбоз ( 3 стадия )
3
4
5
8.
•Микроскопическое исследованиепозволяет уточнить и дополнить характер
и последовательность развития
изменений, свойственных атеросклерозу.
На основании его результатов выделены
следующие стадии морфогенеза
атеросклероза : 1) долипидная; 2)
липоидоз; 3) липосклероз; 4) атероматоз;
5) изъязвление; 6) атерокальциноз
9.
Микроскопические стадии атеросклероза1 – норма
2 – долипидная
1
2
3 – липоидоз
4 – липосклероз
5 – атероматоз, атерокальциноз
3
4
5
10.
• Клинико-морфологические формы• В зависимости от преимущественной локализации
атеросклероза в том или ином сосудистом бассейне,
осложнений и исходов, к которым он ведет, выделяют
следующие клинико-анатомические его формы: 1)
атеросклероз аорты; 2) атеросклероз венечных артерий
сердца (сердечная форма, ишемическая болезнь
сердца); 3) атеросклероз артерий головного мозга
(мозговая форма, цереброваскулярные заболевания); 4)
атеросклероз артерий почек (почечная форма); 5)
атеросклероз артерий кишечника (кишечная форма); 6)
атеросклероз артерий нижних конечностей.
11.
• Гипертоническая болезнь• Гипертоническая болезнь (синонимы: первичная,
или эссенциальная, гипертензия, болезнь
высокого артериального давления) - хроническое
заболевание, основным клиническим признаком
которого является длительное и стойкое
повышение артериального давления
(гипертензия). Описана как самостоятельное
заболевание неврогенной природы, как «болезнь
неотреагированных эмоций» отечественным
клиницистом Г.Ф. Лангом.
12.
• Необходимо различать симптоматическую гипертензию и гипертоническуюболезнь
• К развитию симптоматической гипертензий ведут:
• 1) заболевания ЦНС: энцефалит, полиомиелит на уровне стволовой части
мозга, опухоли и травмы мозга (посткоммоционная гипертензия);
• 2) заболевания эндокринной системы: опухоли надпочечников
(феохромоцитома, альдостерома, кортикостерома), параганглиев
(параганглиома) и гипофиза (базофильная аденома); эндокринно-сексуальная
гипертензия (климактерический период у женщин и мужчин);
• 3) заболевания почек и мочевыводящих путей (почечная, или нефрогенная,
гипертензия): гломерулонефриты, пиелонефрит, гидронефроз, диабетическая
и печеночная нефропатия, амилоидоз почек, врожденные аномалии,
поликистоз почек;
• 4) заболевания сосудов: атеросклероз дуги и коарктация аорты на разных
уровнях, сужение крупных артерий (подключичной, сонной), системный
васкулит; сужение и аномалии почечных артерий (реноваскулярная
гипертензия).
13.
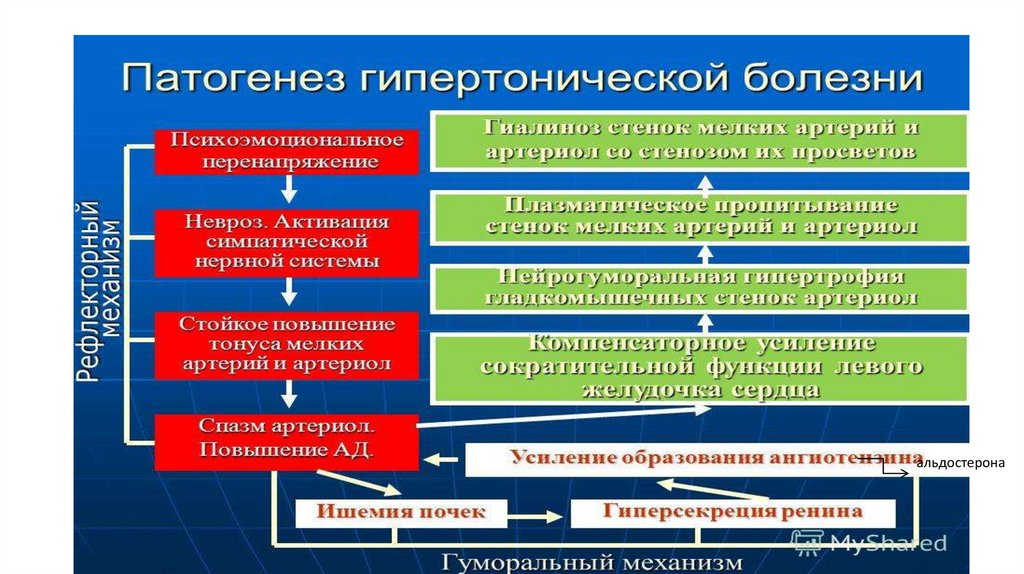
• Этиология. В возникновении гипертонической болезни, помимопсихоэмоционального перенапряжения, ведущего к
нарушениям высшей нервной деятельности типа невроза и
расстройству регуляции сосудистого тонуса (Ланг Г.Ф., 1922;
Мясников А.Л., 1954), велика роль наследственного фактора и
избытка поваренной соли в пище.
• Патогенез. В механизме развития гипертонической болезни
участвует ряд факторов: 1) нервный; 2) рефлекторные; 3)
гормональные; 4) почечный; 5) наследственные. Считают, что
психоэмоциональное перенапряжение (нервный фактор) ведет
к истощению центров сосудистой регуляции с вовлечением в
патогенетический механизм рефлекторных и гуморальных
факторов.
14.
альдостерона15.
16.
•Различают злокачественную идоброкачественную гипертонию.
•При злокачественной гипертонии доминируют
проявления гипертонического криза, т.е. резкого
повышения АД в связи со спазмом артериол.
•Морфологические проявления гипертонического
криза представлены гофрированностью и
деструкцией базальной мембраны эндотелия и
своеобразным расположением его в виде
частокола, плазматическим пропитыванием или
фибриноидным некрозом стенки артериол и
присоединяющимся тромбозом.
17.
•При доброкачественной формегипертонии учитывая длительность
развития болезни, различают три стадии,
имеющие определенные
морфологические различия: 1)
доклиническую; 2) распространенных
изменений артерий; 3) изменений
органов в связи с изменением артерий и
нарушением внутриорганного
кровообращения.
18.
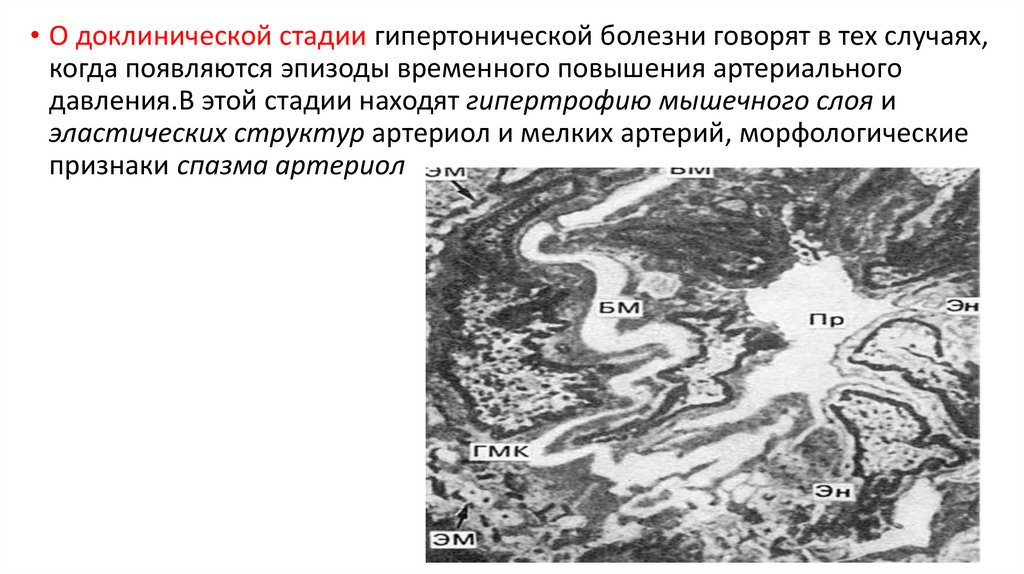
• О доклинической стадии гипертонической болезни говорят в тех случаях,когда появляются эпизоды временного повышения артериального
давления.В этой стадии находят гипертрофию мышечного слоя и
эластических структур артериол и мелких артерий, морфологические
признаки спазма артериол
19.
• Стадия распространенных изменений артерийхарактеризует период стойкого повышения
артериального давления. В артериолах, артериях
эластического, мышечно-эластического и
мышечного типов, а также в сердце возникают
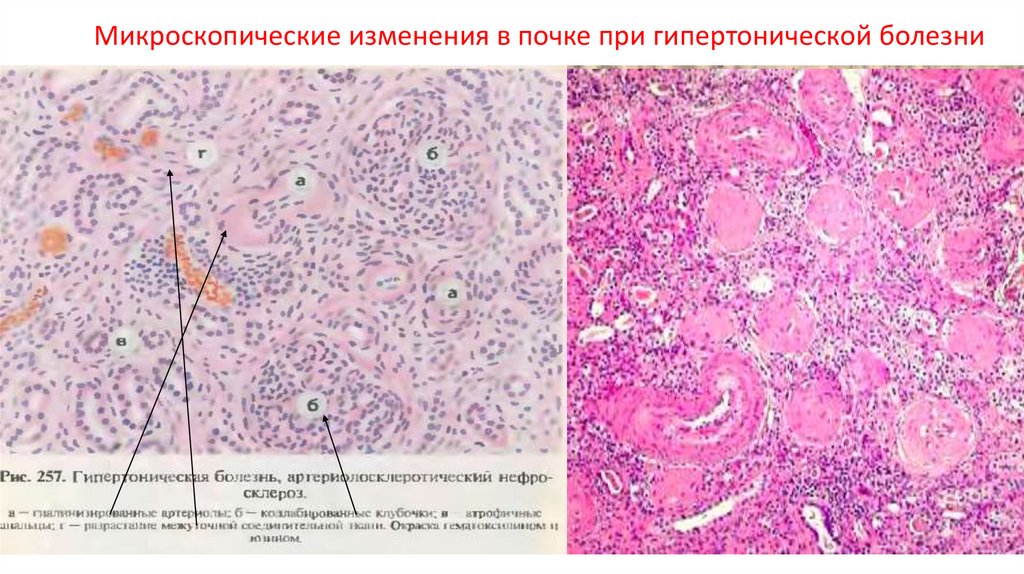
характерные изменения. Изменения артериол наиболее типичный признак гипертонической
болезни - выражаются в плазматическом
пропитывании и его исходе - гиалинозе, или
артериолосклерозе.
20.
Гиалиноз стенок артериол при гипертонической болезни21.
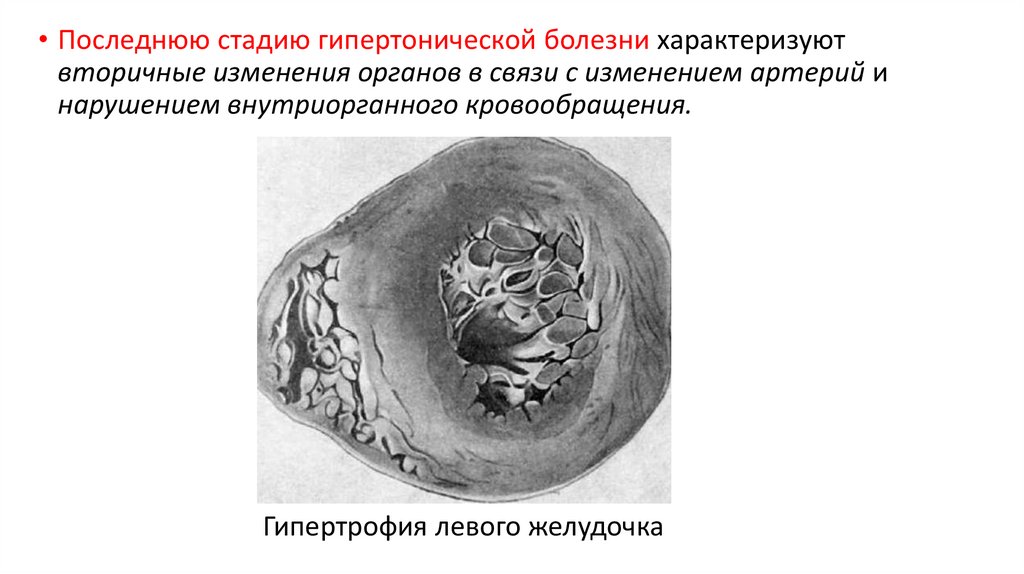
• Последнюю стадию гипертонической болезни характеризуютвторичные изменения органов в связи с изменением артерий и
нарушением внутриорганного кровообращения.
Гипертрофия левого желудочка
22.
• Клинико-морфологические формы• На основании преобладания сосудистых, геморрагических,
некротических и склеротических изменений в сердце, мозге,
почках при гипертонической болезни выделяют сердечную,
мозговую и почечную клиникоморфологические ее формы.
• Сердечная форма гипертонической болезни, как и сердечная
форма атеросклероза, составляет сущность ишемической
болезни сердца.
• Мозговая форма гипертонической болезни в настоящее время
стала основой цереброваскулярных заболеваний.
• Почечная форма гипертонической болезни характеризуется как
острыми, так и хроническими изменениями.
23.
Изменения внутренних органов при гипертонической болезни24.
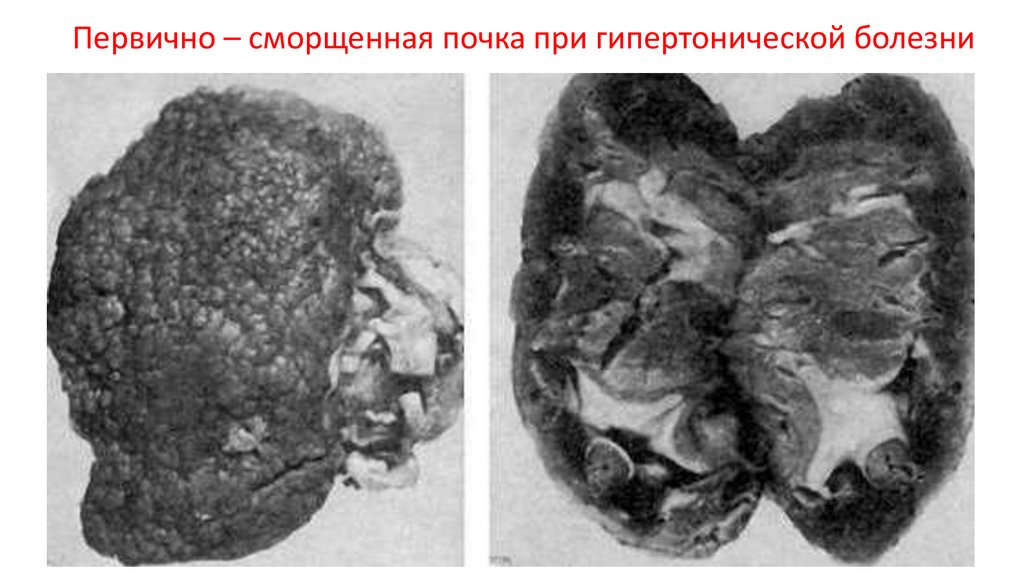
Первично – сморщенная почка при гипертонической болезни25.
Микроскопические изменения в почке при гипертонической болезни26.
•Ишемическая болезнь сердца•Ишемическая болезнь сердца - группа
заболеваний, обусловленных абсолютной или
относительной недостаточностью
коронарного кровообращения. Поэтому
ишемическая болезнь - это коронарная
болезнь сердца. Она выделена как
«самостоятельное заболевание» Всемирной
организацией здравоохранения в 1965 г. в
связи с большой социальной значимостью.
27.
• Этиология и патогенез. Среди непосредственных причин развитияишемической болезни сердца следует назвать длительный спазм,
тромбоз или тромбоэмболию венечных артерий сердца и
функциональное перенапряжение миокарда в условиях
атеросклеротической окклюзии этих артерий
• Патогенетические факторы ишемической болезни, атеросклероза и
гипертонической болезни также общие. Среди них главные: 1)
гиперлипидемия; 2) артериальная гипертензия; 3) избыточная масса тела
(ожирение); 4) малоподвижный образ жизни; 5) курение; 6) нарушение
толерантности к углеводам, в частности сахарный диабет; 7) мочекислый
диатез; 8) генетическая предрасположенность; 9) принадлежность к
мужскому полу.
• Классификация. Следует помнить, что генетически ишемическая болезнь
сердца связана с атеросклерозом и гипертонической болезнью. По
существу это сердечная форма атеросклероза и гипертонической
болезни, проявляющаяся ишемической дистрофией миокарда,
инфарктом миокарда, кардиосклерозом.
28.
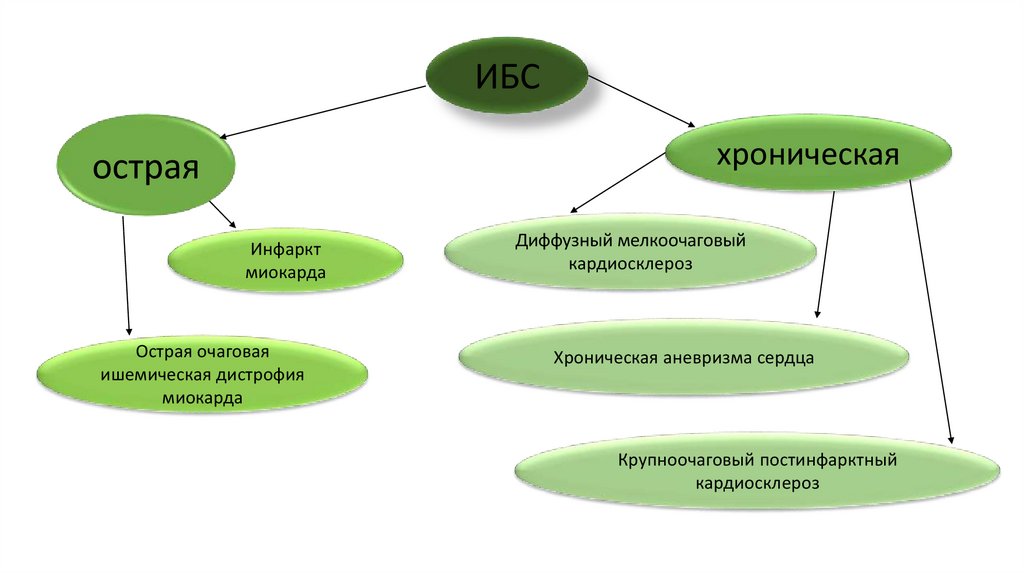
ИБСхроническая
острая
Инфаркт
миокарда
Острая очаговая
ишемическая дистрофия
миокарда
Диффузный мелкоочаговый
кардиосклероз
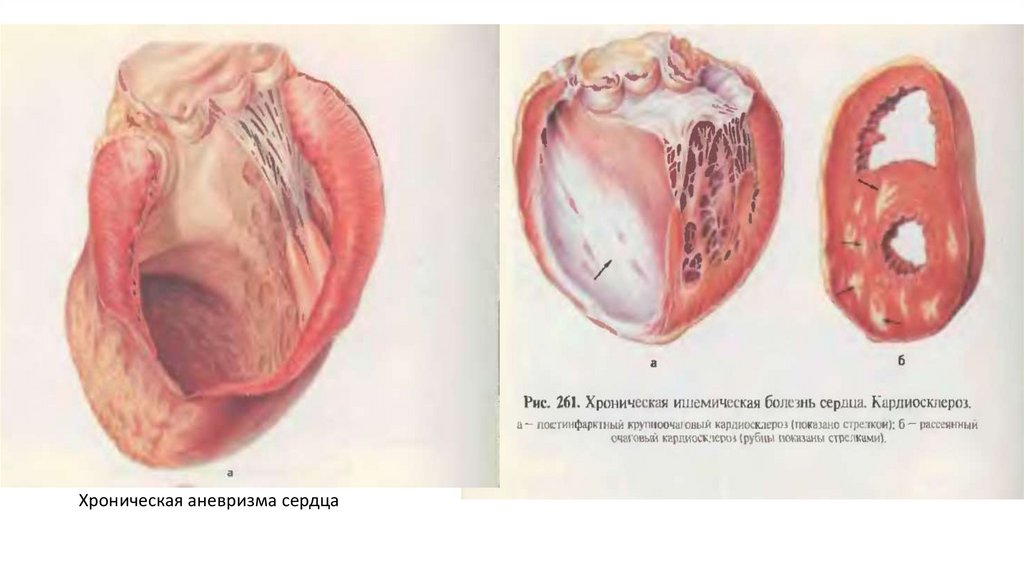
Хроническая аневризма сердца
Крупноочаговый постинфарктный
кардиосклероз
29.
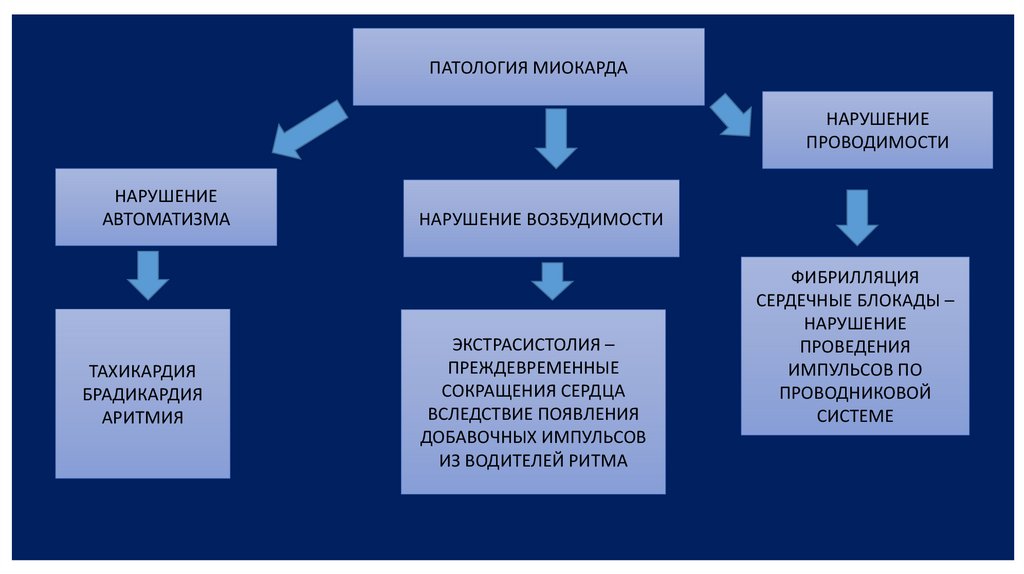
ПАТОЛОГИЯ МИОКАРДАНАРУШЕНИЕ
ПРОВОДИМОСТИ
НАРУШЕНИЕ
АВТОМАТИЗМА
ТАХИКАРДИЯ
БРАДИКАРДИЯ
АРИТМИЯ
НАРУШЕНИЕ ВОЗБУДИМОСТИ
ЭКСТРАСИСТОЛИЯ –
ПРЕЖДЕВРЕМЕННЫЕ
СОКРАЩЕНИЯ СЕРДЦА
ВСЛЕДСТВИЕ ПОЯВЛЕНИЯ
ДОБАВОЧНЫХ ИМПУЛЬСОВ
ИЗ ВОДИТЕЛЕЙ РИТМА
ФИБРИЛЛЯЦИЯ
СЕРДЕЧНЫЕ БЛОКАДЫ –
НАРУШЕНИЕ
ПРОВЕДЕНИЯ
ИМПУЛЬСОВ ПО
ПРОВОДНИКОВОЙ
СИСТЕМЕ
30.
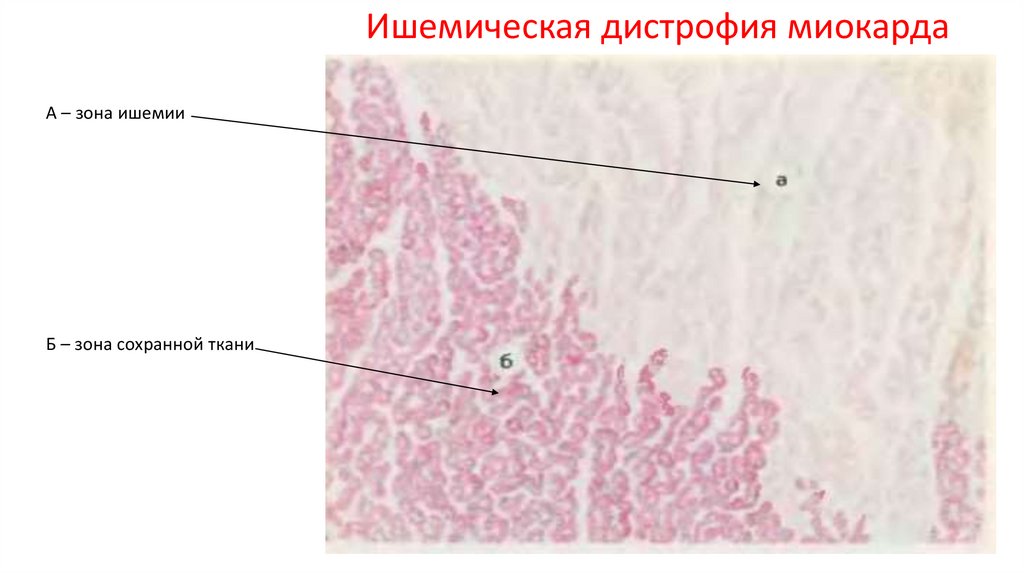
ОСТРАЯ ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА• Ишемическая дистрофия миокарда ( стенокардия, грудная жаба )
• Ишемическая дистрофия миокарда, или острая очаговая дистрофия
миокарда, развивается при спазме атеросклеротически измененных
коронарных артерий, когда возникают характерные изменения
электрокардиограммы, но ферментемия (повышение активности
трансаминаз, лактатдегидрогеназы и др.) отсутствует, что является
одним их доказательств отсутствия некроза миокарда.
• Макроскопическая диагностика очагов ишемической дистрофии
возможна с помощью солей тетразолия, теллурита калия. В участках
ишемии, где активность окислительно-восстановительных ферментов
резко ослаблена, зерна формазана и восстановленный теллур не
выпадают, поэтому участки ишемии выглядят светлыми на темном фоне
неизмененного миокарда.
31.
Ишемическая дистрофия миокардаА – зона ишемии
Б – зона сохранной ткани
32.
• Инфаркт миокарда• Инфаркт миокарда - это ишемический некроз
сердечной мышцы, поэтому клинически, помимо
изменений электрокардиограммы, для него характерна
ферментемия. Как правило, это ишемический (белый)
инфаркт с геморрагическим венчиком.
• Причины развития инфаркта - длительный спазм,
тромбоз или эмболия артерии, а также
функциональное напряжение органа в условиях
недостаточного его кровоснабжения.
33.
34.
• Инфаркт миокарда может захватывать различные отделы сердечной мышцы:субэндокардиальные -субэндокардиальный инфаркт, субэпикардиальные субэпикардиальный инфаркт, его среднюю часть -интрамуральный
инфаркт или всю толщу сердечной мышцы - трансмуральный инфаркт.
• Руководствуясь распространенностью некротических изменений в
сердечной мышце, различаютмелкоочаговый, крупноочаговый и
трансмуральный инфаркт миокарда.
• В своем течении инфаркт миокарда проходит две стадии - некротическую и
стадию рубцевания. В некротической стадии при гистологическом
исследовании область инфаркта представляет собой некротизированную
ткань, в которой периваскулярно сохраняются «островки» неизмененного
миокарда. Область некроза отграничена от сохранившегося миокарда зоной
полнокровия и лейкоцитарной инфильтрации(демаркационное воспаление)
• Стадия рубцевания (организации) инфаркта начинается по существу тогда,
когда на смену лейкоцитам приходят макрофаги и молодые клетки
фибробластического ряда, формируется рубец за счет разрастания
соединительной ткани
35.
Некротическая стадия инфаркта миокарда1 – зона демаркационного воспаления
1
2 – зона сохранных тканей
2
36.
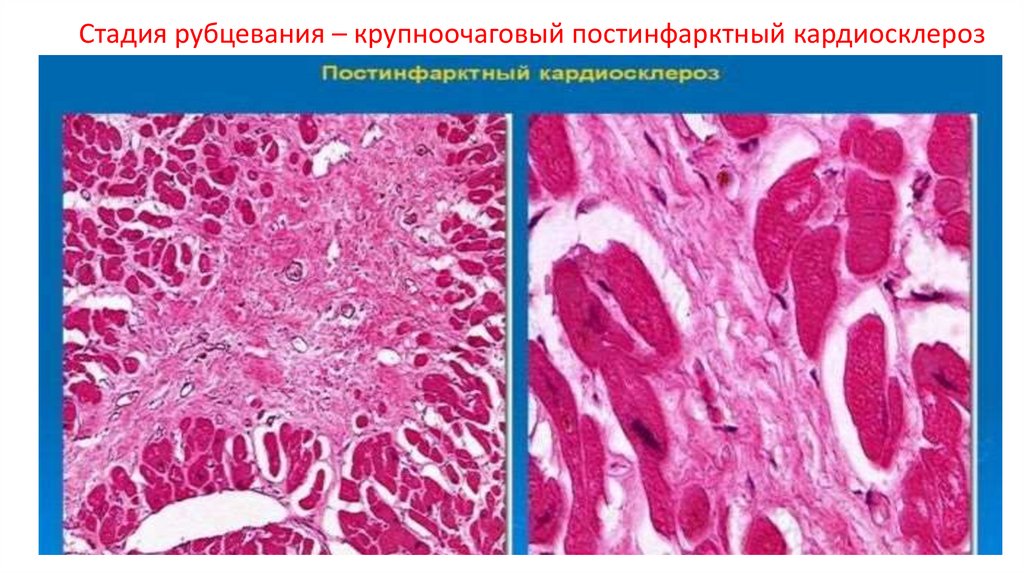
Стадия рубцевания – крупноочаговый постинфарктный кардиосклероз37.
ХРОНИЧЕСКАЯ ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА• Кардиосклероз как проявление хронической ишемической
болезни может быть атеросклеротическим диффузным
мелкоочаговым либо постинфарктным крупноочаговым, на
основе которого образуется хроническая аневризма сердца
(постинфарктные изменения).
• Хроническая аневризма сердца образуется обычно в исходе
трансмурального обширного инфаркта, когда рубцовая
соединительная ткань, заместившая инфаркт, становится
стенкой сердца. Она истончается и под давлением крови
выбухает - образуется аневризматический мешок,
заполненный слоистыми тромботическими массами
























 Медицина
Медицина








