Похожие презентации:
Болезни сердца и сосудов
1. БОЛЕЗНИ СЕРДЦА И СОСУДОВ
2. Атеросклероз (от греч. athere – кашица и sclerosis - уплотнение
• Хроническое заболевание,характеризующееся нарушением жирового
и белкового обмена с поражением артерий
эластического и эластическо-мышечного
типа
3.
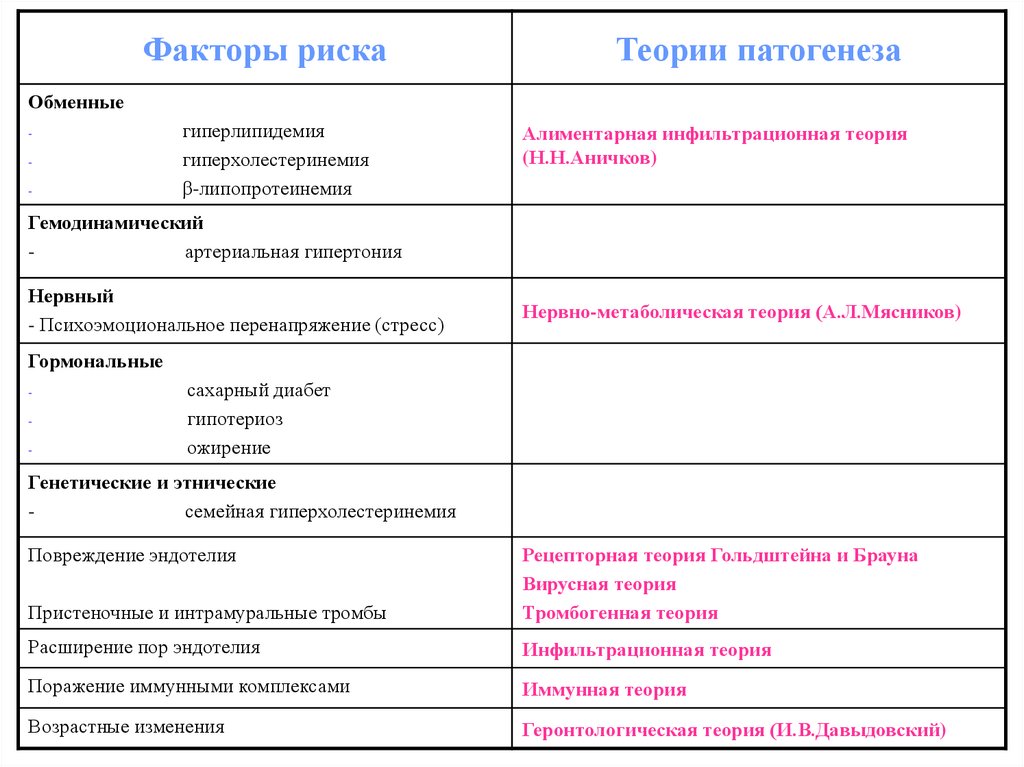
Факторы рискаТеории патогенеза
Обменные
-
гиперлипидемия
гиперхолестеринемия
β-липопротеинемия
Алиментарная инфильтрационная теория
(Н.Н.Аничков)
Гемодинамический
артериальная гипертония
Нервный
- Психоэмоциональное перенапряжение (стресс)
Нервно-метаболическая теория (А.Л.Мясников)
Гормональные
-
-
сахарный диабет
гипотериоз
ожирение
Генетические и этнические
семейная гиперхолестеринемия
Повреждение эндотелия
Пристеночные и интрамуральные тромбы
Рецепторная теория Гольдштейна и Брауна
Вирусная теория
Тромбогенная теория
Расширение пор эндотелия
Инфильтрационная теория
Поражение иммунными комплексами
Иммунная теория
Возрастные изменения
Геронтологическая теория (И.В.Давыдовский)
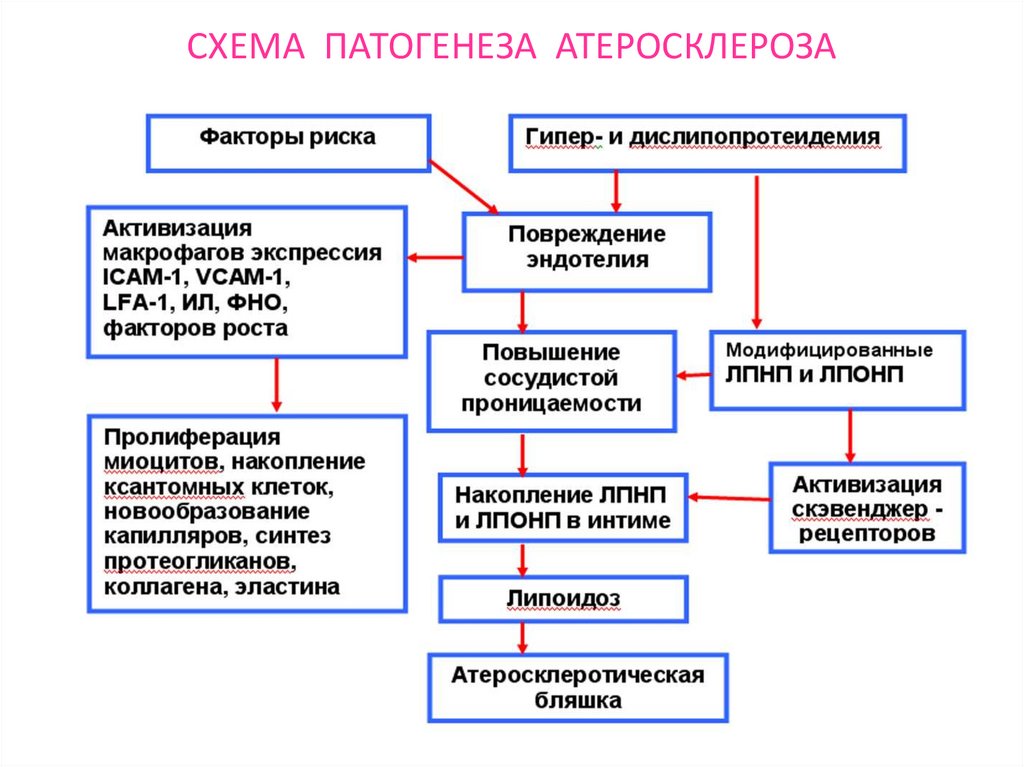
4. СХЕМА ПАТОГЕНЕЗА АТЕРОСКЛЕРОЗА
5. Макроскопическая характеристика Ат
• Жировые пятна и полоски• Липосклеротические (фиброзные) бляшки
• Осложненные поражения
6. СТАДИИ АТЕРОСКЛЕРОЗА
• Долипидная• Липоидоз
• Липосклероз
• Атероматоз
• Язвенный атероматоз
• Атерокальциноз
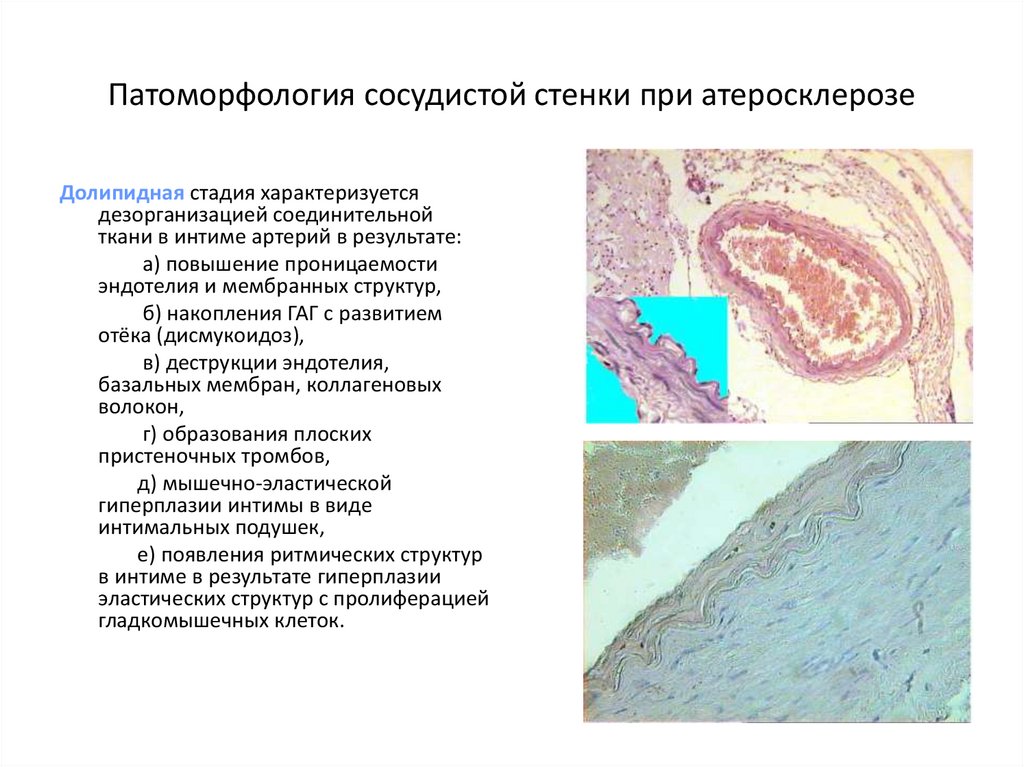
7. Патоморфология сосудистой стенки при атеросклерозе
Долипидная стадия характеризуетсядезорганизацией соединительной
ткани в интиме артерий в результате:
а) повышение проницаемости
эндотелия и мембранных структур,
б) накопления ГАГ с развитием
отёка (дисмукоидоз),
в) деструкции эндотелия,
базальных мембран, коллагеновых
волокон,
г) образования плоских
пристеночных тромбов,
д) мышечно-эластической
гиперплазии интимы в виде
интимальных подушек,
е) появления ритмических структур
в интиме в результате гиперплазии
эластических структур с пролиферацией
гладкомышечных клеток.
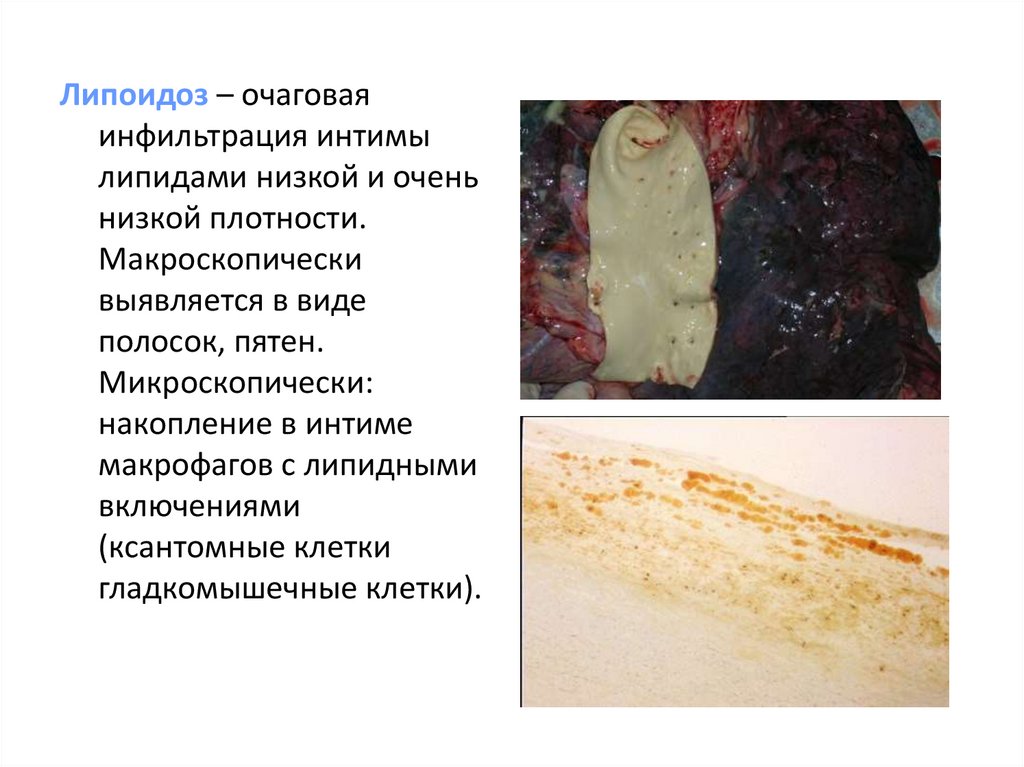
8.
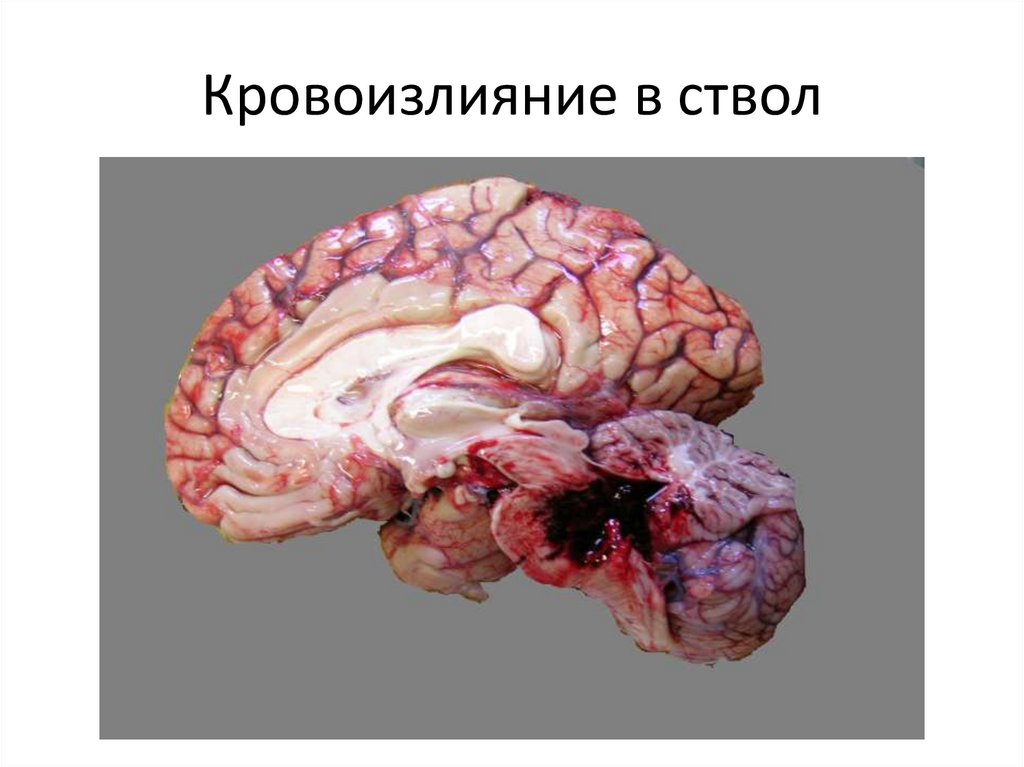
Липоидоз – очаговаяинфильтрация интимы
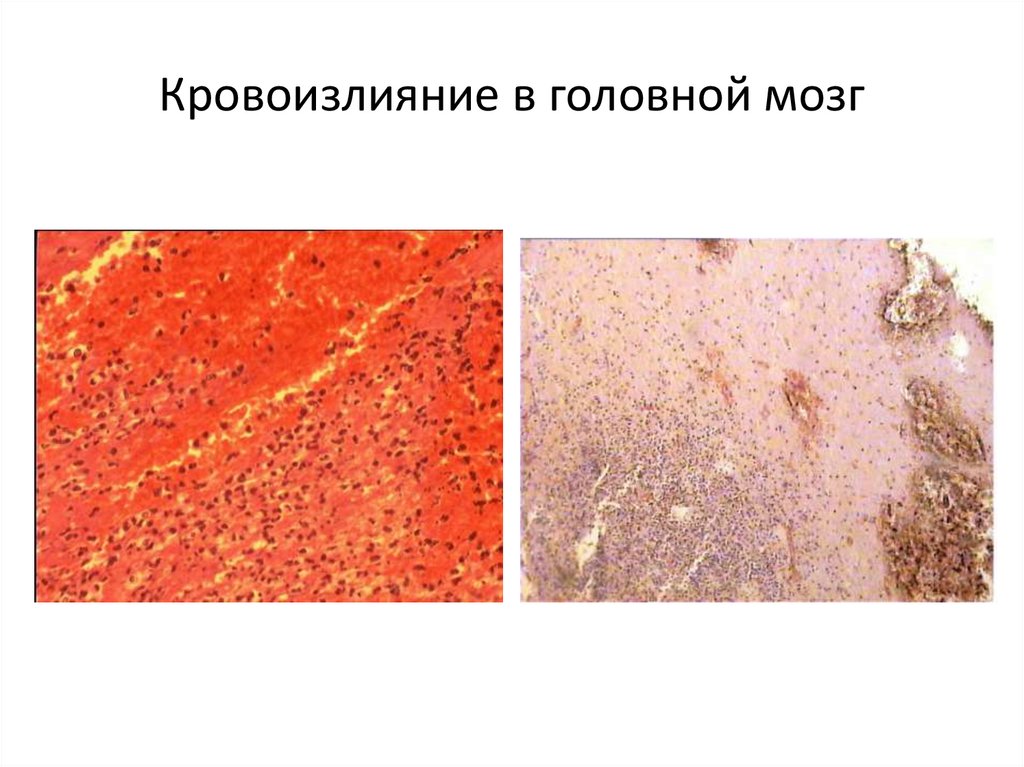
липидами низкой и очень
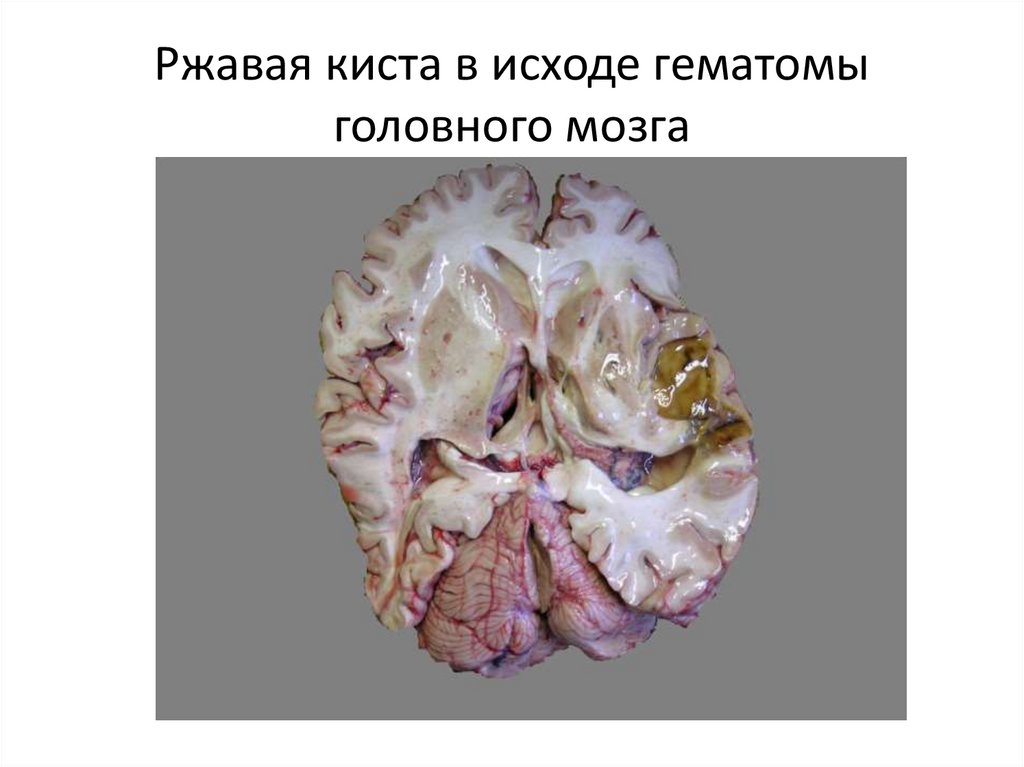
низкой плотности.
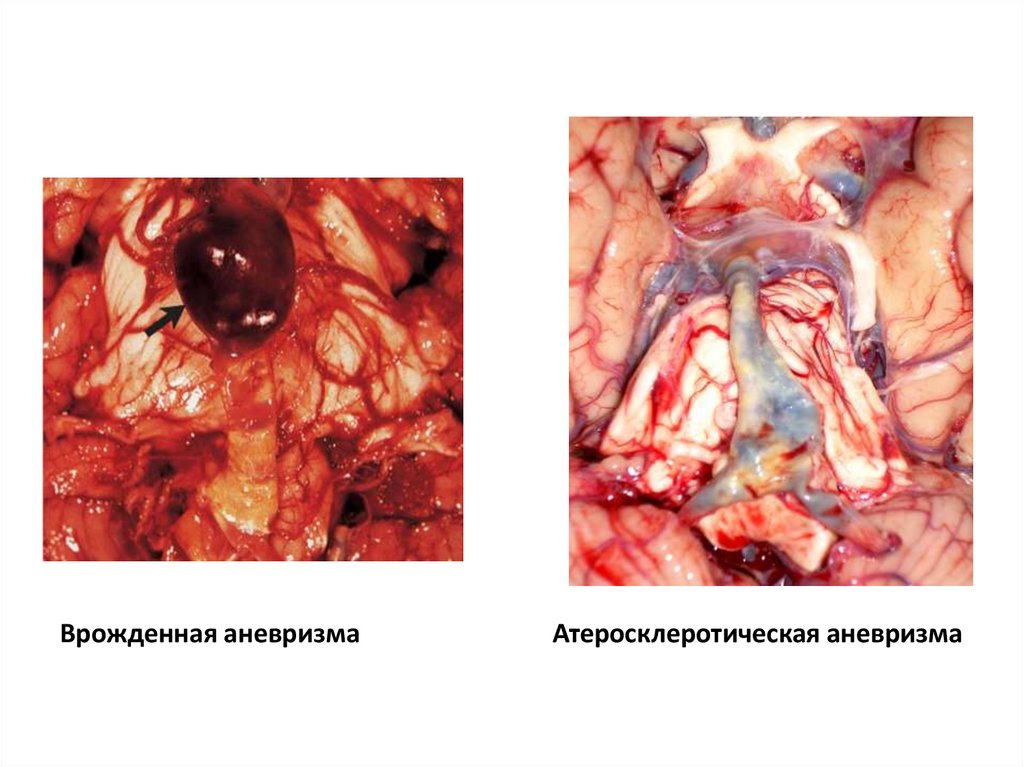
Макроскопически
выявляется в виде
полосок, пятен.
Микроскопически:
накопление в интиме
макрофагов с липидными
включениями
(ксантомные клетки
гладкомышечные клетки).
9.
Липосклерозхарактеризуется
разрастанием молодой
соединительной ткани в
зонах отложения липидов
и белков.
Макроскопически:
очаговое уплотнение
бледно-желтого цвета в
виде бляшки.
10.
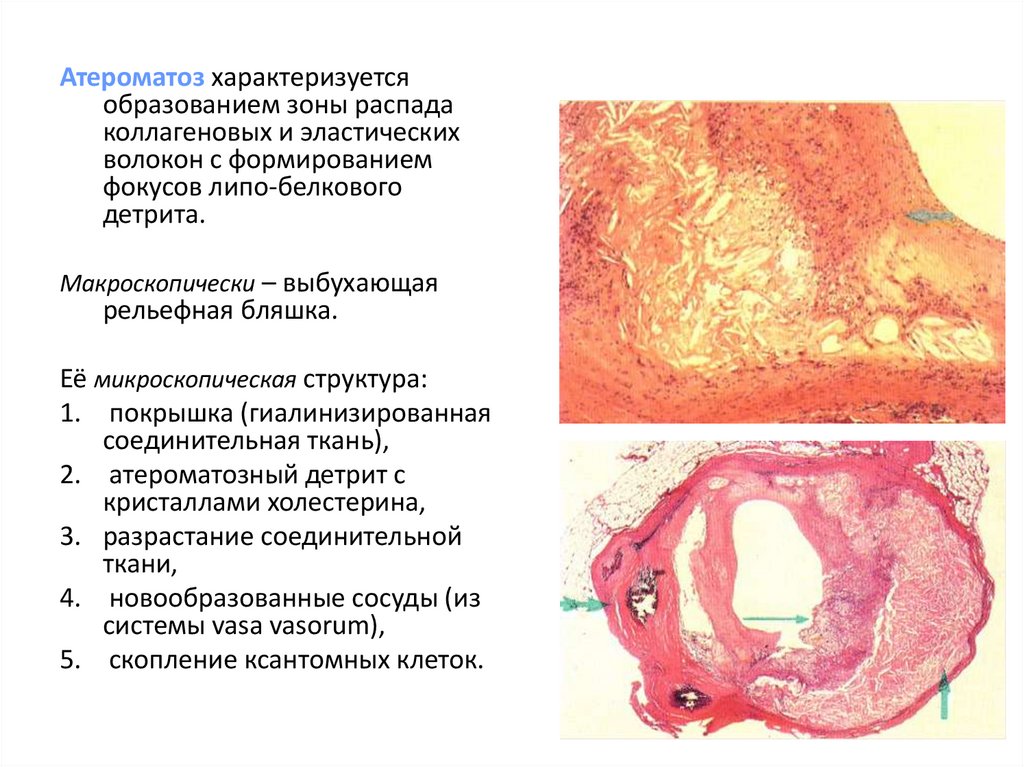
Атероматоз характеризуетсяобразованием зоны распада
коллагеновых и эластических
волокон с формированием
фокусов липо-белкового
детрита.
Макроскопически – выбухающая
рельефная бляшка.
Её микроскопическая структура:
1. покрышка (гиалинизированная
соединительная ткань),
2. атероматозный детрит с
кристаллами холестерина,
3. разрастание соединительной
ткани,
4. новообразованные сосуды (из
системы vasa vasorum),
5. скопление ксантомных клеток.
11.
Изъязвление атероматознойбляшки – появление язв с
выкрашиванием
атероматозных масс в
просвет сосуда.
12.
Атерокальциноз –характеризуется
дистрофическим
обызвествлением в
зонах склероза,
некроза, гиалиноза
бляшки. Отложения
солей кальция могут
быть пылевидными,
мелко- и
крупноглыбчатыми.
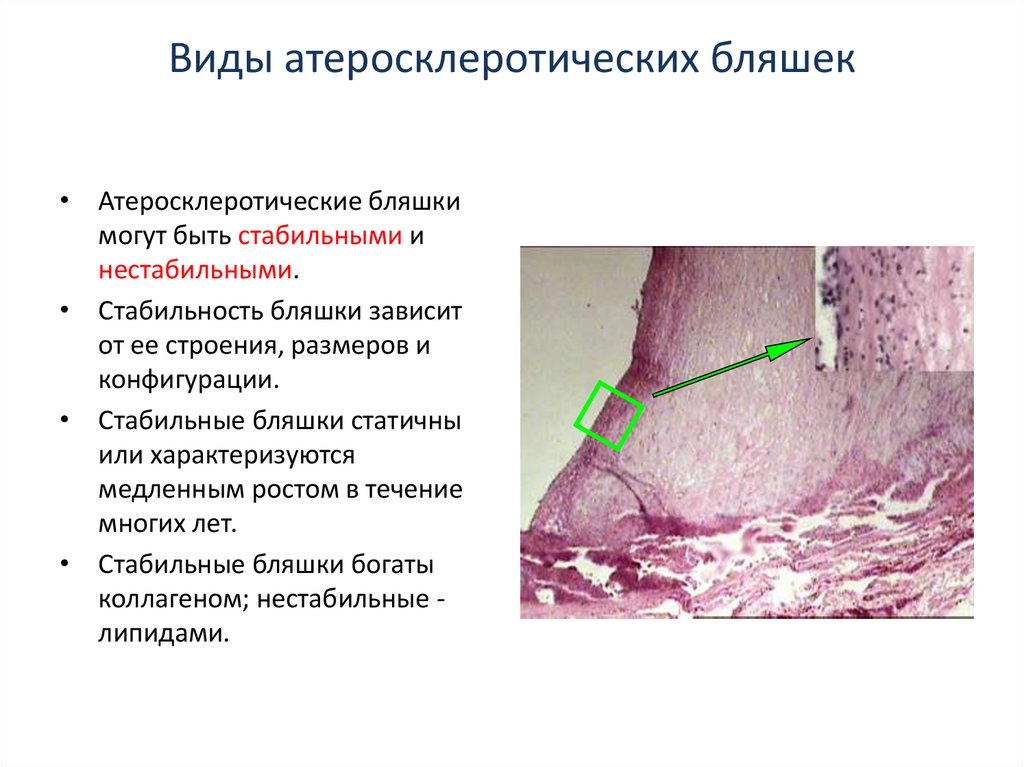
13. Виды атеросклеротических бляшек
• Атеросклеротические бляшкимогут быть стабильными и
нестабильными.
• Стабильность бляшки зависит
от ее строения, размеров и
конфигурации.
• Стабильные бляшки статичны
или характеризуются
медленным ростом в течение
многих лет.
• Стабильные бляшки богаты
коллагеном; нестабильные липидами.
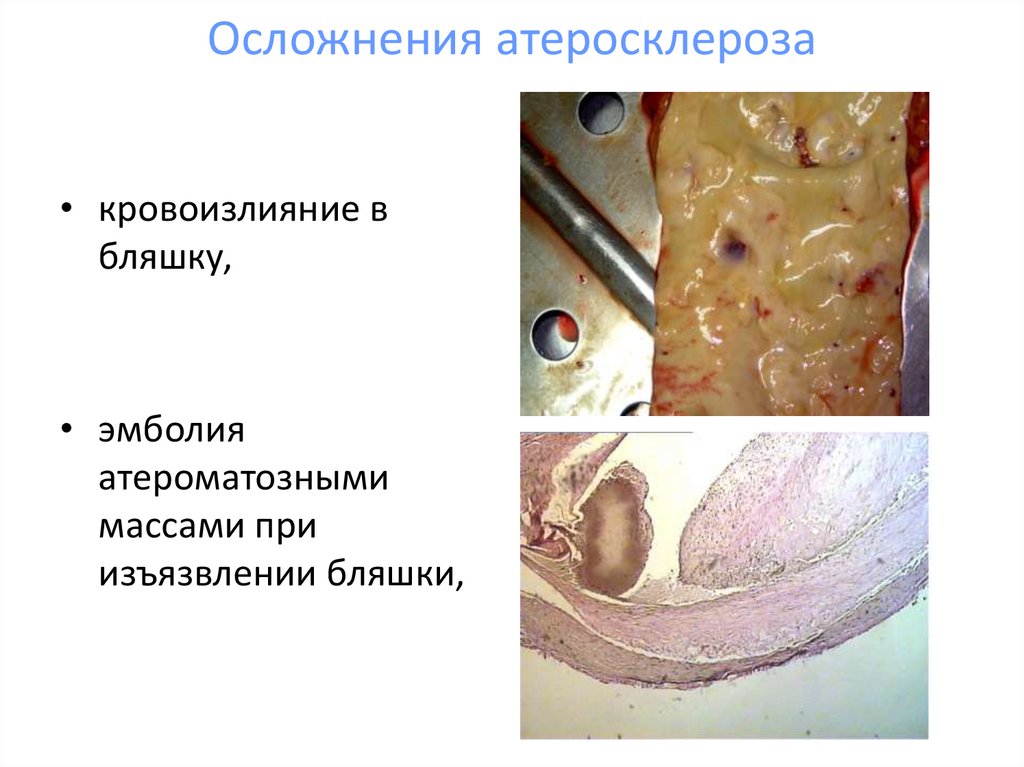
14. Осложнения атеросклероза
• кровоизлияние вбляшку,
• эмболия
атероматозными
массами при
изъязвлении бляшки,
15. Осложнения атеросклероза
• тромбоз (пристеночный,обтурирующий,
осложнённый
тромбоэмболией),
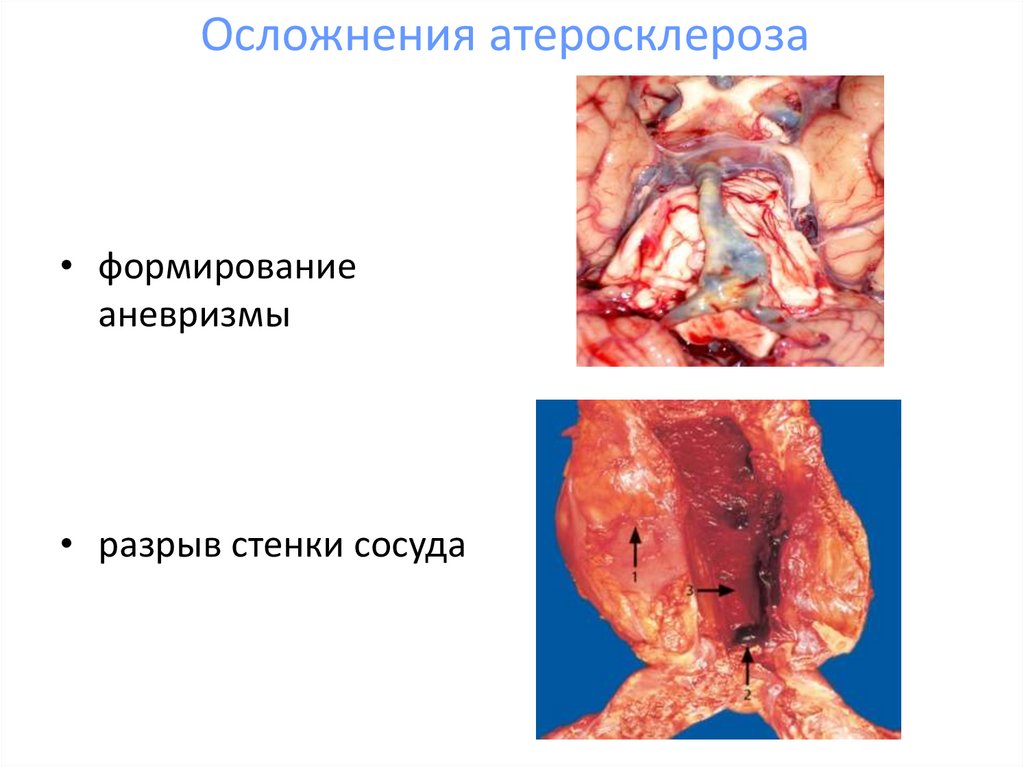
16. Осложнения атеросклероза
• формированиеаневризмы
• разрыв стенки сосуда
17. аневризмы
• По происхождению: врожденные, приобретенные;• По форме: мешковидные, цилиндрические;
• По структуре:
истинная – aneurisma vera
расслаивающая - aneurisma dissecans
ложная - aneurisma spuria
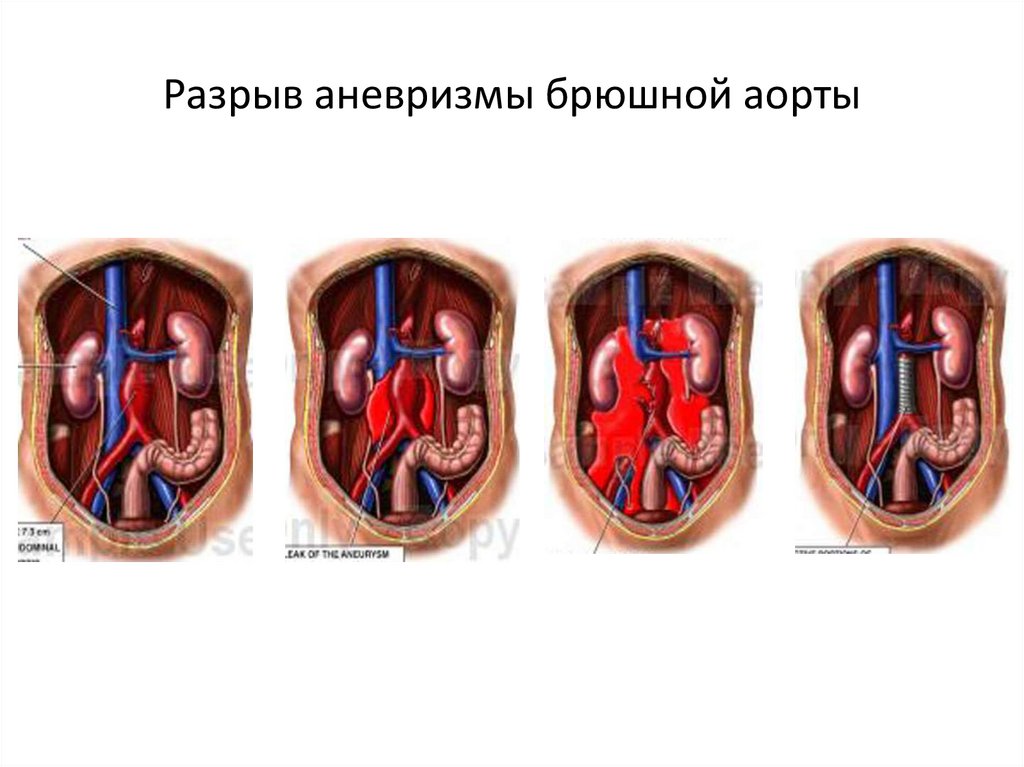
18. Разрыв аневризмы брюшной аорты
19. Протезирование брюшной аорты
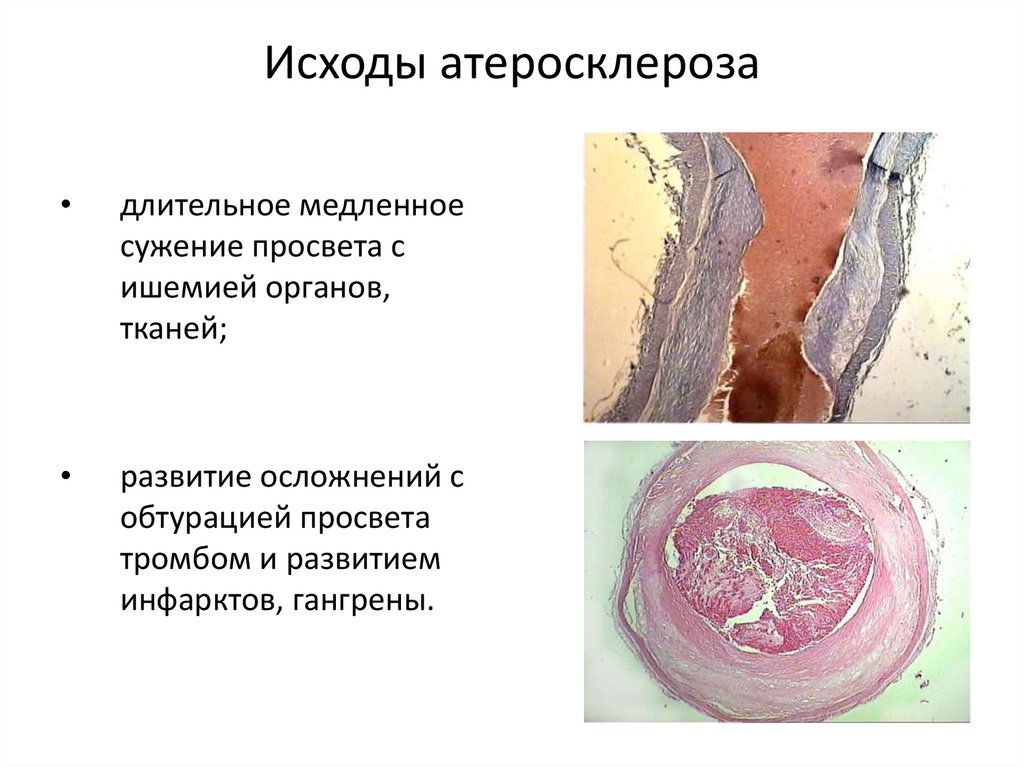
20. Исходы атеросклероза
длительное медленное
сужение просвета с
ишемией органов,
тканей;
развитие осложнений с
обтурацией просвета
тромбом и развитием
инфарктов, гангрены.
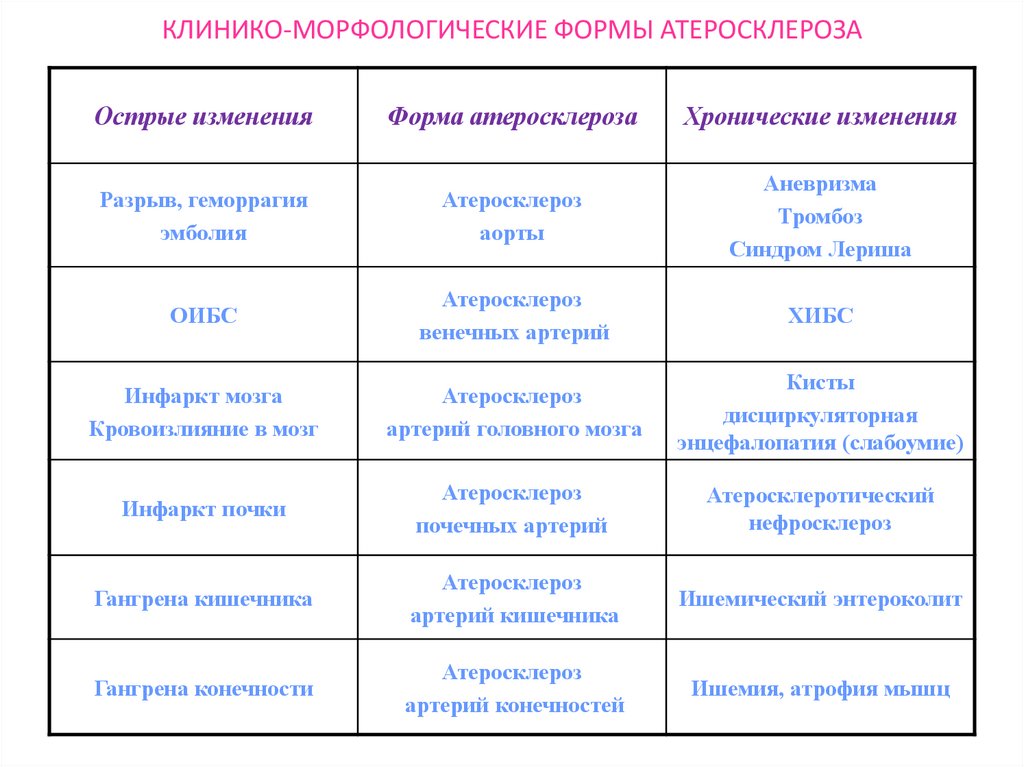
21. КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ АТЕРОСКЛЕРОЗА
Острые измененияФорма атеросклероза
Хронические изменения
Разрыв, геморрагия
эмболия
Атеросклероз
аорты
Аневризма
Тромбоз
Синдром Лериша
ОИБС
Атеросклероз
венечных артерий
ХИБС
Инфаркт мозга
Кровоизлияние в мозг
Атеросклероз
артерий головного мозга
Кисты
дисциркуляторная
энцефалопатия (слабоумие)
Инфаркт почки
Атеросклероз
почечных артерий
Атеросклеротический
нефросклероз
Гангрена кишечника
Атеросклероз
артерий кишечника
Ишемический энтероколит
Гангрена конечности
Атеросклероз
артерий конечностей
Ишемия, атрофия мышц
22. синдром Лериша
Синдром Лериша является однимиз наиболее частых заболеваний
артериальной системы, обусловленный
окклюзирующим поражением
(закупоркой) аорто-подвздошного
сегмента.
Нарушение кровообращения таза и
нижних конечностей приводит к
появлению характерной триады
симптомов, подробно описанных
Леришем уже в 1923 г.:
1) перемежающейся хромоте,
2) отсутствию пульса на артериях
нижних конечностей и
3) импотенции.
Рене Лериш
23. ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ
24.
Гипертоническая болезнь (эссенциальная артериальная гипертензия) -
хроническое заболевание, характеризующееся
стойким повышением АД при поражении мелких
артерий и артериол.
• Симптоматические гипертонии
возникают в результате поражения почек
(нефрогенная АГ), почечных артерий
(вазоренальная), эндокринных нарушений
(климактерическая и др.), ЦНС (центрогенные,
посткоммоционные).
25. Диагностические критерии оценки артериального давления у взрослых
Диастолическое:< 85 нормальное АД
85 – 89 высшая граница нормального АД
90 – 104 легкая степень гипертензии
105 – 114 умеренная гипертенизя
>114 тяжелая степень гипертензии
Систолическое:
< 140 нормальное АД
140 – 159 пограничная изолированная
систолическая гипертензия
> 159 изолировання систолическая гипертензия
26. По степени повышения АД и клиническому течению
• Доброкачественная гипертензия (уровень диастолического давленияне превышает 114 мм рт.ст.)
• Злокачественная гипертензия (уровень диастолического давления
превышает 114 мм рт.ст.) – быстро прогрессирующее течение,
ведущее к летальному исходу через 1 – 2 года.
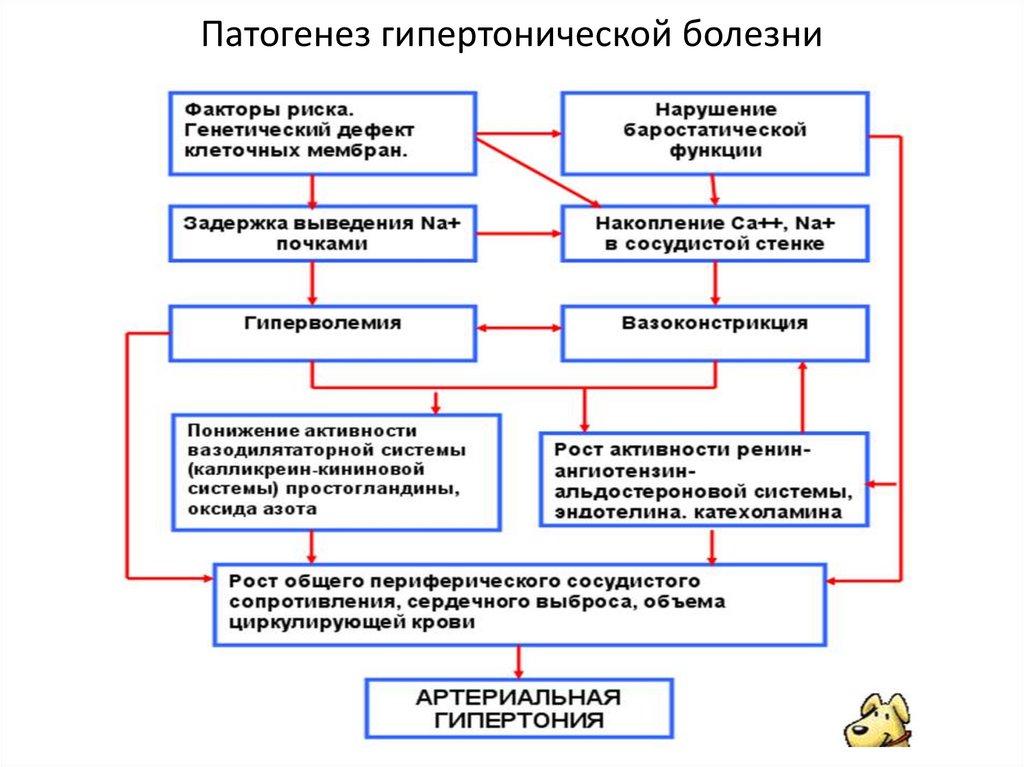
27. Патогенез гипертонической болезни
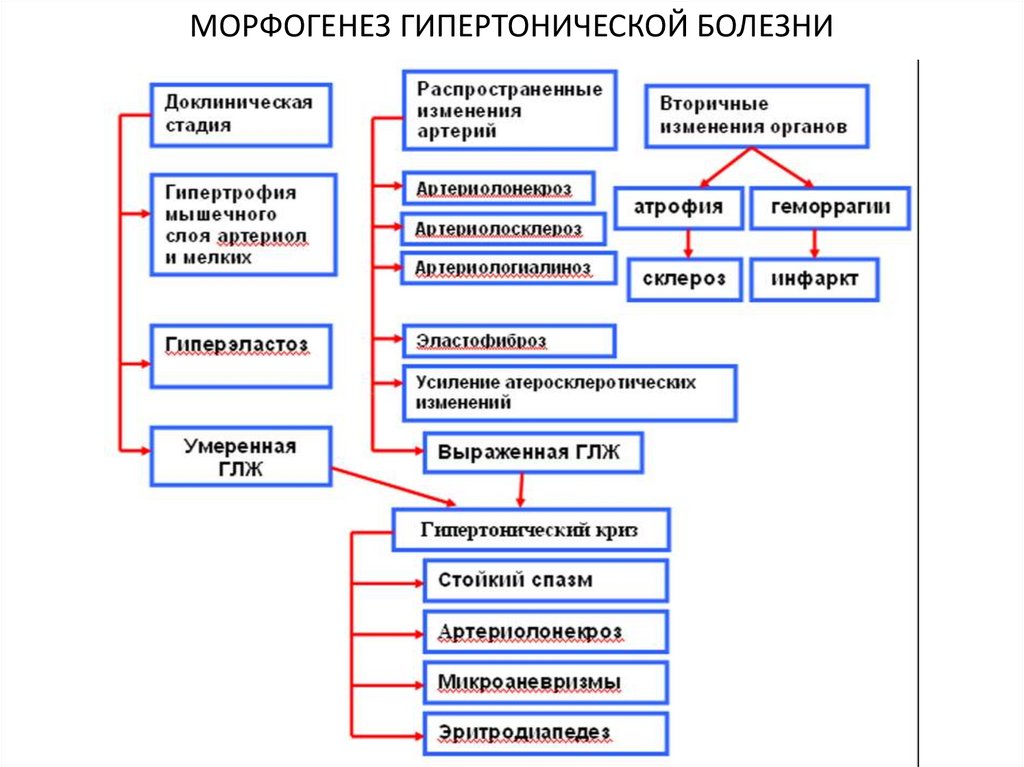
28. МОРФОГЕНЕЗ ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНИ
29. Доклиническая стадия
Гипертрофиямышечного слоя
артериол и мелких
артерий
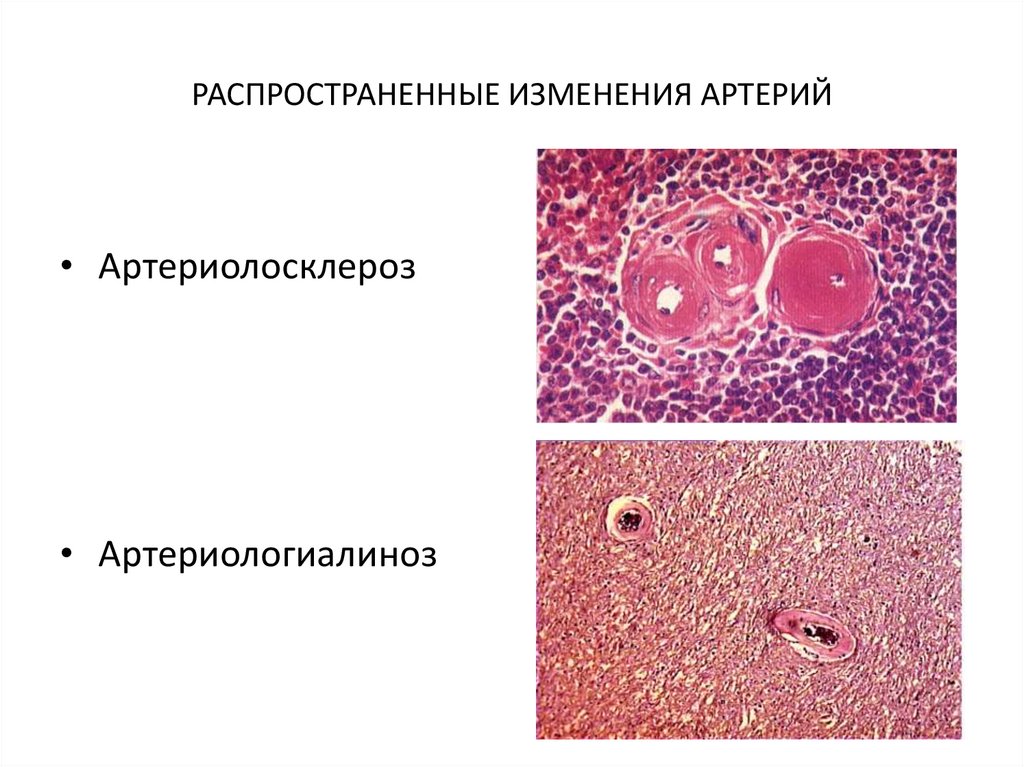
30. РАСПРОСТРАНЕННЫЕ ИЗМЕНЕНИЯ АРТЕРИЙ
• Артериолосклероз• Артериологиалиноз
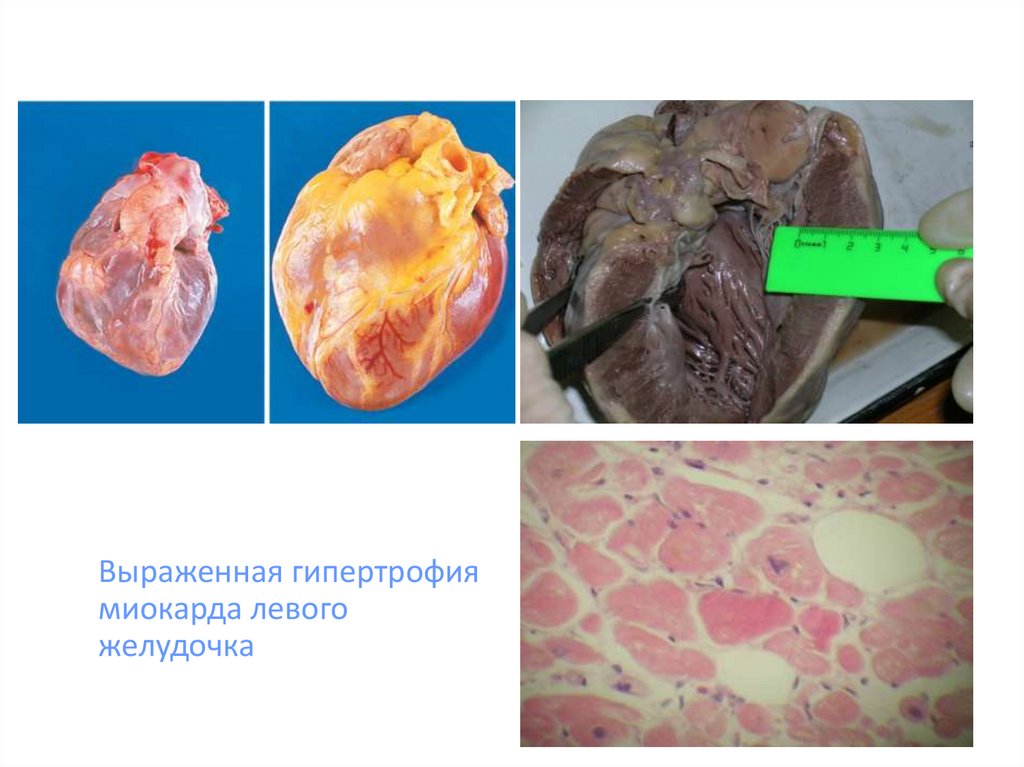
31.
Выраженная гипертрофиямиокарда левого
желудочка
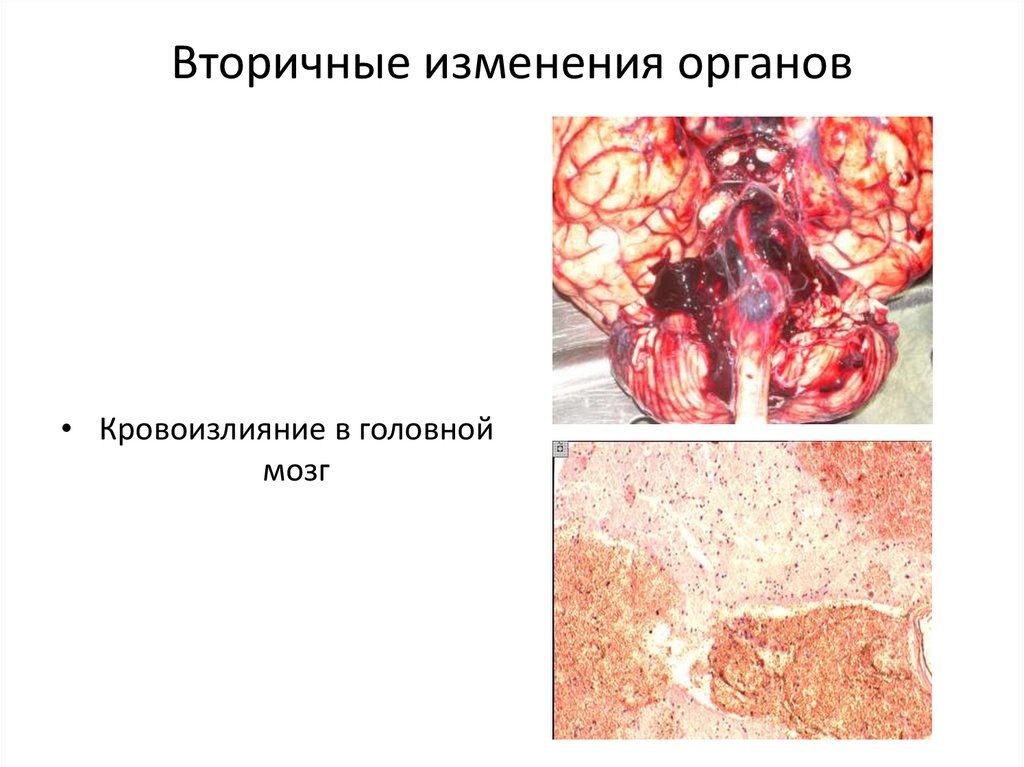
32. Вторичные изменения органов
• Кровоизлияние в головноймозг
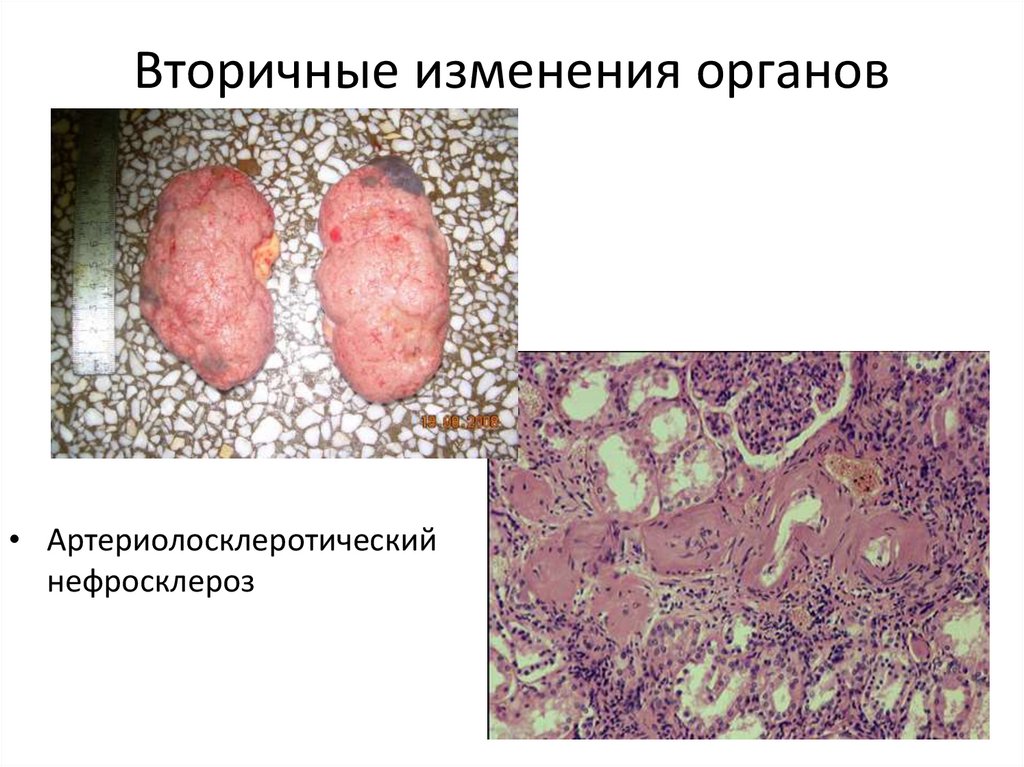
33. Вторичные изменения органов
• Артериолосклеротическийнефросклероз
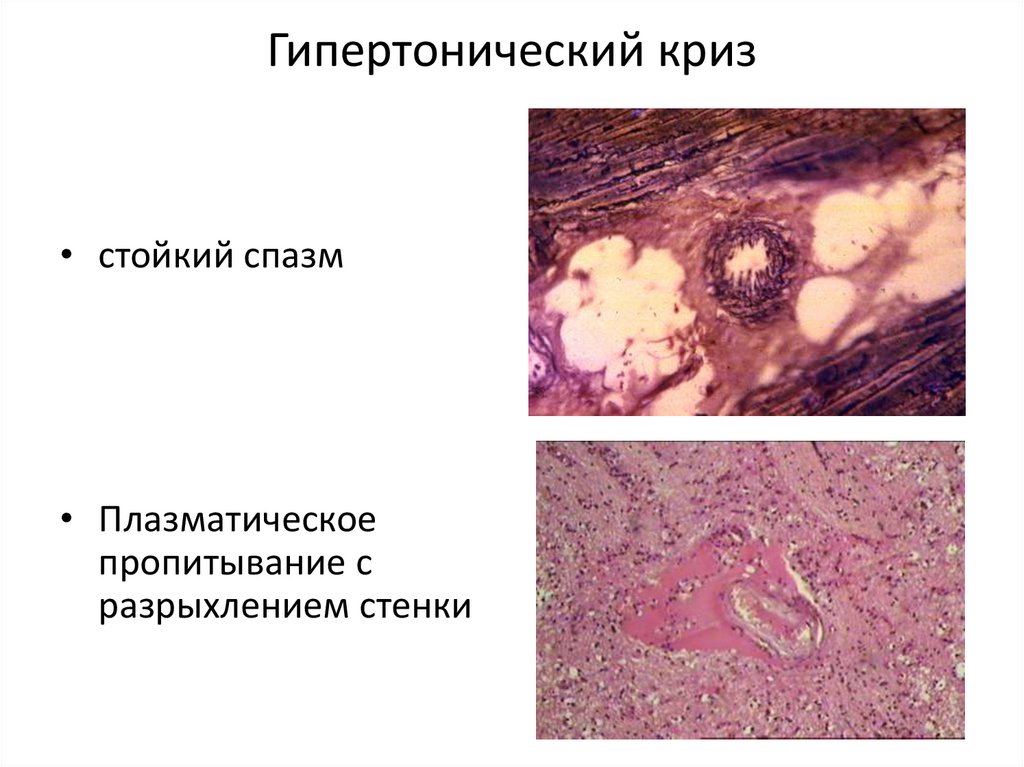
34. Гипертонический криз
• стойкий спазм• Плазматическое
пропитывание с
разрыхлением стенки
35.
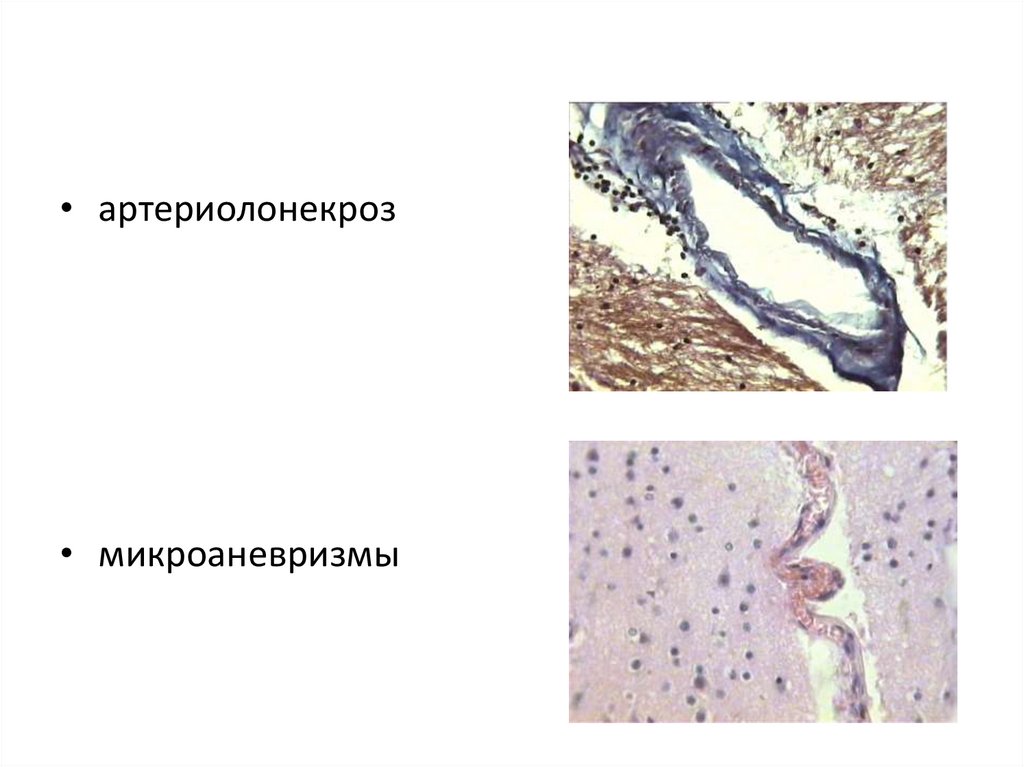
• артериолонекроз• микроаневризмы
36.
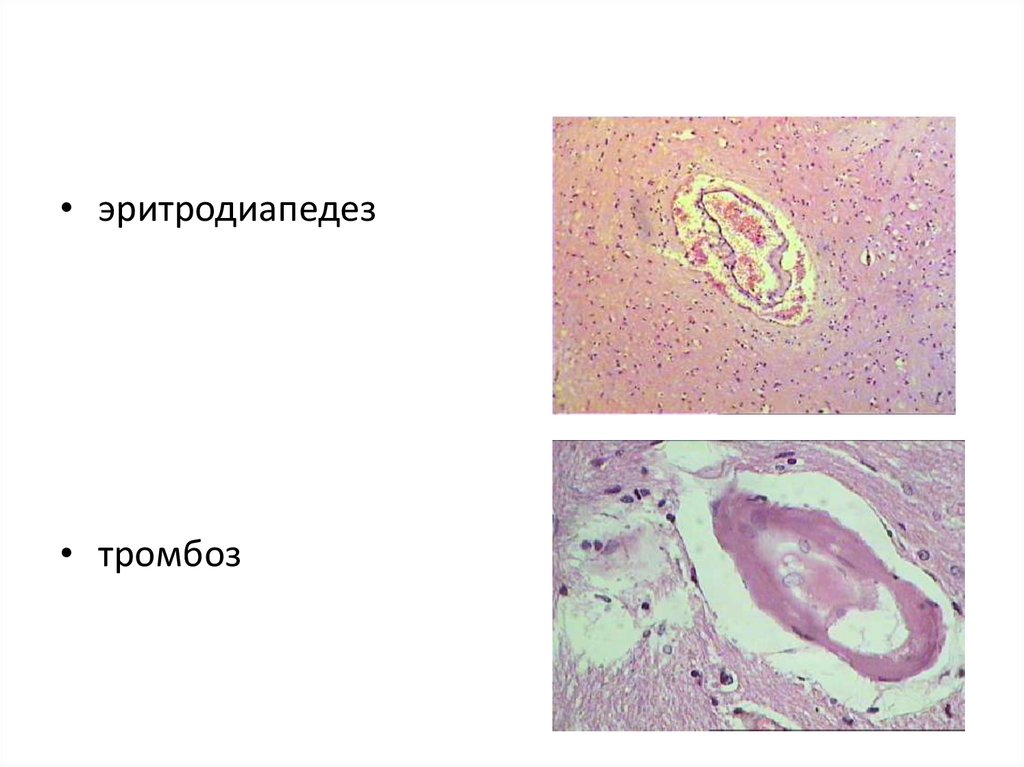
• эритродиапедез• тромбоз
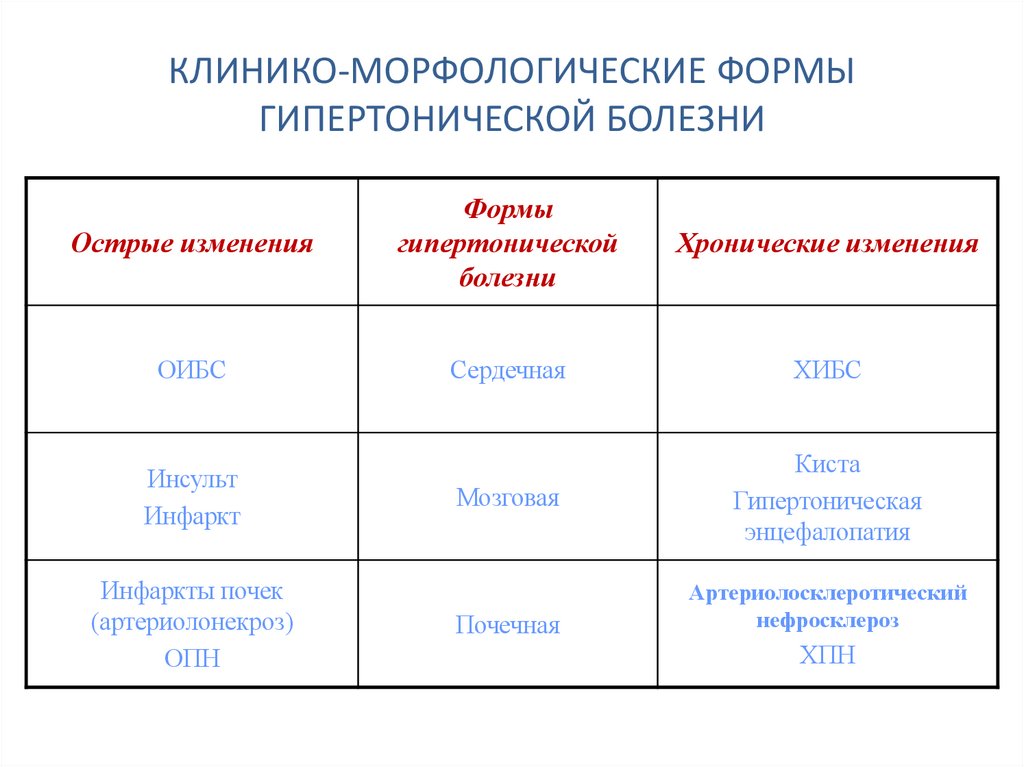
37. КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНИ
Острые измененияФормы
гипертонической
болезни
Хронические изменения
ОИБС
Сердечная
ХИБС
Мозговая
Киста
Гипертоническая
энцефалопатия
Инсульт
Инфаркт
Инфаркты почек
(артериолонекроз)
ОПН
Почечная
Артериолосклеротический
нефросклероз
ХПН
38. ишемические болезни сердца
39. группа заболеваний, обусловленных абсолютной или относительной недостаточностью коронарного кровообращения ИБС является
кардиальной формойатеросклероза и гипертонической
болезни
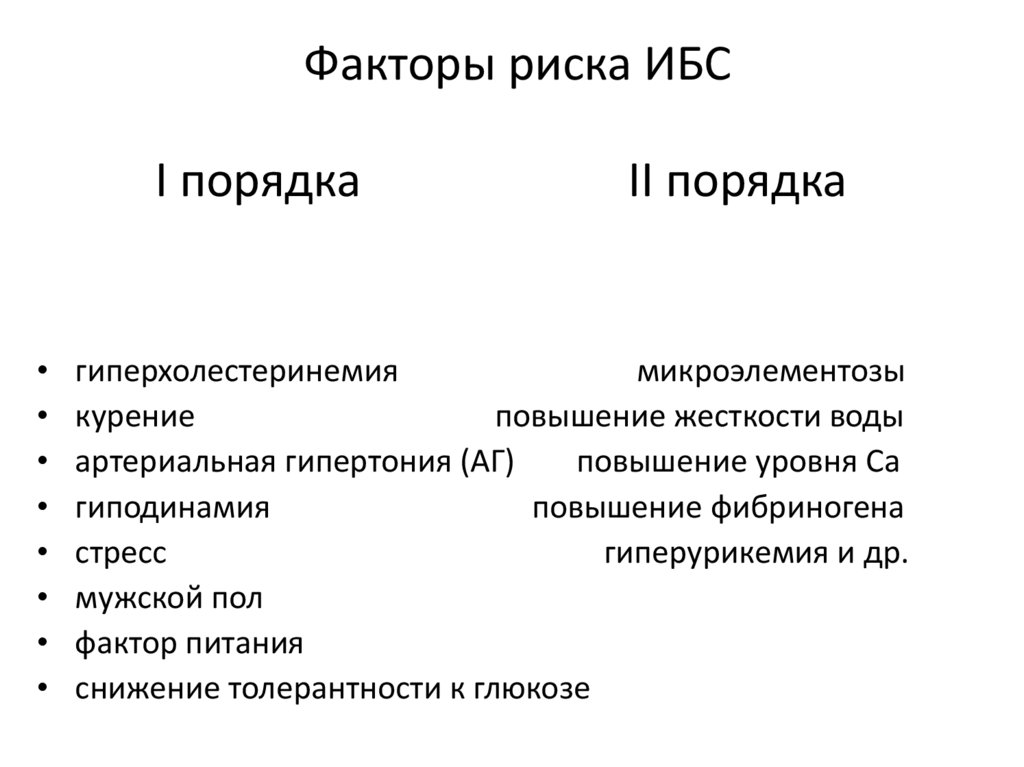
40. Факторы риска ИБС
41. Факторы риска ИБС
I порядкаII порядка
гиперхолестеринемия
микроэлементозы
курение
повышение жесткости воды
артериальная гипертония (АГ)
повышение уровня Са
гиподинамия
повышение фибриногена
стресс
гиперурикемия и др.
мужской пол
фактор питания
снижение толерантности к глюкозе
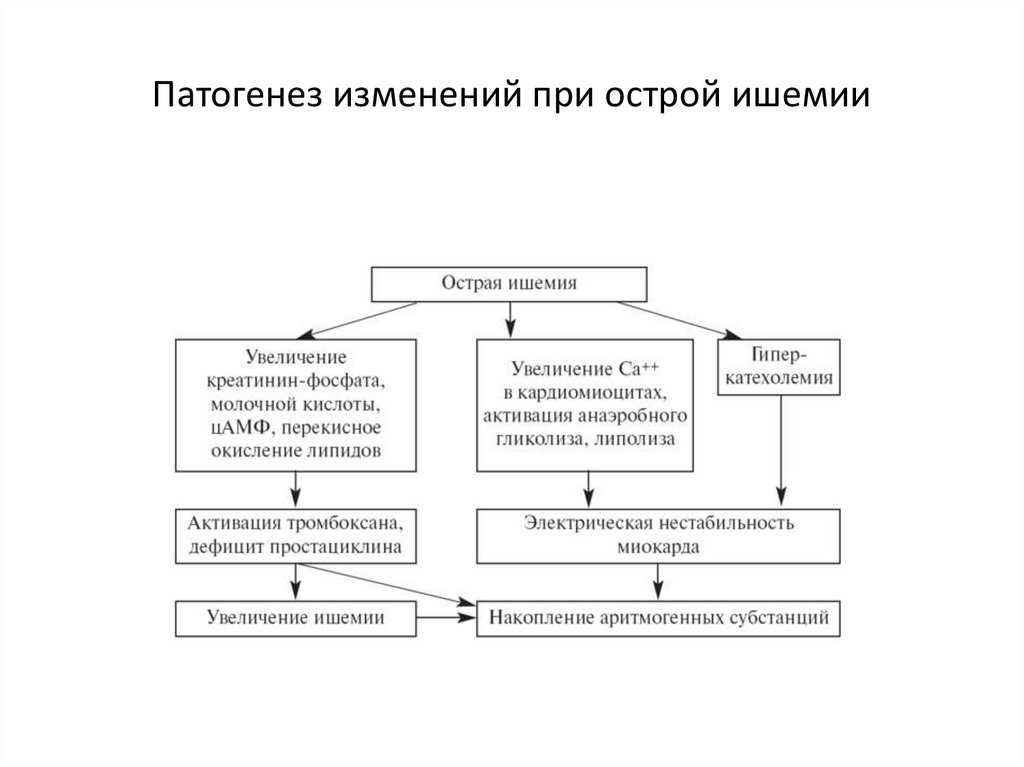
42. Патогенез изменений при острой ишемии
43. Структурной основой ИБС является атеросклероз (Ат) венечных артерий и гипертоническая болезнь (ГБ)
44.
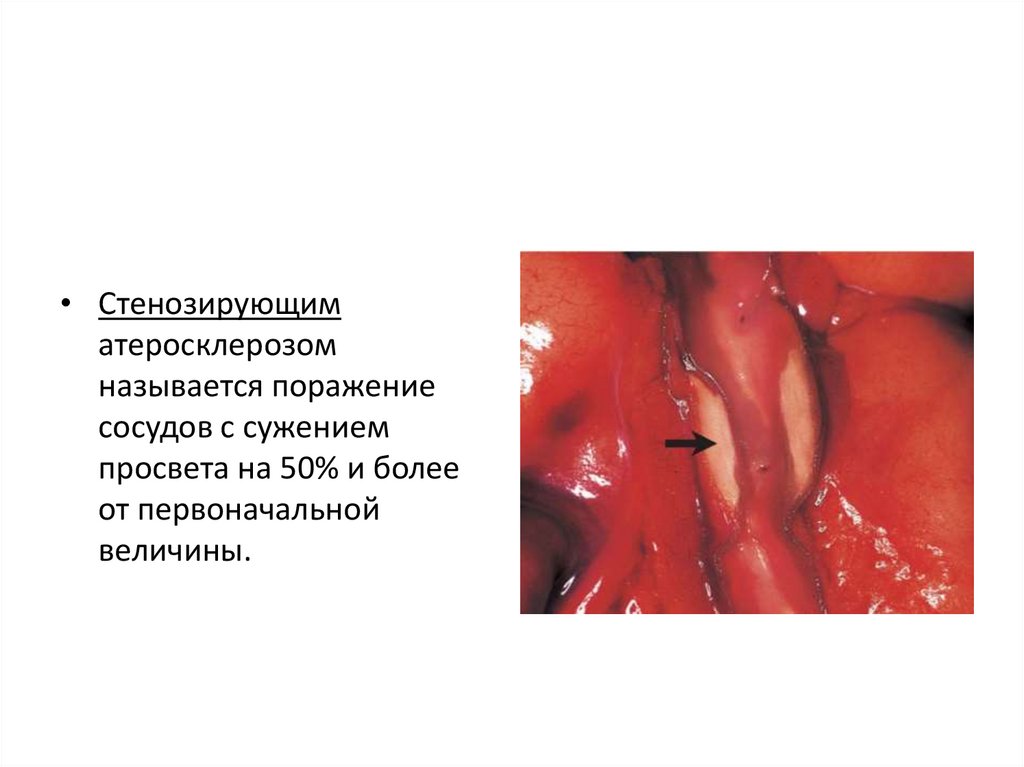
• Стенозирующиматеросклерозом
называется поражение
сосудов с сужением
просвета на 50% и более
от первоначальной
величины.
45.
• Клинически значимымсчитается стеноз с
уменьшением просвета на
75% и более от
первоначальной
величины просвета
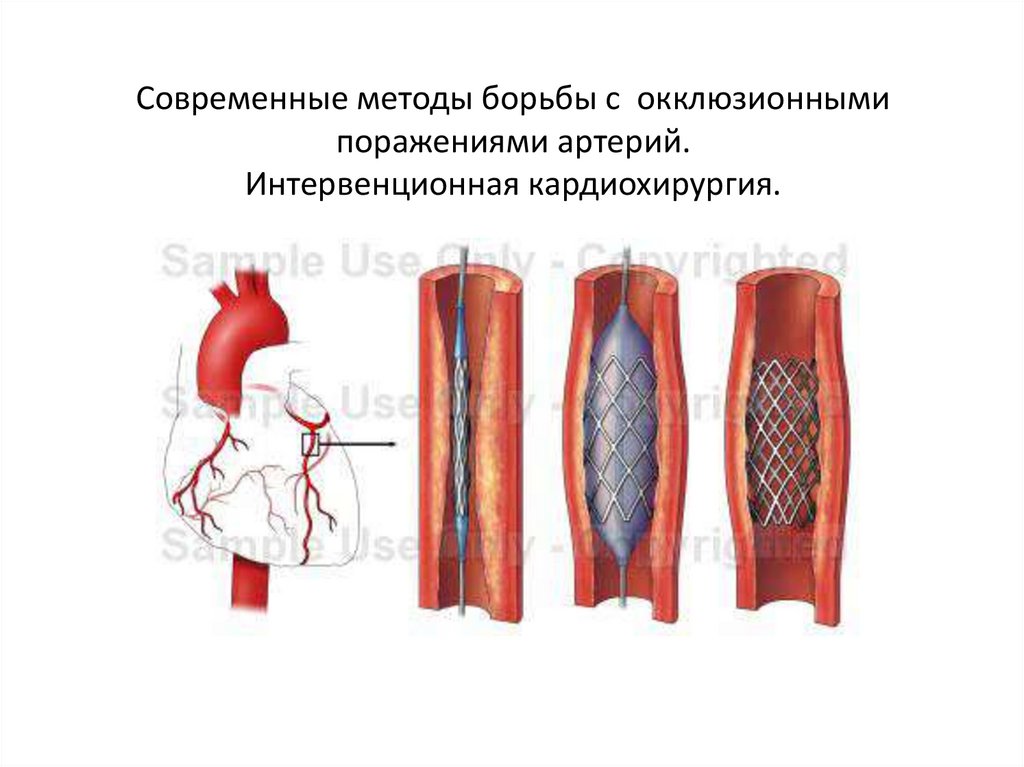
сосуда.
46. Современные методы борьбы с окклюзионными поражениями артерий. Интервенционная кардиохирургия.
47. КЛАССИФИКАЦИЯ ИБС
ОСТРАЯ1. Внезапная коронарная
смерть (ВКС)
2. Инфаркт миокарда
ХРОНИЧЕСКАЯ
1. Крупноочаговый
кардиосклероз
2. Хроническая
аневризма
3. Мелкоочаговый
диффузный
кардиосклероз
48. Причинами развития острой ИБС являются:
• тромбоз венечных артерий,• длительный спазм венечных артерий,
• тромбоэмболия венечных артерий,
• функциональное перенапряжение в условиях
недостаточности коллатерального
кровообращения при атеросклерозе венечных
артерий.
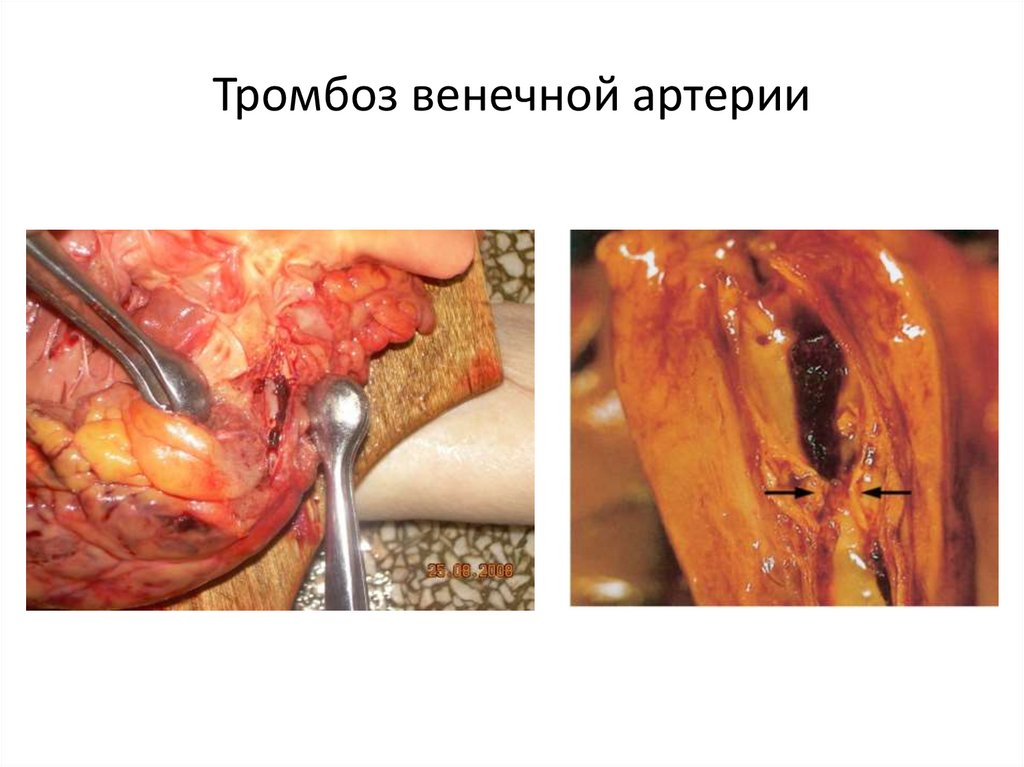
49. Тромбоз венечной артерии
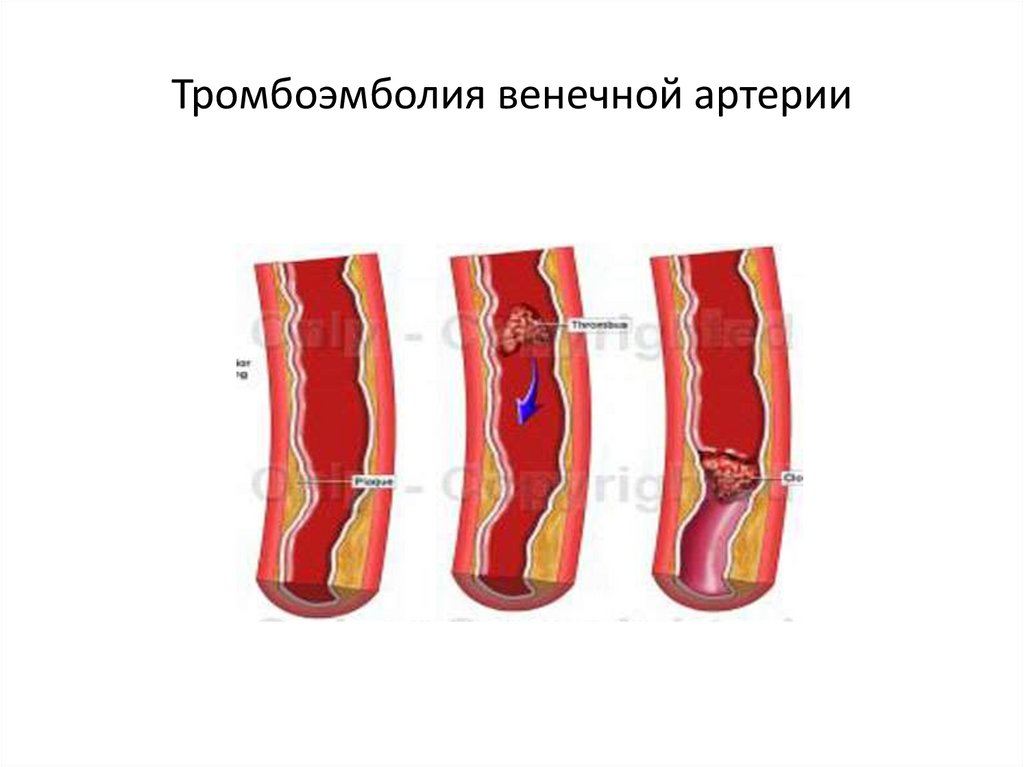
50. Тромбоэмболия венечной артерии
51. ВКС – смерть больного, развившаяся в первые 6 часов острой ишемии миокарда.
Микроскопические изменения:• в первые 20-30 минут ишемии миокарда отмечается
снижение активности дегидрогеназ, фосфорилазы,
исчезновение гликогена, калия при увеличении
концентрации натрия и кальция;
• волнообразная деформация кардиомиоцитов;
• повышенная эозинофилия цитоплазмы кардиомиоцитов;
• исчезновение поперечной исчерченности
кардиомиоцитов;
• повреждения митохондрий с отложением в них ионов Са
при электронной микроскопии.
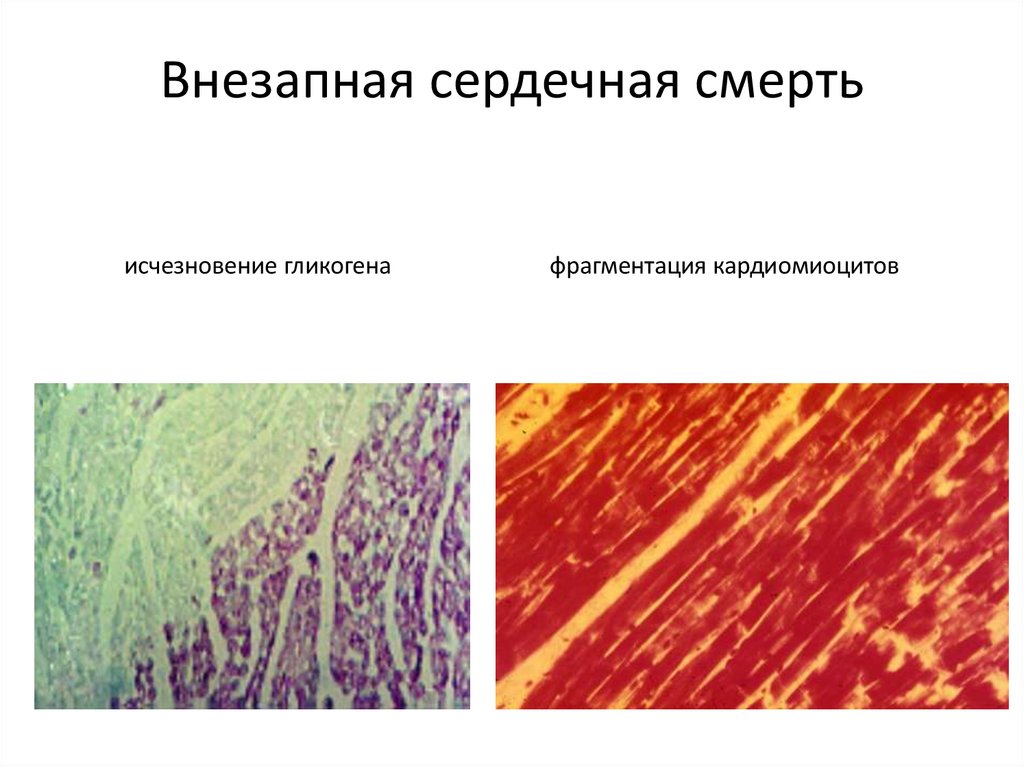
52. Внезапная сердечная смерть исчезновение гликогена фрагментация кардиомиоцитов
53. Внезапная коронарная смерть
54. КЛАССИФИКАЦИЯ ИНФАРКТА МИОКАРДА
1. По времени возникновения:острый,
рецидивирующий (возникает в течение 4 недель после
предыдущего),
повторный (возникает через 4 недели после предыдущего).
2. По локализации:
передняя стенка левого желудочка (ЛЖ) и межжелудочковая
перегородка,
задняя (нижняя по МКБ) стенка ЛЖ,
боковая стенка ЛЖ,
межжелудочковая перегородка,
обширный.
3. По распространенности:
- субэндокардиальный,
- субэпикадиальный,
- интрамуральный,
- трансмуральный
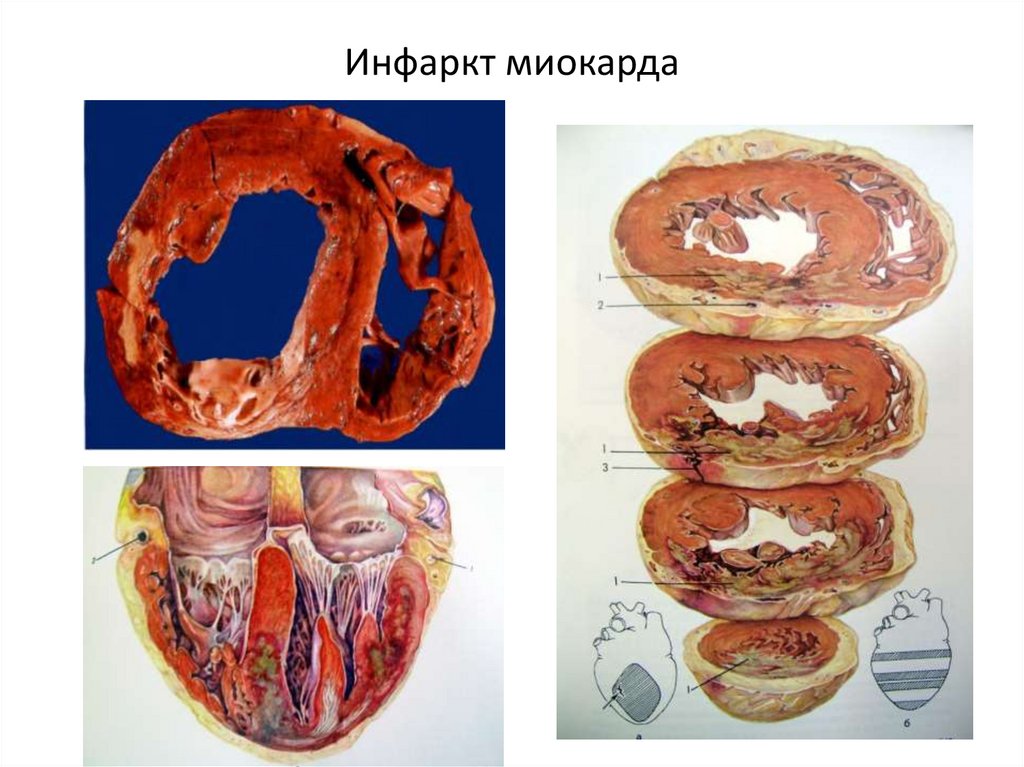
55. Инфаркт миокарда
56. Стадии инфаркта миокарда
• Ишемическая 18 - 24 часа• Некротическая 18–24 ч. – 10 дн.
• Стадия рубцевания 2 – 4 нед.
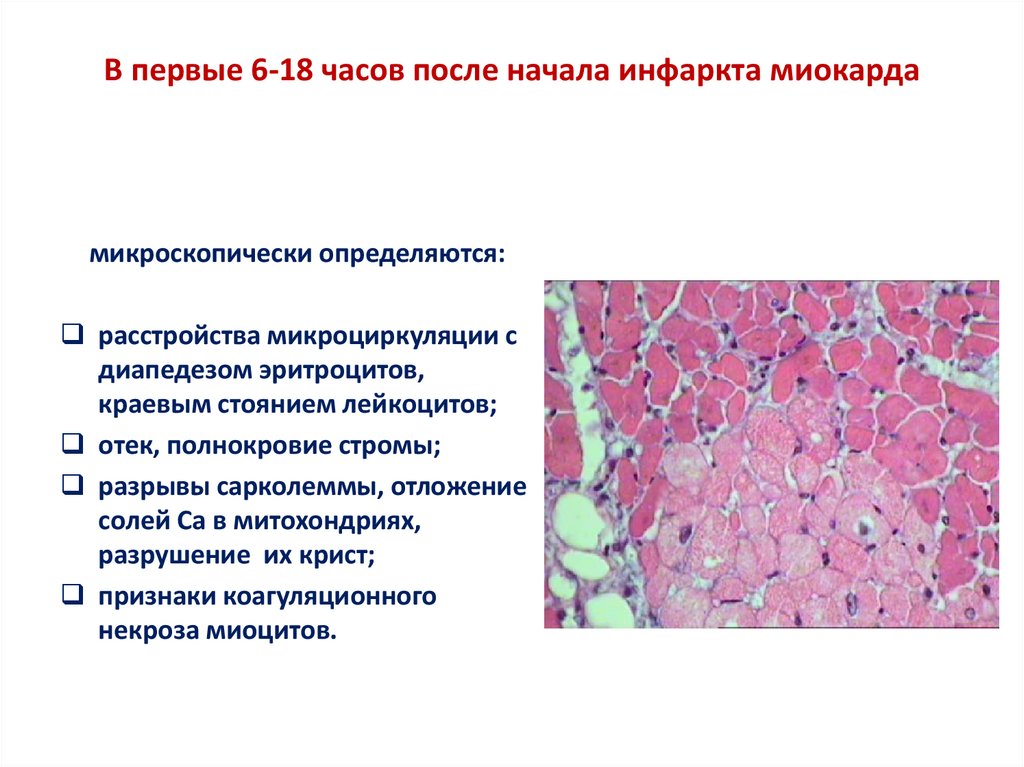
57. В первые 6-18 часов после начала инфаркта миокарда
микроскопически определяются:расстройства микроциркуляции с
диапедезом эритроцитов,
краевым стоянием лейкоцитов;
отек, полнокровие стромы;
разрывы сарколеммы, отложение
солей Са в митохондриях,
разрушение их крист;
признаки коагуляционного
некроза миоцитов.
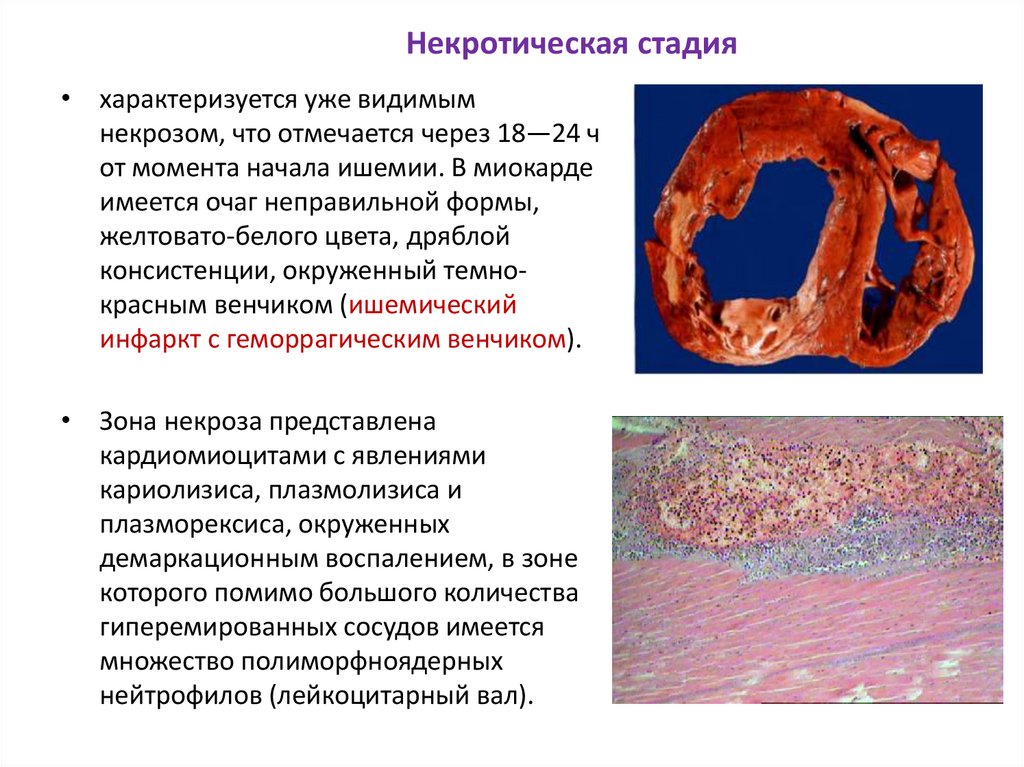
58. Некротическая стадия
• характеризуется уже видимымнекрозом, что отмечается через 18—24 ч
от момента начала ишемии. В миокарде
имеется очаг неправильной формы,
желтовато-белого цвета, дряблой
консистенции, окруженный темнокрасным венчиком (ишемический
инфаркт с геморрагическим венчиком).
• Зона некроза представлена
кардиомиоцитами с явлениями
кариолизиса, плазмолизиса и
плазморексиса, окруженных
демаркационным воспалением, в зоне
которого помимо большого количества
гиперемированных сосудов имеется
множество полиморфноядерных
нейтрофилов (лейкоцитарный вал).
59. осложнения инфаркта миокарда
КАРДИОГЕННЫЙ ШОК
АСИСТОЛИЯ
ФИБРИЛЛЯЦИЯ ЖЕЛУДОЧКОВ
ОСТРАЯ ЛЕВОЖЕЛУДОЧКОВАЯ НЕДОСТАТОЧНОСТЬ
МИОМАЛЯЦИЯ
РАЗРЫВ СЕРДЦА
ФОРМИРОВАНИЕ ОСТРОЙ АНЕВРИЗМЫ
ПРИСТЕНОЧНЫЙ ТРОМБОЗ
ТРОМБОЭМБОЛИЧЕСКИЕ ОСЛОЖНЕНИЯ
ПЕРИКАРДИТ
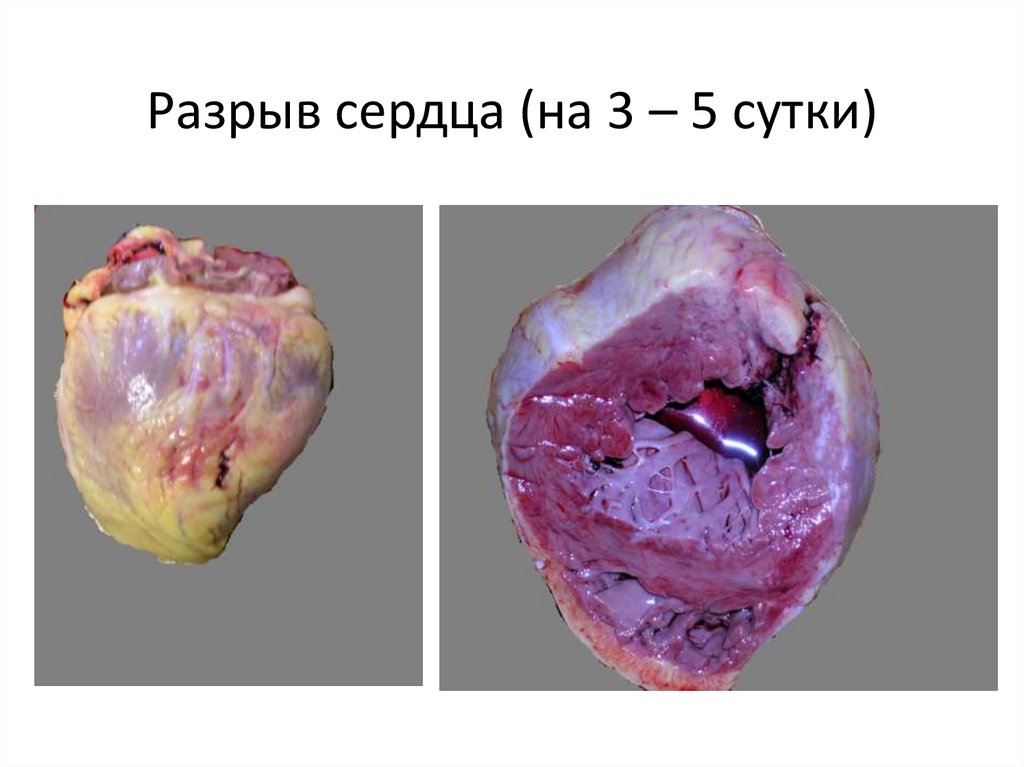
60. Разрыв сердца (на 3 – 5 сутки)
61. Гемоперикард с тампонадой сердца
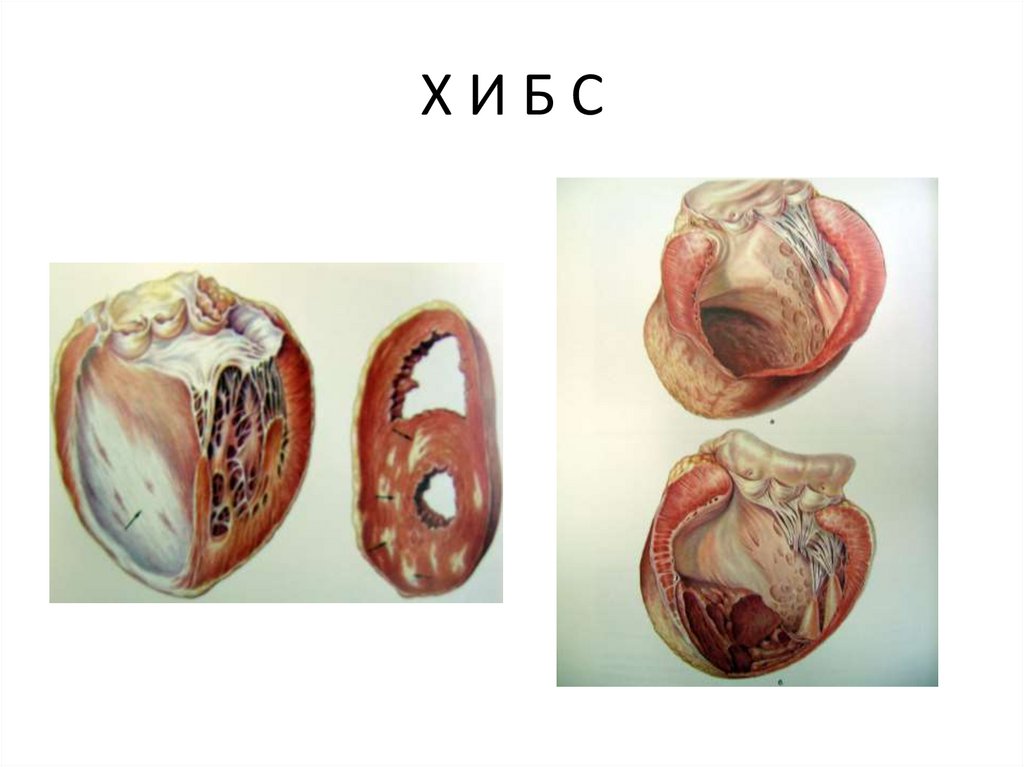
62. Хроническая ишемическая болезнь сердца
1. Крупноочаговый кардиосклероз2. Хроническая аневризма
3. Диффузный мелкоочаговый кардиосклероз
63. Х И Б С
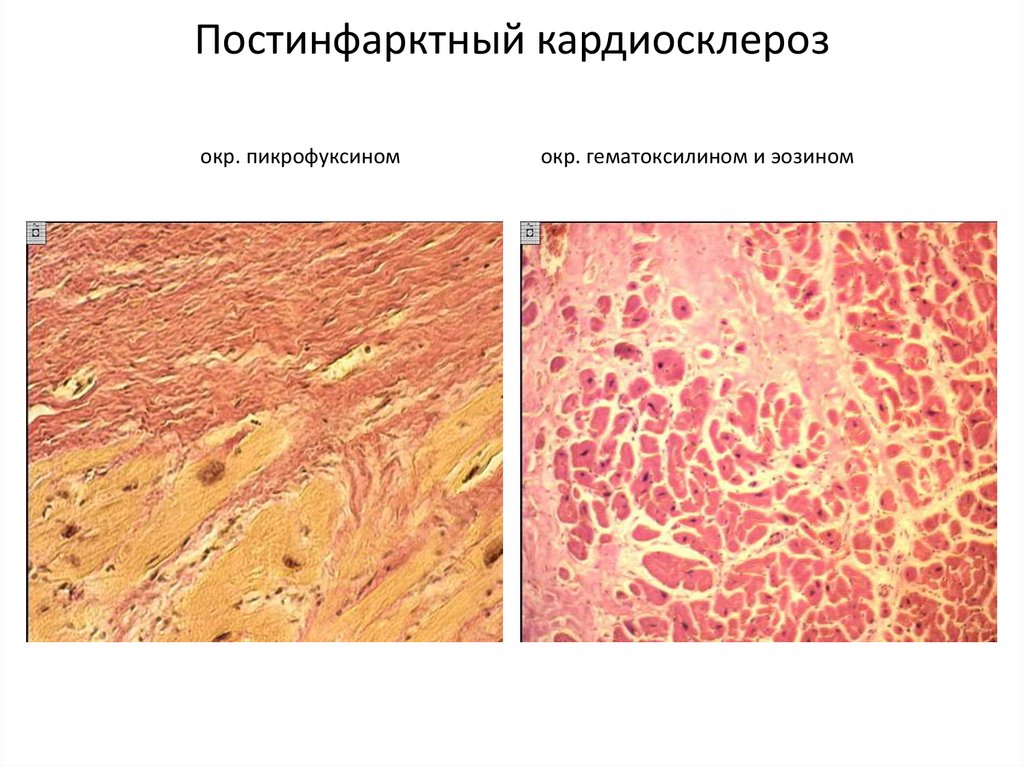
ХИБС64. Постинфарктный кардиосклероз окр. пикрофуксином окр. гематоксилином и эозином
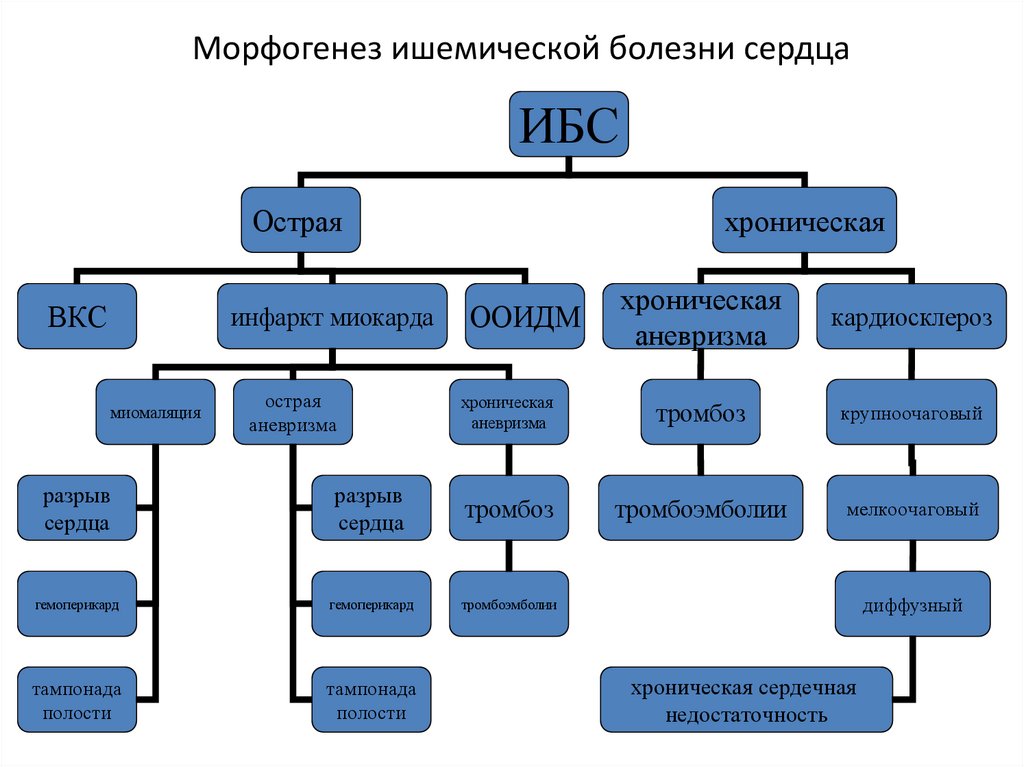
65. Морфогенез ишемической болезни сердца
ИБСОстрая
ВКС
инфаркт миокарда
миомаляция
острая
аневризма
хроническая
хроническая
аневризма
кардиосклероз
хроническая
аневризма
тромбоз
крупноочаговый
тромбоэмболии
мелкоочаговый
ООИДМ
разрыв
сердца
разрыв
сердца
тромбоз
гемоперикард
гемоперикард
тромбоэмболии
тампонада
полости
тампонада
полости
диффузный
хроническая сердечная
недостаточность
66. ЦЕРЕБРОВАСКУЛЯРНЫЕ ЗАБОЛЕВАНИЯ (ЦВЗ)
- группа заболеваний, характеризующихсянарушениями мозгового кровообращения
на фоне атеросклероза церебральных
артерий и артериальной гипертонии
67. КЛАССИФИКАЦИЯ Ц В З
Внутричерепные кровоизлияния –
внутримозговые, субарахноидальные,
смешанные.
Инфаркты головного мозга – ишемические,
геморрагические, смешанные.
Дисциркуляторная энцефалопатия –
атеросклеротическая, гипертоническая.
ОНМК
(инсульт)
68.
• Отмеченный в последние годы рост сосудистыхзаболеваний обусловил увеличение частоты
острых нарушений мозгового кровообращения
(ОНМК).
• Ежегодно в мире переносят инсульт около 6 млн.
человек, а в России – более 450 000, то есть
каждые 1,5 мин у кого-то из россиян впервые
развивается это заболевание.
• Возрастает частота развития инсульта у лиц
работоспособного возраста – до 65 лет.
69.
• Согласно международным эпидемиологическимисследованиям (World Development Report), от инсульта
ежегодно в мире умирают 4,7 млн. человек.
В большинстве стран инсульт занимает 2 – 3-е место в
структуре общей смертности населения, в России второе,
уступая лишь кардиоваскулярной патологии.
• Ранняя 30-дневная летальность после инсульта составляет
35%, в течение года умирают примерно 50% больных, то
есть каждый второй заболевший.
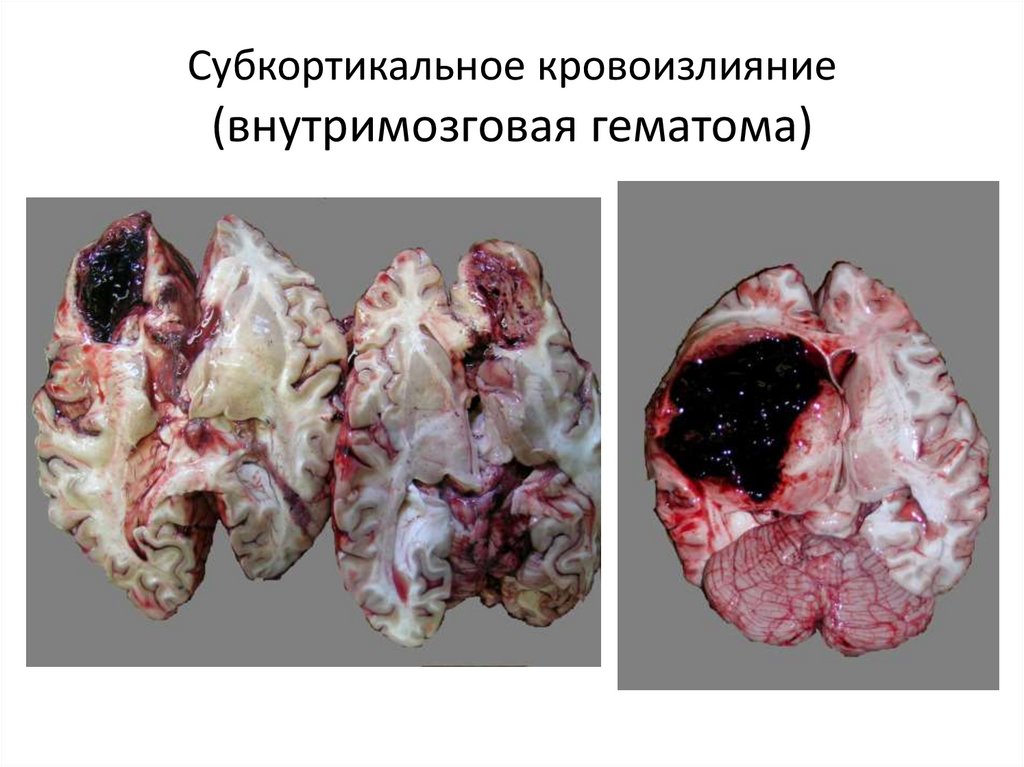
70. Субкортикальное кровоизлияние (внутримозговая гематома)
71. Кровоизлияние в ствол
72. Кровоизлияние в головной мозг
73. Ржавая киста в исходе гематомы головного мозга
74.
Врожденная аневризмаАтеросклеротическая аневризма
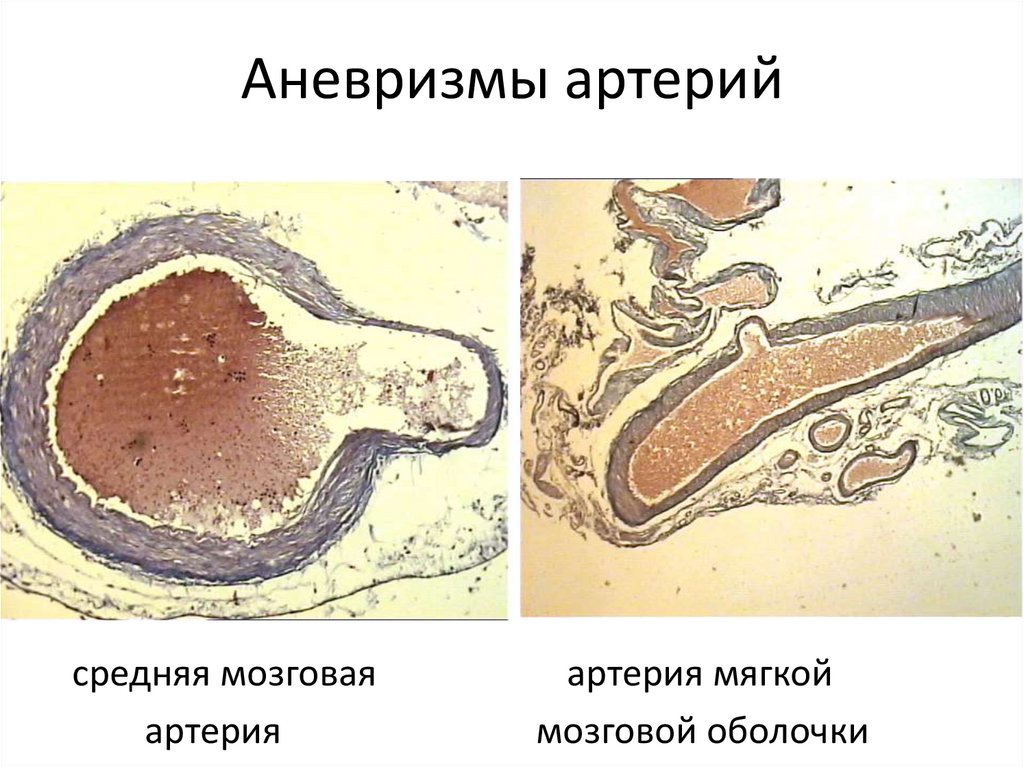
75. Аневризмы артерий
средняя мозговаяартерия
артерия мягкой
мозговой оболочки
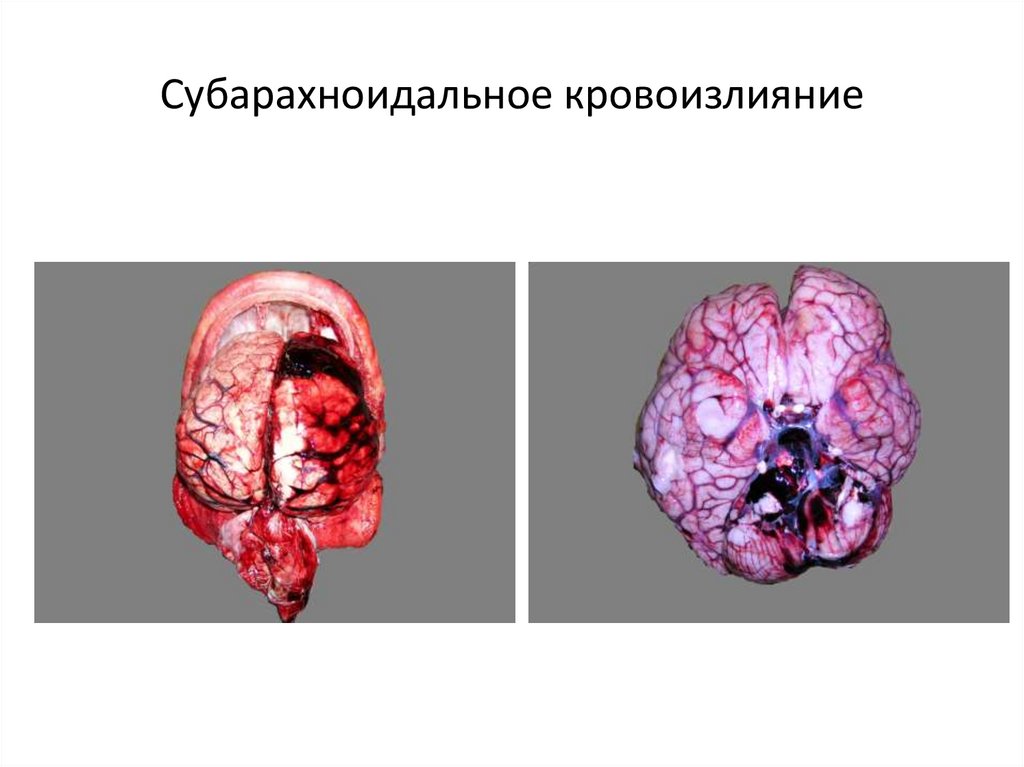
76. Субарахноидальное кровоизлияние
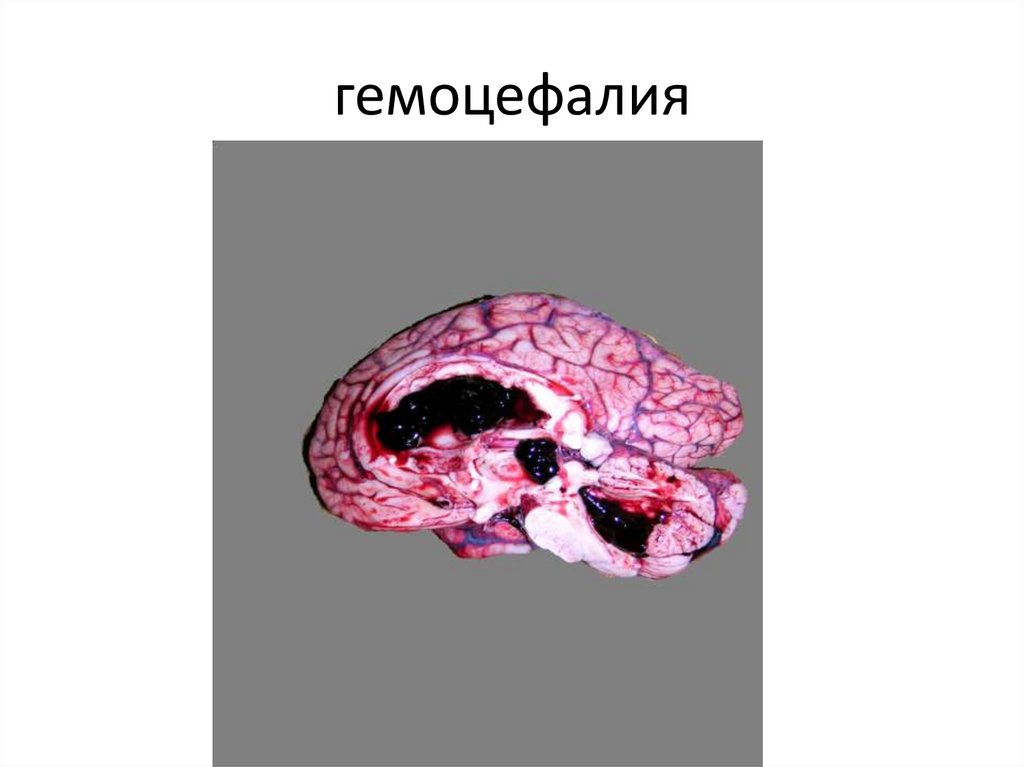
77. гемоцефалия
78.
• Среди всех видов инсульта преобладаютишемические поражения головного мозга
(ГМ). По данным международных
мультицентровых исследований,
соотношение ишемического и
геморрагического инсультов составляет в
среднем
80-85% и 15-20%.
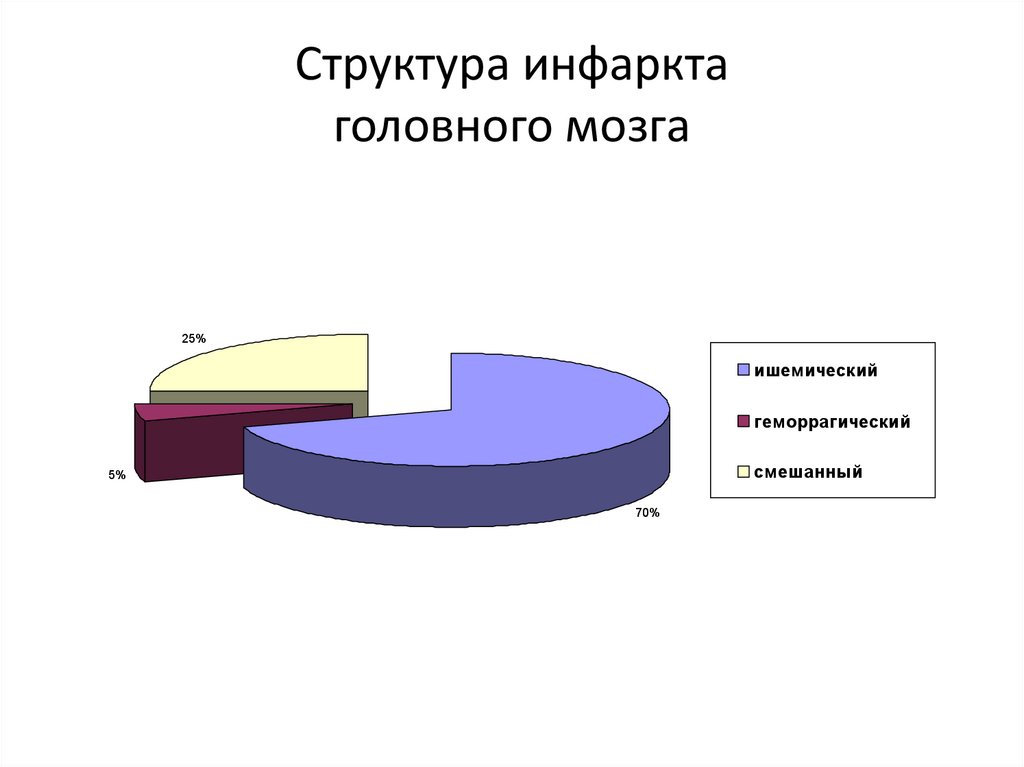
79. Структура инфаркта головного мозга
25%ишемический
геморрагический
смешанный
5%
70%
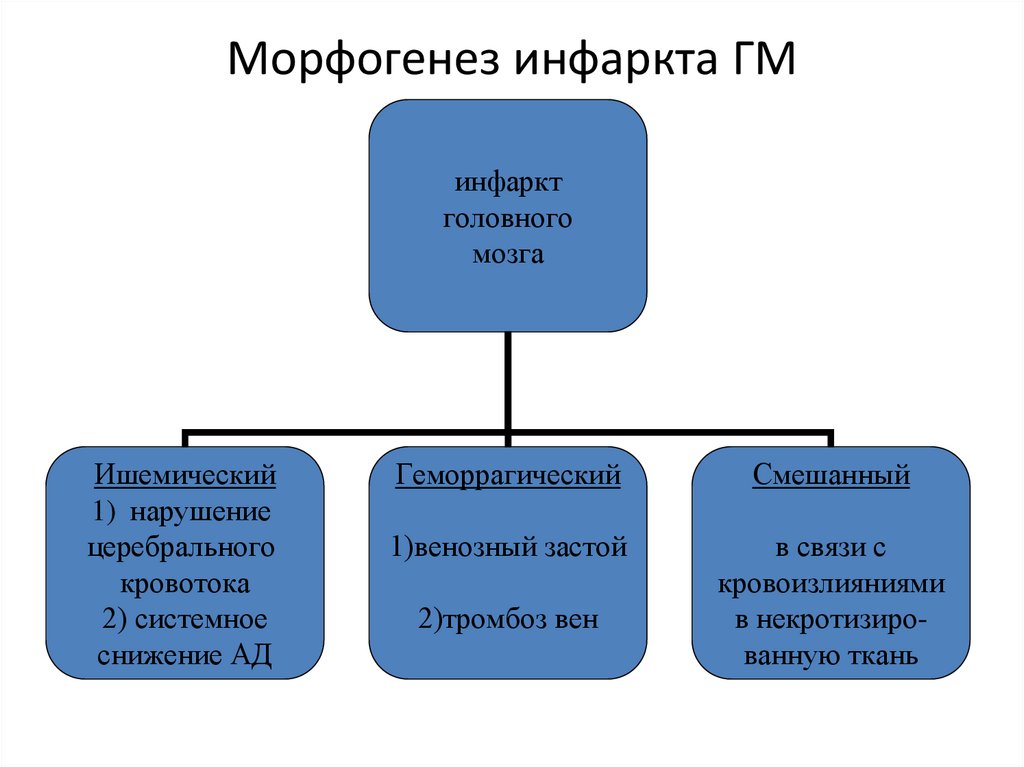
80. Морфогенез инфаркта ГМ
инфарктголовного
мозга
Ишемический
1) нарушение
церебрального
кровотока
2) системное
снижение АД
Геморрагический
Смешанный
1)венозный застой
в связи с
кровоизлияниями
в некротизированную ткань
2)тромбоз вен
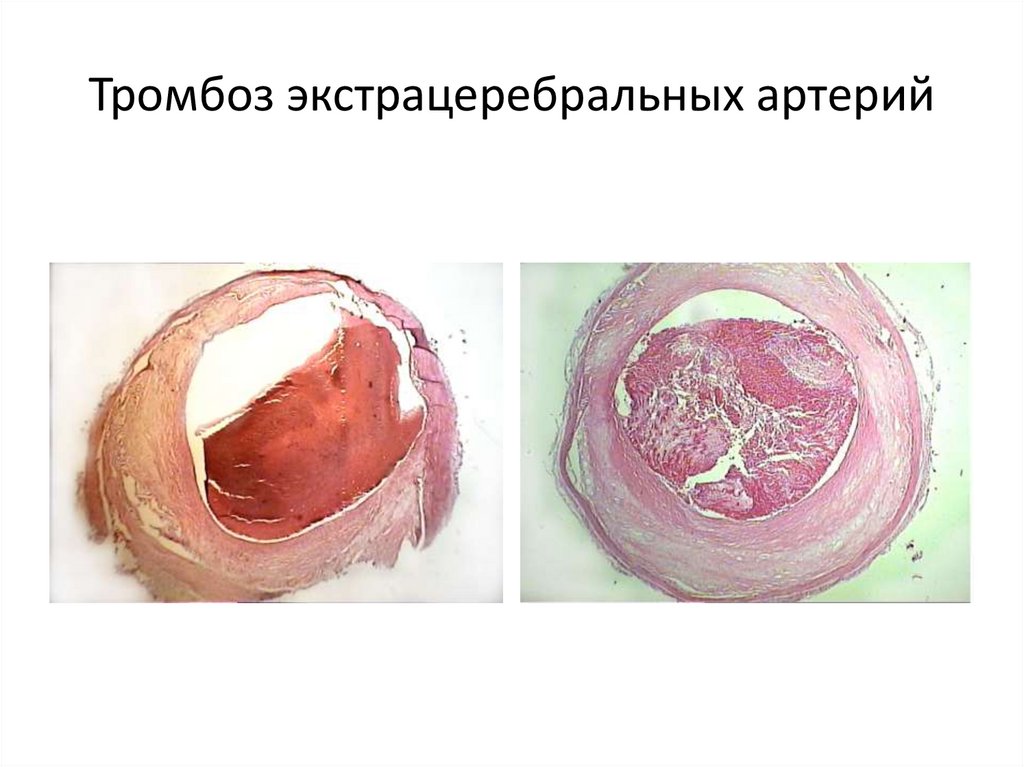
81. Тромбоз экстрацеребральных артерий
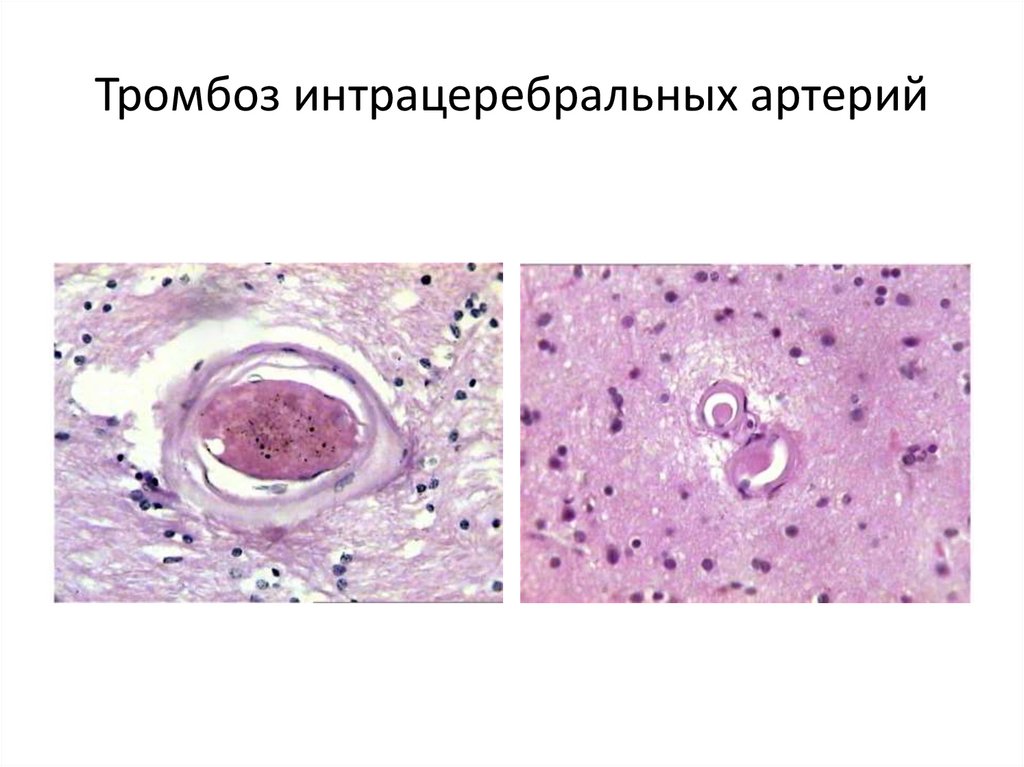
82. Тромбоз интрацеребральных артерий
83.
• по обширности поражения ГМ выделяютмалые (глубинные),
средние,
большие
и обширные (или массивные) инфаркты,
равно относящиеся как к системе ВСА, так и
к ВБС.
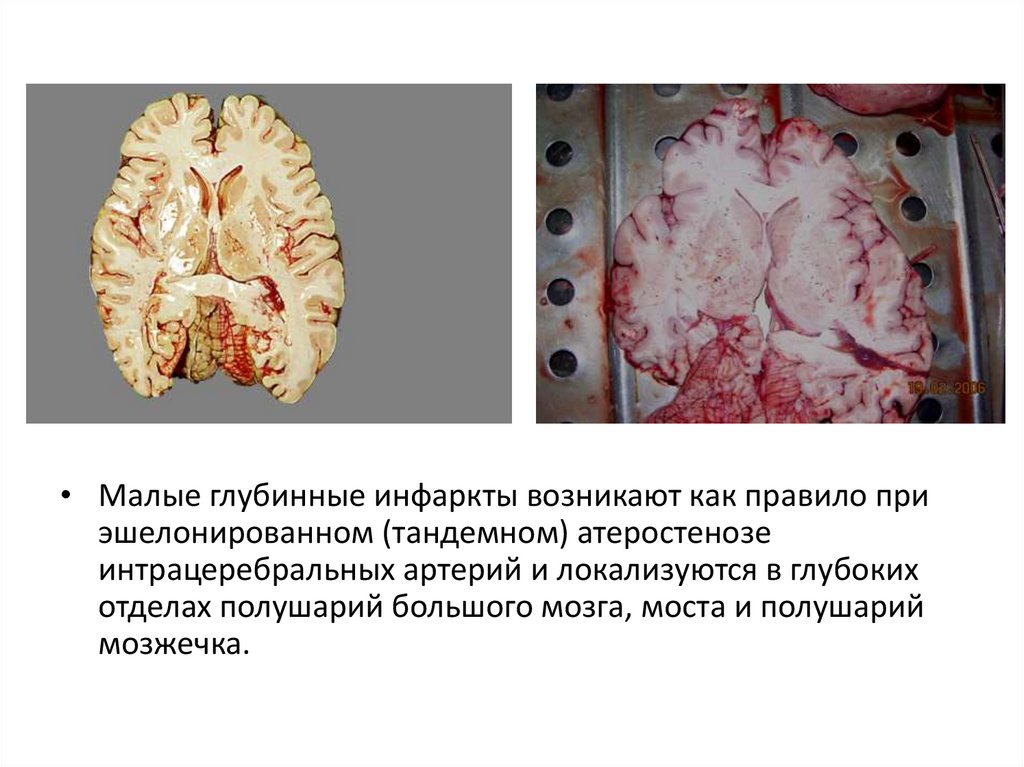
84.
• Малые глубинные инфаркты возникают как правило приэшелонированном (тандемном) атеростенозе
интрацеребральных артерий и локализуются в глубоких
отделах полушарий большого мозга, моста и полушарий
мозжечка.
85.
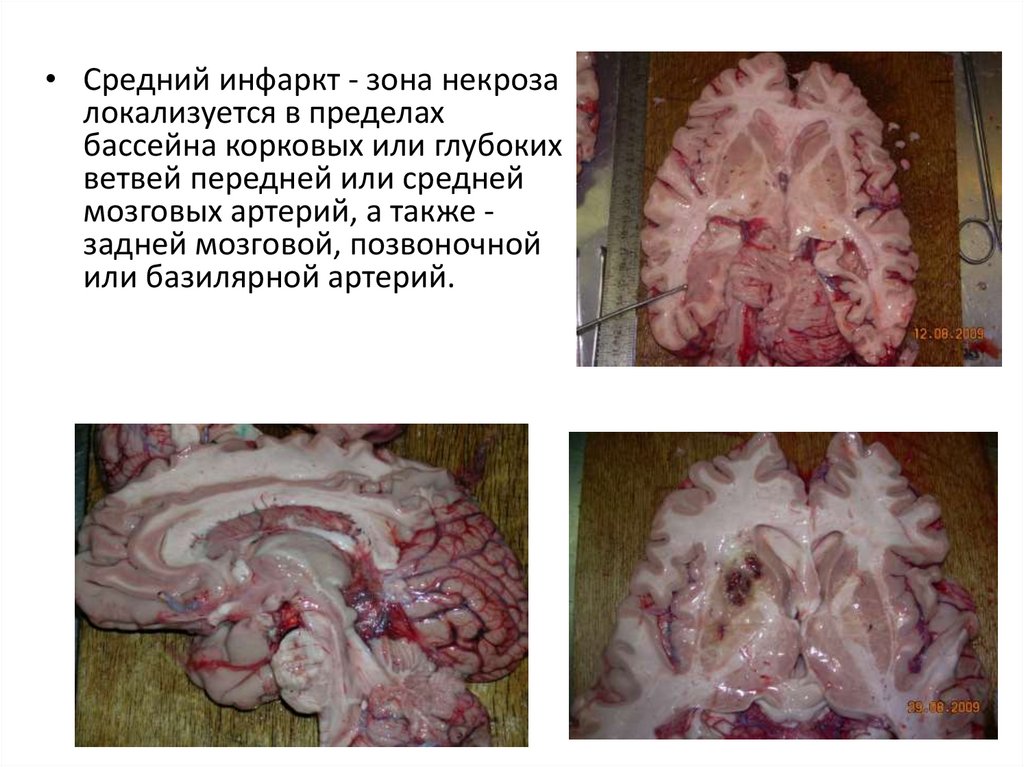
• Средний инфаркт - зона некрозалокализуется в пределах
бассейна корковых или глубоких
ветвей передней или средней
мозговых артерий, а также задней мозговой, позвоночной
или базилярной артерий.
86.
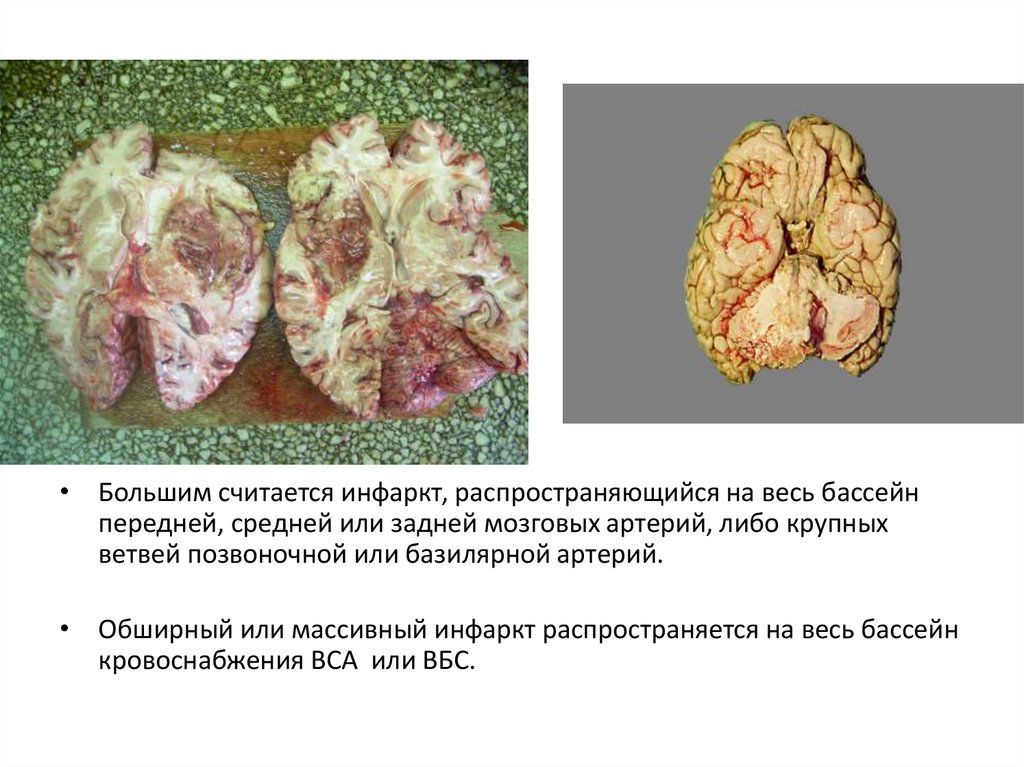
• Большим считается инфаркт, распространяющийся на весь бассейнпередней, средней или задней мозговых артерий, либо крупных
ветвей позвоночной или базилярной артерий.
• Обширный или массивный инфаркт распространяется на весь бассейн
кровоснабжения ВСА или ВБС.
87. Стадии инфаркта ГМ
1. Ишемическая – гомогенизация цитоплазмы,хроматолиз нервных клеток;
2. Некротическая – а)цитолиз нейроцитов,
б)дистрофические изменения глии;
3. Стадия резорбции – а)гипертрофия
астроцитов, б)формирование зернистых
шаров, в)новообразование микрососудов;
4. Стадия глиомезодермального рубца.
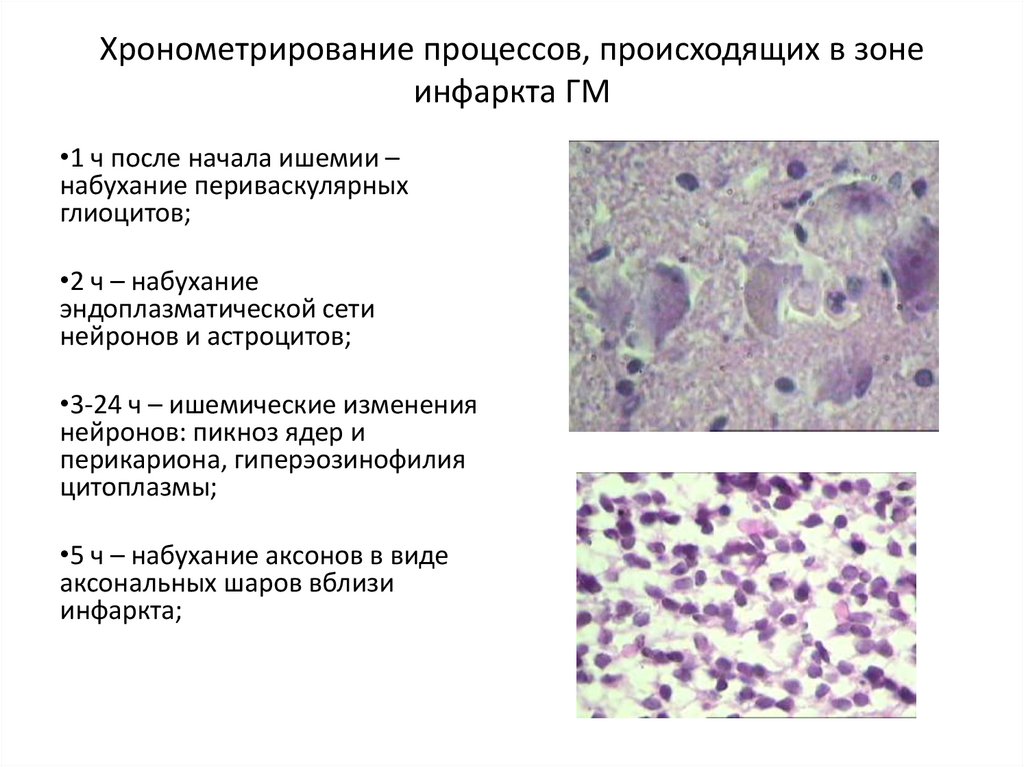
88. Хронометрирование процессов, происходящих в зоне инфаркта ГМ
•1 ч после начала ишемии –набухание периваскулярных
глиоцитов;
•2 ч – набухание
эндоплазматической сети
нейронов и астроцитов;
•3-24 ч – ишемические изменения
нейронов: пикноз ядер и
перикариона, гиперэозинофилия
цитоплазмы;
•5 ч – набухание аксонов в виде
аксональных шаров вблизи
инфаркта;
89. Хронометрирование процессов, происходящих в зоне инфаркта ГМ
•7-25 ч – трансформациямоноцитов и
микроглиоцитов в зернистые
шары (наибольшее их
количество определяется на
15-е сутки), пролиферация
перицитов;
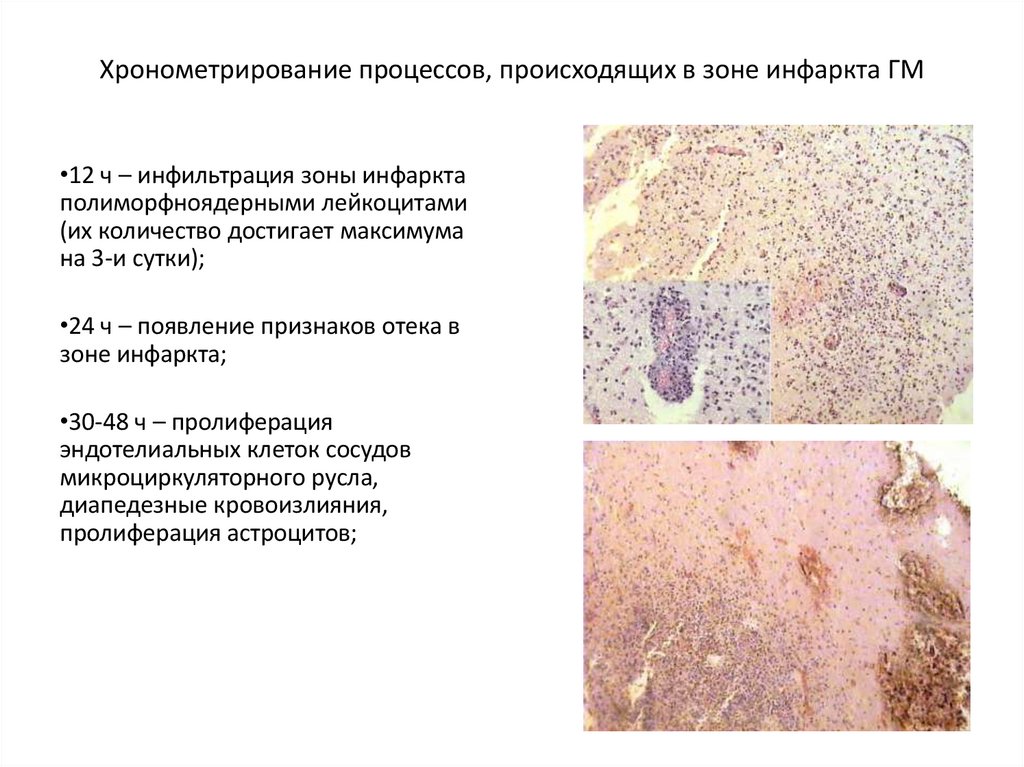
90. Хронометрирование процессов, происходящих в зоне инфаркта ГМ
•12 ч – инфильтрация зоны инфарктаполиморфноядерными лейкоцитами
(их количество достигает максимума
на 3-и сутки);
•24 ч – появление признаков отека в
зоне инфаркта;
•30-48 ч – пролиферация
эндотелиальных клеток сосудов
микроциркуляторного русла,
диапедезные кровоизлияния,
пролиферация астроцитов;
91. Хронометрирование процессов, происходящих в зоне инфаркта ГМ
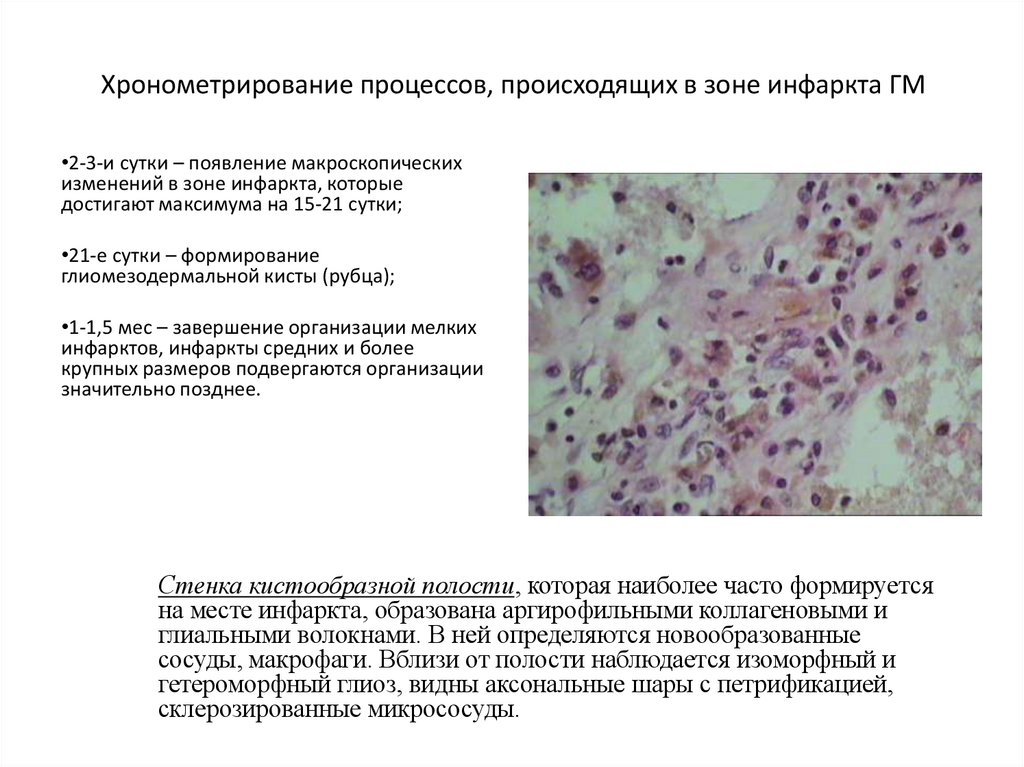
•2-3-и сутки – появление макроскопическихизменений в зоне инфаркта, которые
достигают максимума на 15-21 сутки;
•21-е сутки – формирование
глиомезодермальной кисты (рубца);
•1-1,5 мес – завершение организации мелких
инфарктов, инфаркты средних и более
крупных размеров подвергаются организации
значительно позднее.
Стенка кистообразной полости, которая наиболее часто формируется
на месте инфаркта, образована аргирофильными коллагеновыми и
глиальными волокнами. В ней определяются новообразованные
сосуды, макрофаги. Вблизи от полости наблюдается изоморфный и
гетероморфный глиоз, видны аксональные шары с петрификацией,
склерозированные микрососуды.
92. Причины смерти больных с ОНМК
• Отек головного мозга с дислокацией ствола• Разрушение жизненно важных центров
• Прорыв крови в желудочки головного мозга
• Гипостатическая пневмония
93. Дисциркуляторная энцефалопатия (клиническая картина – деменция)
• Атеросклеротическая• Гипертоническая
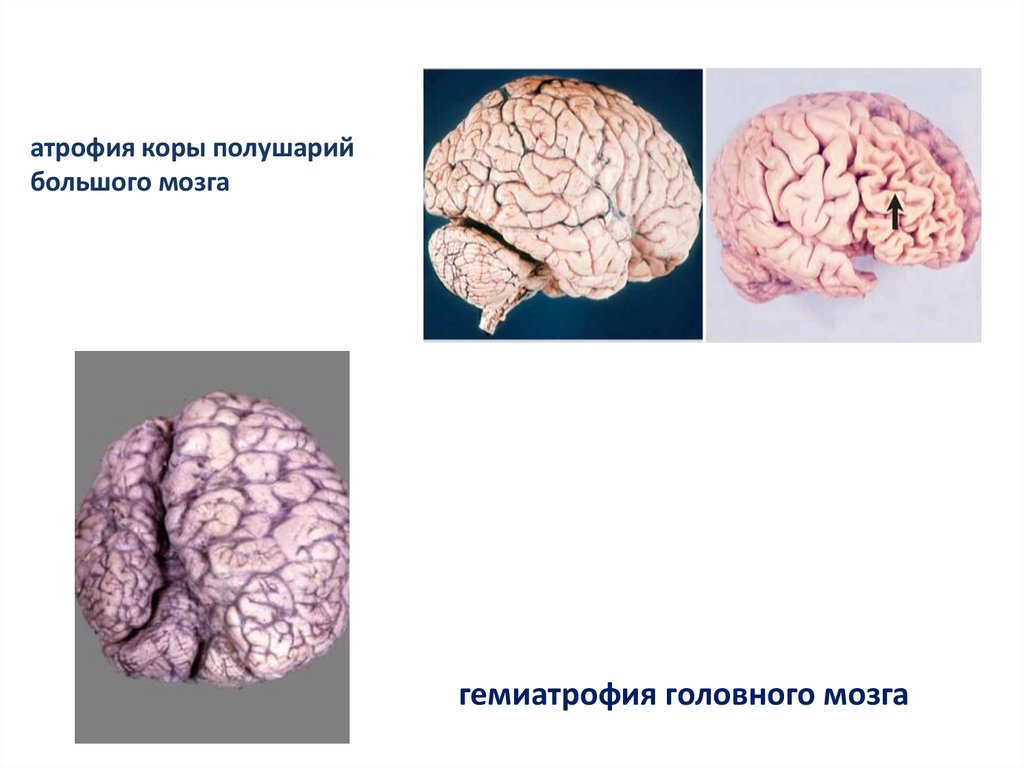
94. Атеросклеротическая энцефалопатия
1. атеросклероз внутримозговыхартерий,
2. атрофия коры,
3. малые глубинные инфаркты,
4. неполные некрозы нервной
ткани.
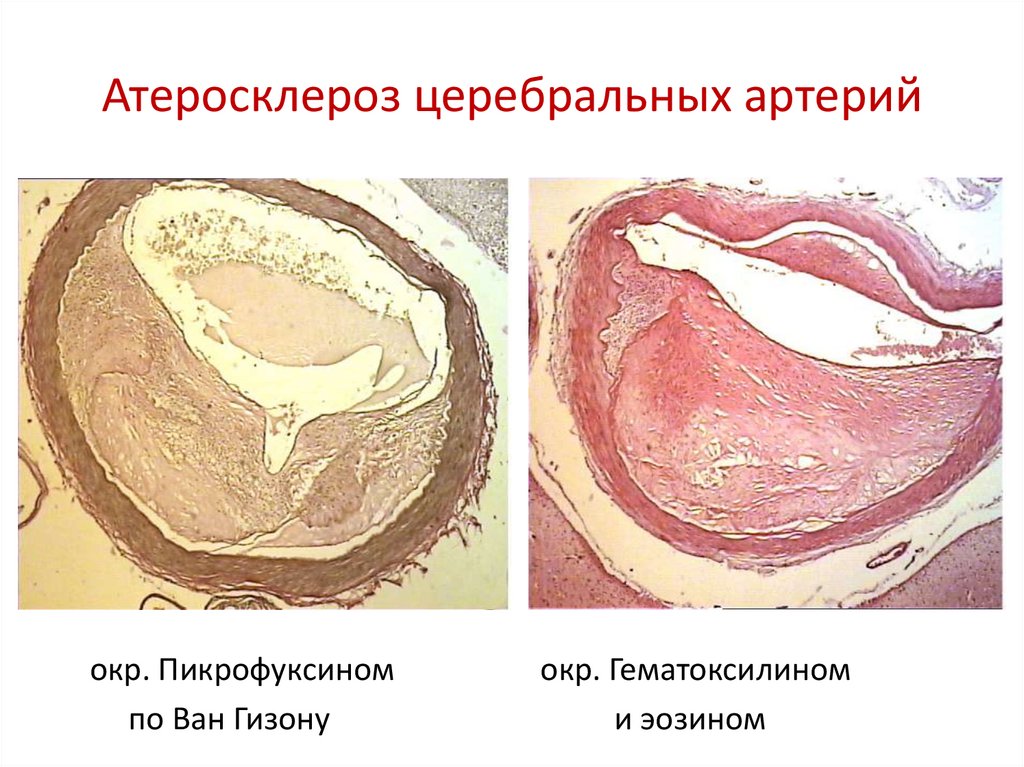
95. Атеросклероз церебральных артерий
окр. Пикрофуксиномпо Ван Гизону
окр. Гематоксилином
и эозином
96.
атрофия коры полушарийбольшого мозга
гемиатрофия головного мозга
97. Гипертоническая энцефалопатия
1.2.
3.
4.
5.
6.
7.
артериолосклероз,
артериологиалиноз,
артериолонекроз,
периваскулярный энцефалолизис,
малые глубинные инфаркты,
диапедезные кровоизлияния,
мелкие кисты.
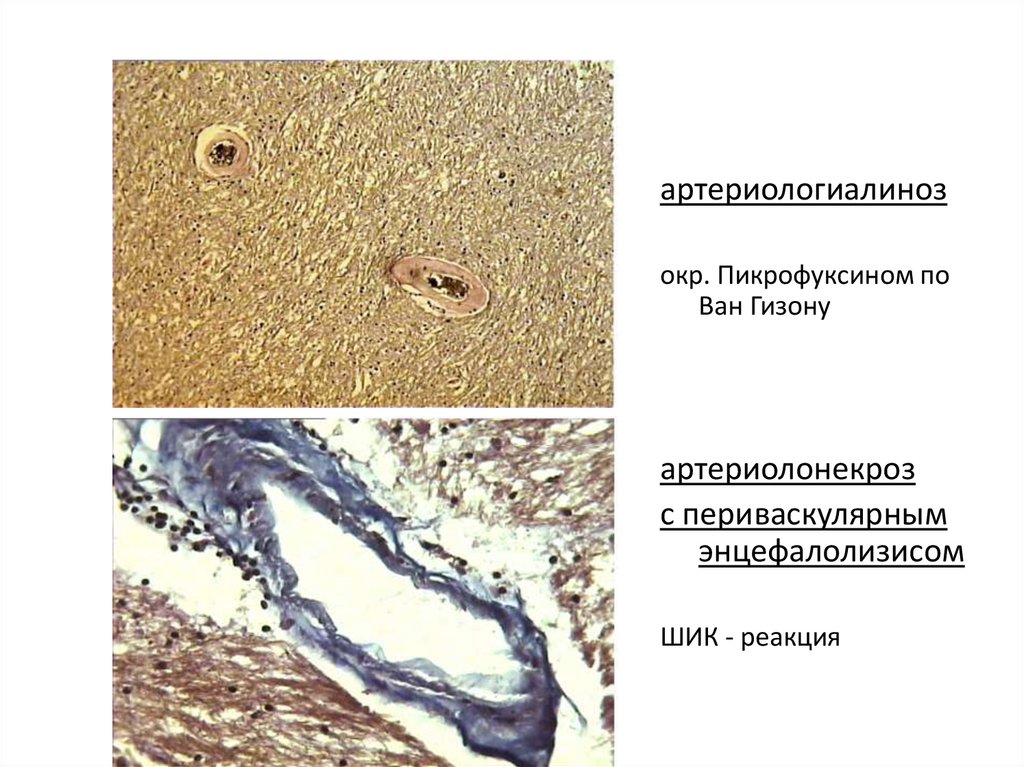
98.
артериологиалинозокр. Пикрофуксином по
Ван Гизону
артериолонекроз
с периваскулярным
энцефалолизисом
ШИК - реакция
99.
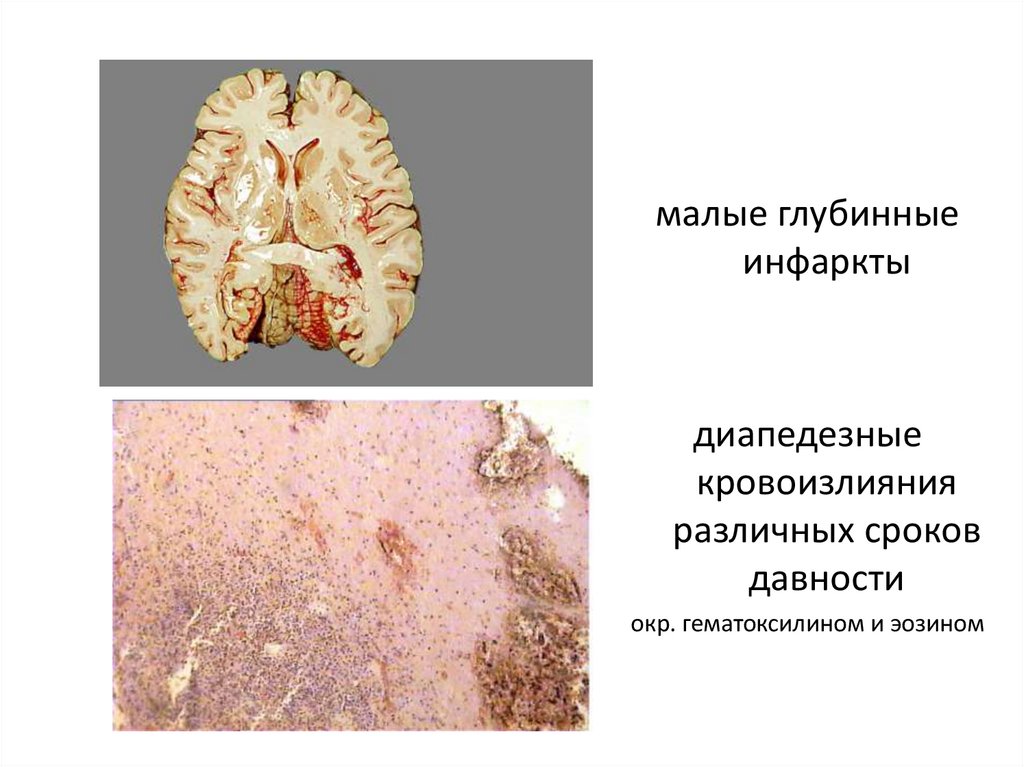
малые глубинныеинфаркты
диапедезные
кровоизлияния
различных сроков
давности
окр. гематоксилином и эозином
100.
Уважаемые студенты !После изучения материала лекции пройдите тестовый
контроль на закрепление знаний по ссылке
https://forms.gle/r1ZX3zg5d5xFdFKq9











































 Медицина
Медицина








