Похожие презентации:
Физиологическая психофизиологическая характеристика периода беременности (лекция 2)
1.
Лекция 22.
ФЕТОПЛАЦЕНТАРНАЯ СИСТЕМАэто структурно-функциональное и биологическое
единство, обусловливающее дальнейшее развитие
беременности, рост плода и определяющее основы
здоровья.
3.
Готовясь к беременности, важно:- пройти полное медицинское обследование до зачатия
ребенка;
- сделать генетический анализа, с целью определения риска
развития патологии у ребенка и выяснения выяснение
хромосомного набора будущих родителей.
Совершенно здоровые люди могут быть
носителями сбалансированных
хромосомных перестроек, не подозревая об
этом. С помощью современных методов
пренатальной диагностики возможно
исключить большую часть врожденной и
наследственной патологии плода на этапе
внутриутробного развития.
4.
Сомнительные признаки• субъективные симптомы - перемена вкусовых пристрастий и обонятельных ощущений,
изменение аппетита;
• объективные — изменения со стороны нервной системы (раздражительность, сонливость,
вегетативные реакции), появление пигментации на лице, по белой линии живота, на сосках,
увеличение объема живота.
Вероятные признаки
• объективные изменения в половых органах и молочных железах:
• разрыхление и цианоз преддверия влагалища и шейки матки (признак Скробанского);
• гребневидный выступ на передней поверхности матки (признак Гентера);
• увеличение и изменения матки (асимметрия — признак Пискачека);
• размягчение перешейка матки (признак Горвица—Гегара);
• повышенная сократимость матки (признак Снегирева);
• прекращение менструаций;
• увеличение молочных желез и выделение из них при надавливании молозива;
• положительные биологические и иммунологические реакции: наличие в моче
хорионического гонадотропина (ХГ).
Достоверные признаки
• регистрация движений плода при пальпации, его частей, выслушивание его сердцебиения,
по результатам исследования плода с помощью УЗИ, электро- и фонокардиографии плода.
5.
1. Диагностика беременности ранних сроков-
определяется наличием совокупности вероятных признаков, включая
иммунологические реакции на ХГ;
подтверждение беременности при повторном обследовании через 2
недели по соответствию увеличения матки гестационному возрасту;
с помощью ультразвукового исследования (в сомнительных случаях).
2. Диагностика беременности поздних сроков (с 18-20 нед.)
основана на выявлении достоверных признаков. В
сомнительных случаях применяют дополнительные методы
обследования.
Срок беременности подсчитывается с учетом данных анамнеза,
сведений женской консультации и объективного обследования.
Определяют первый день последней менструации, дату первого
шевеления плода (для первородящих - 20 нед., а для повторнородящих -18
нед.), подсчитывают срок по дню предполагаемой овуляции с учетом
длительности менструального цикла, по данным УЗИ, а также первой
ранней (до 10-12 нед.) явки к врачу.
6.
Месяцы беременности• Первый месяц беременности (недели 0-4) начинается с первого дня
• Второй месяц беременности (недели 5-8)
• Третий месяц беременности (недели 9-12)
• Четвертый месяц беременности (недели 13-16)
• Пятый месяц беременности (недели 17- 20)
• Шестой месяц беременности (недели 21 -24)
• Седьмой месяц беременности (недели 25 -28)
• Восьмой месяц беременности ( недели 29 -32)
• Девятый месяц беременности (недели 33- 36)
• Десятый месяц беременности (недели 37- 40)
последней менструации
Оплодотворение происходит спустя около двух недель после менструации.
Тогда происходит зачатие ребенка. В конце месяца до родов остается еще З6
недель (8 месяцев 12 суток). В конце месяца зародыш двухнедельный.
Акушерские недели считают не с момента зачатия, а с первого дня
последней менструации. Как правило, эту дату точно знают все женщины,
поэтому ошибки почти исключены.
7.
1. Центральная нервная система2.Эндокринная система
3.Сердечно-сосудистая система
4.Органы кроветворения
5.Органы дыхания
6.Органы пищеварения
7. Мочеиспускательная система
8. Костная система и кожа
9. Половые органы
10. Обмен веществ
8.
Происходит перестройка деятельности ЦНС под влияниемгормонов, поступающих с нервных окончаний матки в результате
раздражения её растущим плодным яйцом.
В ранние сроки беременности наблюдается снижение возбудимости
коры головного мозга, повышение рефлекторной деятельности
подкорковых центров и спинного мозга, изменение тонуса
вегетативной нервной системы.
Наблюдается раздражительность,
утомляемость, снижение внимания.
быстрая
смена
настроения,
Обнаруживаются различного рода вегетативные расстройства,
обычно слабо выраженные при физиологическом течении
беременности: тошнота, рвота натощак, слюнотечение, извращения
вкуса (вкусовые прихоти, отвращение к некоторым пищевым
продуктам).
9.
Эндокринная система подвергается значительной перестройке в связи сдеятельностью новых желез внутренней секреции – желтого тела и плаценты. Они
образуют фетоплацентарную систему.
Желтое тело, образовавшееся в яичнике после
овуляции,
продолжает
функционировать
и
вырабатывать прогестерон, который снижает
возбудимость матки и благоприятствует развитию
зародыша. Во второй половине беременности желтое
тело подвергается регрессии.
Плацента формируется к 6 неделе беременности,
которая выделяет в
материнский кровоток сложный комплекс гормонов: прогестерона, эстрогенов,
плацентарного лактогена и др. В плаценте содержатся хорионический гонадотропин
(ХГ), эстрогены (эстрон, эстрадиол, эстриол), прогестерон, кортикоиды,
тиреотропный гормон, плацентарный лактоген, андрогены, вазопрессин, большое
количество биологически активных веществ типа гистамина, ацетилхолина и др.
10.
Хорионический гонадотропин (ХГ) обладает лютеотропным эффектом, выполняетфункцию лютеинизирующего гормона (ЛГ) гипофиза. Количество ХГ в крови является
показателем функции трофобласта.
Плацентарный лактоген (ПЛ) по свойствам сходен с гормоном роста, обладает
соматотропным, лютеотропным, маммотромным действием. ПЛ составляет 5-10%
синтезированного в плаценте белка. Оказывает лактотропное действие, способствует
росту молочных желез, является антагонистом инсулина, оказывает влияние ни
углеводный, белковый и жировой обмен.
Прогестерон вызывает трансформацию эндометрия, необходимую для имплантации
бластоцисты, способствует развитию и росту матки, снижает её возбудимость,
стимулирует развитие молочных желез, подавляет иммунные реакции против отторжения
плода.
Эстрогены синтезируются в основном комплексом плацента-плод из метаболитов
холестерина матери. Уровень эстриола и эстрадиола в течение беременности
увеличивается в сотни раз по сравнению с уровнем до наступления беременности. Они
регулируют биохимические процессы в матке, увеличивают активность ферментов,
стимулируют энергетический обмен, вызывают васкуляризацию матки, повышают
чувствительность матки к окситотическим веществам.
Во время беременности отмечается гиперфункция коры надпочечников, повышается
уровень глюкокортикоидов. Плацента частично выполняет функцию коры
надпочечников, это обеспечивая возросшие потребности в кортикоидах.
Щитовидная железа у беременных увеличивается в среднем на 65%, что вызвано
повышением потребности в тиреоидных гормонах, необходимы для метаболизма и
адаптационных реакций организма. Тиреотропные гормоны влияют на процессы
оссификации, развития легочной ткани, миелогенеза головного мозга плода. С 12-16
недель беременности начинает функционировать щитовидная железа плода.
11.
- увеличивается объем циркулирующей крови за счет включенияв кровообращение маточно-плацентарного круга
происходит
разрастание кровеносных сосудов, которые снабжают растущую стенку
матки, обеспечивают удовлетворение потребности в питательных
веществах, кислороде развивающегося плода (при помощи
специального органа – плаценты),
- тонус кровеносных сосудов во время беременности снижается,
- увеличивается толщина и сила сердечных мышц,
- учащается пульс,
- количество крови, перекачиваемое сердцем за одну минуту,
- в некоторых случаях увеличивается кровяное давление,
- резко уменьшается сеть сосудов матки, влагалища, молочных
желез.
12.
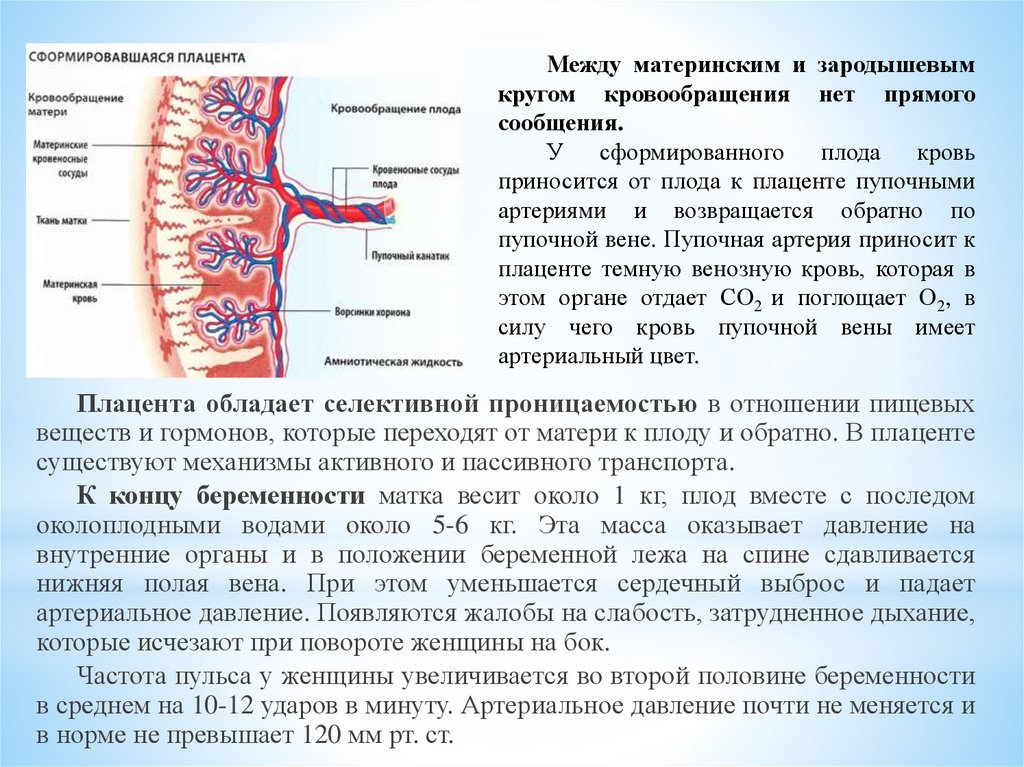
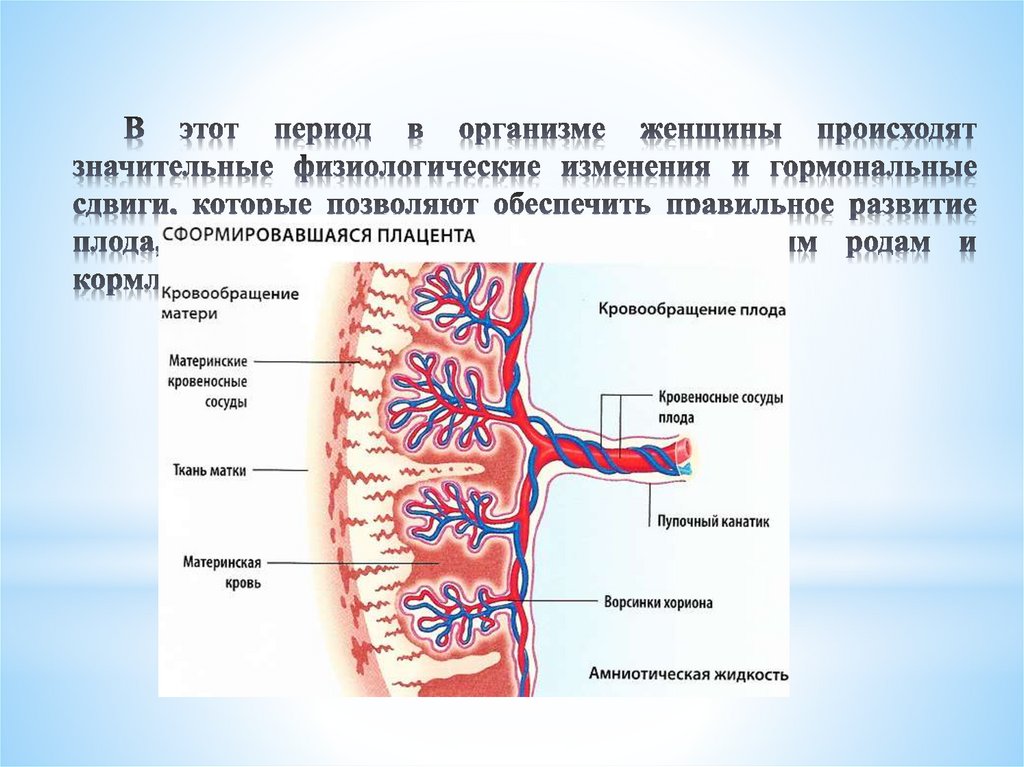
Между материнским и зародышевымкругом кровообращения нет прямого
сообщения.
У сформированного плода кровь
приносится от плода к плаценте пупочными
артериями и возвращается обратно по
пупочной вене. Пупочная артерия приносит к
плаценте темную венозную кровь, которая в
этом органе отдает СО2 и поглощает О2, в
силу чего кровь пупочной вены имеет
артериальный цвет.
Плацента обладает селективной проницаемостью в отношении пищевых
веществ и гормонов, которые переходят от матери к плоду и обратно. В плаценте
существуют механизмы активного и пассивного транспорта.
К концу беременности матка весит около 1 кг, плод вместе с последом
околоплодными водами около 5-6 кг. Эта масса оказывает давление на
внутренние органы и в положении беременной лежа на спине сдавливается
нижняя полая вена. При этом уменьшается сердечный выброс и падает
артериальное давление. Появляются жалобы на слабость, затрудненное дыхание,
которые исчезают при повороте женщины на бок.
Частота пульса у женщины увеличивается во второй половине беременности
в среднем на 10-12 ударов в минуту. Артериальное давление почти не меняется и
в норме не превышает 120 мм рт. ст.
13.
На 3-й неделе после зачатия начинает формироваться плацента (детское место). Вворсинки хориона постепенно внедряются кровеносные сосуды. Затем на стороне хориона,
обращенной к матке, ворсинки разрастаются, ветвятся, переплетаются с ее тканями и в конце
концов образуют плаценту.
Этот процесс в основном завершается к окончанию эмбрионального периода, то есть к 13й неделе беременности.
Плацента состоит как бы из двух частей – детской и материнской. Детская – это хорион с
ворсинками, а материнская – участок слизистой оболочки матки с огромным количеством
кровяных озер, или лакун, возникших при разрушении сосудов матки ворсинками хориона.
Ворсинки погружены в материнскую кровь, которая все время меняется. Суммарная площадь
ворсинок очень велика – 14–15 м.
Кровь в материнской части плаценты течет довольно медленно, а потому кровь плода
хорошо очищается (из нее уходят все шлаки и углекислый газ), обогащается кислородом и
питательными веществами. Иначе говоря, кровь матери в лакунах и кровь плода в ворсинках
обмениваются веществами.
Сосуды ворсинок соединяются в пупочную вену, которая от плаценты идет по пупочному
канатику к плоду, а там кровь по сосудам разносится по всему его организм.
От плода кровь возвращается к плаценте по двум артериям, от них отходят веточки к каждой
ворсинке.
Плацента представляет собой орган, с помощью которого плод дышит, питается и выводит
продукты обмена веществ через кровь матери.
Но этим функции плаценты не ограничиваются. Ворсинки защищают плод
иммунологически от групповых факторов крови матери и некоторых возбудителей инфекции.
Регулирует плацента и переход веществ из крови матери в организм плода. То есть плацента
является своеобразным «фильтром».
Выполняет она и функции эндокринных желез, вырабатывает все гормоны, которые до
беременности синтезировались гипофизом и яичниками женщины. Но некоторые гормоны она
продуцирует совместно с печенью и надпочечниками плода.
Таким образом, мать и плод через плаценту образуют единую функциональную систему,
которую так и называют «система мать – плацента – плод». Причем плацента не только
объединяет, но и разобщает организмы матери и плода
14.
* Увеличиваютсяобъем циркулирующей крови (на 1,5–2 литра),
увеличивается число эритроцитов и количество гемоглобина,
повышается скорость оседания эритроцитов (СОЭ).
* Возрастает содержание лейкоцитов, нарастает нейтрофилёз,
* К концу беременности снижается содержание гемоглобина. Нижней
границей нормы для беременных считается содержание гемоглобина,
равное 110 г/л.
* Постепенно
повышается свертываемость крови, что обеспечивает
гемостаз в раннем послеродовом периоде. Создается повышенная
опасность микро- и макротромбозов.
15.
* Организму беременной нужно больше кислорода, поэтомудеятельность лёгких усиливается, дыхание углубляется.
* Легкие на последнем месяце беременности оттесняются
диафрагмой и печенью кверху, что приводит к ограничению
их экскурсий, но благодаря расширению в это время как
верхней, так особенно нижней части грудной клетки
заметных функциональных нарушений не наблюдается:
жизненный объем легких и газообмен не только не
снижаются, но даже имеют наклонность к некоторому
повышению.
* Слизистая оболочка бронхов в конце беременности
несколько гиперемирована, отечна и покрыта слизью. Все это
делает ее уязвимой при инфекционных заболеваниях,
особенно при гриппозной инфекции.
16.
В первые 3 месяца беременности могут выражаться втошноте, рвоте по утрам, повышенном слюноотделении,
извращении вкусовых ощущений.
Растущая матка отодвигает кишечник и желудок вверх,
от этого содержимое желудка иногда может попадать в
пищевод и вызывать изжогу.
Функция кишечника характеризуется склонностью к
гипотонии, запорам, возникновению геморроя.
17.
*Почки испытывают нагрузку по выведению продуктов матери и
плода.
* Тонус мочеточников снижается, ток мочи замедляется,
мочеточники и лоханки расширяются, что является благоприятным
моментом для развития инфекции (пиелонефрита).
* Наблюдаются спастические явления, выражающиеся в
спазматических болях в мочеточниках.
* Количество мочи во время беременности несколько увеличено, а
мочеиспускание учащено, что зависит от усиления водного обмена и
от давления беременной матки или крупной предлежащей части
плода (головки или ягодицы) на мочевой пузырь.
* В моче появляется в незначительных количествах (следов) белок
и сахар (физиологические альбуминурия и глюкозурия).
18.
*Повышается подвижность костей таза, увеличивается егообъём за счёт расхождения до 1 см лонных ветвей. Изгиб
в области поясничных позвонков усиливается.
Изменяются осанка и походка («гордая походка»
беременных).
*Уменьшается количество Са в костях и зубах беременной
из-за повышенной потребности плода. Часто зубы
разрушаются.
*Усиливается пигментация вокруг сосков, по белой линии
живота, на наружных половых частях, а также на лице.
*Образуются рубцы (полосы) беременности в области
пупка, на молочных железах, на бедрах за счет
расхождения волокон глубоких слоев кожи с
кровоизлиянием в них и последующим разрастанием
соединительной ткани.
19.
Девственная матка имеет грушевидную форму, а объем ееполости 2-3 см3. Масса матки к концу беременности возрастает до
1000 г., длина достигает 37-38 см, объём увеличивается до 50007000 см3, стенки ее значительно утолщаются, а её дно «добирается»
до подрёберной области,
Рост фолликулов и овуляция в яичниках с момента
оплодотворения прекращаются.
Наружные половые органы, влагалище, шейка матки
разрыхляются, становятся легко растяжимыми, приобретают
синюшную окраску.
20.
Характеризуется повышением процессов ассимиляции (анаболизм,накопление). Одновременно увеличивается количество продуктов диссимиляции
(шлаки) - углекислоты, азотистых соединений и др.
Обмен веществ изменяется в соответствии с потребностями растущего плода.
Белковый (азотистый) обмен характеризуется накоплением в организме
беременной азота, в запасах которого и она, и плод испытывают большую
необходимость. Потребность беременной и плода в азоте выражается
приблизительно соотношением 2:1. Задержка азота, начинающаяся в первые же
недели беременности, становится особенно заметной с 17-й недели. Образуется
также значительное количество промежуточных, «ядовитых» для нее продуктов.
Это может повлечь за собой развитие различных диспепсических явлений даже
при физиологическом течении беременности.
Повышена потребность женщины в витаминах А, В, С, D, E.
Возрастают потребности в солях кальция, фосфора, железа, которые
необходимы для построения скелета, формирования нервной, кроветворной
систем плода. Если пищевой рацион не удовлетворяет потребность в этих
микроэлементах, то у беременной могут разрушиться зубы, развиться анемия.
Прибавка массы тела беременной во второй половине составляет 300-400 г
в неделю, а за всю беременность в норме не превышает 11-12 кг. Отмечается
усиление отложения жира в подкожно-жировой клетчатке, молочных железах.
21.
Первые месяцы беременности - это времяреволюционных перемен и в психологии женщины. Во
внутреннем, сокровенном пространстве ее "Я",
появилось
пространство
другого
человека.
Грандиозность свершившегося события захватывает
все помышления женщины, заставляя ее волноваться.
Это проявляется в:
* Раздражительности: Беременность делает женщину эмоционально
ранимой, склонной к беспокойству, более чувствительной к негативным
переживаниям.
* Одиночестве: В душе беременной женщины происходит так много
перемен, что она может начать чувствовать себя очень одиноко в
водовороте нахлынувших новых переживаний.
* Период беременности может породить непонимание близких:
Справедливое или безосновательное, ее ощущение изменения к ней
близких может привести к ослаблению притока крови к внутренним
органам, снижению содержания кислорода в них и, как следствие, –
патологии. Здесь и находится сфера ответственности мужчины перед еще
не рожденным ребенком.
22.
23.
*Физиологические роды происходят в среднем через 280 дней (40 недель) после
наступления беременности. Или 10 акушерских месяцев (28 дн. + 2-3 нед. от 1 дня
последней менструации). День предстоящих родов можно определить, прибавив 280
дней к первому дню последней менструации. Срок родов можно определить и по
первому шевелению плода: к дате первого шевеления плода у первобеременных
женщин прибавляется 5 акушерских месяцев, или 140 дней, у повторнородящих
женщин — 5,5 акушерского месяца, или 154 дня.
* Готовность организма беременной к родам характеризуется состоянием шейки
матки, формированием «родовой доминанты», метаболическими изменениями
миометрия с накоплением энергетических ресурсов, активацией рецепторных систем с
повышением чувствительности матки, перестройкой соотношений эстрогенов и
прогестерона.
* Подготовка беременных женщин к родам: должна проводиться как физическая,
так и физио-психо-профилактическая подготовка. Роды действительно являются
мощным физическим и психологическим переживанием, ожидание их связано с целой
серией страхов. А рождение ребенка - это одно из самых мощных переживаний
человека, сопоставимое по силе разве, что с переживанием смерти.
24.
В зависимости от сроков роды считают:• своевременными, если они наступают в сроке 38-41 неделя;
• преждевременными в сроке 22-37 недель;
• запоздалые в сроке 42 недели и больше.
По продолжительности различают роды:
• затяжные (18 ч. и более),
• быстрые (4-6 ч. у первородящих и 2-4 ч. у повторнородящих),
• стремительные (менее 4 ч. у первородящих и менее 2 ч. у
повторнородящих).
Начало родов - это ритмично повторяющиеся каждые 10-15
мин сокращения мускулатуры матки (схватки), приводящие к
сглаживанию шейки матки и раскрытию маточного зева.
25.
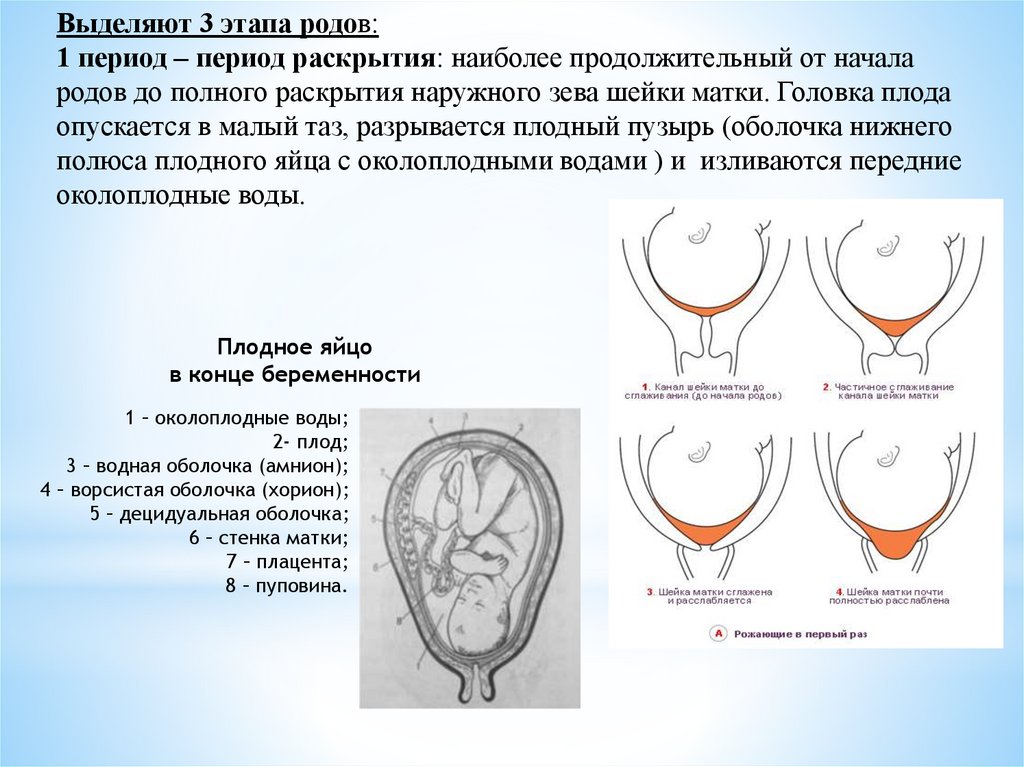
Выделяют 3 этапа родов:1 период – период раскрытия: наиболее продолжительный от начала
родов до полного раскрытия наружного зева шейки матки. Головка плода
опускается в малый таз, разрывается плодный пузырь (оболочка нижнего
полюса плодного яйца с околоплодными водами ) и изливаются передние
околоплодные воды.
Плодное яйцо
в конце беременности
1 – околоплодные воды;
2- плод;
3 – водная оболочка (амнион);
4 – ворсистая оболочка (хорион);
5 – децидуальная оболочка;
6 – стенка матки;
7 – плацента;
8 – пуповина.
26.
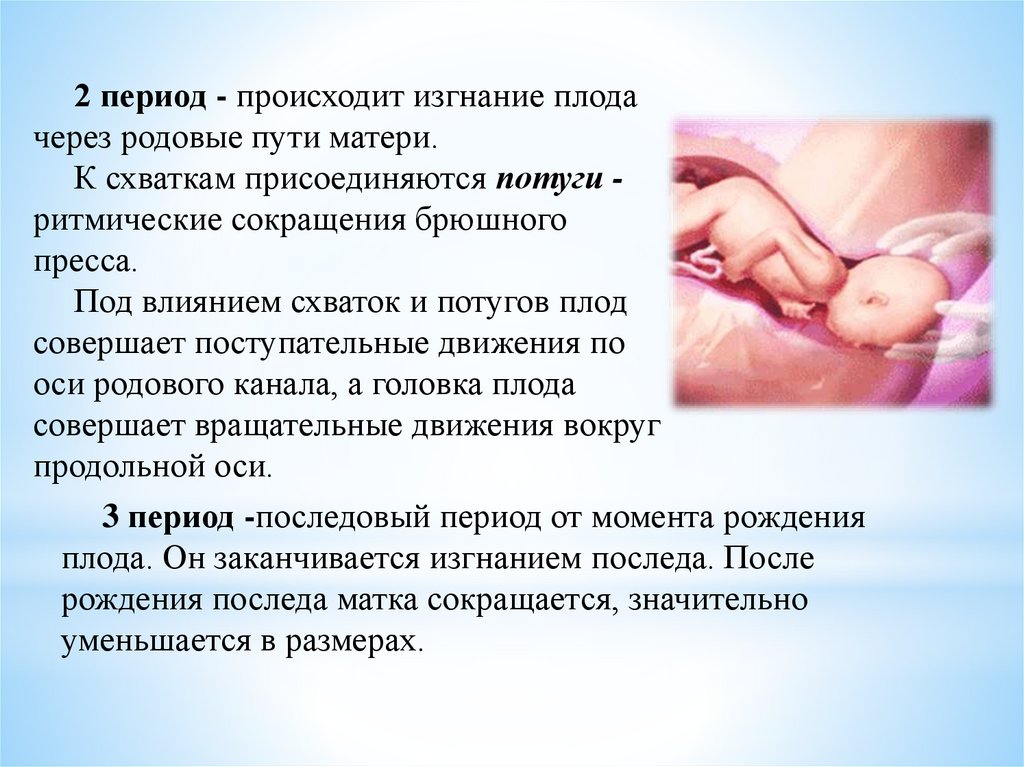
2 период - происходит изгнание плодачерез родовые пути матери.
К схваткам присоединяются потуги ритмические сокращения брюшного
пресса.
Под влиянием схваток и потугов плод
совершает поступательные движения по
оси родового канала, а головка плода
совершает вращательные движения вокруг
продольной оси.
3 период -последовый период от момента рождения
плода. Он заканчивается изгнанием последа. После
рождения последа матка сокращается, значительно
уменьшается в размерах.
27.
• Первые два часа раннего послеродового периода родильницапроводит в родильном блоке под наблюдением акушерки и
врача. При осмотре родильницы обращают внимание па
общее состояние, цвет кожных покровов, определяют пульс,
давление, пальпируют матку и оценивают характер и
количество крови выделений из половых путей.
• У неё осматривают родовые пути, при необходимости
производит ушивание травм мягких тканей с обязательным
соблюдением правил асептики и антисептики.
• После рождения последа матка сокращается, значительно
уменьшается в размерах, ее стенки утолщаются, полость
матки сужается.
• Если жалоб нет, данные объективного обследования не
вызывают опасений, выделения кровянистые умеренные,
через 2 часа родильницу переводят в послеродовую палату.
28.
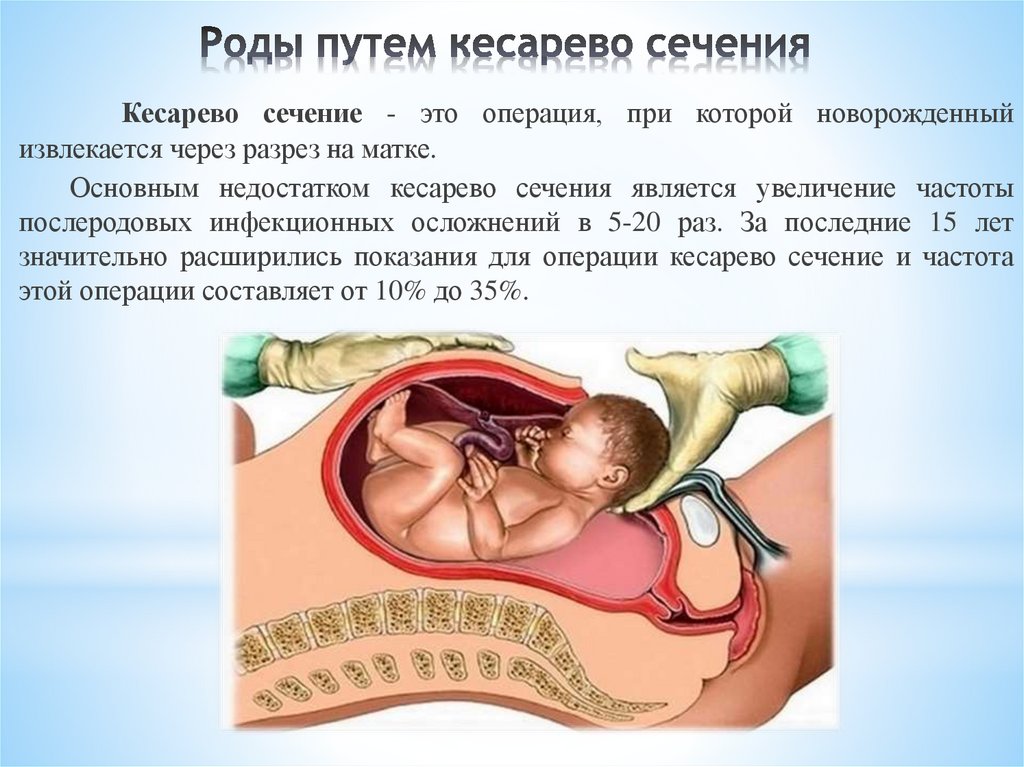
Кесарево сечение - это операция, при которой новорожденныйизвлекается через разрез на матке.
Основным недостатком кесарево сечения является увеличение частоты
послеродовых инфекционных осложнений в 5-20 раз. За последние 15 лет
значительно расширились показания для операции кесарево сечение и частота
этой операции составляет от 10% до 35%.
29.
-Показания для кесарева сечения:
абсолютные,
относительные,
сочетанные.
30.
31.
Функциональная система мать-плод включает в себя двеподсистемы: организм матери и организм плода, а также
плаценту, являющуюся связующим звеном между ними.
В процессе формирования системы мать-плод возникает ряд
критических периодов, когда системы, направленные на
осуществление оптимального взаимодействия между матерью и
плодом, наиболее ранимы:
- период имплантации (7-8-е сутки эмбриогенеза);
- развитие осевых зачатков организмов и
формирование плаценты (3-8- я неделя развития);
- стадия усиленного роста головного мозга (15-20-я
неделя);
- формирование основных функциональных
систем организма и дифференцировка полового
аппарата (20-24-я неделя развития).



























 Медицина
Медицина








