Похожие презентации:
Ожиріння у дітей та підлітків
1. Ожиріння у дітей та підлітків
2. Ожиріння — це хронічне захворювання, яке негативно впливає на фізичне та психологічне здоров’я дітей та підлітків.
ОЖИРІННЯ — ЦЕХРОНІЧНЕ
ЗАХВОРЮВАННЯ, ЯКЕ
Н Е Г АТ И В Н О В П Л И В А Є
НА ФІЗИЧНЕ ТА
ПСИХОЛОГІЧНЕ
ЗДОРОВ’Я ДІТЕЙ ТА
ПІДЛІТКІВ.
Дитяче ожиріння є однією з найбільших проблем
громадського здоров'я у світі. Це пов'язано з
різними несприятливими наслідками для
здоров'я протягом усього життя.
Діагноз дитячого ожиріння відрізняється від
діагнозу ожиріння у дорослих, і визначення
ожиріння має ґрунтуватися на вікових та
статевих відмінностях.
Ожиріння у дітей в основному обумовлене
тривалим енергетичним дисбалансом без
основної патологічної причини. Однак важливо
визначити тих, хто має патологічні або
генетичні причини ожиріння, оскільки стратегії
лікування різні.
3.
У всьому світі стандартизована за віком поширеністьожиріння серед дітей та підлітків у віці 5–19 років
різко зросла за останні чотири десятиліття: з 4% у
1975 році до понад 18% у 2016 році.
З недавньою пандемією COVID-19 та пов'язаною з
нею національною політикою із закриттям шкіл,
локдаунами та відсутністю фізичної активності
поширеність дитячого ожиріння ще більше зросла в
багатьох частинах світу. Оскільки ожиріння пов'язане
з різними несприятливими наслідками для здоров'я
протягом усього життя, включаючи діабет 2 типу,
дисліпідемію та серцево-судинні захворювання,
профілактика та раннє втручання є найбільш
розумними та економічно ефективними підходами.
4. МЕХАНІЗМ ТА ПАТОФІЗІОЛОГІЯ ОЖИРІННЯ У ДІТЕЙ ТА ПІДЛІТКІВ
М Е Х А Н І З М ТАП АТО Ф І З І ОЛ О Г І Я
ОЖ И Р І Н Н Я У Д І Т Е Й ТА
ПІДЛІТКІВ
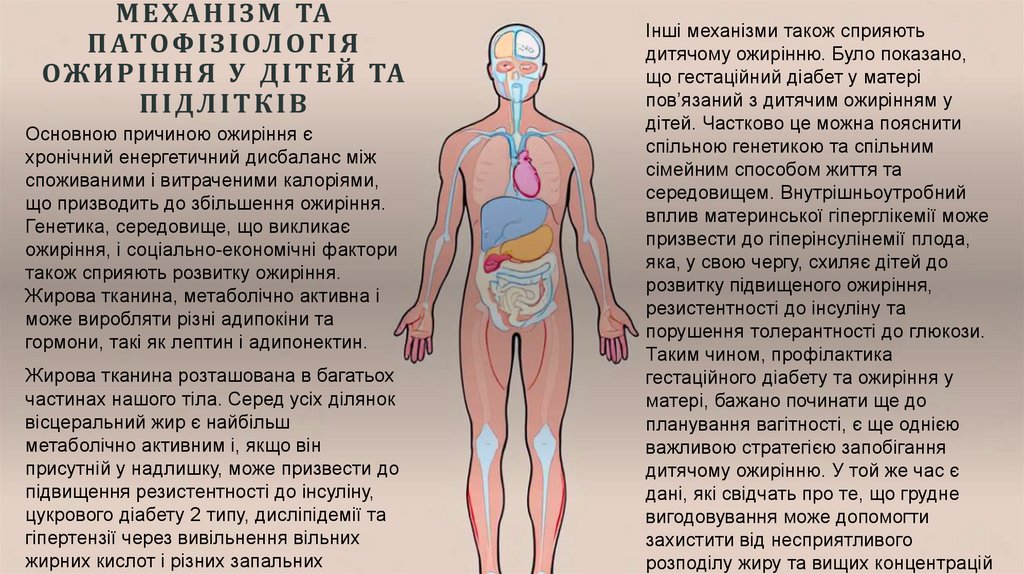
Основною причиною ожиріння є
хронічний енергетичний дисбаланс між
споживаними і витраченими калоріями,
що призводить до збільшення ожиріння.
Генетика, середовище, що викликає
ожиріння, і соціально-економічні фактори
також сприяють розвитку ожиріння.
Жирова тканина, метаболічно активна і
може виробляти різні адипокіни та
гормони, такі як лептин і адипонектин.
Жирова тканина розташована в багатьох
частинах нашого тіла. Серед усіх ділянок
вісцеральний жир є найбільш
метаболічно активним і, якщо він
присутній у надлишку, може призвести до
підвищення резистентності до інсуліну,
цукрового діабету 2 типу, дисліпідемії та
гіпертензії через вивільнення вільних
жирних кислот і різних запальних
Інші механізми також сприяють
дитячому ожирінню. Було показано,
що гестаційний діабет у матері
пов’язаний з дитячим ожирінням у
дітей. Частково це можна пояснити
спільною генетикою та спільним
сімейним способом життя та
середовищем. Внутрішньоутробний
вплив материнської гіперглікемії може
призвести до гіперінсулінемії плода,
яка, у свою чергу, схиляє дітей до
розвитку підвищеного ожиріння,
резистентності до інсуліну та
порушення толерантності до глюкози.
Таким чином, профілактика
гестаційного діабету та ожиріння у
матері, бажано починати ще до
планування вагітності, є ще однією
важливою стратегією запобігання
дитячому ожирінню. У той же час є
дані, які свідчать про те, що грудне
вигодовування може допомогти
захистити від несприятливого
розподілу жиру та вищих концентрацій
5.
Є дослідження, що вказують нате, що недосипання пов’язане з
ожирінням у дітей. Це явище може
бути пов’язане з порушенням
регуляції секреції інсуліну та
різних гормонів, пов’язаних з
апетитом, наприклад, греліну та
лептину.
Крім того, існують також
психологічні детермінанти
дитячого ожиріння, а хронічний
стрес і зміни секреції кортизолу
також можуть відігравати важливу
роль у розвитку та підтримці
надмірної маси тіла.
6.
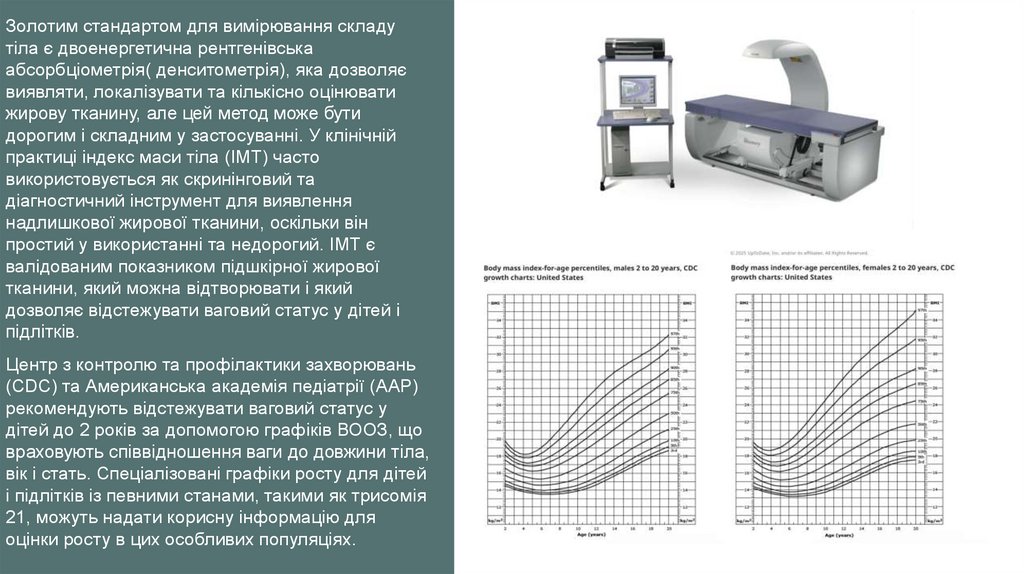
Золотим стандартом для вимірювання складутіла є двоенергетична рентгенівська
абсорбціометрія( денситометрія), яка дозволяє
виявляти, локалізувати та кількісно оцінювати
жирову тканину, але цей метод може бути
дорогим і складним у застосуванні. У клінічній
практиці індекс маси тіла (ІМТ) часто
використовується як скринінговий та
діагностичний інструмент для виявлення
надлишкової жирової тканини, оскільки він
простий у використанні та недорогий. ІМТ є
валідованим показником підшкірної жирової
тканини, який можна відтворювати і який
дозволяє відстежувати ваговий статус у дітей і
підлітків.
Центр з контролю та профілактики захворювань
(CDC) та Американська академія педіатрії (AAP)
рекомендують відстежувати ваговий статус у
дітей до 2 років за допомогою графіків ВООЗ, що
враховують співвідношення ваги до довжини тіла,
вік і стать. Спеціалізовані графіки росту для дітей
і підлітків із певними станами, такими як трисомія
21, можуть надати корисну інформацію для
оцінки росту в цих особливих популяціях.
7.
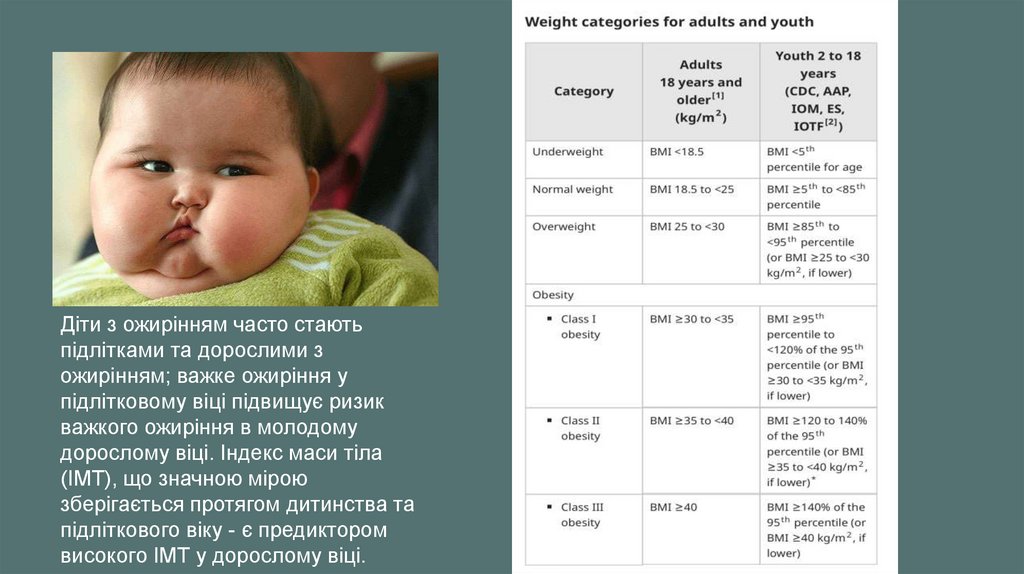
Діти з ожирінням часто стаютьпідлітками та дорослими з
ожирінням; важке ожиріння у
підлітковому віці підвищує ризик
важкого ожиріння в молодому
дорослому віці. Індекс маси тіла
(ІМТ), що значною мірою
зберігається протягом дитинства та
підліткового віку - є предиктором
високого ІМТ у дорослому віці.
8. Фактори ризику надмірної ваги та ожиріння у дітей та підлітків
Ф А К Т О Р И Р И З И К У Н А Д М І Р Н О Ї В А Г И ТАО Ж И Р І Н Н Я У Д І Т Е Й ТА П І Д Л І Т К І В
Фактори політики: • Фактори громади: • Фактори сімейного
та домашнього
• • Маркетинг
• Шкільне
середовища:
нездорових продуктів середовище
• Стиль харчування
харчування
Відсутність доступу батьків
• • Недостатнє
до свіжих продуктів
Напої з доданим
фінансування громад
• Наближеність
цукром
• • Нестача продуктів фастфудів
• Розмір порцій
харчування
• Екологічне здоров’я
Звички перекусів
Прийом їжі поза
домом
Час, проведений
перед екраном
Сидячий спосіб
життя
Тривалість сну
Вплив тютюнового
диму
. Психосоціальний
стрес
Негативний досвід
у дитинстві
9.
Індивідуальні фактори:1. Генетичні фактори. Дослідження спадковості свідчать, що генетичний внесок у
ризик ожиріння у людини становить від 40% до 70%. Геномні асоціативні
дослідження виявили 32 локуси, пов’язані з схильністю до ожиріння. Генетичні
причини ожиріння включають як поширені, так і рідкісні генетичні варіанти, які
впливають на експресію або функцію генів. :
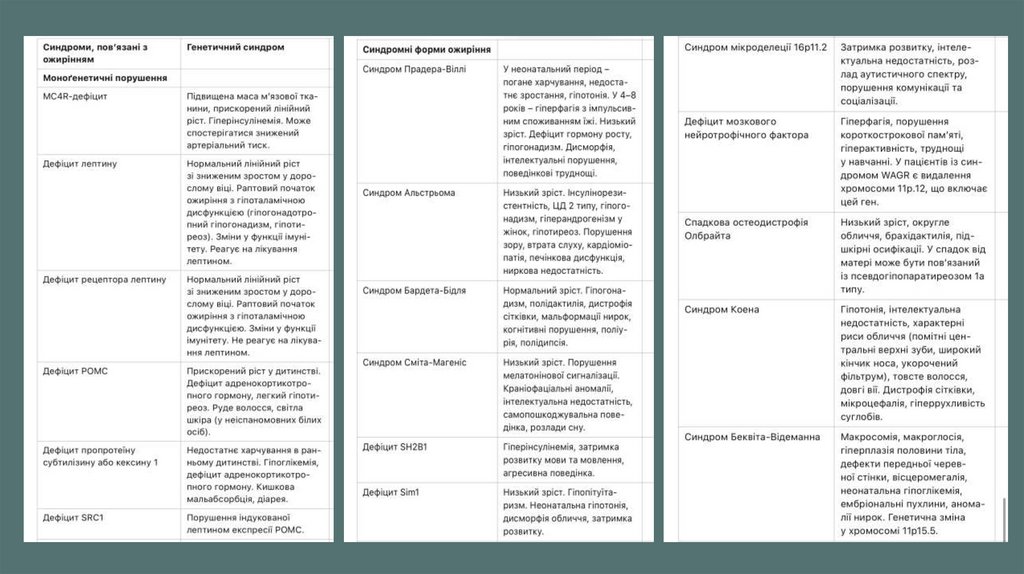
• Моно- і полігенетичні синдроми
Полігенетичні причини ожиріння є найпоширенішими, тоді як дефекти одного гена є
рідкісними причинами ожиріння. Наприклад, мутація MC4R, гетерозиготний варіант,
є найпоширенішою формою моногенетичного ожиріння і становить лише 2%–5%
випадків тяжкого ожиріння у дітей. Полігенна спадковість означає, що одна
фенотипова ознака контролюється двома або більше різними генами. Однак самі
по собі полігенні варіанти мають незначний вплив на фенотип людини.
Діти з генетичними причинами ожиріння можуть мати характерні клінічні ознаки,
які історично включали такі прояви, як низький зріст, затримка розвитку, скелетні
дефекти, глухота, інтелектуальні порушення. Важливо зазначити, що нещодавно
виявлені генетичні розлади, пов’язані з ожирінням, не обов’язково
характеризуються цими ознаками у дитинстві. Наприклад, низький зріст не є
характерною ознакою дефіциту лептину у дітей. У таблиці наведено окремі
моногенетичні причини та синдроми, пов’язані з ожирінням.
10.
11.
Ранній початок важкого ожиріння танаявність гіперфагії є 2 клінічними
характеристиками, які відрізняють
генетичні розлади ожиріння. «Ранній
початок» означає наявність ожиріння
до 5 років. Як зазначалося раніше,
«важке ожиріння» визначається як
ІМТ ≥ 120% від 95-го процентиля для
віку та статі. «Гіперфагія» — це
наявність невгамовного голоду, при
якому час до насичення у людини
тривалий, тривалість насичення у
людини коротша, відчуття голоду у
людини тривале, і людина сильно
стурбована їжею та відчуває
страждання, якщо їй відмовляють у їжі
12.
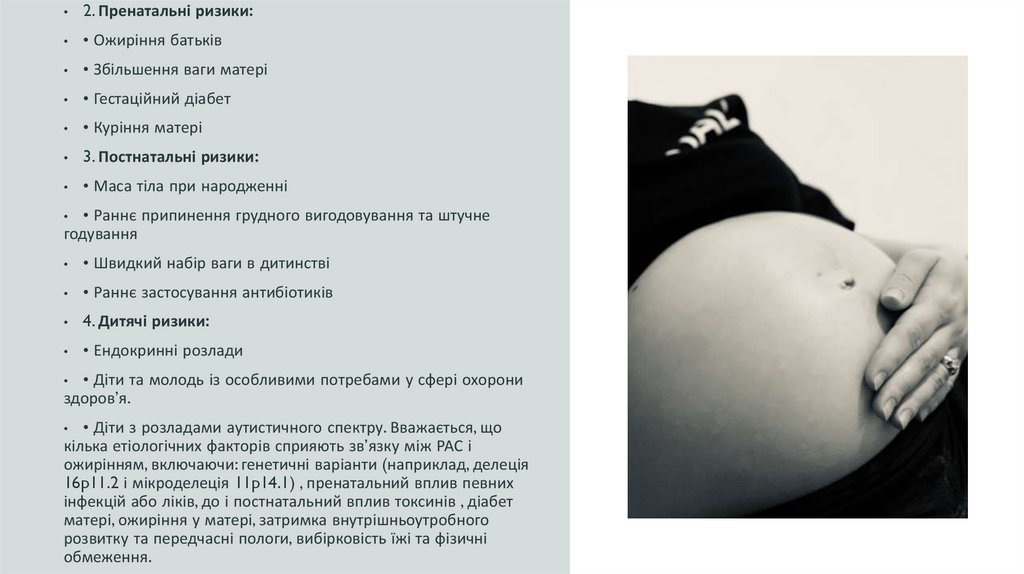
2. Пренатальні ризики:
• Ожиріння батьків
• Збільшення ваги матері
• Гестаційний діабет
• Куріння матері
3. Постнатальні ризики:
• Маса тіла при народженні
• Раннє припинення грудного вигодовування та штучне
годування
• Швидкий набір ваги в дитинстві
• Раннє застосування антибіотиків
4. Дитячі ризики:
• Ендокринні розлади
• Діти та молодь із особливими потребами у сфері охорони
здоров’я.
• Діти з розладами аутистичного спектру. Вважається, що
кілька етіологічних факторів сприяють зв’язку між РАС і
ожирінням, включаючи: генетичні варіанти (наприклад, делеція
16p11.2 і мікроделеція 11p14.1) , пренатальний вплив певних
інфекцій або ліків, до і постнатальний вплив токсинів , діабет
матері, ожиріння у матері, затримка внутрішньоутробного
розвитку та передчасні пологи, вибірковість їжі та фізичні
обмеження.
13.
Діти з розладом дефіциту увагита гіперактивністю
Встановлено, що поширеність
ожиріння на 40% вища серед дітей і
підлітків із РДУГ порівняно з тими, хто
не має РДУГ.
Деякі з відомих симптомів РДУГ
можуть сприяти збільшенню ваги.
Наприклад, переїдання, яке є проявом
імпульсивності, може призвести до
збільшення споживання енергії.
Неуважність, ще один симптом, може
призвести до відсутності планування
або дотримання плану, що
призводить до пропуску їжі або
споживання нездорової їжі та
закусок. Інші психіатричні супутні
захворювання, які часто асоціюються
з СДУГ, такі як депресія, тривога також
можуть бути факторами ризику
ожиріння.
14.
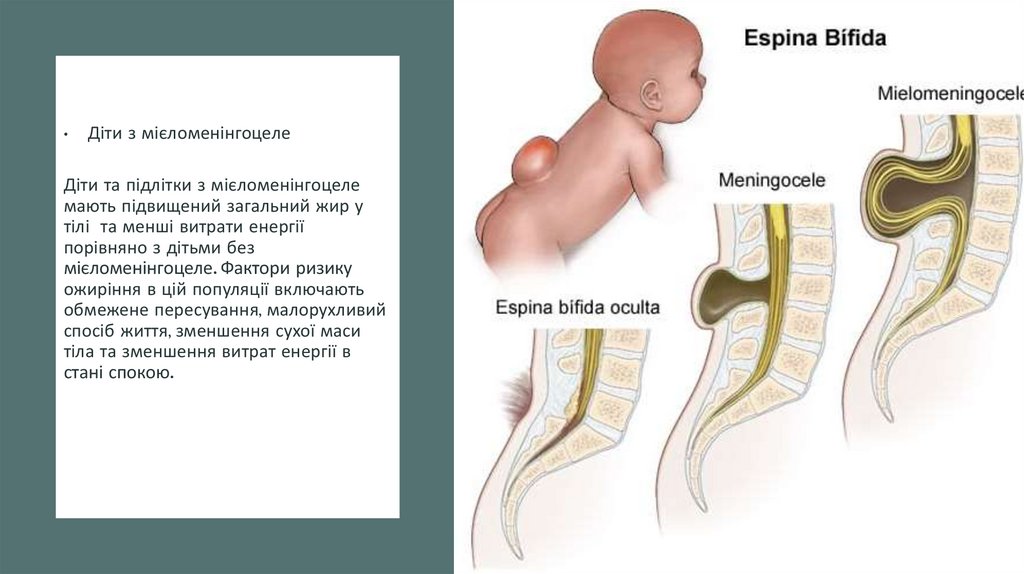
Діти з мієломенінгоцеле
Діти та підлітки з мієломенінгоцеле
мають підвищений загальний жир у
тілі та менші витрати енергії
порівняно з дітьми без
мієломенінгоцеле. Фактори ризику
ожиріння в цій популяції включають
обмежене пересування, малорухливий
спосіб життя, зменшення сухої маси
тіла та зменшення витрат енергії в
стані спокою.
15.
• Особливості апетиту, щосприяють набору ваги
Подібним чином, 2
перехресних
педіатричних
дослідження показали
позитивний зв’язок між
швидким прийомом їжі
та дитячим і підлітковим
ожирінням. Вважається,
що швидке вживане їжі
призводить до більшого
споживання енергії.
16.
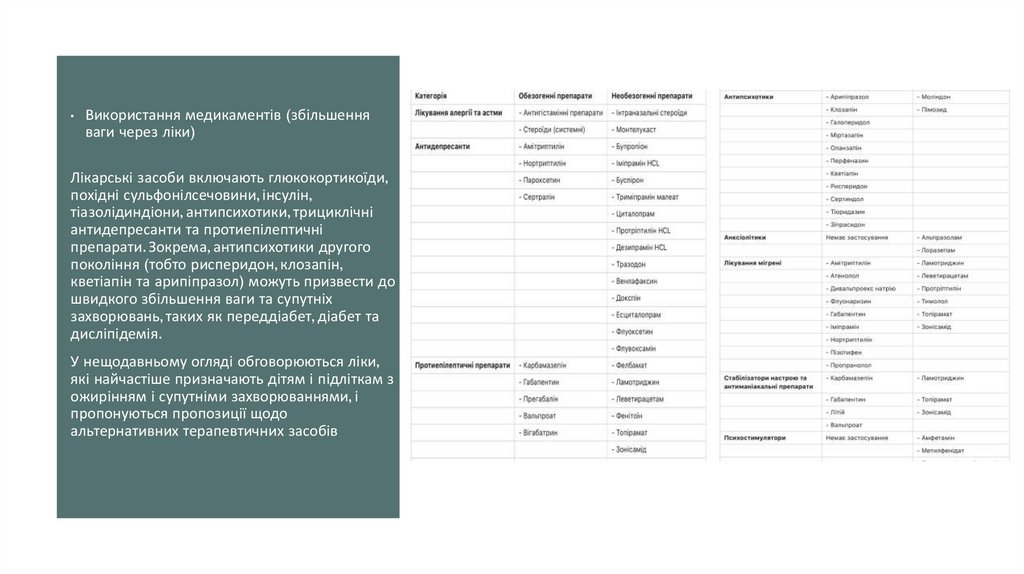
Використання медикаментів (збільшення
ваги через ліки)
Лікарські засоби включають глюкокортикоїди,
похідні сульфонілсечовини, інсулін,
тіазолідиндіони, антипсихотики, трициклічні
антидепресанти та протиепілептичні
препарати. Зокрема, антипсихотики другого
покоління (тобто рисперидон, клозапін,
кветіапін та арипіпразол) можуть призвести до
швидкого збільшення ваги та супутніх
захворювань, таких як переддіабет, діабет та
дисліпідемія.
У нещодавньому огляді обговорюються ліки,
які найчастіше призначають дітям і підліткам з
ожирінням і супутніми захворюваннями, і
пропонуються пропозиції щодо
альтернативних терапевтичних засобів
17.
Депресія
Діти з ожирінням частіше мають симптоми тривоги та депресії, ніж їхні
однолітки зі здоровою вагою. Неясно, чи є ожиріння фактором ризику
для цих симптомів. Деякі попередні дослідження повідомляли про
двонаправлений зв’язок між ожирінням, депресією та тривогою.
18. Оцінка педіатричного пацієнта з надмірною вагою або ожирінням
О Ц І Н К А П Е Д І АТ Р И Ч Н О Г О П А Ц І Є Н ТА ЗН А Д М І Р Н О Ю ВА Г О Ю А Б О О Ж И Р І Н Н Я М
Ожиріння не є винятком і, як і інші хронічні захворювання, потребує комплексної оцінки в певних областях
як анамнезу, так і фізичного огляду, що може вимагати додаткового часу до того, що виділяється під час
звичайного візиту. Історія хвороби включає основну скаргу, історію даного захворювання та сімейний
анамнез.
Історія поточної хвороби дає більш повну картину траєкторії надмірної ваги та ожиріння. Починаючи із
запиту про збільшення маси тіла матері під час вагітності та пренатальні фактори, що сприяють
ожирінню, а потім переходячи до факторів дитинства та пізнішого підліткового віку, які спричиняють
ожиріння, педіатр або інший педіатричний медичний працівник може зібрати цінну інформацію про
причини та, отже, лікування для ожиріння конкретного пацієнта.
Сімейний анамнез зосереджується на супутніх захворюваннях, пов’язаних із ожирінням, і потенційних
генетичних причинах ожиріння на додаток до інших сімейних проблем зі здоров’ям.
Анамнез лікування повинен бути повним і включати ліки, пов’язані зі збільшенням ваги, такі як
нейролептики, особливо атипові антипсихотики; антидепресанти, включаючи селективні інгібітори
зворотного захоплення серотоніну; стероїди; протисудомні засоби; антигіпертензивні засоби;
протизаплідні засоби, включаючи ін'єкційні форми; і ліки, що застосовуються при цукровому діабеті.
19.
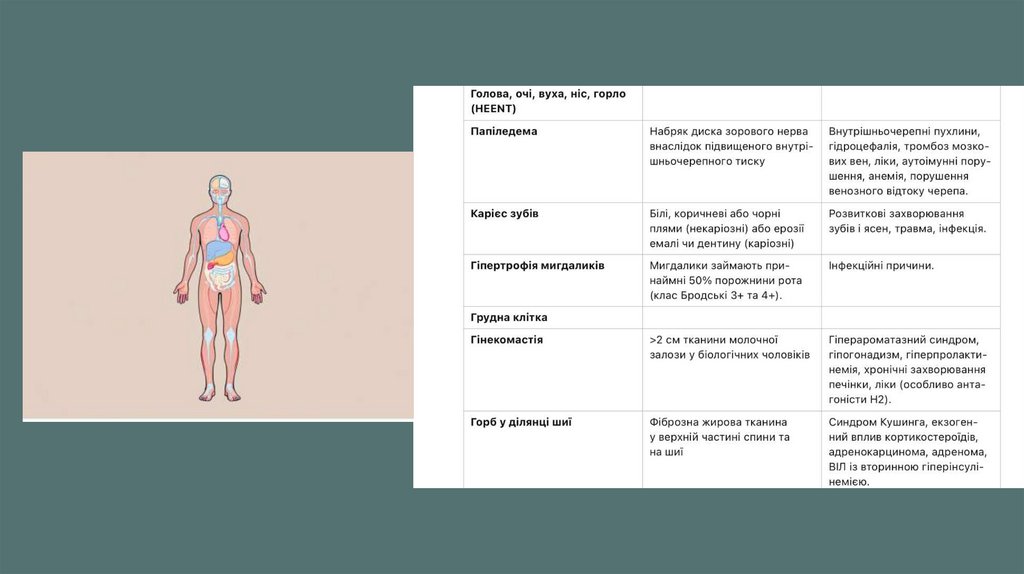
Фізичний огляд також потребуєретельної уваги до певних
висновків, пов’язаних із оцінкою
ожиріння
20.
21.
22.
Підлітки з ожирінням можуть брати участь у нездоровихпрактиках, щоб схуднути. Ці практики включають пропуск їжі,
використання таблеток для схуднення або проносних засобів і
виклик блювання. Тому для педіатрів та інших медичних
працівників важливо оцінити підлітка з надмірною вагою або
ожирінням щодо цих та інших пов’язаних з цим поведінкових
проявів.
23.
Важливо також визначитистосунки сім’ї з їжею
(наприклад, чи є їжа загальною
нагородою? Як їжа
використовується під час
святкування? Чи існує тиск на
дитину, щоб вона їла?).
Якщо пацієнт відповів ствердно
на запитання, чи його колинебудь дражнили або
знущалися з приводу його ваги,
педіатри та інші медичні
працівники можуть розглянути
питання про надання ресурсів
(наприклад, тих, що знаходяться
на stopbullying.gov,
https://stopbullying.com.ua/)
дитині та батькам, а також
місцевим направлення на
консультацію.
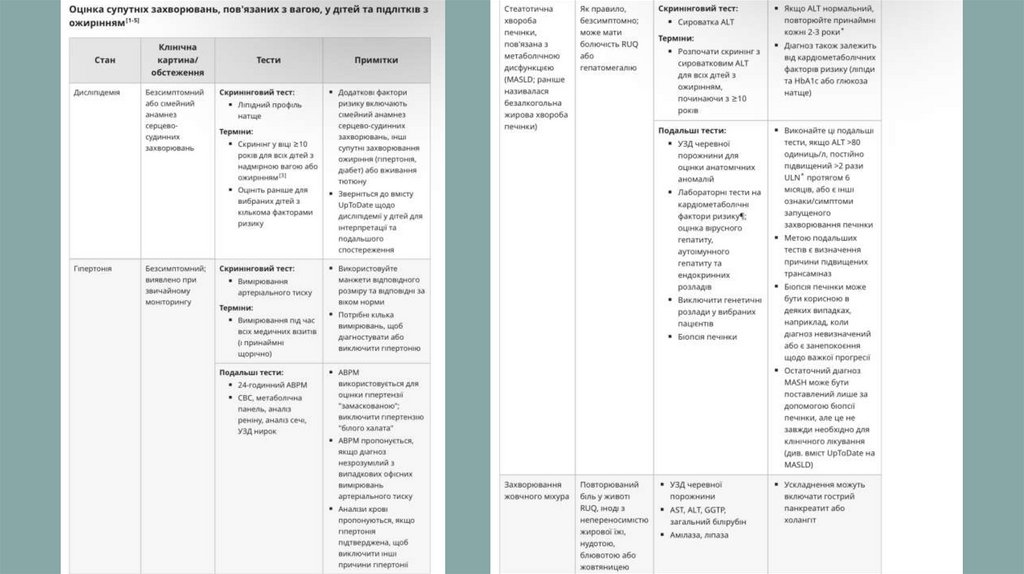
24. Супутні захворювання дітей із надмірною вагою та ожирінням
СУПУТНІЗАХВОРЮВАННЯ
ДІТЕЙ ІЗ НАДМІРНОЮ
В А Г О Ю ТА
ОЖИРІННЯМ
Існують переконливі докази того, що
ожиріння підвищує ризик супутніх
захворювань і що втручання щодо
зниження ваги можуть покращити
супутні захворювання
Педіатри та інші медичні працівники
повинні оцінювати дітей віком від 2 до
18 років із надмірною вагою (ІМТ ≥ 85го процентиля до <95-го процентиля)
та ожирінням (ІМТ ≥ 95-го процентиля)
на супутні захворювання, пов’язані з
ожирінням
25.
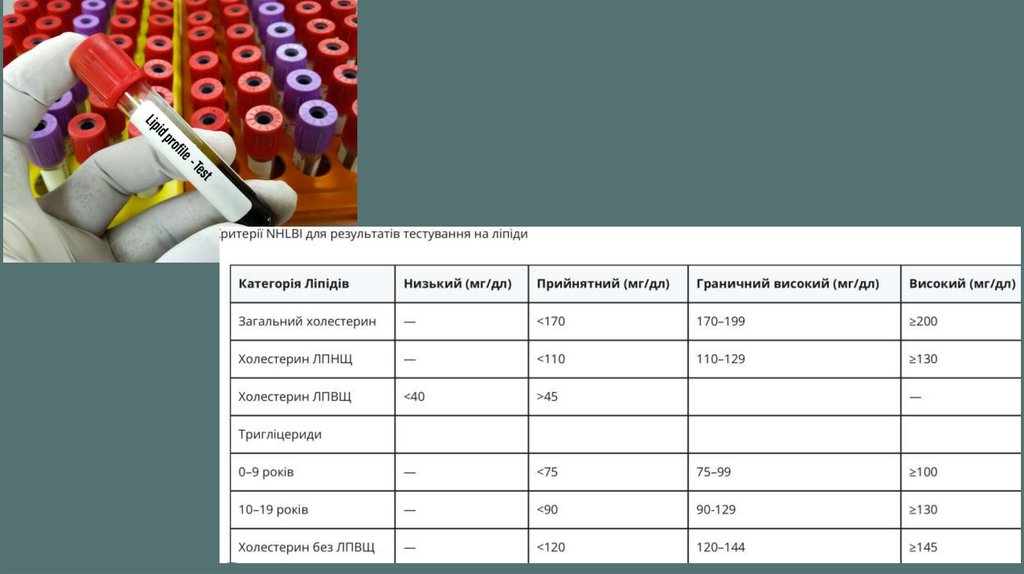
У дітей віком 10 років і старше педіатри та інші медичні працівники повинні оцінити порушення ліпідів, порушення
метаболізму глюкози та порушення функції печінки у дітей і підлітків з ожирінням (ІМТ ≥ 95-го прецентиля), а
також на наявність порушень ліпідів у дітей і підлітків із надмірною вагою (ІМТ ≥ від 85-го перцентиля до <95гопрецентиля), якщо не було додаткових факторів ризику (таких як сімейна історія захворювань, пов’язаних з
ожирінням, підвищений АТ, підвищений рівень ліпідів або вживання тютюну)
У дітей віком від 2 до 9 років з ожирінням (ІМТ ≥ 95-го перцентиля) педіатри та інші медики можуть оцінити
ліпідні порушення. У дітей із ожирінням, починаючи з 3-річного віку, зафіксовано високі рівні тригліцеридів (ТГ) та
низькі рівні ліпопротеїнів високої щільності (ЛПВЩ), що є типовою моделлю дисліпідемії, пов’язаної з ожирінням.
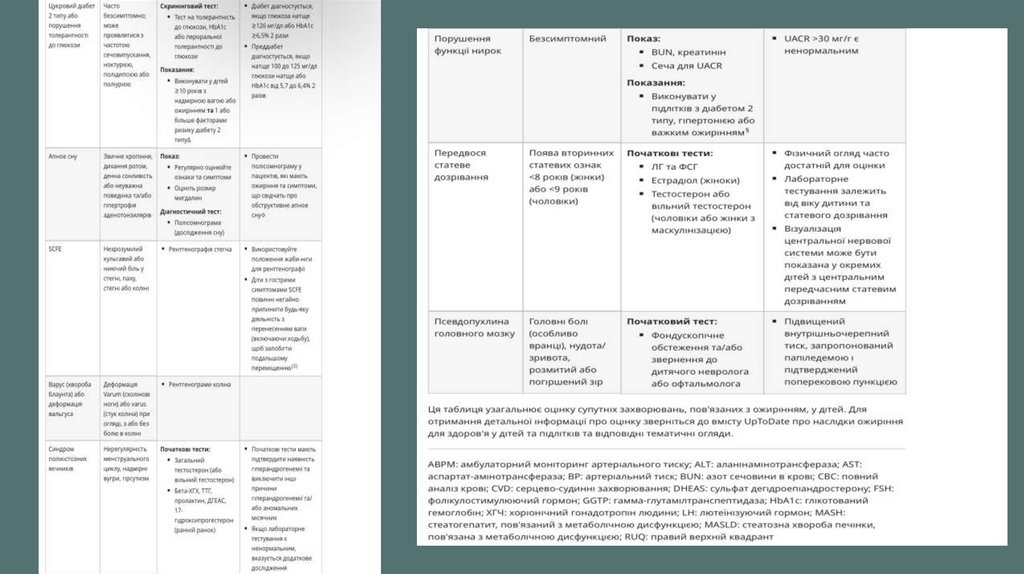
Педіатри та інші медичні працівники повинні оцінити наявність переддіабету та/або цукрового діабету за
допомогою рівня глюкози в плазмі натщесерце, 2-годинного рівня глюкози в плазмі після 75-грамового
перорального тесту на толерантність до глюкози (OGTT) або глікозильованого гемоглобіну (HbA1c)
Оскільки профіль ризику НАЖХП і цукрового діабету у дітей молодше 10 років є нижчим (особливо за відсутності
тяжкого ожиріння), отримання аналізів на порушення метаболізму глюкози або функції печінки не рекомендоване
для цієї групи населення
Педіатри та інші медичні працівники повинні оцінити наявність НАЖХП ( неалкогольна жирова хвороба печінки) ,
отримавши тест на аланін-трансаміназу (АЛТ). АЛТ більш специфічна для захворювань печінки, ніж АСТ
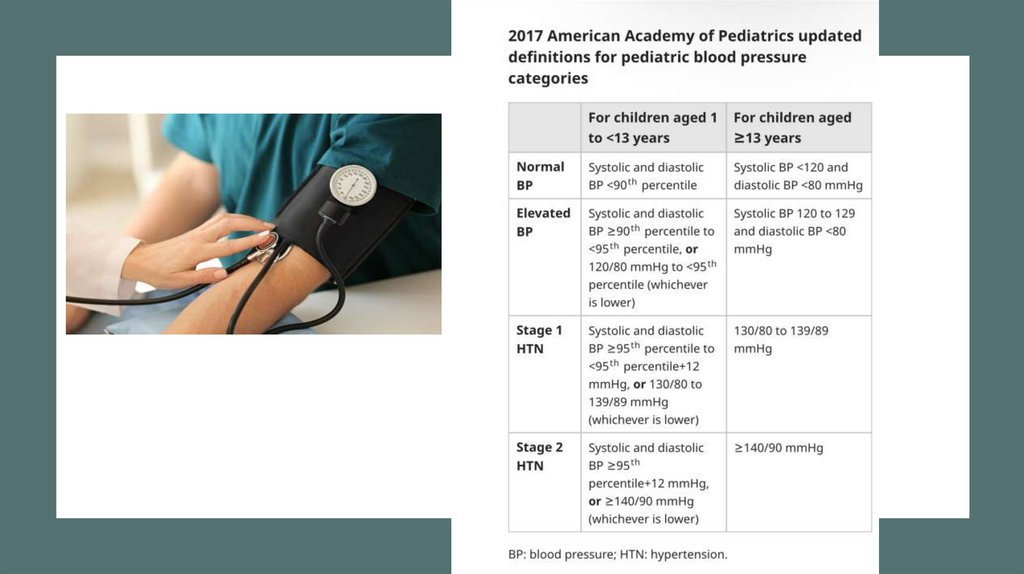
Педіатри та інші медики повинні оцінювати артеріальну гіпертензію шляхом вимірювання артеріального тиску під
час кожного візиту, починаючи з 3-річного віку, у дітей та підлітків із надмірною вагою (ІМТ ≥ 85 до <95-го
прецентиля) та ожирінням (ІМТ ≥ 95-го прецентиля).
26.
27.
Педіатри та інші медики також повинні знати, що рівні HbA1c можуть бути на 0,1%-0,2% вищими в осіб
із залізодефіцитною анемією.
Оральний тест на толерантність до глюкози проводиться з використанням навантаження глюкози 1,75
г/кг маси тіла (максимумом 75 г)
28.
29.
30.
31.
ДепресіяВзаємозв'язок між дитячим ожирінням і
депресією менш вивчений, ніж фізичні
супутні захворювання; однак виявлення
депресії є важливим компонентом оцінки
та лікування педіатричного ожиріння,
враховуючи її потенційний вплив на
результати лікування. Систематичний
огляд і мета-аналіз, проведені в 2019 році,
показали, що діти віком до 18 років з
ожирінням мають на 32% більше шансів
на депресію або розвиток депресії
порівняно з дітьми нормальної ваги, при
цьому найвищі шанси (44%) серед жінок з
ожирінням.
32.
33.
34.
35.
36.
Ожиріння є хронічним захворюванням, якеслід лікувати за допомогою стратегій
інтенсивного та довгострокового лікування,
забезпечення постійного медичного
моніторингу та лікування супутніх
захворювань, а також постійного доступу до
лікування ожиріння. Як зазначалося раніше,
ожиріння пов’язане з підвищеною
поширеністю супутніх захворювань. Ключовим
компонентом лікування ожиріння є
одночасний моніторинг і лікування супутніх
захворювань.
Спроби лікування ожиріння часто зазнають
невдачі через розрив зв’язків між педіатрами
та іншими медпрацівниками, які бачать
загрозливі проблеми зі здоров’ям у зв’язку зі
станом ваги та опікуном, який бачить здорову
та зростаючу дитину.
37.
Мотиваційне інтерв’ювання (MI) є пацієнторієнтованим стилем консультування, що допомагаєвиявити й посилити власну мотивацію пацієнта до змін
— на відміну від традиційного підходу, коли лікар
призначає зміни в поведінці. MI спрямовує сім’ї на
визначення поведінки, яку вони хочуть змінити,
орієнтуючись на те, що, на думку батьків або дитини, є
важливим та здійсненним.
MI не нав’язує конкретну мету, але вважається
успішним, коли сім’я змінює вибрану поведінку. Це
можуть бути зміни у харчуванні (наприклад,
зменшення вживання напоїв із доданим цукром),
збільшення фізичної активності або інші дії, як-от
спільне харчування чи покращення гігієни сну.
Основний об’єкт MI — це особа, відповідальна за зміну
поведінки.
Педіатри та інші медичні працівники зазвичай
орієнтуються на мотивацію батьків, коли пацієнти є
дошкільного чи молодшого шкільного віку. У
підлітковому віці акцент зміщується на мотивацію
самого пацієнта, часто в поєднанні з мотивацією
батьків.
MI включає 4 процеси: залучення, фокусування, виклик
мотивації та планування. Ці процеси, описані нижче,
особливо актуальні під час обговорення вагового
статусу та розробки плану змін.
38.
39.
Стратегії поведінки40.
Школа громадського здоров’я Гарвардськогоуніверситету (HSPH) випустила власну адаптовану та
більш деталізовану версію MyPlate, назвавши її
«Гарвардською пірамідою здорового харчування». Ця
піраміда здорового харчування була запропонована як
альтернатива MyPlate, що є більш актуальною з огляду
на сучасні наукові дослідження в області харчування.
Гарвардська тарілка включає вищу пропорцію овочів у
порівнянні з фруктами, додає рекомендації щодо
корисних олій, а також збалансовує споживання
корисного білка та цільнозернових продуктів,
розподіляючи їх на рівні чверті тарілки. Крім того, вона
рекомендує пити воду та обмежувати вживання
молочних продуктів.
Гарвардська тарілка також включає рекомендації щодо
фізичної активності, яких MyPlate, як правило, уникає.
Ці більш вдосконалені рекомендації щодо харчування
встановлюють точніші правила стосовно споживання
жирів і зернових, враховуючи вагу людини та її рівень
фізичної активності.
Гарвардська медична школа також наголошує на
необхідності включення води в рекомендації щодо
харчування. MyPlate рекомендує вживання молока або
інших молочних продуктів, не акцентуючи увагу на
питній воді. Гарвардська піраміда здорового
харчування додала окрему секцію до своєї тарілки, яка
фокусується на додаванні води або напоїв без цукру
до щоденного раціону.
41.
Заняття з формування навичок харчування, які передбачають безпосереднє
приготування їжі або її дегустацію, ефективніші в сприйнятті дітьми нових
продуктів і підвищують упевненість батьків готувати їжу вдома.
Неконкурентні, веселі заняття, які розвивають моторику, а також впевненість у
собі, більш захоплюють дітей. Кілька досліджень відзначили, що для дітей з
ожирінням, надають перевагу занять у воді, їзді на велосипеді, танцям, занятті
йогою, бойовим мистецтвам.
Включіть сімейну фізичну активність до вашого життя( ігровий вечір, вечірні
прогулянки, сімейні види спорту.
Лічильник кроків може мотивувати деяких дітей.
Важливо, аби батьки пропонували невеличкі винагороди за досягнення своїх
цілей( похвала, жетони, наліпки, зірки). Не варто з їжі, грошових стимулів,
іграшок робити винагороди.
42.
BetterMe — українська ІТ компанія, яка створює продукти у сфері Health & Fitness для понад 150мільйонів людей по всьому світу.
У 2022 році Apple визнала компанію BetterMe однією з найкращих програм у світі для проведення
тренувань, з відміткою 6,5 мільйонів активних користувачів щомісяця.
У 2022, після початку повномасштабного вторгнення РФ, застосунки BetterMe стали недоступні
в російському та білоруського App Store, Google Play. Крім того, компанія відкрила для українців
безкоштовний доступ до застосунків BetterMe: Health Coaching та BetterMe: Mental Health, де
доступні рекомендації з психологічної допомоги дітям, тренування для школярів, раціон в
умовах війни та інша актуальна для українців інформація.
BetterMe: Health Coaching — застосунок для підтримки фізичного здоров'я, який
входить у трійку світових лідерів за кількістю активних користувачів у категорії «Здоров'я
та спорт». Застосунок містить персоналізовані програми тренувань, розраховані на будьякий рівень фізичної підготовки. Крім того, у BetterMe: Health Coaching є інклюзивні
тренування — для людей на візках, користувачів похилого віку, вагітних жінок та дітей.
Застосунок доступний у всьому світі 19 мовами.
BetterMe: Mental Health — застосунок для підтримки ментального здоров'я та боротьби
зі стресом, який пропонує користувачам щоденні персоналізовані плани з експертними
порадами та вправами для самодопомоги. Застосунок доступний у всьому світі 9 мовами


























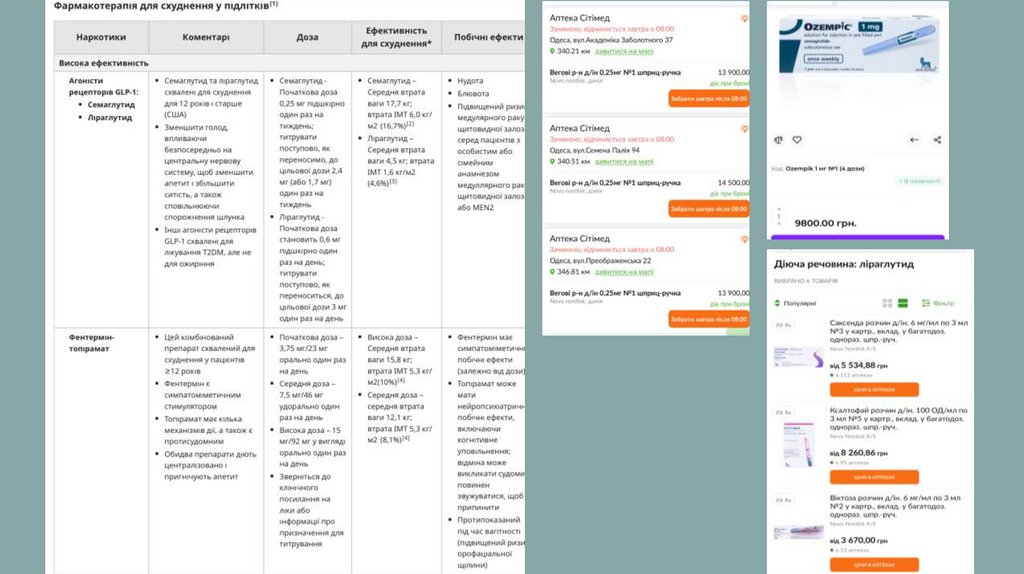
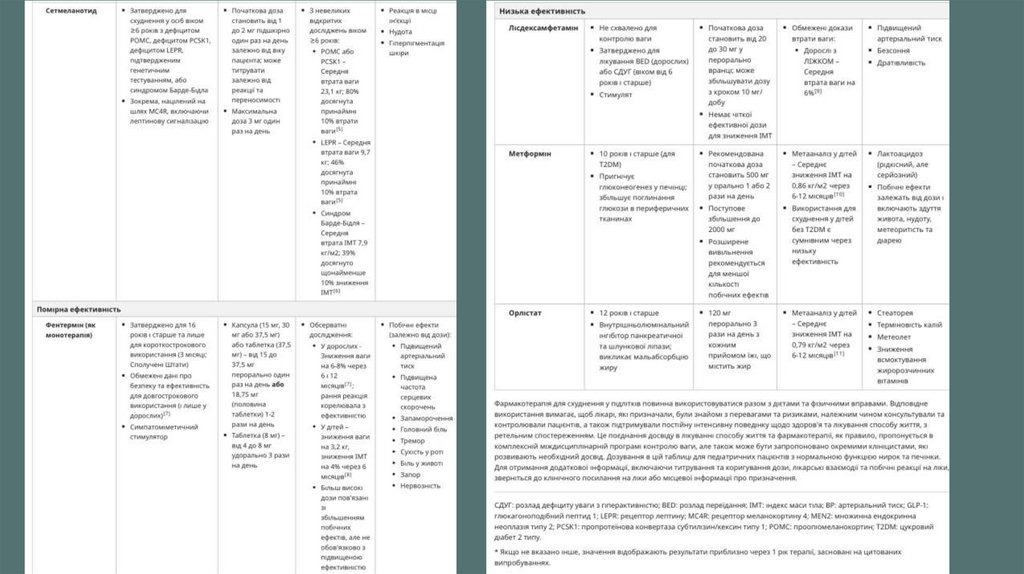
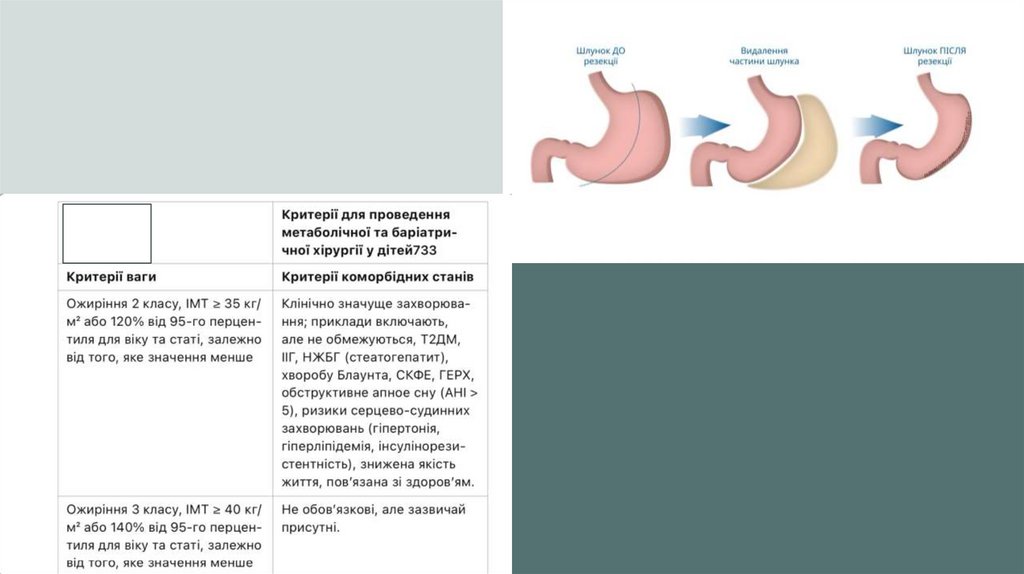

 Медицина
Медицина








