Похожие презентации:
Некоронарогенные заболевания миокарда
1. НЕКОРОНАРОГЕННЫЕ ЗАБОЛЕВАНИЯ МИОКАРДА
2. ОПРЕДЕЛЕНИЕ
К некоронарогенным заболеванияммиокарда (НЗМ) относят такие формы
поражения сердечной мышцы, которые
нозологически не связаны с ишемией
миокарда, системной артериальной
гипертензией, врождёнными или
приобретёнными пороками сердца,
заболеваниями эндокарда и перикарда. В эту
группу входят миокардиты (МКТ),
кардиомиопатии (КМП), различные варианты
дегенерации миокарда, инфильтративные
поражения миокарда.
3. КЛАССИФИКАЦИЯ
Первичные кардиомиопатии
Дилатационная кардиомиопатия;
Гирептрофическая кардиомиопатия
(обструктивная);
Рестриктивная кардиомиопатия;
Аритмогенная дисплазия
(кардиомиопатия) правого желудочка –
I42.8;
Некомпактный миокард;
КМП такотсубо (takotsubo) или стрессиндуцированная
4. КЛАССИФИКАЦИЯ
Вторичные кардиомиопатии
Особые кардиопатии – I43 (при системных
заболеваниях, мышечных дистрофиях, нейромышечных нарушениях, перипартальные);
Алкогольная кардиомиопатия – I42.6;
Метаболическая кардиомиопатия – I43.1, I43.2,
I43.8;
Кардиомиопатия, обусловленная лекарствами и
другими внешними факторами – I42.7;
Кардиомиопатия при инфекционных и
паразитарных заболеваниях – I43.0;
5. ГИПЕРТРОФИЧЕСКАЯ КАРДИОМИОПАТИЯ (ГКМП)
ГКМП представляет собой заболеваниемиокарда, характеризующееся
гипертрофией преимущественно левого
желудочка, которая, как правило,
является асимметричной и
сопровождается обязательным
вовлечением в процесс
межжелудочковой перегородки
6.
Развитие заболевания в большинствеслучаях связано с мутациями генов,
контролирующих структуру и функцию
сократительных белков миокарда:
– тяжёлых β-цепей миозина,
– тропонина Т,
– α-тропомиозина,
– миозин-связывающего белка С,
– АМФ-активируемой протеинкиназы
(PRKAG2).
7.
Выделяют следующие варианта ГКМП в
зависимости от преимущественной локализации
гипертрофии:
Асимметричная:
МЖП на всём протяжении
базальных отделов МЖП
мезовентрикулярная
верхушечная
задне-перегородочной и (или) боковой стенки
Симметричная (концентрическая).
С вовлечением правого желудочка.
8.
9.
Факторы, влияющие на величинусистолического градиента давления
Факторы, увеличивающие
градиент давления
Факторы, уменьшающие
градиент давления
Вертикальное положение тела
Тахикардия
Динамическая
физическая
нагрузка
Приём
вазодилятаторов
и
препаратов повышающих частоту
и силу сердечных сокращений
Гиповолемия
Горизонтальное положение тела
Брадикардия
Статическая физическая нагрузка
Приём препаратов уменьшающих
частоту и силу сердечных
сокращений
Гиперволемия
10.
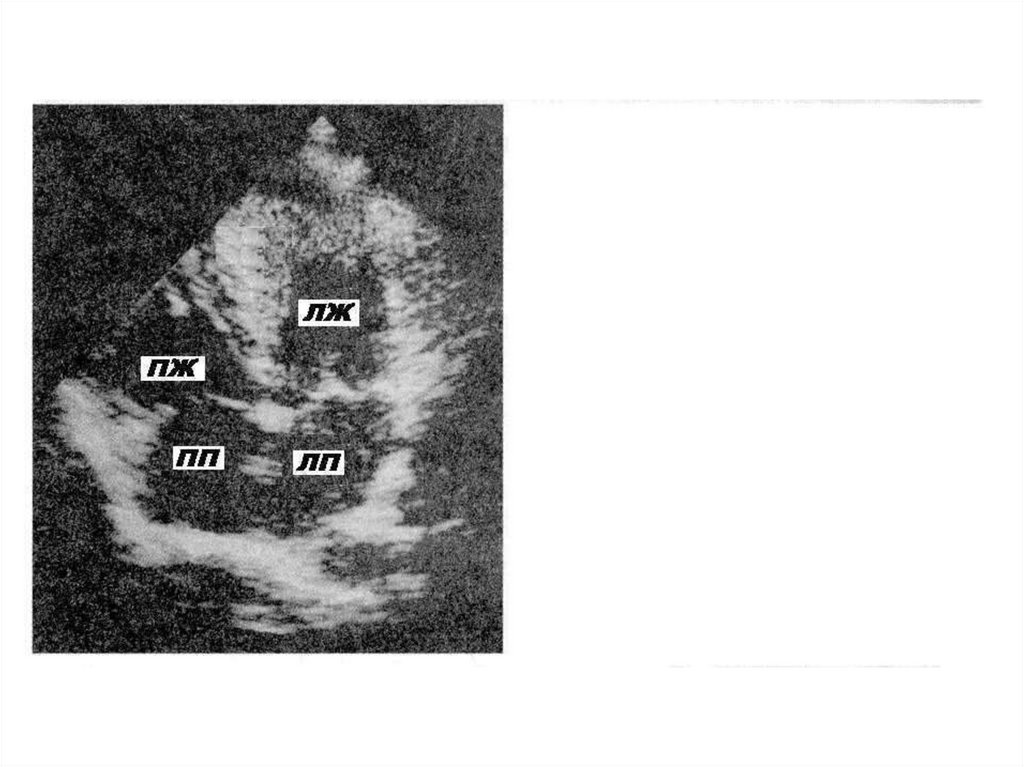
ЭхоКГ критерии ГКМППоказатель
Диагностический критерий
Толщина передне-перегородочного и
заднего сегментов ЛЖ
≥ 13 мм
Толщина задне-перегородочного и
бокового сегментов ЛЖ
≥ 15 мм
Соотношение толщины МЖП / ЗСЛЖ
> 1,3
Размер левого предсердия
увеличен
Объём полости ЛЖ
нормальный или снижен
Фракция выброса
нормальная или повышена
Диастолическая функция
нарушена
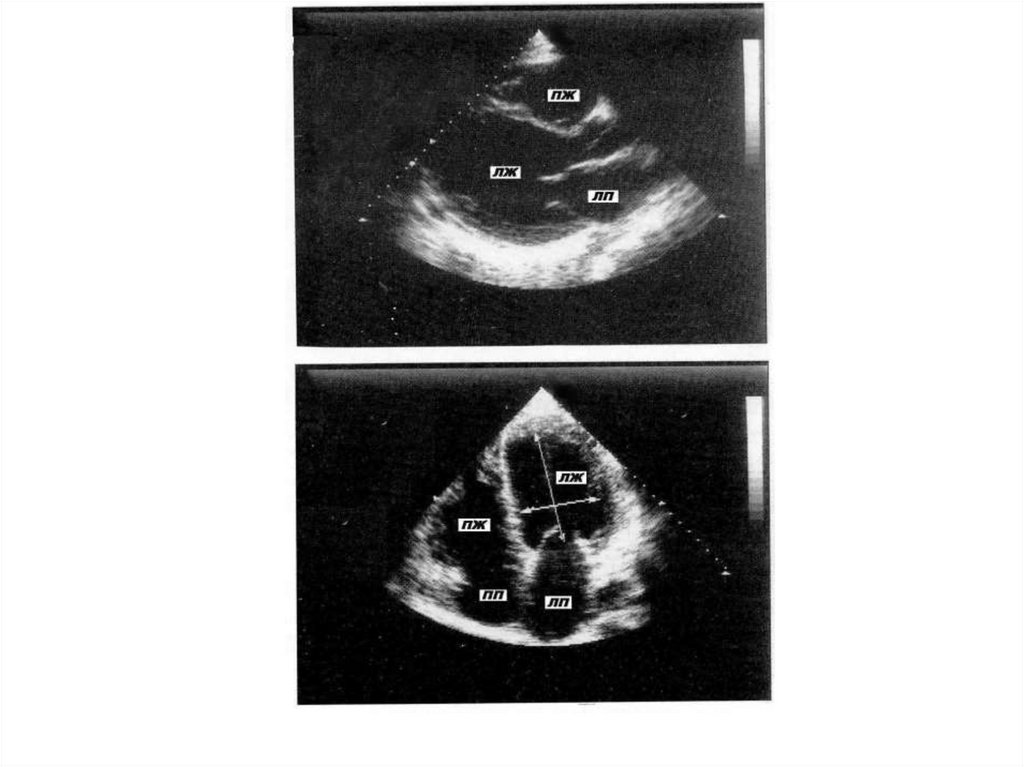
11. ЭхоКГ- признаками обструкции выносящего тракта ЛЖ являются:
• наличие систолического движения вперёдпередней (иногда и задней) створки
митрального клапана и её соприкасание с
МЖП, занимающее иногда до1/3 систолы;
• частичное систолическое прикрытие створок
аортального клапана в момент митральносептального контакта;
• наличие митральной регургитации;
• наличие градиента давления (по данным
допплер-ЭхоКГ).
12.
13.
14. Консервативное лечение
Ограничение физических нагрузок, прекращенияактивных занятий спортом.
β-адреноблокаторы (пропранолол 320 мг в сутки
и более, метопролол 100-400 мг в сутки,
бисопролол 5-10 мг в сутки).
Антагонисты кальция. (верапамил до 480 и даже
720 мг в сутки).
Ингибиторы ангиотензин-превращающего
фермента (каптоприл – 6,25-150 мг в сутки;
эналаприл – 2,5-20 мг в сутки, лизиноприл – 2,5-20
мг в сутки; периндоприл – 2-4 мг в сутки).
Противопоказанием к назначению ингибиторов
АПФ при ГКМП является наличие выраженной
систолической обструкции
15. Инвазивное лечение
Двухкамерная
электрокардиостимуляция в режиме
DDD.
Хирургические методы. Используются
различные модификации операции
миотомии-миоэктоми В некоторых
случаях, в сочетании с протезированием
митрального клапана.
Метод транскатетерной абляции
МЖП.
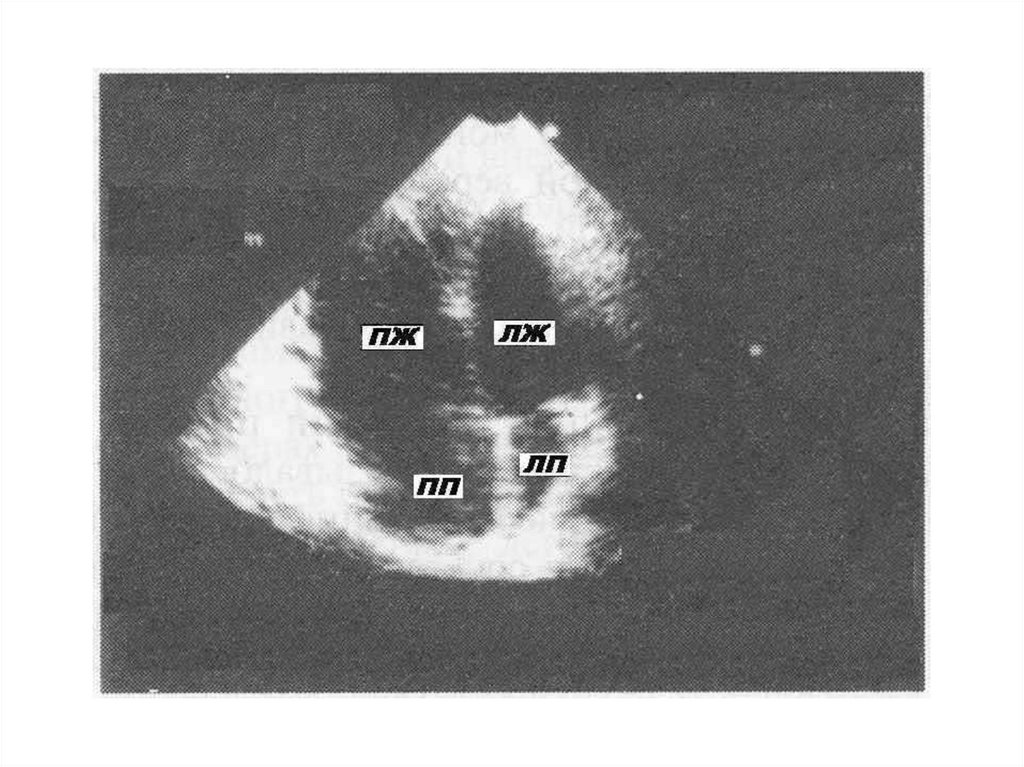
16. ДИЛАТАЦИОННАЯ КАРДИОМИОПАТИЯ (ДКМП)
ДКМП представляет собой заболеваниемиокарда, характеризующееся
дилатацией камер сердца и
прогрессирующим снижением
сократимости миокарда.
17.
Характерный для ДКМП фенотип можетнаблюдаться при широком спектре мутаций генов.
Наиболее часто имеют место мутации генов, кодирующих :
- белки цитоскелета (тайтин, T-cap, дистрофин, десмин,
винкулин, мышечный LIM белок),
- саркомерные белки (тяжёлые β-цепи миозина, актин, αтропомиозин, тропонины T, I, C, белки Z-дисков),
- белки сарколеммы кардиомиоцитов и ядерных мембран,
- белки, ответственные за динамику внутриклеточной
концентрации кальция.
18.
19.
20. РЕСТРИКТИВНАЯ КАРДИОМИОПАТИЯ (РКМП)
К РКМП относится группа поражений сердечноймышцы с вовлечением эндокарда, при которых в
результате резко выраженного фиброза и потери
эластичности имеет место значительное
ограничение диастолического расширения и,
соответственно, наполнения желудочков сердца.
Выделяют две формы РКМП:
париетальный фибропластический эндокардит
Леффлера
эндомиокардиальный фиброз.
21. АРИТМОГЕННАЯ ДИСПЛАЗИЯ (КАРДИОМИОПАТИЯ) ПРАВОГО ЖЕЛУДОЧКА (АДПЖ)
• АДПЖ представляет собой заболевание,характеризующееся локальной или
генерализованной дегенерацией миокарда
ПЖ с замещением его жировой и
соединительной тканью и проявляющееся
желудочковыми тахиаритмиями.
• На поздних стадиях заболевания
патологический процесс может
распространяться и на ЛЖ. МЖП при АДПЖ
практически никогда не поражается.
22.
В подавляющем большинстве случаев АДПЖобусловлена мутациями генов, кодирующих белки,
входящие в состав десмосом:
- плакоглобин,
- десмоплакин,
- плакофилин-2,
- десмоглеин-2,
- десмоколин-2,
- десмин.
Кроме того, за развитие АДПЖ могут быть
ответственны также мутации некоторых генов,
кодирующих недесмосомные белки:
- кардиальный райанодиновый рецептор 2 типа,
- трансформирующий фактор роста β3,
- рецептор ламинина 1 типа,
- протеин-тирозин-фосфатазаподобный белок.
23.
24.
НЕКОМПАКТНЫЙ МИОКАРДНекомпактный (губчатый) миокард левого желудочка
(НМЛЖ) является следствием нарушения развития
миокарда в процессе эмбрионального развития.
Основной признак этого заболевания – глубокие трабекулы
в миокарде левого желудочка и межжелудочковой
перегородке, что влечет за собой снижение систолической
функции левого желудочка.
В части случаев в патологический процесс может
вовлекаться миокард правого желудочка.
25.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ НЕКОМПАКТНОГОМИОКАРДА
Заболевание проявляется постепенным нарастанием
симптомов сердечной недостаточности, желудочковыми
нарушениями сердечного ритма и проводимости.
Также возможно формирование тромбов в области
трабекул с развитием тромбоэмболических
осложнений.
26.
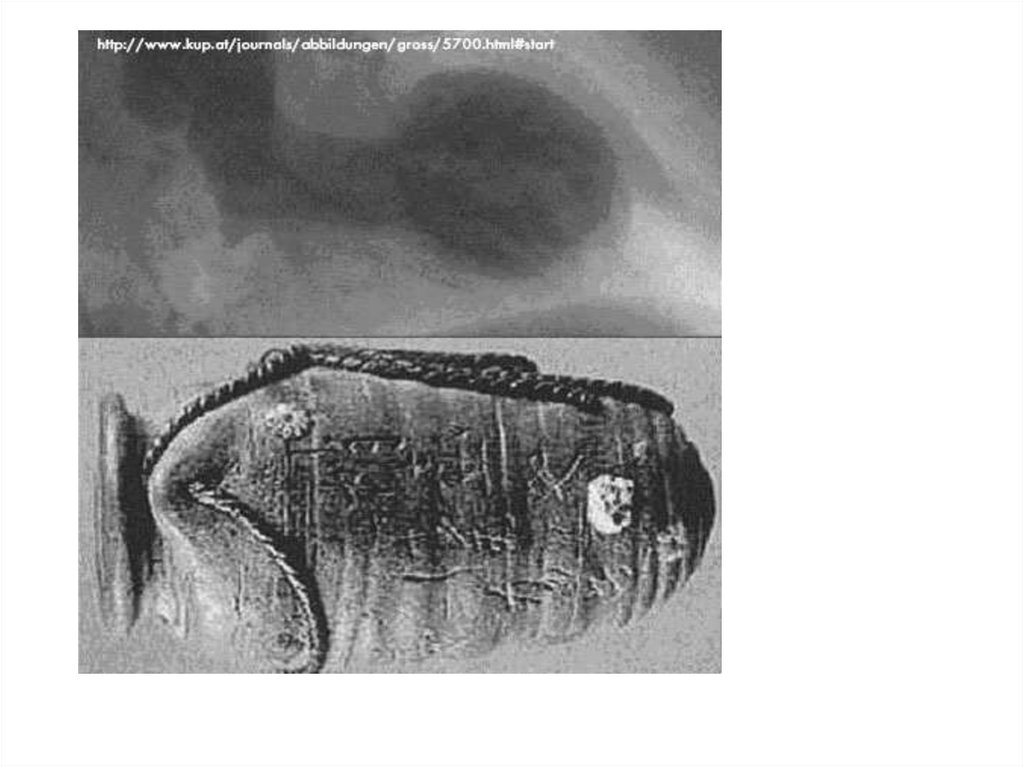
КАРДИОМИОПАТИЯ ТАКО-ТСУБО(СТРЕСС-ИНДУЦИРОВАННАЯ КМП)
Впервые описана в 1990 г. как своеобразное «оглушение» миокарда
у пациентов с интактными коронарными артериями.
При этом наблюдается выраженная гипокинезия нижних отделов
сердца с гиперкенезом базальных отделов. В коронарных артериях
наблюдается выраженный спазм.
Наиболее характерным признаком является систолическое
шаровидное расширение верхушки вследствие её гипо- и акинезии
в сочетании с выраженным сокращением базальной части
вследствие её гиперкинеза, вероятно компенсаторного характера.
В основе заболевания лежит выраженный стойкий спазм
коронарных артерий, приводящий в ишемии и оглушению
значительной части сердечной мышцы. При этом дополнительную
роль играет также прямое гистотоксическое действие стрессорных
гормонов на кардиомиоциты.
27.
28. ВТОРИЧНЫЕ КАРДИОМИОПАТИИ (МИОКАРДИОДИСТРОФИИ)
Эндокринно-метаболические (ЭМ) КМП:
- диабетическая КМП;
климактерическая КМП;
КМП при заболеваниях щитовидной железы
(гипертиреоз, гипотиреоз);
• - ЭМ КМП, связанные с заболеваниями гипофиза;
• ЭМ КМП, связанные с заболеваниями
надпочечников.
• Метаболические КМП: поражения миокарда при
голодании, ожирении, витаминной недостаточности,
электролитном дисбалансе, а также подагрическое
сердце.
29. ВТОРИЧНЫЕ КАРДИОМИОПАТИИ (МИОКАРДИОДИСТРОФИИ)
КМП, развившиеся вследствие экзогенных
интоксикаций:
угарный газ;
растворители (бензол, дихлорэтан, трихлорэтилен и др.);
некоторые микроэлементы (бор, медь, кобальт, цинк,
фтор и др.);
лекарственные средства (цитостатики, особенно
антрациклиновые антибиотики; эметин (препарат для
лечения амебиаза); противомалярийные (хинин,
плазиохин, акрихин) и притивоглистные (сантонин, масло
хеноподия, β-нафтол, тимол и др.) препараты,
пиразолоновые производные и многие другие;
алкогольная КМП.
30. ВТОРИЧНЫЕ КАРДИОМИОПАТИИ (МИОКАРДИОДИСТРОФИИ)
Миокардиодистрофии (КМП) при наследственных
нейро-мышечных заболеваниях:
Прогрессирующая мышечная дистрофия с Хсцепленным наследованием.
а) форма Дюшена;
б) форма Беккера.
Прогрессивная мышечная дистрофия с аутосомнорецессивным наследованием (форма Эрба).
Спинальная амиотрофия.
Невральная амиотрофия.
31. ВТОРИЧНЫЕ КАРДИОМИОПАТИИ (МИОКАРДИОДИСТРОФИИ)
• Инфильтративные поражения миокарда:• амилоидоз;
• гемохроматоз;
• саркоидоз;
• болезнь Помпе (болезнь накопления
гликогена, обусловленная дефицитом
фермента α-1,4-гликозидазы);
• болезнь Фабри (накопление нейтральных
гликопептидов, обусловленное дефицитом
фермента α-галактозидазы );
• мукополисахаридозы.
32.
МИОКАРДИТЫ33.
В настоящее время под МИОКАРДИТОМпонимают заболевание мышцы сердца
воспалительного характера,
сопровождающееся нарушениями
сердечного ритма, проводимости и
сердечной недостаточностью.
34.
• Анализ результатов посмертныхморфологических исследований обнаружил, что
в 3,5% случаев причиной летального исхода
явился МКТ;
• Данные о частоте встречаемости
миокардитов в кардиологических
стационарах соответствуют уровню < 1%, в
то же время данные аутопсийных
исследований соответствуют уровню 3-9%,
что в несколько раз выше
• Среди пациентов с диагнозом ДКМП
неишемической этиологии по данным
эндомиокардиальной биопсии миокардит
выявлен у 9-16% взрослых и 46% детей.
35. Клиническая классификация, соответствующая МКБ Х,
• По этиологии:- МКТ с установленной этиологией (инфекционный 140,
бактериальный 141.0, вирусный 141.1, паразитарный
141.2, при других заболеваниях 141.8)
- МКТ неуточненный 140.9
• По вариантам течения:
молниеносный;
острый (до 2 мес.) 140;
подострый (от 2 до 6 мес.) 140.10;
хронический (более 6 мес.) 151.4;
миокардиофиброз 151.4
• По распространенности:
очаговый 140.1; диффузный 140.8
• По характеру течения: легкий; средней тяжести;
тяжелый
36.
Этиологические факторы инфекционных миокардитовВирусы
Коксаки А и В, цитомегаловирусы, аденовирусы,
арбовирусы, вирусы гепатита, полиомиелита, гриппа,
паротита, пситакоза, краснухи, кори, ветряной оспы,
СПИДа, инфекционного мононуклеоза, респираторный
синтициальный вирус
Бактерии
Стрептококки, стафилококки, пневмококки, менингококки,
гонококки, бруцеллёза, дифтерии, сальмонеллёза
Спирохеты
Возбудители лептоспироза, болезни Лайма, сифилиса
Грибки
Возбудители аспергиллёза, актиномикоза, бластомикоза,
кандидоза, гистоплазмоза
Простейшие Возбудители трипаносомоза, цистицеркоза, токсоплазмоза,
шистозаматоза
Риккетсии
Возбудители лихорадка Q, сыпного тифа
37.
Наиболее частая этиологическаяпричина вирусная инфекция
в 1950-1990-е годы наиболее частой причиной
вирусных МКТ были вирусы Коксаки группы; с
конца 1990-х годов при внедрении в практику
исследования биоптатов миокарда с
использованием ПЦР стали лидировать
аденовирусы;
в последние 5-10 лет в европейской популяции парвовирус B19, часто- вирусы герпеса (-6),
гриппа, гепатитов (ВГС –часто в Японии), ВИЧ,
ассоциация 2-х и более вирусов возросла
до 25%
Из бактериальных агентов – на первый план
вышли персистирующие внутриклеточные
микроорганизмы Chlamydia tr., Micoplasma pn.
38.
Клинические проявления миокардитовчрезвычайно разнообразны и
малоспецифичны
• До 40% пациентов жалуются на боль за грудиной
и/или в области сердца сжимающего или жгучего
характера, подобную боли при стенокардии, но
более длительную.
• В исследовании ESETCID (3055 больных)
- в 72% случаев отмечалась одышка,
- в 32% — боль в грудной клетке,
- в 18% — аритмии
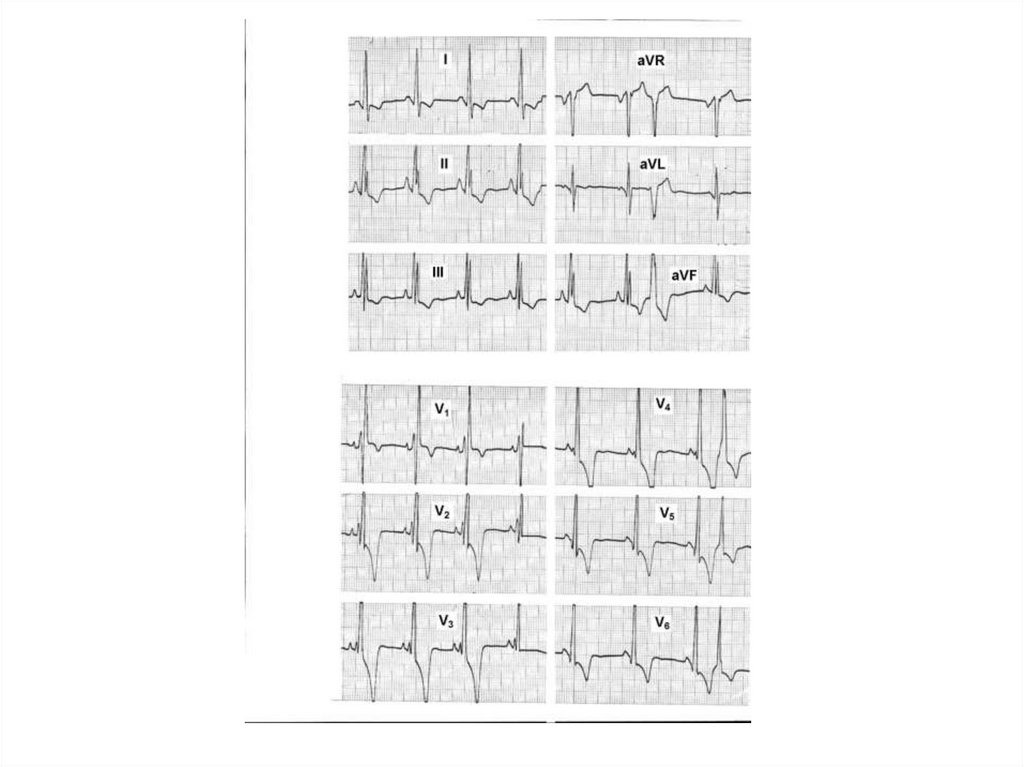
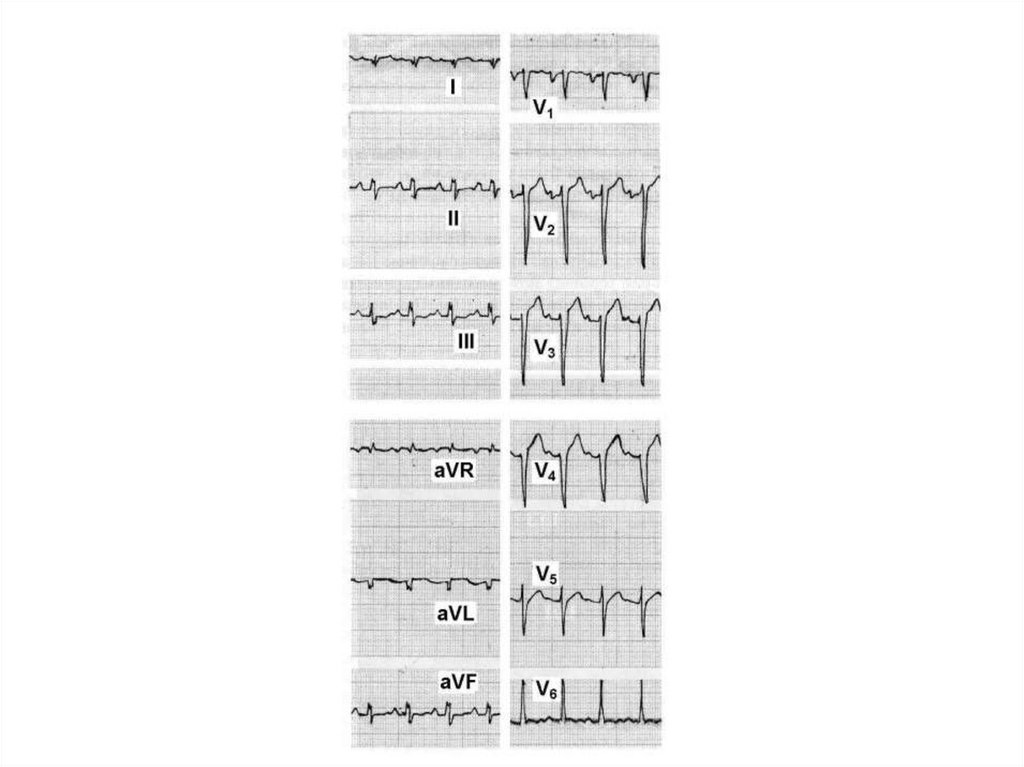
39. ЭКГ-признаки МКТ:
• неспецифические изменения фазыреполяризации (депрессия сегмента ST,
инверсия зубца Т);
• патологический зубец Q;
• снижение амплитуды зубца R;
• нарушение атрио-вентрикулярной
проводимости;
• блокады ножек пучка Гиса (чаще левой);
• желудочковые и предсердные экстрасистолы;
• мерцательная аритмия.
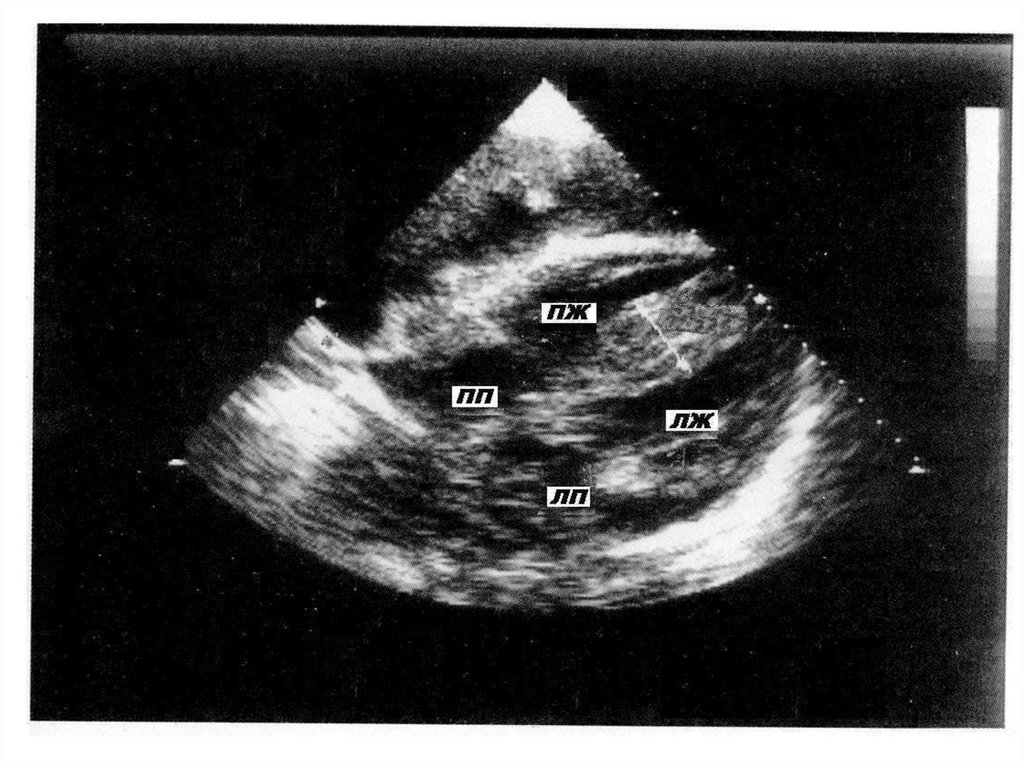
40. ЭхоКГ изменения при остром МКТ:
а) лёгкое течение:• ЭхоКГ картина может быть нормальной; или
• небольшая дилатация полости и дисфункция ЛЖ (снижение
систолической экскурсии стенок, небольшое снижение ФВ);
б) тяжёлое течение:
• резкое снижение ФВ;
• может быть снижение сократимости сегментарного характера;
• несоответствие между резко выраженным снижением
сократимости и небольшой степенью дилатации полостей
(отличие от ДКМП);
• обратимое увеличение толщины стенок ЛЖ (отёк);
• пристеночные тромбы в полости ЛЖ на фоне гипокинезии
миокарда и эндокардита;
41. Методы исследования первой линии для пациентов с клиническими проявлениями миокардита
• Лабораторные методы исследования• ЭКГ-диагностика
• Эхокардиографическое исследование
• Магнито-резонансная томография
сердца
• Сцинтиграфия миокарда
42. Лабораторные методы исследования
• У всех пациентов с подозрением на МКТ обязательнымиявляются определение уровней тропонинов, СОЭ и СРБ
тропонины обладают большей чувствительностью, чем
уровень КФК, но их повышение не является
высокоспецифичным и нормальный их уровень не
позволяет исключить МКТ
• чувствительность определения сердечного тропонина I в
диагностике МКТ составляет 34% при специфичности 89%
(иссл-е МТТ), а уровня тропонина Т выше 0,1 нгм/мл
чувствительность - 53%, а специфичность 94%
• Чувствительность маркеров повреждения миокарда
максимальна в первый месяц течения заболевания
43.
• Важен мониторинг числа эозинофилов в ОАК• Рекомендовано , по возможности, исследовать образцы
сыворотки для определения антикардиальных аутоантител,
предпочтительно специфичных для МКТ (одного или более из
нижеперечисленных) для диагностики иммунного компонента
воспаления
• Специфичные для миокардита АНА (антикардиальные
аутоантитела) - к тяжелым цепям миозина (MHC aab),
антимитохондриальные аутоантитела к адениннуклеотидному
транслокатору (ANT aab), антител к β1-адренорецепторам, ВСКD
aab (форма фермента)
• Не рекомендуется рутинное проведение серологических тестов
на выявление антител к инфекционным агентам
• Они могут быть полезны в диагностике при подозрении на
вирусный гепатит С, рикеттсиоз, боррелиоз в эндемичных
районах и ВИЧ инфекцию, а также целесообразно определение АТ к
вирусу герпеса человека -6, учитывая возросшую частоту
выявления и наличие этиотропной терапии
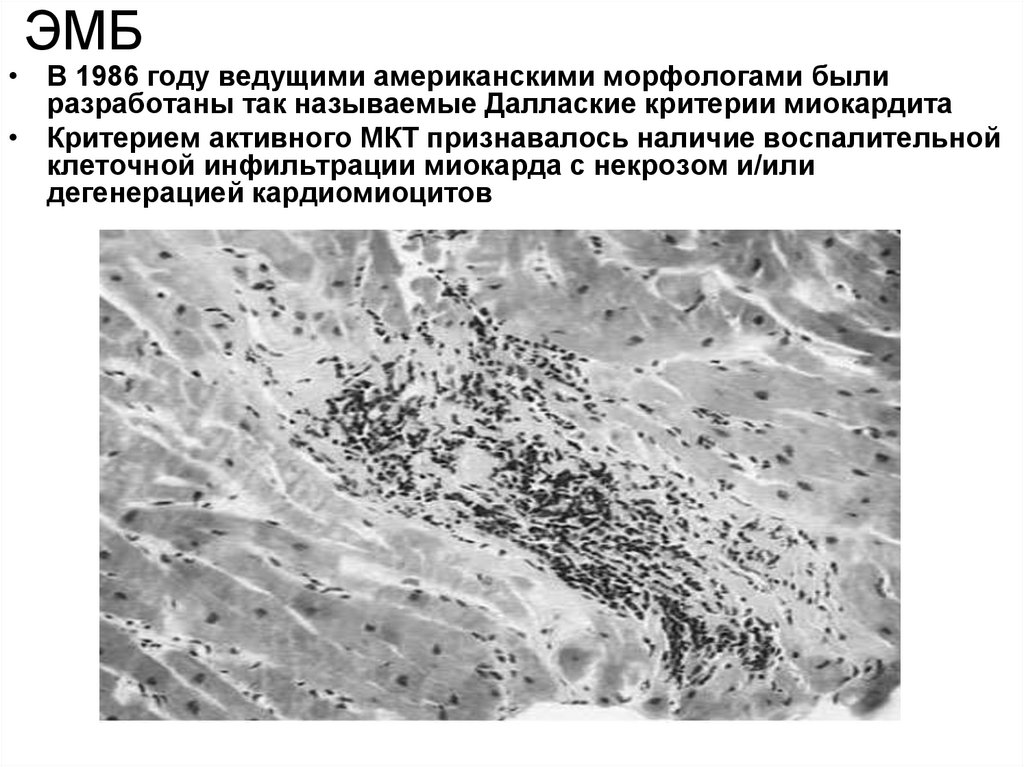
44. ЭМБ
• В 1986 году ведущими американскими морфологами былиразработаны так называемые Даллаские критерии миокардита
• Критерием активного МКТ признавалось наличие воспалительной
клеточной инфильтрации миокарда с некрозом и/или
дегенерацией кардиомиоцитов
45. Лечение миокардитов
Этиологическое лечение –
противовирусные, антибактериальные
преператы
Патогенетическая терапия Нестероидные противовоспалительные
средства, глюкокортикостероиды (тяжёлом
течении МКТ, МКТ средней степени тяжести в
сочетании с явлениями экссудативного
перикардита)
Метаболическая терапия
Симптоматическая терапия
46. Этиологическая терапия
ЭтиологияЛечение
Вирусы
Энтеровирусы: вирусы Коксаки А и В,
ЕСНО-вирусы;
парвовирус В19, аденовирусы, вирусы
полиемилита, эпид.паротита, кори,
краснухи
Специфического лечения нет.
Поддерживающая и
симптоматическая терапия.
Вирусы гриппа, A и B
римантадин, 100 мг внутрь 2 раза в
сутки в течение 7 сут с момента
появления симптомов
Вирус Varicella zoster, вирус простого
герпеса, вирус Эпштейна-Барра,
цитомегаловирус
Ацикловир: 5-10 мг/кг в/в инфузия каждые 8
ч;
Ганцикловир: 5 мг/кг в/в инфузия каждые 12
ч (при цитомегаловирусной инфекции)
ВИЧ-инфекция
Зидовудин: 200 мг внутрь 3 раза в сутки.
47.
Микроорганизмы, бактерии и простейшиеMycoplasma pneumoniae
Макролиды кларитромицин, азитромицин;
тетрациклины: доксициклин, моноциклин
Хламидии, риккетсии
Доксициклин: 100 мг в/в инфузия каждые 12
ч, макролиды в/в
Borrelia burgdorteri (болезнь
Лайма)
Цефалоспорины 3 –го поколения в/в или
бензилпенициллин: 18-21 млн МЕ/сут, в/в
инфузия, разделенная на 6 доз
Staphylococcus aureus
До определения чувствительности к
антибиотикам - ванкомицин в/в
Corynebacterium diphtheriae
Антибиотики + экстренное введение
противодифтерийного анатоксина
Trypanosome cruzi (болезнь
Эффек-ть мебендазола не доказана.
Поддерживающая и симптоматическая
терапия
Чагаса)
48.
• Антибактериальные препараты, как правило,существенной роли в лечении миокардитов
небактериального происхождения не играют, а при
аллергических реакциях и аутоимунных нарушениях
их применение необоснованно и небезопасно.
• Антибактериальная терапия показана
- при распространенной бактериальной инфекции, на
фоне которой развивается миокардит,
- при ИЭ или сепсисе, осложненных бактериальным
миокардитом
- в случаях четкой анамнестической связи с
бактериальной инфекцией и сохраняющихся
клинических проявлениях со стороны ее очага.
49.
Этиопатогенетическая терапияИммуносупрессивная терапия миокардитов:
ГКС (+ циклоспорин или азатиоприн) эффективны и могут
быть рекомендованы
- при миокардитах, развившихся при аутоиммунных
заболеваниях,
- у больных гигантоклеточным, эозинофильным
миокардитом,
- при хронически протекающей вирус-негативной
воспалительной кардиомиопатии,
- тяжелом течении подострого и хронического МКТ,
особенно в сочетании с экссудативным перикардитом.
50.
- Препараты, направленные на поддержкугемодинамики и лечение ХСН (улучшение
симптоматики и прогноза доказано)
- Антиагреганты
(улучшение
прогшоза
доказано)
- Антикоагулянты (улучшение прогноза при
высоком риске тромбоэмболий доказано)
- Кардиометаболические препараты (не имеют
достаточной доказательной базы)










































 Медицина
Медицина