Похожие презентации:
Сердечная недостаточность
1. СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ
2. Сердечная недостаточность – неспособность сердечной мышцы к обеспечению органов и тканей кровью в объёме, необходимом для их
нормальнойжизнедеятельности
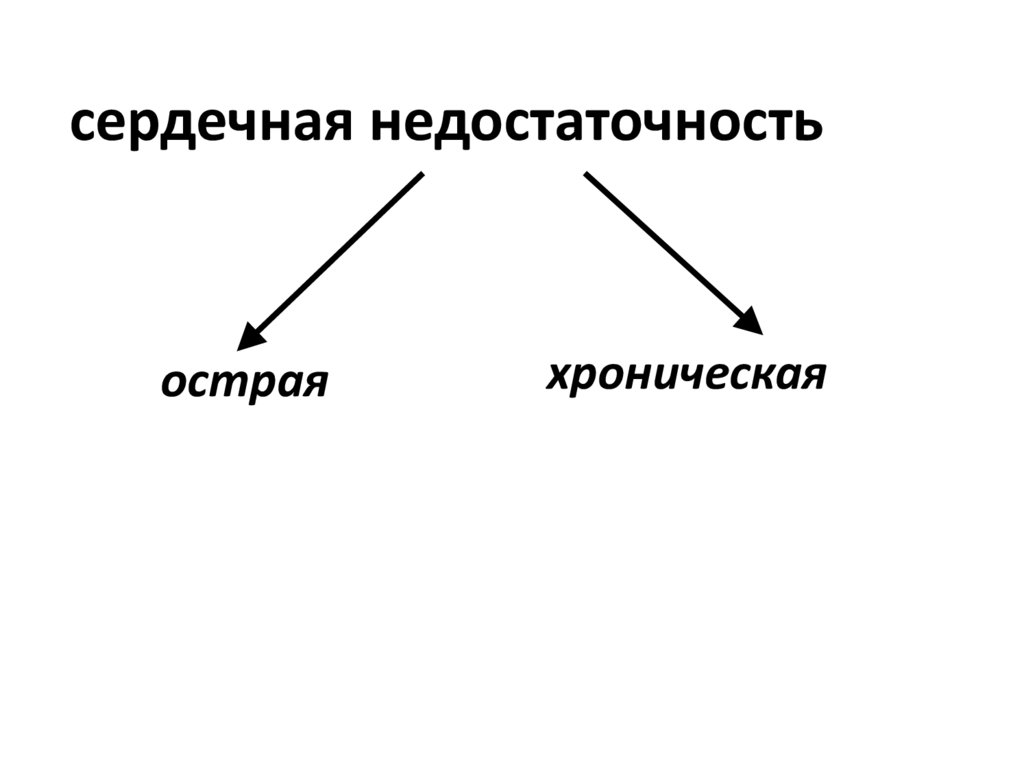
3.
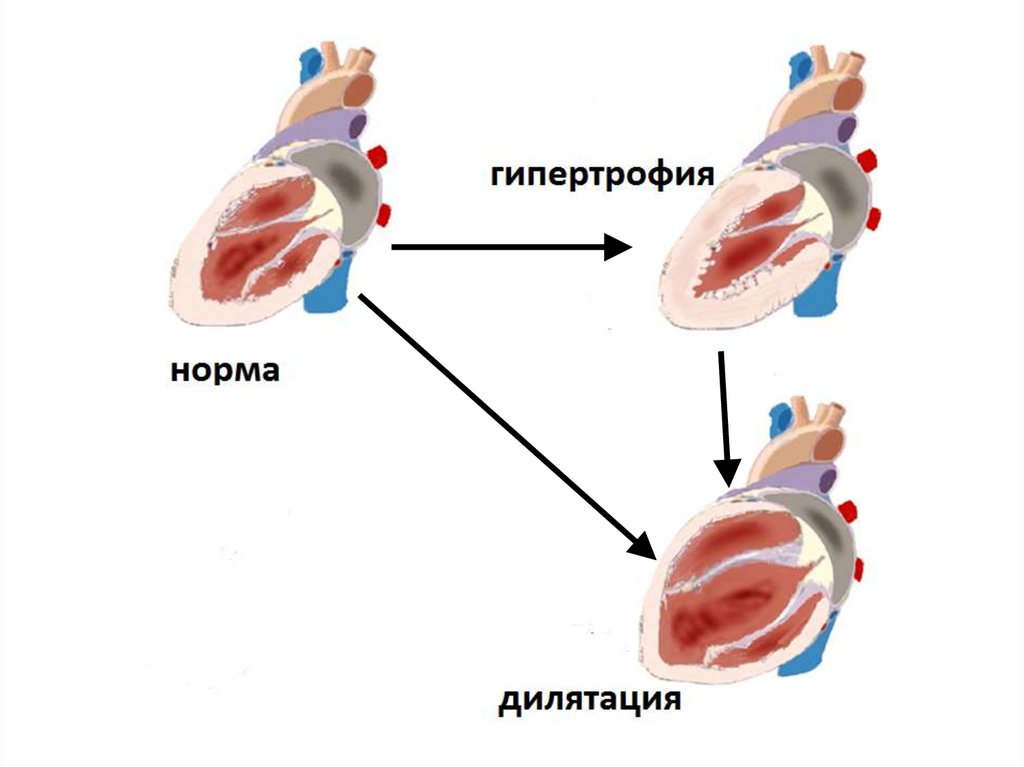
сердечная недостаточностьострая
хроническая
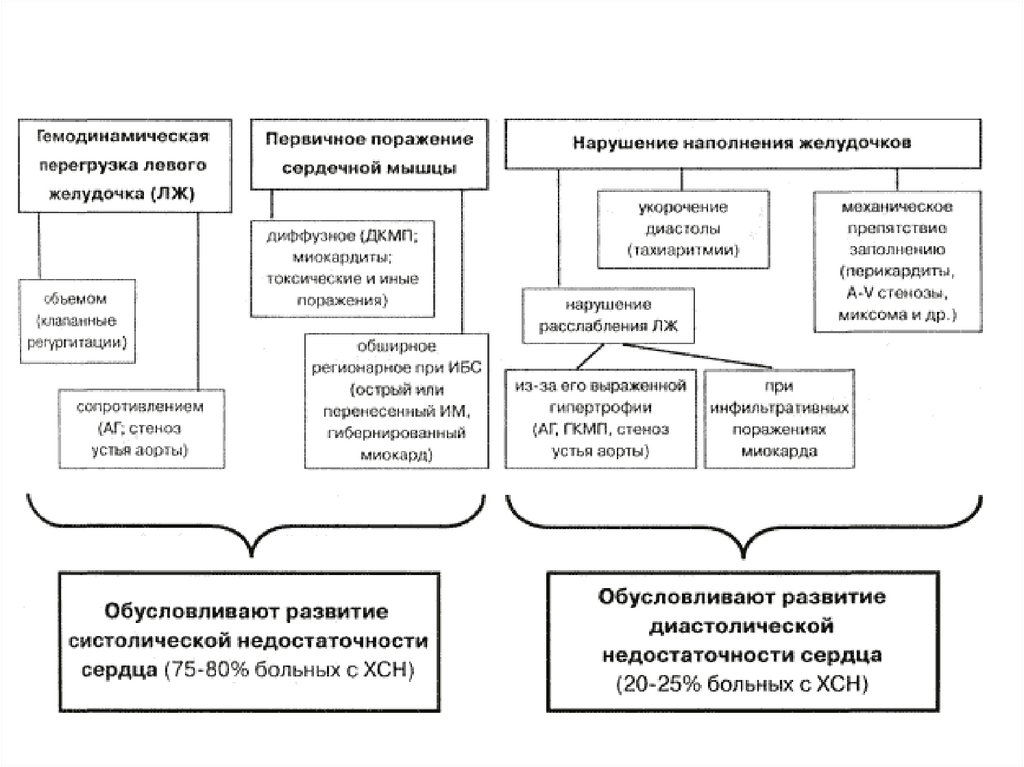
4. Этиология хронической сердечной недостаточности
• ИБС• Артериальная гипертензия
• Пороки сердца (преимущественно
клапанные)
• Кардиомиопатии
• Другие (нарушения питания, интоксикации,
инфекционные заболевания и т.д.)
5. Эпидемиология хронической сердечной недостаточности
Распространённость в европейскойпопуляции 2-3%.
Распространённость субклинических стадий
до 4%.
В возрасте 70-80 лет распространённость 1020%.
6.
7.
8.
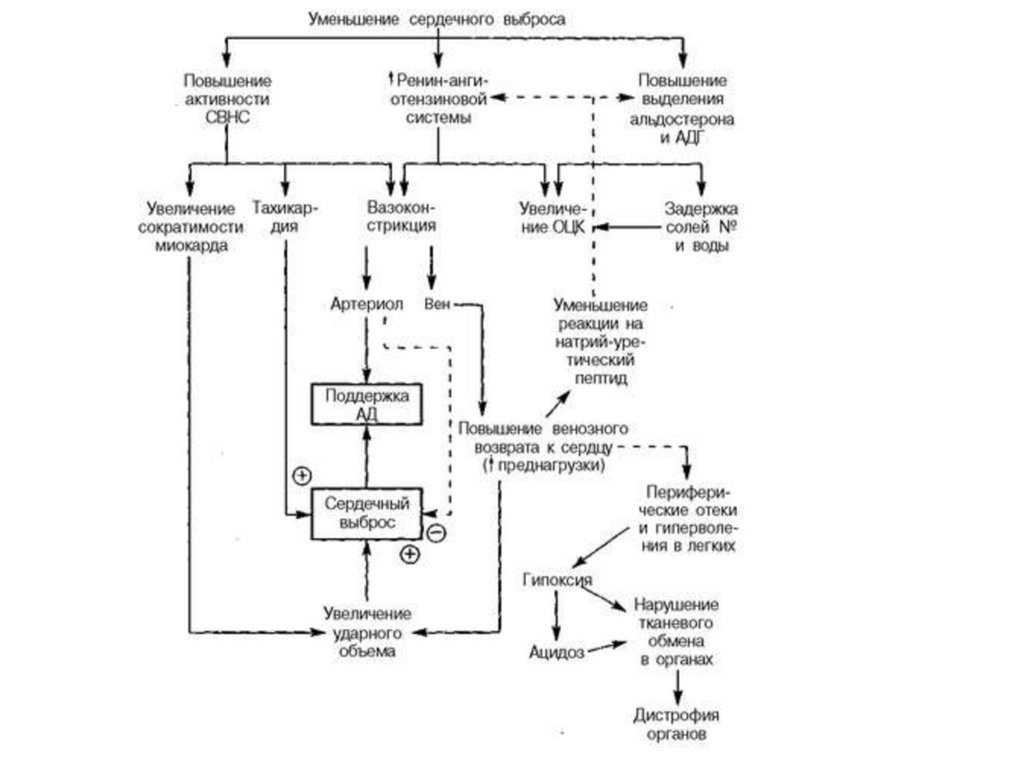
9. Клинические проявления сердечной недостаточности
• Одышка• Кашель
• Слабость и повышенная утомляемость
• Признаки застоя крови
- Хрипы в лёгких
- Периферические отёки
- Увеличение печени
- Накопление жидкости в полостях (асцит,
гидроторакс, гидроперикард)
• Тахикардия
• Акроцианоз
10. Клинические проявления сердечной недостаточности
• Увеличение размеров сердца• Появление III сердечного тона
(протодиастолический или пресистолический
ритм галопа)
• Систолический шум (относительная митральная
недостаточность
• Никтурия
• Акцент II тона над легочной артерией (повышение
давления в ЛА)
• Повышение центрального венозного давления
(набухание и пульсация яремных вен)
11. Классификация хронической сердечной недостаточности
СтадииI – появление симптомов при физической нагрузке
(застоя нет)
IIA – умеренные нарушения гемодинамики (застой
по одному из кругов кровообращения)
IIБ - выраженные нарушения гемодинамики (застой
по обоим кругам кровообращения)
III – дистрофические необратимые изменения
тканей и органов с нарушением их функции
12. Классификация хронической сердечной недостаточности
Функциональные классы (в соответствии скритериями Нью-Йоркской ассоциации сердца –
NYHA)
I – появление симптомов при значительной
физической нагрузке
II – появление симптомов при умеренной (обычной)
физической нагрузке
III - появление симптомов при минимальной
физической нагрузке
IV – появление симптомов в покое
13. Классификация хронической сердечной недостаточности
Варианты• с низкой ФВ ЛЖ (менее 40%)
• с промежуточной ФВ ЛЖ (40-49%)
• с сохраненной ФВ ЛЖ (50% и более)
14. Изолированная недостаточность правых отделов сердца
• Лёгочная гипертензия вследствие:- первичного поражения сосудов легких (первичная
лёгочная гипертензия)
- ТЭЛА
- бронхо-лёгочные заболевания
- кифо-сколиотическое сердце
• Пороки сердца (поражения трёхстворчатого клапана и
клапана легочной артерии, аномалия Эбштейна и др.)
• Поражения ПЖ при кардиомиопатиях (аритмогенная
дисплазия ПЖ, правосторонний тип дилатационной
кардиомиопатии)
• Инфаркт миокарда ПЖ
15. Диагностика сердечной недостаточности
• Клинические проявления• Визуализация сердца (ЭхоКГ,
вентрикулография, компьютерная
томография, МРТ, сцинтиграфия)
• Рентгенография органов грудной клетки
• Биохимические маркеры (BNP > 100 пг/мл
или NT-proBNP > 400 пг/мл)
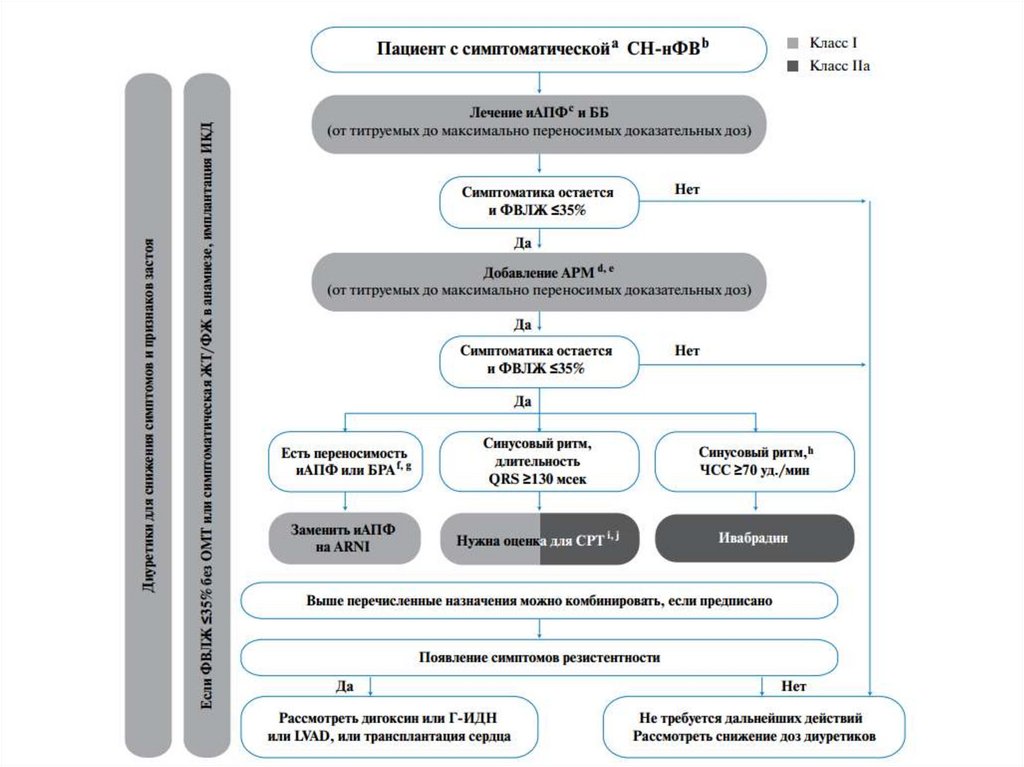
16. Лечение хронической сердечной недостаточности
• Ингибиторы АПФ – все пациенты• β-адреноблокаторы (карведилол, бисопролол, метапролола
сукцинат, небиволол) – все пациенты
• Диуретики – пациенты с наличием застойных явлений
• Антагонисты альдостерона (спиронолактон, эплеренон) –
пациенты с III-IV ф.кл. по NYHA
• Блокаторы 1-го типа рецепторов к ангиотензину II
(сартаны) – пациенты с непереносимостью ингибиторов АПФ
• Сердечные гликозиды (дигоксин) – пациенты с постоянной
тахиформой фибрилляции предсердий, при недостаточной
эффективности всех вышеперечисленных групп
17. Лечение хронической сердечной недостаточности
• Сакубитрил/валсартан - вместо иАПФ у пациентов,подходящих по критериям и с сохраняющейся, несмотря
на проводимое оптимальное лечение, симптоматикой
• Ивабрадин – у пациентов с сохраняющейся симптоматикой,
ФВ ЛЖ ≤ 35%, синусовым ритмом, ЧСС ≥ 70 уд./мин.
• Гидралазин / нитраты – пациенты с недостаточной
вазодилятацией на фоне приёма адекватных доз
ингибиторов АПФ (блокаторов рецепторов к ангиотензину)
• Антиакоагулянты – наличие высокого риска
тромбоэмболических осложнений
• Препараты метаболического действия – на усмотрение
врача
18.
19.
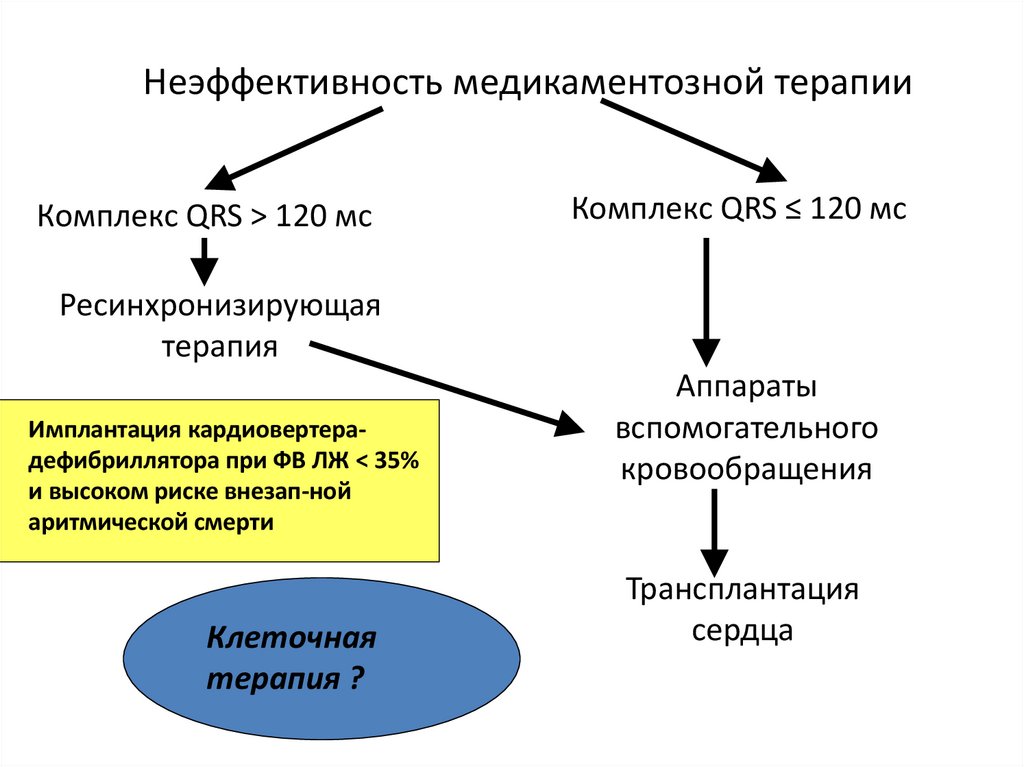
Неэффективность медикаментозной терапииКомплекс QRS > 120 мс
Комплекс QRS ≤ 120 мс
Ресинхронизирующая
терапия
Имплантация кардиовертерадефибриллятора при ФВ ЛЖ < 35%
и высоком риске внезап-ной
аритмической смерти
Клеточная
терапия ?
Аппараты
вспомогательного
кровообращения
Трансплантация
сердца
20.
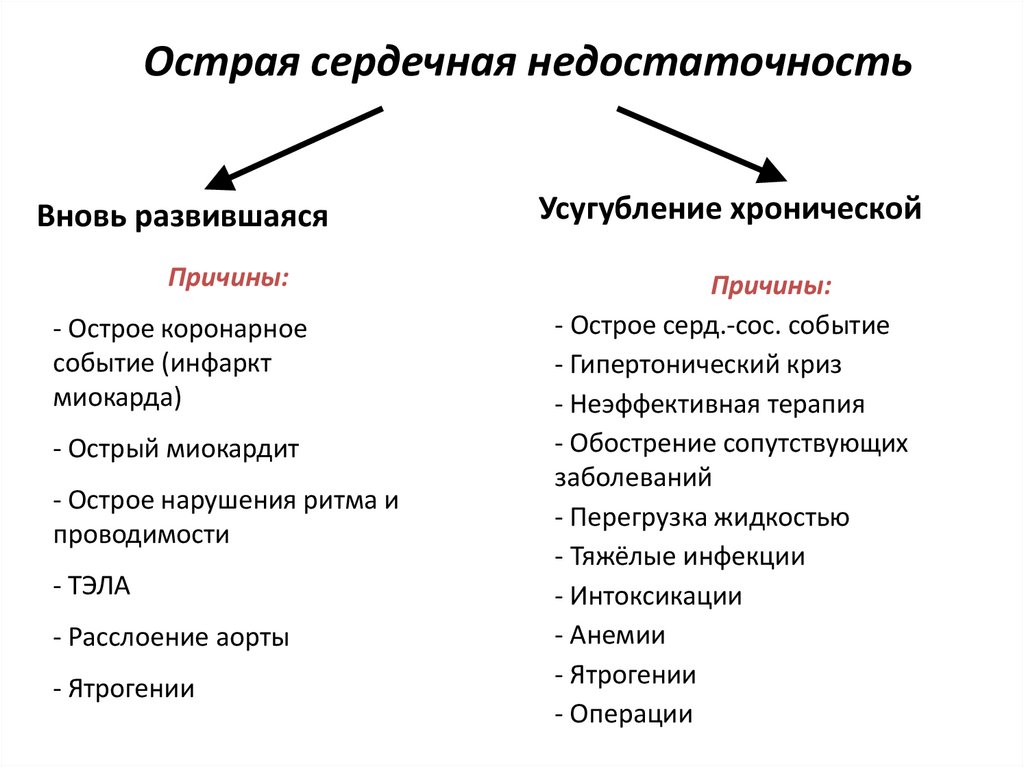
Острая сердечная недостаточностьВновь развившаяся
Причины:
- Острое коронарное
событие (инфаркт
миокарда)
- Острый миокардит
- Острое нарушения ритма и
проводимости
- ТЭЛА
- Расслоение аорты
- Ятрогении
Усугубление хронической
Причины:
- Острое серд.-сос. событие
- Гипертонический криз
- Неэффективная терапия
- Обострение сопутствующих
заболеваний
- Перегрузка жидкостью
- Тяжёлые инфекции
- Интоксикации
- Анемии
- Ятрогении
- Операции
21. Кардиогенный шок
Это острая сердечная недостаточность, которая приводит к гипоперфузии(недостаточности) органов и тканей.
Формы КШ:
• истинный;
• аритмический;
• рефлекторный;
• ареактивный (вариант истинного КШ, при котором отсутствует реакция в виде
повышение АД в ответ на введение симпатомиметиков в максимальных дозах).
Гемодинамические критерии КШ:
АД сист. ниже 90 мм рт. ст. или при мониторинге АД - снижение среднего АД > 30
мм рт. ст. в течение более 30 минут;
давление «заклинивания» в лёгочной артерии > 15 мм рт. ст.;
сердечный индекс < 2,2 л/мин/м2;
Клинические признаки КШ:
холодные влажные конечности;
спутанное сознание;
олигурия (< 20 мл/час);
22. Лечение истинного КШ
Реперфузионная терапия (при КШ на фонеострого инфаркта миокарда с зубцом Q)
• ТЛТ на фоне проведения внутриаортальной
баллонной контрпульсации (ВБК), ЧТКА, АКШ.
Хирургические вмешательства
• Производятся при ИМ, осложнившемся
разрывами МЖП, свободной стенки сердца,
сосочковых мышц.
23. Лечение истинного КШ
Консервативная терапия• больного уложить горизонтально с приподнятыми на 15-20˚ нижними
конечностями;
• оксигенотерапия;
• ГИК или физиологический раствор или реополиглюкин – 100-200 мл
(пробная доза) с целью восстановления объёма циркулирующей крови;
• негликозидные средства с положительным инотропным действием:
адреностимуляторы и допаминергические средства:
- дофамин
- добутамин
- норадреналин
ингибиторы фосфодиэстеразы – могут быть применены при КШ тем
больным, у которых не удаётся стабилизировать гемодинамику с
помощью катехоламинов.
- амринон
- милринон
левосимендан
24. Лечение истинного КШ
Консервативная терапия- нитроглицерин, изокет, нитропрусид натрия
(можно вводить только после стабилизации
гемодинамики на фоне инотропных препаратов
и/или ВБК);
• натрия гидрокарбонат (при наличии ацидоза)
• глюкокортикоиды (преднизолон, гидрокортизон,
дексаметазон) – показаны в качестве
вспомогательной терапии, особенно при наличии
существенного сосудистого компонента шока
25. Лечение отёка лёгких
• придать больному полусидячее положение;• отсос пены из верхних дыхательных путей (осторожно – опасность
усиления транссудации в альвеолы при длительном использовании
электроотсоса)
• оксигенотерапия;
• морфин или дроперидол
• пеногашение: ингаляция 30% этилового спирта
• вазодилататоры
- при повышенном АД – предпочтительно смешанные (нитропруссид натрия)
- при нормальном АД – венозные (нитроглицерин, изосорбида динитрат)
- при низком АД – нитраты в сочетании с дофамином или добутамином
• мочегонные (фурасемид, торасемид)
• глюкокортикоиды (преднизолон, гидрокортизон, дексаметазон).


















 Медицина
Медицина