Похожие презентации:
Синдромы дыхательной недостаточности эмфиземы легких бронхообструктивный синдром
1. Синдромы дыхательной недостаточности эмфиземы легких бронхообструктивный синдром
Лекция 3 курс2024
д.м.н. доцент Бурсиков А.В.
кафедра пропедевтики внутренних
болезней Ивановский ГМУ
2. Синдромы заболеваний органов дыхания
Дыхание – сложный непрерывный биологический процесс, врезультате которого живой организм потребляет из
внешней среды кислород и выделяет углекислый газ и
воду.
Дыхание, как процесс, включает три фазы: внешнее дыхание,
транспорт газов кровью, тканевое дыхание, т.е. потребление
тканями кислорода и выделение ими углекислоты
Внешнее дыхание – это процесс обмена кислородом и углекислым
газом между наружным воздухом и капиллярами легочной
артерии.
Внешнее дыхание включает в себя тоже три компонента:
вентиляция легких – вернее альвеол,
диффузия газов - проникновение кислорода из газовой смеси
альвеол в кровь легочных капилляров и углекислоты из
капилляров в альвеолы
Перфузия - кровоток по легочным капиллярам, что обеспечивает
захват кислорода и выделение углекислого газа.
3. Синдром дыхательной недостаточности
Дыхательная недостаточность – клиникофункциональный синдром, в основе которого лежитнарушение системы внешнего (легочного) дыхания, в
результате чего не обеспечивается нормальный
газовый состав артериальной крови или это
достигается за счет включения компенсаторных
механизмов, что приводит к снижению
функциональных возможностей организма (Н.Н. Канаев,
1976)
ДН – это полиэтиологичный синдром.
Существуют 2 основных механизма дыхательной
недостаточности: рестриктивный и обструктивный:
(существует еще и диффузионная недостаточность)
4. Причины ДН по рестриктивному типу: (ограничение дыхательной поверхности легких)
1.воспаление легочной паренхимы - пневмония: остроеинфекционное заболевание, характеризующееся наличием
воспалительного экссудата в паренхиме легкого и затемнения на РГ
–грамме, которое ране отсутствовало (долевая и очаговая
пневмонии)
2.ателектаз: спадение легкого – патологическое состояние легкого
или его части, при котором альвеолы не содержит воздуха или
содержит его в уменьшенном количестве и представляются
спавшимися. Два основных патогенетических варианта ателектаза:
обтурационный и компрессионный
3) Инфаркт легкого вследствие тромбоэмболии легочной артерии с
нарушением перфузии части легких (сегмент, доля…): при ТЭЛА
сначала нарушается перфузия легкого и нарушается обмен газов в
этой зоне, а затем в зоне ИЛ также развивается пневмония.
4) плевральный выпот – скопление жидкости в полости
плевры -который может быть воспалительного происхождения
(плеврит) и невоспалительного происхождения (гидроторакс или
гемоторакс);
5) диффузные заболевания легких (пневмокониозы: силикоз,
асбестоз, саркоидоз)- замещение легочной ткани соединительной.
6) пневмоторакс - воздух в плевральную полость (спонтанный,
травматический или лечебный) и спадение легкого
7. абсцесс легких – т.е. нагноение с образованием полости
(абсцедирующая пневмония)
8) эмфизема легких,
5. Синдром бронхиальной обструкции
Синдром бронхиальной обструкции - этосовокупность клинических и инструментальных
признаков нарушения бронхиальной проходимости.
Морфо-функциональная сущность – сужение
воздухопроводящих путей - патогенетические
механизмы:
отек слизистой оболочки бронхиального дерева
(воспалительной, гемодинамической или
аллергической природы),
бронхоспазм - спазм мускулатуры бронхов;
гиперсекреция и изменение свойств
бронхиального секрета (повышение его количества
и вязкости) с сужением просвета бронхов;
сдавление бронхов извне (лимфоузлами,
перибронхиальным фиброзом), сужение бронха
изнутри (стриктура, опухоль, инородное тело);
коллапс бронхиол вследствие давления на них
извне раздутыми альвеолами при развитии
эмфизема легких.
6. Нозологические формы, проявляющиеся БОС
Бронхиальная астмаХроническая обстуктивная болезнь
легких,
Острый бронхит
Левожелудочковая недостаточность
Опухоли легких
Отравление ФОС
Пневмония (не всегда!)
Острые респираторные заболевания (не
всегда!)
Хронический бронхит (при обострении)
Побочное действие некоторых препаратов (вадреноблокаторы)
7. Клинические проявления БОС: субъективные симптомы: одышка и кашель
Одышка – понятие, характеризующеесубъективный опыт дыхательного дискомфорта и
включающая в себя качественно различные
ощущения, варьирующие по своей интенсивности:
нехватка воздуха, заложенность в груди,
увеличение дыхательного усилия (амер. тор. общ).
Одышка – комплексное ощущение,
возникающее в результате стимуляции
периферических рецепторов и корковых центров:
ощущение дыхательного усилия - с рецепторов
мышц, гиперкапния и гипоксемия, растяжение
рецепторов легких и т.д.
По определению академика Вотчала Б.Е., одышка
—ощущение пациента, принуждающее его
ограничить физические нагрузки или усилить
дыхание.
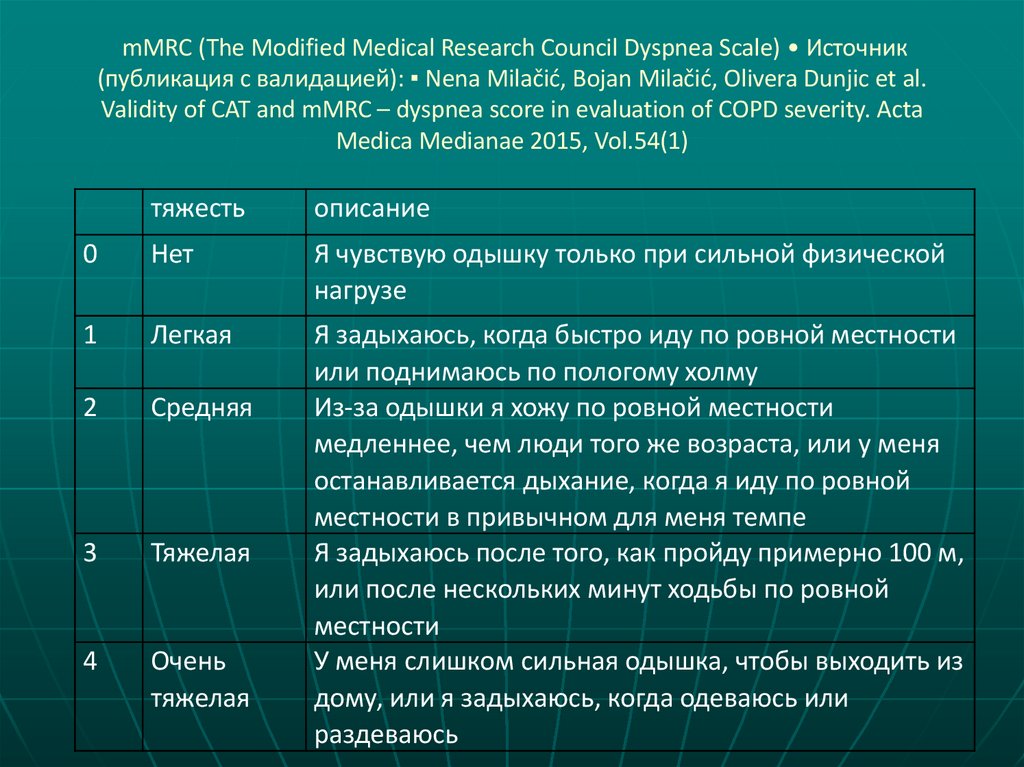
8. mMRC (The Modified Medical Research Council Dyspnea Scale) • Источник (публикация с валидацией): ▪ Nena Milačić, Bojan Milačić,
Olivera Dunjic et al.Validity of CAT and mMRC – dyspnea score in evaluation of COPD severity. Acta
Medica Medianae 2015, Vol.54(1)
тяжесть
описание
0
Нет
Я чувствую одышку только при сильной физической
нагрузе
1
Легкая
2
Средняя
3
Тяжелая
4
Очень
тяжелая
Я задыхаюсь, когда быстро иду по ровной местности
или поднимаюсь по пологому холму
Из-за одышки я хожу по ровной местности
медленнее, чем люди того же возраста, или у меня
останавливается дыхание, когда я иду по ровной
местности в привычном для меня темпе
Я задыхаюсь после того, как пройду примерно 100 м,
или после нескольких минут ходьбы по ровной
местности
У меня слишком сильная одышка, чтобы выходить из
дому, или я задыхаюсь, когда одеваюсь или
раздеваюсь
9. Причины одышки (симптом неспецифичен)
дыхательная недостаточностьсердечная недостаточность
анемия (В12 дефицитная или
жедезодефицитная)
психогенная одышка
(гипервентиляционный сндром)
Хотя у пожилых пациентов часто имеет
место сочетание этих 4 причин.
одышка – это распознавание «респираторного» ощущения (sensation) и перцепция —
психологический процесс распознавания, включающий восприятие, осознание,
понимание, реакцию человека на ощущение, подверженное влиянию множества
объективных и субъективных факторов
10. жалобы при синдроме БО
Ведущие (основные) жалобы - это одышка и кашель.Их характеристики различны при приступообразной и
постоянной (хронической) БО
Для пароксизмальной (приступообразной) обструкции
характерно внезапное появление кашля, без отделения
мокроты, который постепенно перерастает в постоянный
мучительный, к нему присоединяется одышка, при отсутствии
адекватного лечения переходящая в удушье. И только после
его купирования отхаркивается светлая вязкая мокрота.
Для хронически протекающей бронхиальной обструкции
характерно наличие постоянного кашля, чаще всего с
выделением мокроты, цвет и количество которой меняется в
зависимости от наличия обострения процесса.
Выраженность одышки во времени очень варьирует, при
прогрессировании заболевания степень одышки нарастает
(MRC)
При изучении анамнеза заболевания
при пароксизмальной форме бронхиальной обструкции
характерно внезапное (острое) развитие симптомов,
при хронической обструкции - постепенное ухудшения
состояния, часто в связи с острыми респираторными вирусными
заболеваниями или иными причинами
11. Особенности анамнеза при БОС
При пароксизмальной обструкции – наличиеаллергии на пыльцу растений, шерсть домашних
животных, аллергического ринита
При хронической обструкции: работа в
запыленном помещении.
Курение
Индекс курящего пациента – кол-во сигарет в
день Х число лет курения/20. ИК>10 – фактор
риска БО
При БА имеется наследственная
предрасположенность.
ОБОСТРЕНИЕ БОС: наличие синдрома
воспаления с локализацией в органах
дыхания: повышение Т, кашель с мокротой
12. Объективные признаки бронхиальной обструкции
Общий осмотрПоложение больного (с опорой на руки)
Свистящее дыхание при форсированном выдохе (слышное на
расстоянии).
Дыхание сквозь сомкнутые губы
Участие в дыхании вспомогательных мышц, например,
грудинноключичнососцевидных, межреберных
Важно определить соотношение вдоха и выдоха - что
преобладает. ПРИ БОС - удлиненный выдох.
Свистящее дыхание при спокойном дыхании (услышать без стетоскопа),
Тахипноэ – это ЧД>20 в 1 минуту.
Перкуссия: коробочный звук как проявление эмфиземы
Аускультация:
Основной физикальный признак бронхиальной обструкции –
это сухие (басовые или дискантные) свистящие хрипы
при спокойном или при форсированном дыхании, чем
выше высота свистящих хрипов, тем меньше калибр бронхов, в
которых формируются эти звуки.
Если бронхиальная обструкция у пациента продолжается
достаточно долго, формируется эмфизема легких и ее
физикальные признаки.
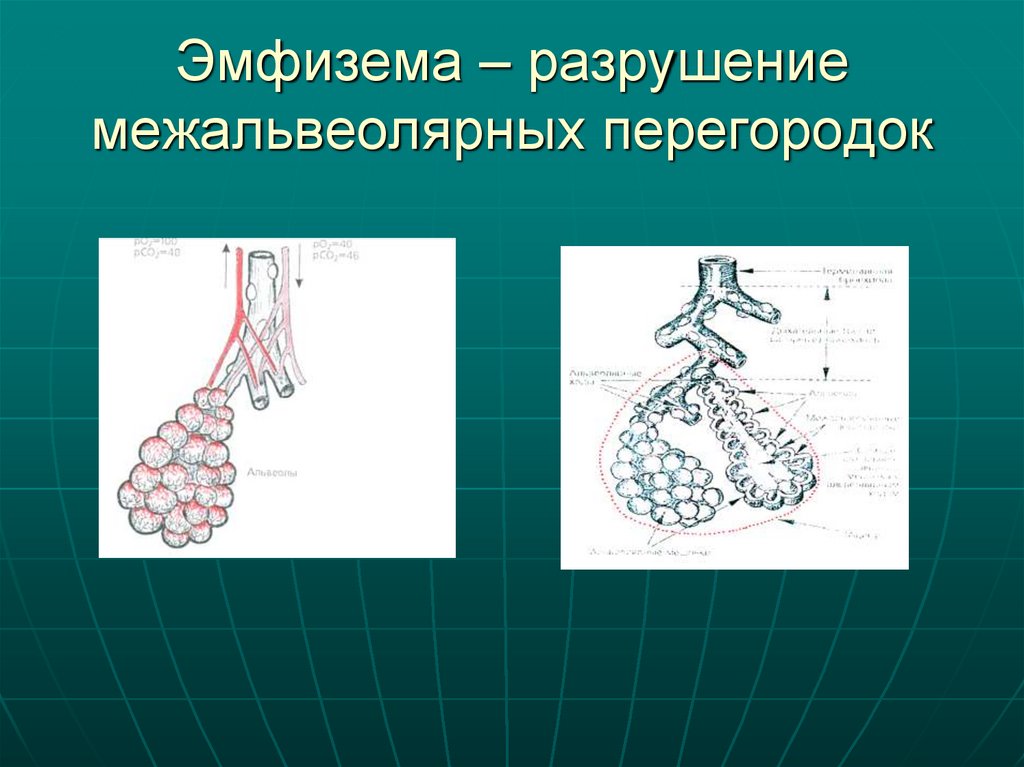
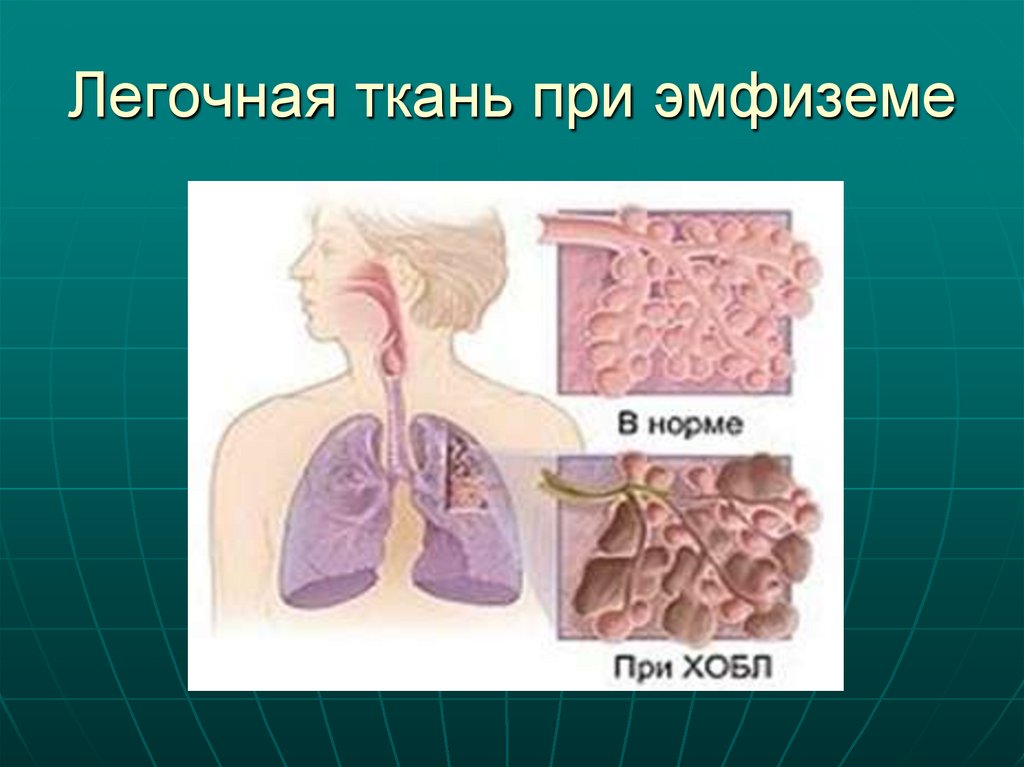
13. Синдром эмфиземы
эмфизема греч. вздутие – Эмфизема синдромноепонятие, характеризующееся необратимым
увеличением воздушного пространства дистальнее
терминальных бронхиол, ассоциированное с
деструкцией стенок альвеол, несвязанное с
фиброзом (Росс 23)
Симптомы эмфиземы – постепенное нарастание
одышки и снижение толерантности к физической
нагрузке – увеличение степени тяжести одышки
При развитии эмфиземы происходит развитие гипертензии малого
круга и гипертрофии правых отделов сердца.
В норме во время дыхания на вдохе из-за сокращения диафрагмы и других дыхательных мышц
расширяются бронхи и альвеолы, а на выдохе легкие и бронхи возвращаются в исходное положение.
Нормальный механизм работы этой системы во многом зависит от эластичных свойств легочной ткани и
от бронхиальной проходимости, от состояния стенки бронхов. При нарушении эластичных свойств
легких и при нарушении нормальной проходимости бронхов возрастает давление воздуха в альвеолах,
они перерастягиваются и уплотняются. Таким образом создаются условия для повышения объема
воздуха в легких. Это избыточный воздух не участвует в дыхании, но способствует патологическому
расширению легких. Эти процессы лежат в основе развития хронического неспецифического
заболевания — эмфиземы легких (emphysao — «вдувать», «раздувать»).
При исследовании функции внешнего дыхания отмечается дальнейшее увеличение объема остаточного
воздуха, увеличение минутного объема дыхания за счет учащения дыхания, что сопровождается
снижением жизненной емкости легких, минутной вентиляции легких. Насыщение артериальной крови
кислородом снижается, увеличивается РС02
14. Эмфизема – разрушение межальвеолярных перегородок
15. Эмфизема легких - морфология
16. Легочная ткань при эмфиземе
17. Клинические признаки синдрома эмфиземы
Основная жалоба – одышка разной степени выраженностиПо мере прогрессирования эмфиземы легких, переднезадний
размер грудной клетки увеличивается.
При выраженной эмфиземе изменяется внешний вид больного,
появляется бочкообразная форма грудной клетки,
межреберные промежутки расширены
В связи с расширением грудной клетки и смещением вверх
ключиц шея кажется короткой и утолщенной,
надключичные ямки выпячены (заполнены расширенными
верхушками легких).
При перкуссии - коробочный перкуторный звук.
В случаях выраженной эмфиземы может полностью не
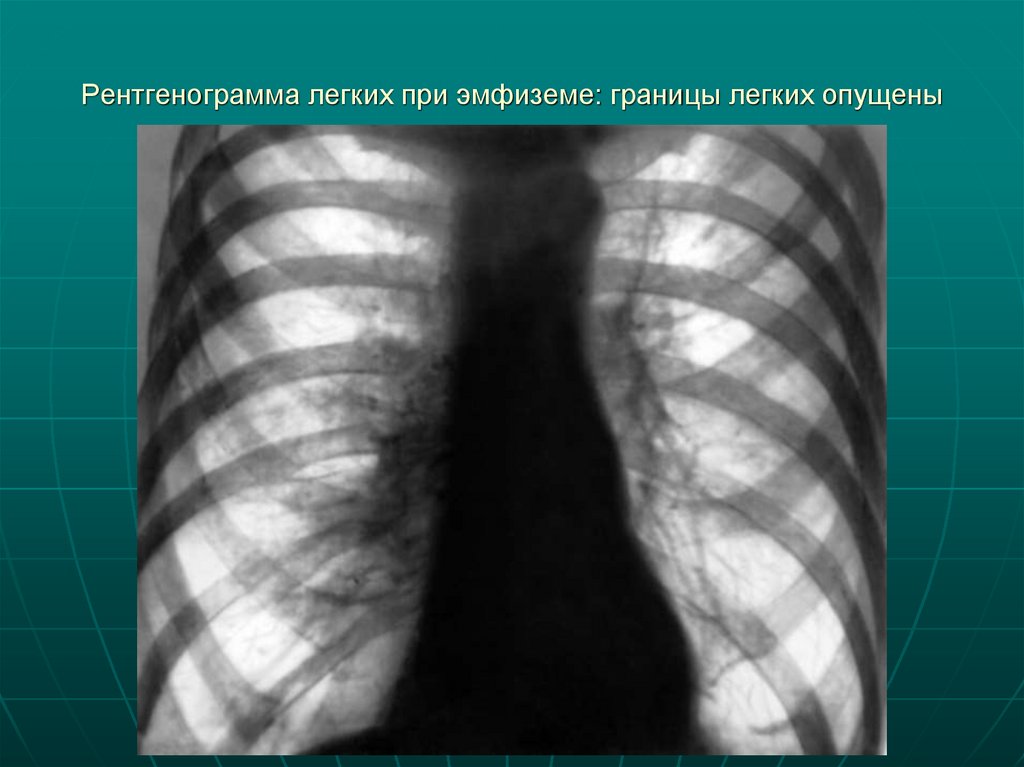
определяться абсолютная тупость сердца. Границы легких
смещены вниз, их подвижность при дыхании ограничена.
(не 6-8 см как в норме, а 2-3 см)
Вследствие этого из-под края реберной дуги может выступать
мягкий безболезненный край печени при нормальных ее размерах.
аускультация легких: ослабленное везикулярное дыхание.
При развитии эмфиземы происходит развитие легочной
гипертензии (акцент 2 тона на легочной артерии) и
гипертрофии правых отделов сердца, которые перкуторно, как
правило, определить не удается, так как эмфизема скрывает
абсолютную тупость сердца (нужна ЭКГ)
18. Рентгенограмма легких при эмфиземе: границы легких опущены
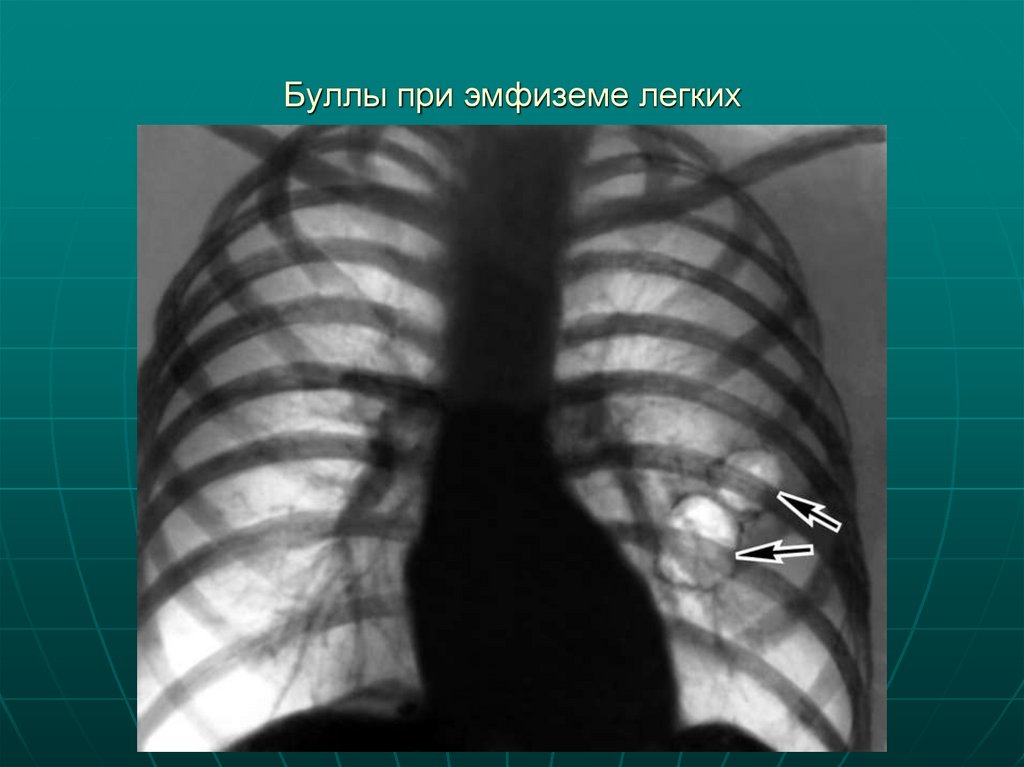
19. Буллы при эмфиземе легких
20. ФВД в диагностике бронхообструктивного синдрома
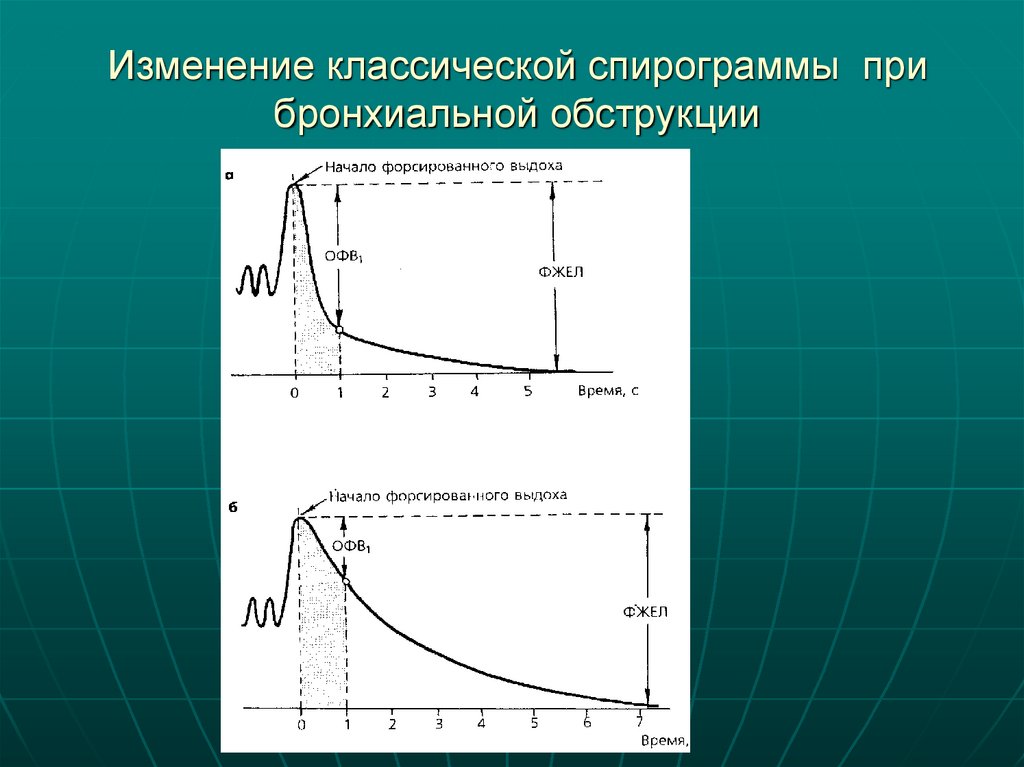
Спирография – метод графической регистрации дыхательныхдвижений, выражающий изменение объема легких в координатах
времени. Спирография основана на анализе 4 основных показателей:
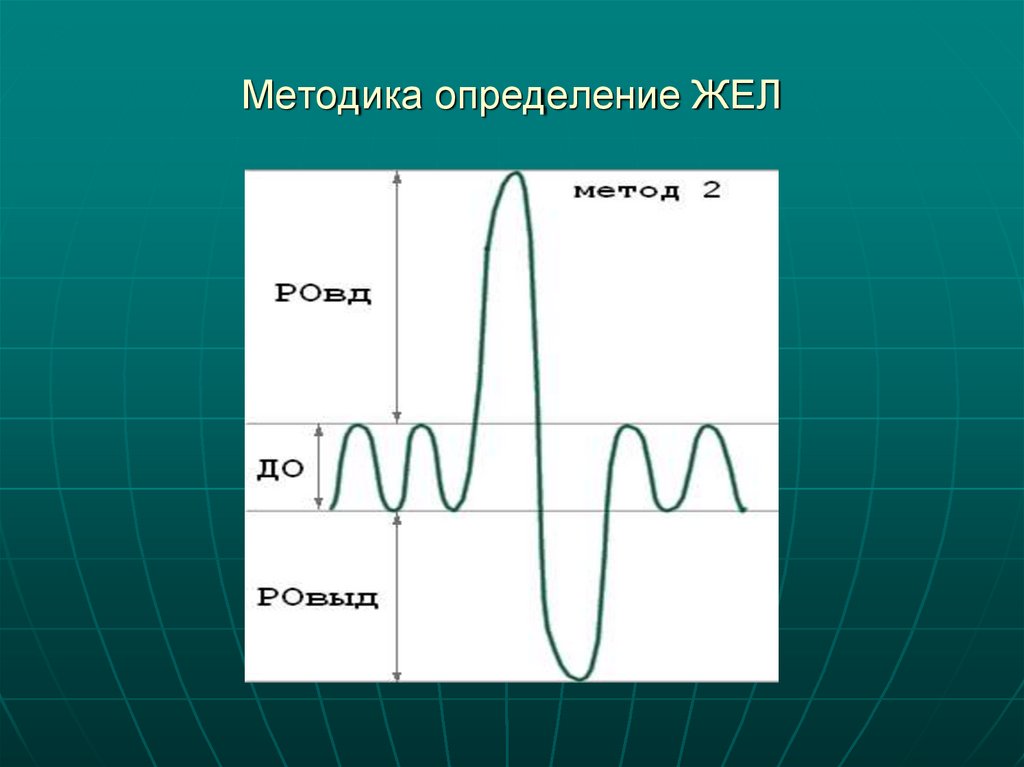
ЖЕЛ – это то количество воздуха, которое пациент может выдохнуть
после максимального вдоха. Величина ЖЕЛ, являющаяся нормой для
здорового человека, зависит от его возраста, роста и пола и
определяется по специальным таблицам – должные величины
ФЖЕЛ – форсированная жизненная емкость легких – это то
количество воздуха, которое пациент может форсированно, т.е.
быстро и с большим усилием выдохнуть. В норме форсированный
выдох длится около 2,5 секунд и составляет 90-95% своей ЖЕЛ.
ОФВ1 – объем форсированного выдоха за первую секунду. В 1 сек
здоровый человек выдыхает более 90% от должного ЖЕЛ или более
85% от фактической ЖЕЛ. (ОФВ1 снижается при снижении ЖЕЛ)
Отношение ОФВ1/ЖЕЛ – индекс Тиффно - это показатель, который
определяет, какой процент от реальной ЖЕЛ выдыхает пациент за
первую секунду форсированного выдоха. В настоящее время за норму
принят показатель 70% (норма это ±1 сигма). Т.е. за первую секунду
взрослый человек выдыхает >70% своей реальной ЖЕЛ.
Отношение ОФВ1/ФЖЕЛ – это показатель, который определяет,
какой процент от реальной ФЖЕЛ выдыхает данный пациент за
первую секунду форсированного выдоха. В настоящее время за норму
принят показатель 80% (норма это ±1 сигма). Т.е. за первую секунду
взрослый человек выдыхает >80% своей реальной ФЖЕЛ
(модифицированный индекс Тиффно)
21. Методика определение ЖЕЛ
22. Изменение классической спирограммы при бронхиальной обструкции
23. Кривая «поток-объем»
ПОС – пиковаяобъемная
скорость
МОС –
максимальный
экспираторный
поток (25,50,75%)
ЖЕЛ – жизненная
емкость легких
24. Кривая «поток-объем» при обструктивном синдроме
Снижениескорости
экспираторных
потоков при
обструктивном
синдроме
25. Эпапы анализа исследования ФВД
1.Оценка качестваисследования(воспро
изводимость)
2.Сравнение с
должными
величинами
3.Определение
обструктивного или
рестриктивного типа
нарушений
4.Определение
степени тяжести
нарушений
5.Оценка
бронходилатационног
о или
бронхообструктивног
о теста (если он
проводился)
6.Оценка динамики
показателей ФВД при
повторных тестах
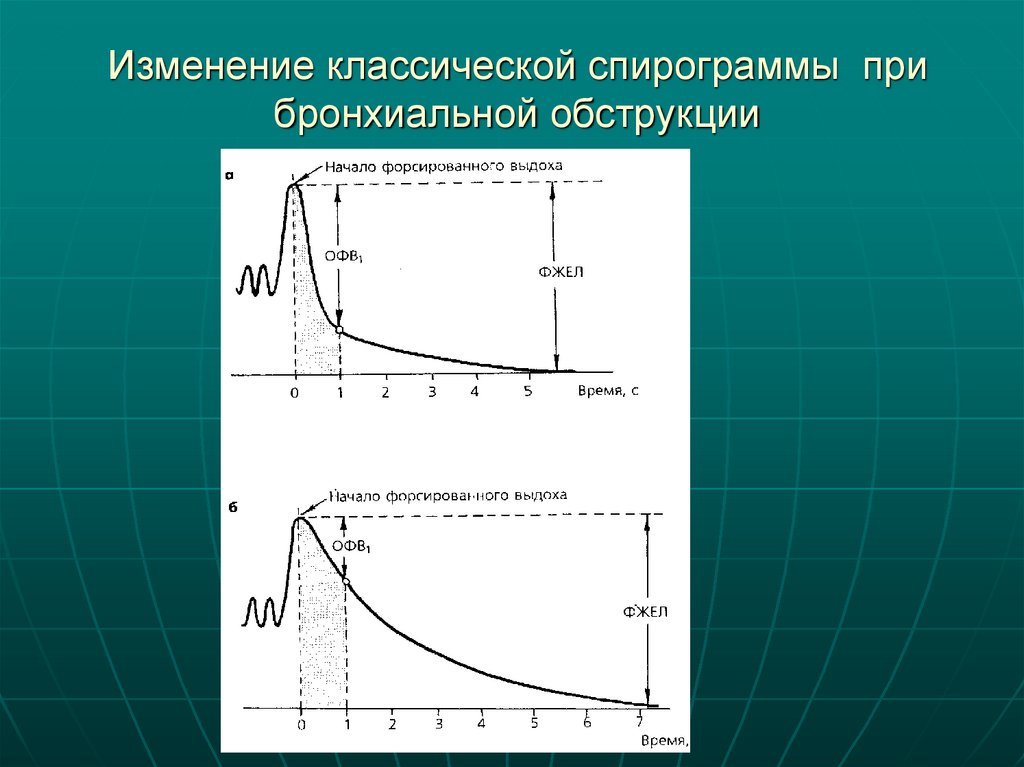
26. Обструктивный тип вентиляционных нарушений характеризуется снижением соотношения ОФВ1/ФЖЕЛ при нормальной ФЖЕЛ.
Патофизиологической основной снижения экспираторного потока при бронхиальной обструкцииявляется повышение сопротивления дыхательных путей, однако при недостаточном усилии,
приложенном пациентом во время выполнения маневра ФЖЕЛ, максимальный экспираторный поток
также будет снижен.
Ранними признаками обструктивных нарушений
вентиляции является снижение скоростных
показателей, (МОС25-75, МОС50, МОС75) менее 60%
от должных значений по кривой поток-объем.
При подозрении на бронхиальную астму следует провести бронходилатационный тест, а при
необходимости - бронхоконстрикторный тест.
Особое внимание следует уделить синхронному снижению ОФВ1
и ФЖЕЛ, при котором отношение ОФВ1/ФЖЕЛ остается
нормальным или почти нормальным. Такие изменения чаще всего
наблюдаются, если пациент делает вдох или выдох не
полностью или если поток настолько медленный, что для
выдыхания всего воздуха из легких требуется слишком большая
продолжительность выдоха.
Поэтому критерий наличия БО – снижение ОФВ1 менее 70%
от должных значений
27. Границы нормы и градации отклонения показателей внешнего дыхания при обструктивном и рестриктивном типах нарушения вентиляции
(% от должных величин)Норма: %VC > 80%, FEV1 > 70% (от должных величин)
Рестрикция: %VC < 80%, FEV1 > 70%
Обструкция %VC > 80%, FEV1 < 70%
Смешанный тип %VC < 80%, FEV1 < 70%
28. Изменение классической спирограммы при бронхиальной обструкции
29. Хроническая обструктивная болезнь легких (ХОБЛ)
Хроническая обструктивная болезнь легких (ХОБЛ) –гетерогенное состояние легких, характеризующееся
хроническими респираторными симптомами (одышка,
кашель, отхождение мокроты) и обострениями из-за
поражения дыхательных путей (бронхит, бронхиолит) и/или
альвеол (эмфизема), которые вызывают персистирующее,
часто прогрессирующее ограничение воздушного потока
[Голд 23]. Обострения и коморбидные состояния являются
неотъемлемой частью болезни (Росс 23)
Основным критерием, определяющим хроническую обструкцию
является снижение ОФВ1/ФЖЕЛ менее 70% после
применения бронходилятатора.
Обладая высокой степенью воспроизводимости, данный параметр позволяет документально
зарегистрировать у пациента наличие обструкции и в дальнейшем мониторировать состояние
бронхиальной проходимости и ее вариабельность.
Бронхиальная обструкция считается хронической, если она
регистрируется при проведении повторных спирометрических
исследований как минимум 3 раза в течение одного года, несмотря на
проводимую терапию чаще ХОБЛ присоединяется к БА, чем наоборот,
30. Хронический бронхит
Хронический бронхит обычно определяетсяклинически как наличие кашля с продукцией
мокроты на протяжении, по крайней мере, 3-х
месяцев в течение 2-х последовательных лет.
Росс 23
Однако следует понимать, что хронический бронхит
(хронический кашель и продукция мокроты) совершенно
самостоятельная болезнь, которая может предшествовать
развитию ограничения скорости воздушного потока или
сопровождать его, вызывать или усугублять стойкое
ограничение воздушного потока.
Тем не менее хронический бронхит может наблюдаться у
пациентов с нормальными спирометрическими
показателями.
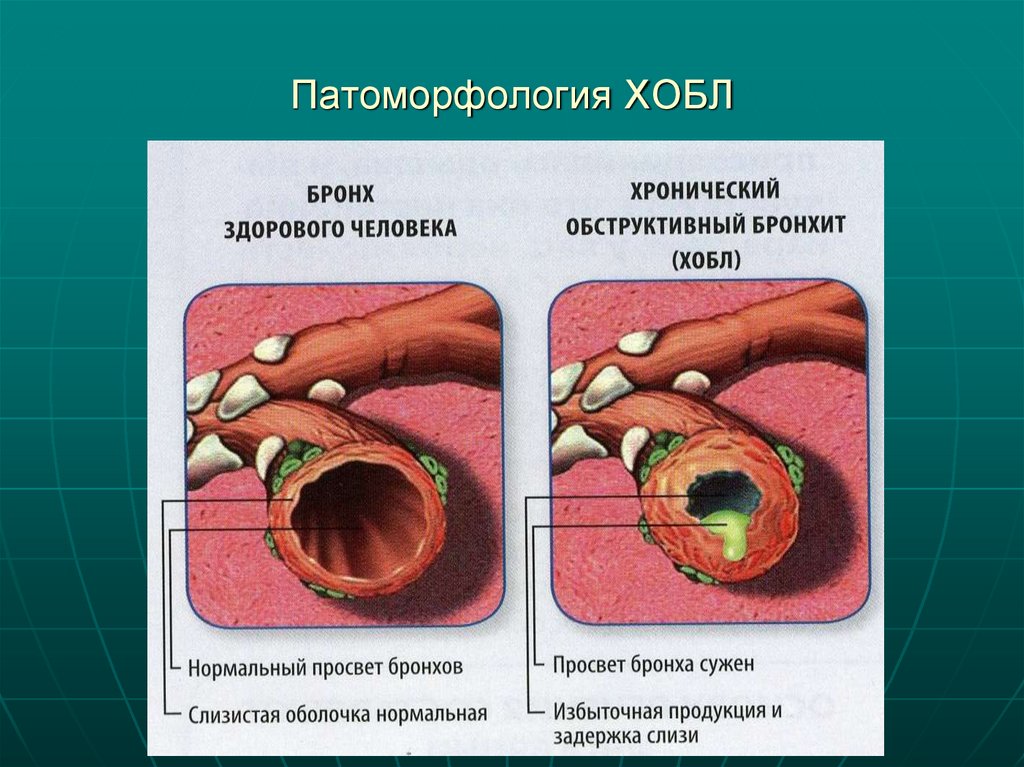
31. Характеристика мокроты при бронхиальной обструкции
Обычно у больных ХОБЛ вы деляется небольшое количествовязкой мокроты после серии кашлевых толчков.
Регулярная продукция мокро ты в течение 3 мес и более
на протяжении двух после довательных лет (в отсутствие
любых других причин, которые могли бы объяснить это
явление) служит эпидемиологическим определением
хронического бронхи та
Оценить продукцию мокроты часто трудно, поскольку
больные могут ее проглатывать ча ще, чем выплевывать, что
является привычкой, связан ной с культурой и полом.
Отделение большого количе ства мокроты может
указывать на наличие бронхоэкта
зов.
Гнойный (зеленый и с большим количеством лейкоцитов)
характер мокроты указывает на развитие инфекционного
обост рения.
32. Патоморфология ХОБЛ
33. Степень бронхиальной обструкции (стадии ХОБЛ) по величине ОФВ 1. ВСЕ ИЗМЕРЕНИЯ ВЫПОЛНЕНЫ ПОСЛЕ ПРИМЕНЕНИЯ БРОНХОДИЛЯТАТОРА При
всех стадиях ОФВ1/ФЖЕЛ менее 70%Стадия 1 - ОФВ1 больше 80% от
должных величин
Стадия 2 - ОФВ1 50-80% от должных
величин
Стадия 3 - ОФВ1 30-50% от должных
величин
Стадия 4 - ОФВ 1 менее 30% от
должных величин
34. Тест с бронходилататором
Режимы дозирования: 400 мкг β2агониста (сальбутамол – 1 вдох 100200 мкг)ОФВ1 следует измерить до и через 10–15 мин после применения
короткодействующего β2агониста или через 30–45 мин после
применения антихолинергического препарата или их комбинации.
Выполнение
• • Величины ФЖЕЛ и ОФВ1 определяют как максимальные
значения, полученные на любой из трех удовлетворительных
технически кривых, причем ФЖЕЛ и ОФВ1 для этих трех кривых
должны различаться не более чем на 5% или 100 мл
• Отношение ОФВ1/ФЖЕЛ определяют по технически
удовлетворительной кривой с наибольшей суммой ФЖЕЛ и ОФВ1.
Оценка
• Спирометрические измерения оценивают путем сравнения
результатов с должными величинами, соответствующими
возрасту, росту, полу и расе.
• Если после приема бронхолитика ОФВ1/ФЖЕЛ <0,70, это
подтверждает наличие хронического ограничения скорости
воздушного потока.
35. Течение ХОБЛ
Стабильным считается состояние, когдапрогрессирование заболевания можно
обнаружить лишь при длительном
динамическом наблюдении за больным, а
выраженность симптомов существенно не
меняется в течение недель и даже месяцев.
Обострение – ухудшение состояния больного,
проявляющееся нарастанием симптоматики и
функциональными расстройствами. Обострения
могут начинаться постепенно, исподволь, а
могут проявиться стремительным ухудшением
состояния больного с развитием острой
дыхательной недостаточности.
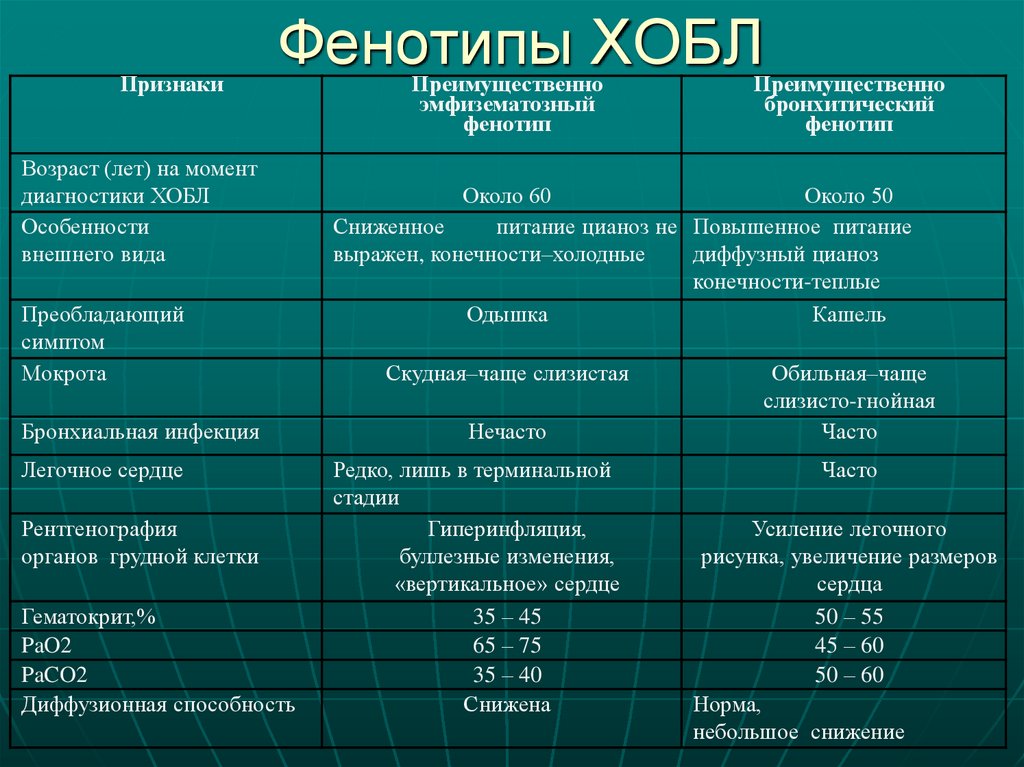
36. Фенотипы ХОБЛ
ПризнакиФенотипы ХОБЛ
Возраст (лет) на момент
диагностики ХОБЛ
Особенности
внешнего вида
Преобладающий
симптом
Мокрота
Бронхиальная инфекция
Легочное сердце
Рентгенография
органов грудной клетки
Гематокрит,%
PaO2
PaCO2
Диффузионная способность
Преимущественно
эмфизематозный
фенотип
Преимущественно
бронхитический
фенотип
Около 60
Около 50
Сниженное
питание цианоз не Повышенное питание
выражен, конечности–холодные
диффузный цианоз
конечности-теплые
Одышка
Кашель
Скудная–чаще слизистая
Нечасто
Редко, лишь в терминальной
стадии
Гиперинфляция,
буллезные изменения,
«вертикальное» сердце
35 – 45
65 – 75
35 – 40
Снижена
Обильная–чаще
слизисто-гнойная
Часто
Часто
Усиление легочного
рисунка, увеличение размеров
сердца
50 – 55
45 – 60
50 – 60
Норма,
небольшое снижение
37. Обострение ХОБЛ
симптомы обострения ХОБЛ –1.усиление одышки (шкала MМRC),
2.сопровождающееся появлением или
усилением тахипноэ, дистанционных
хрипов, чувством сдавления в груди,
3.снижением толерантности к физической
нагрузке, тахикардия
4.нарастанием интенсивности кашля и
количества мокроты,
5.изменением цвета и вязкости мокроты.
При этом ухудшается показатели
внешнего дыхания и пульсоксиметрии,
могут быть признаки гипоксемии (и даже
гиперкапнии увеличивется СРБ
38. Варианты обострения ХОБЛ
Выделяют два типа обострения:1) обострение, характеризующееся
воспалительным синдромом (повышение
температуры тела, увеличение количества и
вязкости мокроты, появлением гнойной
мокроты (то есть в мокроте в большом
количестве появляются лейкоциты)- раньше
этот вариант называли обострением
хронического бронхита.
2) обострение без признаков воспаления,
характеризуется нарастанием одышки и
признаков обструкции (нарастание сухих
хрипов в легких) и усилением внелегочных
проявлений дыхательной недостаточности:
слабость, утомляемость, головная боль,
нарушение сна.
39. Анамнез заболевания: обострение ХОБЛ
Рабочей группой специалистов США и Европы по болезнямлегких было предложено следующее определение:
обострение ХОБЛ – относительно длительное (не менее
24 часов ухудшение состояния больного, по своей
тяжести выходящее за пределы нормальной суточной
вариабельности симптомов, характеризующееся
острым началом и требующее изменения обычной
терапии.
Наиболее частые причины развития обострения ХОБЛ:
1. Инфекции трахеобронхиального дерева (ОРЗ)
2. Пневмонии (50-60%)
3. Атмосферные полютанты
4. Легочная эмболия (до 20% )
5. Спонтанный пневмоторакс
6. Перелом ребер и другая травма грудной клетки
7. Неадекватное использование седативных и наркотических
препаратов, β-блокаторов
8. Право- и левожелудочковая недостаточность (25%)
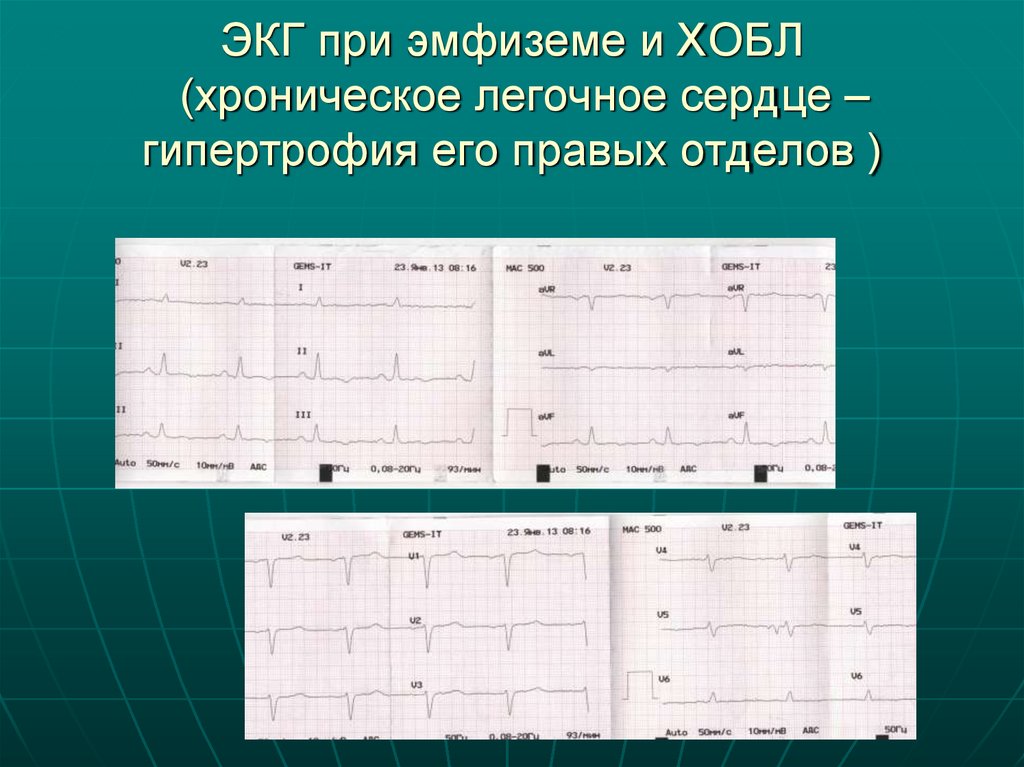
40. Легочная гипертензия и хроническое легочное сердце
Легочная гипертензия –клинический синдром,
характеризующийся повышением
среднего давления в легочной
артерии более 25 мм рт. ст
41. ЭКГ при эмфиземе и ХОБЛ (хроническое легочное сердце – гипертрофия его правых отделов )
42. Клинические признаки хронической ДН: стадия гипоксемии
Нарушение газового состава крови начинается сгипоксемии: ее проявления: одышка
компенсаторное учащение дыхания: тахипноэ - ЧД > 20
минуту. Учащение дыхания – компенсаторный механизм,
направленный на поддержание нормального газового состава
крови. Увеличивается ЧД и возрастает минутный объем вентиляции
и на определенном этапе развития ДН. тахипноэ позволяет
восстановить нормальный газовый состав крови.
Цианоз – признак ДН, отражающий гипоксемию. Он
обнаруживается клинически только при наличии в крови более 50
г/л восстановленного гемоглобина. То есть при нормальном
содержании общего НВ (150г/л) цианоз развивается если
количество восстановленного НВ более 1/3 его общего количества.
При анемии он не возникает. Дыхательный цианоз диффузный.
Обычно при осмотре врач сравнивает окраску кожи и слизистых
больного с цветом собственной кожи и ногтей. Если кожа и
слизистые больного имеют синюшную окраску, следует
предположить тяжелую гипоксемию, начать ингаляцию кислорода.
На гипоксию организм отвечает увеличением эритропоэза и
количество НВ и эритроцитов увеличивается, вследствие этого
в том числе замедляется СОЭ,
Таким образом цианоз, высокий НВ и низкая СОЭ – это триада,
отражающая гипоксемию при хронической ДН.
43. ДН стадия гиперкапнии: клинические признаки гиперкапнии:
вазодилятирующий эффект: расширениесосудов, багрово-синюшное лицо с
видимым расширением отдельных
кожных сосудов, особенно на скулах,
носу, гиперемия сосудов конъюнктивы,
багрово-синюшные, теплые конечности.
влияние углекислого газа на нервную
систему: эйфория, агрессивность,
тревога или наоборот безразличие,
апатия очень характерный симптом –
сонливость (при синдроме Пиквика
вплоть до эпизодов потери памяти).
44. Пульсоксиметр
45. Принцип работы пульсоксиметра
Красная и инфракрасная волна выходит из источника света,располагающегося на приборе. Кровь поглощает эти волны с той
силой, с которой ей позволяют это сделать молекулы гемоглобина,
несущие кислород. Гемоглобин, который уже присоединил к себе
молекулу кислорода, поглощает инфракрасный свет. Гемоглобин,
который не содержит молекулы кислорода, поглощает красный
свет.
То количество света, которое осталось не поглощенным, попадает
на детектор. Прибор выполняет анализ и выдает результат на экран
монитора. Этот метод не требует инвазивного вмешательства, он не
причиняет пациенту боль или иной дискомфорт. Для того чтобы
оценить уровень кислорода в артериальной крови, достаточно
нескольких секунд (не более 20).
Ограничения: анемия, шок, СН, отравление СО
46. Пульсоксиметрия – неинвазивный метод измерения процентного содержания оксигемоглобина в артериальной крови (SpO2).
Сатурация рассчитывается, как соотношение количества НbО2 кобщему количеству гемоглобина, выраженное в процентах:
SpО2 = (НbО2 / НbО2 + Нb) х 100%.
Показатели SpO2 коррелируют с парциальным давлением кислорода в
крови (PaO2), которое в норме составляет 80-100 мм рт. ст.
• 80-100 мм рт. ст. PaO2 соответствует 95-100% SpO2
• 60 мм рт. ст. PaO2 соответствует 90% SpO2
• 40 мм рт ст. PaO2 соответствует 75% SpO2
Норма насыщения крови кислородом для здорового
человека: Spo2 - 95..98 %.
Дыхательная недостаточность определяется, если
парциальное напряжение кислорода составляет 60 мм
рт.ст. (то есть сатурация 90%) вне зависимости от
насыщения СО2
47. Показания к бронхоскопии
Кровохарканье. Дляустановления источника и
для прекращения
кровотечения.
Хронический кашель без
видимой причины.
Возможно наличие
эндобронхиальной
опухоли, не видимой на
рентгенограмме.
Замедленное разрешение
пневмонии. Для
исключения локальной
бронхиальной
обструкции.
Ателектаз. Для
установления причины.
Рак легкого. Для
биопсии, оценки
операбельности.
Абсцесс легкого. Для
исключения обструкции
бронха, получения
материала для
бактериологического
исследования и для
улучшения дренажа.
Инородное тело. Для
удаления.
48. Бронхиальная астма
БА является гетерогенным заболеванием,характеризующимся хроническим воспалением
дыхательных путей, наличием респираторных
симптомов, таких как свистящие хрипы, одышка,
заложенность в груди и кашель, которые
варьируют по времени и интенсивности и
проявляются вместе с вариабельной
обструкцией дыхательных путей (росс 23)
В основе БА-феномен гипереактивности бронхов
Обострение бронхиальной астмы – эпизоды нарастающей
одышки, кашля, свистящих хрипов, или заложенности в грудной
клетке, требующие изменений обычного режима терапии.
Астматический статус – эпизод острой дыхательной
недостаточности вследствие обострения БА.
РФ 6.9% населения
49. гиперреактивность
Бронхиальная гиперреактивность ––функциональное нарушение, проявляющееся
эпизодами бронхиальной обструкции под
воздействием стимулов, безопасных для здорового
человека
Бронхиальная гиперррактивность -повышенная
реакция бронхов на различные химические,
физические, фармакологические раздражители в
виде бронхоспазма.
Причина ее заключается в воспалении и
нарушении целостности эпителия дыхательных
путей.
50. Критерии постановки диагноза БА:
Субъективные симптомы и анамнез: Наиболеераспространенными симптомами БА являются
эпизодические приступы удушья, одышки, появления
свистящих хрипов, кашля, ощущения тяжести в грудной
клетке. Эти приступы проходят спонтанно или после
применения бронходилятаторов и противовоспалительных
препаратов. Обострение заболевания провоцируется
аллергенами или неспецифическими стимулами – холодным и
влажным воздухом, физической нагрузкой, плачем или
смехом, вирусной инфекцией.
Физикальные признаки: Поскольку симптомы астмы
меняются в течение дня, врач при обследовании может
не выявить характерных признаков болезни.
При обострении астмы респираторные симптомы
появляются в покое: одышка, постоянный или
прерывающийся кашель, при аускультации сухие свистящие
хрипы.
Однако у некоторых больных даже в период обострения при
аускультации хрипы могут не выслушиваться, в то время как
при исследовании ФВД регистрируется значительная
бронхообструкция, вероятно, за счет вовлечения в процесс
мелких дыхательных путей (спазм и отек бронхиол).
51. Причины обострения БА К обострению БА могут привести различные триггеры, индуцирующие воспаление дыхательны путей или
провоцирующиеострый бронхоспазм.
К основным триггерам относятся
инфекции респираторного тракта (в основном, вирусы,
чаще всего – риновирусы),
аллергены, аэрополлютанты,
физическая нагрузка,
метеорологические факторы, прием некоторых
лекарственных препаратов (бета-адреноблокаторы, у
пациентов с «аспириновой БА» (современная
терминология – индуцированное ацетилсалициловой
кислотой**и нестероидными противовоспалительным
препаратами (НПВП) респираторное заболевание) –
прием НПВП,
эмоциональные реакции и др.
обострениеие риносинусита,
гастроэзофагеальный рефлюкс, беременность, и
недостаточная терапия.
52. Постановка диагноза астмы базируется на оценке двух ключевых параметров:
1. наличия варьирующих повремени и интенсивности
респираторных симптомов, таких
как свистящие хрипы, затруднение
дыхания, скованности в грудной
клетке, кашель; часто ночью или
под утро
2.инструментального
подтверждения вариабельной
бронхиальной обструкции.
53. Критерии диагностики БА
ПРИЗНАКИ ВАРИАБЕЛЬНОСТИ: Типичными симптомами являютсясвистящие хрипы, затруднение дыхания, скованности в грудной
клетке и кашель. Обычно имеется более одного из этих симптомов.
Симптомы имеют волнообразный характер и меняются во
времени по интенсивности.
Часто возникают или ухудшаются в ночное время и при пробуждении,
значительно ухудшаются при вирусных инфекциях.
Характерно провоцирование симптомов физическими нагрузками,
смехом, воздействием аллергенов, вдыханием холодного воздуха.
ОБЪЕКТИВНЫЕ ДОКАЗАТЕЛЬСТВА ОБСТРУКЦИИ
Как минимум однажды зафиксировано снижение ОФВ1/ФЖЕЛ (менее
0,7 у взрослых и менее 0,85 у детей);
Имеется документированное подтверждение значительной
вариабельности:
1. Прирост ОФВ1 на 12% и 200 мл после применения
бронходилататора (проба на бронходилатацию)
2. Суточная вариабельность ПИКОВОЙ скорости выдоха более
10%
3. Увеличение ОФВ1 на 12% и 200 мл от исходного после 4
недель базисной противовоспалительной терапии
54. ФВД в диагностике бронхиальной астмы
1. Проба на обратимость бронхиальной обструкцииувеличение ОФВ1 на 12% и более после применения
бронхолитика (сальбутамола) – обструкция обратима;
может быть и норма!
2. Мониторируются ОФВ1 или показания
3. пикфлоуметрии, которые позволяют определить
пиковую скорость выдоха, - колебания выраженности
обструкции характеризуют степень гиперреактивности
бронхов (утром-вечером), суточная вариабельность более
10%.
Это помогает пациентам самостоятельно проводить
коррекцию индивидуальных лечебных схем.
4. провокационная проба с гистамином или метахолином
для диагностика БА при (ФВД до и после введения
гистамина, положительная, если ОФВ1 после введения
гистамина снижается или возникает приступ БА)
55. Пикфлоуметр
56. Вариабельность и обратимость бронхиальной обструкции
Установление вариабельности симптомов и показателейфункции легких является компонентом диагностики БА.
Определение вариабельности является частью оценки
контроля над БА.
«вариабельность» обозначают колебания
выраженности симптомов и показателей функции
легких в течение определенного времени.
Вариабельность симптомов и показателей функции легких
может отмечаться в течение суток (в таком случае говорят о
суточной вариабельности), нескольких дней, месяцев или
носить сезонный характер.
«обратимость» - быстрое увеличение ОФВ1 (или ПСВ),
выявляемое через несколько минут после ингаляции
бронхолитика быстрого действия – например 200–400 мкг
сальбутамола– или более медленное улучшение функции
легких, развивающееся через несколько дней или недель
после назначения адекватной поддерживающей терапии,
например ингаляционными ГКС.
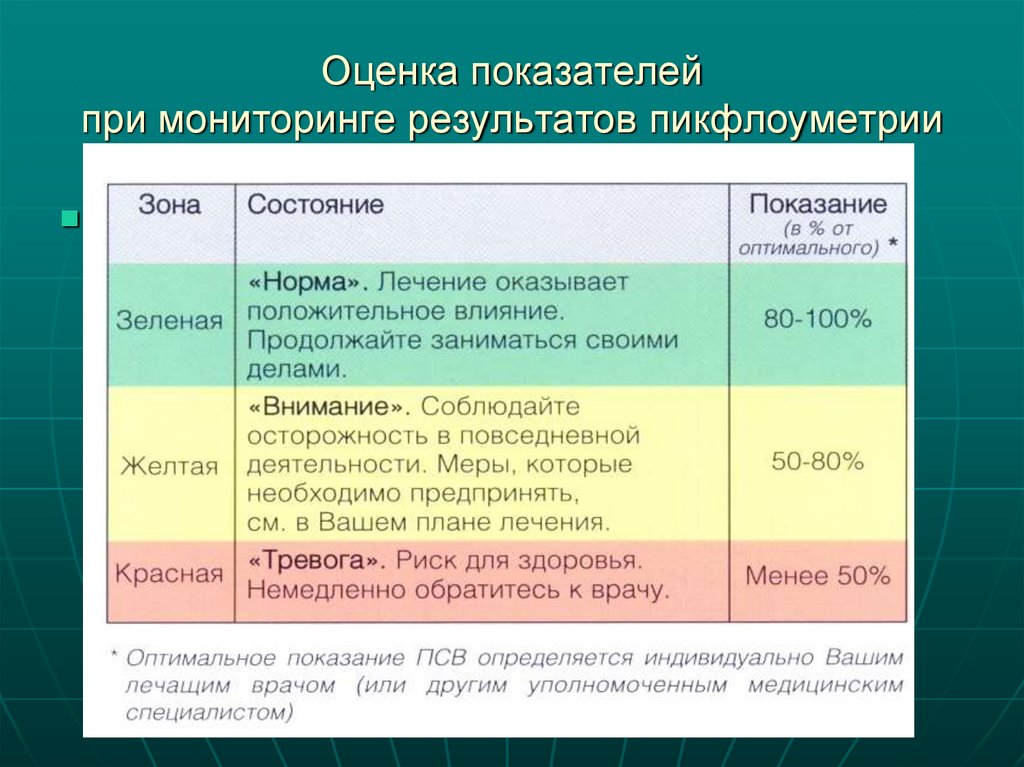
57. Оценка показателей при мониторинге результатов пикфлоуметрии
Конец лекции 201158. Лабораторная диагностика БОС
Из лабораторных методов исследованиянаибольшее значение имеют
общий анализ крови, в котором при
бронхиальной астме, появляется эозинофилия.
В общем анализе мокроты, у этих больных,
выявляются в большом количестве
эозинофилы, а также спирали Куршмана
(спиралеобразные слепки мелких бронхов),
кристаллы Шарко-Лейдена
(кристализированная фосфолипаза
эозинофилов).
Бронхоскопия - для исключения опухоли
бронха
59. Острая дыхательная недостаточность
ОДН – это полиэтиологичный синдром,характеризующийся невозможностью легких
обеспечить нормальный газовый состав крови
( остро возникшей гипоксемией и гиперкапнией)
Он может быть обусловлен:
поражением легких: спонтанный пневмоторакс,
тромбоэмболия легочной артерии, тяжелая пневмония,
тяжелый приступ бронхоспазма, инороднее тело
дыхательных путей, утопление, некардиогенном отеке
легких так называемый дистресс синдром, аспирация
желудочного содержимого, бронхорея при отравлении
ФОС, обструкция при вдыхании горячего воздуха и
ингаляционном отравлении крепкими кислотами и
щелочами
поражением мозга: угнетение дыхательного центра
при отравлении наркотиками, транквилизаторами,
снотворными ЧМТ или инсульте
состояния, не связанные с поражением
дыхательных путей: спуск в шахты и колодцы, где
нет кислорода
60. ОДН при заболеваниях дыхательных путей характеризуется:
Жалобы: одышка и другие смптомыАнамнез: остро возникшее ощущение затруднения дыхания.
О. осмотр: стридор - шумное, свистящее дыхание, слышимое
на расстоянии. Причины: ларингоспазм, инородное тело,
сдавление дыхательных путей извне (например, гематомой).
Существует угроза полной обструкции дыхательных путей;
охриплость и потеря голоса - симптомы повреждения
гортани или возвратного гортанного нерва.
возбуждение у больных с дыхательной недостаточностью
обусловлено гиперкапнией и увеличением работы дыхания.
Среди множества причин психомоторного возбуждения
(боль, интоксикация, психоз) ОДН наиболее опасна, и ее
нужно исключить в первую очередь.
патологическая сонливость может быть обусловлена гипоксией, развивающейся при угнетении дыхательного
центра и слабости дыхательных мышц.
Цианоз. оценка насыщения крови кислородом по цвету кожи
и слизистых носит приблизительный характер.
физикальные данные: осмотр, пальпация, перкуссия и
аускультация легочных симптомов: симптомы уплотнения
легочной ткани, ателектаза, пневмоторакса, плеврального
выпота и т.д.
61. Клиническая характеристика ОДН
Типы дыхания больного:тахипноэ – свыше 20 в 1 минуту, при ЧД более 30 в
1 минуту - признак тяжелой ОДН,
брадипноэ – менее 12 - при отравлении
наркотиками и ЧМТ
Патологические типы дыхания:
дыхание Куссмауля – глубокое шумное
дыхание, носит имя немецкого врача, описавшего
его появление у лиц с сахарным диабетом (ацидоз)
дыхание Чейн-Стокса – цикличное нарастание и
убывание амплитуды,
дыхание Биота – дыхание с периодами апноэ.
62. Астматический статус
– угрожающее жизни обострениеБА – необычный по тяжести для
данного больного астматический
приступ, резистентный к обычной
для данного больного терапии
бронходилататорами (Мартынов А.И., Мухин
Н.А., Моисеев В.С., 2020).
Современный термин – тяжелое
обострение астмы (угрожающее жизни)
63. обострение БА Легкое обострение БА или обострение БА средней степени тяжести: усиление симптомов; ПСВ ~ 50-75% от
Легкое обострение БА илиобострение БА средней степени
тяжести:
усиление симптомов;
ПСВ ~ 50-75% от
лучшего/расчетного;
учащение использования
препаратов скорой помощи ≥ 50%
или дополнительно небулайзер;
ночные пробуждения, требующие
препаратов скорой помощи
.
64. Тяжелое обострение БА:
ПСВ ~ 33-50% от лучших значений;ЧД 25, Пульс 110;
невозможность произнести фразу на одном
выдохе
Жизнеугрожающая астма:
ПСВ <33% от лучших значений;
SрO2 <92%;
нормокапния (РаСО2 35-45 мм рт.ст.);
«немое» легкое;
цианоз;
слабые дыхательные усилия;
брадикардия; гипотензия;
утомление, оглушение. КОМА;
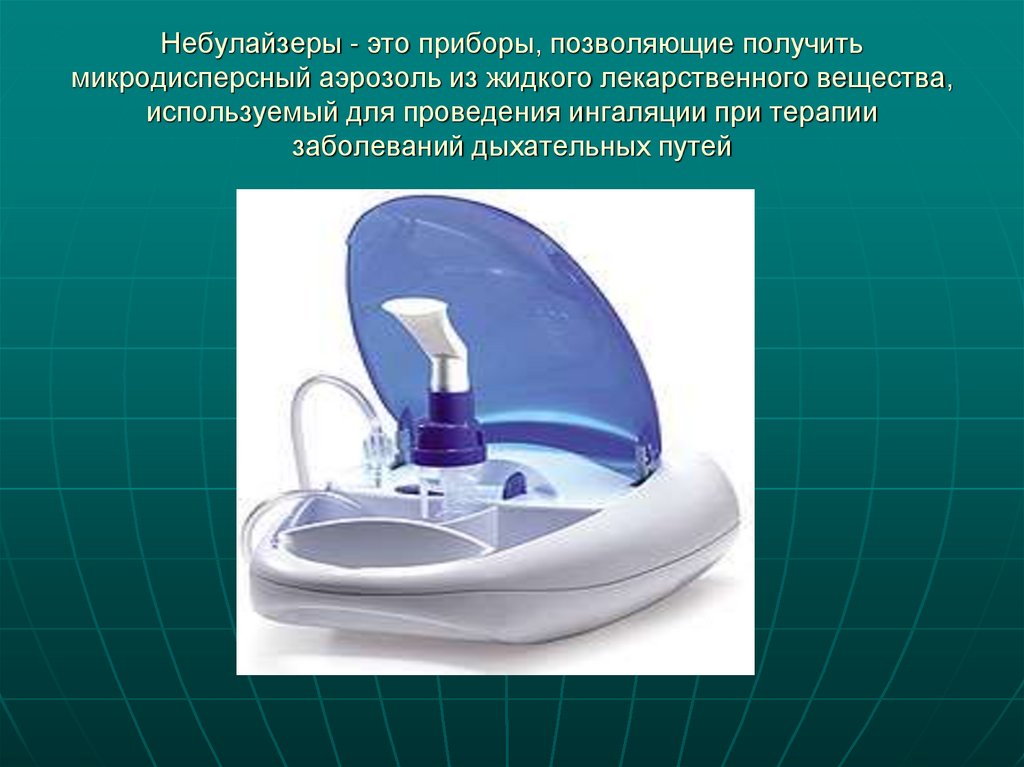
65. Небулайзеры - это приборы, позволяющие получить микродисперсный аэрозоль из жидкого лекарственного вещества, используемый для
проведения ингаляции при терапиизаболеваний дыхательных путей
66. Неотложная помощь при тяжелом обострении БА
В2 агонисты ежечасно или черезнебулайзер постоянно. Кортикостероиды
внутривенно или перорально.
Немедленная госпитализация. При
отсутствии ответа в течение часа
состояние расценивается как
угрожающее и пациент и пациент
переводится в ПИТ.
Показана оксигенотерапия.
67. Критерии эффективности оказания помощи
Отсутствие физикальныхпризнаков обструкции
ПСВ более 80% от лучших
индивидуальных величин
Сатурация кислорода более 95%
68. Дозированный ингалятор
69. Техника применения ингалятора:
Каждый раз при использовании дозированного
аэрозоля необходимо соблюдать следующие
правила.
1. Снять защитный колпачок.
2. Сделать медленный, глубокий выдох.
3. Удерживая баллончик, плотно обхватить
губами наконечник (расположить перед широко
открытым ртом) . При этом стрелка и дно
баллончика должны быть направлены вверх.
4. Производя максимально глубокий вдох,
одновременно быстро нажать на дно баллончика
до освобождения 1 ингаляционной дозы.
На несколько секунд (10) задержать дыхание,
затем вынуть мундштук изо рта и медленно
выдохнуть. Если потребуется повторная
ингаляция, повторить те же действия (пункты 24).

























































 Медицина
Медицина








