Похожие презентации:
Неотложные состояния в педиатрии
1. Неотложные состояния в педиатрии
НЕОТЛОЖНЫЕСОСТОЯНИЯ В ПЕДИАТРИИ
Зав.кафедрой педиатрии МИ ФГБОУ
ВО НовГУ, доцент, к.м.н. Ларина Н.Г.
2. гипертермический синдром
ГИПЕРТЕРМИЧЕСКИЙ СИНДРОМ• Лихорадка — защитно-приспособительная реакция организма, возникающая
в ответ на воздействие патогенных раздражителей и характеризующаяся
перестройкой процессов терморегуляции, приводящей к повышению
температуры тела, стимулирующей естественную реактивность организма.
• В зависимости от степени повышения температуры тела у ребенка выделяют:
• субфебрильную температуру - 37,2-38,0°С;
• фебрильную - 38,1-39,0°С;
• гипертермическую - 39,1°С и выше.
3. Наиболее частые причины лихорадки:
НАИБОЛЕЕ ЧАСТЫЕ ПРИЧИНЫЛИХОРАДКИ:
• Инфекционно-токсические состояния
• Тяжелые метаболические расстройства
• Перегревание
• Аллергические реакции
• Посттрансфузионные состояния
• Применение миорелаксантов у предрасположенных
детей
• Эндокринные расстройства
4. группа риска по развитию осложнений при лихорадочных реакциях
ГРУППА РИСКА ПО РАЗВИТИЮ ОСЛОЖНЕНИЙПРИ ЛИХОРАДОЧНЫХ РЕАКЦИЯХ
• Дети первых трех месяцев жизни;
• Дети с фебрильными судорогами в анамнезе;
• Дети с патологией ЦНС;
• Дети с хроническими заболеваниями сердца и легких;
• Дети с наследственными метаболическими
заболеваниями
5. Неотложная помощь При гипертермии
НЕОТЛОЖНАЯ ПОМОЩЬПРИ ГИПЕРТЕРМИИ
1. Ребенка раскрыть, максимально обнажить; обеспечить доступ
свежего воздуха.
2. Назначить обильное питье (на 0,5-1 л больше возрастной нормы
жидкости в сутки).
3. Использовать физические методы охлаждения:
НЕ более
30-40 минут
• температура в комнате - не более 20 °С
Не
подтвержде
• прохладная мокрая повязка на лоб;
но (D.)
• холод (лед) на область крупных сосудов;
• возможна лечебная ванна с температурой на 2 °С ниже
температуры тела.
6. Неотложная помощь При гипертермии
НЕОТЛОЖНАЯ ПОМОЩЬПРИ ГИПЕРТЕРМИИ
4. Назначить внутрь (или ректально):
• парацетамол (ацетаминофен, панадол, калпол, тайлинол, эффералган упса и др.) в
разовой дозе 10-15 мг/кг внутрь или в свечах ректально 15-20 мг/кг или
• ибупрофен в разовой дозе 5-10 мг/кг (для детей старше 6 месяцев)*.
Повторное использование парацетамола через 4-5 часов (максимальная сут.доза 60
мг/кг)!
5. Если в течение 30-45 мин температура тела не снижается, ввести антипиретическую
смесь внутримышечно:
• 50% раствор анальгина (метамизол натрия) детям до года - в дозе 0,01 мл/кг, старше 1
года — 0,1 мл/год жизни; в сочетании с 2% раствором хлоропирамина детям до 1 года в
дозе 0,01 мл/кг, старше 1 года — 0,1 мл/год жизни, но не более 1 мл (D, 3) или по
показаниям (при обеспечении венозного доступа) — введение парацетамола
(внутривенно медленно!) из расчета разовой инфузии для детей от 1 года и старше — по
15 мг/кг.
• Допустима комбинация лекарственных средств в одном шприце.
6. При отсутствии эффекта через 30-60 мин можно повторить введение антипиретической
смеси.
7. Неотложная помощь При «белой» гипертермии !
НЕОТЛОЖНАЯ ПОМОЩЬПРИ «БЕЛОЙ» ГИПЕРТЕРМИИ !
Одновременно с жаропонижающими средствами дать
сосудорасширяющие препараты внутрь или внутримышечно:
• При «белой» лихорадке:
• парацетамол или ибупрофен внутрь (дозы см. выше), при тяжелом состоянии ребенка и
невозможности применения внутрь препаратов (при обеспечении венозного доступа) —
введение внутривенно медленно раствора парацетамола из расчета разовой инфузии для
детей от 1 года и старше по 15 мг/кг (В, 2++);
• в случае невозможности применения или при отсутствии парацетамола и ибупрофена
возможно внутримышечное введение 50% раствора метамизола натрия из расчета 0,1 мл
на год жизни, 2% раствора папаверина детям до 1 года —0,1–0,2 мл, старше года — 0,1–
0,2 мл на год или раствора дротаверина в дозе 0,1 мл на год жизни в сочетании с 2%
раствором хлоропирамина из расчета 0,1 мл на год жизни, но не более 1 мл (D, 3).
• можно также использовать 0,25% раствор дроперидола
8. Носовое кровотечение.клиника. неотложная помощь
НОСОВОЕ КРОВОТЕЧЕНИЕ.КЛИНИКА.НЕОТЛОЖНАЯ ПОМОЩЬ
III. Кровотечения, обусловленные аномалией или поражением сосудов:
• 1.врожденные вазопатии и мезенхимальные дисплазии: а. наследственная телеангиэктазия
(болезнь Рандю-Ослера); б. синдром Марфана; в. локальный ангиоматоз; г. синдром
Казабаха-Мерритт (солитарные гемангиомы с тромбоцитопенией); д. каротиднокавернозные соустья и аневризмы внутренней сонной и других артерий;
IV. Кровотечения, обусловленные дефектами сосудисто-тромбоцитарного звена гемостаза:
1.тромбоцитопении: а. аутоиммунные; б. вторичные;
• 2.тромбоцитопатии: а. наследственные тромбоцитопатии: - тромбастения Гланцманна; синдром Бернара-Сулье; - дизагрегационные и другие тромбоцитопатии;
• б. приобретенные (симптоматические) тромбоцитопатии: - лекарственные (при приеме
аспирина и других медикаментов); - почечная недостаточность; - при гемобластозах и др;
• 3. разные типы болезни Виллебранда.
9. Носовое кровотечение у детей. Неотложная помощь
НОСОВОЕ КРОВОТЕЧЕНИЕ УДЕТЕЙ. НЕОТЛОЖНАЯ ПОМОЩЬ
• 1.Придать сидячее или полусидячее положение, успокоить ребенка.
• 2. Прижать крылья носа к носовой перегородке на 10-15 мин,
холод на переносицу.
• 3. Ввести в носовые ходы турунды, смоченные 3%
раствором перекиси водорода или 0,1% раствором
адреналина (возможно использование гемостатической
губки).
• 4. Введение транексамовой кислоты в/в 15-25 мг/кг (50 мг в мл)
• 5.При отсутствии эффекта - проведение передней тампонады
• носа.
10. Приступ бронхиальной астмы у детей.
БРОНХООБСТРУКТИВНЫЙ СИНДРОМ.НЕОТЛОЖНАЯ ПОМОЩЬ
Синдром бронхообструкции является одной из форм обструктивной острой
дыхательной недостаточности, обусловленной низкой обструкцией
бронхиального дерева за счет бронхоспазма, отека слизистой и
гиперсекреции.
Основные клинические формы бронхообструктивного синдрома у детей:
• Обструктивный бронхит.
• Бронхиолит.
• Бронхообструктивный синдром вследствие инородного тела
бронхов.
• Бронхиальная астма.
11. Общие принципы оказания неотложной помощи
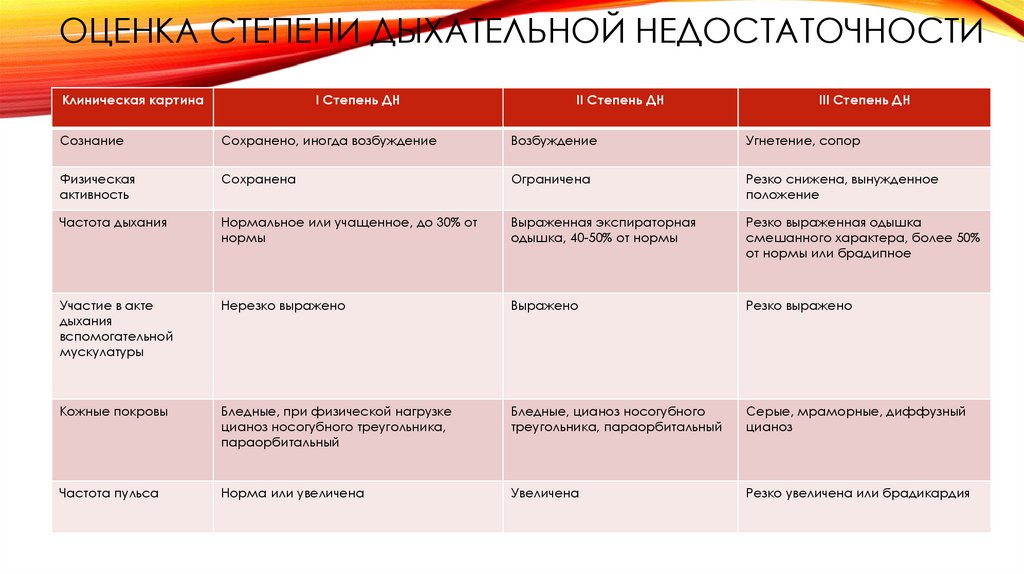
ОЦЕНКА СТЕПЕНИ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИКлиническая картина
I Степень ДН
II Степень ДН
III Степень ДН
Сознание
Сохранено, иногда возбуждение
Возбуждение
Угнетение, сопор
Физическая
активность
Сохранена
Ограничена
Резко снижена, вынужденное
положение
Частота дыхания
Нормальное или учащенное, до 30% от
нормы
Выраженная экспираторная
одышка, 40-50% от нормы
Резко выраженная одышка
смешанного характера, более 50%
от нормы или брадипное
Участие в акте
дыхания
вспомогательной
мускулатуры
Нерезко выражено
Выражено
Резко выражено
Кожные покровы
Бледные, при физической нагрузке
цианоз носогубного треугольника,
параорбитальный
Бледные, цианоз носогубного
треугольника, параорбитальный
Серые, мраморные, диффузный
цианоз
Частота пульса
Норма или увеличена
Увеличена
Резко увеличена или брадикардия
12. Неотложная помощь при приступе бронхиальной астмы
РАЗОВЫЕ ДОЗЫ БРОНХОЛИТИКОВНазвание препаратов и их преимущества
Сальбута
мол
Возраст детей
Стимулирует β-адренорецепторы
бронхиального дерева
Противопоказан
до 2х лет
С 2х лет 100
мкг/доза
Новатрон
1 мг/мл с 18
месяцев
Беродуал Комбинированный препарат: ипратропия
бромид +фенотерол.
Препарат выбора детей раннего возраста,
так как основными механизмами развития
гиперрективности бронхов в этом возрасте
являются высокая активность Мхолинорецепторов и недостаточност βадренорецепторов
10 капель
Возраст 0-6 лет
20 капель
Возраст 6-14 лет
С 6 лет в виде
аэрозоля
13. Неотложная помощь при бронхиальной астме
ОСТРЫЙ СТЕНОЗИРУЮЩИЙ ЛАРИНГОТРАХЕИТСТЕНОЗ ГОРТАНИ(ЛОЖНЫЙ КРУП).
НЕОТЛОЖНАЯ ПОМОЩЬ
• Острый стенозирующий ларинготрахеит (ложный круп) — воспаление
слизистой оболочки гортани и трахеи с явлениями стеноза за счет отека в
подсвязочном пространстве и рефлекторного спазма мышц гортани.
• Средний возраст 2-4 года
• Основные причины
1. Острые респираторно-вирусные заболевания (парагрипп, грипп,
аденовирусная инфекция, риносинцитиальная инфекция и др.).
2. Бактериальные инфекции (стрептококковая, стафилококковая и др.).
3. Аллергические реакции немедленного типа
(отек Квинке, анафилактический шок).
14. Бронхообструктивный синдром. Неотложная помощь
КЛИНИКА СТЕНОЗА ГОРТАНИ.15. Оценка степени дыхательной недостаточности
НЕОТЛОЖНАЯ ПОМОЩЬ.СТЕНОЗ ГОРТАНИ
• 1. Придать возвышенное положение в постели, обеспечить доступ свежего
воздуха (по возможности увлажненного). Обильное теплое питье.
• 2. При I степени стеноза:
• в носовые ходы закапать (ксилометазолин, оксиметозолин (0,01-0,05-0,1%)
• при наличии температуры – жаропонижающие средства (парацетомол,
ибупрофен)
16. Разовые дозы бронхолитиков
НЕОТЛОЖНАЯ ПОМОЩЬ.СТЕНОЗ ГОРТАНИ• 3. При I степени стеноза:
• Ингаляции ингаляционных ГКС пульмикорт (будесонид) через
небулайзер до 1000 мг, при неэффективность переходе стеноза во II
степень – системные ГКС –дексаметазон (0,15-0,6 мг/кг в/в, в/м),
преднизолон 3 %(1-2 мг/кг в/в, в/м),
• или если у детей невозможно провести небулайзеротерапию возможно
сразу применение системных ГКС, при отсутствие улучшения
эпинефрин 5мл (1:1000) однократная ингаляция вне зависимости от
возраста, при сатурации менее 92% оксигенотерапия, III степень
стеноза– перевод на ИВЛ
• Госпитализация детей со стенозирующим ларинготрахеитом
обязательна после оказания неотложной помощи: при I-II степени
стеноза - в инфекционное педиатрическое отделение, при III-IV степени
- в реанимационное отделение.
17. Острый стенозирующий ларинготрахеит стеноз гортани(ложный круп). Неотложная помощь
АЛЛЕРГИЧЕСКИЕ РЕАКЦИИ.НЕОТЛОЖНАЯ ПОМОЩЬ
• Аллергические реакции-симптомокомплексы,
связанные с развитием аллергической реакции
немедленного типа и возникающие при
повторном попадание аллергена в организм.
• Анафилактический шок
• Отек Квинке
• Крапивница
18. Клиника стеноза гортани.
КРАПИВНИЦА У ДЕТЕЙ.НЕОТЛОЖНАЯ ПОМОЩЬ
• Крапивница — аллергическая реакция немедленного типа,
характеризующаяся быстрым появлением уртикарных высыпаний на коже и
реже на слизистых оболочках при контакте с аллергенами(пищевыми,
лекарственными, химическим и др.).
19. Неотложная помощь. стеноз гортани
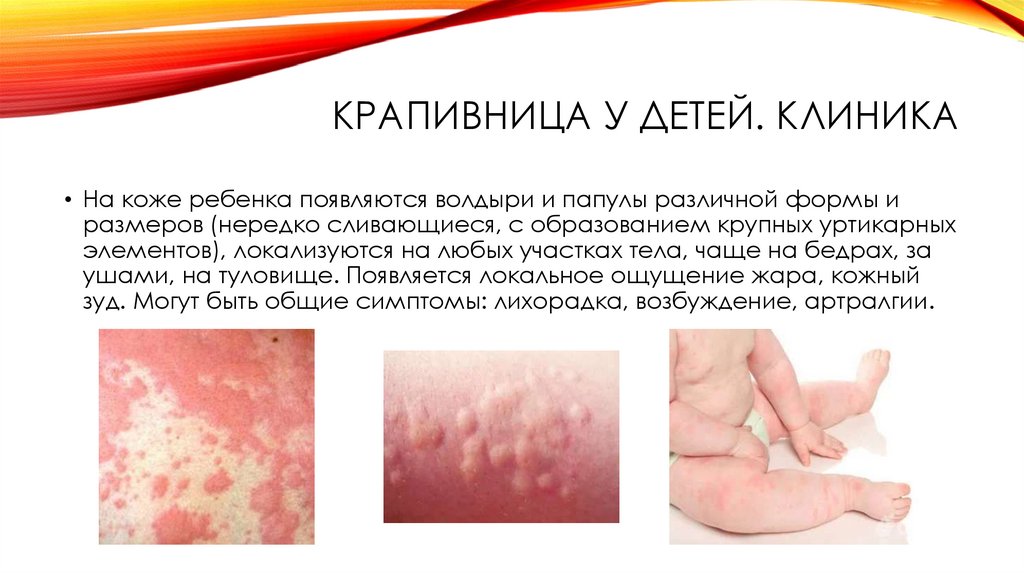
КРАПИВНИЦА У ДЕТЕЙ. КЛИНИКА• На коже ребенка появляются волдыри и папулы различной формы и
размеров (нередко сливающиеся, с образованием крупных уртикарных
элементов), локализуются на любых участках тела, чаще на бедрах, за
ушами, на туловище. Появляется локальное ощущение жара, кожный
зуд. Могут быть общие симптомы: лихорадка, возбуждение, артралгии.
20. Неотложная помощь.стеноз гортани
КРАПИВНИЦА У ДЕТЕЙ. НЕОТЛОЖНАЯПОМОЩЬ
• Неотложная помощь
1. Немедленно прекратить поступление аллергена.
2. Назначить антигистаминные препараты внутрь (эреус, кларитин, кестин,
зиртек, телфаст, либо в/м хлоропирамина гидрохлорид 2% раствор.
3. При распространенной или гигантской крапивнице с лихорадкой ввести
3% раствор
преднизолона 1-2 мг/кг в/м или в/в, проводят инфузионную терапию без
применения белковых растворов.
• Госпитализация в соматическое отделение показана при отсутствии
эффекта от проводимой терапии.
• Также подлежат госпитализации больные, которым на догоспитальном
этапе в связи с тяжестью состояния вводился преднизолон.
21. Аллергические реакции. неотложная помощь
КРАПИВНИЦА У ДЕТЕЙ. НЕОТЛОЖНАЯПОМОЩЬ
• Неотложная помощь
1.
В качестве препаратов первой линии рекомендовано использовать неседативные
антигистаминные средства II поколения
Дезлоратадин: у детей с 6 мес. до 1 года по 1 мг (2 мл сиропа), с 1 года до 5 лет по 1,25 мг (2,5
мл), с 6 до 11 лет по 2,5 мг (5 мл) 1 раз в сутки в форме сиропа, старше 12 лет — 5 мг (1 таблетка
или 10 мл сиропа) 1 раз в сутки.
Левоцетиризин: детям в возрасте от 2 до 6 лет — 2,5 мг/сут в форме капель детям старше 6 лет —
в суточной дозе 5 мг (1 т.).
Лоратадин: применяют у детей старше 2 лет. Детям с массой тела менее 30 кг препарат
назначают по 5 мг 1 раз в сутки, детям с массой тела более 30 кг — по 10 мг 1 раз в сутки.
Рупатадина фумарат применяют у детей старше 12 лет, рекомендуемая доза составляет 10 мг 1
раз/сут.
Фексофенадин применяют у детей 6–12 лет по 30 мг 1 раз в сутки, старше 12 лет — 120–180 мг 1
раз в сутки.
Цетиризин: детям в возрасте от 6 до 12 мес. по 2,5 мг 1 раз в день, детям от 1 года до 6 лет
назначают по 2,5 мг 2 раза в день или 5 мг 1 раз в день в виде капель, детям старше 6 лет — по 10
мг (1 т.) однократно или по 5 мг 2 раза в день.
детям в возрасте до 6 мес, учитывая отсутствие зарегистрированных к применению Н1-АГ II
поколения, кратким курсом может быть назначен диметинден (фенистил) (режим дозирования
пациентам от 1 мес. до 1 года по 3–10 капель на прием 3 раза в сутки)
22. Крапивница у детей. Неотложная помощь
КРАПИВНИЦА У ДЕТЕЙ. НЕОТЛОЖНАЯПОМОЩЬ
• Неотложная помощь
1. При сохранении симптомов более 2-4 недель или ранее, если симптомы
нестерпимы для пациента, дозу антигистаминного препарата II поколения
Н1-АГ рекомендуется увеличить в 2 раза (вторая линия терапии).
2. При хронической идиопатической крапивнице в случае, если симптомы
сохраняются более 2-4 недель на фоне лечения Н1-АГ II в увеличенной
дозе (или ранее, если симптомы нестерпимы), рекомендуется перейти к
3-й линии терапии, которая предусматривает добавление к Н1-АГ II
поколения омализумаба.
3. При тяжелом течении крапивницы, распространенном уртикарном
поражении, особенно в сочетании с ангионевротическим отеком, для
купирования острых проявлений рекомендовано назначение
кратковременного курса системных глюкокортикостероидов (ГКС) на
любой ступени терапии.
23. Крапивница у детей. клиника
ОТЕК КВИНКЕ. КЛИНИКА.НЕОТЛОЖНАЯ ПОМОЩЬ
• Отек Квинке, или ангионевротичекий отек-проявление аллергической
реакции немедленного типа в виде отека, распространяющегося на
кожу, подкожную основу и слизистые оболочки. Возникает как
проявление лекарственной аллергии, при укусах насекомых, иногда без
видимых причин.
• Клиника: внезапное появление ограниченного отека в местах с рыхлой
подкожной основой, чаще в области шеи, губ, ушных раковин, кистей,
стоп. Отек может охватывать значительные участки, деформируя их.
Опасность жизни связана с развитием механической асфиксии:
особенно опасен отек гортани, бронхоспазм, отек языка.
24. Крапивница у детей. Неотложная помощь
ОТЕК КВИНКЕ. КЛИНИКА.НЕОТЛОЖНАЯ ПОМОЩЬ
25. Крапивница у детей. Неотложная помощь
ОТЕК КВИНКЕ. НЕОТЛОЖНАЯПОМОЩЬ
• Устранить аллерген
• Адреналин (эпинефрин)- 0,1% раствор внутримышечно из расчета 0,050,1 мл на 1 год жизни (не более 1 мл)
• ГКС – преднизолон – 3% р-р 1-2 мг/кг или суспензия гидрокортизона в
дозе 5-8 мг/кг
• Антигистаминные препараты парентерально -2% раствор
хлоропирамина (супрастин) в возрастных дозировках
• При нарастающем отеке гортани- увлажненный кислород, интубация
трахеи или трахеостомия.
26. Крапивница у детей. Неотложная помощь
АНАФИЛАКТИЧЕСКИЙ ШОК У ДЕТЕЙ.НЕОТЛОЖНАЯ ПОМОЩЬ
• Анафилактический шок - остро развивающийся, угрожающий жизни
патологический процесс, обусловленный аллергической реакцией
немедленного типа при введении в организм аллергена,
характеризующийся тяжелыми нарушениями кровообращения,
дыхания, деятельности ЦНС.
Ведущие клинические синдромы:
• острая дыхательная недостаточность
• острая сосудистая недостаточность
27. Отек квинке. Клиника. неотложная помощь
НЕОТЛОЖНАЯ ПОМОЩЬ1. Уложить больного в положение с приподнятым ножным концом, повернуть его голову
набок, выдвинуть нижнюю челюсть для предупреждения западения языка, асфиксии и
предотвращения аспирации рвотными массами. Обеспечить поступление свежего воздуха
или ингалировать кислород.
Безотлагательно: 0,1 % раствор адреналина/эпинефрина в дозе 0,05-0,1 мл в/м на 1 год
жизни (но не более 1 мл)+ 3% раствор преднизолона в дозе 5 мг/кг (1 мл-30 мг) в/в или в/м,
при необходимости в мышцы дна полости рта, или гидрокортизон 4-8 мг/кг (1 мл суспензии25 мг препарата), или 0,4% раствор дексаметазона в дозе 0,3-0,6 мг/кг (1 мл раствора 4 мг
препарата)
2.Необходимо прекратить дальнейшее поступление аллергена в организм:
• а) при парентеральном введении аллергена:
• обколоть «крестообразно» место инъекции (ужаления) 0,1% раствором адреналина 0,1 мл/год жизни в 5,0
мл изотонического раствора натрия хлорида и приложить к нему лед;
• наложить жгут (если позволяет локализация) проксимальнее места введения аллергена на 30 мин, не
сдавливая артерии;
• если аллергическая реакция вызвана введением пенициллина, ввести 1 млн ЕД пенициллиназы в 2,0 мл
изотонического раствора натрия хлорида в/м;
• б) при закапывании аллергенного медикамента носовые ходы и конъюнктивальный мешок необходимо
промыть проточной водой;
• в) при пероральном приеме аллергена промыть больному желудок, если позволяет его состояние.
28. Отек квинке. Клиника. неотложная помощь
НЕОТЛОЖНАЯ ПОМОЩЬ6. Начать проведение в/в инфузионной терапии 0,9% раствором натрия
хлорида из расчета 20 мл/кг в течение 20-30 мин.
• В дальнейшем при отсутствии стабилизации гемодинамики повторно
вводится коллоидный раствор (реополиглюкин или полиглюкин) в дозе 10
мл/кг. Объем и скорость инфузионной терапии определяется величиной АД,
ЦВД и состоянием больного.
7. Если АД остается низким, вводить а-адреномиметики внутривенно через
каждые 10-15 мин до улучшения состояния:
• 0,1% раствор адреналина 0,05-0,1 мл/год жизни (суммарная доза до 5 мг)
или
• 0,2% раствор норадреналина 0,1 мл/год жизни (не более 1,0 мл) или
• 1% раствор мезатона 0,1 мл/год жизни (не более 1,0 мл).
8. При отсутствии эффекта в/в титрованное введение допамина в дозе 8-10
мкг/кг в мин под контролем АД и ЧСС.
29. Отек квинке. неотложная помощь
НЕОТЛОЖНАЯ ПОМОЩЬ9. При бронхоспазме и других расстройствах дыхания:
• проводить оксигенотерапию;
• удалять накопившийся секрет из трахеи и ротовой полости;
• при появлении стридорозного дыхания и отсутствии эффекта от
комплексной терапии необходима немедленная интубация, а в некоторых
случаях по жизненным показаниям — коникотомия.
10. При необходимости - проведение комплекса сердечно-легочной
реанимации.
• Госпитализация в реанимационное отделение после проведения комплекса
неотложных лечебных мероприятий.
30. Анафилактический шок у детей. Неотложная помощь
ПРОФИЛАКТИКААНАФИЛАКТИЧЕСКОГО ШОКА
• Точно собранный аллергоанамнез личный и семейный.
• У больных с аллергическим анамнезом на сигнальном листе
истории болезни ставят штамп «аллергия» и перечисляют
лекарственные препараты, вызывающие аллергию.
• После инъекций антибиотиков необходимо наблюдать больного в
течение 10-20 мин.
• Медперсонал процедурных, хирургических кабинетов, медпунктов
должен быть специально подготовлен для оказания неотложной
медицинской помощи при лекарственном анафилактическом
шоке и лечении подобных состояний.
31. Неотложная помощь
СУДОРОЖНЫЙСИНДРОМ.НЕОТЛОЖНАЯ ПОМОЩЬ
• Судорожный синдром-внезапные приступы тонико-клонических
сокращений скелетных мышц, сопровождающиеся болевыми
ощущениями и нередко потерей сознания.
• Условно судорожные состояния можно разделить на эпилептические,
фебрильные, аффективно-респираторные и гипокальциемические.
32. Неотложная помощь
СУДОРОЖНЫЙ СИНДРОМ.ПРИЧИНЫ• тяжелым гипоксическим поражением ЦНС (гипоксией плода, асфиксией новорожденных);
• внутричерепной родовой травмой;
• внутриутробной или постнатальной инфекцией (цитомегалией, токсоплазмозом, краснухой, герпесом, врожденным
сифилисом, листериозом и др.);
• врожденными аномалиями развития мозга (голопрозэнцефалией, гидроанэнцефалией, лиссэнцефалией, гидроцефалией и
др.);
• алкогольным синдромом плода. Среди метаболических нарушений, являющихся причиной судорожного синдрома, следует
выделить следующие:
• электролитный дисбаланс (гипокальциемию, гипомагниемию, гипо- и гипернатриемию), встречающийся у недоношенных,
детей с внутриутробной гипотрофией, галактоземией, фенилкетонурией.
• гипербилирубинемию и связанная с ней ядерная желтуха новорожденных.
• эндокринные нарушения - гипогликемию при сахарном диабете, гипокальциемию при спазмофилии и гипопаратиреозе.
• нейроинфекции (энцефалиты, менингиты);
• инфекционные заболевания (ОРВИ, грипп, пневмония, отит, сепсис);
• ЧМТ;
• поствакцинальные осложнения;
• эпилепсия
33. Неотложная помощь
СУДОРОЖНЫЙ СИНДРОМ. НЕОТЛОЖНАЯ ПОМОЩЬ• Неотложная помощь
• Уложить больного на плоскую поверхность (на пол) и подложить под голову подушку или
валик; голову повернуть набок и обеспечить доступ свежего воздуха.
• Если судороги продолжаются более 3-5 мин, ввести 0,5% раствор седуксена (реланиума)
в дозе 0,05 мл/кг (0,3 мг/кг) в/м или в мышцы дна полости рта, ректально?.
• При возобновлении судорог и эпилептическом статусе обеспечить доступ к вене и ввести
0,5% раствор седуксена в дозе 0,05 мл/кг (0,3 мг/кг).
• Ввести 25% раствор сульфата магния из расчета 1,0 мл/год жизни, а детям до года - 0,2
мл/кг в/м или 1% раствор лазикса 0,1-0,2 мл/кг (1-2 мг/кг) в/в или в/м.
• При отсутствии эффекта ввести 20% раствор оксибутирата натрия (ГОМК) 0,5 мл/кг (100
мг/кг) на 10% растворе глюкозы в/в медленно (!) во избежание остановки дыхания.
• Мидозолам-раствор защечный 5 мг/мл (1.5 мл и 2 мл) с 3 мес. до 18 лет для купирования
судорожных приступов эпилепсии
• Гипокальциемическое судороги: 10% р-р кальция глюконата в дозе 0,2 мл/кг (20
мг/кг)после предварительно разведения в 2 раза в 5% р-р глюкозы (или изотоническом
растворе хлорида натрия).
• Госпитализация после оказания неотложной помощи в стационар, имеющий
неврологическое отделение, при эпилептическом статусе - в реанимационное отделение.
34. Профилактика анафилактического шока
ФЕБРИЛЬНЫЕ СУДОРОГИ У ДЕТЕЙ.НЕОТЛОЖНАЯ ПОМОЩЬ
Фебрильные судороги — судороги, возникающие при повышении
температуры тела свыше 38"С во время инфекционного заболевания (острые
респираторные заболевания, грипп, отит, пневмония и др.).
Характерные признаки фебрильных судорог:
• обычно судороги наблюдаются на высоте температуры и прекращаются
вместе с ее падением, продолжаются недлительно - от - нескольких секунд до
нескольких минут;
• характерны генерализованные тонико-клонические припадки,
сопровождающиеся утратой сознания, реже развиваются односторонние и
парциальные, отсутствуют очаговые неврологические нарушения;
• противосудорожные препараты требуются редко, хороший эффект
оказывают антипиретики.
35. Судорожный синдром.неотложная помощь
НЕОТЛОЖНАЯ ПОМОЩЬ1. Уложить больного, голову повернуть набок, обеспечить доступ свежего воздуха; восстановить
дыхание: очистить ротовую полость и глотку от слизи.
2. Проводить одновременно противосудорожную и
антипиретическую терапию:
• ввести 0,5% раствор седуксена в дозе 0,05 мл/кг (0,3 мг/кг) в/м или в мышцы дна
полости рта;
• при отсутствии эффекта через 15-20 мин введение седуксена
повторить;
• при возобновлении судорог назначить 20% раствор оксибутирата
натрия (ГОМК) в дозе 0,25-0,5 мл/кг (50-100 мг/кг) в/м или
в/в медленно на 10% растворе глюкозы;
• жаропонижающая терапия (см. раздел «Лихорадка»).
• Госпитализация ребенка с фебрильными судорогами, развившимися
на фоне инфекционного заболевания, в инфекционное отделение.
После приступа фебрильных судорог ребенку назначают
противосудорожные препараты по показаниям длительностью на 1-3 месяца.

































 Медицина
Медицина








