Похожие презентации:
Обезболивание_при_оперативных_вмешательствах_на_верхней_челюсти
1.
Обезболивание при оперативныхвмешательствах на верхней
челюсти
2.
Наиболее часто используемые способы местной анестезии наверхней челюсти:
1.инфильтрационная анестезия;
2.проводниковая анестезия:
анестезия задних верхних луночковых нервов. Эта анестезия имеет также другое название туберальная (от лат. tuber - «бугор»), так как ее проводят введением анестетика у бугра верхней
челюсти;
подглазничная (инфраорбитальная) анестезия, обеспечивающая блокаду передних и средних верхних
луночковых нервов;
анестезия большого нёбного нерва. Другое название этой анестезии - нёбная, или палатинальная (от
лат. palatum - «нёбо»);
анестезия носонёбного нерва (резцовая анестезия).
3.
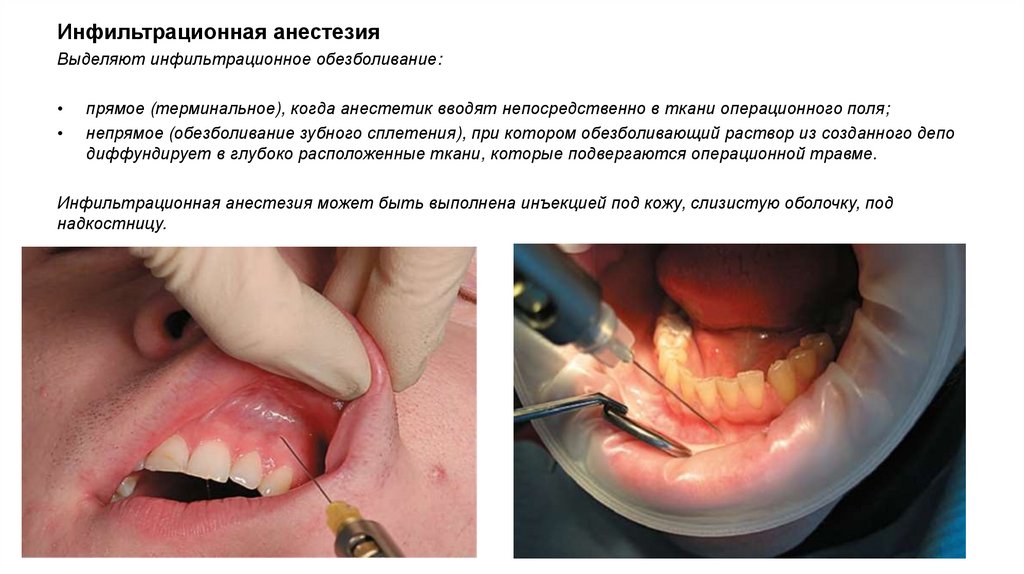
Инфильтрационная анестезияВыделяют инфильтрационное обезболивание:
прямое (терминальное), когда анестетик вводят непосредственно в ткани операционного поля;
непрямое (обезболивание зубного сплетения), при котором обезболивающий раствор из созданного депо
диффундирует в глубоко расположенные ткани, которые подвергаются операционной травме.
Инфильтрационная анестезия может быть выполнена инъекцией под кожу, слизистую оболочку, под
надкостницу.
4.
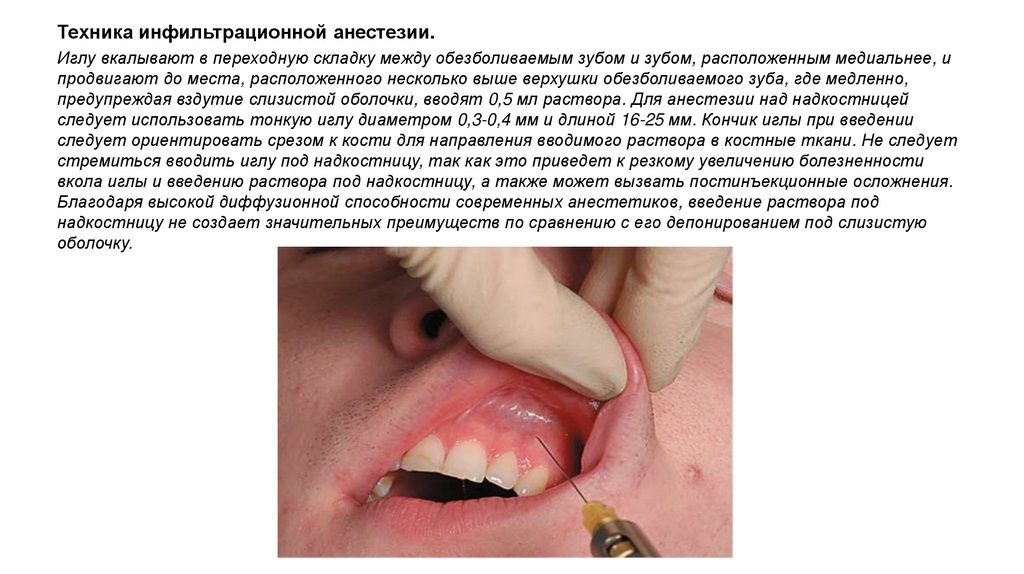
Техника инфильтрационной анестезии.Иглу вкалывают в переходную складку между обезболиваемым зубом и зубом, расположенным медиальнее, и
продвигают до места, расположенного несколько выше верхушки обезболиваемого зуба, где медленно,
предупреждая вздутие слизистой оболочки, вводят 0,5 мл раствора. Для анестезии над надкостницей
следует использовать тонкую иглу диаметром 0,3-0,4 мм и длиной 16-25 мм. Кончик иглы при введении
следует ориентировать срезом к кости для направления вводимого раствора в костные ткани. Не следует
стремиться вводить иглу под надкостницу, так как это приведет к резкому увеличению болезненности
вкола иглы и введению раствора под надкостницу, а также может вызвать постинъекционные осложнения.
Благодаря высокой диффузионной способности современных анестетиков, введение раствора под
надкостницу не создает значительных преимуществ по сравнению с его депонированием под слизистую
оболочку.
5.
Зона обезболивания.Инфильтрационное обезболивание наступает в месте введения местного анестетика, блокируя нервные
окончания в месте выполнения хирургического стоматологического вмешательства.
Осложнение.
Отслаивание слизистой оболочки вместе с надкостницей вплоть до некроза тканей при нарушении техники
проведения инфильтрационной анестезии.
При неэффективности инфильтрационного обезболивания вследствие анатомических особенностей или
характера патологического процесса в области операционного поля следует применять проводниковую
анестезию.
6.
Проводниковая анестезия на верхней челюстиАнестезия задних верхних луночковых нервов (туберальная анестезия)
Туберальная анестезия - наиболее опасная по вероятности постинъекционных осложнений. Это связано со
сложной, чрезвычайно различающейся индивидуальной анатомией нервов, кровеносных сосудов, мышечных и
костных тканей верхней челюсти. Отличительные особенности анатомического строения тканей в
области проведения туберальной анестезии, дополнительно увеличивающие риск возникновения осложнений
и снижающие эффективность анестезии, следующие.
При недостаточной глубине погружения иглы раствор депонируется в толще жирового тела, и анестезия
при этом может вообще не наступить. При превышении глубины погружения в зависимости от его
направления раствор может попасть:
к зрительному нерву, что может вызвать временную слепоту;
>в клетчатку орбиты, что может вызвать блокаду мышцы глазницы и временное косоглазие;
в латеральную крыловидную мышцу, что может привести к появлению боли и ограничению подвижности
нижней челюсти в послеоперационном периоде.
7.
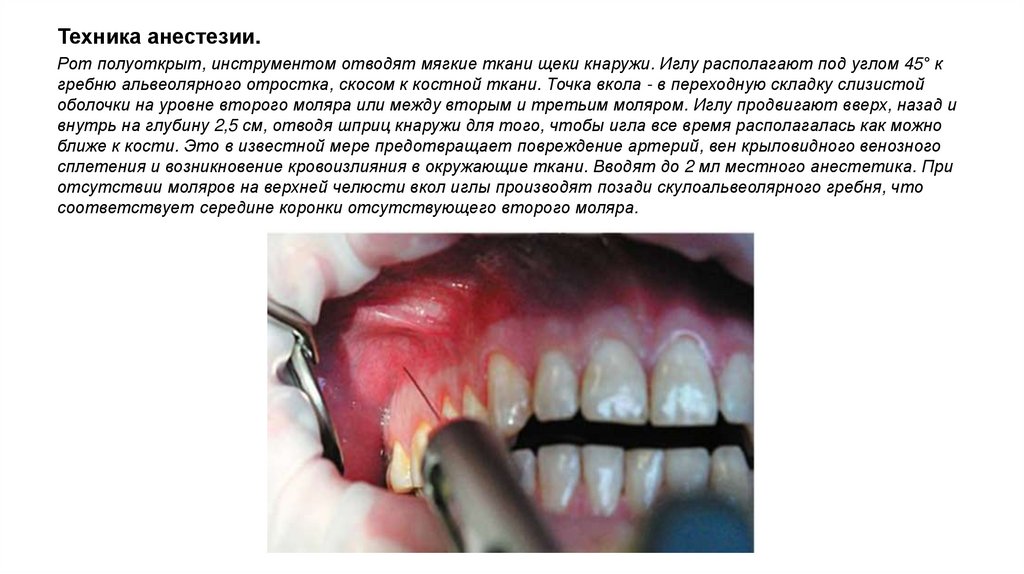
Техника анестезии.Рот полуоткрыт, инструментом отводят мягкие ткани щеки кнаружи. Иглу располагают под углом 45° к
гребню альвеолярного отростка, скосом к костной ткани. Точка вкола - в переходную складку слизистой
оболочки на уровне второго моляра или между вторым и третьим моляром. Иглу продвигают вверх, назад и
внутрь на глубину 2,5 см, отводя шприц кнаружи для того, чтобы игла все время располагалась как можно
ближе к кости. Это в известной мере предотвращает повреждение артерий, вен крыловидного венозного
сплетения и возникновение кровоизлияния в окружающие ткани. Вводят до 2 мл местного анестетика. При
отсутствии моляров на верхней челюсти вкол иглы производят позади скулоальвеолярного гребня, что
соответствует середине коронки отсутствующего второго моляра.
8.
Зоны обезболивания:верхних моляров - надкостница альвеолярного отростка и покрывающая ее слизистая оболочка в
области этих зубов с вестибулярной стороны;
слизистая оболочка и костная ткань задненаружной стенки верхнечелюстной пазухи;
задняя граница зоны обезболивания постоянна;
передняя граница может проходить посередине коронки первого большого коренного зуба или доходить
до середины первого малого коренного зуба и соответствующего участка слизистой оболочки десны со
стороны преддверия полости рта.
Осложнения.
Повреждение кровеносных сосудов в области бугра верхней челюсти с образованием гематомы.
Внутрисосудистое введение местного анестетика в сочетании с вазоконстриктором адреналином♠ может
привести к нарушениям деятельности сердечно-сосудистой и дыхательной систем.
9.
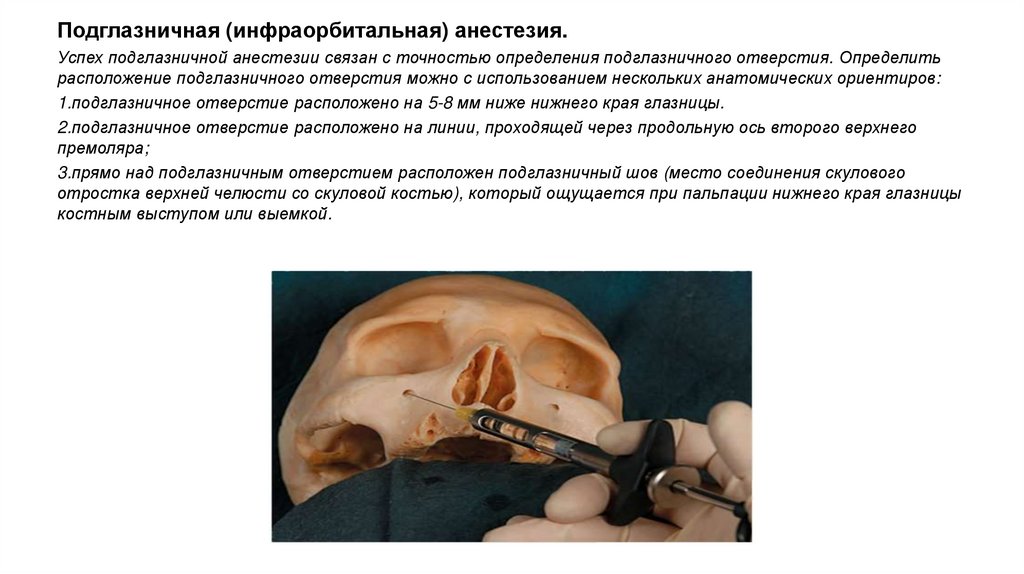
Подглазничная (инфраорбитальная) анестезия.Успех подглазничной анестезии связан с точностью определения подглазничного отверстия. Определить
расположение подглазничного отверстия можно с использованием нескольких анатомических ориентиров:
1.подглазничное отверстие расположено на 5-8 мм ниже нижнего края глазницы.
2.подглазничное отверстие расположено на линии, проходящей через продольную ось второго верхнего
премоляра;
3.прямо над подглазничным отверстием расположен подглазничный шов (место соединения скулового
отростка верхней челюсти со скуловой костью), который ощущается при пальпации нижнего края глазницы
костным выступом или выемкой.
10.
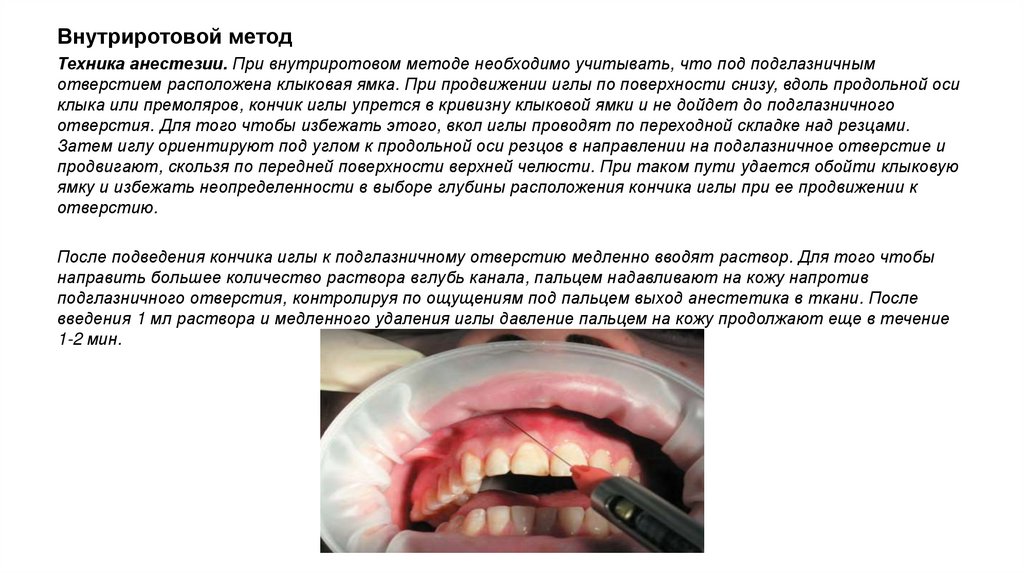
Внутриротовой методТехника анестезии. При внутриротовом методе необходимо учитывать, что под подглазничным
отверстием расположена клыковая ямка. При продвижении иглы по поверхности снизу, вдоль продольной оси
клыка или премоляров, кончик иглы упрется в кривизну клыковой ямки и не дойдет до подглазничного
отверстия. Для того чтобы избежать этого, вкол иглы проводят по переходной складке над резцами.
Затем иглу ориентируют под углом к продольной оси резцов в направлении на подглазничное отверстие и
продвигают, скользя по передней поверхности верхней челюсти. При таком пути удается обойти клыковую
ямку и избежать неопределенности в выборе глубины расположения кончика иглы при ее продвижении к
отверстию.
После подведения кончика иглы к подглазничному отверстию медленно вводят раствор. Для того чтобы
направить большее количество раствора вглубь канала, пальцем надавливают на кожу напротив
подглазничного отверстия, контролируя по ощущениям под пальцем выход анестетика в ткани. После
введения 1 мл раствора и медленного удаления иглы давление пальцем на кожу продолжают еще в течение
1-2 мин.
11.
Зона обезболивания.Резцы, клык, премоляры и частично медиальный щёчный корень первого моляра, а также костные и мягкие
ткани, прилежащие к этим зубам с вестибулярной стороны. Область мягких тканей, ограниченная нижним
веком, латеральной поверхностью носа и верхней губой. Анестезия этих тканей развивается вследствие
анатомических особенностей расположения нервов. В то же время при хирургических вмешательствах в
области передних и боковых зубов подглазничной анестезии недостаточно. Дополнительно следует
провести обезболивание мягких тканей с нёбной стороны (как было описано выше).
Осложнения.
Ранения сосудов, гематома, иногда - ишемия участка кожи в подглазничной области. При несоблюдении
техники анестезии - диплопия и неврит подглазничного нерва.
12.
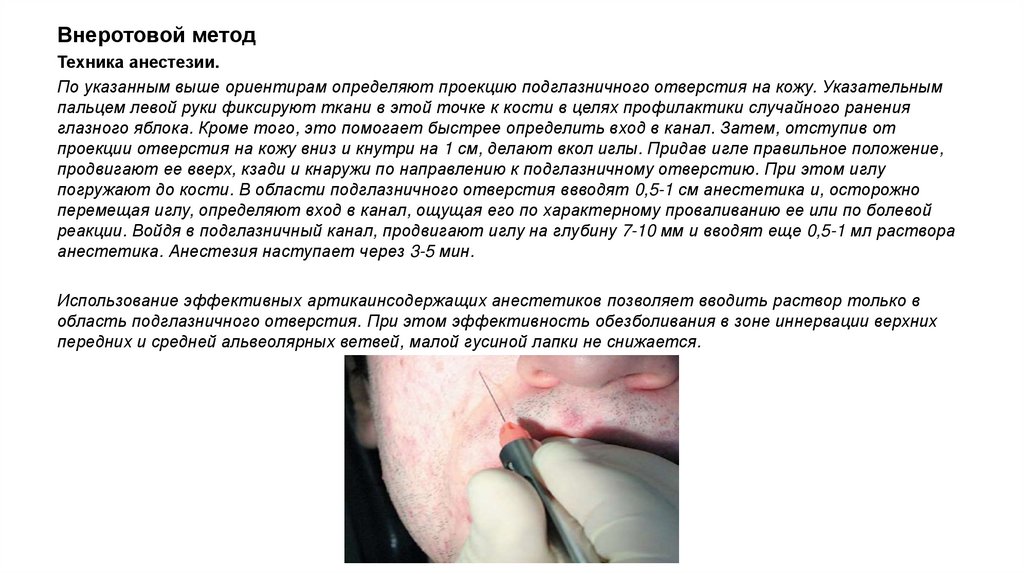
Внеротовой методТехника анестезии.
По указанным выше ориентирам определяют проекцию подглазничного отверстия на кожу. Указательным
пальцем левой руки фиксируют ткани в этой точке к кости в целях профилактики случайного ранения
глазного яблока. Кроме того, это помогает быстрее определить вход в канал. Затем, отступив от
проекции отверстия на кожу вниз и кнутри на 1 см, делают вкол иглы. Придав игле правильное положение,
продвигают ее вверх, кзади и кнаружи по направлению к подглазничному отверстию. При этом иглу
погружают до кости. В области подглазничного отверстия ввводят 0,5-1 см анестетика и, осторожно
перемещая иглу, определяют вход в канал, ощущая его по характерному проваливанию ее или по болевой
реакции. Войдя в подглазничный канал, продвигают иглу на глубину 7-10 мм и вводят еще 0,5-1 мл раствора
анестетика. Анестезия наступает через 3-5 мин.
Использование эффективных артикаинсодержащих анестетиков позволяет вводить раствор только в
область подглазничного отверстия. При этом эффективность обезболивания в зоне иннервации верхних
передних и средней альвеолярных ветвей, малой гусиной лапки не снижается.
13.
Зона обезболивания.Резцы, клык, премоляры и частично медиальный щёчный корень первого моляра, а также костные и мягкие
ткани, прилежащие к этим зубам с вестибулярной стороны. Область мягких тканей, ограниченная нижним
веком, латеральной поверхностью носа и верхней губой. Анестезия этих тканей развивается вследствие
анатомических особенностей расположения нервов. В то же время при хирургических вмешательствах в
области передних и боковых зубов подглазничной анестезии недостаточно. Дополнительно следует
провести обезболивание мягких тканей с нёбной стороны (как было описано выше). Обезболивание
наступает в течение 4-7 мин.
14.
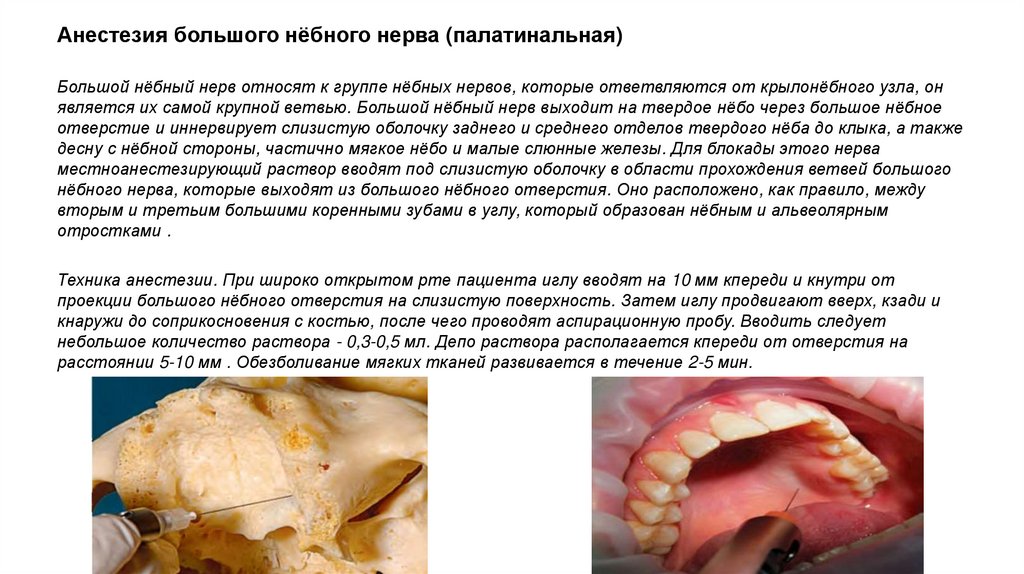
Анестезия большого нёбного нерва (палатинальная)Большой нёбный нерв относят к группе нёбных нервов, которые ответвляются от крылонёбного узла, он
является их самой крупной ветвью. Большой нёбный нерв выходит на твердое нёбо через большое нёбное
отверстие и иннервирует слизистую оболочку заднего и среднего отделов твердого нёба до клыка, а также
десну с нёбной стороны, частично мягкое нёбо и малые слюнные железы. Для блокады этого нерва
местноанестезирующий раствор вводят под слизистую оболочку в области прохождения ветвей большого
нёбного нерва, которые выходят из большого нёбного отверстия. Оно расположено, как правило, между
вторым и третьим большими коренными зубами в углу, который образован нёбным и альвеолярным
отростками .
Техника анестезии. При широко открытом рте пациента иглу вводят на 10 мм кпереди и кнутри от
проекции большого нёбного отверстия на слизистую поверхность. Затем иглу продвигают вверх, кзади и
кнаружи до соприкосновения с костью, после чего проводят аспирационную пробу. Вводить следует
небольшое количество раствора - 0,3-0,5 мл. Депо раствора располагается кпереди от отверстия на
расстоянии 5-10 мм . Обезболивание мягких тканей развивается в течение 2-5 мин.
15.
Зона обезболивания.Слизистая оболочка твердого нёба, альвеолярного отростка с нёбной стороны от третьего большого
коренного зуба до середины коронки клыка. Иногда зона обезболивания увеличивается до середины бокового
резца и переходит на вестибулярную поверхность у третьего большого коренного зуба. Нередко граница
обезболивания не распространяется кпереди дальше уровня второго малого коренного зуба.
Осложнения.
Если раствор ввести близко к большому нёбному отверстию и/или ввести чрезмерное количество
раствора, он может распространиться на мягкое нёбо. Это приведет к выключению мышц,
осуществляющих глотание, и анестезии тканей мягкого нёба, которое вызывает у пациентов ощущение
постороннего тела во рту. В результате у пациента возникают тошнота и позывы на рвоту. Введение
раствора под значительным давлением может вызвать рефлекторный спазм сосудов, сильное механическое
сдавление и даже их разрыв, что приводит к некрозу мягких тканей. Особенно риск этого осложнения высок у
пациентов пожилого и старческого возраста с атеросклеротическими явлениями, вызывающими
повышенную ломкость кровеносных сосудов. При ранении сосудов возникает кровоизлияние. Иногда
появляются участки ишемии на коже лица вследствие рефлекторного спазма сосудов. Может наступить
некроз слизистой оболочки твердого нёба. Быстрое введение анестетика под значительным давлением под
малоподатливую слизистую оболочку твердого нёба сопровождается сдавлением сосудов или их разрывом,
что и приводит к их омертвению.
16.
Анестезия носонёбного нерваНосонёбный нерв - ветвь крылонёбного узла, выходит на поверхность через резцовое отверстие, где
разветвляется в слизистой оболочке твердого нёба. Резцовое отверстие расположено между
центральными резцами, на 7-8 мм кзади от десневого края (позади резцового сосочка). Носонёбный нерв
осуществляет чувствительную иннервацию мягких тканей переднего отдела твердого нёба. Носонёбный
нерв можно блокировать внутриротовым и внеротовым методами. Наиболее простой способ анестезии
носонёбного нерва состоит в инъекции местноанестезирующего раствора в мягкие ткани у резцового
отверстия. Анестезию носонёбного нерва выполняют при хирургических методах лечения кисты резцового
канала и оперативных вмешательствах в области фронтального участка твердого нёба.
17.
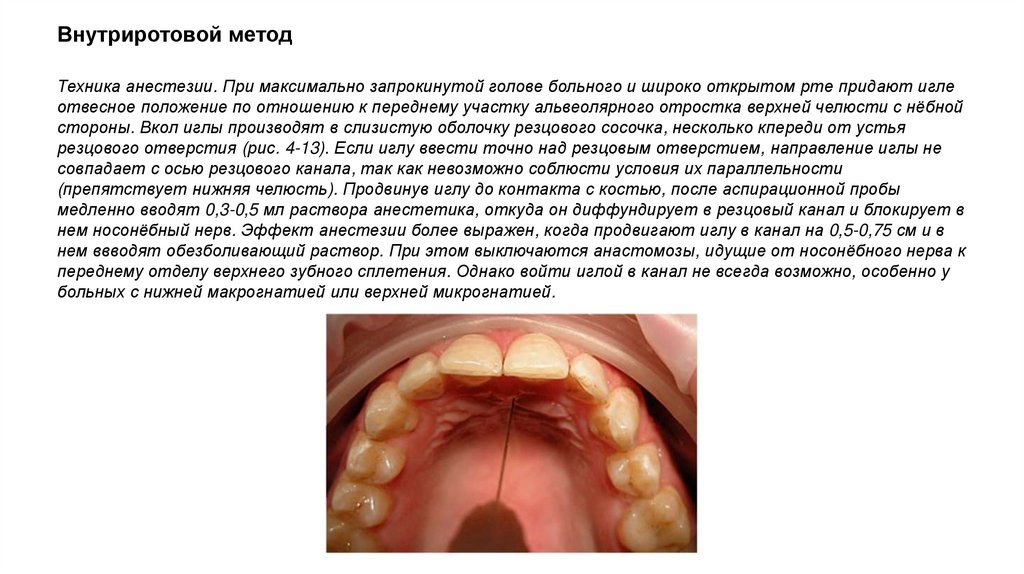
Внутриротовой методТехника анестезии. При максимально запрокинутой голове больного и широко открытом рте придают игле
отвесное положение по отношению к переднему участку альвеолярного отростка верхней челюсти с нёбной
стороны. Вкол иглы производят в слизистую оболочку резцового сосочка, несколько кпереди от устья
резцового отверстия (рис. 4-13). Если иглу ввести точно над резцовым отверстием, направление иглы не
совпадает с осью резцового канала, так как невозможно соблюсти условия их параллельности
(препятствует нижняя челюсть). Продвинув иглу до контакта с костью, после аспирационной пробы
медленно вводят 0,3-0,5 мл раствора анестетика, откуда он диффундирует в резцовый канал и блокирует в
нем носонёбный нерв. Эффект анестезии более выражен, когда продвигают иглу в канал на 0,5-0,75 см и в
нем ввводят обезболивающий раствор. При этом выключаются анастомозы, идущие от носонёбного нерва к
переднему отделу верхнего зубного сплетения. Однако войти иглой в канал не всегда возможно, особенно у
больных с нижней макрогнатией или верхней микрогнатией.
18.
Зона обезболивания.Слизистая оболочка и надкостница альвеолярного отростка верхней челюсти с нёбной стороны и твердого
нёба в треугольнике, вершина которого обращена к срединному шву, основание - к фронтальным зубам, а его
стороны проходят через середину клыков. Иногда зона обезболивания распространяется до первого малого
коренного зуба включительно или суживается до области центральных резцов.
Осложнения.
Особенность блокады носонёбного нерва, как и других способов местной анестезии нёбных тканей, - ее
болезненность. Это обусловлено тем, что слизистая оболочка на нёбе плотная, обладает высокой
чувствительностью и плотно прилежит к костной ткани. При введении иглы в резцовый канал глубже чем
на 1 см возможно кровотечение из носа вследствие травмы слизистой оболочки полости носа. Иногда
появляются зоны ишемии на коже переднебоковой поверхности лица. При быстром введении анестетика под
давлением может развиться некроз слизистой оболочки твердого нёба в зоне введения анестетика. Именно
поэтому при этом способе следует особенно придерживаться техники снижения болезненности инъекции,
которая включает использование тонких, острых игл, применение аппликационной анестезии, медленное
введение раствора под небольшим давлением.
19.
Внеротовой (внутриносовой) методВнеротовой метод применяют при невозможности выполнения анестезии внутриротовым доступом. Техника
анестезии. Анестетик вводят у основания перегородки носа с обеих сторон от нее. Внеротовой метод анестезии
носонёбного нерва позволяет провести хорошее обезболивание в области центральных резцов в тех случаях,
когда двусторонняя инфраорбитальная анестезия и выключение носонёбного нерва внутриротовым методом не
полностью снимают болевую чувствительность. Это объясняется тем, что носонёбный нерв отдает анастомозы к
переднему отделу зубного сплетения до входа в резцовый канал.
Зона обезболивания и осложнения такие же, как при внутриротовом методе.










 Медицина
Медицина








