Похожие презентации:
Лекция №3
1. КГБПОУ «Дивногорский медицинский техникум»
Лекция 3Тема:
«Сестринская помощь при
пневмониях»
Преподаватель: Т.А.Снытко
2.
План1.Определение понятия «пневмония».
2.Этиология.
3.Способствующие факторы и пути передачи.
4.Крупозная пневмония: клиника, диагностика.
5.Очаговая пневмония: клиника, диагностика.
6.Осложнения.
7.Принципы лечения.
8.Профилактика.
9.Пример решения проблемы пациента.
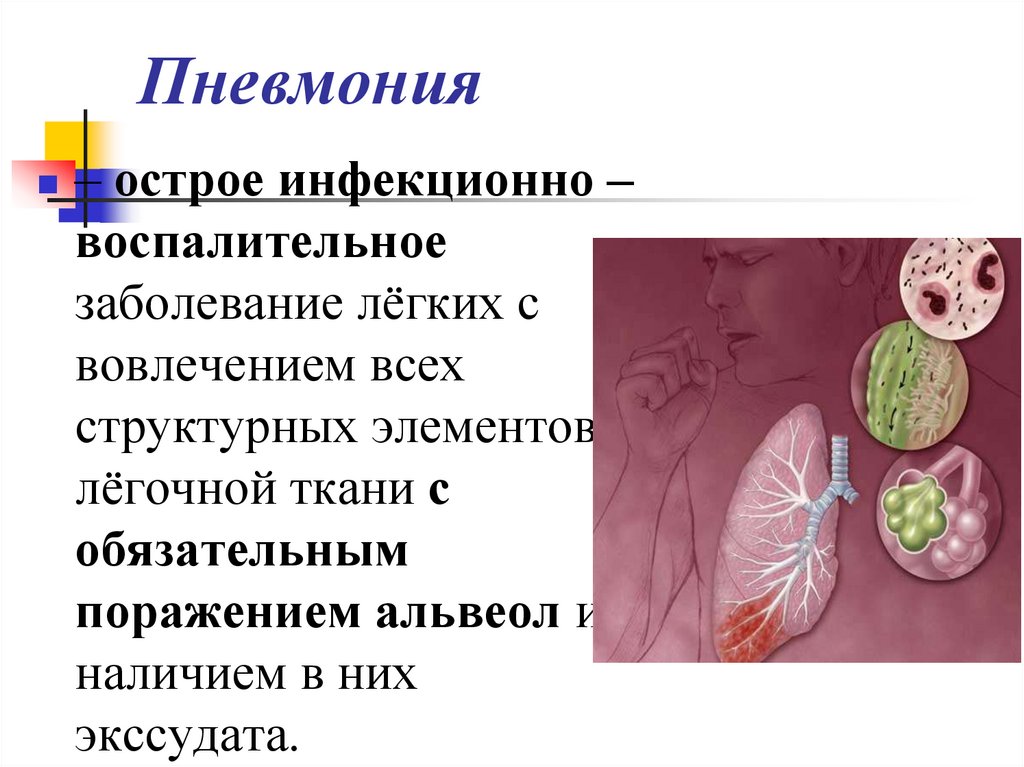
3. Пневмония
– острое инфекционно –воспалительное
заболевание лёгких с
вовлечением всех
структурных элементов
лёгочной ткани с
обязательным
поражением альвеол и
наличием в них
экссудата.
4. Распространение
Заболеваемость пневмонией зависит от многихфакторов: уровня жизни, социального и семейного
положения, условий труда, контакта с животными,
путешествий, наличия вредных привычек, контакта
с больными людьми, индивидуальных
особенностей человека, географической
распространённости того или иного возбудителя.
Пневмония остаётся одной из самых частых причин
смерти детей и пожилых людей в наше время,
особенно в социальных заведениях (дет. домах,
интернатах). Резко увеличивается частота
пневмоний у пожилых больных в то время, когда
они лечатся в госпитальных учреждениях по
поводу другого заболевания. Существуют и резкие
различия в этиологии больничной и
внебольничной пневмонии
5. Этиология
1.2.
3.
Вирусы
Бактериальная флора
Вирусно – бактериальная
инфекция:
пневмококк,стафилококк,
стрептококк, клебсиелла,
микоплазма, гемофильная палочка,
и др.
6. Предрасполагающие факторы
холодное время года(переохлаждение)
вирусы (гриппа А,В,С, парагриппа,
аденовирусы, респираторно –
синцитиальные вирусы и
коронавирусы)
возраст старше 60 лет
ХОБЛ
7. Предрасполагающие факторы
КурениеНарушение сознания
Алкогольная интоксикация
Мозговая травма
Эпилепсия
8. Предрасполагающие факторы
эндокринные заболеваниясердечная недостаточность
иммунодефицитные состояния
хирургические операции грудной
клетки и брюшной полости
длительное пребывание в
горизонтальном положении
наркомания
9. Классификация
В зависимости от места внесенияинфекции
Внебольничная (приобретенная
пневмония вне лечебного
учреждения) пневмония
(синонимы: домашняя,
амбулаторная).
10. Классификация
Нозокомиальная (приобретенная влечебном учреждении пневмония)
(синонимы: госпитальная,
внутрибольничная).
11.
КлассификацияАспирационная пневмония.
Пневмония у лиц с тяжёлыми
дефектами иммунитета (врожденный
иммунодефицит, ВИЧ-инфекция).
12. Классификация
Виды пневмонии в зависимости отстепени поражения лёгочной
ткани:
а) крупозная (долевая,
плевропневмония)
б) очаговая (бронхопневмония)
13. Классификация
По тяжести1. Тяжелая.
2. Средней тяжести.
3. Легкое течение.
По возникновению
1. Первичная
2. Вторичная
14. Классификация
По локализации и протяженности1. Односторонняя (лево-,
правосторонняя):
а) тотальная;
б) долевая;
в) сегментарная;
г) дольковая;
д) центральная («прикорневая»).
2. Двусторонняя.
15. Диагностический стандарт пневмоний
Жалобы:Местные симптомы:
кашель сухой или с мокротой,
Мокрота гнойная
кровохарканье,
одышка
боль в грудной клетке
16. Общие симптомы:
острая лихорадка в началезаболевания 38.0 ° С и более
интоксикация
17. Физикальные данные
Пальпация: усиление голосовогодрожания
Перкуссия: притупление
перкуторного звука
Аускультация: крепитация,
мелкопузырчатые хрипы
18. Лабораторно-инструментальные методы:
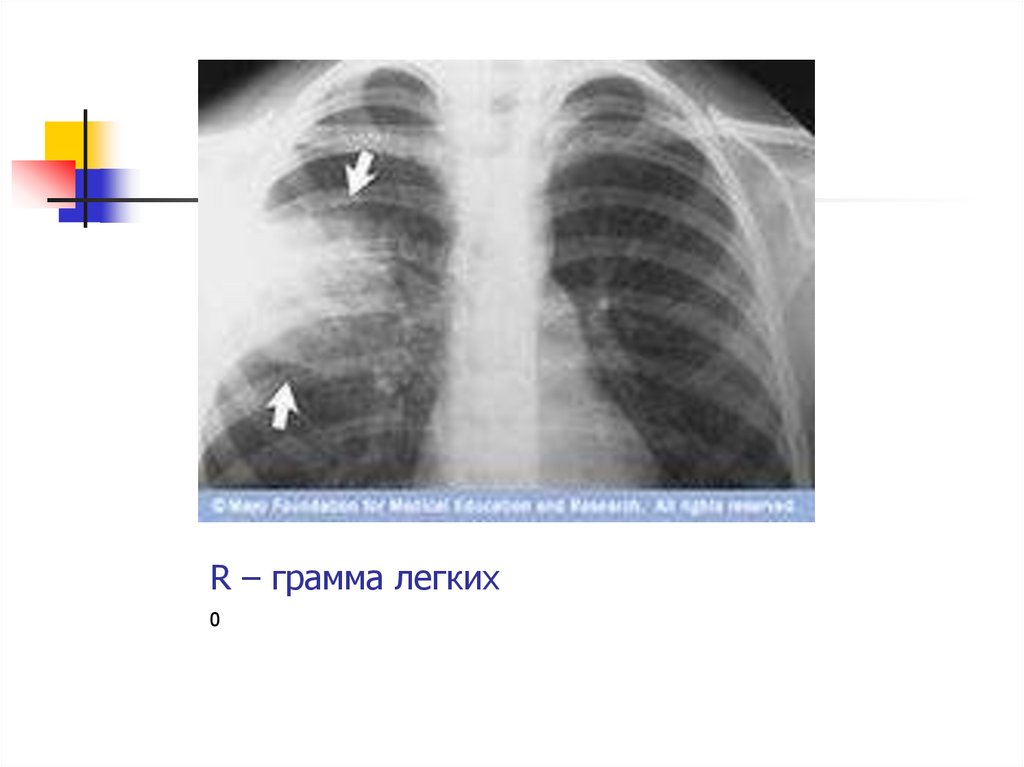
Лабораторноинструментальные методы:Рентгенография ОГК в 2 проекциях:
очаговая или долевая инфильтрация
– однородное затемнение лёгочной
ткани;
Томография ОГК
Компьютерная томография при
поражении верхних долей,
19.
Общий анализ крови: нейтрофильныйлейкоцитоз (много молодых форм
палочкоядерных и юных)
Серологическое исследование
(определение антител к грибам,
микоплазме, хламидии, легионелле,
цитомегаловирусу)
Исследование мокроты.
20.
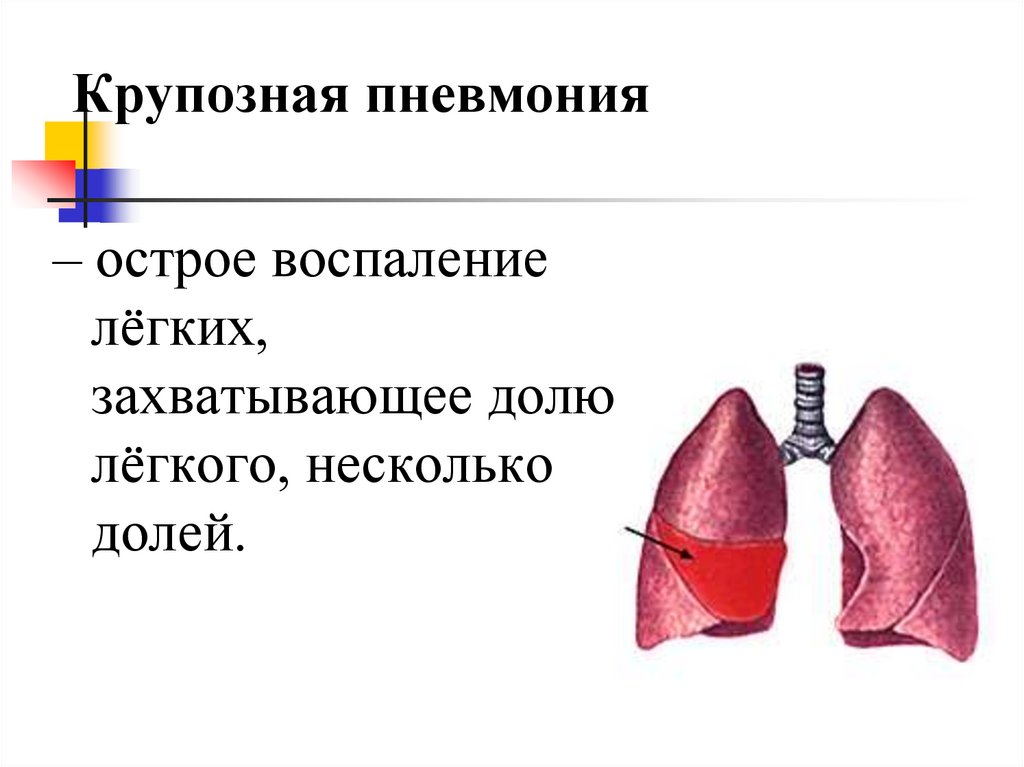
Крупозная пневмония– острое воспаление
лёгких,
захватывающее долю
лёгкого, несколько
долей.
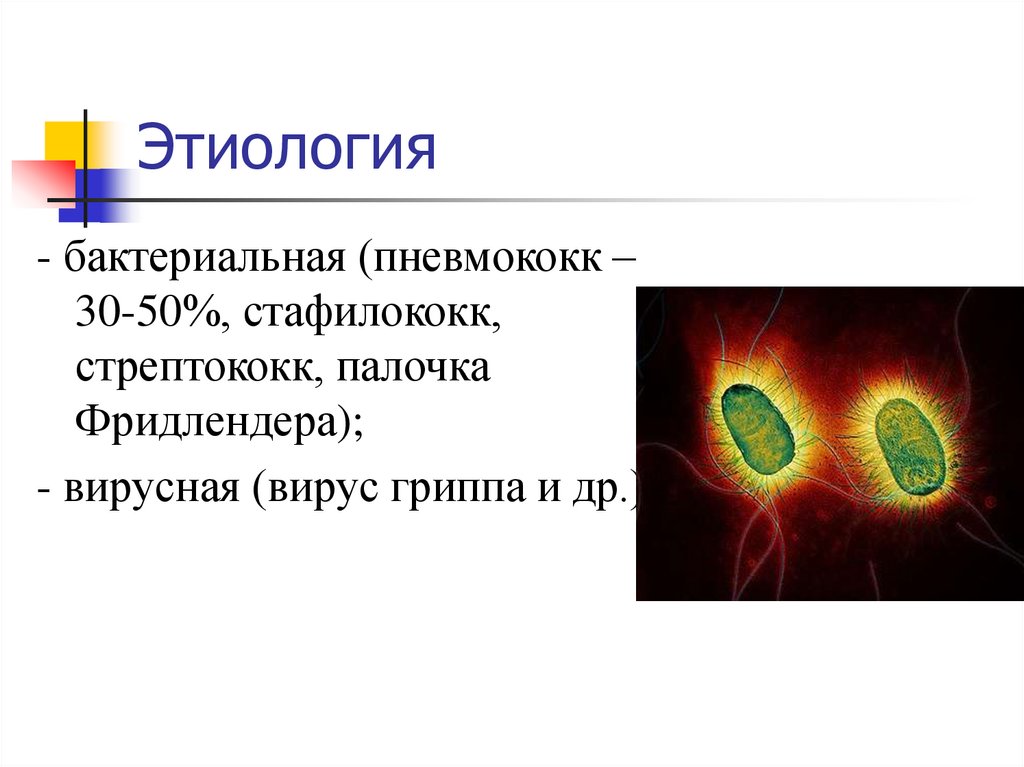
21. Этиология
- бактериальная (пневмококк –30-50%, стафилококк,
стрептококк, палочка
Фридлендера);
- вирусная (вирус гриппа и др.).
22. Патогенез: 4 стадии
1.Стадия прилива –
характеризуется резкой
гиперемией лёгочной ткани,
это приводит к нарушению
проницаемости капилляров
лёгких, что приводит к
появлению экссудата в
альвеолах (продолжается от
12 часов до 3 суток).
23. Патогенез
2. Стадия красного опеченения (1-3суток) – лёгкое становится плотным
и напоминает печень (в просвет
альвеол пропотевает экссудат,
фибрин и эритроциты).
3. Стадия серого опеченения (4-8
суток) – эритроциты разрушаются,
на смену им в просвет альвеол,
устремляются лейкоциты, которые
придают лёгкому серый цвет.
24. Патогенез
4. Стадия разрешения –характеризуется растворением
фибрина, распадом
лейкоцитов. Экссудат в
альвеолах частично
рассасывается, лёгкое
становится мягким, но
эластичность утрачивается.
25. Клиника
Основные жалобы:1. Кашель
2. Мокрота
3. Одышка
4. Боль в грудной клетке
26.
Начало острое.1.
2.
Появляется сильная головная боль, резкая
слабость, повышение температуры до 39–
40°С, озноб.
Возникает боль в грудной клетке над
пораженным
участком
легкого,
усиливающаяся при вдохе и кашле.
Больной дышит поверхностно и часто,
щадя пораженную сторону.
27.
3.Со второго дня появляется небольшое
количество слизистой, вязкой мокроты.
Мокрота быстро приобретает
коричнево-красную окраску («ржавая»
мокрота), что обусловлено продуктами
распада эритроцитов.
28.
4.Выражены симптомы интоксикации:
общая слабость, снижение аппетита,
ломота во всём теле, нарушение сна.
Могут быть бред и галлюцинации.
При благоприятном течении
рассасывание пневмонического очага
заканчивается к концу 3–4-й недели.
29. Объективное обследование
Осмотр :состояние тяжёлое,
гиперемия щек, акроцианоз, герпетические
высыпания на губах или крыльях носа.
Дыхание частое, поверхностное (ЧДД до 30–40
в минуту),
пораженная сторона грудной клетки отстает
при дыхании.
Тахикардия до 100 – 120 в минуту.
30.
Пальпация:Усиление голосового дрожания над
местом воспаления
Снижение экскурсии поражённой
половины грудной клетки
Перкуссия легких:
тупой звук над пораженной долей
31.
Аускультация:дыхание ослаблено, бронхиальное
крепитация
влажные хрипы.
При распространении процесса на
плевру - шум трения плевры.
32. Дополнительные методы исследования
Общий анализ крови:нейтрофильный лейкоцитоз со
сдвигом лейкоцитарной формулы
влево до юных,
ускоренное СОЭ.
Общий анализ мокроты:
«ржавая» за счёт эритроцитов
33.
Бактериологическое исследованиемокроты и определение
чувствительности к антибиотикам.
Анализы мокроты (общий, на ВК и
атипичные клетки).
Общий анализ мочи (протеинурия,
лейкоцитурия, цилиндрурия – токсическая
почка).
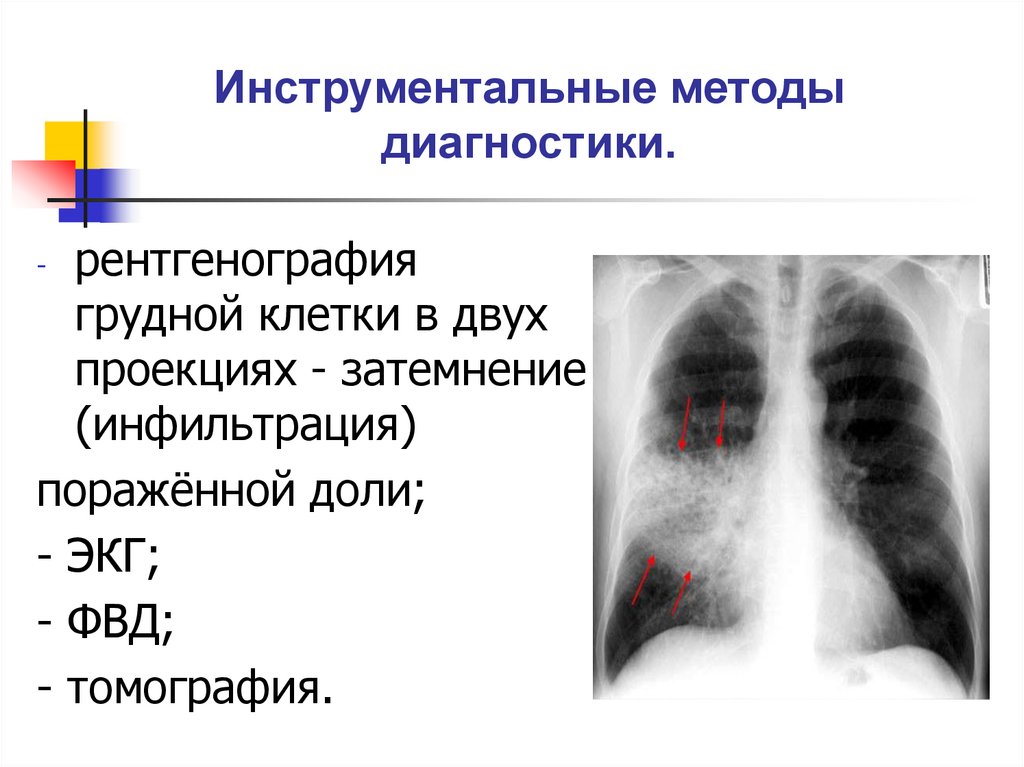
34. Инструментальные методы диагностики.
рентгенографиягрудной клетки в двух
проекциях - затемнение
(инфильтрация)
поражённой доли;
- ЭКГ;
- ФВД;
- томография.
-
35. R – грамма легких
036. Возможные осложнения
Лёгочные осложнения:Парапневмонический плеврит
Эмпиема плевры
Абсцесс и гангрена лёгкого
Множественная деструкция лёгких
Бронхообструктивный синдром
Острая дыхательная недостаточность
37. Внелёгочные осложнения:
- Реакция со стороны ЦНС (бред,галлюцинации, психозы, «белая горячка»);
Острое лёгочное сердце
Инфекционно-токсический шок
Неспецифический миокардит, эндокардит,
перикардит
Сепсис
Менингит, менингоэнцефалит
Психозы (при тяжёлом течении, особенно у
пожилых)
- острая сосудистая недостаточность
(коллапс) при резком снижении температуры
тела;
38. Очаговая пневмония
Воспалительный процесс захватываетдольки в пределах одного или
нескольких сегментов, чаще является
исходом бронхита (бронхопневмония).
В зависимости от величины очагов
различают мелкоочаговые и сливные
пневмонии
39. Этиология
бактериальная (пневмококк,стафилококк, стрептококк);
- вирусная.
40. Предрасполагающие факторы
- наличие разнообразных хроническихзаболеваний, постельный режим
(застойная пневмония);
- аспирация;
- переохлаждение;
- вредные привычки (алкоголь, курение);
- возраст (дети и пожилые люди);
- иммунодефициты;
- сердечная недостаточность;
- инфекции верхних дыхательных путей.
41. Патогенез
Возбудитель попадает в дыхательныепути, с последующим переходом с
бронхов на лёгкое.
42. Клиника
Основные жалобы:Кашель
Мокрота
Одышки и боли в грудной клетки нет
Общие:
умеренная лихорадка и интоксикация
43.
1.2.
Начало постепенное, на фоне
предшествующих заболеваний: ОРВИ,
бронхита.
Воспалительный процесс с бронхов
переходит на альвеолярную ткань.
Появляется субфебрильная или
фебрильная лихорадка, редко с ознобами.
Кашель сухой, через 2-3 дня со слизистогнойной мокротой, общая слабость,
умеренная одышка.
44. Объективное обследование
Перкуссия: притупление перкуторногозвука над очагами воспаления.
Аускультация: жесткое дыхание и
мелкопузырчатые влажные хрипы над
очагом.
Общий анализ крови: умеренный
лейкоцитоз, ускоренное СОЭ.
45.
Общий анализ мокроты – слизисто –гнойная , содержит много лейкоцитов.
Бактериологическое исследование
мокроты.
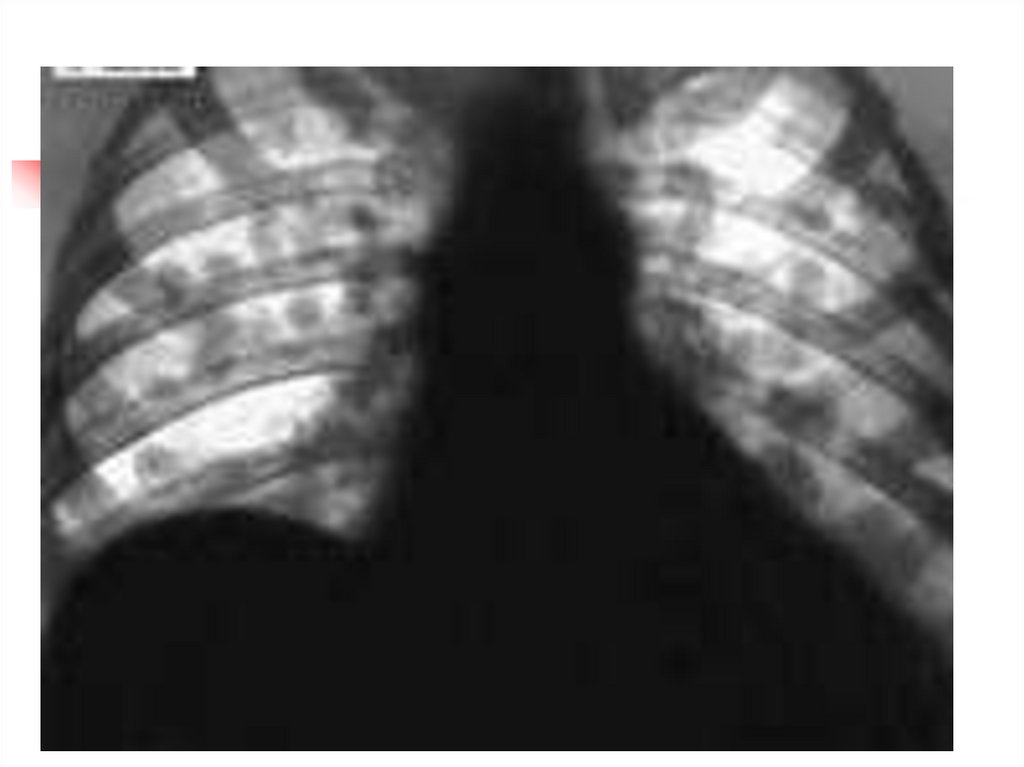
Рентгенография лёгких – очаг(и)
затемнения 1 – 2 см в диаметре.
46.
47. ЛЕЧЕНИЕ
1.2.
3.
Лечение в стационаре, при
внебольничной очаговой пневмонии
возможно стационар на дому.
Режим постельный на период
лихорадки
ОВД с увеличенным количеством
щелочного питья, соков, морсов,
фруктов, овощей
48. Медикаментозная терапия
1.Антибиотики широкого спектра
действия с учётом чувствительности
микрофлоры:
49.
аминопенициллины: амоксициллин(амоксиклав),
цефалоспорины 2 – 4 поколения
цефуроксим натрия, цефокситин,
цефотаксим, цефтриаксон, цефпиром
макролиды (азитромицин)
50.
2. Бронхолитики (для снятиябронхоспазма): теопек, теодур.
Ингаляции беротека, сальбутамола или
атровента
51.
3. Отхаркивающие и разжижающиемокроту: АЦЦ, мукалтин, бромгексин,
амброксол. Для усиления эффективности
отхаркивания мокроты применяют
дыхательную гимнастику, позиционный
дренаж (дренажные положения).
4. Оксигенотерапия.
52.
5. При плеврите – НПВС (индометацин,вольтарен,найз)
6. Дезинтоксикационная терапия: в/в
введение 5% раствора глюкозы,
гемодез, реополиглюкин, гелафузин,
стерафундин.
7. Симптоматическая терапия:
сердечные гликозиды,
жаропонижающие и др.
53.
8. После нормализации ТО тела иисчезновения признаков
интоксикации – расширение
режима, диеты,
физиотерапевтические процедуры,
лечебная физкультура, массаж.
54. Профилактика
Первичная:Закаливание
Предупреждение простудных
заболеваний
Исключение вредных привычек
Рациональное питание
Ликвидация профессиональных
вредностей
55.
Вторичная:Диспансерное наблюдение за
реконвалесцентами (выздоравливающими)
участковым терапевтом по второй группе
учёта (практически здоровые) в течение 6
месяцев - 1года.
56. Вакцинопрофилактика
Вакцинация проводится однократно,с последующей ревакцинацией
пациентов из групп высокого риска
(старше 65 и
иммуноскомпрометированные лица)
через 5 лет. Эффективность
полисахаридных вакцин достигает
80%, но может быть ниже у
пожилых лиц, больных
иммунодефицитными состояниями, а
также у детей младше 2 лет. Эти
вакцины обусловливают
формирование Т-независимого Вклеточного иммунитета.
57. Прогноз
С применением антибиотиков прогноз, какправило, благоприятный.
Кишечная флора после приема
антибиотиков, в большинстве случаев,
восстанавливается самостоятельно и не
требует применения препаратов.
Для профилактики дисбактериоза
желательно произвести курс восстановления
кишечной микрофлоры. В случае неадекватной
терапии или иммунодефицита может привести
к летальному исходу.
58.
Настоящие проблемы пациента: кашель сотделением мокроты, лихорадка 2 период,
одышка, боль в грудной клетке, дефицит
знаний о заболевании.
Приоритетная проблема: лихорадка 2
период.
Краткосрочная цель: уменьшить лихорадку
к 4 дню до субфебрильных цифр.
Долгосрочная: к моменту выписки
температура нормализуется.
59.
Плансестринских вмешательств с мотивацией
1.Обеспечить физический, психический покой,
постельный режим. Обеспечить предметами
ухода. Для уменьшения нагрузки на организм.
2.Обеспечить прохладным обильным
витаминизированным питьём: соки, морсы,
чай более 2 литров в сутки. Для снижения
температуры и уменьшения интоксикации.
60.
3. Кормить пациента 6 -7 раз в суткинебольшими порциями жидкой или
полужидкой пищей. Для повышения
защитных сил организма
4.Применить методы физического
охлаждения: холодный компресс, пузырь со
льдом к голове, легко укрыть. Для
снижения температуры.
61.
5.Смазывать губы глицерином илинесолёным сливочным маслом. Для
предупреждения трещин на губах.
6.Обеспечить регулярное проветривание
палаты. Для обогащения воздуха
кислородом.
7.Проводить уход за кожей и слизистыми.
Для профилактики инфекционных
осложнений.
62.
8.Обеспечить влажную уборку и кварцеваниепалаты. Для обеспечения инфекционной
безопасности.
9.Выполнять назначения врача. Для
эффективности лечения
10.Вести наблюдение за состоянием
пациента, пульсом, АД, ЧДД. Для ранней
диагностики осложнений.























































 Медицина
Медицина