Похожие презентации:
ФТ_4курс_лекция12_ОГН, ХГН_Корытько
1. Острый и хронический гломерулонефрит Острый и хронический пиелонефрит кафедра внутренней медицины №1 доцент Корытько И.Н.
2. Впервые гломерулонефрит описан английским врачом Р. Брайтом в 1827году, и длительное время все нефриты назывались «болезнью
Брайта».3. Классификация ГН
По нозологическому принципу:первичный (идиопатический)
гломерулонефрит (ГН) – 85%
вторичный – 15% (при системных
заболеваниях, заболеваниях печени,
лекарственный и др.).
4. Классификация ГН
По течению:острый (потенциально с исходом в
выздоровление);
подострый (с бурным, часто
злокачественным течением и развитием
ОПН);
хронический (с прогрессирующим
течением и исходом в ХПН).
5. Острый гломерулонефрит
Острое диффузное заболеваниепочек, развивающееся на иммунной
основе с первичным поражением
клубочков с последующим
вовлечением в процесс всех
почечных структур.
6. Острый гломерулонефрит
Первичное заболевание в 90%случаев связано со стрептококковой
инфекцией.
Чаще болеют мужчины
Пик заболеваемости приходится на
20 -40 лет
7. Острый гломерулонефрит-
Острый гломерулонефритОсновные этиол. факторы –инфекция
токсические вещества,
вакцинация
8. ОГН - патогенез
-Стрептококковый токсин взаимодействуетс почечной паренхимой с образованием АГ
и нефротоксических АТ.
-Развивается пролиферативный
нефрит(иммунные комплексы
обнаруживают на базальной мембране)
-Между первичной инфекцией и
появлением нефрита 1-3 недельный
период-после фарингита и 3-6 недель после кожной инфекции
9. ОГН- патогенез
Природа стрептококковых антигенов до концане установлена . Обсуждается роль рецептора
плазмина, ассоцированного с развитием
нефрита (NAP1r) , и стрептококкового
пирогенного экзотоксина В (SPE B) .
Нефритогенный потенциал стрептококковых
белков обусловлен их плазмин-связывающими
свойствами, способностью индуцировать
синтез молекул адгезии и цитокинов, а также
возможностью на прямую активировать
систему комплемента по альтернативному
пути .
10. Классификация ОГН.
По этиологии:а) постстрептококковый,
б) постинфекционный
11. Морфологическая классификация ГН
1. Диффузный пролиферативный ГН.(ОГН)2.ГН с «полулуниями»
(подострый,
быстропрогрессирующий).
3. Мезангиопролиферативный ГН.
4. Мембранозный ГН.
5. Мембрано-пролиферативный, или
мезангиокапиллярный ГН.
6.ГН с минимальными изменениями или
липоидный нефроз.
7.Фокально-сегментарный гломерулосклероз.
8. Фибропластический ГН.
12. Морфологическая классификация ГН
Пояснение -Диффузный пролиферативный ГН
соответствует острому гломерулонефриту,
ГН с «полулуниями» —
быстропрогрессирующему ГН
Остальные морфологические формы —
хроническому ГН.
13. Основные клинические синдромы при ГН
14.
15. Основные клинические синдромы при ГН
16. ОГН - клиника
-перенесенные заболевания(ангина) за 1-3недели
- «внепочечные жалобы» –
-повышенная утомляемость, головная боль,
одышка при нагрузке,
общая слабость,
диспепсические явления(потеря аппетита,
тошнота, рвота)
-кратковременная гипертермия
17. ОГН - клиника
Почечные жалобы –-снижение количества мочи ( снижение КФ,
задержка натрия и жидкости)
-изменение окраски мочи(цвет «мясных
помоев»)
-боли в поясничной области (двусторонние,
малоинтенсивные, без иррадиации,в течение
нескольких недель) Примерно у 5-10% больных
развивается отек паренхимы почек,
проявляющийся тупыми болями в пояснице,
возможна визуализация отечной паренхимы почек
при УЗИ.
18. ОГН- клиника
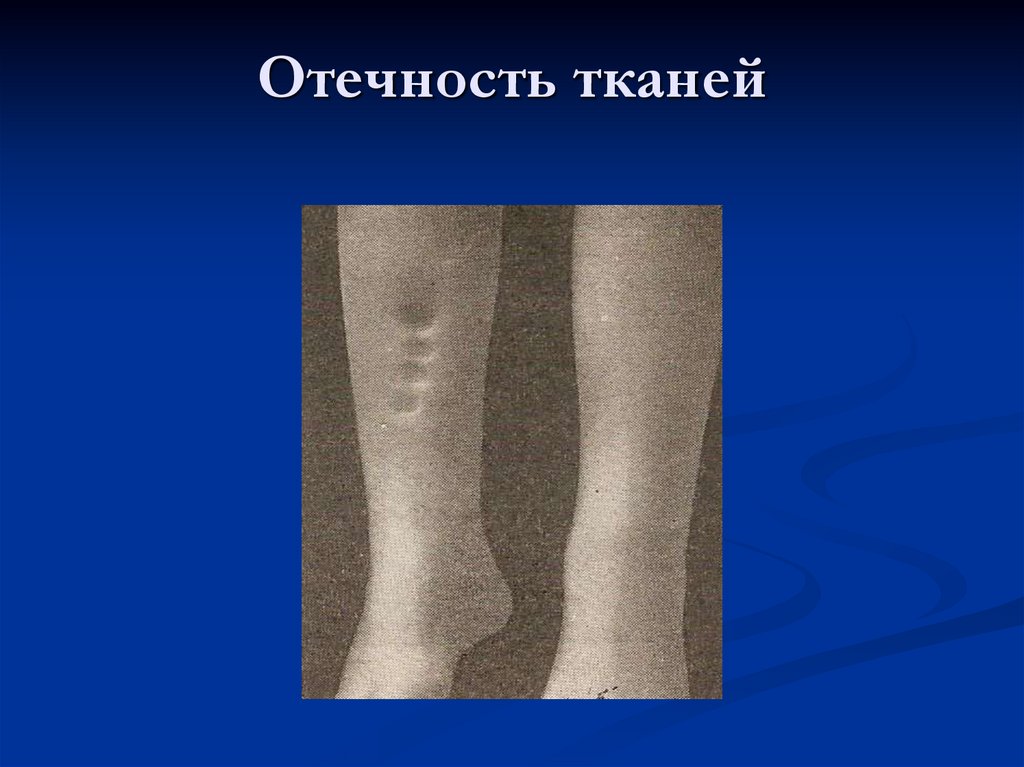
-отеки (признак ранний, у 70% больных)Основные причины отеков –
снижение фильтрации в результате повреждения
клубочков, задержка натрия и воды
19. ОГН -клиника
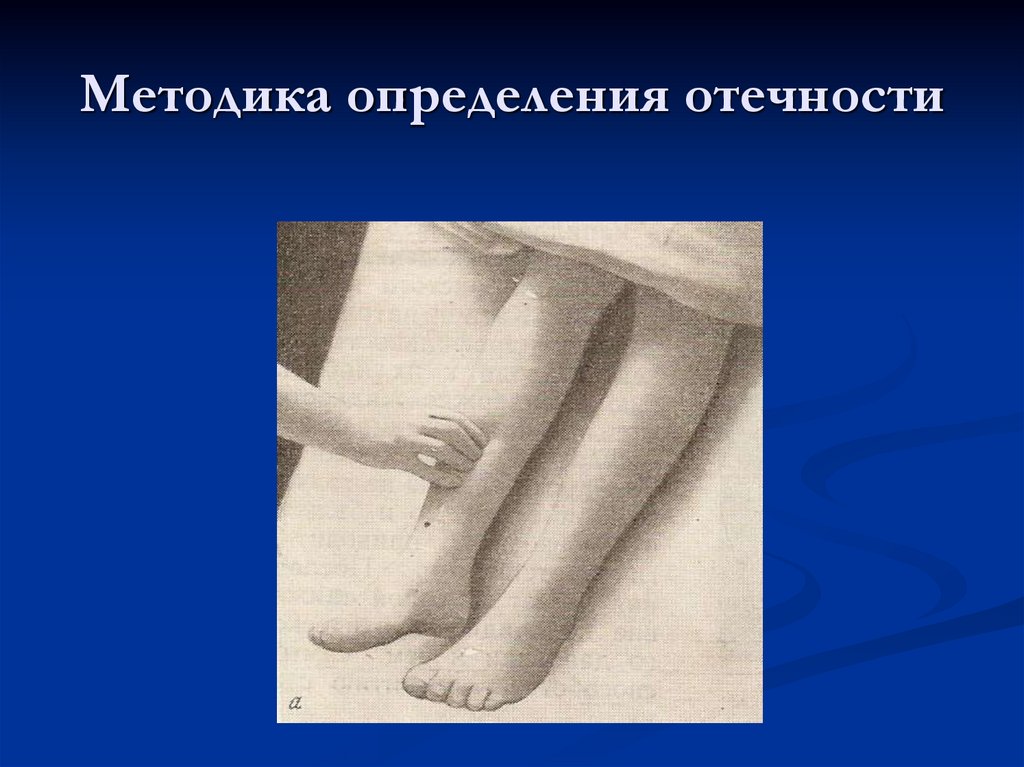
- отеки на лице – Facies nephritica-лицобледное, одутловатое, с припухшими
отечными веками, суженными глазными
щелями, набухшие шейные вены
- отеки м.б. на мошонке, голенях и стопах
- отеки более выражены по утрам, развиваются
быстро и быстро исчезают
20. Методика определения отечности
21. Отечность тканей
22. ОГН -клиника
- гипертензия – у 70-90% пациентов- чаще АДповышается незначительно и преимущественно
в первые дни заболевания
основная причина ее развития – увеличение
объема циркулирующей крови, связанное с
задержкой натрия и жидкости, а также
повышение сердечного выброса и
периферического сосудистого сопротивления
23. ОГН - клиника- осложнения
Геморрагический инсультИнфекционные осложнения
Тромбозы
Острая почечная недостаточность
Острая сердечная недостаточность
Эклампсия
Острое нарушение зрения
24. ОГН - диагностика
25.
26. Анализ мочи
По Нечипоренколейкоциты
До 4 х 10 6 /л
эритроциты
До 1 х 10 6 /л
27. Анализ мочи по Зимницкому
Объем мочи в отдельных порциях от 40 до300 мл
Колебания относ. плотности мочи- 0,0120,016(например, от 1,008 до 1,025)
Суточный диурез 65-80% выпитой жидкости
Соотношение дневного диуреза к ночному:
примерно двукратное преобладание
дневного диуреза над ночным
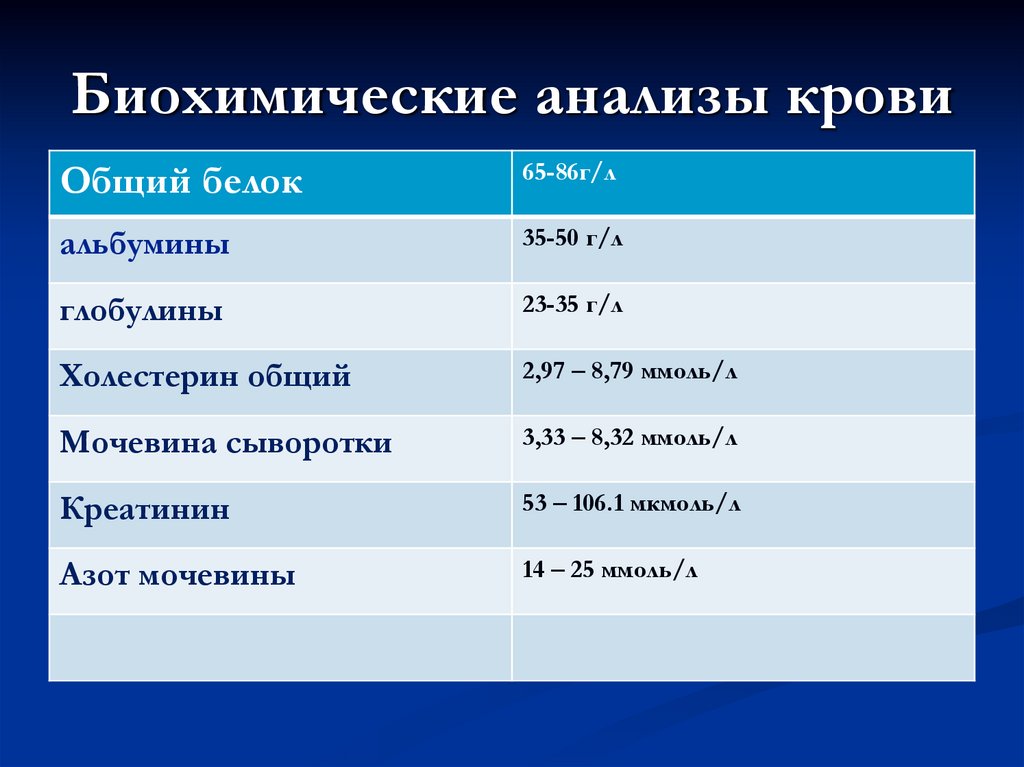
28. Биохимические анализы крови
Общий белок65-86г/л
альбумины
35-50 г/л
глобулины
23-35 г/л
Холестерин общий
2,97 – 8,79 ммоль/л
Мочевина сыворотки
3,33 – 8,32 ммоль/л
Креатинин
53 – 106.1 мкмоль/л
Азот мочевины
14 – 25 ммоль/л
29. ОГН -диагностика
Лабораторные данные- ведущее значениеОАМ –
гематурия( анализ по Нечипоренко)
протеинурия( до неск. месяцев)
лейкоцитурия(лимфоцитурия, не связана с
инфекцией)
цилиндрурия(гиалиновые, зернистые, эритроц.)
олигурия(сут.кол-во мочи < 400-500 мл)
относ.плотность – высокая
30. ОГН - диагностика
Общий Анализ К рови анемия,умеренный лейкоцитоз,
↑ СОЭ
31. ОГН -диагностика
Биохимические анализы крови –диспротеинемия с гипер£- и Υ-глобулинемией
С-реакт. белок,
↑ фибриногена,
↑ мочевины.
32. ОГН - диагностика
Повышение уровня антистрептококковыхантител –
Антитела к внеклеточным продуктам
стрептококка (антистрептолизин-О [АСЛ-О],
антистрептогиалуронидазу,
антистрептокиназу) - положительные более
чем в 95% случаев у больных с фарингитом и
у пациентов с кожной инфекцией .
33. ОГН – диагноз(рекомендации 2014 г)
Решающее значение имеют следующиекритерии:
изменения в анализах мочи;
указания на предшествующую стрептококковую
инфекцию:
документальное подтверждение стрептококковой
инфекции и/или
характерная динамика титра антистрептококковых
антител (АСЛ-О, антистрептогиалуронидазы,
антистрептокиназы): повышение через 1 неделю после
начала инфекции, с достижением пика через 1 месяц и
постепенным возвращением к исходному уровню в
течение нескольких месяцев
34. ОГН – диагноз(рекомендации 2014 г)
Отрицательные результаты исследованияна антистрептококковые антитела у
пациентов, ранее получавших
антибактериальные препараты, не
должны исключать диагноз перенесенной
стрептококковой инфекции.
35. ОГН – диагноз(рекомендации 2014 г)
При сомнительном диагнозе ОГНрекомендуется проведение
пункционной биопсии почки с целью
уточнения морфологического варианта
нефрита, оценки прогноза и определения
тактики лечения.
36. Острый гломерулонефрит диагноз
Пример формулировки диагнозаОстрый постстрептококковый
гломерулонефрит , изолированный
мочевой синдром, ХПН 0 ст
37. ОГН- дифференциальная диагностика
С хроническим гломерулонефритомС пиелонефритом
С опухолями почек и мочевыводящих путей
С уротуберкулезом
С мочекаменной болезнью
38. ОГН - лечение
Стационарное лечение- 4-8 недель доликвидации основных симптомов
Режим, диета, контроль водного баланса
Антибактериальная терапия(препараты
пенициллинового ряда, макролидыкларитромицин. азитромицин)
Мочегонная терапия(фуросемид, торасемид)
Антигипертензивная терапия(бл-ры Са,
ингибиторы АПФ, АРА)
ГКС и цитостатики(по показаниям)
Антикоагулянты (при гиперкоагуляции,
нефротическом синдроме)
39. ОГН -лечение
Диета:с ограничением потребления соли (до 1-2 г/сут)
и жидкости в острый период болезни, особенно
при быстром нарастании отеков, олигурии и АГ.
Прием жидкости не должен превышать диурез
более чем на 200 мл.
с ограничением белка до 0,5 г/кг/сут при
снижении функции почек менее 60 мл/мин (до
нормализации СКФ и уровня креатинина в
крови, но не длительнее 2-4 недель).
40. ОГН - лечение
Показания к госпитализацииНарушение функции почек (с и без
уменьшения количества выделяемой мочи).
Сохраняющаяся/нарастающая АГ.
Признаки сердечной недостаточности.
Нефротический синдром.
41. ОГН - лечение
Имунносупрессоры При высокоактивном течении ОГН(нефротический синдром, быстропрогрессирующая
почечная недостаточность, ) показана терапия
глюкокортикоидами- преднизолон внутрь в дозе 1
мг/кг/сут (2/3 дозы в утренний прием после еды, 1/3
дозы в дневной прием после еды) в течение 1-2 месяцев.
При быстропрогрессирующем течении ОГН и/или
выявлении более 30% полулуний в биоптате почки
предлагается проведение «пульс-терапии»
метилпреднизолоном(1000мг в/в капельно 3 суток)
42. ОГН - течение
В большинстве случаевнаблюдается
быстрое разрешение клинических
проявлений: диурез восстанавливается в
течение первой недели, уровень креатинина
возвращается к исходному значению через 34 недели .
Сроки нормализации анализов мочи
различны. Гематурия, как правило, исчезает
через 3-6 месяцев. Протеинурия снижается
медленнее; у 15% следовая протеинурия
может сохраняться более года.
43. ОГН- диспасеризация
Диспансерный учет в течение 3 летПервый год наблюдений – ОАК и ОАМ первые 2
месяца- через 2 недели, далее 1 раз в 1-2 месяца
Последующие 2 года – обследование 1 раз в 4
месяца-при отсутствии изменений в анализах.
Биохим. анализы крови, ан.мочи по
Нечипоренко, по Зимницкому, проба Реберга
проводится 2 раза в год
Обследование специалистов- 1 раз в год
Узи почек и биопсия почек по показаниям
44. ОГН
При наличии изменений в моче втечение 1,5 лет , диагностируется
ХГН и пациент наблюдается
пожизненно.
45. Хронический гломерулонефрит
Двустороннее хрон. диффузноезаболевание почек иммунного генеза,
которое характеризуется постепенной
гибелью клубочков, сморщиванием и
снижением функции почек,
развитием ХПН
(распространенность1-2% от числа
терап. заболеваний)
46. ХГН - этиология
В основе ХГН в 10-20% случаев лежит ОГНИнфекция
Эндогенные и экзогенные неинфекционные АГ
Препараты., содержащие золото, литий;
вакцины, сыворотки
47. ХГН - патогенез
Пусковые иммунные механизмы- АГ, АТ, ИКХроническое течение обусловлено
постоянной выработкой аутоАТ к АГ
базальной мембраны капилляров
Порочный круг повреждающих механизмов
усугубляется воздействием протеинурии на
клубочки и канальцы, снижением почечной
гемодинамики и развитием артериальной
гипертензии
Длительное воспаление приводит к склерозу,
гиалинозу, сморщиванию почек и ХПН
48. ХГН- классификация
По течению:-медленно прогрессирующее течение- ХПН
развивается через 10 лет
-ускоренно прогрессирующее (ХПН – через
2-5 лет)
-быстро прогрессирующее(ХПН через 6-8
лет)
49. ХГН - классификация
Формы- латентный
- гематурический
- нефротичсекий
- гипертонический
- смешанный
- подострый(злокачественный)
- ГН при системных заболеваниях
50. ХГН- клиника
Латентный ГН – самая частая форма.проявляется умеренной протеинурией,
микрогематурией, иногда незначительное
повышение АД,
часто заболевание выявляется случайно
Гематурический ГН постоянная гематурия с эпизодами
макрогематурии.
51. ХГН- клиника
Нефротическая форма – в 20% случаевХГН- отеки, массивная протеинурия(3-3,5г/сут)
↓ диуреза,гипоальбуминемия, гипертензия,
гиперхолестеринемия.
морфологический тип чаще – мембранозный,
мезангиопролиферативный,
мезангиокапиллярный ГН
Гипертоническая форма- АГ резистентная,
развивается рано; изменения в моче
минимальные, протенурия не > 1г в сутки.
отеков нет;
52. ХГН - клиника
Смешанный ГН – сочетание нефротическойи гипертонической формы
быстропрогрессирующее развитие ХПН через
2-5 лет
Подострый(злокачественный)ГНхарактеризуется сочетанием нефротического
синдрома с АГ, быстропрогрессирущим
развитием ХПН в течение неск. месяцев.
Летальность через 1-2 года от ХПН.
53. ХГН - клиника
ХГН при системных заболеваниях-часто при СКВ(нефротическая и смешанная),
болезни Шенлейна-Геноха(гематурическая),
узелковом периартериите(гипертоническая
форма)
54. ХГН – постановка диагноза
На основании:мочевого синрома
отеков
артериальной гипертензии
длительности заболевания 1 -1,5 года
решающий метод диагностики –
пункционная биопсия
55. ХГН – показания для пункц. биопсии
Нефротический синдром неясного генезаИзолированная протеинурия неясного генеза
Гематурия неясного генеза
Для выбора лечения
Определения активности процесса
56. ХГН – формулировка диагноза
Клинико-анатомическая форма ХГН(при наличии биопсии – морфологическая
форма)
характер течения
фаза болезни (обострения, ремиссии)
ХПН
осложнения
57. ХГН пример формулировки диагноза
ХГН, мембранозный, смешаннаяформа, медленно
прогрессирующее течение,
обострение, ХПН 0 стадии
58. ХГН- диф.диагностика
ХГН и ОГНЛатентный ГН и хрон.пиелонефрит,
амилоидоз почек
Гематурическая форма ГН и
мочекаменная болезнь, уротуберкулез,
опухоли, инфаркт почки
Нефротическая форма ХГН с СКВ,
геморрагическим васкулитом,
бактериальным эндокардитом,
диабет.гломерулосклерозом.
Гипертонический ГН с ГБ
59. ХГН – течение и прогноз
Течение обусловлено морфологическимтипом.
-Наиболее благоприятное течение ГН с
минимальными изменениями
-Менее благоприятны пролиферативный,
мембранозный, пролиферативно-мембранозный
типы
-Наиболее неблагоприятное течение при
пролиферативно-фибропластическом и
фибропластическом типе ХГН
60. ХГН - лечение
Тактика зависит отклин. варианта заболевания,
морфологических изменений,
степени активности,
наличия осложнений
61. ХГН - лечение
Диета обязательно –Ограничение соли (особенно при
гипертонической форме) – до 3 – 4 г в сутки
При массивных отеках – жидкость до 600-800 мл
При отсутствии азотемии – сут. потребление
белка 1 г на кг веса, при нефротическом
синдроме – до 2г на кг в сутки
62. Лечение ХГН
Воздействие на иммунное звено :цитостатики, глюкокортикоиды
Борьба с гиперкоагуляцией:
антикоагулянты,антиагреганты
Снижение воспалительных изменений:
НПВС
Симптоматическое лечение: гипотензивная
терапия, мочегонные,
гипохолестеринемическая терапия
Другие способы лечения: плазмаферез,
лимфосорбция, гемосорбция(по показаниям)
63. ХГН - лечение
ГКС – преднизолон 40 -60 мг в сут. -3 – 4 нед.до полож. динамики,
далее поддерж. доза 5 – 10 мг в сут.
в течение 6 - 12 мес.
При высокой активности и быстропрогрес.
ГН- «пульс-терапия» - метилпреднизолон –
1000 мг/сут. в/в капельно
64. ХГН - лечение
Показания для цитостатиков –- неэффективность ГКС
- наличие осложнений от ГКС
- формы, при кот. ГКС малоэффективны
- смешанная форма ХГН
- нефриты при систем. заболеваниях
(применяют циклофосфан по 2-3 мг/кг в сут.)
65. ХГН - лечение
При высокой активности применяют 4-хкомпонентную схемуцитостатик +
преднизолон +
дипиридамол +
гепарин
66. ХГН - лечение
Симптоматическая терапия -диуретики(при отеках, олигурии)- гипотиазид
50 -100 мг/сут., фуросемид 20 -400 мг/ в сут.
или в комбинации с антагонистами
альдостерона
Антигипертензивная терапия –
предпочтительны иАПФ или блок. Са каналов
иАПФ( ингибируют процессы пролиферации
в почечных клубочках)
67. Острый и хронический пиелонефрит Острый и хронический пиелонефрит 4 курс
Острый и хроническийпиелонефрит
4 курс
68. Определение:
Пиелонефрит – микробновоспалительный процесс споражением интерстициальной
ткани,чашечно-лоханочной системы
и канальцев почек.
69. Распространенность
Обнаруживаетсяу 2 – 3 % взрослых,
Болеют чаще женщины,
в пожилом возрасте- чаще мужчины
70. Факторы ,предрасполагающие к развитию пиелонефрита(1)
Перенесенный острый пиелонефритУрологические манипуляции
Переохлаждение
Расстройства
уродинамики(камни,опухоли,аденома
предстательной железы, стриктуры
мочевыводящих путей)
Беременность
Сахарный диабет
71. Факторы ,предрасполагающие к развитию пиелонефрита(2)
Хронические инфекции в ЛОР-органах, вполости рта
Генетическая предрасположеноость,
проявляющаяся большой плотностью
рецепторов слизистой оболочки
мочевыводящих путей к кишечной
палочке
Наиболее частой ассоциацией антигенов
локуса А HLA–системы и локуса В (АIB7
AIB17 )
72.
Этиология:Микробные возбудители пиелонефрита:
E.coli- 75%
Pseudomonas aeruginosa- 10%
Proteus mirabilis -6%
Кlebsiella- 6%
Enterobacter -2%
Candida- 1%
(90% грамм-
отрицательная
флора)
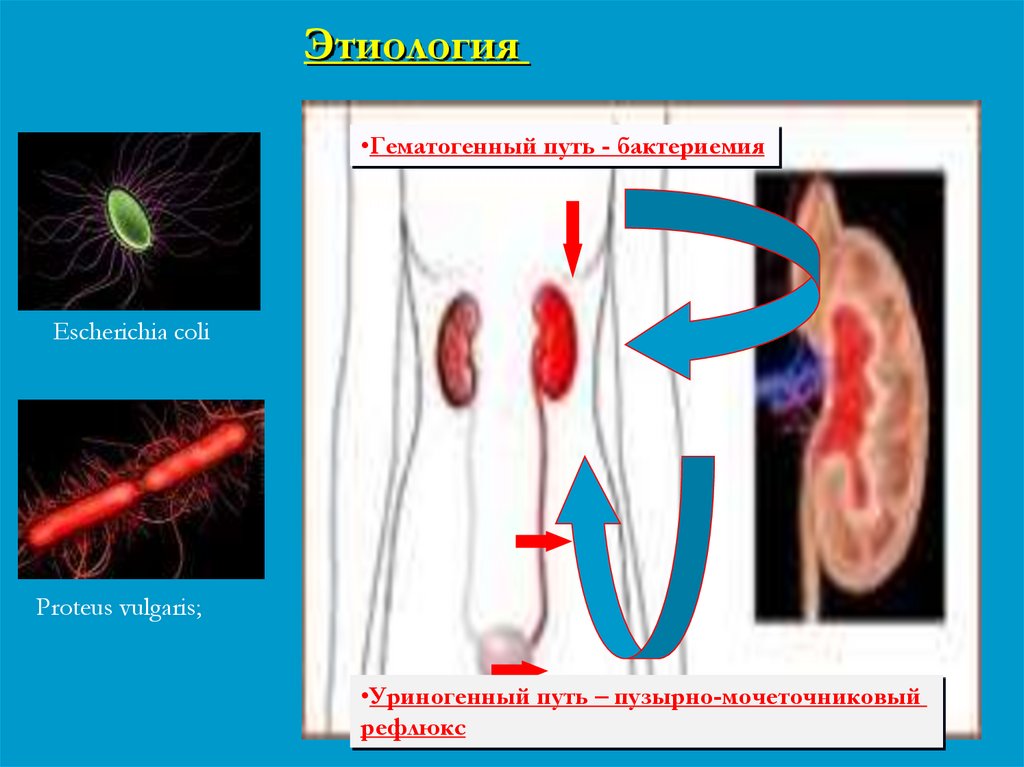
73.
Этиология•Гематогенный путь - бактериемия
Escherichia coli
Proteus vulgaris;
•Уриногенный путь – пузырно-мочеточниковый
рефлюкс
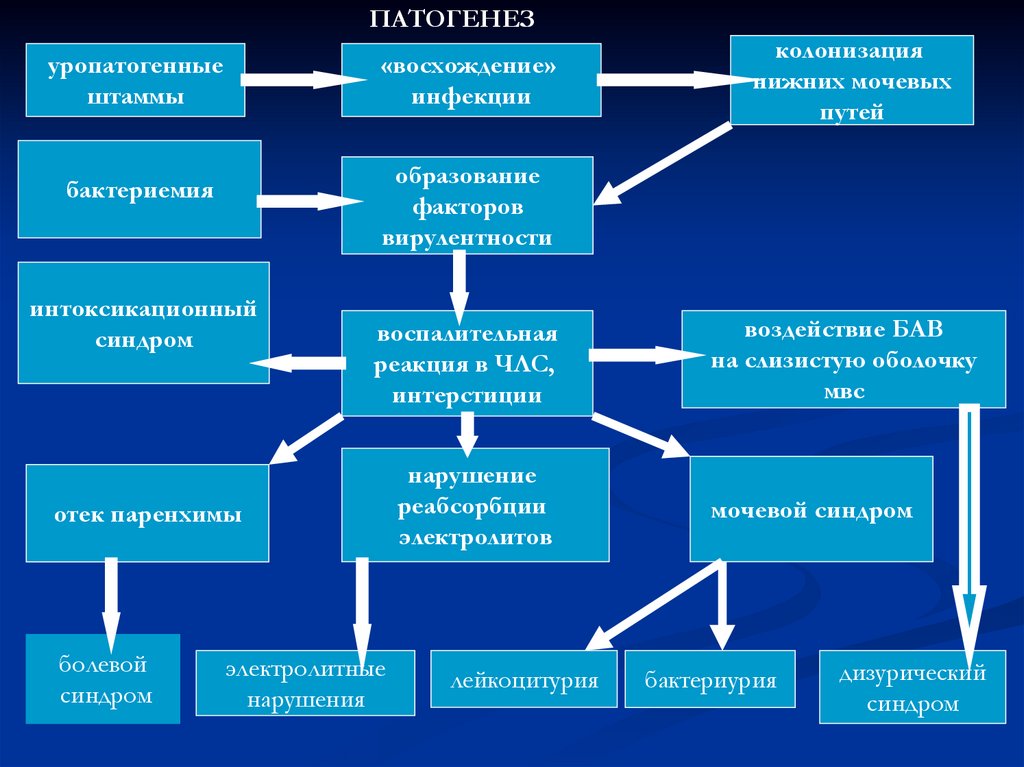
74.
ПАТОГЕНЕЗуропатогенные
штаммы
«восхождение»
инфекции
образование
факторов
вирулентности
бактериемия
интоксикационный
синдром
воспалительная
реакция в ЧЛС,
интерстиции
отек паренхимы
болевой
синдром
колонизация
нижних мочевых
путей
электролитные
нарушения
нарушение
реабсорбции
электролитов
лейкоцитурия
воздействие БАВ
на слизистую оболочку
мвс
мочевой синдром
бактериурия
дизурический
синдром
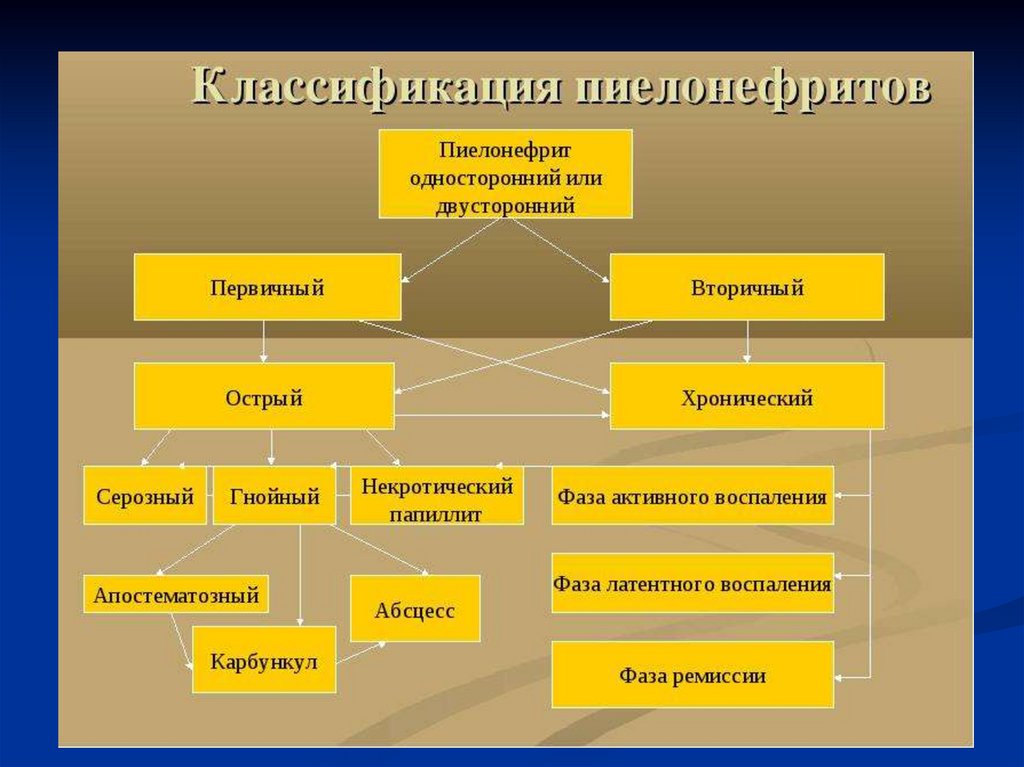
75. Классификация пиелонефрита (Н.А.Лопаткин )
1. А. Острый пиелонефритсерозный
гнойный(очаговый, абсцедирующий,
диффузный)
некротический
Б. Хронический пиелонефрит:
фаза активного воспаления
фаза латентного воспаления
2. Односторонний
Двусторонний
3. Первичный
Вторичный
4. Добавочные характеристики: гипертензия, анемия, транзиторная
или хроническая почечная недостаточность
76.
77. Клинические проявления:
Типичные:болевой синдром
дизурические расстройства
проявления интоксикации
78.
79. Критерии диагноза ОП
Общеклинические симптомылихорадка,проливной пот,
артралгии,миалгии,м.б. картина
бактериального шока, тошнота,рвота
Местные симптомы:
Боль и тяжесть в поясничной области
Дизурия,никтурия,поллакиурия
Общий анализ крови
лейкоцитоз,смещение лейкоц. формулы
влево ускор.СОЭ
80. Критерии диагноза ОП
Общий анализ мочилейкоцитурия(пиурия)
протеинурия и гематурия
( м.б. минимальной или отсутствовать)
цилиндрурия, умеренная протеинурия
Бактериологическое исследование мочи и
идентификация возбудителя
уровень бактериурии – более 100 000
микроб. тел в 1 мл мочи
81. Критерии диагноза ОП
Биохимические анализы крови:повышение С-реактивного белка
повышение уровня мочевины и креатинина
снижение общего белка(в тяжелых случаях)
Иммунологические исследования крови
титры АТ к АГ кишечной палочки
повышены
снижение активности и количества Тлимфоцитов
82. Критерии диагноза ОП
Ультразвуковое исследованиеувеличенные в объеме почки,
утолщение и снижение эхогенности
паренхимы вследствие отека и
гиперемии,
увеличение кортико-медуллярного
индекса,
расширение чашечно-лоханочной
системы.
83.
84. Критерии диагноза ХП
При обостренииклин. картина и изменения лабор. и инструм.
данных аналогичны изменениям при ОП
При латентном течении:
клин. симптоматика
периодическое беспричинное повышение
температуры тела до субфебрильных цифр
приступы потливости, особенно в ночное время,
общая слабость, утомляемость, головная боль,
тошнота, рвота,сухость кожи, АГ
Мест. симптомы подобны изменениям при
85. Основа диагностики:
Данные клинической картины;Лейкоцитурия;
Посев мочи и определение степени
бактериурии (100 000 микробных тел в 1
мл мочи и более)
Определение функционального
состояния почек
86. Дополнительные исследования с целью определения фона для развития пиелонефрита:
УЗИ почек и мочевых путей,рентгеноконтрастное исследование почек,
биохимическое исследование мочи с целью
определения экскреции солей,
цистография и цистоскопия,
радиоизотопная ренография,
87.
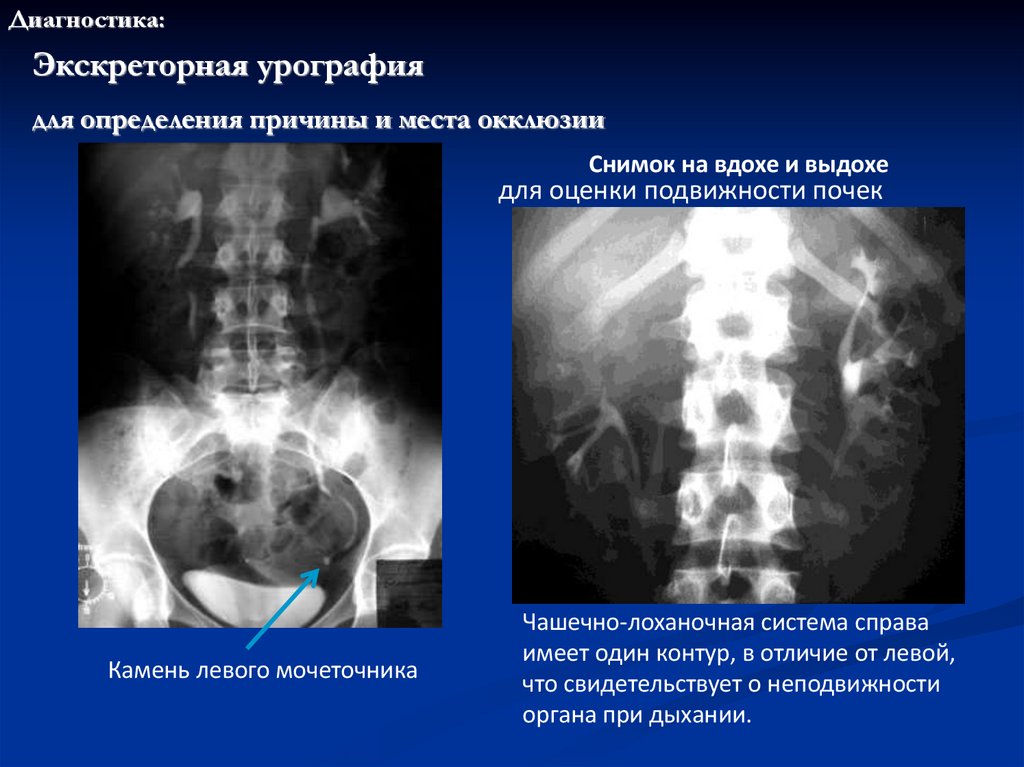
Диагностика:Экскреторная урография
для определения причины и места окклюзии
Снимок на вдохе и выдохе
для оценки подвижности почек
Камень левого мочеточника
Чашечно-лоханочная система справа
имеет один контур, в отличие от левой,
что свидетельствует о неподвижности
органа при дыхании.
88.
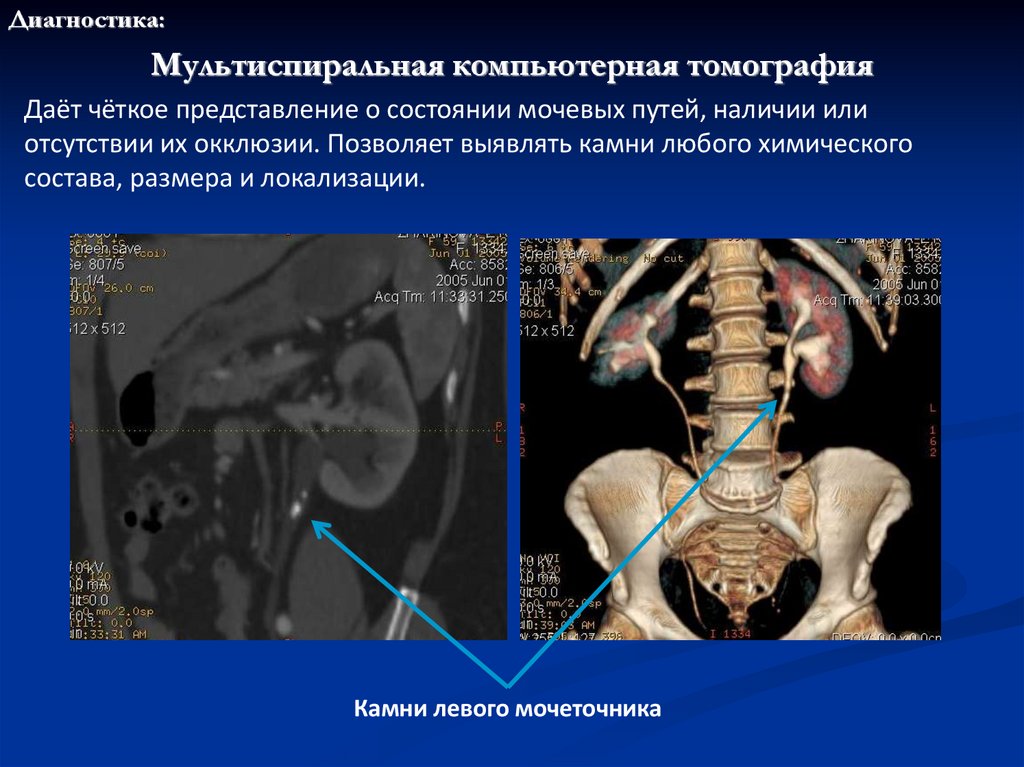
Диагностика:Мультиспиральная компьютерная томография
Даёт чёткое представление о состоянии мочевых путей, наличии или
отсутствии их окклюзии. Позволяет выявлять камни любого химического
состава, размера и локализации.
Камни левого мочеточника
89. УЗИ при ХП
Асимметрия изменений размеров почекрасширение и деформация чашечнолоханочной системы
уменьшение почек в размере
уменьшение толщины паренхимы(как
очагового, так и тотального характера)
Отсутствие четкой дифференциации синуса
от паренхимы
90.
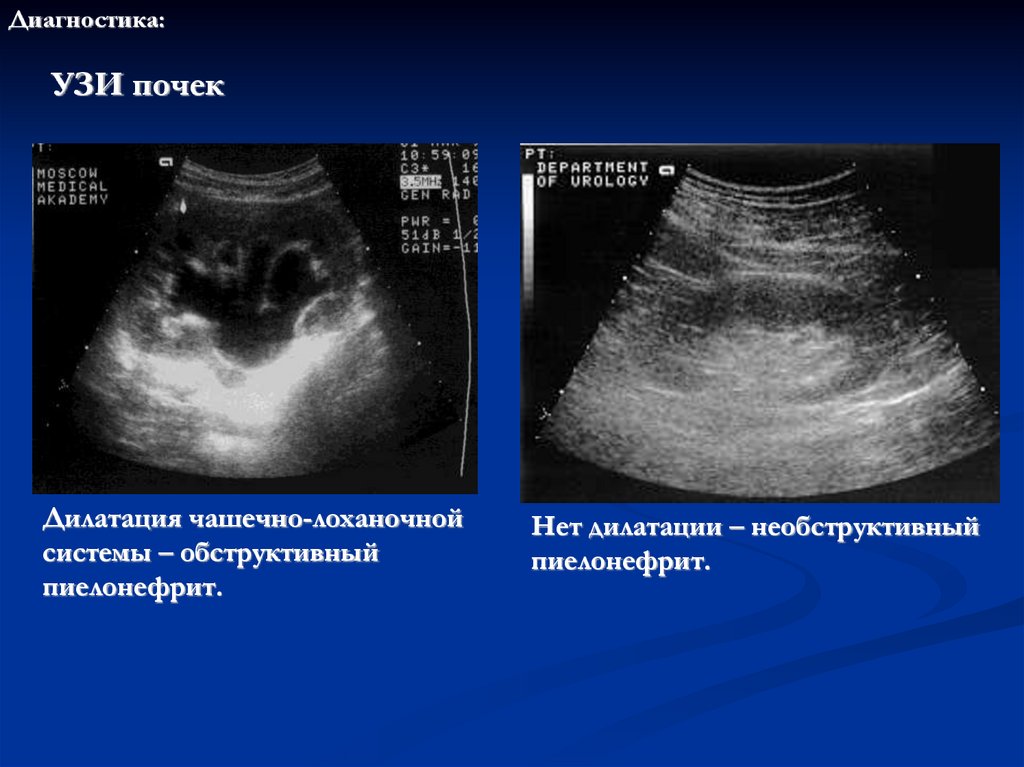
Диагностика:УЗИ почек
Дилатация чашечно-лоханочной
системы – обструктивный
пиелонефрит.
Нет дилатации – необструктивный
пиелонефрит.
91. Принципы лечения.
Борьба с инфекционным процессом(с учетом наличия возбудителя и
чувствительности его к антибиотикам)
Другие методы лечения зависят от фона,
на котором развивается воспалительный
процесс.
92. Принципы терапии ОП
При отсутствии возможности проведенияпосева мочи лечение следует начинать с
антибактериальных препаратов широкого
спектра действия
При отсутствии позитивной клин.-лаборат.
динамики в течение 48 часов антибактер.
препарат нужно поменять.
Антибактер. лечение необходимо продолжать
до полной клин.-лаборат. ремиссии.
Дозирование антибакт. препаратов соотносят с
функциональным состоянием почек.
Таблица 1 – Антибактериальная терапия при остром неосложненном пиелонефрите нетяжелого течения
Примеч ** – препарат вxодит в перечень ЖНВЛП.
93. Принципы терапии ОП
При неосложненном ОП антибакт. терапияпроводится 7-14 дней.
При осложненном ОП – продолжают до 6
недель или в течение 3 мес.– 2 недели антибакт.
препарат,2 недели – фитопрепарат, затем 1
неделя – химио-,3 недели –
фитопрепарат(канефрон)
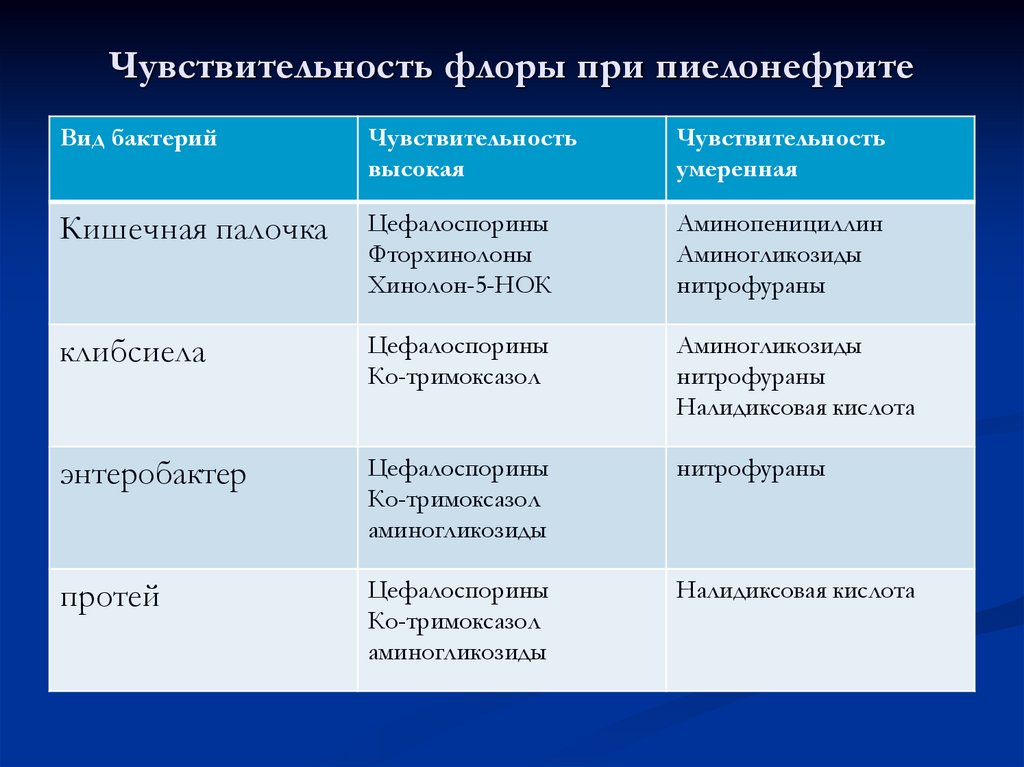
94. Чувствительность флоры при пиелонефрите
Вид бактерийЧувствительность
высокая
Чувствительность
умеренная
Кишечная палочка
Цефалоспорины
Фторхинолоны
Хинолон-5-НОК
Аминопенициллин
Аминогликозиды
нитрофураны
клибсиела
Цефалоспорины
Ко-тримоксазол
Аминогликозиды
нитрофураны
Налидиксовая кислота
энтеробактер
Цефалоспорины
Ко-тримоксазол
аминогликозиды
нитрофураны
протей
Цефалоспорины
Ко-тримоксазол
аминогликозиды
Налидиксовая кислота
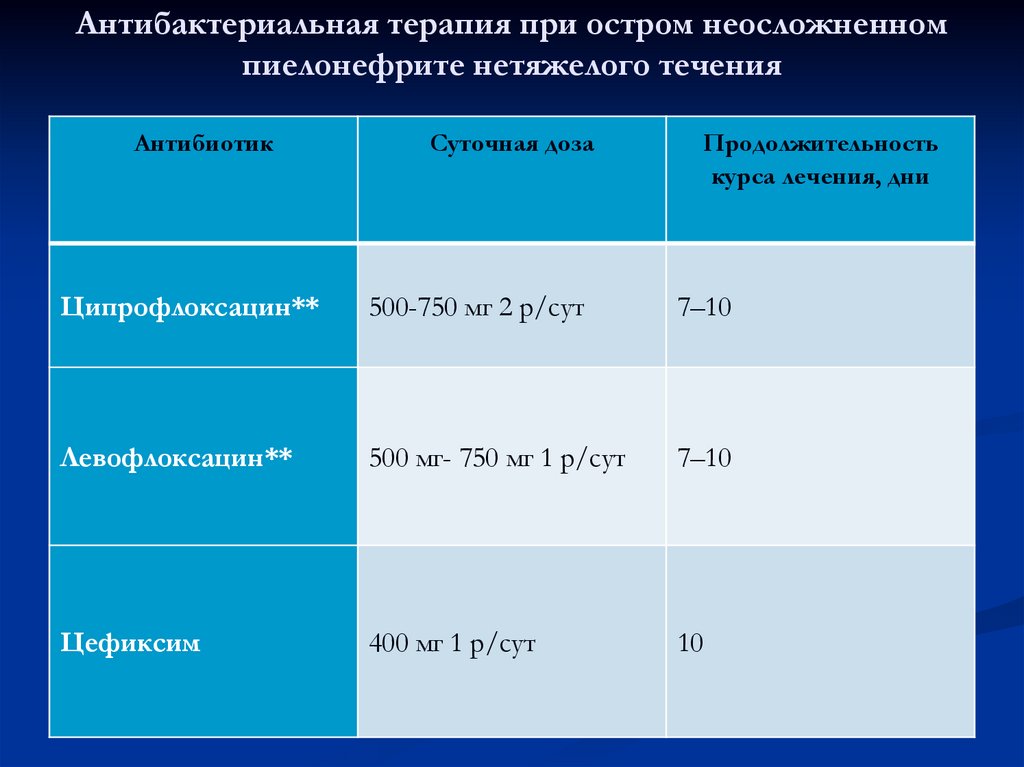
95. Антибактериальная терапия при остром неосложненном пиелонефрите нетяжелого течения
АнтибиотикСуточная доза
Продолжительность
курса лечения, дни
Ципрофлоксацин**
500-750 мг 2 р/сут
7–10
Левофлоксацин**
500 мг- 750 мг 1 р/сут
7–10
Цефиксим
400 мг 1 р/сут
10
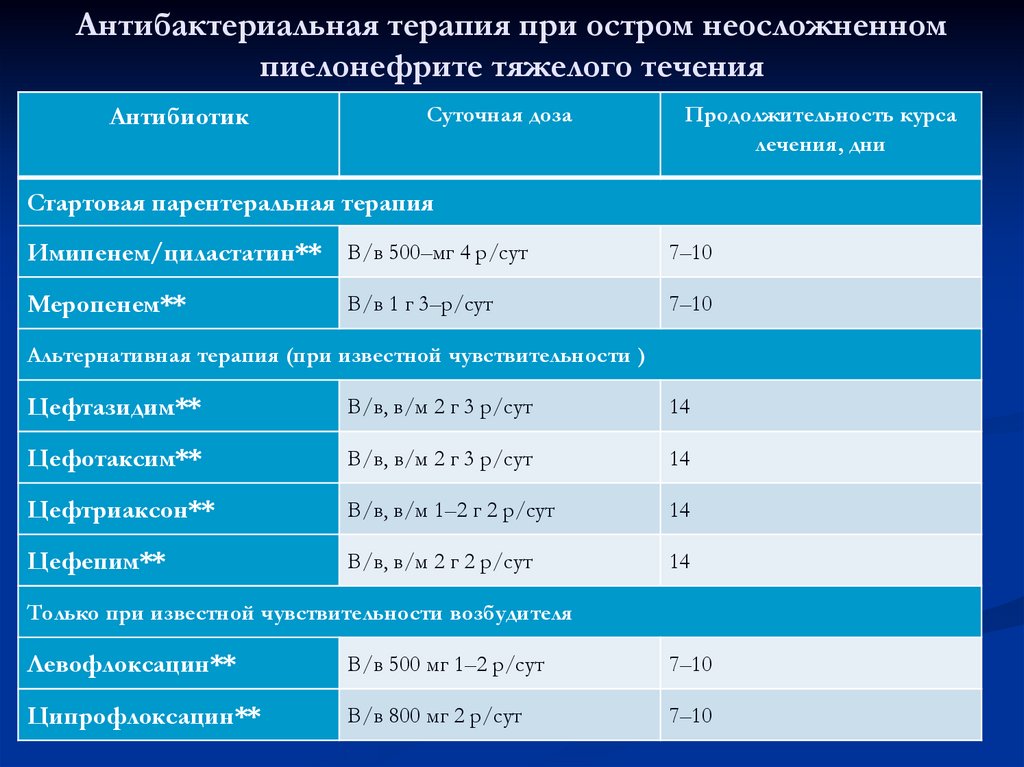
96. Антибактериальная терапия при остром неосложненном пиелонефрите тяжелого течения
АнтибиотикСуточная доза
Продолжительность курса
лечения, дни
Стартовая парентеральная терапия
Имипенем/циластатин**
В/в 500–мг 4 р/сут
7–10
Меропенем**
В/в 1 г 3–р/сут
7–10
Альтернативная терапия (при известной чувствительности )
Цефтазидим**
В/в, в/м 2 г 3 р/сут
14
Цефотаксим**
В/в, в/м 2 г 3 р/сут
14
Цефтриаксон**
В/в, в/м 1–2 г 2 р/сут
14
Цефепим**
В/в, в/м 2 г 2 р/сут
14
Только при известной чувствительности возбудителя
Левофлоксацин**
В/в 500 мг 1–2 р/сут
7–10
Ципрофлоксацин**
В/в 800 мг 2 р/сут
7–10
97. Хирургическое лечение ОПН
Острый вторичный пиелонефритрекомендовано рассматривать как показание
к экстренному оперативному лечению .
При остром вторичном пиелонефрите
рекомендовано провести катетеризацию
мочеточника
Чрезкожную пункционную нефростомию
(ЧПНС) рекомендовано рассматривать в
качестве одного из основных методов
отведения мочи при остром обструктивном
пиелонефрите
98. Принципы лечения ХП
Комплексное лечение- этиологическое,патогенетическое, повышение резистентности
почки к инфекции(улучшение кровообращения,
обменных процессов).
Чем тяжелее течение , тем длительнее лечение
Противорецидивная терапия
Санаторно-курортное лечение
Фитотерапия проводится не более 2-3 недель и
сборы должны состоять не более ,чем из 3 трав.
(противопоказания – гипероксалатурия,
почечная дисплазия, аномалии развития)
99. Лечение ХПН
Немедикаментозное лечениеПри хроническом пиелонефрите
рекомендуется поддерживать достаточный
диурез. Объём выпиваемой жидкости должен
составлять 2000–2500 мл/сут. Рекомендовано
применение мочегонных сборов,
витаминизированных отваров (морсов) с
антисептическими свойствами (клюква,
брусника, шиповник).
100. Медикаментозное лечение ХПН
Лечение антибактериальными препаратамипри хроническом пиелонефрите
рекомендуется проводить после выполнения
бактериологического анализа мочи с
идентификацией возбудителя и
определением его чувствительности к
антибиотикам.
101. Лечение ХПН
При обострении хроническогопиелонефрита, перешедшего в гнойную
фазу (пионефроз) рекомендована
нефрэктомия.
102. Лечение ХПН
Гипотензивная терапия при хрон.пиелонефрите- ингибиторы АПФ(или
антагонисты рецепторов антиотензина)
103. Профилактика и диспансерное наблюдение
Рекомендована хирургическая коррекция (поклиническим показаниям) пороков развития
мочевыделительной системы,
посттравматических, послеоперационных
осложнений, уролитиаза и др.,
сопровождающихся нарушениями
уродинамики.
Рекомендовано лечение нейрогенного
мочевого пузыря и других функциональных
расстройств уродинамики.
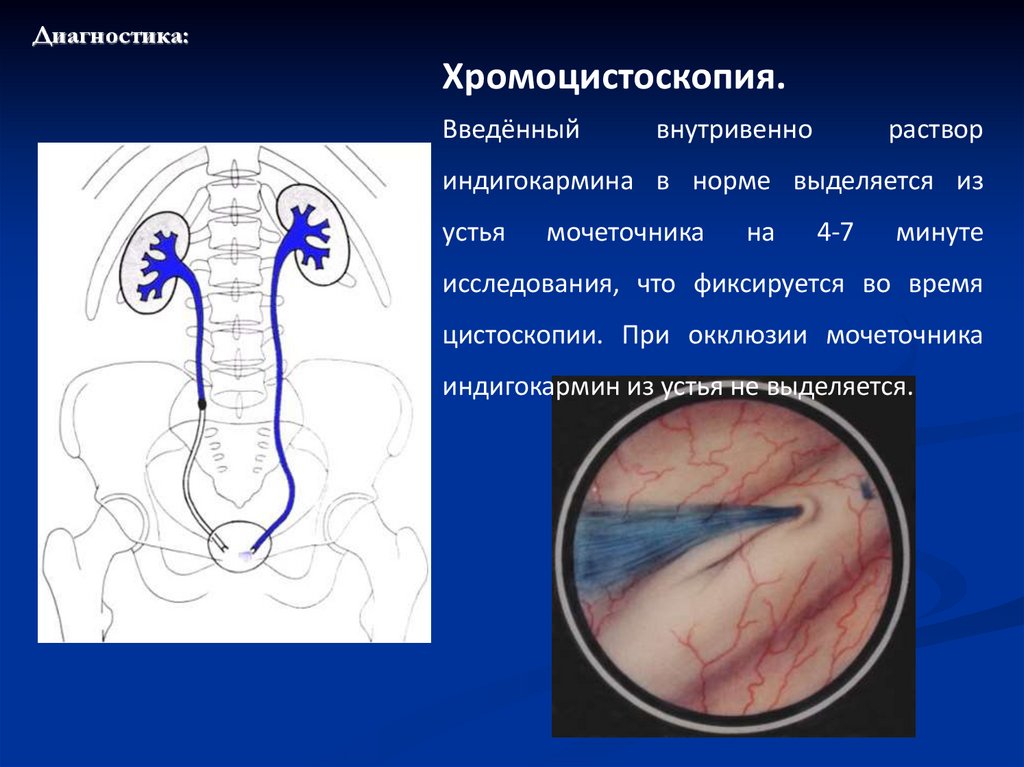
104.
Диагностика:Хромоцистоскопия.
Введённый
внутривенно
раствор
индигокармина в норме выделяется из
устья
мочеточника
на
4-7
минуте
исследования, что фиксируется во время
цистоскопии. При окклюзии мочеточника
индигокармин из устья не выделяется.



























































































 Медицина
Медицина








