Похожие презентации:
Гломерулонефрит у детей
1. Ижевская государственная медицинская академия кафедра педиатрии и неонатологии Гломерулонефрит у детей
ОжеговАнатолий Михайлович
2012
2. Гломерулонефрит
ГН впервые описан английскимдоктором Ричардом Брайтом в 1827 г.
(болезнь Брайта)
2-е место среди приобретенных заболеваний почек после инфекции ОМС
В ряде возрастных групп служит ведущей причиной ХПН и инвалидизации у
детей
3. Гломерулонефрит
ГН – приобретенноеполиэтиологическое заболевание
почек иммуновоспалительного
характера, для которого характерно
инициальное повреждение
клубочкового аппарата и возможным
вовлечением других отделов нефрона,
в частности, тубулоинтерстиция
4. Гломерулонефриты
По происхождению выделяютпервичные и вторичные ГН (на фоне
ряда СЗСТ и пр.)
По характеру течения:
- острый ГН
- хронический ГН
- быстропрогрессирующий ГН
5. Острый гломерулонефрит
Острый постстрептококковый гломерулонефрит (ОПГН) – иммунокомплексное заболеваниес циклическим течением, этиологически
связанное с β-гемолитическим стрептококком
группы А (БГСА), клинически характеризующееся острым нефритическим синдромом
Заболеваемость – 4-12 на 10 000 детей
М:Д = 2:1, чаще в дошкольном и младшем
школьном возрасте
6. Хронический гломерулонефрит
ХГН – группа первичных гломерулопатий,различных по морфологическим, клиническим
и иммунологическим вариантам, характеризующаяся персистирующим прогрессирующим
течением с развитием склероза гломерул с
последующим тубулоинтерстициальным
склерозом и частым исходом в ХПН
ХГН – это, как правило, первично-хроническая
болезнь, реже – исход ОГН
7. Быстропрогрессирующий гломерулонефрит (БПГН)
БПГН – форма ГН, для которойхарактерно особое тяжелое течение со
сверхвысокой активностью и быстро
нарастающей почечной недостаточностью (часто необратимого характера) с
развитием терминальной уремии в
течение нескольких недель или месяцев
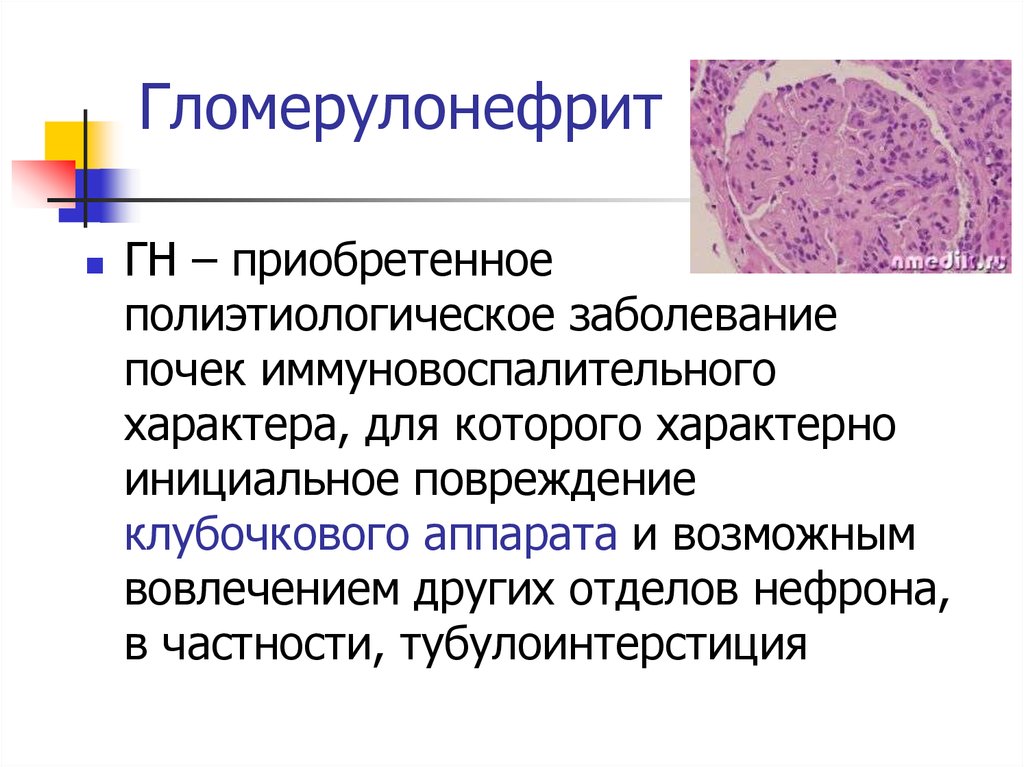
8. Клиническая классификация (Н.А. Коровина, 1990)
ФормаГематурическая
Нефротическая
Смешанная
Фаза
Функция
почек
Активная:
Сохранена
- период разгара
Нарушена
- период стихания (парциальные
- кл. ремиссия
нарушения)
Неактивная:
ОПН
- кл.-лаборатор ХПН
ная ремиссия
9. Особенности ГН у детей
У детей с острым и первичным ХГН не удаетсявыявить различий этиологических факторов
ХГН может протекать с рецидивами,
латентным прогрессированием или
постоянным сохранением активности процесса
У детей дошкольного возраста острое и
хроническое течение встречаются одинаково
часто, у школьников преобладает ХГН
10. Этиология
1. Стрептококковая инфекция:Ангина
Скарлатина
Острая инфекция дыхательных путей
Отит
Кожные поражения
(импетиго, рожа)
11. Этиология
2. Персистирующие вирусные инфекции(гепатиты В и С, ЦМВИ, ВИЧ, герпесвирусы и др.)
3. Механические и физические факторы:
Переохлаждение
Инсоляция
Травма
12. Этиологические факторы
3. Аллергические и токсическиевоздействия:
Пищевые продукты (облигатные
аллергены и др.)
Химические вещества
Лекарственные средства
4. Вакцинации
5. Этиология неясна
13. Предрасполагающие факторы
Отягощенная наследственность поинфекционно-аллергическим
заболеваниям
Повышенная семейная восприимчивость
к стрептококковой инфекции
Наличие у ребенка очагов хронической
инфекции, гиповитаминоза,
гельминтозов
14. Предрасполагающие факторы
Наследственная предрасположенность кразвитию ГН в виде повышенной
готовности к образованию ЦИК, их
элиминации вследствие сниженной
функциональной активности МФ, что
связано с преобладанием Аг В8, В12,
В35, DR2 системы HLA в галотипном
наборе больных
15. Патогенез
2 основных механизма:иммунокомплексный (III тип)
аутоиммунный (аутоАт к базальной
мембране клубочков и цитотоксические Т-лимфоциты)
16. Патогенез
Синтез нефритогенных АСАт собразованием ЦИК (Аг + Ат)
Перекрёстная реакция АСАт с
антигенами клубочка
Образованные иммунные комплексы
активируют систему комплимента →
повреждение эндотелия капилляров
клубочков с развитием экссудативных и
пролиферативных процессов
17. Патогенез
Повреждение эндотелия провоцируетактивацию системы гемостаза и
развитие локального внутрисосудистого
свертывания крови с микротромбозом
(тромбоцитарные и фибриновые
тромбы) капилляров клубочков
18. Патогенез
Аутоиммунный механизмДисфункция Т-клеточного звена иммунитета
(дефицит Т-супрессоров, аутоАт, цитотоксические Т-лимфоциты)
Непосредственное воздействие цитокинов
Нарушение гломерулярной проницаемости
для белков (НСМИ)
Структурные повреждения ГБМ в результате
иммунологического и/или склеротического
процесса → неселективная протеинурия
19. Клиническая картина
Латентный период после перенесеннойстрептококковой инфекции от 2-4 (ангина) до
3-6 нед. (после импетиго)
Острое и/или постепенное начало болезни
исподволь без предшествующего фактора
В начальном периоде симптомы общей
интоксикации (утомляемость, снижение или
отсутствие аппетита, головные боли, тошнота,
иногда рвота, бледность, боли в области
живота и тяжесть в поясничной области, ↑ Т)
20. Клиническая картина
Триада симптомов:Отёки
Артериальная гипертензия
Мочевой синдром
21. Гематурическая форма
Чаще у детей старше 5 летОтёки (↑ проницаемости капилляров в
условиях гиперволемии и ↑ гидростатического
давления), чаще на лице и ногах,
плотные, у 80-90% детей.
Проба Мак-Клюра-Олдрича ускорена
22. Гематурическая форма
↑ АД(систолическое и диастолическое,
активация РААС) у более чем 50% детей от
нескольких часов до недель (глазное дно –
спазм сосудов сетчатки)
Возможна гипертоническая энцефалопатия
Изменения со стороны сердца (тахикардия,
реже – брадикардия, приглушение тонов)
23. Гематурическая форма
Олигурия (у 50% детей), восстановление впервые 3-7 дней
Мочевой синдром:
- гематурия (от микро- до макрогематурии –
моча цвета «мясных помоев»)
- протеинурия (до 1-2 г/сут) неселективная
- цилиндрурия (гиалиновые и эритроцитарные)
- м.б. в 1-е дни абактериальная лейкоцитурия
24. Нефротическая форма
У 70% больных в возрасте 1-7 лет,преимущественно у мальчиков
Массивные отеки (вплоть до анасарки) за
счет снижения онкотического давления плазмы
Кратковременное ↑ АД у ⅓ больных
Протеинурия > 3 г/сут, чаще селективная
В первые 10-14 дней – умеренная гематурия
(до 10-20 в п/зр.)
25. Нефротическая форма
Гипопротеинемия и гипоальбуминемия <40-30 г/л
Диспротеинемия (↑ α2-глобулинов)
Гиперхолестеринемия и гиперлипидемия
СОЭ ↑ до 50-70 мм/час
26. Смешанная форма
Чаще у детей старше 10-12 летВедущий синдром – стойкая, нередко
нарастающая АГ
Отеки разной степени выраженности – от
пастозности лица до распространенных и
полостных отеков
Мочевой синдром – «смешанного» характера
(протеинурия > 1-2 г/сут, неселективная,
микро- и макрогематурия)
27. Диагностика
Активность процесса:ПАК (анемия, лейкоцитоз, м.б. нейтрофилез,
эозинофилия, ↑ СОЭ)
Мочевой синдром (в зависимости от формы),
осм. плотность мочи > 1020
Белок и фракции (гипопротеинемия,
гипоальбуминемия, диспротеинемия – ↑ α2 и γглобулинов)
Гиперхолестеринемия и гиперлипидемия
28. Диагностика
Гиперкоагуляция (↓ ПВ, АТ III, ФА, ↑ Ф, РФМК)Иммунограмма:
- ↑ титра антистрептолизина О
- ↑ ЦИК
- ↑ Ig M, Ig G
- ↓ С3, С5 фракций комплемента
Нарушение функции почек:
КФ (↓), креатинин, мочевина (↑), ацидоз
29. Диагностика
УЗИ почекНефробиопсия при ХГН для определения
морфологического типа поражения почек с
целью решения вопроса о назначении иммунодепрессивной терапии и определения
прогноза
Мембранозный, диффузный фибропластический и экстракапиллярный типы – показание
для ранней комбинированной терапии (ГКС,
ЦС, антикоагулянты, дезагреганты)
30. Диагностика
Гематурическая форма (мезангиопролиферативный и мембранозно-пролиферативный ГН)Нефротическая форма (минимальные изменения и мембранозно-пролиферативный типы)
Смешанная форма (мембранозно-пролиферативный, фибропластический типы, фокальносегментарный гломерулосклероз и тубулоинтерстициальные нарушения)
Быстропрогрессирующий ГН
(экстракапиллярный с полулуниями)
31. Морфологические типы
У дошкольников преобладает минимальныйтип изменений гломерул
В возрасте 6-8 лет – мембранозно-пролиферативные и мезангиопролиферативные
изменения
У 11-14-летних – преобладают пролиферативные и фибропластические процессы, имеющие
с самого начала хроническое течение
32. Девочка Т., 7 лет
Поступила в нефрологическое отделение РДКБэкстренно 12.10.12 г. с жалобами на головные
боли, головокружение, слабость, вялость,
снижение диуреза, отечность лица, голеней,
повышение АД до 145/100 мм рт. ст.
Больна с 1.10: кашель, насморк, Т 38,5°
(ОРВИ). Затем снизился диурез, моча цвета
«мясных помоев». С 3 по 12.10 лечилась в 5-й
детской больнице с DS: Норовирусная
инфекция. ОРВИ. ОГН, нефротическая форма.
33. Девочка Т., 7 лет
Анамнез жизни: родилась доношенной, масса3870 г, длина 55 см. От сверстников в развитии
не отставала, прививки по возрасту. Часто болеющий ребенок (ежегодно 5-6 раз ОРВИ, в 4 года
– пневмония справа, 6 лет – ИМ (ВЭБ, ЦМВ)
Объективно: состояние средней тяжести. Отечность лица, голеней, Т в норме. Кожа бледно-розовая. Зев гиперемирован, миндалины рыхлые.
ЛУ б/о. Дыхание везикулярное, ЧД 26. Тоны
ритмичные, ЧСС 96 в мин., АД 145/95 мм рт. ст.
34. Девочка Т., 7 лет
Живот умеренно болезненный в околопупочной области. Симптом сотрясения справа (+).Моча цвета «мясных помоев»
ПАК: Эр. 4,52х1012/л, Hb 114 г/л, лейк.
7,8х109/л, б. 1, э. 1, п. 3, с. 53, л. 38, мон. 4,
СОЭ 32 мм/ч. Тр. 531х109/л
Моча: цвет бурый, мутная, 1025, белок 1,5 г/л,
почечный эпителий 1-2, эр. в б/к, лейк. 10-15,
зерн. цил. 1-2, лейк. цил. 0-1 в п/зр.
35. Девочка Т., 7 лет
Протенограмма: ОБ 74,3 г/л, альбумины 50%,α1 5%, α2 12%, β 13%, γ 20%
Холестерин 4,14 ммоль/л, β-ЛП 3,49 г/л
Мочевина 3,68 ммоль/л, креатинин 61 мкмоль/л,
КФ 125 мл/мин.
Калий, натрий, фосфор, кальций в норме
Фибриноген 4 г/л, АЧТВ 28", ПВ 13", ТВ 12,8",
МНО 0,88, РФМК 13 мг%
АСЛ-0 400 ЕД
36. Девочка Т., 7 лет
Проба Зимницкого: ДД 586 мл, НД 181 мл, отн.плотность 1005-1028
Бакпосев мочи – роста нет
DS: Острый посттрептококковый ГН,
гематурическая форма, активная стадия, без
нарушения функции почек
Лечение: режим постельный, стол с
ограничением соли и жидкости, цефуробол,
гепарин, курантил, лазикс, верошпирон,
капотен, витамин Е
37. Девочка Т., 7 лет
Динамика на фоне лечения2.11. – бледные кожные покровы, отечность
лица, умеренная гиперемия зева, АД 135/90
мм рт. ст.
22.10. – моча с/ж, мутная, 1015, белок 0,09
г/л, эр. 5-10, лейк. 1-4 в п/зр.
29.10. – СОЭ снизилась до 2 мм/час
26.10. – АСЛ-О 600 ЕД
38. Дифференциальный диагноз
Обострения хронического нефритаБыстропрогрессирующий нефрит
Наследственный нефрит
Острый пиелонефрит
Туберкулёз почек
Нефролитиаз
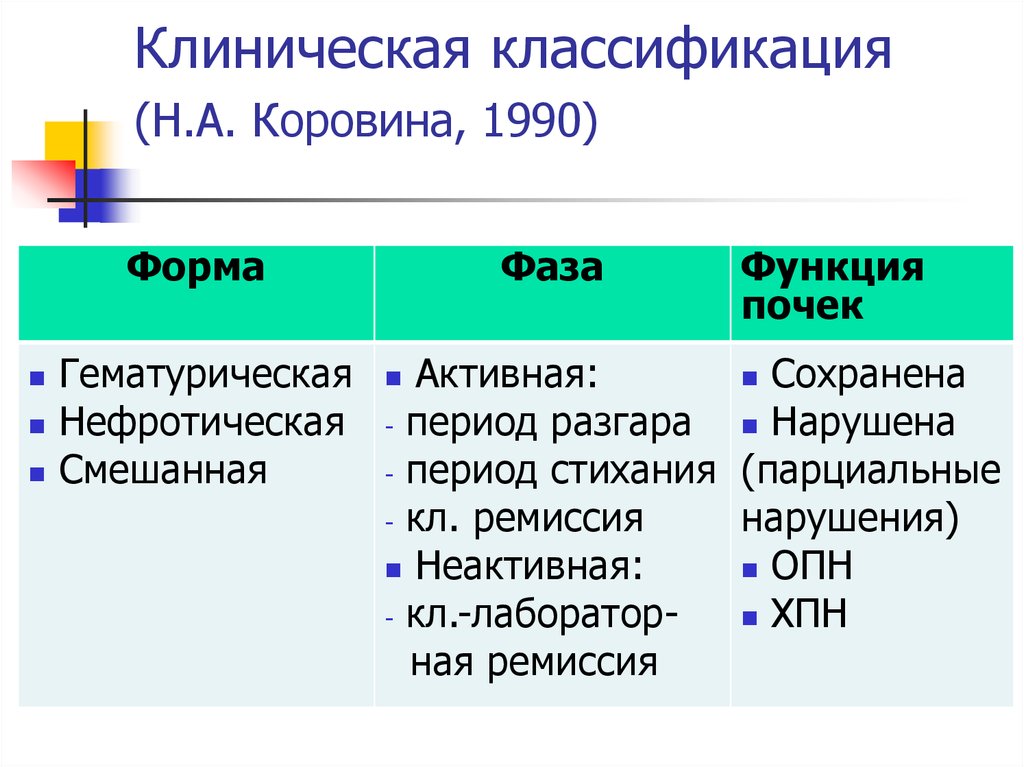
39. Дифференциальный диагноз
СимптомыХронический
пиелонефрит
Хронический
гломерулонефрит
Циститы
+
-
ОГН в анамнезе
-
+
Боли в пояснице
+
-
Дизурия
+
-
редко
часто
Лейкоцитурия
+
-/+
Бактериурия > 100
тыс.
+
-
Протеинурия > 1 г/л
40. Дифференциальный диагноз
СимптомыХронический
пиелонефрит
Хронический
гломерулонефрит
Снижение относительной плотности мочи
без ХПН
+
-
Асимметрия размеров
и функции почек
+
-
Изменения на экскреторной урографии
+
-
41. Базисная терапия
Постельный режим 2-3 нед., покой, теплоДиета №7 (в 1-е дни и недели бессолевая, с
ограничением животного белка до 1 г/кг) ,
ограничение жидкости (15 мл/кг).
С 4-й недели – 0,5 г соли, к 8-й нед. – 1,5 г.
Количество соли в течение 1-2 лет не >¾ от
нормы.
Через 1 мес. – стол №5
42. Этиотропная терапия
Антибактериальная терапия:- пенициллины – амоксициллин 2-4 нед.
- при непереносимости – макролиды
(кларитромицин, рокситромицин,
спирамицин и др.)
43. Этиотропная терапия
ТонзиллэктомияСанация полости рта
Элиминация аллергенов
Противовирусная терапия
44. Патогенетическая терапия
Антиагреганты (курантил 5-7 мг/кг, илидипиридамол 2,5-3 мг/кг) 3-4 нед.
Антикоагулянты:
- гепарин 75-150-250 ЕД/кг
п/к 4 раза в сут 2-4 недели
- фраксипарин 0,1 мл/10 кг
1 раз/сут
45. Патогенетическая терапия
Нефротическая формаПреднизолон 2 мг/кг/сут 6 нед.
Снижение до 1,5 мг/кг /48 ч – 4 нед.
(альтернирующий курс)
Постепенное снижение до отмены (2 нед.)
Общая длительность 3-6 мес.
46. Патогенетическая терапия
Противоаллергические препараты(задитен, кетотифен) за 3-4 нед. до отмены
преднизолога в течение 4-6 мес.
Мембраностабилизирующие препараты
(димефосфон, ксидифон) 1-2 мес.
47. Патогенетическая терапия
При частичнойгормоночувствительности:
На 4-5-й неделях лечения – пульс-терапия
метилпреднизолоном 30 мг/кг (≤ 1 г) в/в №3
через день
При гормонорезистентности
– биопсия почки
48. Патогенетическая терапия
Стероидрезистентный НСЛечение зависит от морфологического типа
Пульс-терапия метипредом 30 мг/кг 3 раза в
нед. (2 нед.), затем 1 раз в 2 нед. – 1-2 мес. (8
мес.)
Пульс-терапия циклофосфаном 10-12 мг/кг 2
раза в нед., затем 1 раз в 3-4 нед. (6-12 мес.)
Циклоспорин А (сандиммун)
Мофетила микофенолат (селлсепт)
Иммунодепрессанты с плазмаферезом
49. Патогенетическая терапия
Рецидивирующий и стероидзависимый НСЛевамизол (декарис) 2,5 мг/кг/48 ч.
Цитотоксические препараты или
селективные иммунодепрессанты:
- циклофосфан 2 мг/кг, хлорбутин (лейкеран)
0,2 мг/кг – 8-12 нед.
- циклоспорин А 3-6 мг/кг 3-6 мес.
- селлсепт, майфортик, такролимус
50. Симптоматическая терапия
Гипотензивная терапия:- Ингибиторы АПФ (каптоприл, капотен) в
дозе 0,3-3 мг/сут
- Эуфиллин 2,4% 2 мг/кг в/в в 10% глюкозе
Диуретики:
- Фуросемид 1-4 мг/кг
- Гипотиазид 1-2 мг/кг
- Верошпирон 2-4 мг/кг
Фитотерапия
51. Прогноз
ОГН85-90% - выздоровление
Переход в ХГН (вероятен при затяжном
течении и НС)
ХГН
НСМИ – благоприятный у 80-90%
Мембранозно-пролиферативный (5-летняя
выживаемость – 51%, 10-летняя – 32%)
Фокально-сегментарный гломерулосклероз –
у большинства неблагоприятный
52. Диспансеризация (ОПГН)
Осмотр специалистами:Педиатр: в 1-е 3 мес. – 2 раза в мес., с 3 до
12 мес. – 1 раз в мес., затем 1 раз в 2-3 мес.
Нефролог: 1-й год – 1 раз в 3 мес., затем 12 раза в год
Стоматолог: 1 раз в 6 мес.
ЛОР: 1-2 раза в год
53. Диспансеризация
Методы обследования:Анализ мочи 1-е 6 мес. – 1 раз в 10-14 дн.,
затем 1 раз в мес.
ПАК 1 раз в год
Пр. Нечипоренко 1 раз в 3-6 мес.
Суточная моча на белок 1 раз в год
Проба Зимницкого 1 раз в 6 мес.
Посев мочи 1-2 раза в год
Пр. Реберга, мочевина 1 раз в год
54. Диспансеризация (ХГН)
Осмотр специалистами:Педиатр: ежемесячно
Нефролог: 1 раз в 3 мес.
Стоматолог: 1 раз в 6 мес.
ЛОР: 1-2 раз в год
Методы обследования:
Анализ мочи 1 раз в мес.
ПАК 1 раз в 3-6 мес.
Проба Зимницкого, Реберга, мочевина 1 раз в
2-3 мес.
ЭКГ 1 раз в 6 мес.
55. Диспансеризация
Пути оздоровления:Режим (избегать переохлаждения), диета
Местный нефрологический санаторий (ОПГН)
Патогенетическое лечение (ХГН)
Санация очагов хронической инфекции
Ан. мочи при интеркуррентном заболевании,
выздоровлении через 2-3 мес.
56. Диспансеризация
Пути оздоровления:Исключить γ-глобулины, препараты крови,
нефротоксические препараты
Мед. отвод от прививок на 1 год (ОПГН),
пожизненно (ХГН)
ФК – специальная группа
57. Профилактика
Своевременная диагностика иадекватная терапия стрептококковых
заболеваний
Санация очагов хронической инфекции
Рациональное проведение
профилактических прививок
58. Спасибо за внимание!
59. Морфологические типы
Нефротический синдром с минимальнымиизменениями (НСМИ) – 75-80% в структуре НС
Мембранозный ГН – нефротическая форма без
острого начала
Мембранозно-пролиферативный (МПГН) –
смешанная или нефротическая форма
Мезангиопролиферативный ГН (МзПГН) –
гематурическая (реже нефротическая) форма с
волнообразным течением
60. Морфологические типы
Фокально-сегментарый гломерулосклероз –гормонорезистентный НС
Фибропластический – исход перечисленных
форм (смешанная форма с медленно
прогрессирующим течением)
Быстропрогрессирующий ГН (экстракапиллярный
с полулуниями)

























































 Медицина
Медицина