Похожие презентации:
Менингококковая инфекция у детей
1. МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ У ДЕТЕЙ :
пути решения проблемыИванова
Марина Витальевна
2.
Заболеваемость генерализованными формамименингококковой инфекции (ГФМИ) в РФ
на 100 тыс. населения
3,5
3
2,5
2
1,5
1
0,5
0
2,6 2,7
2,9
2,7
2,7
2,4
2,1
1,95 2,1
2,22
2,14
2,3
2,02 1,95
1,71 1,58
1,47
1,26
0,99
1 0,89
0,79
1992 1993 1994 1995 1996 1997 1998 1999 2000 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 2012 2013 2014
ДЕТИ
Менингококковая инфекция и гнойные бактериальные менингиты в РФ Роспотребнадзор 2012, Данные ГСЭН за 2014 г.
3.
Возрастная структура ГФМИ в РФN=1181
Возрастное распределение случаев ГФМИ
у детей младше 1 года
450
N=261
50%
42%
40%
30%
26%
25%
20%
10%
400
350
300
250
200
150
100
50
0
< 1 1-4 лет 5-14
года
лет
15-24 25-44 45-64
года года
лет
7%
0%
0-2 мес
3-5 мес
6-8 мес 9-11 мес
Менингококковая инфекция и гнойные бактериальные менингиты в РФ
Роспотребнадзор 2013
>65
лет
4. Летальность от ГФМИ в различных возрастных группах в РФ
N=1181/17035%
Общая летальность от ГФМИ в 2015 г
15 %
30%
25%
20%
15%
10%
5%
0%
0-2
мес
3-5
мес
6-8
мес
9-11
мес
<1
года
1 год
2-4
года
5-9
лет
10-14 15-19 20-24 25-44 45-64 > 65
лет
лет года года года лет
Менингококковая инфекция и гнойные бактериальные менингиты в РФ
Роспотребнадзор 2012
5. Классификация клинических форм менингококковой инфекции
Локализованные формы:менингококковый назофарингит;
носительство менингококка;
Генерализованные формы:
менингококкцемия;
менингит;
менингоэнцефалит
смешанная (менингококцемия+менингит)
Редкие формы:
артрит;
эндокардит;
иридоциклит.
6. ДИНАМИКА КЛИНИЧЕСКИХ ФОРМ ГМИ У ДЕТЕЙ В С-ПЕТЕРБУРГЕ В ПЕРИОД 1995-2014 гг
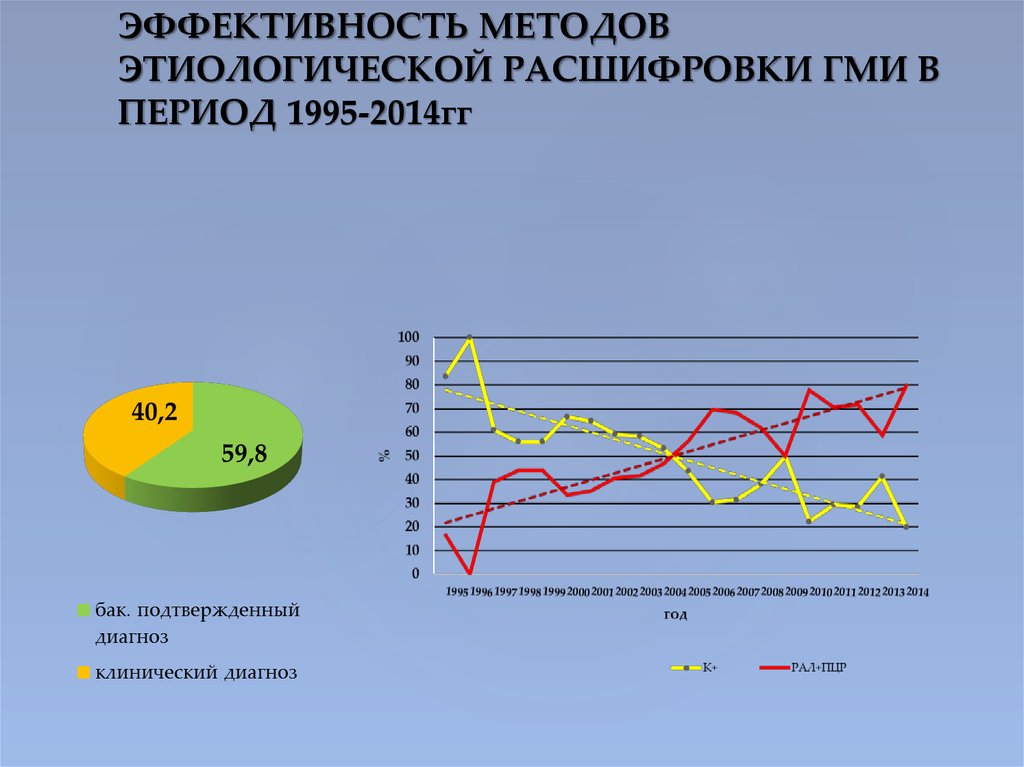
7. ЭФФЕКТИВНОСТЬ МЕТОДОВ ЭТИОЛОГИЧЕСКОЙ РАСШИФРОВКИ ГМИ В ПЕРИОД 1995-2014гг
8. ДИНАМИКА СЕРОГРУППОВОГО ПЕЙЗАЖА МЕНИНГОКОККОВ, ВЫЗВАВШИХ ГМИ У ДЕТЕЙ В С-ПЕТЕРБУРГЕ В ПЕРИОД 1995-2014гг
9. «Классический» вариант генерализованной формы менингококковой инфекции
ОСТРЕЙШЕЕ НАЧАЛОЛИХОРАДКА (2-Х ВОЛНОВЫЙ ХАРАКТЕР)
ВЫРАЖЕННАЯ ИНТОКСИКАЦИЯ
ГЕМОРРАГИЧЕСКАЯ СЫПЬ или ПЯТНИСТО-ПАПУЛЕЗНАЯ
+ГЕМОРРАГИЧЕСКАЯ СЫПЬ НА 2 ВОЛНЕ ЛИХОРАДКИ
ОБЩЕМОЗГОВЫЕ НАРУШЕНИЯ
МЕНИНГЕАЛЬНЫЕ СИМПТОМЫ
ВОСПАЛИТЕЛЬНЫЕ ИЗМЕНЕНИЯ В АН.КРОВИ И ЦСЖ
ВНУТРИ И ВНЕКЛЕТОЧНЫЕ ГР «-»ДИПЛОКОККИ В КРОВИ И ЦСЖ
ВЫДЕЛЕНИЕ КУЛЬТУРЫ МЕНИНГОКОККА ИЗ КРОВИ И/ИЛИ
ЛИКВОРА
10. Прогностически неблагоприятные признаки ГФМИ
Ранний возраст детей - до 1 годаБыстрое нарастание геморрагической сливной сыпи с некротическим
компонентом
Преимущественное расположение сыпи на лице
Низкое артериальное давление, плохо поддающееся коррекции
гормонами
Гипотермия
Отсутствие менингита
Отсутствие лейкоцитоза в крови
Тромбоцитопения
11.
СРОКИ ГОСПИТАЛИЗАЦИИ БОЛЬНЫХМЕНИНГОКОККОВОЙ ИНФЕКЦИЕЙ
(по данным НИИДИ)
14%
21%
65%
1 день болезни
позже 3 дня болезни
2-3 день болезни
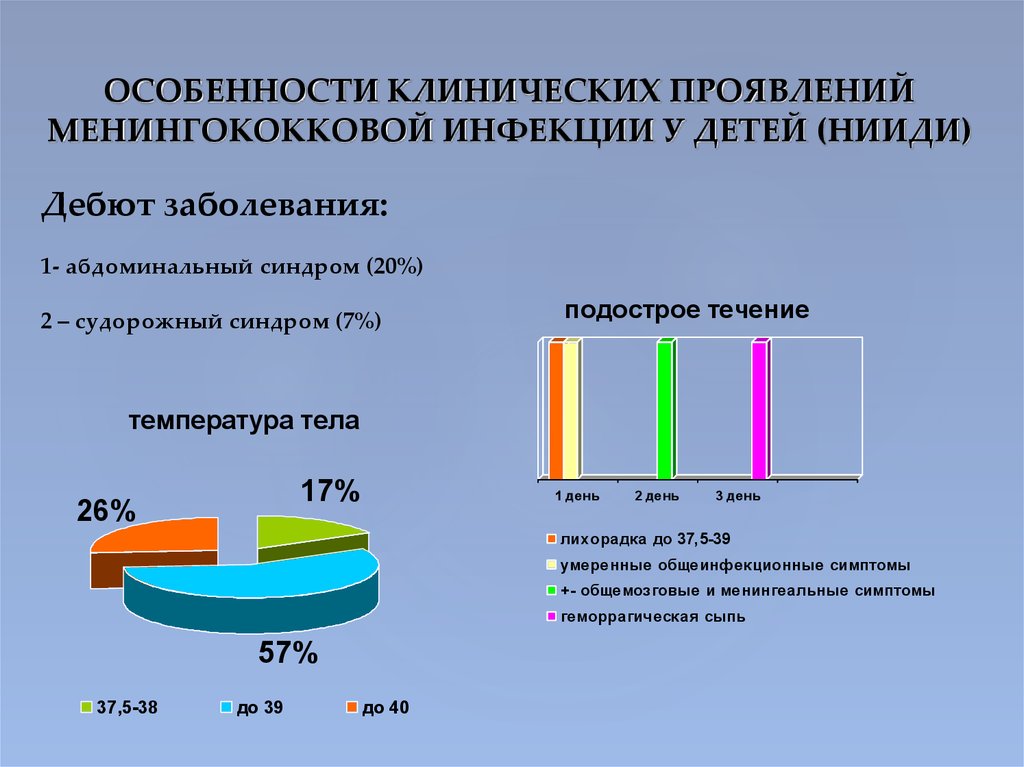
12. ОСОБЕННОСТИ КЛИНИЧЕСКИХ ПРОЯВЛЕНИЙ МЕНИНГОКОККОВОЙ ИНФЕКЦИИ У ДЕТЕЙ (НИИДИ)
Дебют заболевания:1- абдоминальный синдром (20%)
2 – судорожный синдром (7%)
подострое течение
температура тела
17%
26%
1 день
2 день
3 день
лихорадка до 37,5-39
умеренные общеинфекционные симптомы
+- общемозговые и менингеальные симптомы
геморрагическая сыпь
57%
37,5-38
до 39
до 40
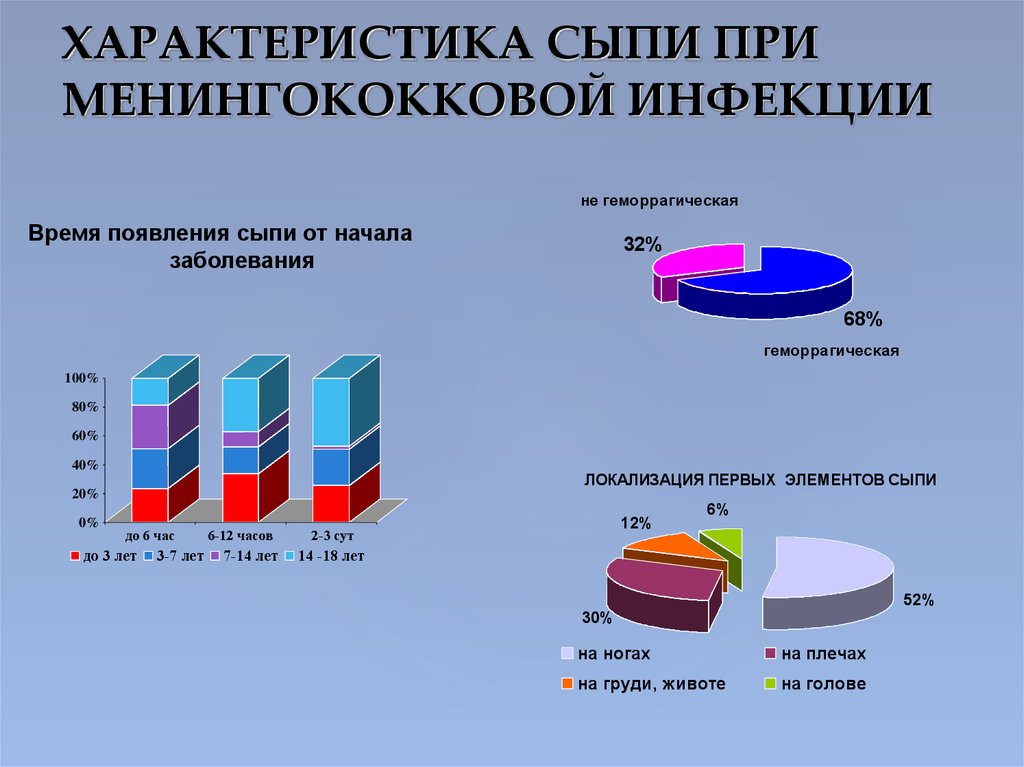
13. ХАРАКТЕРИСТИКА СЫПИ ПРИ МЕНИНГОКОККОВОЙ ИНФЕКЦИИ
не геморрагическаяВремя появления сыпи от начала
заболевания
32%
68%
геморрагическая
100%
80%
60%
40%
ЛОКАЛИЗАЦИЯ ПЕРВЫХ ЭЛЕМЕНТОВ СЫПИ
20%
0%
до 6 час
до 3 лет
3-7 лет
6-12 часов
7-14 лет
12%
2-3 сут
6%
14 -18 лет
52%
30%
на ногах
на плечах
на груди, животе
на голове
14.
ЧАСТОТА И ХАРАКТЕРИСТИКА МЕНИНГЕАЛЬНЫХСИМПТОМОВ ПРИ МЕНИНГОКОККОВОМ МЕНИНГИТЕ
У ДЕТЕЙ (по данным НИИДИ)
15%
44%
41%
отсутствуют
сомнительные
выраженные
15. Показатели анализа крови
лейкоцитоз76,1%
нормоцитоз
6%
лейкопения
нарастание
лейкоцитоза
На 2-3сут
18%
тромбоцитопения
33%
СОЭ (мм/ч)
14,5
10%
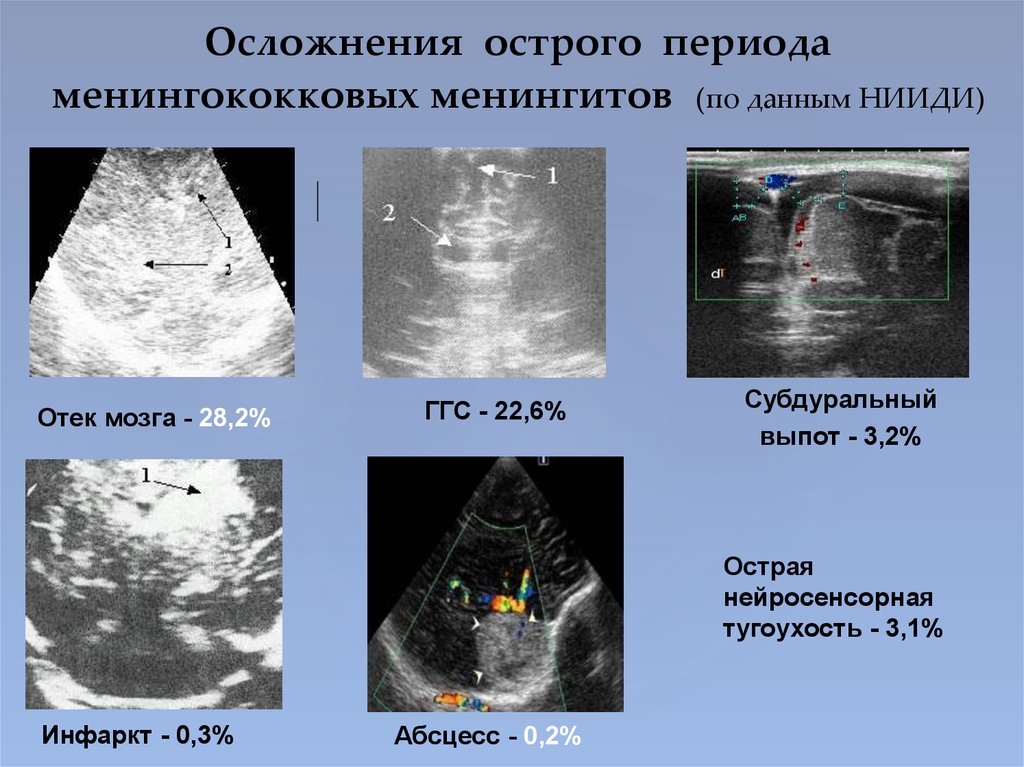
16. Осложнения острого периода менингококковых менингитов (по данным НИИДИ)
Отек мозга - 28,2%ГГС - 22,6%
Субдуральный
выпот - 3,2%
Острая
нейросенсорная
тугоухость - 3,1%
Инфаркт - 0,3%
Абсцесс - 0,2%
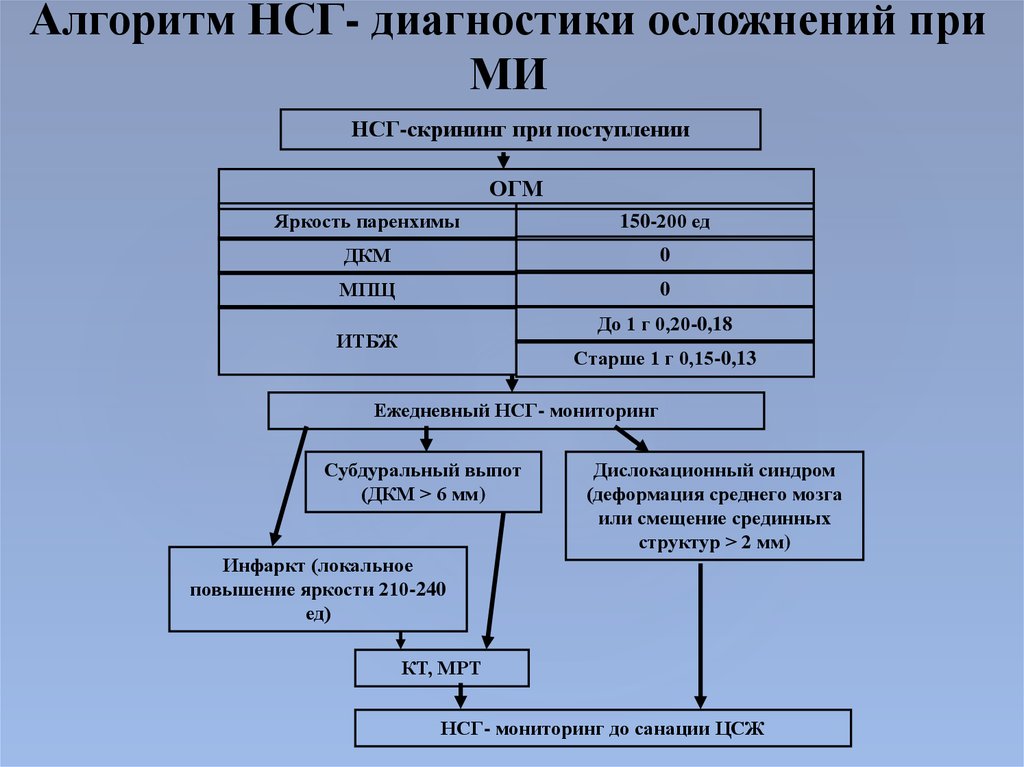
17. Алгоритм НСГ- диагностики осложнений при МИ
НСГ-скрининг при поступленииОГМ
Яркость паренхимы
150-200 ед
ДКМ
0
МПЩ
0
До 1 г 0,20-0,18
ИТБЖ
Старше 1 г 0,15-0,13
Ежедневный НСГ- мониторинг
Субдуральный выпот
(ДКМ > 6 мм)
Дислокационный синдром
(деформация среднего мозга
или смещение срединных
структур > 2 мм)
Инфаркт (локальное
повышение яркости 210-240
ед)
КТ, МРТ
НСГ- мониторинг до санации ЦСЖ
18. Лечение менингококковой инфекции
Госпитализация в стационар, при ГТМИ сугрозой развития ИТШ – в ближайший
стационар, имеющий ОРИТ
Антибактериальными препаратами широкого
спектра, чаще цефалоспоринами III поколения
Реанимационные мероприятия,
противошоковая терапия
Патогенетическая терапия
World Health Organization. Wkly Epidemiol Rec. 2011; 86: 521 – 539 , МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ
ФЕДЕРАЦИИ ПРИКАЗ от 9 ноября 2012 г. N 804н; Менингококковая инфекция у детей. Метод рекомендации под редакцией
Ю.В. Лобзина, Санкт-Петербург, 2009
19.
Схема рекомендуемых мероприятий при ГТФМИ, сопровождающихся ИТШ и ОГМна догоспитальном этапе
(Приложение к распоряжению КЗ Администрации СПб и Центра ГСЭН в СПб № 322-р/29 от
7.09.2000 г. « О проведении эпидемиологического надзора за менингококковой инфекцией и
гнойными бактериальными менингитами, их диагностики и профилактики»)
Опорные
диагностические
признаки
Организационные
мероприятия и
манипуляции
Последовательность
терапии, дозы и способ
применения
Менингококкемия без ИТШ
1.Постоянное динамическое наблюдение и регистрация АД, пульса,
дыхания, сознания, мочеиспускания
2. Постоянное динамическое наблюдение за темпом нарастания и
характером сыпи
1. Введение литической смеси:
Анальгин 50% - 0,1 мл/год жизни,
Папаверин 1% - 0,3 мл/год жизни
Новокаин 0,25% - 1,0 мл
2. Преднизолон 2 мг/кг, в/м или в/в
3. Симптоматическая терапия
20.
Схема рекомендуемых мероприятий при ГТФМИ, сопровождающихся ИТШ и ОГМна догоспитальном этапе
(Приложение к распоряжению КЗ Администрации СПб и Центра ГСЭН в СПб № 322-р/29 от 7.09.2000 г. « О
проведении эпидемиологического надзора за менингококковой инфекцией и гнойными бактериальными
менингитами, их диагностики и профилактики»)
ИТШ - I степень
Опорные
диагностические
признаки
Организационные
мероприятия и
манипуляции
Последовательность
терапии, дозы и способ
применения
(фаза “теплой нормотонии”)
Состояние тяжелое, озноб, температура 39-40о С, возбуждение,
бледность, симптом “белого пятна”, распространенная
геморрагическая сыпь, АД - норма или повышено, тахикардия,
тахипное, выделение мочи удовлетворительное
1. Ингаляция кислорода через маску.
2. Обеспечение сосудистого доступа (катетеризация)
3.Постоянное динамическое наблюдение и регистрация АД, пульса,
дыхания, сознания
1. Введение литической смеси:
Анальгин 50% - 0,1 мл/год жизни,
Папаверин 1% - 0,3 мл/год жизни
Новокаин 0,25% - 1,0 мл
2. Гидрокортизон 20 мг/кг + Преднизолон 5 мг/кг, в/в
3. Раствор натрия хлорида 0,9% р-р Рингер-Локка – 10,0 мл/кг/час, в/в
4. Левомицетина сукцинат натрия *)*))
*) При быстрой (до 1 часа) госпитализации больного в стационар от введения антибиотиков рекомендуется воздержаться.
*)) При длительной транспортировке при налаженной противошоковой терапии в качестве стартовой
антибиотикотерапии применяется левомицетин в разовой дозе 25 мг/кг (суточная доза – 80-100 мг/кг, но не более 2 г/сут)
21.
Опорныедиагностические
признаки
ИТШ - II степень
Организационные
мероприятия и
манипуляции
1. Обеспечение проходимости дыхательных путей, ингаляция кислорода через
маску.
2. При сохраняющейся гипотонии интубация и перевод на ИВЛ.
3. Обеспечение сосудистого доступа (катетеризация).
Последовательность
терапии, дозы и способ
применения
1. Гидрокортизон 30 мг/кг + преднизолон 10 мг/кг, в/в. При отсутствии эффекта
повторить в той же дозе через 30 мин.
2. В/в боллюсное введение: р-р натрия хлорида 0,9%, р-р Рингер-Локка 20,0
мл/кг; при отсутствии эффекта повторное введение в прежней дозе.
3. При сохраняющейся гипотонии на фоне продолжения инфузионной терапии –
введение вазопрессоров: допамин - 5-10 мкг/кг/мин или норадреналин 0,02%
0,1-0,5 мкг/кг/мин в отдельную вену
Состояние очень тяжелое, лицо и кожные покровы бледные с сероватым
оттенком, акроцианоз, холодные конечности, симптом “белого пятна”, снижение
температуры тела, возбуждение, распространенная геморрагическая сыпь на
туловище, лице; пульс слабый, сохраняется тахикардия, тоны сердца глухие,
снижение АД до 70-60/40-30 мм рт.ст., тахипное, заторможенность, вялость,
олигурия
4. Левомицетина сукцинат натрия *)*))
*) При быстрой (до 1 часа) госпитализации больного в стационар от введения антибиотиков рекомендуется
воздержаться.
*)) При длительной транспортировке при налаженной противошоковой терапии в качестве стартовой
антибиотикотерапии применяется левомицетин в разовой дозе 25 мг/кг (суточная доза – 80-100 мг/кг, но не более 2 г/сут)
22.
ИТШ - III-IVстепениОпорные
диагностические
признаки
(фаза “холодной .гипотонии”)
Состояние критическое, нарушение сознания до комы, кожа синюшносероватого
цвета,
тотальный
цианоз
с
множественными
геморрагически-некротическими
элементами,
венозные
стазы.
Конечности холодные, пульс нитевидный или не определяется, резкая
одышка, тахикардия, АД ниже 60/30 мм рт.ст. или не определяется,
гипотермия, возможны судороги, анурия
Организационные
мероприятия и
манипуляции
1. Обеспечение проходимости верхних дыхательных путей, интубация
перевод на ИВЛ.
2. Обеспечение сосудистого доступа (катетеризация )
3.Постоянное динамическое наблюдение и регистрация температуры,
АД, пульса, дыхания, сознания
Последовательность
терапии, дозы и способ
применения
1. Гидрокортизон 50-70- мг/кг + преднизолон 15-20 мг/кг,в/в. При
отсутствии эффекта - повторить в той же дозе через 30 мин.
2.В/в боллюсное введение: натрия хлорида 0,9%, р-р Рингер-Локка 20,0
мл/кг; при отсутствии эффекта - введение в дозе 40,0 мл/кг
3. На фоне продолжения инфузионной терапии – введение
вазопрессоров: допамин 10-15 мкг/кг/мин или норадреналин 0,02% 0,1-0,5 мкг/кг/мин в отдельную вену
4. Левомицетина сукцинат натрия *)**)
*) При быстрой (до 1 часа) госпитализации больного в стационар от введения антибиотиков рекомендуется
воздержаться.
*)) При длительной транспортировке при налаженной противошоковой терапии в качестве стартовой
антибиотикотерапии применяется левомицетин в разовой дозе 25 мг/кг (суточная доза – 80-100 мг/кг, но не более 2 г/сут)
23.
Схема рекомендуемых мероприятий при ГТФМИ,сопровождающихся отеком головного мозга на догоспитальном этапе
Опорные
диагностические
признаки
Отек головного мозга
Организационные
мероприятия и
манипуляции
1.Обеспечение проходимости верхних дыхательных путей,
2. Ингаляция кислорода через маску,
3. Интубация и перевод на ИВЛ.
4. Обеспечение сосудистого доступа (катетеризация).
5. Постоянное динамическое наблюдение и регистрация АД,
пульса, дыхания, сознания.
6. Вызов РКЦ или БИТ (проведение ИВЛ, доступ к крупному
сосуду, введение вазопрессоров)
7. Срочная госпитализация
Последовательность
терапии, дозы и
способ применения
1.Дексазон
Состояние
очень
тяжелое,
гипертермия,
брадикардия,
сменяющаяся тахикардией, АД нормальное или повышенное,
возбуждение, расстройство сознания, менингеальные симптомы,
возможны судороги, парезы черепных нервов и конечностей.
4-8 мг в/в.
2.Лазикс 1-2 мг/кг в/в-в/м
3. При судорогах – седуксен 0.5% - 0,1
мл/кг
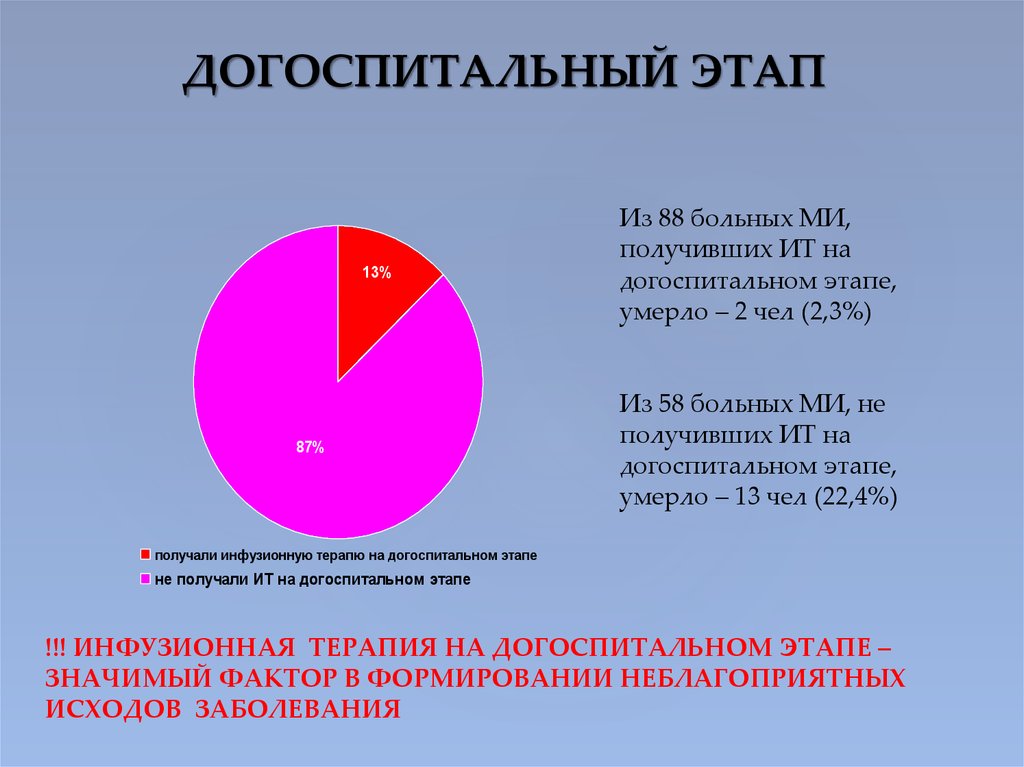
24. ДОГОСПИТАЛЬНЫЙ ЭТАП
Из 88 больных МИ,получивших левомицетин
на догоспитальном этапе,
умерло – 9 чел (10,2%)
40%
60%
Из 58 больных МИ, не
получивших левомицетин
на догоспитальном этапе,
умерло – 6 чел (10,3%)
получали левомицетин в дозе 50-200 мг/кг на догоспитальном этапе
не получали антибиотик на догоспитальном этапе
!!! ВВЕДЕНИЕ АНТИБИОТИКОВ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ НЕ
УЛУЧШАЕТ ТЕЧЕНИЕ ЗАБОЛЕВАНИЯ
25. ДОГОСПИТАЛЬНЫЙ ЭТАП
13%87%
Из 88 больных МИ,
получивших ИТ на
догоспитальном этапе,
умерло – 2 чел (2,3%)
Из 58 больных МИ, не
получивших ИТ на
догоспитальном этапе,
умерло – 13 чел (22,4%)
получали инфузионную терапю на догоспитальном этапе
не получали ИТ на догоспитальном этапе
!!! ИНФУЗИОННАЯ ТЕРАПИЯ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ –
ЗНАЧИМЫЙ ФАКТОР В ФОРМИРОВАНИИ НЕБЛАГОПРИЯТНЫХ
ИСХОДОВ ЗАБОЛЕВАНИЯ
26. Патогенетическая терапия
ПАТОГЕНЕТИЧЕСКАЯ ТЕРАПИЯПротивовоспалительная/противоотечная –
ДЕКСАЗОН (4-8 мг – с переходом на 0,6 мг/кг/сут -2-4сут)
Дегидратация – маннитол, глицерол,
лазикс 2 мг/кг/сут
3 дня, затем диакарб до 3 недель
Антигипоксанты: цитофлавин 0,6 мл/кг/сут; мексидол 5
мг/кг/сут в/в кап. № 7-10, затем внутрь до 1 мес (Гипоксен,
актовегин...)
Корректоры эндотелиальной дисфункции
(эндотелийпротективное, антитромботическое и
профибринолитическое действие) Вессел дуэ ф 1-3 мл/сут в/в
кап № 7-10, затем внутрь до 1 мес или пентоксифиллин амп.
5.0, табл.0,1 (угнетает синтез цитокинов, ингибирует
фосфодиэстеразу, в тканях накапливается ЦАМФ) 10-15
мг/кг/сут в/в кап. 1 раз/сут № 7-10, затем внутрь до 1 мес
27. Патогенетическая терапия
ПАТОГЕНЕТИЧЕСКАЯ ТЕРАПИЯНейропротекторы: пантогам- ноотропный препарат
смешанного типа с умеренной седатацией (10% сироп, табл.) –
50-70 мг/кг/сут до 1 мес
Нейровитамины
При менингоэнцефалитах: центральные
до 2 мес
холиномиметики (г л и а т и л и н)
в/в кап 1мл/5кг массы
тела/сут № 7-10, затем внутрь по 50 мг/кг/сут на 2-3 раза/день до
1,5- 2 мес)
Энергокорректоры: Карнитин и его аналоги (Элькар
50-100мг/кг/сут на 2 раза до 1-1,5 мес)
Иммуномодуляторы: анаферон детский по 1 табл. 1
раз в день до 3 мес.
28. ИСХОДЫ МЕНИНГОКОККОВОЙ ИНФЕКЦИИ (по данным НИИДИ)
69%6%
17%
4%
4%
выздоровление
летальность
ГГС
с-мы очагового поражения ЦНС
церебрастенический с-м
29.
Анализ летальных исходов при менингококковойинфекции у детей (по данным НИИДИ)
Сроки поступления в стационар
от начала заболевания
МИ – 1,6 ± 0,7 сут.
Возраст умерших от МИ
Сроки смерти от момента
поступления в стационар
МИ– 3,2 ± 1,1
Причина смерти
30. ДИНАМИКА ИСХОДОВ ПРИ ГИПЕРТОКСИЧЕСКИХ ФОРМАХ МЕНИНГОКОККОВОЙ ИНФЕКЦИИ ПРИ ВКЛЮЧЕНИИ В ТЕРАПИЮ ЭКСТРАКОРПОРАЛЬНЫХ МЕТОДОВ
ТОЛЬКО МЕДИКАМЕНТОЗНАЯТЕРАПИЯ
исходы при 3 степени
септического шока, n=10
(2011-2012гг)
{
МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ
+ГЕМОДИАФИЛЬТРАЦИЯ+
СОРБЦИЯ LPS
исходы при 3 степени
септического шока, n=12
(2013-2015гг)
100%
16,7%
летальность
летальность
выживаемость
выживаемость
83,3%
Даже современные методы терапии не гарантируют
положительный исход при ГТФМКИ
31.
Факторы определяющие неблагоприятный исходпри МИ у детей и пути решения проблемы
БИОЛОГИЧЕСКИЕ
СОЦИАЛЬНЫЕ
ВАКЦИНАЦИЯ
Особенности ребенка
Особенности возбудителя
Позднее обращение за
медицинской помощью
Отсутствие необходимой
диагностики
32.
Классификация менингококковыхвакцин
Полисахаридные вакцины
Капсульные полисахариды Neisseria meningitidis
Конъюгированные вакцины
Капсульные полисахариды связанные с высоко
иммуногенными белками
Наружно мембранные везикулярные (OMV)
вакцины
Некапсулированный подход
33. В настоящее время в России зарегистрированы
Неконъюгированная менингококковая полисахариднаягруппы А+С (Россия)
Неконъюгированная полисахаридная против серогрупп А
и С (Менинго А+С, санофи пастер);
Тетравалентная неконъюгированная вакцина против
серогрупп А, С, W-135 и Y (Менцевакс, ГлаксоСмитКляйн)
вакцина менингококковая полисахаридная (серогрупп А,
С, Y и W-135), конъюгированная с дифтерийным
анатоксином (Менактра, Санофи пастер )
34.
Преимущества конъюгированныхвакцин
Свойства
Полисахаридные Конъюгирова
вакцины
нные вакцины
Эффективность у детей
раннего возраста
Нет
ДА
Иммунологическая память
Нет
ДА
Длительный защитный
эффект
Нет
ДА
Бустерный эффект
Нет
ДА
Уменьшение случаев
носительства
Нет
ДА
Создание иммунной
прослойки
Нет
ДА
Гипореактивность при
последующих вакцинациях
Да
НЕТ
Harrison LH. Clin Microbiol Rev. 2006;19:142-164.
35. Менактра®: показания к применению
Менактрапредназначена
для
активной
иммунизации с целью профилактики инвазивной
менингококковой
инфекции,
вызванной
серогруппами менингококка (N. meningitidis) A, C, Y
и W.
В РФ Менактра разрешена к применению у лиц в
возрасте от 2 до 55 лет.
Вакцину вводят в дозе объемом 0,5 мл путем
внутримышечной инъекции однократно
Детям в возрасте от 9 до 23 месяцев вакцину
Менактра вводят в виде серии из
2 доз с интервалом
между ними не менее 3 месяцев (подано на одобрение В
МЗ РФ)
36.
SBA (GMT)SBA (GMT)
SBA (GMT)
SBA (GMT)
Менактра: индукция антител, у детей в возрасте 2-5 и
6-10 лет, по сравнению с полисахаридной вакциной
Иммунный ответ в зависимости от возрастной группы (через 28 дней после вакцинации)
Keyserling H, et al. Poster presented at the 2003 Meeting of the Pediatric Infectious Diseases Society;
Keyserling H, et al. Arch Pediatr Adolesc Med. 2005;159(10):907.
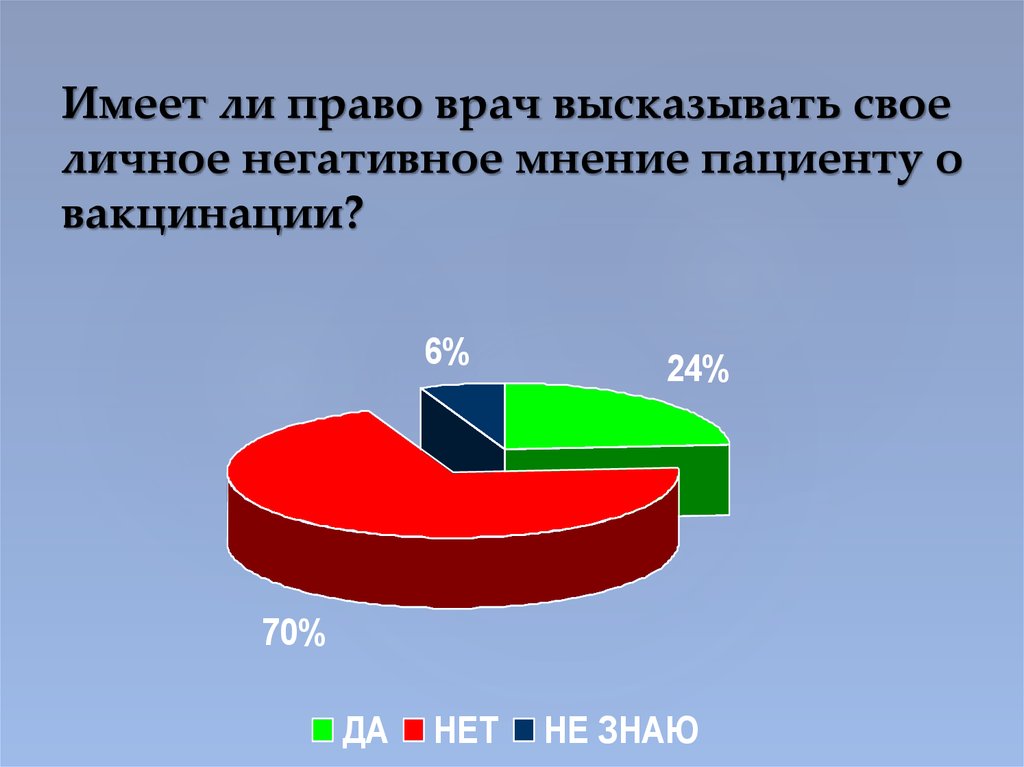
37. Имеет ли право врач высказывать свое личное негативное мнение пациенту о вакцинации?
6%24%
70%
ДА
НЕТ
НЕ ЗНАЮ
38. Тестирование врачей: темы вопросов
Иммунологические основы вакцинацииПравовые аспекты и организация
вакцинопрофилактики
Состав вакцин
Показания для вакцинации
Противопоказания к вакцинации
Неблагоприятные события в
поствакцинальном периоде
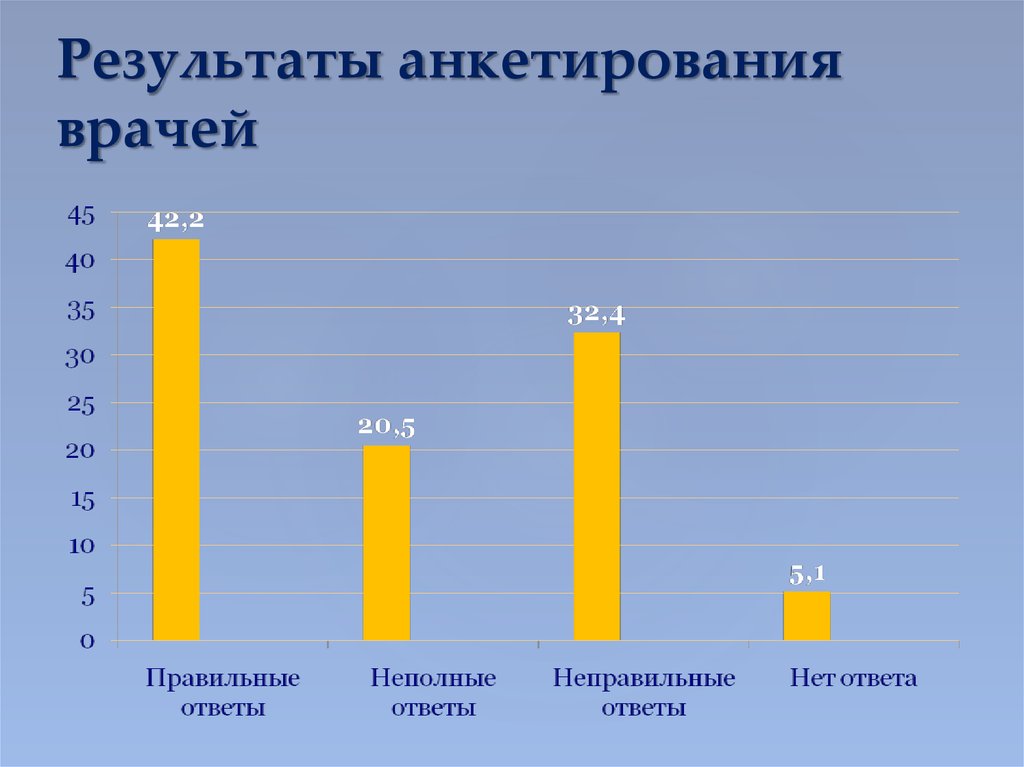
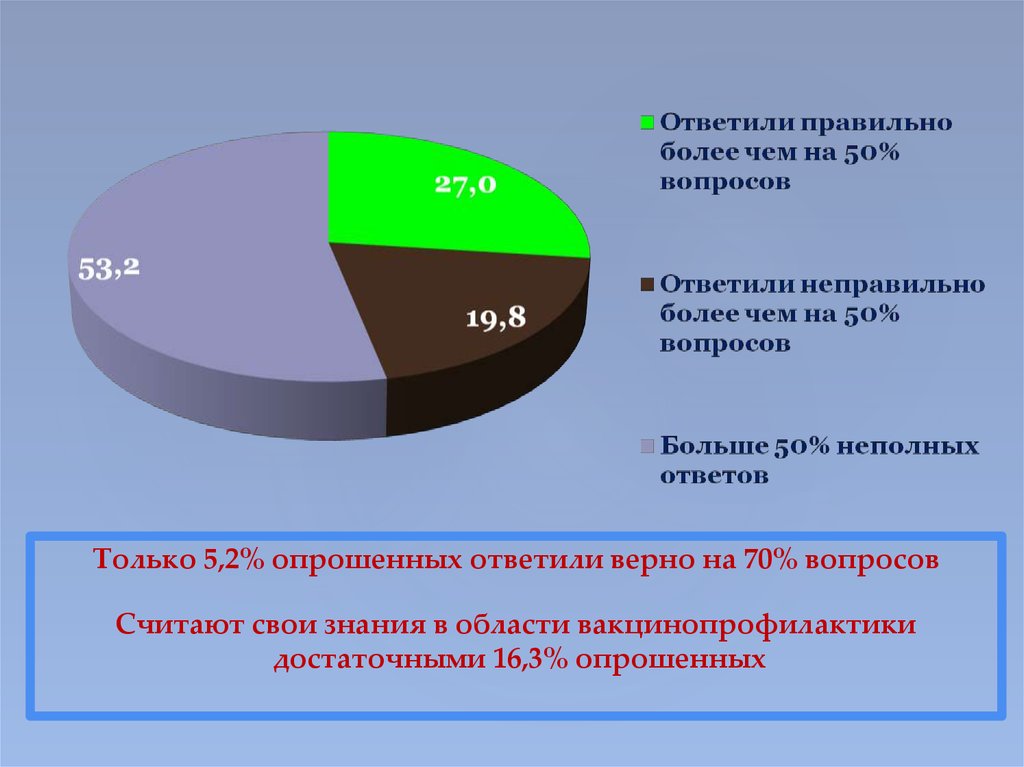
39. Результаты анкетирования врачей
40.
Только 5,2% опрошенных ответили верно на 70% вопросовСчитают свои знания в области вакцинопрофилактики
достаточными 16,3% опрошенных
































 Медицина
Медицина








