Похожие презентации:
Сахарный диабет
1. САХАРНЫЙ ДИАБЕТ
профессор Т. В. Коваленко2. Сахарный диабет
гетерогенная группа заболеваний,характеризующихся хронической
гипергликемией, возникающей в
результате нарушения секреции, действия
инсулина либо обоих факторов
одновременно
3. Этиологическая классификация нарушений гликемии (ВОЗ, 1999)
Сахарный диабет 1 типа (деструкция -клеток,приводящая к абсолютной инсулиновой
недостаточности)
Аутоиммунный
Идиопатический
4. Этиологическая классификация нарушений гликемии (ВОЗ, 1999)
Сахарный диабет 2 типаС преобладанием инсулинорезистентности и
относительной инсулиновой недостаточностью
С преобладанием секреторного дефекта,
инсулинорезистентностью или без нее
5. Этиологическая классификация нарушений гликемии (ВОЗ, 1999)
Другие специфические типы сахарного диабета1. генетические дефекты функции -клеток (MODY
диабет) – моногенные дефекты синтеза инсулина
2. генетические дефекты действия инсулина
(инсулинорезистентность типа А и др.) – обусловлены
выраженной инсулинорезистентностью
3. заболевания поджелудочной железы (панкреатит,
травма, опухоль, кистозный фиброз,
панкреатэктомия)
4. эндокринопатии (болезнь и синдром Кушинга,
акромегалия, феохромацитома, тиреотоксикоз) –
гиперпродукция контринсулярных гормонов
6. Этиологическая классификация нарушений гликемии (ВОЗ, 1999)
Другие специфические типы сахарного диабета5. СД, индуцированный лекарственными или
химическими агентами (никотиновая кислота,
глюкокортикоиды, ТГ, агонисты α- и βадренорецепторов, α-интерфероны, тиазиды)
6. инфекции (ЦМВИ, врожденная краснуха)
7. другие генетические синдромы, ассоциированные с СД
(синдром Дауна, Клайнфельтера, Лоуренса-МунаБарде-Бидля, Прадера-Вилли, Тернера)
7. Этиологическая классификация нарушений гликемии (ВОЗ, 1999)
Гестационный сахарный диабет нарушение углеводного обмена,диагностированное во время беременности
8. Сахарный диабет 1 типа
Аутоиммунное заболевание угенетически предрасположенных лиц, при
котором длительно текущий хронический
лимфоцитарный инсулит приводит к
деструкции β-клеток с развитием
инсулиновой недостаточности
9. Стадии развития СД 1 типа
1.генетическая предрасположенность предрасполагающие и протекторные гены системы
HLA
2.
пусковой момент - воздействие провоцирующего
фактора (вирусы, инородные белки, токсины)
3.
активный аутоиммунный процесс - появление
аутоантител к структурам -клеток
4.
клиническая манифестация – после гибели 80-90% клеток
5.
полная деструкция -клеток
10. Аутоиммунный СД 1 типа характеризуется:
деструкцией β-клетокналичием аутоантител
абсолютной инсулиновой недостаточностью
полной инсулинозависимостью
тяжелым течением с тенденцией к кетоацидозу
ассоциацией с генами HLA
11. Доказательства аутоиммунной природы СД 1 типа:
клеточный и гуморальный аутоиммунитет противостровковых клеток
высокая ассоциация с генами HLA-DQ и -DR
ассоциация с другими аутоиммунными заболеваниями
12. Аутоантитела-маркеры β-клеточной деструкции
1. Островково-клеточныецитоплазматические антитела - ICA
2. Антиинсулиновые антитела - IAA
3. Антитела к протеину островковых клеток –
глютаматдекарбоксилазе ( GAD ) и
тирозинфосфатазе
13. Факторы, инициирующие аутоагрессию в β-клетках (триггеры)
вирусные инфекции (Коксаки В, краснуха,паротит, корь, ветряная оспа, ЦМВИ, гепатит)
фактор питания - раннее употребление коровьего
молока (гипотеза антигенной мимикрии – сходство
антител к бычьему сывороточному альбумину и
ICA-антител)
химические агенты и токсины, разрушающие βклетки (нитрозамины, содержащиеся в некоторых
пищевых продуктах, и др.)
14. Идиопатический диабет 1 типа
Также протекает с деструкцией β-клеток исклонностью к кетоацидозу, но без признаков
аутоиммунного процесса (специфических
аутоантител и ассоциации с HLA – системой).
Эта форма заболевания характерна для пациентов
африканского и азиатского происхождения.
15.
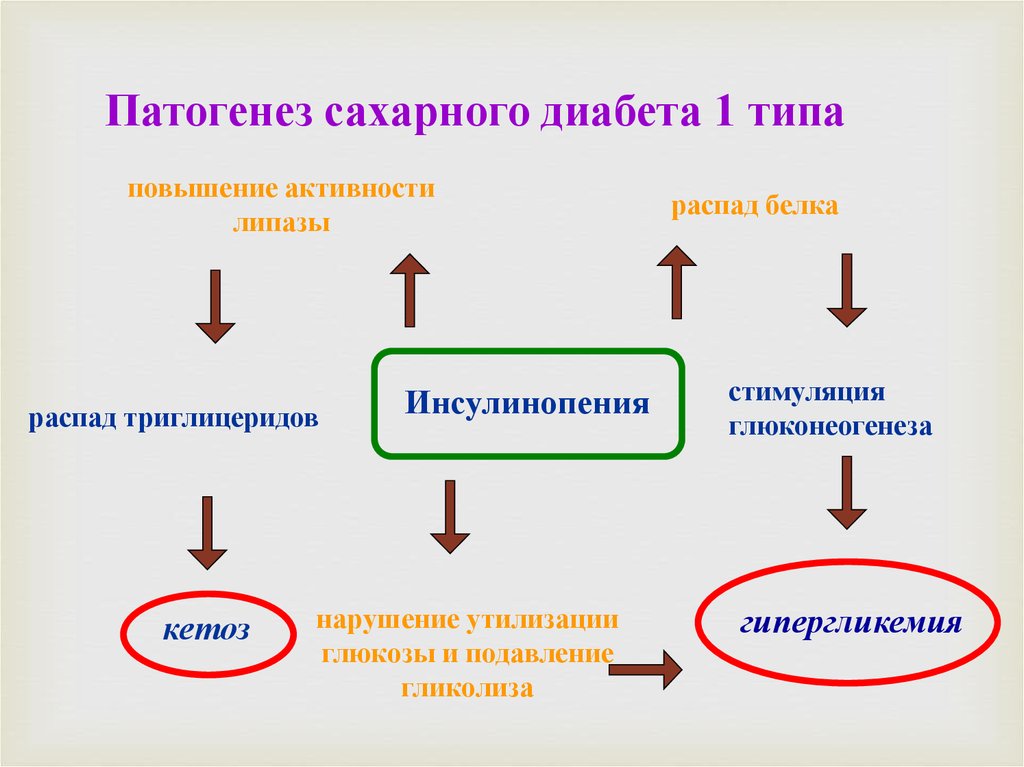
Патогенез сахарного диабета 1 типаповышение активности
липазы
распад триглицеридов
кетоз
Инсулинопения
нарушение утилизации
глюкозы и подавление
гликолиза
распад белка
стимуляция
глюконеогенеза
гипергликемия
16. Риск развития СД 1 типа (%)
Общая популяцияПотомки матерей с диабетом
0,4
2
Потомки отцов с диабетом
6,1
Потомки двух больных СД родителей
30
Монозиготные близнецы
30-50
17. Особенности СД 1 типа
СД молодых (манифестация до 40 лет)Очерченное начало
Бурная манифестация
Склонность к кетоацидозу
Быстрое развитие комы при отсутствии
своевременной диагностики и лечения
18. Сахарный диабет 2 типа
Генетически детерминированное заболевание,в основе патогенеза которого лежит
инсулинорезистентность, реализующаяся на
фоне секреторной дисфункции β-клеток
19. Инсулинорезистентность
ИР – недостаточный биологический ответ клетокинсулинзависимых тканей (печень, мышцы,
жировая ткань) на достаточное содержание
инсулина
Длительное время компенсируется
гиперинсулинемией
Генез ИР: генетические факторы, ожирение, образ
жизни и питание
20. Секреторный дефект β-клеток
Характеризуется снижением первой фазы секреторногоответа на нагрузку глюкозой, повышением
концентрации проинсулина, нарушением ритма
колебаний секреции инсулина и др.
Является следствием генетического дефекта β-клеток,
глюкозотоксичности, липотоксичности
Глюкозотоксичность – повреждающее действие
длительно существующей гипергликемии на секрецию
инсулина
21. Особенности СД 2 типа
СД пожилых (манифестация после 40 лет)Стертое начало
Длительное субклиническое течение
Отсутствие склонности к кетоацидозу
Диагностика путем скрининга гликемии
Провоцирующий фактор у 70% пациентов –
ожирение
22. Клинические симптомы СД 1 типа
ПолиурияПолидипсия
Потеря массы тела
Сухость во рту
Запах ацетона в выдыхаемом воздухе
Сухость кожи
Изменение аппетита
Рвота
Боли в животе
Головная боль
Фурункулез, зуд кожи
23. Клинические симптомы СД 2 типа
чаще в период полового созреванияассоциируется с ожирением, АГ,
гиперхолестеринемией, черным акантозом,
гирсутизмом, поликистозом яичников
абсолютного дефицита инсулина нет, повышение Спептида и инсулина
антитела к антигенам поджелудочной железы
отрицательные
у 20% больных детского возраста – возможен
кетоацидоз в дебюте, потеря массы
у 20% больных детского возраста – гипергликемии
предшествует глюкозурия в течение 1-3 лет
24.
Диагностические критерии СД и другихкатегорий гипергликемии (ВОЗ, 1999 г.)
Диагноз
Глюкоза в цельной капиллярной крови,
ммоль/л
Сахарный диабет
Натощак
6,1
Через 2 часа после нагрузки глюкозой
или оба показателя
11,1
НТГ
Натощак (если определяется)
6,1
Через 2 часа после нагрузки глюкозой
7,8 и
11,1
Нарушенная гликемия натощак
Натощак
>5,6 и < 6,1
Через 2 часа после нагрузки глюкозой
(если определяется)
7,8
25. Питание при сахарном диабете
Для того, чтобы рассчитать ребенку с СДсуточную потребность в килокалориях, пользуются
формулой расчета стандартной физиологической
диеты:
1000+(n х 100)
где n – число лет, 1000 – суточная калорийность,
которая необходима ребенку в 1 год.
В период полового созревания (подростковый возраст
– 15-18 лет) потребность в калориях может меняться в
зависимости от пола: у мальчиков она увеличивается
до 2500-3000 ккал в день, у девочек уменьшается до
1800-2300 ккал.
26. Питание при сахарном диабете
Как и у здоровых, суточная калорийность пищипокрывается на 50-55% за счет углеводов, на 1520% за счет белков и на 30% за счет жиров.
Наиболее калорийными являются жиры, при их
усвоении выделяется 9 ккал на 1 грамм жира;
сгорая, 1 грамм белков выделяет 4 ккал, 1 грамм
углеводов - 4 ккал.
27. Питание при сахарном диабете
Суточный калораж на каждый прием лучшераспределить так:
Первый завтрак – 20-25%
Второй завтрак – 10-15%
Обед – 25-30%
Полдник – 5-10%
Ужин – 20-25%
Второй ужин – 5-10%
28. Питание при сахарном диабете
Продукты, содержащие белки: мясорыба
творог
яйца
сыр
Продукты, содержащие жиры: масло растительное
масло сливочное
Эти продукты назначаются в
физиологических количествах
29. Питание при сахарном диабете
При составлении диеты калорийность углеводовизмеряют не в калориях,
а в калорийных эквивалентах – ХЕ
(за стандарт 1 ХЕ принимают 12 г углеводов)
Группы продуктов:
зерновые
некоторые овощи (картофель, кукуруза)
жидкие молочные продукты
фрукты, ягоды
30. Питание при сахарном диабете
Продукты, не повышающие сахар в крови, ненуждающиеся в подсчете:
зелень, грибы, овощи (капуста, редис, репа, кабачки,
баклажаны, тыква, перец, огурцы, томаты), в
умеренном количестве – бобовые
в физиологическом количестве – продукты богатые
жиром (масло сливочное и растительное, майонез,
сметана), белковые и белково-жировые продукты
(рыба, мясо, птица, яйца, творог)
31. Питание при сахарном диабете
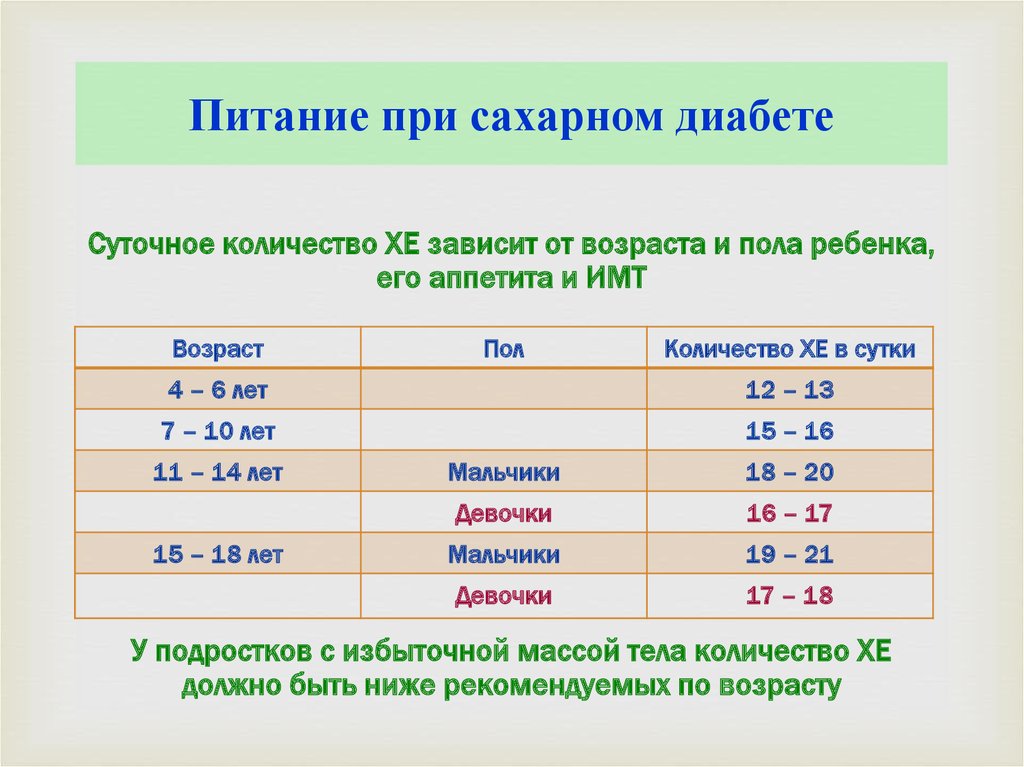
Суточное количество ХЕ зависит от возраста и пола ребенка,его аппетита и ИМТ
Возраст
Пол
Количество ХЕ в сутки
4 – 6 лет
12 – 13
7 – 10 лет
15 – 16
11 – 14 лет
15 – 18 лет
Мальчики
18 – 20
Девочки
16 – 17
Мальчики
19 – 21
Девочки
17 – 18
У подростков с избыточной массой тела количество ХЕ
должно быть ниже рекомендуемых по возрасту
32. Питание при сахарном диабете
За один основной прием пищи нерекомендуется съедать более 6 ХЕ, а за
сутки не более 25 ХЕ
33. Инсулинотерапия
Характеристика препаратов инсулинаДействие после инъекции
Вид инсулина
Ультракороткого
действия
(аналоги
инсулина)
Короткого
действия
МНН
Торговые
названия
Инсулин лизпро
Хумалог
Инсулин аспарт
Новорапид
Инсулин глулизин
Апидра
Инсулин
растворимый
человеческий
генно-инженерный
Актрапид
Хумулин Р
Инсуман
Рапид
Начало
Пик
Длительность
Через
10 – 20 мин
Через
1 – 3 часа
3 – 5 часов
Через
30 – 60 мин
Через
2 – 4 часа
6 – 8 часов
34. Инсулинотерапия
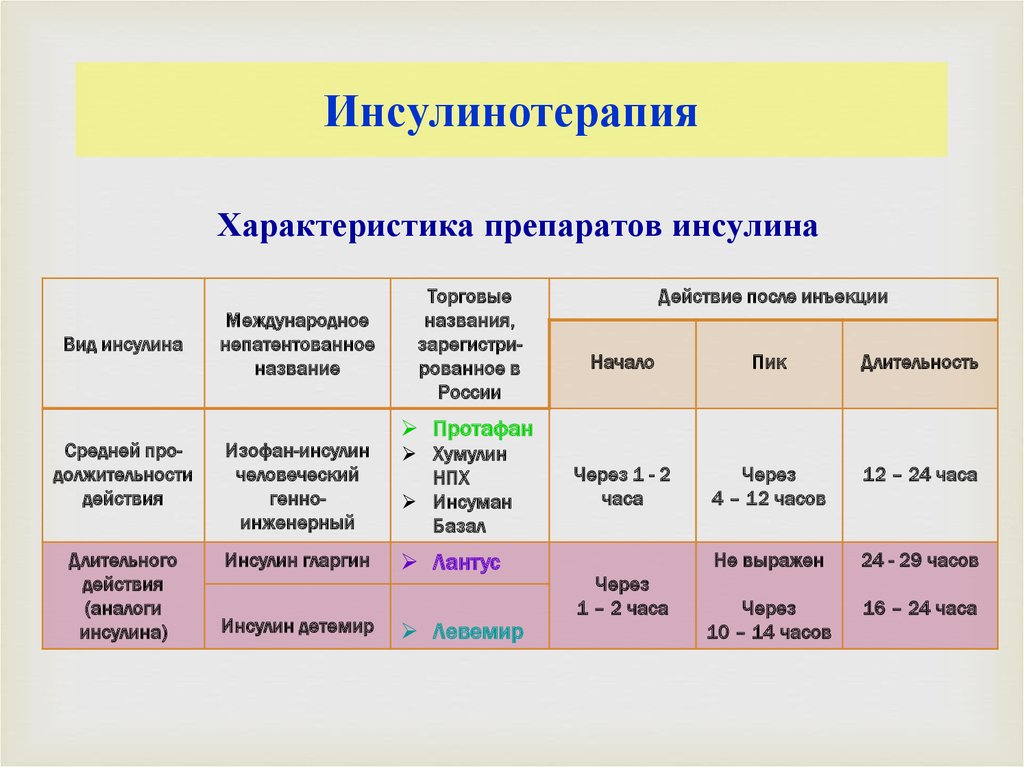
Характеристика препаратов инсулинаВид инсулина
Международное
непатентованное
название
Средней продолжительности
действия
Изофан-инсулин
человеческий
генноинженерный
Длительного
действия
(аналоги
инсулина)
Инсулин гларгин
Инсулин детемир
Торговые
названия,
зарегистрированное в
России
Действие после инъекции
Начало
Пик
Длительность
Через 1 - 2
часа
Через
4 – 12 часов
12 – 24 часа
Не выражен
24 - 29 часов
Через
10 – 14 часов
16 – 24 часа
Протафан
Хумулин
НПХ
Инсуман
Базал
Лантус
Левемир
Через
1 – 2 часа
35. Преимущества использования инсулинов ультракороткого действия
1. Улучшают качество жизни больных:- удобство применения (непосредственно перед едой)
- возможность применения после еды (при
изменяющемся аппетите)
- уменьшение риска гипогликемий
- гибкость режима питания
2. Улучшают состояние углеводного обмена:
- снижение уровня постпрандиальной гликемии и
перепадов гликемии
- снижение уровня гликированного гемоглобина (в
основном при одновременной оптимизации базальной
инсулинотерапии)
36. Показания для перевода на ультракороткие инсулины
дети первых лет жизни с непостоянным аппетитомподростки при расширении режима жизни и питания
склонность к гипогликемиям
лабильное течение заболевания со значительными
колебаниями гликемии
37. Инсулинотерапия
Потребность в инсулине в детском возрастеВозрастной период
Потребность в инсулине,
ед/кг/сутки
Дебют
0,5 – 0,6
Ремиссия
< 0,4
Препубертатный
0,6 – 1,0
Пубертатный
1,0 – 2,0
Постпубертатный
После пубертатного «скачка
в росте» потребность в
инсулине обычно снижается
и соответствует потребности
в период препубертата
38. Инсулинотерапия
Распределение дозы инсулинаПеред завтраком и обедом – 2/3 суточной дозы
Перед ужином и сном – 1/3 суточной дозы
39. Рекомендации по физической активности
ФА повышает качество жизни, но не является методомсахароснижающей терапии при СД 1 типа
ФА повышает риск гипогликемии во время и после нагрузки,
поэтому основная задача – профилактика гипогликемии,
связанной с ФА
Профилактика гипогликемии при кратковременной ФА (не
более 2 часов) – дополнительный прием углеводов:
измерить гликемию перед и после ФА и решить, нужно ли
дополнительно принять 1 – 2 ХЕ (медленно усваиваемых
углеводов) до и после ФА
в отсутствие самоконтроля необходимо принять 1 – 2 ХЕ до и
1 – 2 ХЕ после ФА
40. Рекомендации по физической активности
Профилактика гипогликемии при длительной ФА (более 2часов) – снижение дозы инсулина, поэтому длительные
физические нагрузки должны быть запланированными:
уменьшить дозу препаратов инсулина короткого и продленного
действия, которые будут действовать во время и после ФА, на
20 – 50%
во время и после длительной ФА: дополнительный
самоконтроль гликемии каждые 2 – 3 часа, при необходимости
– прием 1 – 2 ХЕ медленно усваиваемых углеводов (при
уровне глюкозы < 7 ммоль/л) или быстро усваиваемых
углеводов (при уровне глюкозы < 5 ммоль/л)
41. Рекомендации по физической активности
Больным СД 1 типа, проводящим самоконтроль и владеющимметодами профилактики гипогликемии, можно заниматься
любыми видами ФА, в том числе спортом, с учетом следующих
противопоказаний и мер предосторожности:
Временные противопоказания к ФА:
уровень глюкозы плазмы выше 13 ммоль/л в сочетании с
кетонурией или выше 16 ммоль/л, даже без кетонурии (в
условиях дефицита инсулина ФА будет усиливать гипергликемию)
гемофтальм, отслойка сетчатки, первые полгода после
лазеркоагуляции, неконтролируемая АГ
Осторожность и дифференцированный подход к выбору вида ФА при:
занятиях видами спорта, при которых трудно купировать
гипогликемию (подводное плавание, дельтапланеризм. серфинг и
т.д.)
нарушении распознавания гликемии
42. Фазы СД
ДекомпенсацияКомпенсация
Ремиссия
Кома
43. Критерии компенсации СД
Отсутствие манифестных признаков СДПри динамическом наблюдении темпы
физического и полового развития в соответствии с
возрастом
Отсутствие гепатомегалии
Суточная глюкозурия менее 5% СЦП
Глюкозурия в разовой моче менее 10 г/л
44. Критерии компенсации СД ( ISPAD, 2009 )
Гликемия натощак или до еды5 - 8 ммоль/л /3,6 – 5,6
Гликемия постпрандиальная
5 – 10
4,5 - 7
Гликемия перед сном
6,7 – 10
4 – 5,6
Гликемия ночью
4,5 – 9
3,6 – 5,6
HbA1c
< 7,5%
< 6,05%
45. Российский консенсус по терапии СД 1 типа у детей и подростков (2010): целевые значения показателей углеводного обмена,
индивидуализированные по возрастуВозрастные
группы
Компенсация углеводного обмена
ГК перед
едой,
ммоль/л
ГК после
еды,
ммоль/л
ГК перед
сном/
ночью,
ммоль/л
HbA1c, %
Дошкольники
(0 – 6 лет)
5,5 – 9,0
7,0 – 12,0
6,0 – 11,0
<8,5
(но > 7,5)
Школьники
(6 – 12 лет)
5,0 – 8,0
6,0 – 11,0
5,5 – 10,0
<8,0
Подростки
(13 – 19 лет)
5,0 – 7,5
5,0 – 9,0
5,0 – 8,5
<7,5











































 Медицина
Медицина








