Похожие презентации:
Аллергия. Факторы риска развития аллергии
1.
2. Структура системы иммунобиологического надзора
Иммунная системаАнтиген (АГ)
Система факторов
неспецифической резистентности
Натуральные киллеры (NK)
В-, Т- лимфоциты
Фагоциты
Факторы комплемента
Кинины
Интерфероны
Фибронектин
Лизоцим
Белки острой фазы (БОФ)
ответа на альтерацию
Антиген представляющая клетка
(АПК)
3. Аллергия
(от греч.allos - иной, ergon - действую)иммунопатологическая
реакция,
возникающая на фоне повторного
воздействия аллергена на организм с
качественно измененной реактивностью,
сопровождающийся
повреждением
собственных
тканей
организма
и
развитием гиперергического воспаления
4. Факторы риска развития аллергии
Дефекты иммунологической реактивностиПатология печени
Нарушения эндокринной системы
Особенности ВНС
Характер аллергена
5. Виды аллергических реакций
Немедленного типа(гуморального) ГНТ
Замедленного типа
(клеточного) ГЗТ
I. Анафилактические и атопические
II. Цитотоксические
III. Иммунокомплексная патология
IV. Клеточно – опосредованная аллергия
V. Рецепторно – опосредованная аллергия
6. Стадии развития аллергических реакций
1. Иммунологическаяа) сенсибилизация
б) образование иммунных комплексов при повторном
контакте с АлГ
2. Патохимическая
продукция медиаторов аллергии
3. Патофизиологическая
развитие биологических эффектов медиаторов
аллергии и клинических проявлений
7. Основные закономерности развития аллергии немедленного типа
Возникает только при повторном контакте с АлГАлГ – как правило сильные, растворимые
(парентеральное введение)
Эффекторы аллергии – гуморальные АТ
Виды аллергических АТ:
АТ – агрессоры:
• гомоцитотропные
(реагины -Ig E, Ig G4)
• комплемент
связывающие,
аглюттинирующие
(Ig G1, Ig G2, Ig G3,
Ig M)
АТ- блокаторы
(защитные) высокое
сродство к АГ,
препятствуют
взаимодействию с АТ
-агрессорами
АТ – свидетели
гемаглюттинирующие,
нарастание титра
параллельно с
развитием аллергии
8.
Основные закономерности развития аллергиинемедленного типа
Развитие аллергии от нескольких секунд до 5-6 часов
Медиаторы аллергии – все медиаторы классического
воспаления
Пассивная сенсибилизация
Эффективна как специфическая гипосенсибилизация, так
и неспецифическая
9. Анафилактические реакции
Генерализованные(анафилактический шок)
Местные
(атопические)
сенная лихорадка
поллиноз
крапивница
отек Квинке,
бронхиальная астма
конъюнктивит
ринит
10.
Особенности анафилактических АлГлекарственные
пыльцевые
бытовые
промышленные
эпидермальные
инсектные
11. Основные этапы развития анафилаксии
I. Иммунологическая стадияа) сенсибилизация
CD4 +
MHC II
АПК
Th II
АГ
TcR
ИЛ 4, 5, 9, 10, 12, 13
ИЛ 1, 6
Вл
плазмобласт, проплазмоцит
Плазмоцит
Ig E, Ig G4
12. Основные этапы развития анафилаксии
АГI. Иммунологическая стадия
АГ
б) образование иммунных комплексов
II. Патохимическая стадия
Ig E
Ig E
оседание иммунных комплексов
АГ
III. Патофизиологическая стадия
биологические эффекты медиаторов
анафилаксии
Ig E
АГ
Ig E
13.
Основные этапы развития анафилаксии14. Медиаторы анафилаксии
ГистаминСеротонин, гепарин
Фактор хемотаксиса нейтрофилов, эозинофилов
Фактор активации тромбоцитов
Простагландины, лейкотритриены
Кинины, катионные белки, лизосомальные ферменты
15. Понятие «Атопия»
Атопия- наследственная предрасположенность
к развитию ГНТ, обусловленная
повышенной выработкой IgE-антител к аллергену,
повышенным количеством на тучных клетках
Fc-рецепторов для этих антител,
особенностями распределения тучных клеток,
повышенной проницаемостью тканевых барьеров
16.
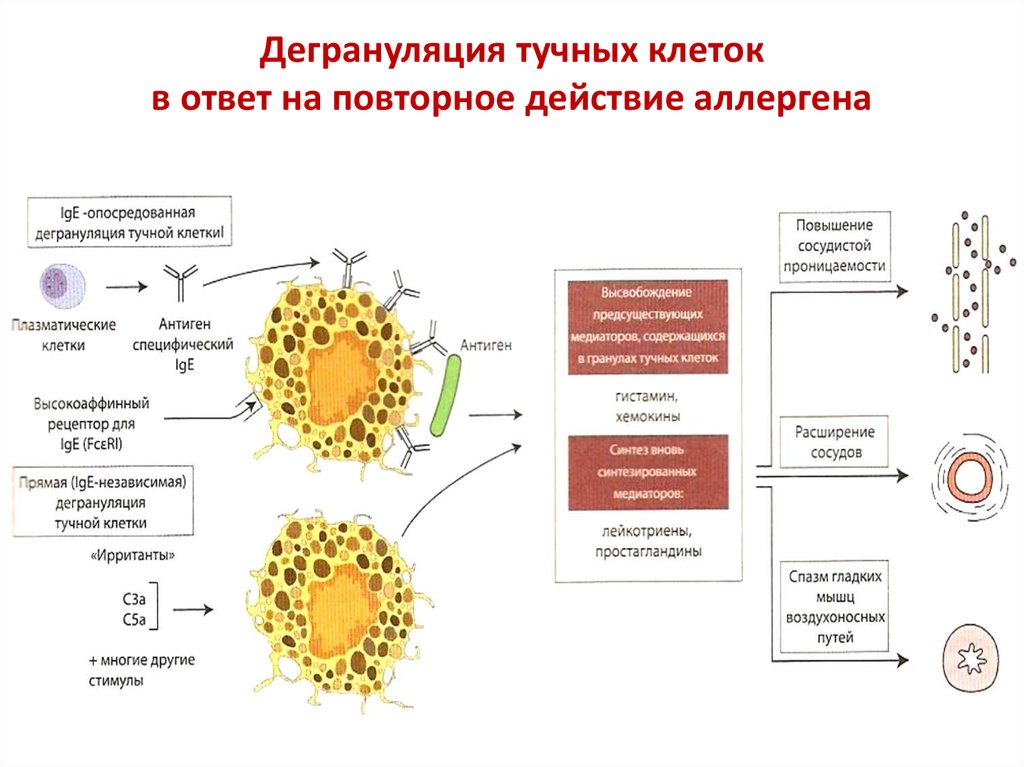
Дегрануляция тучных клетокв ответ на повторное действие аллергена
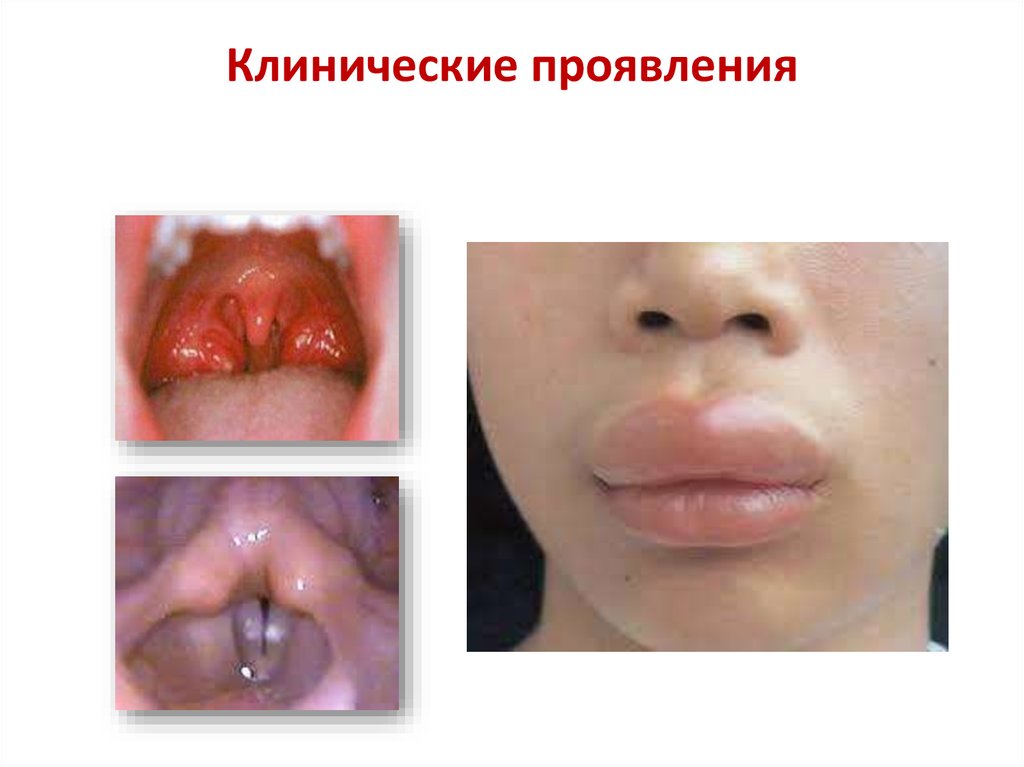
17.
Клинические проявления18.
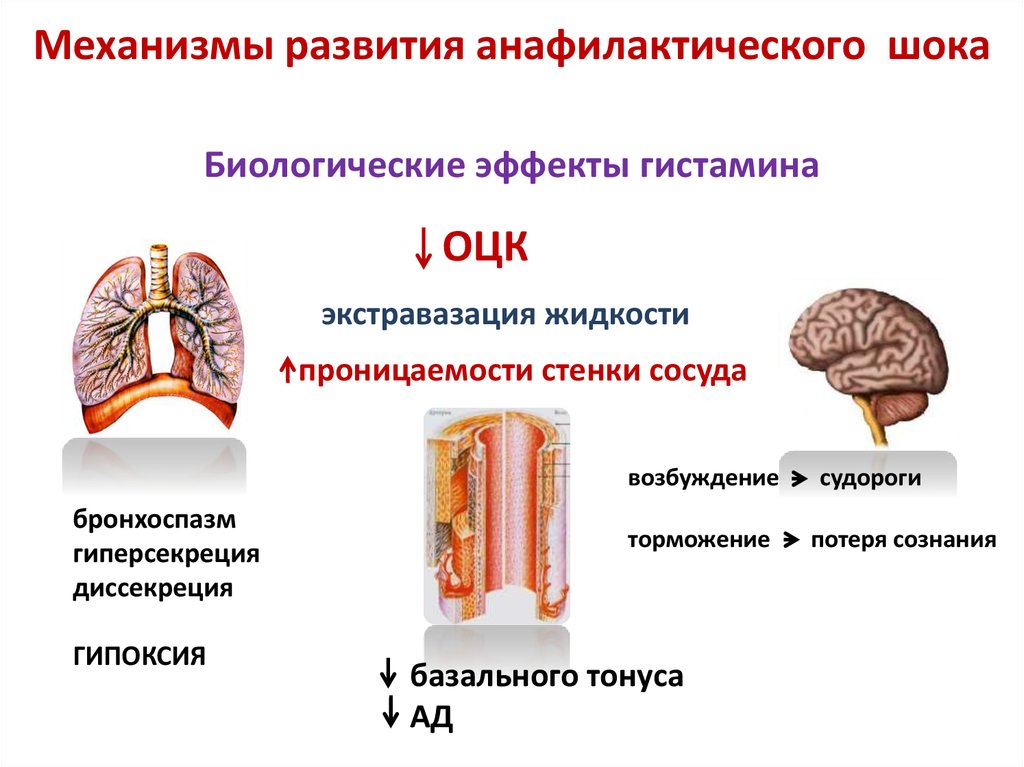
Механизмы развития анафилактического шокаБиологические эффекты гистамина
ОЦК
экстравазация жидкости
проницаемости стенки сосуда
возбуждение
бронхоспазм
гиперсекреция
диссекреция
ГИПОКСИЯ
торможение
базального тонуса
АД
судороги
потеря сознания
19.
Ключевые звенья неотложной терапиианафилактического шока
Препарат
Точки приложения
Вазоконстрикция (α-адренорецепторы сосудов)
АДРЕНАЛИН
ГЛЮКО
КОРТИКОИДЫ
Инотропное действие (β1-адренорецепторы
миокарда)
Бронходилатация (β2-адренорецепторы
бронхов)
Торможение дегрануляции (активация 3,5цАМФ в тучных клетках и базофилах)
Торможение дегрануляции
Мембраностабилизация
Повышение АД
Бронходилатация
20. Особенности цитолитических реакций
АгАг
Возникают
при гемотрансфузионном шоке,
резус – конфликте матери и плода,
аутоиммунных анемиях, лейкопениях,
тромбоцитопениях
АГ – структурный компонент клеточной
стенки
АТ – агрессоры Ig G1-3 , Ig M
21. Основные этапы развития цитолитических реакций
I. Иммунологическая стадияа) сенсибилизация
CD4 +
MHC II
АПК
Th I
АГ
ИЛ 2, ФНО, ϒ - интерферон
TcR
ИЛ 1, 6
Вл
плазмобласт, проплазмоцит
Плазмоцит
Ig М, Ig G1-3
22. Основные этапы развития цитолитических реакций
I. Иммунологическая стадияб) накопление комплементсвязывающих АТ
и образование иммунных комплексов
II. Патохимическая стадия
активация системы комплемента по классическому
и альтернативному пути
23. Медиаторы цитотоксических реакций
Активированная система комплементаКислородосодержащие свободные радикалы
Лизосомальные ферменты
24. Основные этапы развития цитолитических реакций
III. Патофизиологическая стадияа) комплемент- зависимый
цитолиз
NK
МФ
б) АТ – зависимый фагоцитоз
в) АТ – зависимый цитолиз
С5 – С9
Перфорины
25. Комплемент-зависимый цитолиз и фагоцитоз
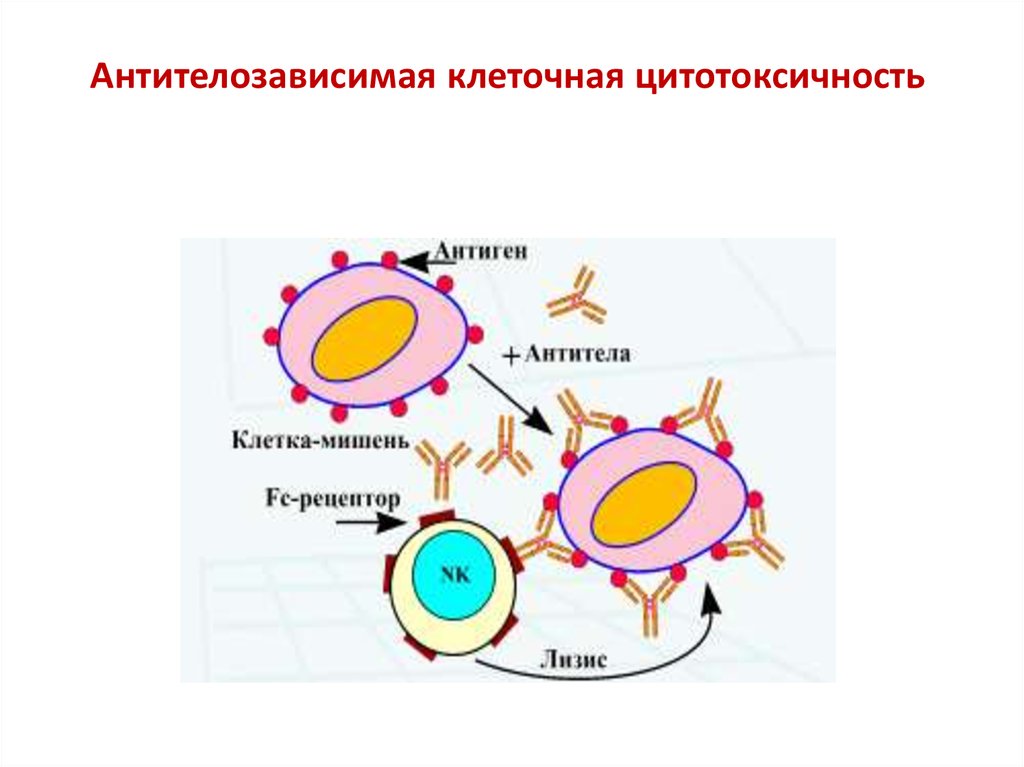
26. Антителозависимая клеточная цитотоксичность
27. Иммунокомплексная патология
Генерализованная форма(сывороточная болезнь)
Местная форма
(феномен Артюса)
Особенности иммунокомплексной патологии
Возникают при аутоиммунных заболеваниях, дополняют
реакции отторжения трансплантата
АГ – лекарственные препараты, антитоксические сыворотки,
аллогенные g – глобулины, бактерии и вирусы и др.
АТ – агрессоры ( комплементсвязывающие, преципитирующие) –
Ig G1-3 , Ig M
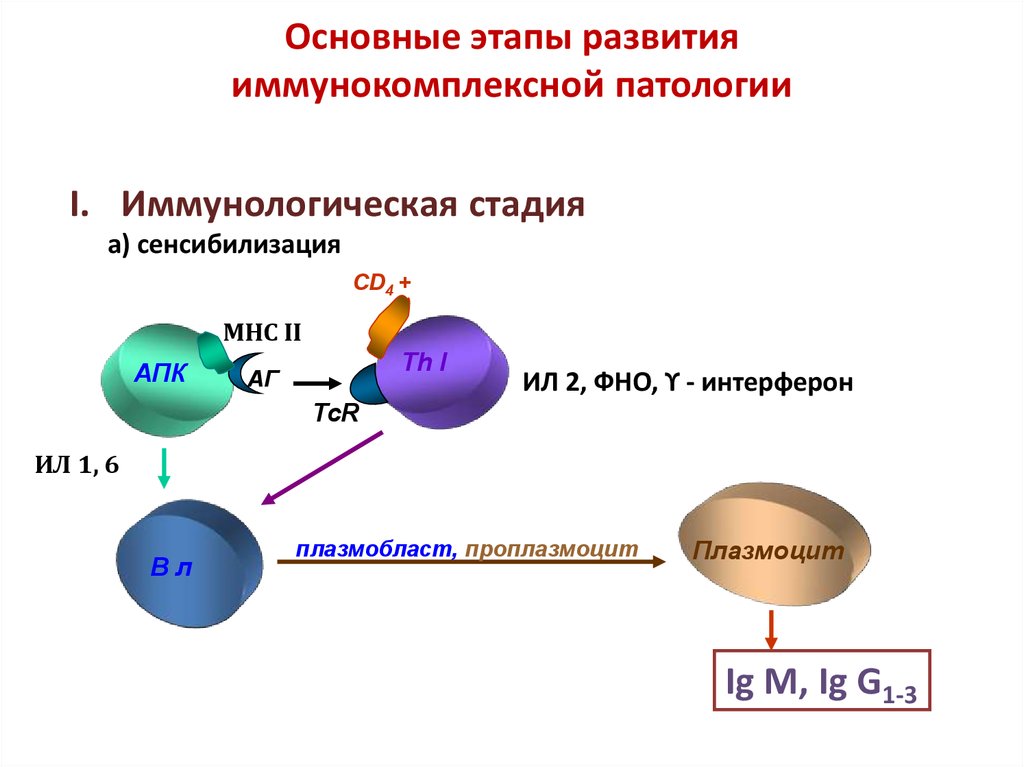
28. Основные этапы развития иммунокомплексной патологии
I. Иммунологическая стадияа) сенсибилизация
CD4 +
MHC II
АПК
Th I
АГ
ИЛ 2, ФНО, ϒ - интерферон
TcR
ИЛ 1, 6
Вл
плазмобласт, проплазмоцит
Плазмоцит
Ig М, Ig G1-3
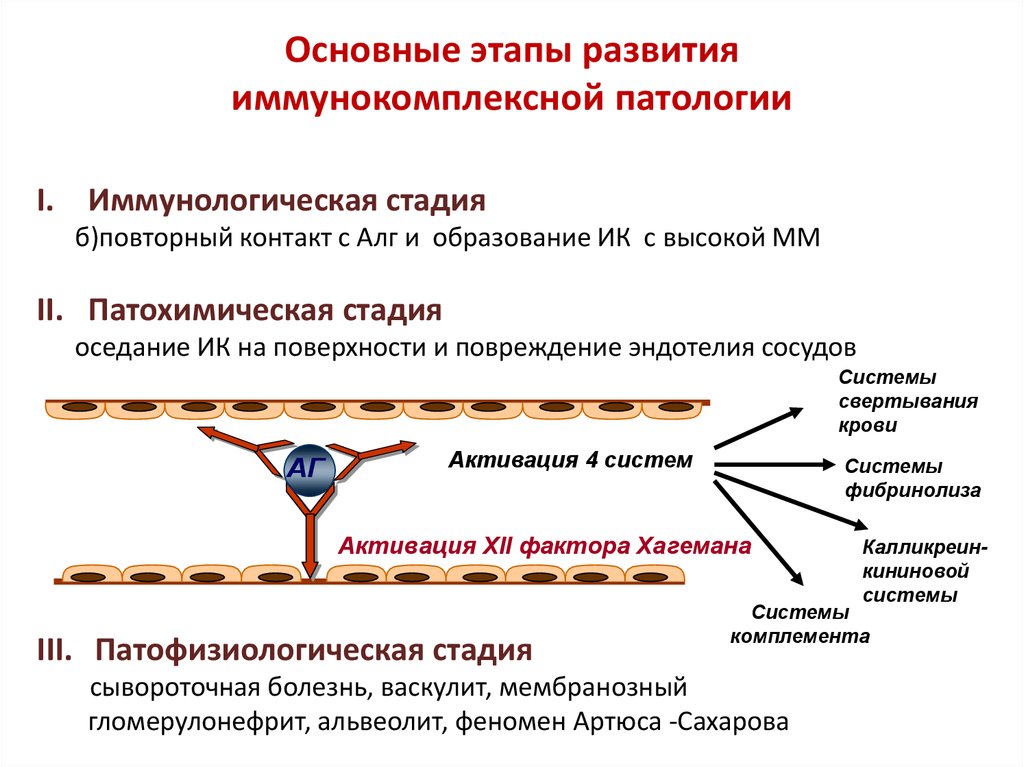
29.
Основные этапы развитияиммунокомплексной патологии
I. Иммунологическая стадия
б)повторный контакт с Алг и образование ИК с высокой ММ
II. Патохимическая стадия
оседание ИК на поверхности и повреждение эндотелия сосудов
Системы
свертывания
крови
АГ
Активация 4 систем
Системы
фибринолиза
Активация XII фактора Хагемана
III. Патофизиологическая стадия
Калликреинкининовой
системы
Системы
комплемента
сывороточная болезнь, васкулит, мембранозный
гломерулонефрит, альвеолит, феномен Артюса -Сахарова
30. Медиаторы иммунокомплексных реакций
Активированная система комплементаЛизосомальные ферменты
Цитотоксические факторы фагоцитов
Кинины
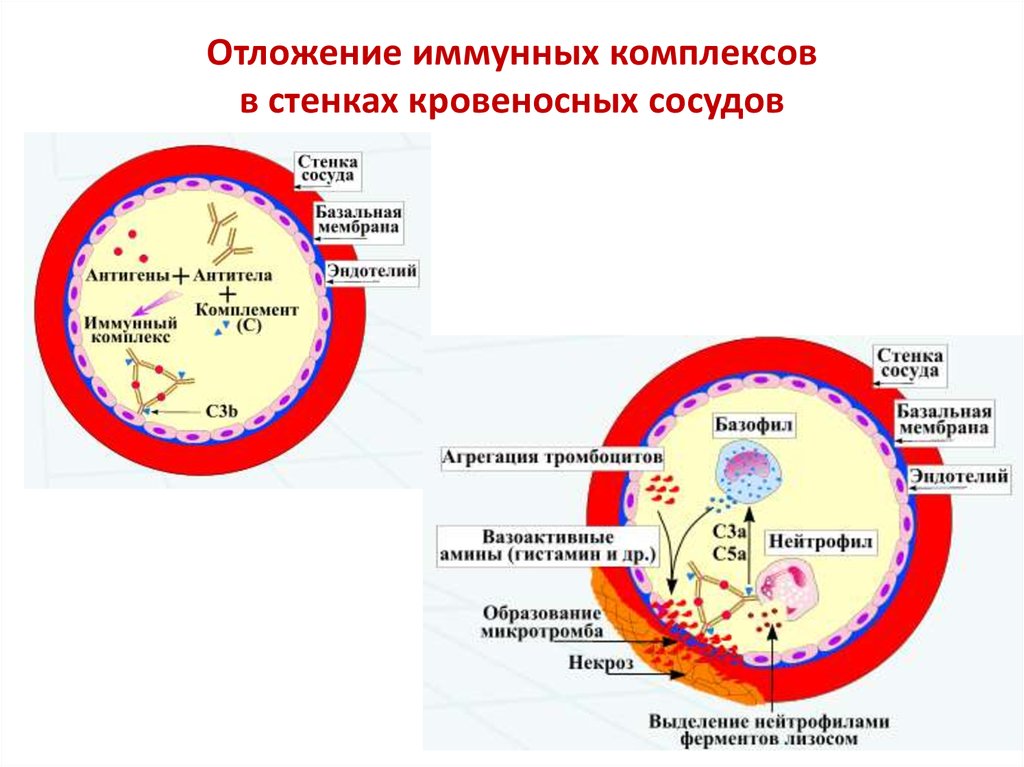
31. Отложение иммунных комплексов в стенках кровеносных сосудов
32. Аллергия замедленного типа
Инфекционная аллергия(инфекционная бронхиальная астма,
туберкулиновая проба)
Аутоиммунные заболевания
(СКВ, ревматоидный артрит, тиреоидит
Хашимото, болезнь Аддисона и т.д.)
Контактные дерматиты
33. Основные закономерности развития аллергии замедленного типа
АлГ – как правило слабые, плохо растворимые (бактериальныеклетки, простейшие, вирусы, грибы, опухолевые клетки, собственные
клетки с измененной АГ структурой)
Развивается при двух и более контактах с АлГ
Клинические проявления возникают через 24-72 часа после
повторного контакта с АлГ
Эффекторы аллергии – сенсибилизированные Т- лимфоциты
Медиаторы аллергии – лимфокины, а также лейкотриены,
простагландины, лизосомальные ферменты, кейлоны и т.д.
34.
Виды лимфокиновФакторы влияющие на лимфоциты (фактор переноса
Лоуренса; митогенный фактор; фактор, стимулирующий Т- и Влимфоциты)
Факторы, влияющие на макрофаги (миграцию активирующий
фактор; миграцию ингибирующий фактор; фактор,
усиливающий пролиферацию макрофагов)
Цитотоксические факторы (лимфотоксин)
Хемотаксические факторы (для макрофагов, нейтрофилов,
лимфоцитов, эозинофилов)
Антивирусные и антимикробные факторы (ϒ-интерферон)
35. Основные закономерности развития аллергии замедленного типа
Пассивная сенсибилизация возможна путем введенияв организм сенсибилизированных лимфоцитов или
лимфокинов, влияющих на другие лимфоциты
(фактор переноса Лоуренса)
Эффективна только неспецифическая (снижение
иммунологической реактивности организма в целом)
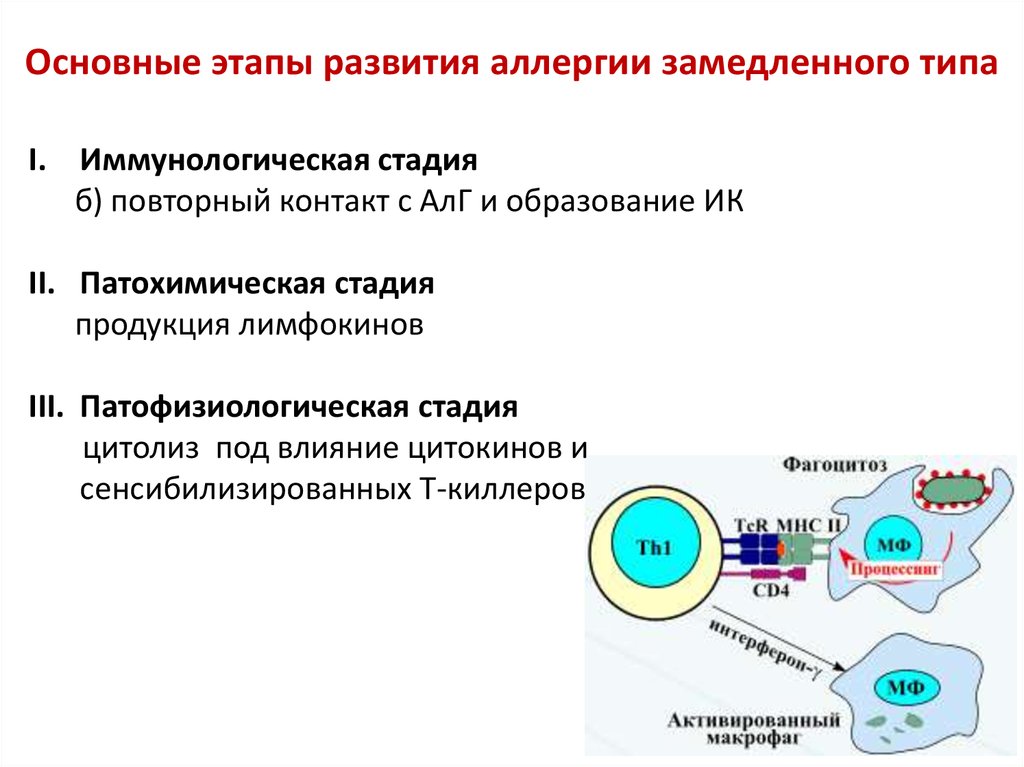
36. Основные этапы развития аллергии замедленного типа
I. Иммунологическая стадияа) сенсибилизация
CD4 +
MHC II
АПК
МНС I
Th I
АГ
ИЛ 2, ФНО, ϒ - интерферон
TcR
АГ
TcR
CD8 +
Tк
Tэф
Tп
37.
Основные этапы развития аллергии замедленного типаI. Иммунологическая стадия
б) повторный контакт с АлГ и образование ИК
II. Патохимическая стадия
продукция лимфокинов
III. Патофизиологическая стадия
цитолиз под влияние цитокинов и
сенсибилизированных Т-киллеров
38.
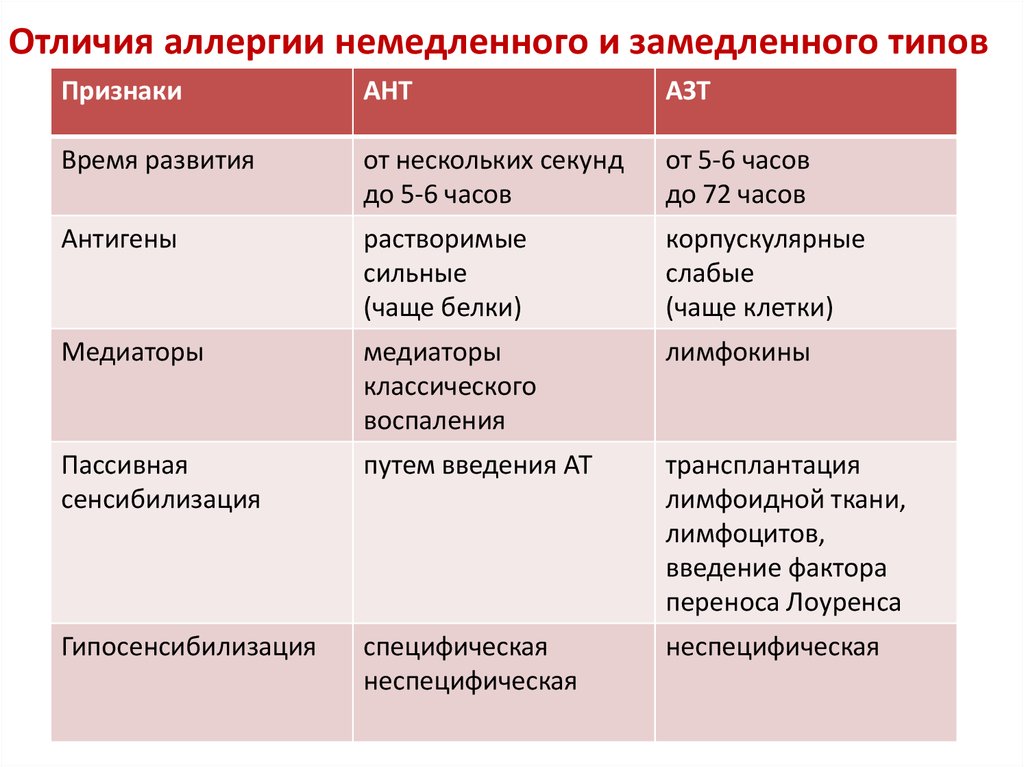
Отличия аллергии немедленного и замедленного типовПризнаки
АНТ
АЗТ
Время развития
от нескольких секунд
до 5-6 часов
от 5-6 часов
до 72 часов
Антигены
растворимые
сильные
(чаще белки)
корпускулярные
слабые
(чаще клетки)
Медиаторы
медиаторы
классического
воспаления
лимфокины
Пассивная
сенсибилизация
путем введения АТ
трансплантация
лимфоидной ткани,
лимфоцитов,
введение фактора
переноса Лоуренса
Гипосенсибилизация
специфическая
неспецифическая
неспецифическая
39.
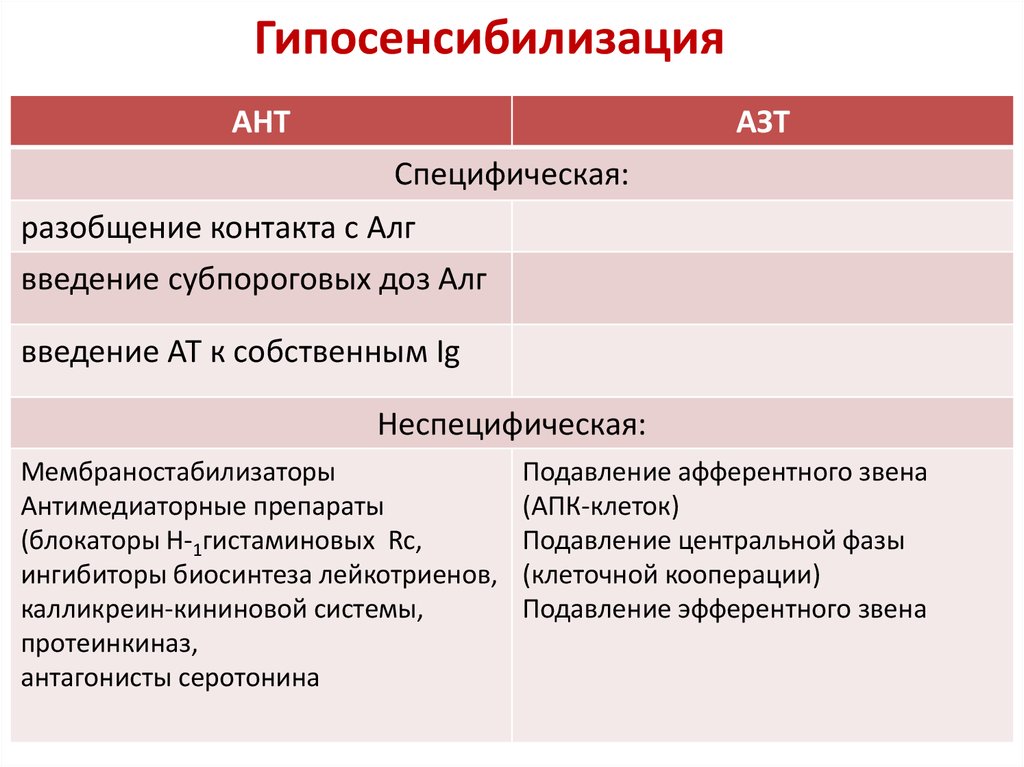
ГипосенсибилизацияАНТ
АЗТ
Специфическая:
разобщение контакта с Алг
введение субпороговых доз Алг
введение АТ к собственным Ig
Неспецифическая:
Мембраностабилизаторы
Антимедиаторные препараты
(блокаторы Н-1гистаминовых Rc,
ингибиторы биосинтеза лейкотриенов,
калликреин-кининовой системы,
протеинкиназ,
антагонисты серотонина
Подавление афферентного звена
(АПК-клеток)
Подавление центральной фазы
(клеточной кооперации)
Подавление эфферентного звена
40. ПСЕВДОАЛЛЕРГИЯ (греч. pseudēs ложный + аллергия) (ложная, неспецифическая, неиммунологическая аллергическая реакция;
ПСЕВДОАЛЛЕРГИЯ(греч. pseudēs ложный + аллергия)
(ложная, неспецифическая, неиммунологическая аллергическая реакция;
неиммунологический эквивалент аллергической реакции; параллергия,
анафилактоидная реакция, если она протекает по типу анафилактического шока)
патологический процесс,
клинически
сходный
с
проявлениями
истинной аллергической реакции, но не
имеющий
первой
(иммунологической)
стадии развития, т.е. протекающий без
участия
иммунного
(образования антител)
механизма
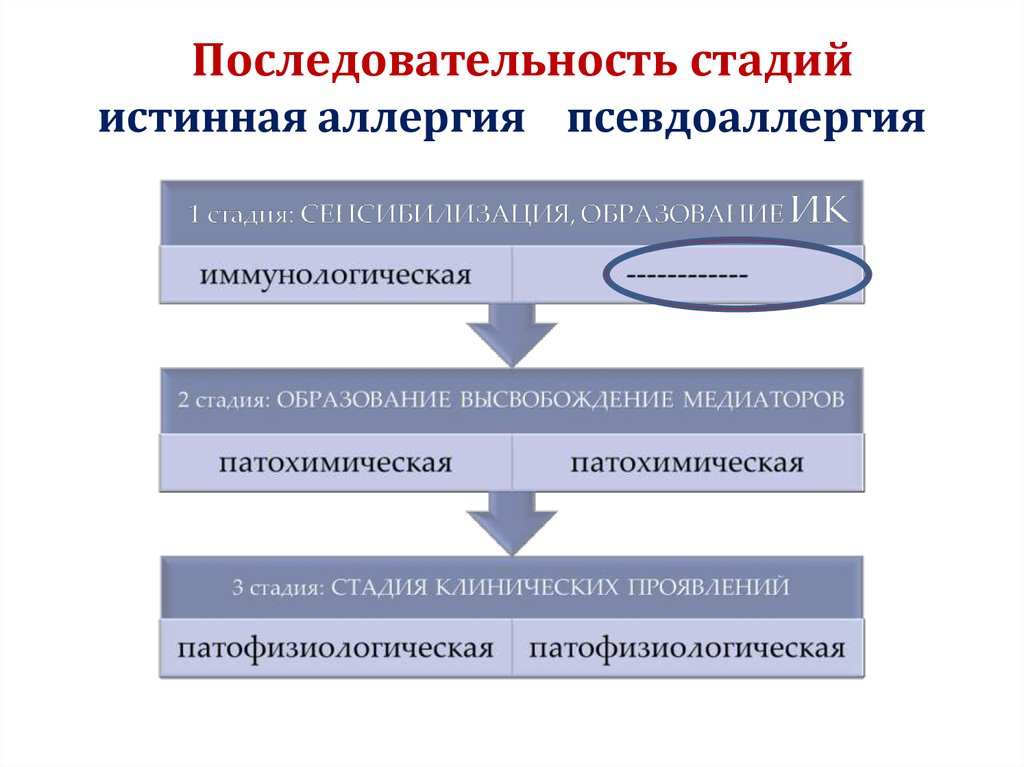
41. Последовательность стадий истинная аллергия псевдоаллергия
42. Особенности псевдоаллергии
развивается значительно чаще истинной аллергии (на каждыйслучай пищевой аллергии приходится примерно 8 случаев
псевдоаллергии)
чаще возникает при пищевой и лекарственной непереносимости
(ненаркотические анальгетики, рентгеноконтрастные вещества,
плазмозамещающие растворы, плазма и др.)
имеет место у 70% взрослых и 50% детей
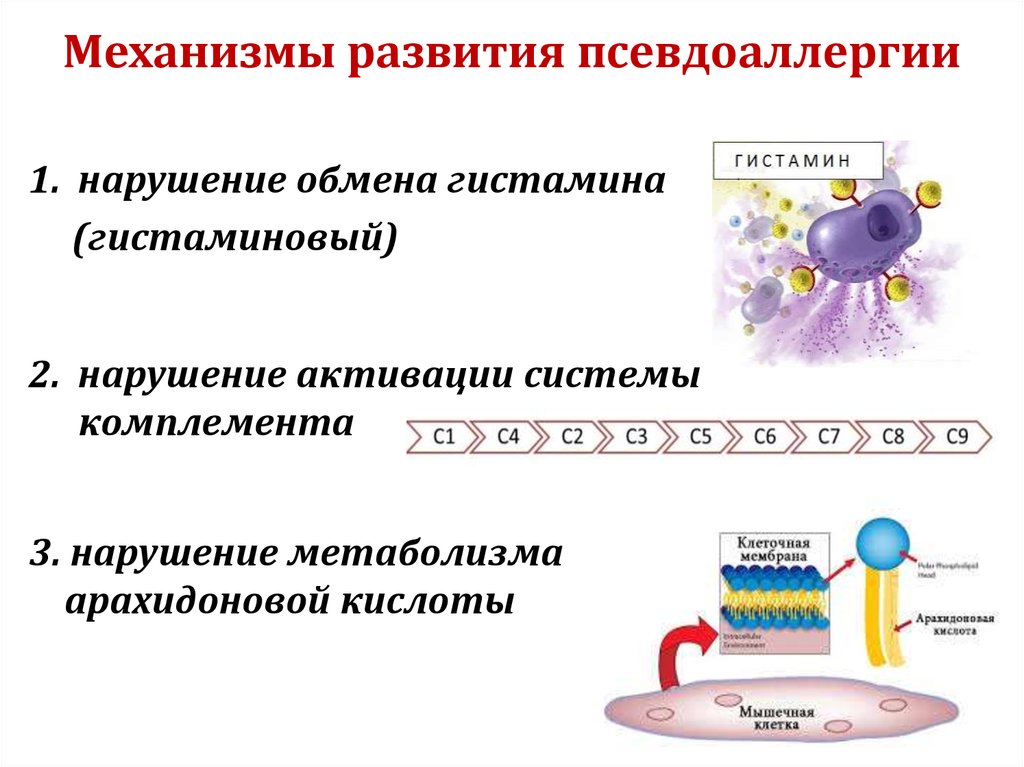
43. Механизмы развития псевдоаллергии
1. нарушение обмена гистамина(гистаминовый)
2. нарушение активации системы
комплемента
3. нарушение метаболизма
арахидоновой кислоты
44. Гистаминовый тип ПА увеличение концентрации свободного гистамина, возникающее вследствие:
1. Повышение гистаминолиберации (высвобождение гистамина)прямое неселективное цитотоксическое воздействие - разрушение тучных клеток :
замораживание, оттаивание, высокая температура, ионизирующее, рентгеновское,
УФ-излучения, вибрации, щелочи и кислоты и др.
селективное нецитотоксическое действие - связывание с рецепторами - секреция
медиаторов: антибиотики, витамины гр В, йод- и бромсодержащие препараты, пчелиный
яд, продукты жизнедеятельности гельминтов и др.
2. Снижение гистаминопексии (нарушение инактивации гистамина):
при заболеваниях печени и почек, дефиците моноаминооксидазы и др.
3. Употребление продуктов, содержащих гистамин (алиментарный
механизм) Так, в 1 г некоторых продуктов (сыры, копченые колбасы, рыбные консервы,
шоколад и др.) содержится от 200 до 2000 мкг гистамина или тирамина
4. Дисбактериозы
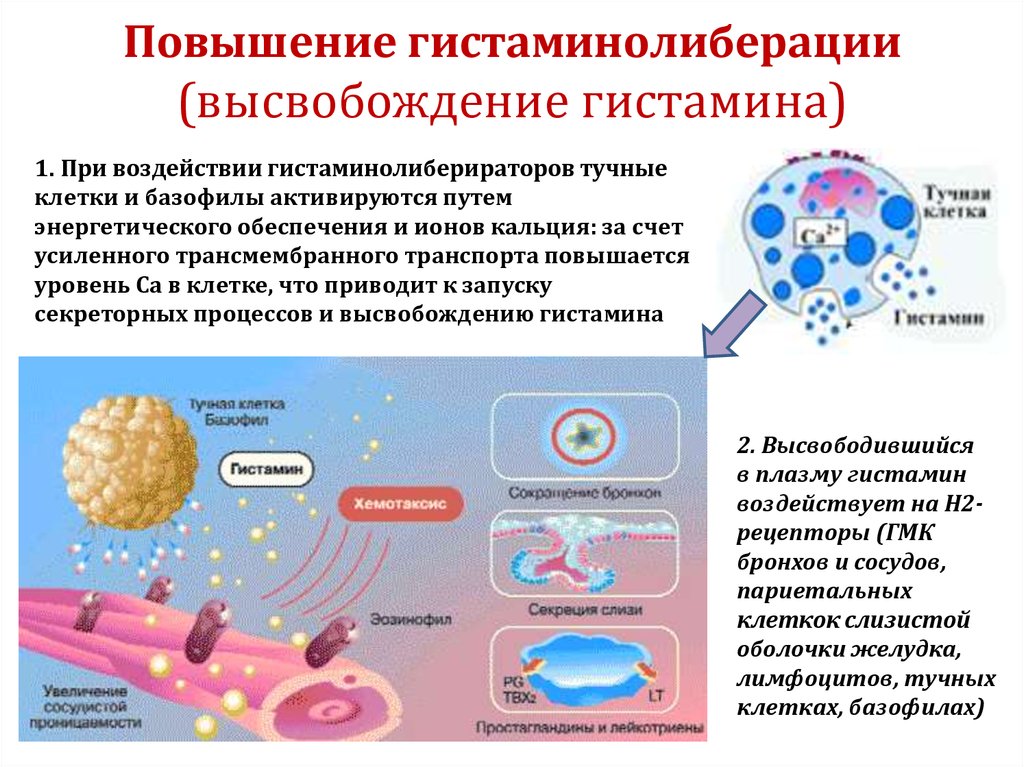
45. Повышение гистаминолиберации (высвобождение гистамина)
1. При воздействии гистаминолиберираторов тучныеклетки и базофилы активируются путем
энергетического обеспечения и ионов кальция: за счет
усиленного трансмембранного транспорта повышается
уровень Са в клетке, что приводит к запуску
секреторных процессов и высвобождению гистамина
2. Высвободившийся
в плазму гистамин
воздействует на Н2рецепторы (ГМК
бронхов и сосудов,
париетальных
клеткок слизистой
оболочки желудка,
лимфоцитов, тучных
клетках, базофилах)
46. Повышение гистаминолиберации (высвобождение гистамина)
Наиболее распространенные либераторы гистамина:Бактерии и компоненты их стенок, белок А, содержащийся в стафилококке,
гемолизины и фосфолипаза С, содержащаяся в синегнойной палочке;
Естественные пептиды (субстанция Р, ВИП, нейропептиды, брадикинин, соматостатин;
ацетилхолин, IgE, IgG4, ИЛ-1; ИЛ-3; компоненты комплемента С5а > СЗа > С4а, γ,αинтерфероны; катионный белок эозинофилов)
Ионы Са, свободные радикалы;
осмотические стимулы (вода, маннитол,
декстроза); кодеин; морфин, препараты
сывороточного альбумина человека;
атропин, стрихнин, хлороформ;
рентгеноконтрастные вещества
Другие причины повышения гистаминолиберации:
Избыточное образование гистамина в кишечнике при приеме некоторых лекарств
Дисбактериоз (повышение декарбоксилирующей активности кишечной
микрофлоры увеличивает образование гистамина, фенилэтиламина, тирамина из
соответствующих аминов — гистидина, фенилаланина, тирозина)
Психический и физический стресс
47. Сниженная гистаминопексия (связывание гистамина)
ИНАКТИВАЦИЯ ГИСТАМИНА В НОРМЕокисление диаминоксидазой, метилирование азота в кольце
окисление моноаминооксидазой или подобными ферментами
метилирование и ацетилирование аминогруппы боковой цепи
связывание белком плазмы крови (гистаминопексия) и гликопротеидами
В кишечнике:
мукопротеиды,
секретируемые
эпителием
кишечника,
резистентны
к протеолизу
и частично
способны
фиксировать
гистамин
В печени:
нефиксированный
кишечником
гистамин,
поступающий через
печеночную вену,
подвергается
разрушению
ферментомгистаминазой или
поглощается
эозинофилами
48. Сниженная гистаминопексия (связывание гистамина)
ПРИЧИНЫ НАРУШЕНИЯ ИНАКТИВАЦИИ ГИСТАМИНЗаболевания печени
(создают условия для заброса крови
из системы печеночной вены в общий
кровоток)
Дефицит МАО,
разрушающего
тирамин
ПА
Заболевания
почек
Нарушение процессов инактивации гистамина
способствует его накоплению в тканях и развитию
псевдоаллергии
49. Вещества, повышающие количество гистамина
1. Гистаминные либераторы –продукты, содержащие амины (гистамин, тирамин, фенилэтиламин)
в большом количестве или провоцирующих их выброс.
Продукты, богатые тирамином:
Сыры
Чеддер,
Рокфор,
Камамбер,
пивные
дрожжи,
маринованная сельдь, вино, бананы, авокадо и др.
Тирамин вызывает спазм сосудов, возбуждение нейронов и
другие нежелательные эффекты.
Так же тирамин может образовываться в кишечнике с
участием микрофлоры при дисбактериозе. По этой причине ПА
значительно
чаще
встречается
у
пациентов
с
дизбактериозом, т.к. при дефиците фермента МАО,
разрушающего тирамин, он накапливается в крови.
Продукты, богатые гистидином
(аминокислота,
из которой синтезируется гистамин):
сыры, брынза, почки и печень говяжьи, ставрида,
говядина, вареные колбасы и др.
50. Вещества, повышающие количество гистамина
2. Пищевые добавки:Консерванты:
бензойная кислота (Е 210);
бензоаты (Е 211/219);
аскорбиновая кислота (Е 200-208);
сульфиды; нитриты.
Красители:
тетразин (Е 102);
желто-оранжевый цвет (Е 110)
Вкусовых добавки:
глютамат натрия (Е 621);
глютамат калия (Е 622);
глютамат кальция (Е 623);
глютамат аммония (Е 624);
глютамат магния (Е 625).
Подкрашивающие
и
консервирующие
компоненты способствуют накоплению
аллергенов в организме.
3. Биогенные амины
(бетафенил-этиламин, допамин,
метилтирамин, антибиотики)
накапливаются в долго хранящихся
продуктах, при брожении, гниении,
ферментировании
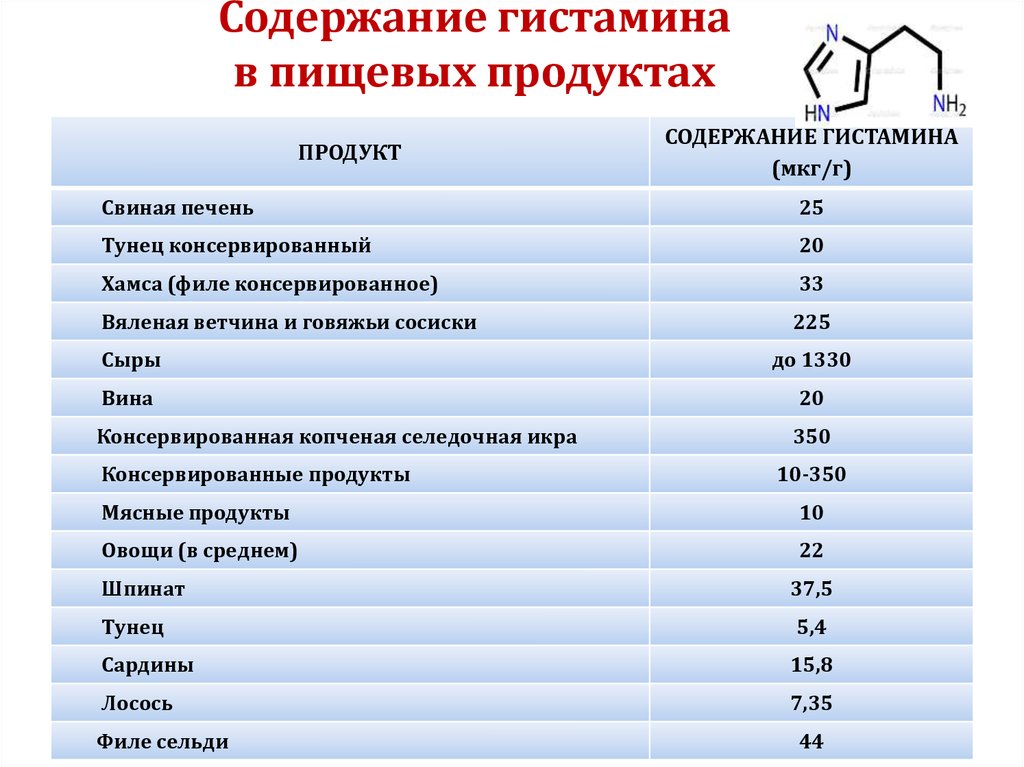
51. Содержание гистамина в пищевых продуктах
ПРОДУКТСОДЕРЖАНИЕ ГИСТАМИНА
(мкг/г)
Свиная печень
25
Тунец консервированный
20
Хамса (филе консервированное)
33
Вяленая ветчина и говяжьи сосиски
225
Сыры
до 1330
Вина
20
Консервированная копченая селедочная икра
350
Консервированные продукты
10-350
Мясные продукты
10
Овощи (в среднем)
22
Шпинат
37,5
Тунец
5,4
Сардины
15,8
Лосось
7,35
Филе сельди
44
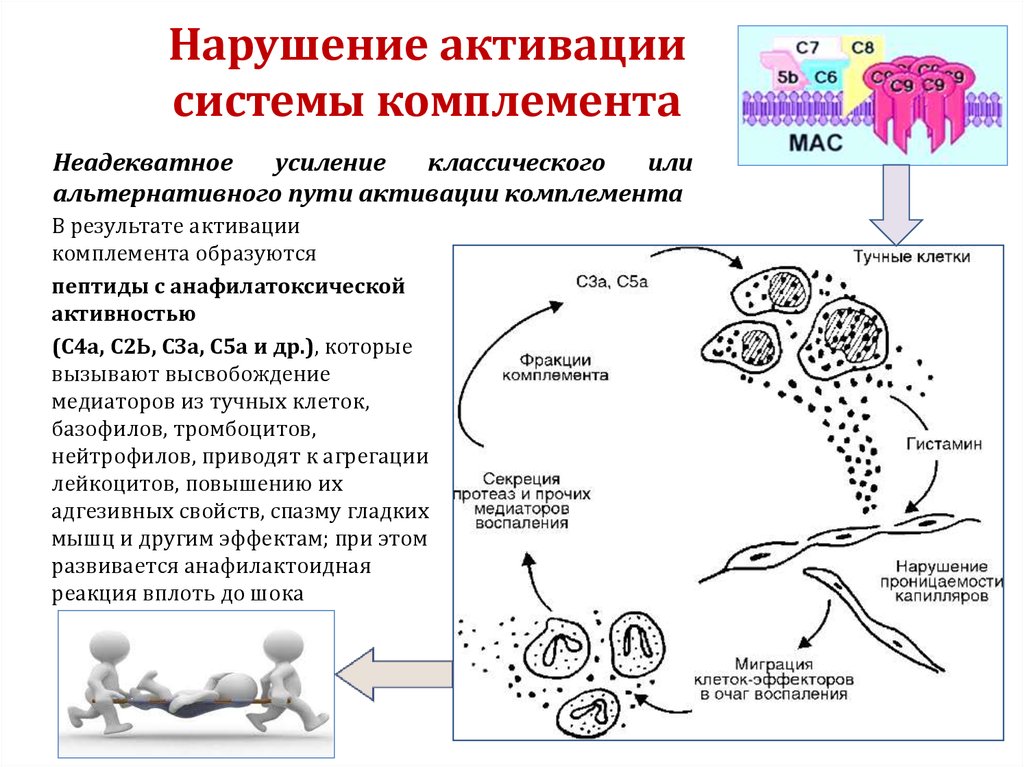
52. Нарушение активации системы комплемента
Неадекватноеусиление
классического
или
альтернативного пути активации комплемента
В результате активации
комплемента образуются
пептиды с анафилатоксической
активностью
(С4а, С2Ь, СЗа, С5а и др.), которые
вызывают высвобождение
медиаторов из тучных клеток,
базофилов, тромбоцитов,
нейтрофилов, приводят к агрегации
лейкоцитов, повышению их
адгезивных свойств, спазму гладких
мышц и другим эффектам; при этом
развивается анафилактоидная
реакция вплоть до шока
53. Нарушение активации системы комплемента
Наиболее распространенный пример - дефицит С1-ингибитора, которыйприводит к чрезвычайно сильной активации каскада комплемента с
высвобождением большого количества эндогенных гистаминолибераторов
(например С3а- и С5а-фрагментов), а также кининовых молекул.
54. Нарушение активации системы комплемента
Активаторы комплемента:Нарушение структуры или дефицит ингибитора первого компонента
комплемента — С1–ингибитора (нарушение его синтеза в печени приводит
к развитию псевдоаллергической формы отека Квинке)
Полисахариды и полианионы
(связывают
третий компонент
комплемента)
Протеазы (плазмин и трипсин активируют С3 и фактор В, замещают фактор
D, калликреин расщепляет С3 с образованием СЗЬ)
Декстраны (гемодиализ)
Криопатия, длительное хранение пастеризованной плазмы, растворов
сывороточного альбумина человека, у-глобулина.
Рентгеноконтрастные препараты (повреждают эндотелиальные клетки
сосудов, что ведет к активации фактора Хагемана с последующим
синтезом плазмина, который активирует С1. Одновременно
активируется калликреин-кининовая система.
Вплоть до отека Квинке)
Удаление зуба, физические нагрузки,
эмоциональный стресс (аналогичный механизм)
55. Нарушение метаболизма арахидоновой кислоты
Арахидоновая кислота (АК) высвобождается из фосфолипидов клеточных мембран
нейтрофилов, макрофагов, тучных клеток, тромбоцитов и др. под действием
внешних стимулов (повреждение лекарством, эндотоксином и др)
В результате активации метилтрансферазы в цитоплазме клеток накапливается Са,
который активирует фосфолипазу А2, отщепляющую АК от фосфоглицеридов.
Освободившаяся АК метаболизируется двумя путями:
циклоксигеназным и липоксигеназным.
В первом пути вначале образуются циклические эндопероксиды, которые затем
переходят в классические простагландины Е2, Е2а, простациклин и тромбоксаны.
Во втором пути под влиянием липоксигеназ образуются моногидропероксижирные
кислоты. Имеется несколько липоксигеназ, каждая из которых вводит кислород в
определенное место молекулы АК.
Вначале образуется 5-гидропероксиэйкозаотетраеновая кислота (5-НРЕТЕ),
которая превращается в нестабильный эпоксид — лейкотриен А4(ЛТА4),
далее – в лейкотриен В4 (ЛТВ4) или соединяется с глутатионом для образования
лейкотриена С4 (ЛТС4). Последующие дезаминирования переводят ЛТС4 в ЛТД4 и
ЛТЕ4.
56.
Метаболизм арахидоновой кислотывысвобождение жирных кислот из фосфолипидов мембраны клеток
стероиды
фосфолипаза А₂
другие
липоксигеназы
АРАХИДОНОВАЯ КИСЛОТА
циклооксигеназа 1,2
НПВС
5-липоксигеназа
(аспирин)
Простагландины (PG)G₂
5-HPETE
12-липоксигеназа
вазоконстрикция,
агрегация
тромбоцитов
PGE₂
вазодилатация,
↑ проницаемости сосудов
PGF₂
Лейкотриены (LT)А₄
LTС₄
Липоксины (LX)
PGD₂
HETEs
АЛТП
(зилеутон)
5-HETE
хемотаксис
PGH₂
Тромбоксаны (TX)А₂
Простациклины (PG)I₂
вазодилатация,
ингибирование
агрегации
тромбоцитов
HPETEs
LXА₄
LXВ₄
ингибирование адгезии нейтрофилов
и хемотаксиса
LTD₄
LTЕ₄
LTВ₄
(МРС-А)
вазоконстрикция,
бронхоспазм,
↑проницаемости
сосудов
57.
Антилейкотриеновые препаратыАнтилейкотриеновые препараты (АЛТП) — новый класс веществ,
блокирующих лейкотриеновые рецепторы или фермент, участвующий в
синтезе лейкотриенов — 5-липоксигеназу
1.
2.
3.
4.
Синтезированы 4 класса антилейкотриеновых препаратов:
Прямые ингибиторы 5-липоксигеназы (Зилеутон)*
Ингибиторы
активирующего
протеина,
предупреждающие
связывание этого мембраносвязанного белка с арахидоновой
кислотой
Антагонисты рецепторов сульфидопептидных (С4, D4, Е4)
лейкотриенов (Монтелукаст, Зафирлукаст)*
Антагонисты рецепторов лейкотриенов В4
* - наиболее изучены
58.
Нарушение метаболизмаарахидоновой кислоты
При патологии баланс метаболитов АК
нарушается:
Простагландины серии F вызывают
сокращение гладкой мускулатуры, в том
числе и бронхов, а простагландины группы Е —
ее расслабление.
Тромбоксан А2 способствует агрегации
тромбоцитов и спазму гладких мышц, а
простациклин угнетает агрегацию и
расслабляет гладкомышечные клетки.
ЛТС4 и ЛТД4 вызывают спазм гладких мышц,
резко усиливают выделение слизи,
уменьшают коронарный кровоток, силу
сердечных сокращений, повышают
проницаемость сосудов.
ЛТВ4 не дает бронхоспастического эффекта, но вызывает выраженный хемотаксис
нейтрофилов, их адгезию на сосудистых стенках и дегрануляцию, стимулирует
образование активных форм кислорода этими клетками.
Результат: отек, воспаление, бронхоспазм, нарушение работы сердца и др.
Нарушают метаболизм АК препараты НПВП (ацетилсалициловая кислота), которые
угнетают активность ЦОГ2 и тем самым, сдвигают баланс метаболизма АК в
сторону образования лейкотриенов, вызывающих бронхоспазм.
59. Проявления псевдоаллергических состояний
Медиаторы при псевдоаллергии те же, что и при истинной аллергии, поэтому ипроявления у них схожи
Гистамин вызывает повышение проницаемости сосудов, их расширение, что приводит к
покраснению кожи и развитию отека , воспаление, спазм гладкой мускулатуры в т.ч.
бронхов, разрушение клеток крови.
Эти процессы могут быть локальными, органными и системными (гипотензия).
Основные проявления: ринит, крапивница, отек Квинке, головные боли,
головокружения, нарушения функции ЖКТ (диспепсии),бронхиальная астма,
сывороточная болезнь, анафилактоидный шок, вегетососудистые гипотонические и
гипертонические кризы (последние похожи на истинную гипертоническую болезнь) и др
БРОНХИАЛЬНАЯ
АСТМА
ПОВЫШЕННАЯ
ЧУВСТВИТЕЛЬНОСТЬ
К АСПИРИНУ
ПОЛИПОЗ
НОСА
Аспириновая астма - сочетание
аллергических и псевдоаллергических
механизмов (бронхиальная астма +
непереносимость НПВС)
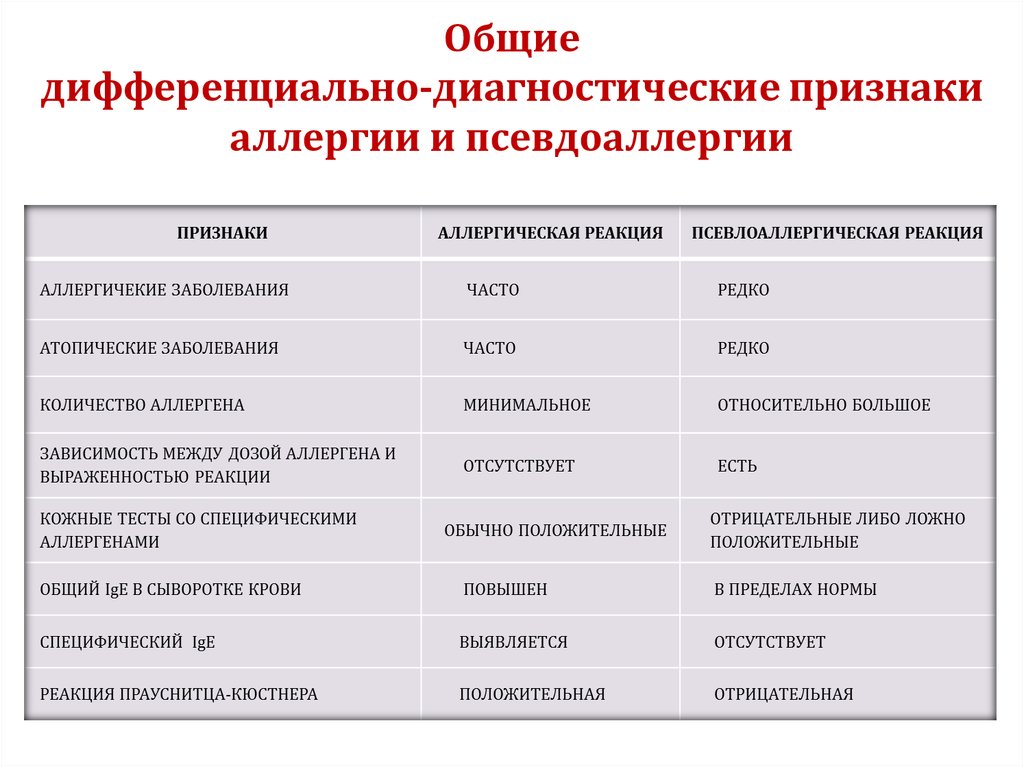
60. Общие дифференциально-диагностические признаки аллергии и псевдоаллергии
61. Дифференциально-диагностичекие признаки двух форм ангионевротического отека (Отека Квинке)
62. Диагностика ПА
Пищевая ПА: введение в 12-пк гистамина
Крапивница:
1. Определение флюоресценции лимфоцитов с зондом
3-метокси-бензантроном
2. Определение общего билирубина в сыворотке крови
Анафилактоидная реакция на прием лекарства:
тест на выделение гистамина из лейкоцитов после
добавления к ним in vitro исследуемого препарата
Бронхиальная астма: добавление индометацина
in vitro к взвеси лейкоцитов крови приводит
к продукции лейкотриенов
63. Этиотропное лечение ПА
Предупреждение, прекращение и элиминациядействия
вызвавшего заболевание фактора
При ПА на
ацетилсалициловую
кислоту не рекомендуют
прием НПВС
64. Патогенетическое лечение ПА
БЛОКАДА ПАТОХИМИЧЕСКОЙ СТАДИИ РАЗВИТИЯ1.Гистаминовом механизм:
антигистаминные препараты,
исключение из рациона продуктов-гистаминолибераторов,
при активации микрофлоры кишечника с декарбоксилирующей активностью - ограничение углеводов
нормализация микрофлоры кишечника при дисбактериозе.
кромолин-натрия (блокирует высвобождение гистамина)
Нарушение инактивации гистамина: длительное подкожное введение возрастающих доз гистамина.
2. Комплементарный механизм развития ПА обычно сопровождается активацией протеолитических систем.
Поэтому эффективны ингибиторы протеолиза.
Отек Квинке при дефиците С1-ингибитора: введение непосредственно С1-ингибитора, свежей плазмы и
препаратов тестостерона, стимулирующих синтез С1-ингибитора.
3.Нарушение метаболизма арахидоновой кислоты:
-исключение приема НПВС (ацетилсалициловой кислоты),
-исключение употребление облаток желтого цвета и продуктов, содержащих тартразин,
-ограничение салицилатов в качестве консервантов или в естественном виде (цитрусовые, яблоки, персики,
абрикосы, черная смородина, вишня, крыжовник, томаты, картофель, огурцы и др.)
Аспириновая астма: курс гипосенсибилизации возрастающими дозами ацетилсалициловой кислоты.
В тяжелых случаях:
-кортикостероиды (тормозят активность фосфолипазы и тем самым блокируют освобождение АК)
-антагонистов кальция (активация фосфолипазы А2 происходит за счет увеличения содержания свободного Са
в клетках).
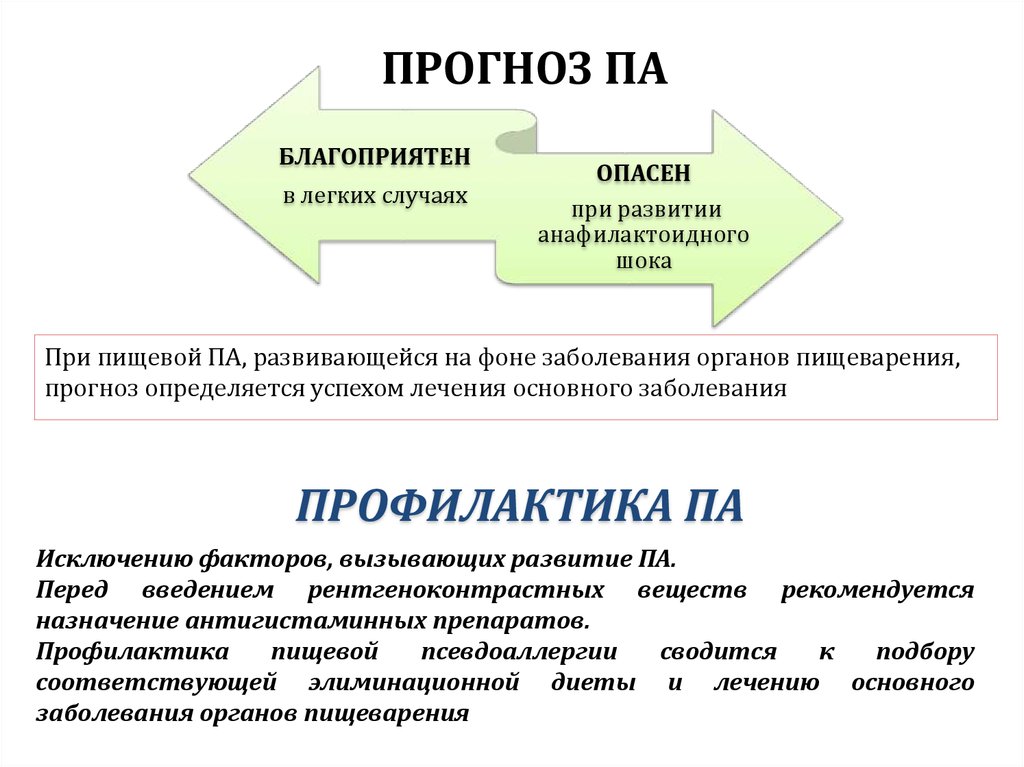
65. ПРОГНОЗ ПА
БЛАГОПРИЯТЕНв легких случаях
ОПАСЕН
при развитии
анафилактоидного
шока
При пищевой ПА, развивающейся на фоне заболевания органов пищеварения,
прогноз определяется успехом лечения основного заболевания
ПРОФИЛАКТИКА ПА
Исключению факторов, вызывающих развитие ПА.
Перед введением рентгеноконтрастных веществ рекомендуется
назначение антигистаминных препаратов.
Профилактика
пищевой
псевдоаллергии
сводится
к
подбору
соответствующей элиминационной диеты и лечению основного
заболевания органов пищеварения
66.
Следите за своим рационом, не занимайтесьбесконтрольным самолечением, не нервничайте
лишний раз и тогда никакая правдивая или
ложная аллергия вам не будет страшна!
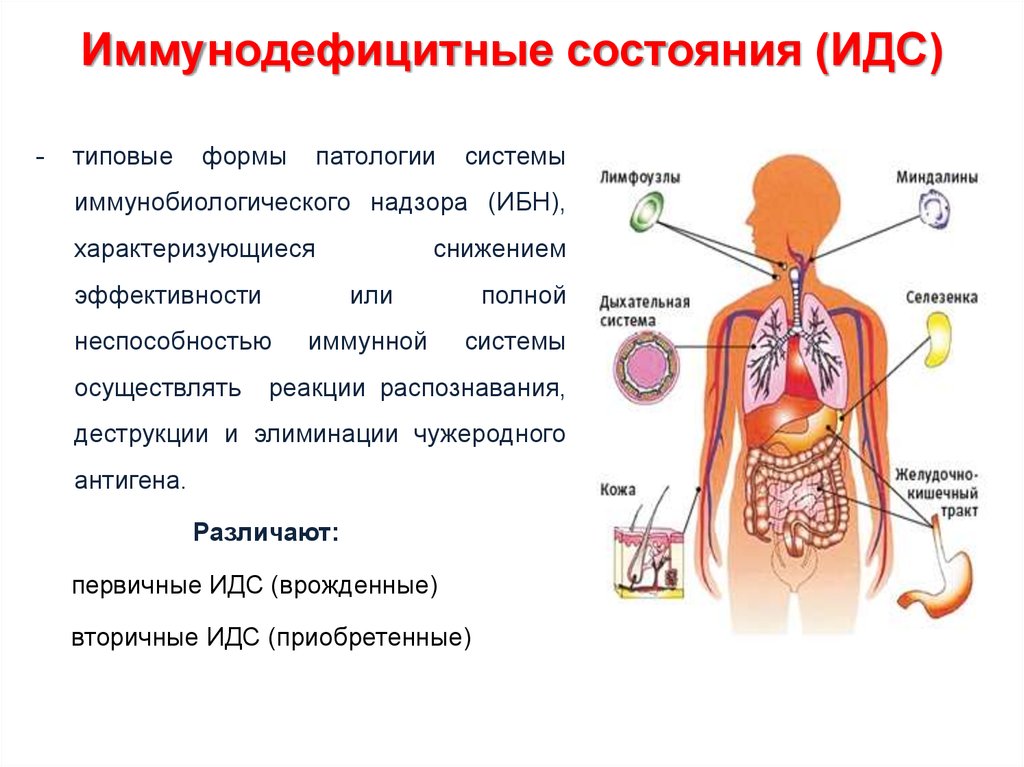
67. Иммунодефицитные состояния (ИДС)
-типовые
формы
патологии
системы
иммунобиологического надзора (ИБН),
характеризующиеся
снижением
эффективности
или
неспособностью
иммунной
осуществлять
полной
системы
реакции распознавания,
деструкции и элиминации чужеродного
антигена.
Различают:
первичные ИДС (врожденные)
вторичные ИДС (приобретенные)
68. Классификация первичных ИДС
Виды ИДС по преимущественному поражению клеток иммунной системыВ-клеточные
(гуморальные)
Т-клеточные
А-клеточные
(фагоцитарные)
Смешанные (комбинированные)
Патология системы
комплемента
69. Наследуемые (первичные) ИДС
1 — ретикулярная дисгенезия;2 — «швейцарский» тип;
3 — синдром Ди Джорджи;
4 — синдром Вискотта-Олдрича;
5 — синдром Брутона;
6, 7, 8, 9 — селективный дефицит IgG, IgA, IgE, IgD;
10 — синдром Луи-Бар.
70.
А-зависимыеМ
МоБ
Клетки
А-системы
ГСК
МСК
Синдром Чедиака-Хигаси
Н
МиБ
(аутосомно-рецессивное наследование;
моноцитопения, нейтропения, альбинизм,
незавершенный фагоцитоз)
Хроническая гранулематозная болезнь
(аутосомно-рецессивное наследование;
дефект миелопероксидазы, незавершенный фагоцитоз)
Агранулоцитоз Костмана
(в 1956 г. в Швеции Kostmann
аутосомно-рецессивное наследование 6р21.3)
Б
Э
71.
Дефект№ звена
ИБН
1
2
3
4
5
Т-лимфо
цитов
Заболевания
Синдром Ди-Джорджи
Судороги, задержки развития, пороки сердца, аномалии лицевого черепа.
Синдром Незелофа
Сепсис, гнойные воспаления органов и кожи
Болезнь Брутона
Артриты, экземы, энцефалиты, диареи, множественные гнойные
поражения
Общая вариабельная
В-лимфо гипогаммаглобулинемия (ОВГ)
цитов
Селективный дефицит IgG, IgA, IgE, IgD
Системы
компле
мента
Пневмонии, холангиты, гастриты, увеличение селезенки.
С-м мальабсорбции, болезнь Крона,
бронхоэктатическая болезнь, астма
Синдром Джоба
Легочные и кожные холодные абсцессы, экземы, отиты
Синдром Чедиака-Хигаси
Альбинизм, нистагм, фотофобия, кровоизлияния
Хроническая гранулематозная болезнь
А-лимфо (ХГБ)
цитов
Комбинирован
ные
Основные клинические проявления
Гнойный лимфаденит, «вздутые кости», абсцессы и
гранулемы кожи и органов
Агранулоцитоз Костмана
Микроцефалия, низкорослость, снижение
умственного развития, синдром «ленивых
лейкоцитов», стоматит, катаракта
Ретикулярная дисгенезия
Отсутствие Т- и В-иммунитета. В/у гибель плода, сепсис
Швейцарский тип ИДС
Диарея, пневмония, гипотрофия, низкий рост, короткие конечности
Синдром Луи-Бар
Атаксия, телеангиэктазии, гиперкинезы, пневмонии
Синдром Вискота-Олдрича
Частые инфекции, кровоточивость, экземы, кровавый понос
Дефицит С1
Тяжелые гнойные инфекции, дерматиты,
ангионевротический отек, менингококкцемии
Дефицит ингибитора С3В, С5
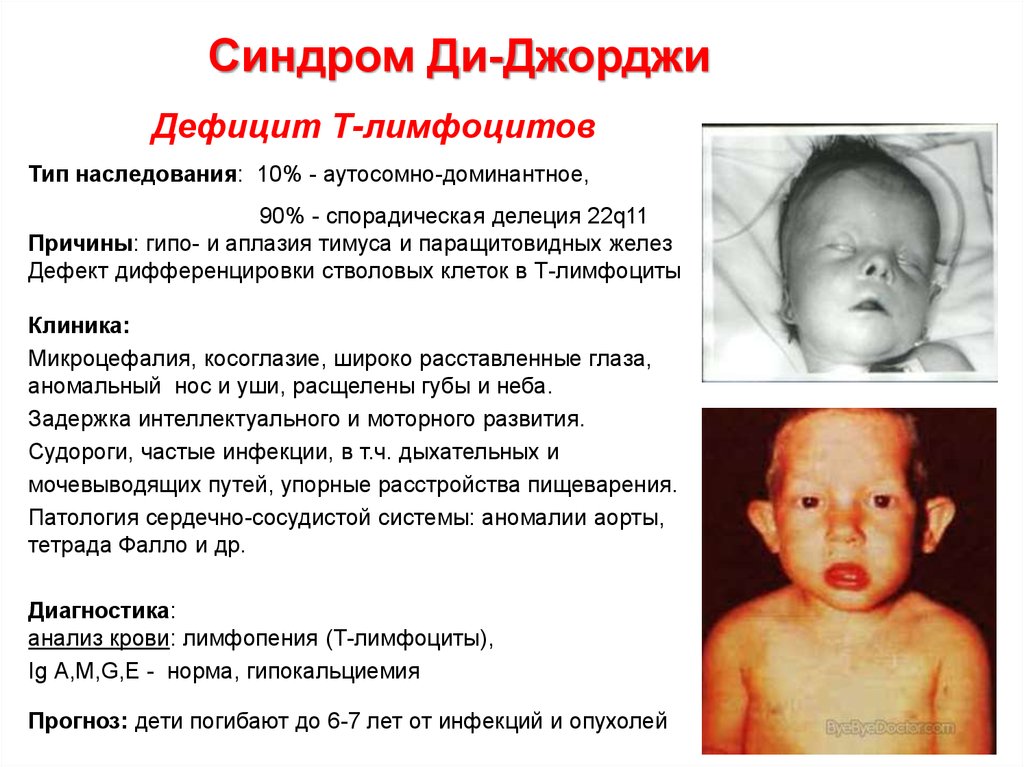
72. Синдром Ди-Джорджи
Дефицит Т-лимфоцитовТип наследования: 10% - аутосомно-доминантное,
90% - спорадическая делеция 22q11
Причины: гипо- и аплазия тимуса и паращитовидных желез
Дефект дифференцировки стволовых клеток в Т-лимфоциты
Клиника:
Микроцефалия, косоглазие, широко расставленные глаза,
аномальный нос и уши, расщелены губы и неба.
Задержка интеллектуального и моторного развития.
Судороги, частые инфекции, в т.ч. дыхательных и
мочевыводящих путей, упорные расстройства пищеварения.
Патология сердечно-сосудистой системы: аномалии аорты,
тетрада Фалло и др.
Диагностика:
анализ крови: лимфопения (Т-лимфоциты),
Ig А,М,G,Е - норма, гипокальциемия
Прогноз: дети погибают до 6-7 лет от инфекций и опухолей
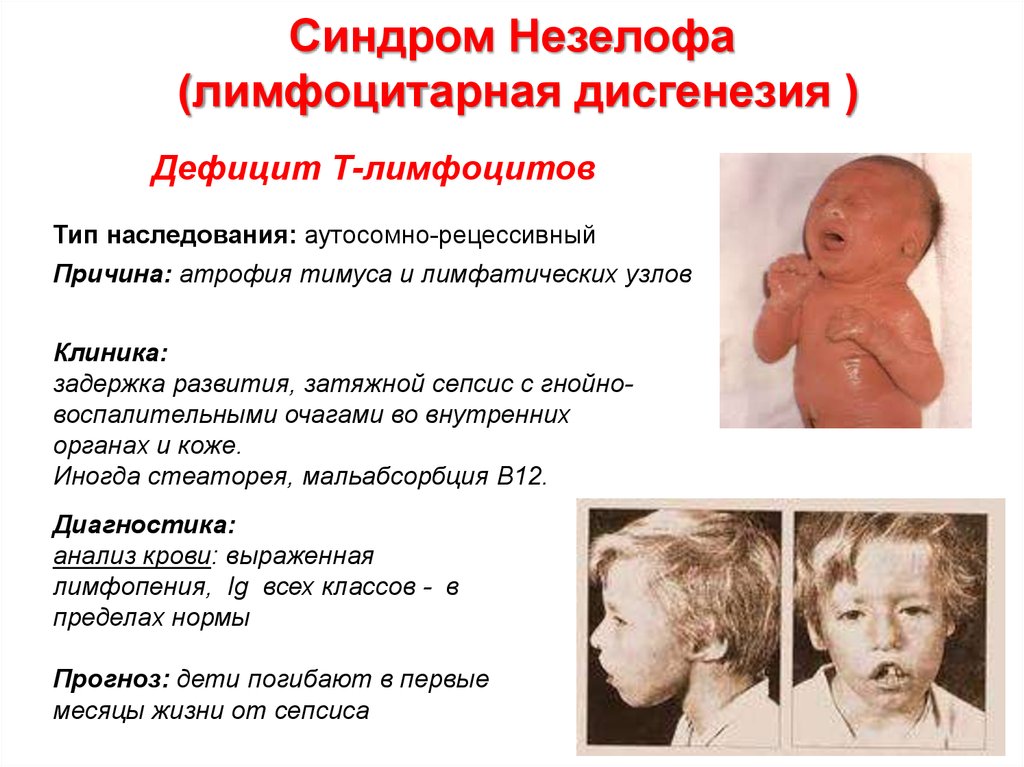
73. Синдром Незелофа (лимфоцитарная дисгенезия )
Дефицит Т-лимфоцитовТип наследования: аутосомно-рецессивный
Причина: атрофия тимуса и лимфатических узлов
Клиника:
задержка развития, затяжной сепсис с гнойновоспалительными очагами во внутренних
органах и коже.
Иногда стеаторея, мальабсорбция В12.
Диагностика:
анализ крови: выраженная
лимфопения, Ig всех классов - в
пределах нормы
Прогноз: дети погибают в первые
месяцы жизни от сепсиса
74. Болезнь Брутона
Дефицит В-лимфоцитовТип наследования : Х-сцепленное-рецессивное. Болеют только мальчики
Клиника: инфекционные поражения всех
органов и систем:
ЖКТ (диарея, дисбактериоз),
суставов (артриты),
кожи (экземы, дерматомиозиты),
верхних дыхательных путей, легких.
Аутоиммунные заболевания,
злокачественные новообразования.
В костном мозге, лимфатических узлах и селезенке значительно снижены
отсутствуют лимфоциты
или
Диагностика:
анализ крови: значительное снижение или отсутствие В-лимфоцитов, Ig всех классов.
Показатели клеточного иммунитета нормальные
Прогноз: большинство пациентов доживают до 50 лет при регулярной гамма-глобулин
терапии
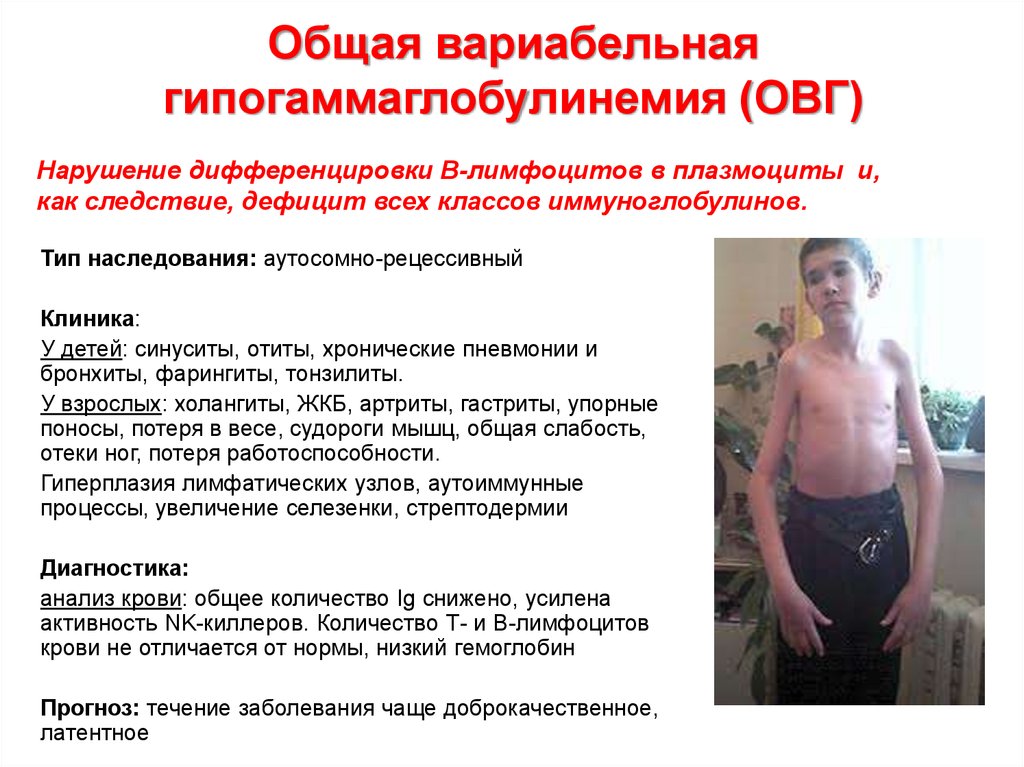
75. Общая вариабельная гипогаммаглобулинемия (ОВГ)
Нарушение дифференцировки В-лимфоцитов в плазмоциты и,как следствие, дефицит всех классов иммуноглобулинов.
Тип наследования: аутосомно-рецессивный
Клиника:
У детей: синуситы, отиты, хронические пневмонии и
бронхиты, фарингиты, тонзилиты.
У взрослых: холангиты, ЖКБ, артриты, гастриты, упорные
поносы, потеря в весе, судороги мышц, общая слабость,
отеки ног, потеря работоспособности.
Гиперплазия лимфатических узлов, аутоиммунные
процессы, увеличение селезенки, стрептодермии
Диагностика:
анализ крови: общее количество Ig снижено, усилена
активность NK-киллеров. Количество Т- и В-лимфоцитов
крови не отличается от нормы, низкий гемоглобин
Прогноз: течение заболевания чаще доброкачественное,
латентное
76. Селективный дефицит IgG, IgA, IgE, IgD
Нарушение дифференцировки В-лимфоцитовДефицит определенного класса антител при их нормальном общем количестве.
Самое распространенное состояние - дефицит секреторного иммуноглобулина А
(IgA).
Клиника:
Селективный дефицит IgА:
хронические заболевания дыхательных путей
(пневмонии) и ЛОР-органов, аллергические и
аутоиммунные заболевания, заболевания ЖКТ
(дисбактериозы, целиакия, болезнь Крона,
синдром мальабсорбции ,стоматиты, язвенные
колиты, энтериты).
Селективный дефицит IgG2 /4:
рецидивирующие инфекции
Селективный дефицит IgG4:
бронхоэктатическая болезнь
Селективный дефицит IgG3: бронхиальная
астма, синуситы
Диагностика: определение в крови недостающих IgG, IgM и IgA. Клеточный
иммунитет в норме
Прогноз: относительно благоприятный
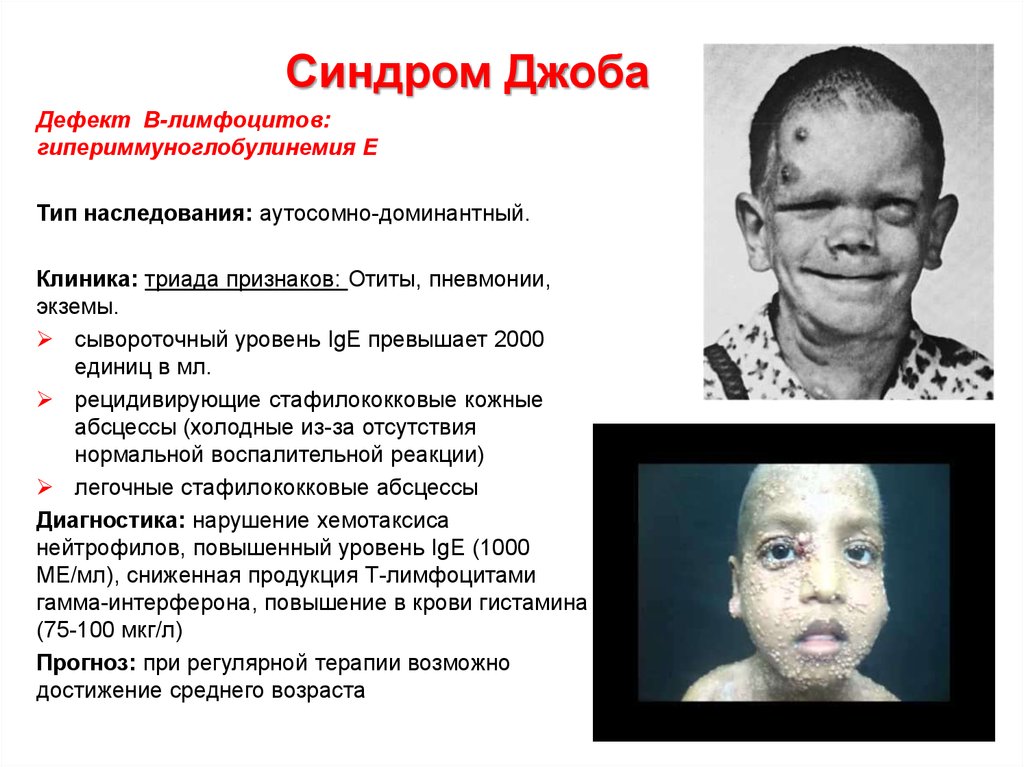
77. Синдром Джоба
Дефект В-лимфоцитов:гипериммуноглобулинемия Е
Тип наследования: аутосомно-доминантный.
Клиника: триада признаков: Отиты, пневмонии,
экземы.
сывороточный уровень IgE превышает 2000
единиц в мл.
рецидивирующие стафилококковые кожные
абсцессы (холодные из-за отсутствия
нормальной воспалительной реакции)
легочные стафилококковые абсцессы
Диагностика: нарушение хемотаксиса
нейтрофилов, повышенный уровень IgЕ (1000
МЕ/мл), сниженная продукция Т-лимфоцитами
гамма-интерферона, повышение в крови гистамина
(75-100 мкг/л)
Прогноз: при регулярной терапии возможно
достижение среднего возраста
78. Синдром Чедиака-Хигаси
Дефект А-лимфоцитов: дисфункциянейтрофилов (незавершенный фагоцитоз)
Тип наследования: аутосомно-рецессивный
Клиника:
поражение всех органов и жизненно важных систем организма:
ЖКТ: тошнота, рвота, диарея, лихорадка и сильнейшим ознобом.
Верхние дыхательные пути: аллергический ринит,
приступообразный кашель и безостановочное чихание
Кожа и слизистые оболочки: нарушение пигментации
(также волос и глаз),зуд и отечность , не заживающие язвы,
шелушение, бледность, налеты на слизистых оболочках, свищи
Патологический нистагм, фотофобия
Внешние и внутренние кровоизлияния
Диагностика:
анализ крови: абсолютная лейкопения
и тромбоцитопения, анемии.
Соотношение Т и В-лимфоцитов
может быть в норме
Прогноз: смерть до 10 лет от сепсиса и
злокачественных опухолей
79. Хроническая гранулематозная болезнь
Дефект А-лимфоцитов: нарушение бактерициднойактивности фагоцитов.
Тип наследования: Х-сцепленное , аутосомно-рецессивное.
Болеют, в основном, мальчики
Клиника:
гнойные поражения кожи (фурункулы, карбункулы, абсцессы)
абсцессы печени, легких, прямой кишки
гепатоспленомегалия
остеомиелит (стафилококком или аспергиллами)
«вздутые кости» (разрастание гранулем)
Отличительная особенность ХГБ : формирование в любых органах
гранулем и гнойный лимфаденит с преимущественным поражением шейных и
подмышечных лимфатических узлов
Диагностика:
выявление нарушения фагоцитоза, повышенный уровень
сывороточных
иммуноглобулинов
(IgA,
IgM,
IgG),
показатели гуморального и клеточного иммунитета
нормальные
Прогноз: при регулярной терапии возможно достижение
среднего возраста
80. Агранулоцитоз Костмана
Дефект А-лимфоцитовНарушение продукции нейтрофилов в костном мозге
в результате дефекта созревания клетокпредшественников, тяжелая врожденная нейропения
Тип наследования: аутосомно-рецессивный
Синдром "ленивых лейкоцитов " : замедление
поступления в очаг воспаления
Характерна четкая цикличность течения (3 недели)
Клиника: тяжёлые рецидивирующие бактериальные
гнойные инфекции: стоматит, хронический гингивит,
повторные пневмонии. Иногда замедление умственного
развития, микроцефалия, катаракта и низкорослость
Диагностика:
анализ крови: глубокий агранулоцитоз, лимфопения,
характерна
миелограмма:
сохраняются
только
делящиеся нейтрофильные клетки, отсутствует
клеточный и гуморальный иммунитет
Прогноз: без специальной терапии больные погибают к
2-3 годам
81. Ретикулярная дисгенезия
Комбинированный иммунодефицитТип наследования: аутосомно-рецессивный. Болеют в основном
мальчики
Врожденное отсутствие Т- и В-лимфоцитов и лейкоцитов - самая тяжелая
форма комбинированного иммунодефицита, связанная с нарушением
дифференцировки
стволовой
клетки,
клетки-предшественницы
миелопоэза и лимфопоэза
Клеточный состав тимуса и лимфатических узлов представлен
исключительно ретикулярными клетками, лимфоциты отсутствуют. В
костном мозге отсутствуют клетки-предшественники лейкоцитов
Диагностика:
анализ
крови:
лимфопения,
нейтропения,
гипогаммаглобулинемия и тромбоцитопения
моноцитопения,
Прогноз: характерна внутриутробная гибель плода, или дети гибнут
вскоре после рождения от тяжелых множественных инфекций (сепсис)
82. Швейцарский тип ИДС
Комбинированный иммунодефицитТип наследования: аутосомно-рецессивный.
Характерно отсутствуе тимуса. У половины больных недостаточность
аденозиндезаминазы – нарушен обмен аденозина, гипоксантина и, как следствие,
блок созревания Т-лимфоцитов. Содержание В-клеток может быть нормальным, но
эти клетки не способны секретировать Ig в достаточном количестве
Клиника: злокачественное течение.
Низкий рост, короткие конечности.
Яркая склонность к инфекциям: поражаются
кожа (кореподобные высыпания, пиодермии, абсцессы)
ЖКТ (безостановочная диарея, гипотрофия)
дыхательные пути (сухой кашель, пневмонии)
Диагностика:
анализ крови: выраженная лейкопения, лимфопения,
дефицит Ig всех классов
Прогноз: дети погибают от сепсиса до 2 лет.
83. Синдром Луи-Бар (синдром атаксии-телеангиэктазии)
Комбинированный иммунодефицитТип наследования: аутосомно-рецессивный.
Дефект созревания, снижение функции Т-лимфоцитов,
дефицит IgА, Е, G. Вилочковая железа теряет функцию ИБН
Клиника:
мозжечковая атаксия, нарушение походки, замедленность
произвольных движений, гиперкинезы, умственное
отставание, невнятная речь, вялая поза
на коже телеангиэктазии, витилиго
затяжные тяжелые инфекции дыхательных путей с
бронхоэктазами
гипоплазия вилочковой железы
лимфатических узлов, селезенки
Диагностика:
анализ крови: лимфоцитопения, снижена реакция
бласттрансформации лимфоцитов, дефицит Ig А и Е
Прогноз: 50% летальных исходов от инфекций или
злокачественных новообразований. Некоторые больные
доживают до 40-50 лет.
84. Синдром Вискота-Олдрича
Комбинированный иммунодефицитТип наследования: Х-сцепленное
рецессивное.
Дефицит периферических Т-лимфоцитов,
обусловленный гипофункцией вилочковой
железы. Болеют только мальчики.
Клиника: частые вирусные и бактериальные
инфекции (гнойный отит, экзема, пиодермия,
пневмония, колиты), гемолитическая анемия,
тромбоцитопеническая пурпура,
геморрагический синдром, кровавый понос
Диагностика:
анализ крови: дефицит В- и в Т-лимфоцитов,
тромбоцитопения, Ig М, IgG в пределах нормы,
IgА и Ig Е увеличены
Прогноз: дети гибнут до 10 лет от инфекций,
геморрагий и злокачественных
новообразований, лимфоретикулярной
системы (лимфома, лейкоз)
85. Недостаточность системы комплемента
Тип наследования: аутосомно-рецессивный.Врожденный дефицит С1
Невозможна активация системы комплемента по классическому пути и, вследствие нарушения
фагоцитоза и лизиса микробов, наблюдаются повторные тяжелые гнойные процессы.
Клиника:
васкулиты,
пневмонии,
остеомиелит,
менингит,
сепсис,
наследственный
ангионевротический отек, люпус-нефрит
Врожденный дефицит ингибитора С3б:
Ввиду постоянной активности комплемент С3 в крови постепенно уменьшается, следовательно
процессы фагоцитоза и бактерий тормозятся. В результате гнойные инфекции развиваются
повторно.
Клиника: реактивные артриты, дерматиты, гломерулонефрит
Врожденный дефицит С5.
Склонность к инфекциям также связана с нарушением фагоцитоза и лизиса из-за невозможности
образования соответствующих компонентов комплемента.
Клиника: менингококковые пневмонии, менингококкцемии, менингококковым менингитом
Диагностика:
Определение гемолитической активности системы комплемента по классическому
альтернативному путям активации, определение компонентов системы комплемента
Прогноз: относительно благоприятный
и
86.
Вторичные иммунодефициты –нарушения
иммунной
системы,
развивающиеся
постнатальном периоде или у взрослых, не
результатом генетических дефектов.
в
позднем
являющиеся
87.
Причины вторичных иммунодефицитовФАКТОРЫ ВНЕШНЕЙ СРЕДЫ
– загрязнения окружающей среды
– СВЧ-излучение, ионизирующее излучение (с угнетением системы кроветворения)
ВНУТРЕННИЕ ФАКТОРЫ ОРГАНИЗМА
– дефект питания и общее истощение организма сезонной витаминной недостаточности (зимавесна)
– хронические бактериальные и вирусные инфекции, а также паразитарные инвазии
(туберкулёз, стафилококкоз, пневмококкоз, герпес, хронические вирусные гепатиты,
краснуха, ВИЧ, малярия, токсоплазмоз, лейшманиоз, аскаридоз и др.).
– потеря факторов иммунной защиты при сильных потерях крови
– диарейный синдром
– стресс-синдром, переутомление
– тяжелые травмы и операции
– эндокринопатии (сахарный диабет, гипотиреоз, гипертиреоз)
– острые и хронические отравления различными ксенобиотиками (химическими токсичными
веществами, лекарственными препаратами, наркотическими средствами).
– низкая масса тела при рождении
– возрастные и физиологические особенности организма у людей старческого возраста,
беременных женщин и детей
– злокачественные новообразования (лейкемия)
88. СПИД, история открытия
1981 г. – СПИД впервые описан Центрами по контролю и
профилактике заболеваний США
Были выявлены 5 случаяев пневмоцистной пневмонии и 28
случаев
саркомы
Капоши
у
мужчин,
практиковавших
гомосексуальные связи. В первой научной статье, которая
признала
особенности
оппортунистических
инфекций,
иллюстрирующих СПИД, болезнь получила название гейсвязанного иммунодефицита или "болезни четырех Г" - так как
была обнаружена у гомосексуалов, жителей или гостей Гаити,
гемофиликов и лиц, употреблявших героин.
1982 г. – был введён термин acquired immune deficiency
syndrome, AIDS.
Было показано, что СПИД не является заболеванием,
эндемичным лишь для гомосексуалов.
1983 г. – вирус иммунодефицита человека был независимо
открыт в в двух лабораториях: Институте Пастера во Франции
под руководством Люка Монтанье и Национальном институте
рака в США под руководством Роберта Галло.
Выделенный из больных СПИДом вирус был впервые успешно
размножен в культивируемых Т-лимфоцитах.
2008 г. – опубликованы данные о том, что вирус происходит из
Конго (район Киншаса-Браззавиль) и попал в человеческую
популяцию от обезьян в начале двадцатого века.
Люк Монтанье
Роберт Галло
89. Инфицирование
Источник ВИЧ-инфекции –инфицированный человек.
Пути передачи ВИЧ от одного человека другому:
Половой
Гемотрансфузионный
Инструментальный
(инъекционный)
Перинатальный,
(трансплацентарный)
Молочный
Бытовой и профессиональный (крайне редко, через
поврежденную кожу и слизистые оболочки)
ВИЧ не может передаваться через слюну, слезы, пищу, воду или
воздух!
90. СПИД
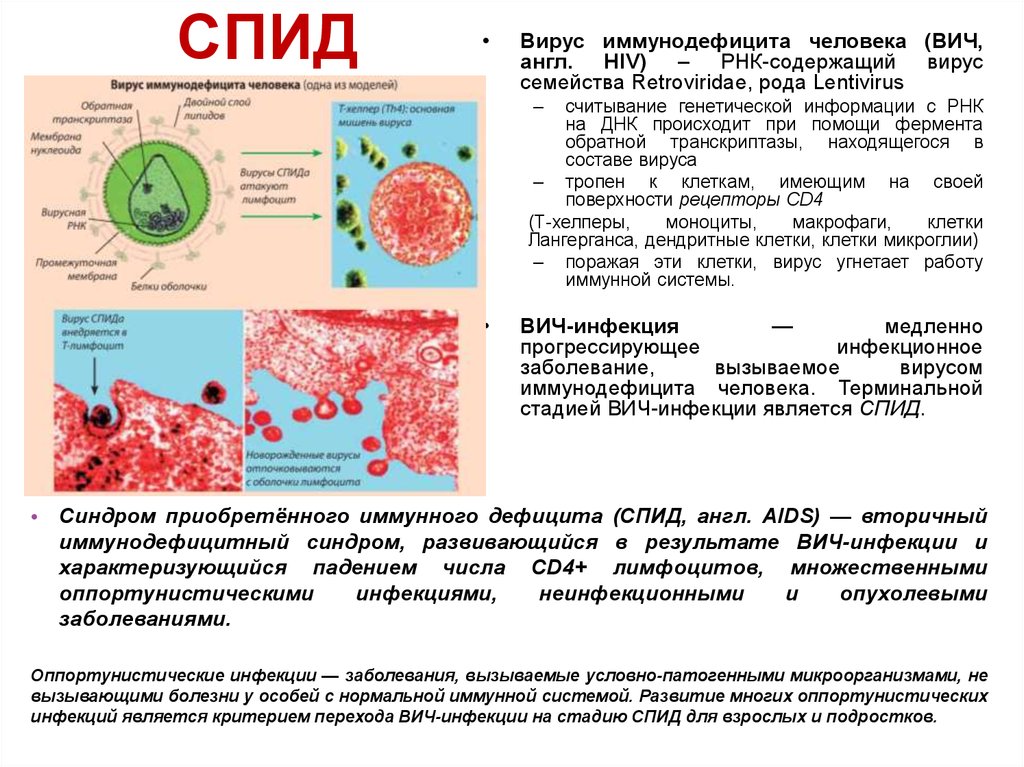
Вирус иммунодефицита человека (ВИЧ,
англ. HIV) – РНК-содержащий вирус
семейства Retroviridae, рода Lentivirus
–
считывание генетической информации с РНК
на ДНК происходит при помощи фермента
обратной транскриптазы, находящегося в
составе вируса
– тропен к клеткам, имеющим на своей
поверхности рецепторы CD4
(Т-хелперы,
моноциты,
макрофаги,
клетки
Лангерганса, дендритные клетки, клетки микроглии)
– поражая эти клетки, вирус угнетает работу
иммунной системы.
ВИЧ-инфекция
—
медленно
прогрессирующее
инфекционное
заболевание,
вызываемое
вирусом
иммунодефицита человека. Терминальной
стадией ВИЧ-инфекции является СПИД.
• Синдром приобретённого иммунного дефицита (СПИД, англ. AIDS) — вторичный
иммунодефицитный синдром, развивающийся в результате ВИЧ-инфекции и
характеризующийся падением числа CD4+ лимфоцитов, множественными
оппортунистическими
инфекциями,
неинфекционными
и
опухолевыми
заболеваниями.
Оппортунистические инфекции — заболевания, вызываемые условно-патогенными микроорганизмами, не
вызывающими болезни у особей с нормальной иммунной системой. Развитие многих оппортунистических
инфекций является критерием перехода ВИЧ-инфекции на стадию СПИД для взрослых и подростков.
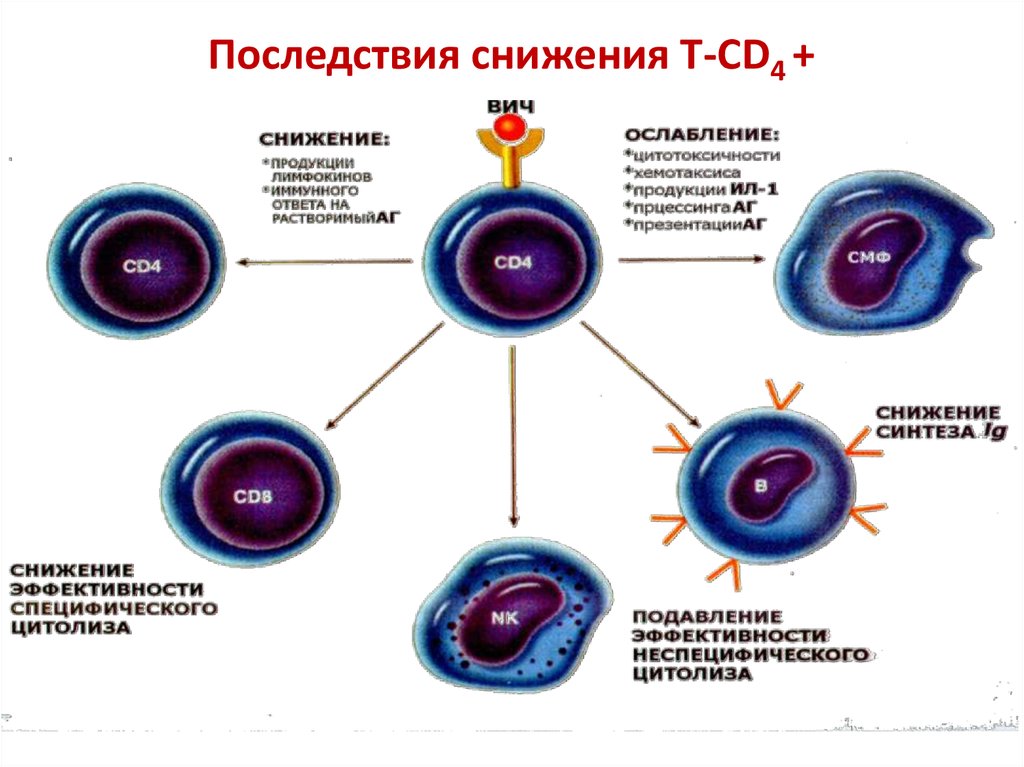
91. Последствия снижения Т-CD4 +
92.
«СПИД-ассоциированные» заболеваниялимфаденопатия
пневмоцистная
пневмония
саркома Капоши





































































 Медицина
Медицина