Похожие презентации:
Острая почечная недостаточность
1. Неотложная помощь при острой почечной недостаточности лекция для студентов VI курса кафедра госпитальной терапии № 1
Доцент Нигматуллина А.Э.2.
Острая почечная недостаточность –острое
прекращение
жизнеобеспечивающей
функции
почек, приводящее к нарушением
водно-электролитного,
азотвыделительного и кислотноосновного
гомеостаза,
характеризующееся потенциально
обратимым циклическим течением.
3. Этиологические формы ОПН
Преренальная (гемодинамическая)обусловлена острым нарушением почечного
кровообращения, составляет 40-60% всех
случаев ОПН
Ренальная (паренхиматозная) вызвана
поражением паренхимы почек. Составляет
около 50% всех случаев ОПН
Постренальная
(обструктивная)
возникает
при остром нарушении оттока мочи. Составляет
5% всех случаев острого нарушения функции
почек
4. Причины преренальной ОПН (острая циркуляторная нефропатия):
1. Травматический шок2.
3.
4.
5.
6.
7.
8.
9.
Кардиогенный шок
Гемолитический шок
Анафилактический шок
Геморрагический шок
Инфекционно-токсический шок
Синдром длительного раздавливания
Ожоги, отморожения, электротравма
Переливание несовместимой крови
5.
10.11.
12.
13.
14.
Операционная травма (шок)
Сердечная недостаточность
Тампонада сердца
Аритмии
Эмболия легочной артерии
6.
14. Дегидратация и потеряэлектролитов
15. Акушерская патология,
осложненная кровотечением и
инфекцией
16. Лекарственные вещества,
снижающие почечный кровоток
(НПВП, сандиммун, ингибиторы
АПФ, рентгеноконтрастные
вещества
17. Перитонит, острый панкреатит,
острый холецистит
7. Причины ренальной ОПН
1. Воздействие нефротоксических веществ (острая токсическаянефропатия)
четыреххлористый углерод, дихлорэтан
тяжелых металлов (ртути, меди, золота)
кислот (уксусная кислота)
алкоголи (этиленгликоль, метиловый спирт) и их
суррогаты
лекарственных препаратов (аминогликозиды, НПВП,
пенициллины, антуран, цефаклор, рифампицин,
метоксифлуран)
отравление змеиным ядом, ядовитыми грибами, ядом
насекомых
отравления ядовитыми веществами, применяемыми в
промышленности, сельском хозяйстве, быту
8.
2. Острый гломерулонефрит3. Острый интерстициальный нефрит
4. Острый пиелонефрит, осложненный
абсцедированием, острым папиллярным
некрозом
5. Геморрагическая лихорадка с почечным
синдромом
6. Поражение почек при системных заболеваниях
соединительной ткани, системных васкулитах
7. Внутриканальцевая обструкция
патологическими кристаллами, пигментами,
миоглобином, продуктами рабдомиолиза
9.
7. ОПН трансплантированной почки8. Тромбоз и эмболии почечных артерий
9. Тромбоз почечных вен
10.
Гемолитически-уремический
синдром
тромбоцитопеническая пурпура.
и
10.
11. Причины постренальной ОПН
1. Механические• Камни мочеточников
• Опухоли мочеточников, органов малого таза
• Обструкция катетера
• Окклюзия мочеточников кровяными
сгустками
• Ретроперитонеальный фиброз (бромкриптин,
метилдопа, кодеин, фенацитин)
• Стриктуры мочеточников
• Гипертрофия простаты
• Воспалительный отек
• Обструкция шейки мочевого пузыря
12.
2. ФункциональныеЗаболевания головного мозга
Диабетическая нейропатия
Длительное применение
ганглиоблокаторов
13. Классификация ОПН (Е.М. Тареев, 1983)
I По месту возникновения«повреждения»
Преренальная
Ренальная
Постренальная
14. II. По этиопатогензу
Шоковая почкаТоксическая почка
Острая инфекционная почка
Сосудистая обструкция
Урологическая обструкция
Аренальное состояние
15. III. По течению
Инициальный периодПериод олиго-, анурии
Период восстановления диуреза
- фаза начального диуреза (диурез больше 500
мл/сутки
- фаза полиурии (диурез больше 1800 мл/сутки)
Период выздоровления
16. IV. По степени тяжести
легкая: увеличение содержаниякреатинина крови в 2-3 раза
средней тяжести: увеличение
содержания креатинина крови в
4-5 раз
тяжелая: увеличение
содержания креатинина крови в
более чем в 6 раз.
17. Олигурическая ОПН классифицируется по степени тяжести
ОПН умеренной степени тяжестиПродолжительности олигурии – 3-5 дней,
суточный прирост мочевины <5 ммоль/л
ОПН выраженной степени тяжести –
олигурия 5-8 дней, суточный прирост
мочевины 5-8 ммоль/л
ОПН предельной степени тяжести –
продолжительности олигурии -более 8
дней, суточный прирост мочевины >8
ммоль/л
18.
При олигурии объем мочисоставляет менее 400 мл/сут, при
анурии менее 100 мл/cут при
сохранении средненормального
поступления жидкости в организм.
При этом, отсутствует или резко
снижено поступление мочи в
мочевой пузырь.
19. Патогенез ОПН
Ишемическое или токсическоевоздействие –
сосудистые,
клубочковые и канальцевые
факторы –
снижение
клубочковой фильтрации
20. Патогенетические факторы ОПН
Уменьшение почечного (особенно вкорковом веществе) кровотока и
падение КФ, развитие ишемии почки,
уменьшение тубулярного тока
Эпителий проксимальных канальцев основное место транспорта натрия.
Нарушение
процессов
реабсорбции
приводит к усиленному поступлению
натрия в область macula densa и
стимулирует продукцию ренина, затем
продукцию ангиотензина. Это вызывает
афферентную
вазоконстрикцию,
усугубляющую
ишемию
почек
и
уменьшение почечного кровотока
21.
Шунтированиекровотока
через
юкстамедуллярный слой почек (при
резкой
констрикции
сосудов
коры
почки), возникает стаз в кровеносной
системе,
повышается
давление
в
канальцах, что еще больше снижает КФ.
Повреждающее
влияние
на
почку
цитокинов,
в
большом
количестве
выделяющихся при различных видах
шока, особенно при септическом
Усиление апоптоза эпителия канальцев
22.
Развитие тубулярного некроза в связи стем, что что к ишемии наиболее
чувствительны дистальные канальцы
(особенно выражен при воздействии
нефротоксических веществ)
Накопление
кальция
в
клетках
почечных канальцев с развитием их
отека.
23.
Обтурацияканальцев
слущенным
эпителием
Тотальная
диффузия
клубочкового
фильтрата через стенку поврежденных
канальцев
и
сдавление
канальцев
отечным интерстицием, кроме того,
канальцы блокирует клеточный детрит
Развитие ДВС-синдрома
24.
Развитиепиелоренальных
и
пиеловенозных
рефлюксов
при
длительной
окклюзии
мочевыводящих
путей
с
последующим
ростом
гидростатического
давления
в
канальцах,
происходит
отек
интерстиция, нарушается кровоток
в клубочках и канальцах, что
способствует
развитию
тубулярного некроза.
25. Клиническая картина
Начальный периодХарактерные проявления этой фазы
-циркуляторный коллапс
-уменьшение диуреза (менее 400 мл в
сутки), иногда диурез полностью
прекращается ( до 50 мл)
Длительность этого периода совпадает с
продолжительностью гемодинамических
расстройств (1-2 сут.)
26. Период олигоанурии
На первый план выступают явления почечнойнедостаточности
1. Олигурия
2. Клинические признаки азотемии
Кожные покровы сухие, на коже груди,
вокруг носа, рта-кристаллы мочевины,
запах аммиака изо рта
Анорексия,
тошнота,
рвота,
вздутие
кишечника
У 10% больных –желудочно-кишечные
кровотечения
Возможно
развитие
миокардита,
уремического перикардита
27.
3. Уремический иммунодефицит, чтоприводит
к
чрезвычайной
подверженности
больных
к
инфекциям.
28.
6. Электролитные нарушениягиперкалиемия,
связана
с
уменьшением
скорости
КФ,
с
внутрисосудистым
гемолизом,
разрушением
тканей,
усиленным
клеточным катаболизмом. Проявления
-вялость, парестезии, снижение АД. На
ЭКГ-замедление
АВ-проводимости,
увеличением
амплитуды
зубца
Т
(основание
сужено),
снижение
амплитуды Р и R, расширение QRS,
экстрасистолия
29. ЭКГ при гиперкалиемии
30.
гипонатриемиявследствие
перемещения
калия
из
внутриклеточного
сектора
во
внеклеточное пространство и замены
калия в клетках натрием. Развитию
способствует обильная рвота, понос.
Проявленияапатия,
сонливость,
мышечная слабость, судороги, снижение
АД, тахикардия, обмороки
гипокальциемияобусловлена
нарушением всасывания кальция в
кишечнике,
гиперфосфатемией.
Проявления-судороги,
асфиксия,
на
ЭКГ-увеличение
продолжительности
QRSТ
31.
гипохлоремия развивается за счетрвоты
и
перемещения
хлора
из
внеклеточного пространства в клетки.
Проявления:
слабость,
адинамия,
снижение АД, судороги
гипермагниемия
Проявления:
снижение
нервно-мышечной
возбудимости, АД снижено, возможна
остановка дыхания.
гиперфосфатемия
развивается
вследствие повышенного катаболизма
32.
8.Нарушения
кислотно-щелочного
равновесия (метаболический ацидоз)
9. Нарушение водного баланса
внеклеточная гипергидратация
Легкая степень-увеличение массы тела
Средняя степень - отеки стоп, голеней,
повышение АД и венозного давления,
перегрузка
малого
круга
кровообращения
Тяжелая степень - асцит, гидроторакс,
гидроперикард, отек легких, отек
мозга.
33.
При прогрессировании внеклеточнойгипергидратации возникает
клеточная
гипергидратация
(астения, тошнота, рвота, боли в
мышцах,
суставах,
судороги,
отсутствие жажды, клиника отека
мозга)
34. Клинические проявления в период восстановления диуреза
1. Нарушения водного баланса(дегидратация)
2. Электролитные нарушения
Гипокалиемия- вследствие больших
потерь калия с мочой, рвотой.
Проявления-вялость, мышечная
слабость вплоть до параличей,
возможна остановка дыхания, атония
мочевого пузыря, тахикардия, боли в
области сердца, снижение АД, аритмии.
На ЭКГ-снижение амплитуды и
расширение зубца Т, амплитуда зубца R
увеличивается, экстрасистолия,
мерцательная аритмия
35. ЭКГ при гипокалиемии
36.
Гипомагниемия.Проявления:
психические расстройства, бред,
мышечные
подергивания,
судороги, аритмии
Гипонатриемия
37. Обследование
1.2.
3.
4.
5.
6.
Обязательные лабораторные
исследования
ОАК (минимум двухкратно)
ОАМ (при возможности получить мочу)
Анализ мочи по Нечипоренко (при
возможности получения мочи)
Биохимический анализ крови (мочевина,
остаточный азот, креатинин, ОБ, глюкоза,
калий, натрий, билирубин (минимум
двухкратно)
Посев крови на стерильность и
чувствительность к антибиотикам (минимум
однократно при подозрении на
инфекционный процесс, сепсис)
Определение СКФ по формуле КокрофтаГолта (минимум двухкратно)
38.
1.2.
3.
4.
5.
6.
Обязательные инструментальные
исследования
УЗИ почек, мочевого пузыря, у
мужчин-предстательной железы
(минимум однократно)
УЗИ органов брюшной полости
ЭХОКГ (минимум однократно при
заболеваниях сердца)
ЭКГ (минимум однократно)
Обзорная рентгенография органов
грудной клетки
Обзорная урография (однократно)
39.
1.2.
3.
4.
Дополнительные
инструментальные и
лабораторные исследования
УЗДГ сосудов почек
Исследование КЩС крови
Экскреторная урография
Определение концентрации
натрия, калия, креатинина,
мочевины в моче с расчетом
концентрационных индексов
40. Концентрационные индексы
НазваниеНорма
ОПН
КИК
40
Менее 20
КИМ
20
Менее 10
КИО
2-2,5
Менее 1,2
КИН
0,12
Более 0,3
КИМСМ
1,5-1,8
Менее 1,2
41.
1.2.
3.
4.
5.
6.
Лабораторные критерии ОПН
Креатинин крови повышается более
чем на 40 мкмоль/л в сутки
Повышение уровня мочевины крови
Повышение калия, магния, фосфора
плазмы
Снижение натрия, кальция, хлора
плазмы
Метаболический ацидоз
Изменение концентрационных
индексов
42. Лечение ОПН в начальном периоде
1. Устранение основного этиологическогофактора
2.
Стабилизации
системной
и
регионарной гемодинамики
Устранение шока
восполнение
ОЦК
(полиглюкин,
реополиглюкин, белковые препараты,
кристаллоидные
растворы)
под
контролем ЦВД
внутривенное
капельное
введение
допамина
(скорость
введения
3
мкг/кг/мин)
43.
Внутривенное введение преднизолонапри ОПН, развившейся вследствие
острого гломерулонефрита, системных
васкулитов и СЗСТ (3-5 мг/кг). Кроме
того, можно вводить преднизолон при
некупирующемся коллапсе в начальном
периоде ОПН другой этиологии (60-90
мг)
3. Назначение антикоагулянтов, СЗП при
гемолитико-уремическом синдроме или
ДВС-синдроме
4. Антиагрегантная терапия
44. Лечение олигоанурической фазы ОПН
1. Снижение белкового катаболизмаи обеспечение энергетических
потребностей организма
Белок ограничить до 0,5г/кг/сут
Общая калорийность пищи должна
быть 35-50 ккал/кг/сут
Ограничение соли до 2-4 г/сут
45.
Потребление калия не более 40мэкв/сут, фосфора 800 мг/сут
Избегать продуктов, содержащих
магний
Анаболические препараты
При необходимостипарентеральное питание (10%
раствор глюкозы, смеси
аминокислот, жировых эмульсий)
46.
2. Борьба с гипергидратацией –введениепетлевых диуретиков (при
постренальной ОПН-после устранения
обструкции). Начинают с дозы 60-100
мг фуросемида в/в. При отсутствии
эффекта-фракционное введение
каждые 2-4 часа.
3. Коррекция электролитных нарушений,
борьба с гиперкалиемией
исключить продукты, богатые калием
30-40% глюкоза с инсулином
при неэффективности-гемодиализ
47.
4.5.
6.
7.
8.
9.
Коррекция нарушений КЩР, борьба с
метаболическим ацидозом
4% раствор натрия гидрокарбоната 4мл/кг
массы тела в сутки
Дезинтоксикационная терапия, борьба с
азотемией,
применение
гемодиализа,
перитонеального
диализа,
гемосорбции,
гемофильтрации
Антибиотикотерапия
Коррекция артериального давления
Антиагреганты
Симптоматическая терапия - адекватное
обезболивание, противорвотная терапия,
витамины,
гастропротекторы,
лечение
энцефалопатии
48. Показания к гемодиализу
Клинические:анурия
с
гипергидратацией, угрожающий отеком
легких,
мозга,
прогрессирующее
ухудшение общего состояния, признаки
нарастающего
декомпенсированного
метаболического ацидоза, уремическая
энцефалопатия (прекома)
Лабораторные: гиперкалиемия более 7
ммоль/л, увеличение креатинина более
1,32 ммоль/л, мочевины более 24
ммоль/л, остаточного азота более 107
ммоль/л
49. Отделение гемодиализа
50. Лечение в периоде восстановления диуреза
Лечебное питаниеКоррекция нарушений водного баланса
Коррекция нарушений электролитного
баланса.
Для
профилактики
гипокалиемии и гипонатриемиии: на 1 л
выделеной мочи следует принимать
внутрь 1 г калия хлорида и 2 г натрия
хлорида
Лечение инфекционных заболеваний
Лечение анемии
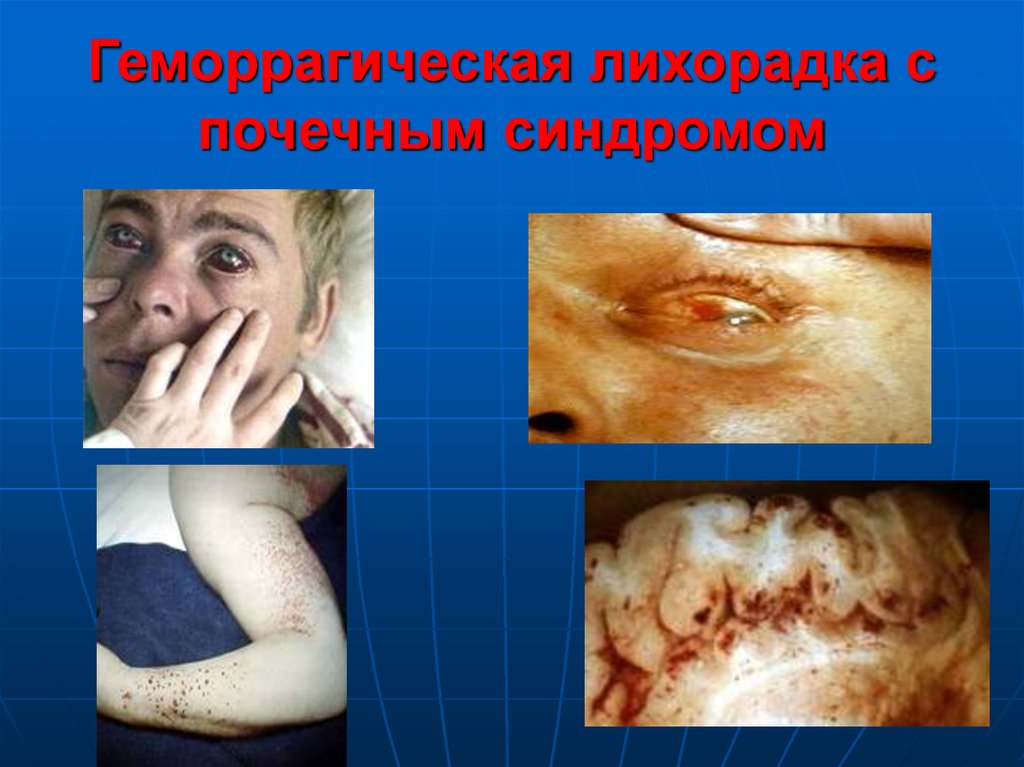
51. Геморрагическая лихорадка с почечным синдромом
52. Лечение направлено на:
предупреждение токсикоинфекционного шокауменьшение интоксикации
борьбу с развитием геморрагического
диатеза, профилактику ДВС-синдрома
борьбу с болевым синдромом
предупреждение развития необратимых
процессов уремии и восстановление
водно-электролитного баланса, КЩС
предупреждение специфических
(спонтанный разрыв почек) и вторичных
(инфекция) осложнений.
53. Лечение в лихорадочный период
1. При среднетяжелом и тяжелом течениизаболевания противовирусные препараты
рибавирин в/в 700-750 мг/сут в течение 3
дней, либо рибамидил в таб. 1 г в сутки не
позже 4 дня болезни в течение 5 дней по 0,2 г
4-5 раз в сутки.
применение донорского специфического
иммуноглобулина против ГЛПС с высоким
титром антител (в/м в течение 2-3 дней от 3
до 6 мл)
применение лейкоцитарного интерферона в
свечах по 30000 МЕ 3-4 раза в течение 4-5
дней
применение индукторов синтеза интерферона
(йодантипирин в течение 9 дней в таб.)
54.
2.При легком течение болезни медикаментозная
терапия
сводится
к
применению
аскорбиновой кислоты до 1 г, рутина,
глюконата
кальция,
ацетилсалициловой
кислоты, анальгина
3. Кристаллоидные растворы (глюкоза 5%,
трисоль, квартасоль)
4. Лечение инфекционно-токсического шока
Глюкокортикоиды
Инфузионная
терапия
(натрия
хлорид,
трисоль, полиглюкин, альбумин)
Применение допамина 5 мл (18 капель в
минуту)
55. Лечение в олигурический период
Устранение азотемии, ДВС-синдрома, водноэлектролитных расстройств, сдвигов КЩР,предупреждение бактериальных осложнений
суточное
количество жидкости не должно
превышать более чем на 400-500 мл ее потери
коррекция водно-электролитных нарушений
10% раствор хлорида натрия 20-40 мл или 10%
раствор глюкозы 200-400 мл с раствором
эуфиллина (2,4%10 мл) с инсулином.
Альбумин 10% 50-100 мл.
Глюконат кальция 10% раствор 10-20 мл
56.
коррекция КЩР4% раствор бикарбоната натрия 100-200
мл, промывание желудка и кишечника
2% раствором бикарбоната натрия
диуретики (лазикс 120-200-300 мг)
коррекция АД
при
наличии
инфекционных
осложнений-антибиотики в половинной
дозе, лучше пенициллинового ряда
болевой
синдром
(50%
раствор
анальгина 2,0 мл с димедролом 1мл 1%
раствора, НЛА)
57.
терапия ДВС-синдрома – введениеСЗП 6-12 мл/кг с гепарином (2-5
тыс
ЕД),
антиагреганты
и
препараты
реологического
действия. Введение дицинона по 24 мл в/в 1-2 раза в сутки.
при
обильных
кровотеченияхотмытые
эритроциты,
тромбоцитарная масса.
при
неэффективной
консервативной
терапиигемодиализ
58. Лечение в полиурический период
Коррекция нарушений водноэлектролитного баланса(гипокалиемии, гипонатриемии,
гипохлоремии)
Введение изотонического раствора
натрия хлорида, солевые растворы,
витамины, анаболики.
59. Неотложная помощь при острой дегидратации лекция для студентов VI курса кафедра госпитальной терапии № 1
доцент Нигматуллина А.Э.60. Острая дегидратация
Уменьшение объема внеклеточнойжидкости (внеклеточная
дегидратация) называется
гиповолемией.
Причины гиповолемии
Аномальная потеря жидкости через
ЖКТ
Аномальная потеря жидкости через
кожу
61.
Аномальная потеря жидкостичерез почки
Перемещение жидкости в третий
компартмент или из плазмы в
интерстиций
Кровотечение
Нарушение поступления жидкости
62. Клиника внеклеточной дегидратации
Тошнота, рвотаВыраженная слабость
Отсутствие аппетита
Выраженная сухость кожи, низкий
тургор кожи
Снижение тонуса глазных яблок
Нитевидный пульс
Спавшиеся вены
63.
Резкое снижение АД, вплоть доколлапса
Язык очень сухой, сухость исчезает
после смачивания водой
Отсутствует выраженная жажда
Признаки сгущения крови
(увеличение количества
эритроцитов, гемоглобина,
гематокрита)
Температура тела снижена
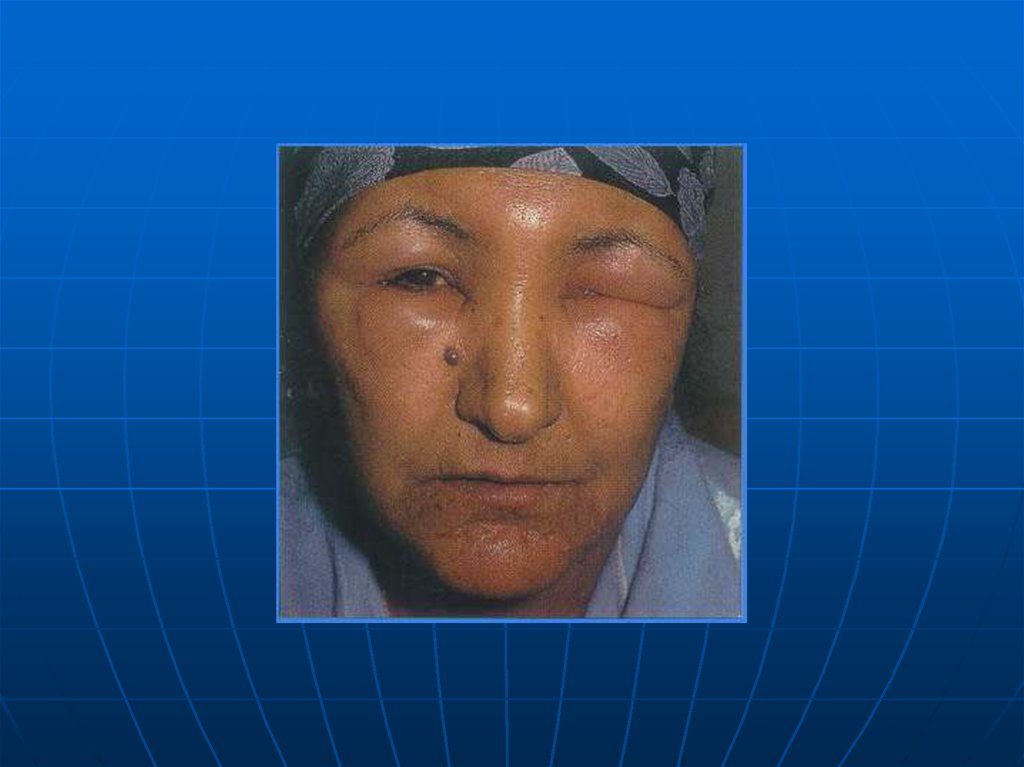
64. Снижение тургора кожи при острой дегидратации
65. Внеклеточная дегидратация может протекать с
Нормальным содержанием Nа иосмотическим давлением плазмы изотоническая дегидратация (
при значительной кровопотере,
длительной рвоте или поносе)
66.
Повышением концентрации Nа иосмотического
давления
гипертоническая дегидратация
при недостаточном введении или
потере «чистой воды», если она
превышает потерю Nа (длительно
ограничено потребление жидкости,
гипертермия,
профузный
пот,
ожоги, диарея, сахарный диабет,
особенно
при
гиперосмолярной
коме,
несахарный
диабет,
введение ОД)
67.
Понижениемуровня
Nа
и
осмотического давления плазмыгипотоническая
дегидратация
при
недостаточности
минералокортикоидной
функции
надпочечников, лечении петлевыми
диуретиками или слабительными,
обильном
потоотделении
или
потере
желудочно-кишечного
содержимого с возмещением потерь
питьем
воды
или
введением
бессолевых растворов (глюкоза),
диета
с
низким
содержанием
натрия.
68.
При гипертонической дегидратациинаблюдаются
явления
клеточной
дегидратации с развитием картины
общей дегидратации
При гипотонической дегидратации
наблюдаются
явления
клеточной
гипергидратации. Проявления- отек
мозга, вызывающий астению, головную
боль,
психические
нарушения,
эпилептиформные
судороги,
кому,
нарушения ритма дыхания, тошнота,
рвота. Отек почек, более выраженное
уменьшение КФ, олигурия, повышение
уровня мочевины. Жажда отсутствует,
язык влажный.
69. Повышение концентрации натрия
РаздражительностьАтаксия
Мышечные подергивания
Спутанность сознания
Эпилептические припадки
Кома
Повышение АД, отеки
70. Снижение концентрации натрия
Апатия, сонливостьМышечная слабость
Судороги
Снижение АД
Тахикардия
Обмороки при переходе в
вертикальное положение
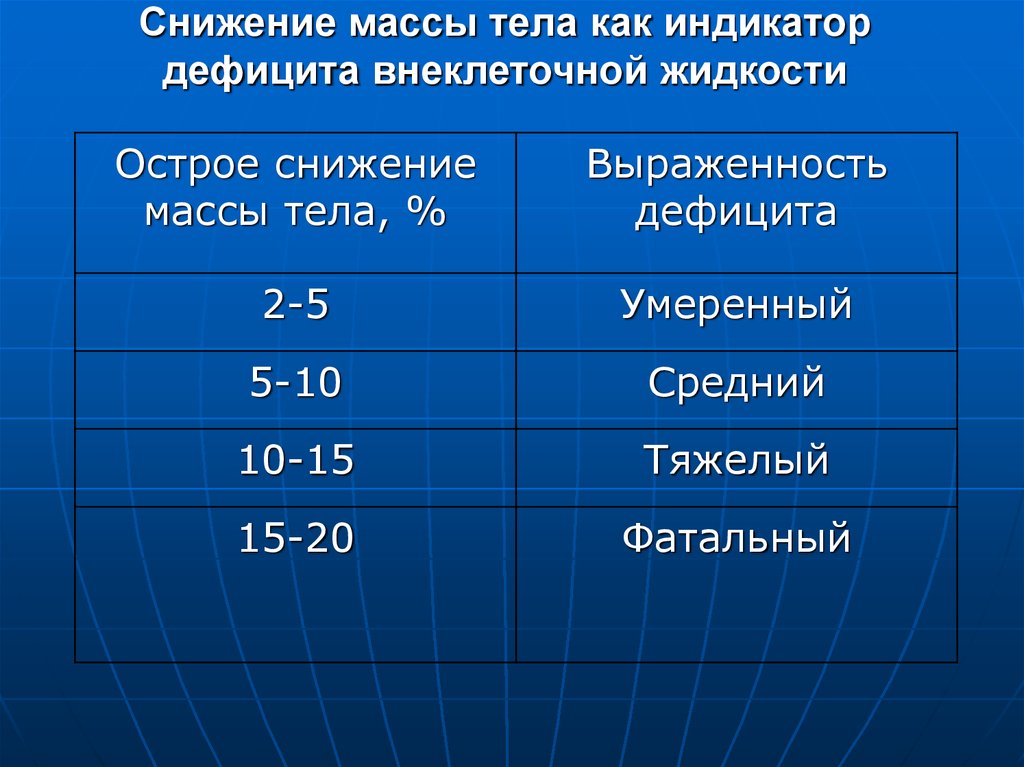
71. Снижение массы тела как индикатор дефицита внеклеточной жидкости
Острое снижениемассы тела, %
Выраженность
дефицита
2-5
Умеренный
5-10
Средний
10-15
Тяжелый
15-20
Фатальный
72. Симптоматика гиповолемии в зависимости от степени тяжести дегидратации
ЛегкаяУмеренная
Тяжелая
Анорексия Ортостатичес Гипотензия в
Утомляемост
кая
горизонталь
ь
гипотензия
ном
Тахикардия
положении
Слабость
Снижение
Частый
ЦВД
нитевидный
пульс
Снижение
количества
Холодная
мочи
липкая кожа
Олигурия
Спутанность
сознания,
Кома
73. Клеточная дегидратация
Клеточнаядегидратацияуменьшение
объема
внутриклеточной жидкости.
Причины
Отрицательный
баланс воды в
связи
с
недостаточным
поступлением ее с пищей, потерей
при поносе, рвоте или избыточным
первичным выведением воды
74.
Избыточное накопление Nа вовнеклеточной жидкости вследствие
повышенного
введения
или
недостаточного
выведения
его
(недостаточность кровообращения,
повышение минералокортикоидной
активности надпочечников)
75. Клиника
Тяжелое общее состояниеМучительная жажда!
Значительная потеря массы тела
Выраженная сухость слизистой оболочки рта,
языка (сухость уменьшается только после
приема воды внутрь)
Температура тела повышается
АД вначале нормальное, потом снижается
Тяжелая степень проявляется сонливостью, но
нередко беспокойством, галлюцинациями,
бредом, психозом
Гипернатриемия
76. Лечение острой дегидратации
Восстановление нормального объемажидкости и коррекция
сопутствующих нарушений
электролитного баланса. Способ
замещения жидкости зависит от
вида ее потери, тяжести,
осмолярности сыворотки.
77. Кристаллоидные растворы
Глюкоза5%,
10%
и
вода
обеспечивают поступление только
свободной воды и распределяются
равномерно
во
внутри-и
внеклеточной
компартменты.
Используются для лечения общего
дефицита воды в организме, 5%
глюкоза используется для лечения
гипернатриемии
78.
Изотонический(физиологический)
раствор распространяется только во
внеклеточном компартманте, не попадая
во внутриклеточный. Обычно применяют
для
увеличения
объема
внутрисосудистой жидкости или для
замещения
увеличенных
потерь
жидкости
Солевые
растворы.
Гипотонические
растворы назначаются для поддержания
жидкостного объема, а изотонические-в
качестве замещающих. Гипертонический
3%
используется
для
лечения
гипонатриемии
79. Коллоидные растворы
Кровьи
компоненты
крови.
Увеличивают
только
внутрисосудистую
часть
внеклеточной жидкости
Плазмозаменители - декстран и
крахмал.
Увеличивают
внутрисосудистую
часть
внеклеточной жидкости.
80. Лечение внеклеточной дегидратации
При тяжелой дегидратации важновосполнить половину потерянного
объема в течение первых 12-24 ч.
При
нормальной
осмолярности
плазмы – изотонический раствор
натрия хлорида
81.
Приналичии
гипотонической
дегидратации вливают гипертонический
раствор натрия хлорида (50-100 мл 10%
раствора),
можно
чередовать
с
гипертоническими растворами глюкозы
(0,5 л 20% раствора). Можно вводить
коллоидные растворы.
При
гипертонической
дегидратации
(часто
сочетающейся
с
клеточной
дегидратацией) дают пить воду, вводят
гипотонические
растворы
натрия
хлорида,
изотонический
раствор
глюкозы.
82. Лечение клеточной дегидратации
Введение воды внутрь, не менееобъема выделяемой за сутки мочи
Внутривенное введение 3-5 л 5%
раствора глюкозы в сутки
Притивопоказано
введение
гипертонических
растворов,
растворов
натрия
хлорида,
коллоидных
растворов
(они
повышают осмотическое давление
во внеклеточном секторе, что
усиливает
клеточную
дегидратацию
83. Лечение общей дегидратации
5% раствор глюкозы споследующим добавлением
изотонического раствора натрия
хлорида
противопоказаны гипертонические
растворы, коллоидные растворы
















































































 Медицина
Медицина








