Похожие презентации:
Медицинская паллиативная помощь взрослому населению в Республике Беларусь
1. «Медицинская паллиативная помощь взрослому населению в Республике Беларусь»
Врач-терапевт отделения хоспис УЗ «ГКБ №3»клинический ординатор кафедра онкологии
УО «Гродненский государственный медицинский
университет»
Аверина Наталия Леонтьевна
2. История развития паллиативной помощи
* Слово “хоспис” имеет латинское происхождение. Латинское слово“hospes” первоначально означало “чужестранец”, “гость”. В
поздние времена латинское “hospes” трансформировалось в
английское слово “hospice”, которое по данным Большого англорусского словаря (1989) означает “приют”, “богадельня”,
“странноприимный дом”.
* Р.
Полетти отмечает, что хосписом называлась ночлежка или
богадельня, где останавливались паломники на пути в Святую
землю.
История развития
паллиативной
помощи
3. История развития паллиативной помощи
4. В 1994 году в Беларуси создается Белорусский детский хоспис. Решением Минского горисполкома от 18 августа 2005 года №1430 «О
В 1994 году в Беларуси создается Белорусский детский хоспис.Решением Минского горисполкома от 18 августа 2005 года №1430 «О создании
государственного учреждения «Больница паллиативного ухода «Хоспис», в
котором было поручено комитету по здравоохранению Минского горисполкома
создать государственное учреждение «Больница паллиативного ухода«Хоспис».
28 февраля 2006 г. была получена лицензия Министерства здравоохранения
Республики Беларусь на осуществление медицинской деятельности №
02040/0227502, 26 июля 2006г – лицензия на право осуществления деятельности,
связанной с оборотом наркотических средств, психотропных веществ.
5. Хоспис
*Хоспис6. Паллиативная помощь (palliative care)
*активнаявсесторонняя
помощь
пациентам,
страдающим
далеко
зашедшим
прогрессирующим
заболеванием, основными задачами которой являются
купирование боли и других симптомов, решение
психологических, социальных и духовных проблем
(ВОЗ, 2002 год)
*Цель
паллиативной помощи - достижение наилучшего
качества жизни пациентов и членов их семей.
Главный принцип паллиативной помощи-
*каким
бы заболеванием пациент не страдал, каким бы
тяжелым оно не было, всегда можно найти способ
повысить качество жизни больного в оставшиеся дни.
7. Паллиативная медицинская помощь
Паллиативная медицина (palliative medicine) - особый видмедицинской помощи пациентам с активными проявлениями прогрессирующих
заболеваний в терминальных стадиях развития с неблагоприятным прогнозом
для жизни, целью которой является обеспечение качества жизни. Это
составляющая часть паллиативной помощи.
Паллиативная медицинская помощь охватывает период:
От момента постановки диагноза неизлечимого заболевания до конца периода
тяжелой утраты; длительность этого периода может варьировать от нескольких
лет до недель или(реже)дней.
Хосписная помощь (помощь в конце жизни, end of life care) – это
один из разделов паллиативной помощи, при которой оказывается
медицинская, психологическая, социальная и духовная помощь пациенту и его
семье в последние месяцы и дни жизни, и в фазу горевания.
Паллиативная
медицинская помощь
8. Понятие «паллиативная» (медицина/помощь) происходит от латинского «pallium» и означает «покрывало, покров, покрытие, маска,
плащ».Иными словами,
это защита и
всестороння опека
больного.
9. Паллиативная помощь взрослым по определению ВОЗ
*Паллиативнаяпомощь - это неотъемлемая и составляющая
часть системы здравоохранения;
*Паллиативная помощь является одной из основных составных
частей борьбы с онкологическими заболеваниями и может быть
обеспечена относительно просто и недорого.
*Паллиативная помощь улучшает качество жизни пациентов и
их семей, которые сталкиваются с болезнью, представляющей
угрозу для жизни, путем облегчения боли и симптомов,
оказания духовной и психосоциальной поддержки с момента
диагностирования и до конца жизни или потери близкого
человека.
*Паллиативная помощь
взрослым
по определению ВОЗ
10. Нормативные документы
* 2008 годПостановление
МЗ РБ от 20.12.2008 №225 «О некоторых вопросах организации
оказания медицинской паллиативной помощи пациентам с онкологической патологией
в терминальной стадии заболевания, утверждении Инструкции о порядке организации
деятельности хосписа …»;
Приказ
Министерства здравоохранения Республики Беларусь от 26.03.2008г №232
«Об утверждении форм первичной медицинской документации в хосписе».
* 2010год
Приказ Министерства
здравоохранения Республики Беларусь от 09.07.2010г №720
«Об утверждении примерных штатных нормативов медицинских и других работников
хосписов»;
Приказ
Министерства здравоохранения Республики Беларусь от 10.12.2010г №1318
«Об утверждении клинического протокола «Фармакотерапия хронической боли у
пациентов с онкологической патологией».
* 2011год
Приказ Министерства
здравоохранения Республики Беларусь от 10.11.2011г №1092
«Об организации оказания паллиативной медицинской помощи взрослому населению
Республики Беларусь»
* Нормативные документы
11. Нормативные документы
* 2013 годАлгоритм формирования сведений о пациентах с онкологической патологией,
нуждающихся в оказании паллиативной медицинской помощи, утвержденный
Министерством здравоохранения Республики Беларусь 17.10.2013.
* 2014 год
Постановление
Министерства Здравоохранения Республики Беларусь 24
декабря 2014 г. № 107 О некоторых вопросах организации оказания медикосоциальной и паллиативной медицинской помощи На основании части восьмой
статьи 16 Закона Республики Беларусь от 18 июня 1993 года «О
здравоохранении» в редакции Закона Республики Беларусь от 20 июня
2008года.
Решение ЛКС Министерства здравоохранения Республики Беларусь 16.12.2014
№ 9.2 «О состоянии паллиативной медицинской помощи взрослому населению
Республики Беларусь».
Приказ
Министерства здравоохранения Республики Беларусь от 17.10.2014г
№1070 «Об утверждении клинического протокола диагностики и лечения
пациентов (взрослое население) с хронической неонкологической болью.
Нормативные документы
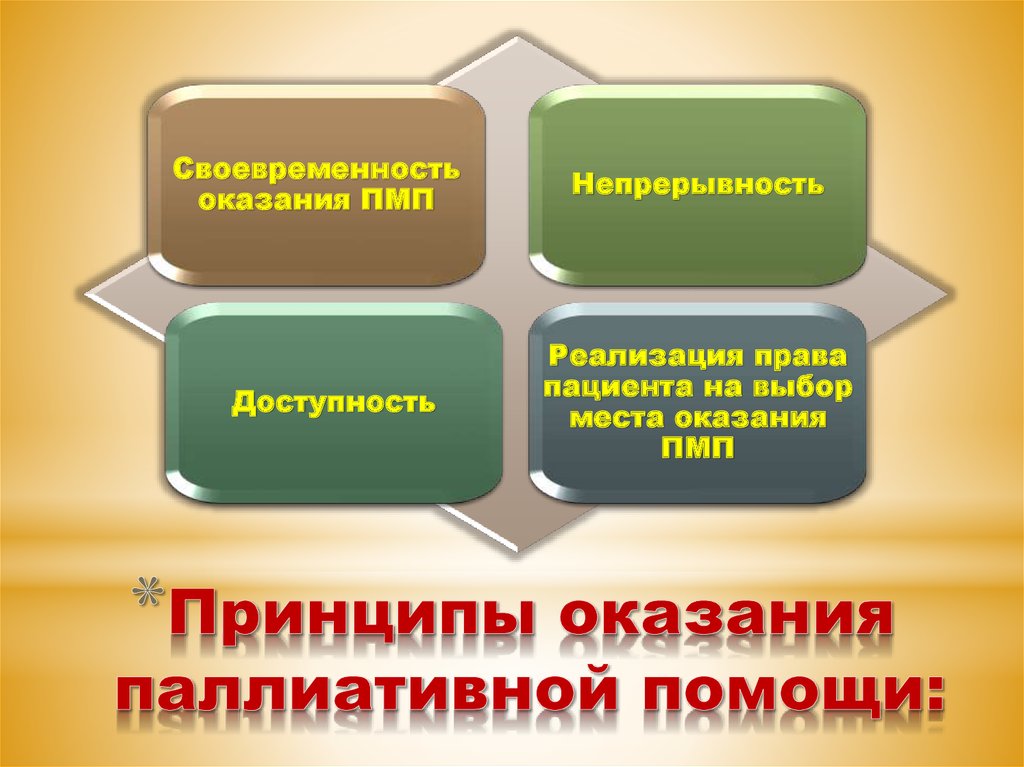
12. Принципы оказания паллиативной помощи:
Своевременностьоказания ПМП
Доступность
Непрерывность
Реализация права
пациента на выбор
места оказания
ПМП
13. Основные модели паллиативной помощи
Паллиативная помощь в рамках стационара медицинскогоучреждения (хосписа, отделения паллиативной помощи)
Паллиативная помощь в рамках дневного стационара
Паллиативная помощь на дому пациента
Оперативная (экстренная) выездная служба паллиативной
помощи
Амбулаторно-поликлинические учреждения
Основные модели
паллиативной помощи
14. Задачи паллиативной медицинской помощи
Оказание ПалМП онкологическим пациентам на позднихстадиях заболевания и их родственникам;
Повышение
доступности специализированной ПалМП и
квалифицированного медицинского ухода в стационаре и на
дому;
Коррекция болевого синдрома;
оказание психотерапевтической
стационаре
и
родственников;
на
дому,
помощи пациентам в
психологическая
поддержка
обучение родственников пациента навыкам ухода, в том числе
за
инкурабельными
клинической группы.
онкологическими
пациентами
*Задачи паллиативной
медицинской помощи
IV
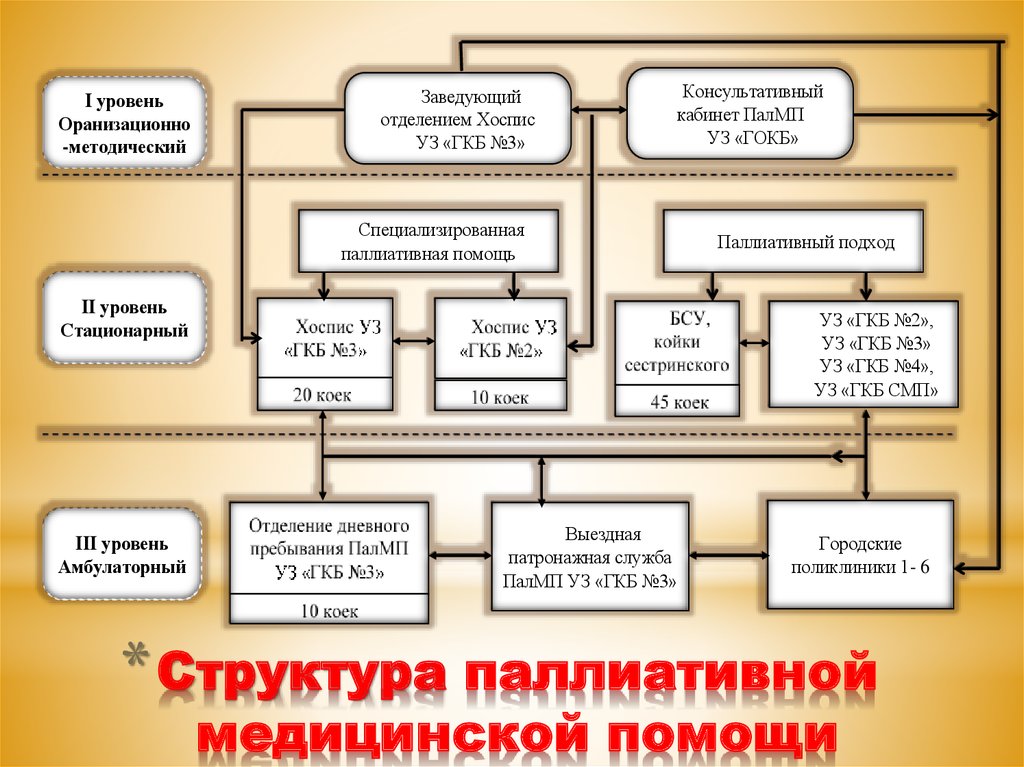
15. Структура паллиативной медицинской помощи
Приложение 2I уровень
Оранизационно
-методический
Заведующий
отделением Хоспис
УЗ «ГКБ №3»
Консультативный
кабинет ПалМП
УЗ «ГОКБ»
Специализированная
паллиативная помощь
II уровень
Стационарный
III уровень
Амбулаторный
Паллиативный подход
УЗ «ГКБ №2»,
УЗ «ГКБ №3»
УЗ «ГКБ №4»,
УЗ «ГКБ СМП»
Выездная
патронажная служба
ПалМП УЗ «ГКБ №3»
Городские
поликлиники 1- 6
* Структура паллиативной
медицинской помощи
16. Хоспис
- это медицинское (медико-социальное) учреждение/отделение,где команда профессионалов оказывает комплексную помощь больному,
который
нуждается
в
облегчении
страдания
физического,
психосоциального и духовного, связанного с заболеванием, излечить
которое невозможно, и оно неминуемо должно привести к смерти в
будущем .
Каждому больному в хосписе должен быть обеспечен физический и
психологический комфорт.
Физический комфорт достигается созданием в стационаре условий,
максимально приближенных к домашним.
Обеспечение психологического комфорта осуществляется на основе
принципа индивидуального подхода к каждому больному с учетом его
состояния, духовных, религиозных и социальных нужд.
… По европейской статистике, 377 человек на 100 тысяч населения
нуждаются в паллиативной помощи. В Беларуси 73% таких пациентов
составляют онкологические больные. Поэтому у нас паллиативная
помощь взрослым и началась с помощи пациентам с онкологическими
заболеваниями.
Мировой норматив — 50 коек на 1 млн человек, этот норматив актуален
и для нас. Сегодня в Беларуси 41,1 койка на 1 млн человек
Хоспис
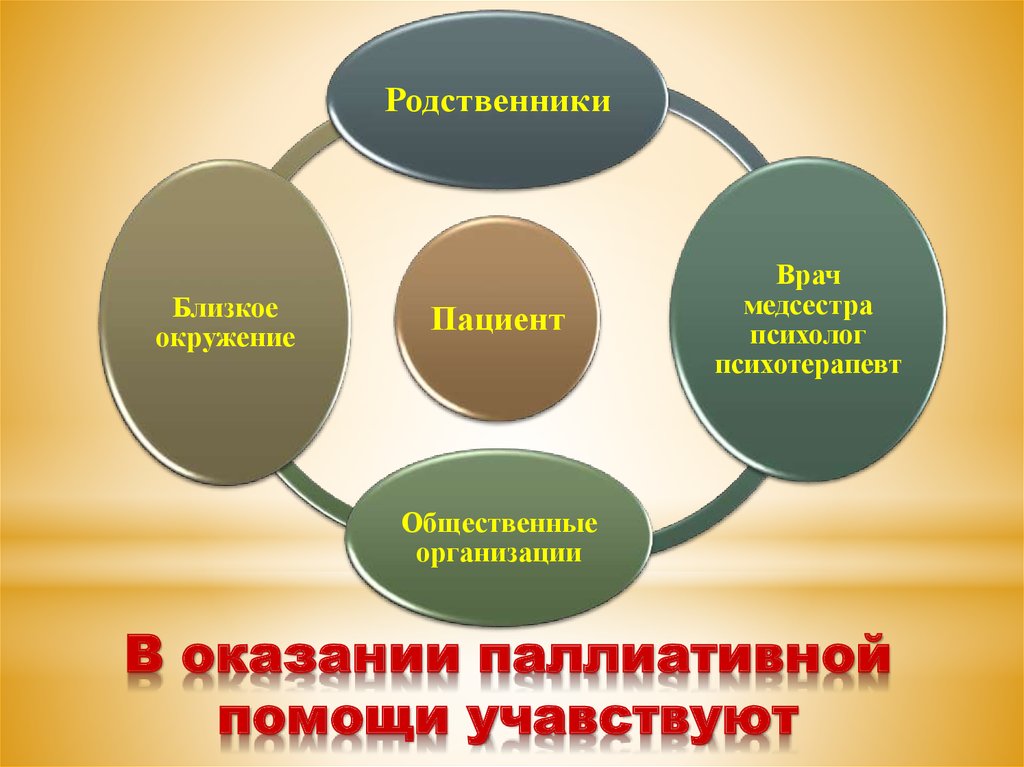
17. В оказании паллиативной помощи учавствуют
РодственникиБлизкое
окружение
Пациент
Врач
медсестра
психолог
психотерапевт
Общественные
организации
В оказании паллиативной
помощи учавствуют
18. Паллиативная медицинская помощь оказывается:
встационаре
на
дому
в
отделении
дневного
пребывания
* Паллиативная медицинская
помощь оказывается:
19. Условия оказания паллиативной медицинской помощи
Стационарно (в условиях, обеспечивающих круглосуточноемедицинское наблюдение и лечение). Это хоспис,
отделения Пал МП, специализированные отделения по
профилям, больницы (отделения) сестринского ухода.
Отделение дневного пребывания в случаях, не требующих
круглосуточного медицинского наблюдения и лечения.
Амбулаторно (на дому). Это работа участковой службы и
выездная патронажная служба.
Условия оказания
паллиативной медицинской
помощи
20. Стационарная помощь
Госпитализация на паллиативные койкиосуществляется в плановом порядке при
наличии у пациентов патологических
симптомов,
которые
невозможно
купировать в амбулаторных условиях,
стойком болевой синдроме.
Направление
под
опеку
Хосписа
осуществляется
организациями
здравоохранениями (поликлиниками по
месту
жительства,
кабинетом
паллиативной
медицинской
помощи
онкологического
диспансера,
РНПЦ
онкологии и медицинской радиологии,
клиническим больницами). При этом При
этом между двумя хосписами г. Минска
существует территориальное закрепление.
Не
проводятся
диагностические
исследования
и
реанимационные
мероприятия.
* Стационарная помощь
21. Показания к госпитализации
Наличие онкологической патологии в терминальной стадиис выраженным некупируемым болевым синдромом,
интоксикационным синдромом (тошнота, рвота,
анорексия, запоры, удушье, отеки, наличие пролежней),
распространенным опухолевым процессом;
Неспособность пациентов, продолжительность
жизни
которых ограничена, к самообслуживанию;
Необходимость подбора поддерживающей, обезболивающей
терапии для последующего
амбулаторных условиях.
перевода
на
*Показания к
лечение
госпитализации
в
22. Противопоказания к госпитализации:
*инфекционные заболевания;*контагиозные кожные заболевания;
*активные формы туберкулеза;
*венерические заболевания;
*психические и поведенческие расстройства, за исключением
соматоформных расстройств (без интеллектуального дефекта
и психоза) и невротических расстройств, связанных со
стрессом;
*наличие сопутствующих заболеваний в стадии обострения,
требующие лечения в условиях специализированных
отделений стационаров;
*состояния, требующие проведения реанимационных
мероприятий.
*Противопоказания к
госпитализации:
23. Показания направления больных на дневные койки:
В отделении дневного пребывания паллиативнаяпомощь оказывается онкологическим пациентам II
и IV клинических групп, не нуждающимся в
круглосуточном наблюдении, состояние которых
позволяет самостоятельно посещать хоспис.
подбор адекватного обезболивания;
Интоксикационный
синдром-коррекция
нарушения гомеостаза (тошнота, рвота, запоры,
депрессия, кахексия и др.);
Симптоматическое
лечение до и после курса
паллиативной химиолучевой терапии;
Психосоциальная
адаптация
больных
и
их
родственников;
В
отделении
дневного
пребывания
проводятся
групповые
и
индивидуальные
психотерапевтические занятия с пациентами и их
родственниками.
Показания направления
больных на дневные койки:
24. Амбулаторная помощь.
Оказаниеамбулаторной паллиативной
медицинской
помощи
является
наиболее
востребованным
и
экономически целесообразным видом
помощи.
Амбулаторная паллиативная
медицинская помощь оказывается
*выездной патронажной службой;
*в
кабинете
паллиативной
медицинской помощи;
*амбулаторно-поликлиническими
учреждениями;
*службой
скорой
медицинской
помощи (в ночное время, выходные
и праздничные дни);
*Амбулаторная помощь.
25. Выездная Патронажная Служба
Входит в состав отделения хоспис УЗ «ГКБ №3 г.Гродно»;Создана с целью оказания паллиативной медицинской
помощи
инкурабельным
пациентам,
преимущественно
с
онкологической
патологией(4 клин. группа), для наиболее полного обеспечения качества их
жизни в домашних условиях;
Служба работает в тесной взаимосвязи с организациями, оказывающими
паллиативную медицинскую помощь и участковой службой;
Фармакотерапию ХБО в амбулаторных условиях осуществляет врачтерапевт участковый, врач общей практики, согласно приказа МЗ РБ
10.12.2010 N 1318 "Об утверждении клинического протокола
"Фармакотерапия хронической боли у пациентов с онкологической
патологией» ;
Консультативно-методическую помощь врачу-специалисту первичной
медицинской помощи при лечении ХБО осуществляют онколог по месту
жительства пациента, а также врачи хосписов.
Выездная Патронажная
Служба
26. Решение о принятии пациента под опеку ВПС принимает врач-терапевт после осмотра пациента.
*Необходимый перечень документов:Направление под опеку хосписа (Форма № 02-хоспис/у -08);
Медицинские
документы,
подтверждающие
диагноз
злокачественного новообразования IV клинической группы с
верификацией патологии:
Консультативное заключение онколога;
или
Выписка из онкологического отделения;
или
Консилиум о переводе в IV клиническую группу в поликлинике
по месту жительства.
* Решение о принятии пациента
под опеку ВПС принимает врачтерапевт после осмотра
пациента.
27. ЗАДАЧИ ВЫЕЗДНОЙ ПАТРОНАЖНОЙ СЛУЖБЫ
Оказаниепаллиативной медицинской помощи на дому, с
онкологической
патологией
в
терминальной
стадии
заболевания;
Оказание
психологической
помощи,
и
проведения
мероприятий по профилактике суицидального риска у
пациентов;
Обучение родственников пациента навыкам ухода;
Оказание психологической поддержки семье для уменьшения
страданий, связанных с ухудшением состояния и смертью
больного.
ЗАДАЧИ ВЫЕЗДНОЙ
ПАТРОНАЖНОЙ СЛУЖБЫ
28. ФУНКЦИИ ПАТРОНАЖНОЙ СЛУЖБЫ
Оказаниепаллиативной медицинской помощи пациентам и
осуществление динамического наблюдения за пациентами на дому;
Выполнение врачебных назначений на дому;
Оказание психологической помощи пациенту и членам его семьи;
Обучение родственников навыкам ухода за тяжелобольными
пациентами;
Оказание консультативной помощи медицинским работником
учреждений здравоохранений г.Гродно по лечению хронической
боли и контролю других патологических симптомов;
Осуществление преемственности с организациями здравоохранения
и социальной защитой г.Гродно, общественными организациями с
целью содействия решения вопросов, связанных с обеспечением
достойного качества жизни пациентов, состоящих под опекой.
ФУНКЦИИ ПАТРОНАЖНОЙ
СЛУЖБЫ
29. Распределение пациентов по группам наблюдения
Группанаблюден
ия
Кратность патронажа, объем и вид оказания медицинской
помощи врачами и медицинскими сестрами на дому
1
Пациенту показана госпитализация в отделение паллиативной
помощи(стационар).
2
Пациенту показано лечение в отделение дневного пребывания.
3
Организация работы стационара на дому(или патронаж медсестрой ВПС 3-5
раз в неделю). Курация врачом-терапевтом 1-5 раз в неделю.
4
Патронаж медсестрой ВПС 2 раза в неделю.
Курация врачом-терапевтом по необходимости(определяет медсестра,
врач-терапевт
участковый).
Консультирование
пациентов
и
их
родственников по телефону врачом-терапевтом.
5
Патронаж медсестрой ВПС 1 раз в неделю.
Консультирование пациентов и их родственников по телефону врачомтерапевтом.
6
Консультирование пациентов и их родственников по телефону врачомтерапевтом. Контроль (уточнение состояния пациента по телефону)
движения пациента медицинской сестрой 2 раза в месяц.
Распределение пациентов по
группам наблюдения
30. Оказание психологической и психотерапевтической помощи
* Дажесамые крепкие люди страдают,
но иногда просто из-за гордыни
не идут к психологу.
* Работа
с
онкологическими
пациентами — это целая наука. Надо
знать,
как
человеку
справиться
с
отрицательной
информацией.
И реакция на нее у всех разная, хотя
физиология восприятия информации
у всех одинаковая. Пройдя все стадии
осознания информации, человек должен
прийти
к
принятию
ситуации,
и психологи знают, что делать на каждой
из этих стадий.
* Психолог общается с пациентом
и родными, иногда выступает между
ними посредником, так как каждая
из сторон не хочет травмировать друг
друга.
Оказание психологической и
психотерапевтической помощи
31. Хоспис
32. Хоспис
33. Почему пациенты часто остаются не обезболенными?
Страх развития зависимости;Страх привыкания;
Страх приблизить смерть;
Страх ,что слишком рано «сдались» в лечении;
Страх передозировки опиоидов;
Недостаток опыта.
Почему пациенты часто
остаются
не обезболенными?
34. «Чем больше терпишь боль, тем больше этот костер разгорается».
* Требование эффективного обезболивания – это фундаментальное правобольного;
* Неадекватное обезболивание – не этично и является признаком плохой
медицины в стране в целом.
*
«Не многие умирают от боли, но часто умирают с болью, а еще чаще с
болью живут».
* Подбор обезболивания – целая наука.
* 95% пациентов нуждаются в лечении боли.
* Боль
оценивается по шкале в десять баллов. Как правило, роды — это
восемь баллов. Если человек не спит ночью из-за боли, мы говорим, что
это боль выше трех баллов. Боль в 10 баллов сравнивают с ситуацией,
когда во время автокатастрофы происходит размозжение конечностей,
ты теряешь сознание, но еще успеваешь прочувствовать, как болит. Так вот
у онкологических пациентов боль может достигать десяти баллов.
«Чем больше терпишь боль,
тем больше этот костер
разгорается».
35. Самое главное, боль терпеть нельзя. Онкологическая боль коварна тем, что чем дольше ты ее терпишь, тем больше этот костер
Самоеглавное,
боль
терпеть
нельзя.
Онкологическая боль коварна тем, что чем дольше
ты ее терпишь, тем больше этот костер разгорается,
тем больше включается других антистрессовых систем
защиты в организме человека. Но легче потушить
маленький костер, чем большой пожар.
36. Визуальная аналоговая шкала (ВАШ) Visual Analogue Scale (VAS) (Huskisson E. С., 1974)
* Пациентапросят отметить на неградуированной линии длиной 10 см
точку, которая соответствует степени выраженности боли. Левая граница
линии соответствует определению «боли нет», правая - «худшая боль,
какую можно себе представить». Как правило, используется бумажная,
картонная или пластмассовая линейка длиной 10 см.
* С обратной стороны линейки нанесены сантиметровые деления, по
которым врач (а в зарубежных клиниках это обязанность среднего
медперсонала) отмечает полученное значение и заносит в лист
наблюдения. К безусловным преимуществам этой шкалы относятся ее
простота и удобство.
*
Визуальная аналоговая шкала (ВАШ)
Visual Analogue Scale (VAS) (Huskisson E. С.,
1974)
37. «Лестница обезболивания» у взрослых 3 ступени (ВОЗ, 1986)
38. 1 ступень «лестницы ВОЗ»: 1-3 балла по ВАШ-слабая боль. 2 ступень «лестницы ВОЗ»: 4-7 баллов по ВАШ-умеренная боль. 3 ступень
«лестницы ВОЗ»:8-10 баллов по ВАШ-сильная боль.
39. Общие принципы терапии хронической боли у взрослых.
5 принципов,провозглашённых ВОЗ в 1996 году.
1.«Через рот» (перорально);
2.«По часам» – анальгетики следует назначать регулярно по схеме, в
соответствии с длительностью эффекта препарата, не дожидаясь развития
сильной боли, исключая возможность «прорывов» боли.
3.«По восходящей» – от неопиоидных анальгетиков при слабой боли,
«мягкими» опиоидами при умеренной боли и сильными опиоидными
анальгетиками при сильной боли, по мере нарастания интенсивности боли, в
соответствии с «лестницей обезболивания ВОЗ»;
4.«Индивидуальный подход» - наиболее эффективный анальгетик в нужной
дозе с наименьшими побочными эффектами для каждого конкретного
пациента;
5.«С вниманием к деталям» – учет особенностей и деталей каждого
пациента, назначение ко-анальгетиков и адъювантных средств, при
необходимости.
Общие принципы терапии
хронической боли у взрослых.
40. 1 Ступень. Терапия слабой боли. Ненаркотические анальгетики +/- адъюванты. (1-3 балла по ВАШ) .
Парацетамол (ацетаминофен)-разовая доза – 500-1000 мг каждые 4-6 ч,не более 4 г /сут.
При заболеваниях печени требуется соблюдать осторожность, т.к.
препарат обладает дозозависимой гепатотоксичностью, нефротоксичен,
особенно в сочетании с НПВС.
Ибупрофен - противопоказан пациентам с повышенной склонностью к
кровотечениям и нарушениями свертываемости крови, с осторожностью
назначать пациентам с заболеваниями печени.
Ацетилсалициловая кислота - противопоказан пациентам с повышенной
склонностью к кровотечениям и нарушениями свертываемости крови, с
осторожностью назначать пациентам с заболеваниями печени.
Метамизол натрия или комбинированные препараты на его основе
(включая препараты, содержащие низкие дозы кодеина 8–10 мг).
1 Ступень. Терапия слабой боли.
Ненаркотические анальгетики
+/- адъюванты.
(1-3 балла по ВАШ) .
41. 1 Ступень. Терапия слабой боли.
НПВС показаны в большинстве случаев на всех этапах терапии боли у онкологическихбольных, поскольку они достаточно эффективны у больных с опухолями и/или
метастазами, поражающими мягкие ткани и кости, которые всегда сопровождаются
выраженным перифокальным воспалением.
* Неселективные НПВС : Ибупрофен, Диклофенак,
Кетопрофен,Лорноксикам(«Ксефокам»).
* НПВС-высоко селективные ингибиторы ЦОГ-2 :
Целекоксиб: разовая доза 100–200 мг, суточная доза 200–400 мг. Интервал 12-24 ч
наименьший риск развития ЖКТ – кровотечений, язв, диспепсии и железодефицитной
анемии.
Эторикоксиб: разовая доза 60–90 мг, суточная доза 60–90–120 мг. Интервал 24 ч
наименьший риск развития ЖКТ – кровотечений, язв, диспепсии и железодефицитной
анемии.
* НПВС – умеренно селективные ингибиторы ЦОГ-2
Нимесулид: разовая доза 100 мг, суточная доза 200 мг; интервал 12ч.
Мелоксикам: разовая доза 7,5 мг, суточная доза 15 мг. Интервал 24 ч.
Метамизол натрия разовая доза 250-1000 мг , интервал 8-12 ч.
1 Ступень. Терапия слабой боли
.
42. 2 Ступень. Терапия умеренной боли. Слабые опиоидные + ненаркотические анальгетики +/- адъюванты. 4-7 баллов по ВАШ.
Активноевещество
трамадол
Флупиртина
малеат
(катадолон)*
Неинвазивные
формы
Разовая доза
Max суточная
доза
таблетки,
капсулы
50, 100,150, 200
мг
400 мг
таблетки
200 мг
600 мг
2 Ступень.
Слабые опиоидные + ненаркотические
анальгетики +/- адъюванты.
4-7 баллов по ВАШ.
43. 3 ступень обезболивания ВОЗ. Наркотические аналгетики
Существуетопиоидофобия и со стороны пациента, и со
стороны медиков : мол, назначу препарат, а потом мне за это
что-то будет. Но если вы назначили лекарство по показаниям,
и для этого есть вся нормативная база, вам ничего за это
не будет.
Часто родные больного со слезами просят не назначать
наркотические обезболивающие и говорят, что человек из-за
этого станет наркоманом. Люди не понимают разницу, когда
наркотическое вещество действительно может быть опасным
в плане зависимости.
Человек, у которого боль, никогда не станет наркоманом,
потому что доза лекарства адекватна боли. Техники подбора
обезболивающих
препаратов,
особенно
наркотических,
предполагает титрование, когда лекарство добавляют по чутьчуть, чтобы человек не чувствовал боли.
3 ступень обезболивания ВОЗ.
Наркотические аналгетики
44. Клиническая классификация НА
НЛС короткогодействия
Морфина гидрохлорид
10мг/1мл
Морфина сульфат
(ораморф) 20мг/1мл
1капля=1,25мг морфина
Морфин сульфат ДОЛГ
10, 20, 50, 100 мг
шипучие таблетки
Путь
введения
Стартовая доза
Интервалы
между дозами
п/к
5-10мг
Разовая доза
4часа*6=разовая
доза
по
5-10мг
Разовая доза
4часа*6=разовая
доза
по
5-10мг
Разовая доза
4часа*6=разовая
доза
в/в
Болюсно – 25-75 мкг
Продолжительная
инфузия – 50 мкг/час
10 мин – 1 час
Фентанил 0,1 мг/мл
* Клиническая
классификация НА
45. Клиническая классификация НА
НЛС длительногодействия
Морфина сульфат
«Morphgesic, MXL, Zomorph,
MST Continus»
5, 10, 15, 30, 60, 100, 200 мг
Гидроморфон «Журниста»
8, 16, 24, 32, 40 мг
Фентанил ТTС«Дюрогезик»
25, 50, 75 мкг/час
Путь
введения
Доза
Интервал
между дозами
по
Эквианальгетическая
доза
12 часа
по
Эквианальгетическая
доза
24 часа
тд
Эквианальгетическая
доза
72 часа
* Клиническая
классификация НА
46. Адъювантные аналгетики (ко-аналгетики).
* Препараты,которые по своему первичному предназначению не используются для
купирования боли, но имеют анальгетический эффект при некоторых (например,
нейропатических) видах боли.
* Адъюванты назначаются у онкологических пациентов при отсутствии контроля боли
на фоне комбинации НПВС и сильных опиоидов.
* Глюкокортикоиды: (дексаметазон, преднизолон)
* Антидепрессанты(амитриптилин, мапротилин и др.)
* Антиконвульсанты(карбамазепин, габапентин, прегабалин и др.)
* Бензодиазепины (диазепам, клоназепам)
* Антипсихотические препараты (нейролептики)-хлопротиксен, галоперидол.
* Бисфосфонаты (золендроновая кислота).
* Миорелаксанты (толперизон)
* Спазмолитики (дротаверин, папаверин)
* Противодиарейные препараты (лоперамид)
* Противорвотные препараты (метоклопромид, ондансетрон и др.)
* Слабительные (лактулоза, бисакодил и др.).
Адъювантные аналгетики
(ко-аналгетики).
47. Сотрудничество
Социальным отделомГродненской Белорусской
«Православной и Католической Епархии»
Религиозная миссия
«Благотворительное общество
Каритас»
Сотрудничество
48. Сотрудничество
Гродненская областнаяорганизация
Белорусского Общества
Красного Креста
Социальноблаготворительное
учреждение Центр ПОРА
Сотрудничество
49. Сотрудничество
50. Каждую ночь, когда мы ложимся спать, у нас нет гарантии, что на следующее утро, мы будем живы, но мы по-прежнему заводим
«Быть свободными от боли, находиться в согласии с Богом,чувствовать значимость собственной жизни и присутствие
семьи», — ответили тяжелобольные люди.
Основательница современной хосписной медицины Дэйм
Сесилия Сандерс, которая заставила весь мир по-другому
посмотреть на смертельно больных людей и их боль,
говорила:
«Вы важны потому, что вы есть. И мы сделаем
все, что только возможно, для того, чтобы
помочь вам уйти с миром, а также для того,
чтобы вы качественно жили до самого
последнего момента жизни».
Каждую ночь, когда мы ложимся спать, у нас нет
гарантии, что на следующее утро, мы будем живы, но
мы
по-прежнему
заводим
будильник
назавтра.
Это–Надежда.
Омар Хайям
















































 Медицина
Медицина








