Похожие презентации:
Массаж при заболеваниях и травмах центральной и периферической нервной системы. (Тема 5.3)
1. Тема 5.3. Массаж при заболеваниях и травмах центральной и периферической нервной системы
Министерство здравоохранения Омской областиБЮДЖЕТНОЕ ПРОФЕССИОНАЛЬНОЕ ОБРАЗОВАТЕЛЬНОЕ
УЧРЕЖДЕНИЕ ОМСКОЙ ОБЛАСТИ
«МЕДИЦИНСКИЙ КОЛЛЕДЖ»
(БПОУ ОО «МК»)
ЦК Сестринское дело
ТЕМА 5.3. МАССАЖ ПРИ
ЗАБОЛЕВАНИЯХ И ТРАВМАХ
ЦЕНТРАЛЬНОЙ И
ПЕРИФЕРИЧЕСКОЙ НЕРВНОЙ
СИСТЕМЫ
2. План лекции
ПЛАН ЛЕКЦИИ1.
2.
3.
4.
Основные клинические проявления
заболеваний периферической нервной
системы.
Основные клинические проявления
поражения центральной нервной системы.
Задачи массажа. Показания и
противопоказания.
Значение массажа и лечебной гимнастики в
комплексном лечении.
. Массаж при ранениях нервных стволов в
разные периоды (предоперационный,
послеоперационный, при консервативном
лечении).
3.
4.
Частота заболеваний и поврежденийпериферической нервной системы (ПНС)
составляет до 20% больных в стационарах и до
35% амбулаторных больных. При этом,
травматические поражения периферических
нервов составляют 1,5% от всех травм
конечностей и 10% от числа повреждений,
сопровождающихся переломами конечностей.
При травмах могут возникнуть сотрясение,
ушиб, частичный или полный перерыв
нервного ствола.
5.
Клинические проявления пораженияпериферических нервов складываются из
двигательных, чувствительных и вегетативных
расстройств. В случае если развиваются боли
по ходу того или иного нерва без признаков
клинических расстройств, то эти состояния
называются невралгиями.
6. Двигательные нарушения
ДВИГАТЕЛЬНЫЕ НАРУШЕНИЯпри травмах и заболеваниях периферических
нервов проявляются вялыми параличами или
парезами группы мышц, иннервируемых
ветвями поврежденного нерва ниже уровня
поражения. Для вялого (периферического)
пареза или паралича характерно снижение
или отсутствие мышечной силы, гипотония или
атония мышц, снижение или отсутствие
сухожильных рефлексов, мышечные гипо- или
атрофии
7. Нарушения чувствительности
НАРУШЕНИЯ ЧУВСТВИТЕЛЬНОСТИопределяются исследованиями болевой и
тактильной чувствительности, а также
стереогноза (узнавания предметов на ощупь).
При полном перерыве нерва, как правило,
преобладают анестезия (гипостезия), при
неполном - явления раздражения (парестезия,
гиперстезия, извращение чувствительности).
8.
Вегетативные нарушения при повреждениипериферических нервов выражаются в
трофических, сосудистых изменениях,
нарушении потоотделения и кожной
температуры. Денервированная кожа более
блестящая, холодная, имеет синюшную
окраску, истончается и теряет эластичность.
Концы пальцев паретичной конечности
истончаются, а ногти становятся мутными,
беловатыми, ломкими, когтеобразно
изогнутыми. Мышцы, сухожилия, фасции,
суставные сумки, связки также изменяются.
Возникает тугоподвижность суставов,
контрактуры и анкилозы в порочных
положениях, остеопороз костей.
9. Повреждения плечевого сплетения
ПОВРЕЖДЕНИЯ ПЛЕЧЕВОГО СПЛЕТЕНИЯвыражаются в виде верхнего паралича с
выпадением функции проксимального отдела
руки и сохранением функции кисти и пальцев;
нижнего паралича с клиникой паралича кисти
и сохранением функции плеча;
тотального паралича - при поражении всех
первичных стволов в надключичной области
или вторичных стволов в подключичной
области.
10. Повреждение подкрыльцового нерва
ПОВРЕЖДЕНИЕ ПОДКРЫЛЬЦОВОГО НЕРВА
характеризуется атрофией дельтовидной
мышцы, слабостью связочного аппарата
плечевого сустава, невозможностью отведения
руки до горизонтального уровня или (при
сочетанных повреждениях) болезненными
контрактурами плечевого сустава с развитием
картины ʼʼзамороженногоʼʼ плеча.
11. Для поражения лучевого нерва
ДЛЯ ПОРАЖЕНИЯ ЛУЧЕВОГО НЕРВАтипична картина ʼʼпадающейʼʼ илиʼʼсвисающейʼʼ
кисти, при которой отсутствует разгибание в
лучезапястыом и пястно-фаланговых суставах,
отведение большого пальца.
12.
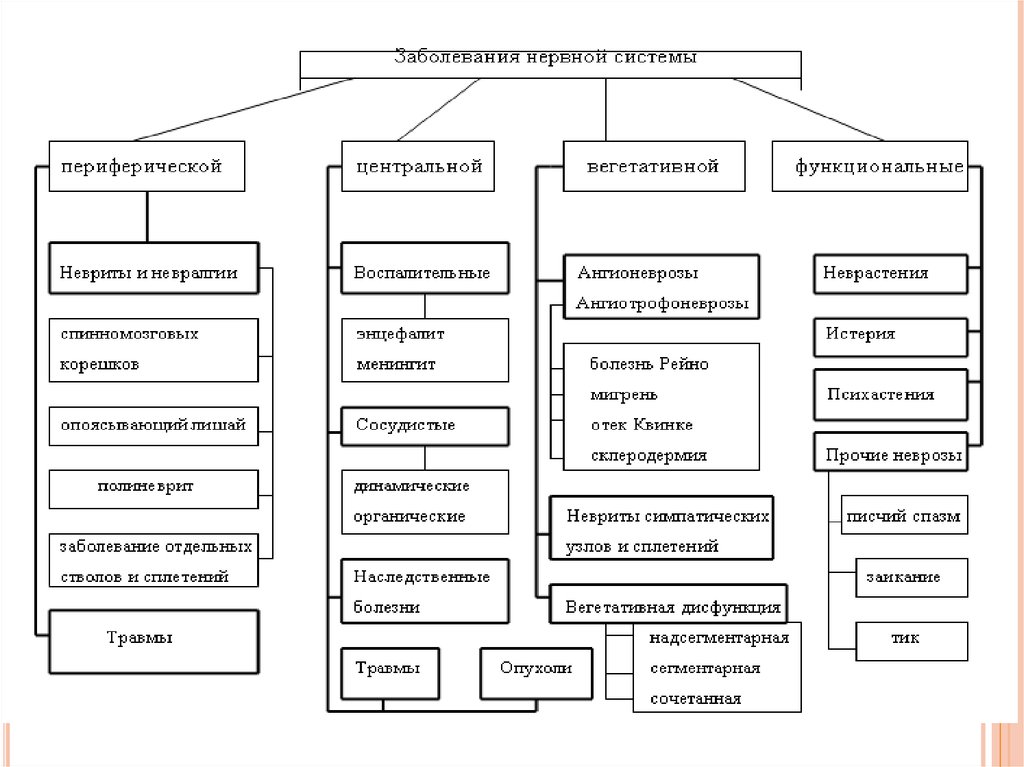
При поражении локтевого нерва пальцынаходятся в положении переразгибания в пястнофаланговых суставах и неполного сгибания в
межфаланговых суставах благодаря чему кисть
приобретает вид ʼʼкогтистой лапыʼʼ.
13.
При высоком поражении срединногонерва становится невозможным сжатие пальцев в
кулак. Пациент может согнуть только IV и V
пальцы, мышцы которых иннервируются локтевым
нервом. При этом формируется так называемая
ʼʼблагословляющая кистьʼʼ.Вследствие атрофии
мышц возникает уплощение ладони.
При поражении бедренного
нерва развивается паралич разгибателей голени,
полностью или частично выпадает коленный
рефлекс, резко затруднен подъем по лестнице.
Поскольку часть четырехглавой мышцы
обеспечивает сгибание бедра, оно тоже нарушается.
14.
Нарушение проводимости седалищногонерва вызывает симптомо-комплекс в виде
полного паралича стопы и пальцев, утраты
рефлекса ахиллова сухожилия и анестезии почти
всей голени и стопы. Очень часто поражение
сопровождается жестокими болями.
Повреждение малоберцового
нерва характеризуется клиникой свисающей,
слегка повернутой кнутри стопы, пальцы
несколько согнуты (эквино-варусное положение
стопы). Из-за слабости разгибателей стопы и
пальцев пациент вынужден высоко поднимать
ногу, таким образом формируется весьма
типичная походка в виде степпажа (ʼʼпетушиная
походкаʼʼ).
15.
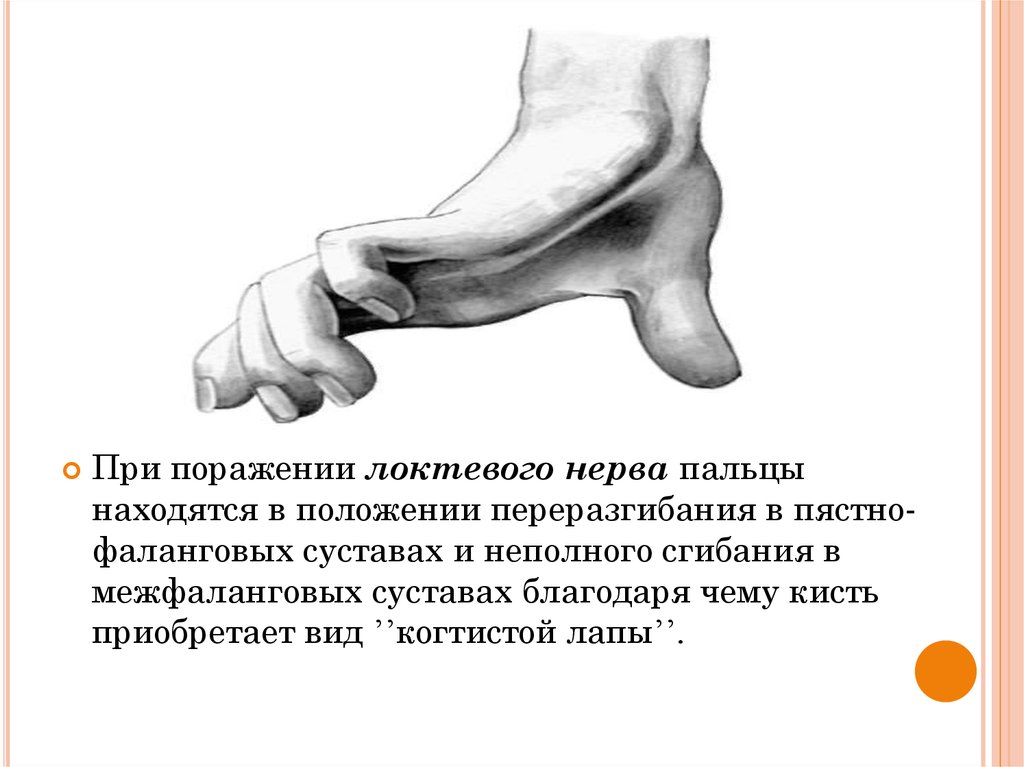
При нарушении функции большебериовогонерва, отсутствует подошвенное сгибание стопы и
пальцев, больной не может встать на носок, развести и
свести пальцы, снижается ахиллов рефлекс.
Выступающая пятка, углубленный свод и ʼʼкогтистоеʼʼ
положение пальцев формируют ʼʼконскую стопуʼʼ.
Ходьба затруднена в меньшей степени, чем при
повреждении малоберцового нерва.
16.
Моторная афазия – нарушение способности произносить словаи фразы. Речь и смысл слов окружающих понимаются
правильно.
Сенсорная афазия – нарушение понимания устной речи,
когда больной слышит обращенную к нему речь, но не может
понять ее смысл.
Амнестическая афазия. Больной не помнит названия
хорошо знакомых ему предметов. Подсказ врачом первых букв
забытого слова нередко помогает вспомнить название предмета.
Апраксия – нарушение целенаправленных движений
бытового или профессионального характера (невозможно
причесаться, зажечь спичку).
Агнозия – нарушение узнавания при сохранности
функции органов чувств, нередко сочетается с апраксией.
Зрительная агнозия характеризуется тем, что больной при
сохранности зрения не узнает знакомых предметов, людей.
Астереогноз – нарушение узнавания предметов на ощупь
при сохранности поверхностной и суставно-мышечной
чувствительности. Нередко больной ощущает “лишние ноги”
(три), шесть пальцев (псевдомелия) или путает правую и левую
сторону тела (аутотопагнозия).
17.
Центральный паралич или парез – поражение двигательныхцентров в коре большого мозга, а также двигательного (пирамидного)
пути на всем протяжении полушарий и ствола мозга до
соответствующих мотонейронов передних рогов спинного мозга (альфабольшие клетки, альфа-малые клетки и гамма-нейроны);
характеризуется невозможностью произвести произвольное движение
из-за слабости в конечностях.
Гемиплегия – поражение обеих конечностей на одной стороне в
виде сгибательной контрактуры верхней и разгибательной – нижней
конечности (поза Вернике – Манна), что наиболее часто наблюдается
при нарушении пирамидного пути в области заднего бедра внутренней
капсулы.
Гемипарез – ослабление произвольных движений конечностей
с одной стороны (монопарез – слабость одной конечности); возникает в
случаях, когда двигательный путь нарушен не полностью, а также в
восстановительный период после церебральных инсультов.
Перекрестный паралич. Наблюдается одноименный парез
или паралич верхней конечности и противоположной нижней – при
поражении нижних отделов продолговатого мозга в области перекреста
пирамид.
Двусторонний спастический паралич, или параплегия, –
поражение всех четырех конечностей – встречается при поражении
верхних отделов спинного мозга.
18.
Нижняя параплегия, или парапарез, – поражениеног. Наблюдается при заболеваниях нижних отделов
спинного мозга или поясничного утолщения (опухоль,
рассеянный склероз, арахномиелиты, аномалии
развития спинного мозга и позвоночника, детская
спастическая двусторонняя гемиплегия, чаще с
преобладанием в нижних конечностях – болезнь Литтла,
семейная спастическая параплегия Штрюмпелля,
болезнь Аддисона-Бирмера, когда наряду со
спастическим парезом ног развиваются выпадение
глубокой чувствительности, заднестволовая атаксия,
парестезии в результате одновременного поражения
задних столбов спинного мозга).
Спастичность – повышение мышечного тонуса,
сухожильных и периостальных рефлексов, сочетающееся
с клонусом надколенных чашечек и стоп, а также
появлением патологических стопных рефлексов
разгибательного (рефлекс Бабинского и его варианты –
Оппенгейма, Шеффера, Чаддока) и сгибательного
(рефлекс Бехтерева, Жуковского, Якобсона) характера.
19.
Ригидность – состояние мышц, характеризующееся ихуплотнением, напряженностью и сопротивлением
пассивным движениям.
Периферический, или вялый,
паралич характерен для поражения мотонейронов
ствола головного и спинного мозга, а также передних
корешков, нервов, сплетений и выражается атонией,
резким снижением сухожильных и периостальных
рефлексов, амиотрофией и фибриллярными
подергиваниями.
Атаксия – нарушение координации движений,
когда движения становятся неловкими, нарушается
равновесие при ходьбе, движениях (динамическая
атаксия) и стоянии (статическая атаксия).
При заболеваниях нервной системы могут наблюдаться
расстройства движений: параличи, парезы,
гиперкинезы.
Паралич — это полное отсутствие мышечного
сокращения;
парез — частичное нарушение двигательной функции.
20.
Инсульт – это острое нарушение мозговогокровообращения. Эта болезнь признана одной
из важнейших проблем здоровья, потому как
является третьей основной причиной смерти. К
сожалению, в последние годы это заболевание
значительно «помолодело».
21. Различают два вида параличей и парезов: спастические и вялые.
РАЗЛИЧАЮТ ДВА ВИДА ПАРАЛИЧЕЙ ИПАРЕЗОВ: СПАСТИЧЕСКИЕ И ВЯЛЫЕ.
При спастическом параличе (он возникает
при поражении коры передней центральной
извилины или пирамидного пути в мозге)
отсутствуют произвольные движения,
повышается мышечный тонус и усиливаются
все сухожильные рефлексы.
Вялый паралич развивается при
поражении периферических нервов, корешков
или серого вещества спинного мозга. Он
характеризуется отсутствием и произвольных,
и непроизвольных движений, сухожильных
рефлексов, низким тонусом мышц и их
атрофией.
22. Массаж при спастических параличах.
МАССАЖ ПРИ СПАСТИЧЕСКИХПАРАЛИЧАХ.
Расстройства движений чаще всего
встречаются в виде гемиплегий и гемипарезов,
реже наблюдаются моноплегии, еще реже —
параплегии и триплегии.
Наиболее характерной для центрального
гемипареза является поза Вернике–Манна,
когда в руке преобладает тонус мышц,
сгибающих предплечье, кисть и пальцы, а
также приводящих плечо и пронирующих
предплечье.
В ноге преобладает тонус разгибателей бедра,
голени и мышц, сгибающих стопы.
23. Методика массажа
МЕТОДИКА МАССАЖАЗадачи массажа: улучшение кровои лимфообращения, профилактика
трофических нарушений,
восстановление нарушенных двигательных
функций конечности (конечностей), улучшение
сосудистой итканевой трофики, борьба
с сухожильно-мышечными контрактурами.
Массаж назначают в сочетании с ЛФК, и
направлен он на восстановление утраченных
функций вследствие инсульта.
24. Методика массажа
МЕТОДИКА МАССАЖАМассаж следует начинать в ранние сроки (с 3–5-го дня) возникновения инсульта.
При вялых параличах применяют поглаживание, растирание и разминание (в
большей степени преобладают приемы разминания) в сочетании с ЛФК (чередуя
занятие ЛФК с массажем конечности для снятия утомления после выполнения
упражнений, такое сочетание повторяют 3–5 раз).
Вначале массируют спину (положение больного — лежа на здоровом боку),
особенно паравертебральные области, затем здоровую нижнюю конечность (с
проксимальных отделов, т. е. с бедра), потом — парализованную.
После этого массируют руки и живот.
При возникновении контрактур в большей степени разминают мышцы выше и
ниже сустава, а сустав поглаживают и растирают в сочетании с активнопассивными движениями в суставе (суставах).
При развитии гипертонуса мышц после каждого приема разминания включают
поглаживание и потряхивание массируемых мышц и упражнения на
растягивание.
Включение точечного массажа при гипертонусе мышц не приводит к их
релаксации, так как паралич (парез) имеет центральный генез.
Кроме того, не выражен и сосудистый рефлекс после проведенного массажа
парализованных конечностей.
Продолжительность массажа 10–20 минут.
Курс 15–20 процедур.
В год 3–4 курса.
25. Массаж при вялых парезах и параличах
МАССАЖ ПРИ ВЯЛЫХ ПАРЕЗАХ ИПАРАЛИЧАХ
При вялых параличах проводится глубокий и в
меру жесткий массаж.
Задачи массажа при вялых параличах:
улучшить крово- и лимфообращение,
уменьшить боли, способствовать ускорению
процессов регенерации пораженных нервных
волокон, укрепить паретическую мускулатуру,
противодействовать образованию контрактур и
деформаций, повысить тонус и силу мышц,
уменьшить их атрофию, способствовать
восстановлению движений, оздоровить и
укрепить общее состояние больного.
26.
Сеанс парного массажа начинают со спины.Пациент лежит на животе, руки расположены
вдоль туловища, ноги — на валике. После
продольного попеременного поглаживания (3 — 4
раза) приступают к продольному выжиманию (6 —
8 раз), разминанию на длинных мышцах спины
основанием ладоней двух рук (7 — 10 раз).
На широчайших мышцах выполняют двойное
кольцевое разминание (5 — 7 раз), затем
потряхивание (2 — 3 раза), выжимание ребром
ладони (6 — 8 раз), на длинных мышцах делают
разминание фалангами пальцев, согнутых в кулак
(5 — 7 раз), на широчайших мышцах — двойное
кольцевое и «двойной гриф» (по 5 — 7 раз),
потряхивание и поглаживание (по 3 — 4 раза).
Комплекс повторяют 2 — 3 раза. То же самое
выполняют на другой стороне спины.
27.
Массаж в области таза начинают с продольногопопеременного поглаживания (3 — 4 раза), затем делают
продольное выжимание по трем-четыремлиниям (5 — 7
раз), двойное кольцевое разминание (5 — 7 раз),
потряхивание (2 — 3 раза), «двойной гриф» (8— 10 раз),
выжимание (4 — 6 раз), поглаживание и потряхивание (по
2 — 3 раза).
Растирание выполняют на тазобедренном суставе, крестце
и вдоль гребня подвздошной кости. После этого массируется
вторая сторона таза. При поражении обеих конечностей
массаж можно начинать с любого бедра, а если больна одна
конечность, то процедуру начинают со здоровой, причем
обычно с задней ее поверхности (хотя это необязательно).
Применяют продольное попеременное поглаживание (3 —
4 раза), выжимание ребром ладони (6 — 8 раз), разминание
двойное кольцевое (8 — 10 раз), потряхивание и
поглаживание (по 2 — 3 раза), «двойной гриф» (4 — 6 раз),
выжимание (4 — 5 раз), потряхивание, поглаживание (по 2
— 3 раза). Затем выполняют продольное разминание (4 — 6
раз), рубление, которое проводят как поперек мышечных
волокон, так и вдоль (по 3—4раза), разминание двойное
кольцевое (3 — 5 раз), разминание кулаками (3 — 5 раз),
потряхивание и поглаживание (по 2 — 3 раза).
28.
В первые три сеанса можно ограничиться однойсерией приемов. В последующие их повторяют 2
— 3 раза, в зависимости от состояния больного.
Те же приемы выполняют на пораженной
конечности, но поначалу более легко.
Воздействие постепенно можно усилить за счет
увеличения числа повторений приемов, а также
за счет увеличения количества различных
приемов, используя, например, разминание
двойное кольцевое, основаниями ладоней,
кулаками, фалангами пальцев, согнутых в кулак,
«двойной гриф», растирание фасции бедра,
поколачивание, рубление.
29.
На суставе выполняют все возможные видырастирания. После основательной проработки
коленного сустава (лучше, когда он будет
промассирован с задней и передней сторон)
приступают к выполнению пассивных и
активных движений с сопротивлением. Особое
внимание уделяют местам прикрепления
мышц к сухожилиям, местам вокруг головок
малой и большеберцовой костей, а также
мыщелкам бедренной кости.
30.
При массаже икроножной мышцы здоровой конечностивыполняют следующие приемы: комбинированное
поглаживание (2 — 3 раза), продольное выжимание (4 —
6 раз), ординарное разминание (6 — 8 раз),
потряхивание (2 — 3 раза), разминание фалангами
пальцев, согнутых в кулак (4 — 6 раз), основанием
ладони (3 — 4 раза), потряхивание и поглаживание (по 2
— 3 раза). Под голень подкладывают валик и проводят
более жесткие приемы: разминание «двойной гриф» (3 —
5 раз), двойное кольцевое (5 — 6 раз). Затем делают
комбинированное поглаживание с целью снять с мышцы
возникшее напряжение. Такую же функцию выполняет
и потряхивание. В комплекс приемов выжимания и
разминания можно включить ударные приемы,
вызывающие нервные импульсы, которые стимулируют
мышечный аппарат.По такой же методике массируется
вторая икроножная мышца.
В этом же положении массируется пяточное
сухожилие, пятка и подошва стопы. Массаж бедра.
Первое положение. Больной сидит, руки сзади в упоре.
Ноги вытянуты вдоль кушетки.
31.
В этом положении применяют следующие приемы:комбинированное поглаживание (2 —3 раза), поперечное
выжимание (6 — 8 раз) (напомним, что массаж должен
проводиться по внутреннему, среднему и наружному участкам),
разминание ординарное (3 —5 раз), «двойной гриф» (5 — 7 раз),
потряхивание (3 — 4 раза), выжимание ребром ладони (4 — 6
раз), двойное кольцевое (5 — 7 раз). Затем проводят растирание
фасции внешней части бедра (4 — 6 раз), потряхивание (3 — 4
раза), двойное кольцевое разминание (5 — 7 раз), разминание
кулаками (4 — 6 раз), потряхивание и поглаживание (по 2 — 3
раза).
Второе положение. Больной лежит на спине. Массажист
ставит свое ближнее колено на кушетку и кладет ногу больного
себе на бедро. Применяют приемы: продольное попеременное
поглаживание (3 — 4 раза), продольное выжимание основанием
ладони и бугром большого пальца (6 — 8 раз), ординарное
разминание (6 — 8 раз), потряхивание (2 — 3 раза), двойное
ординарное разминание (5 — 8 раз), поглаживание (3 — 4 раза),
разминание фалангами пальцев, согнутых в кулак (4 — 6 раз),
валяние (4 — 6 раз), разминание подушечкой большого пальца
(4 — 6 раз), поглаживание (3 — 4 раза), двойное ординарное
разминание (6 — 8 раз), выжимание (4 — 5 раз), поглаживание
(2 — 3 раза). Весь комплекс повторяют 3 — 4 раза.
32. Массаж коленного сустава проводится всеми приемами растирания.
МАССАЖ КОЛЕННОГО СУСТАВА ПРОВОДИТСЯВСЕМИ ПРИЕМАМИ РАСТИРАНИЯ.
Первое положение. Больной лежит на спине,
нога вытянута. Выполняют комбинированное
поглаживание (3 — 4 раза), выжимание ребром
ладони (6 — 8 раз), разминание ребром ладони
(5 — 7 раз), фалангами пальцев, согнутых в
кулак (4 — 6 раз), выжимание поперечное (4 —
5 раз), поглаживание (2 — 3 раза).
33.
Массируемый лежит на спине, нога согнута втазобедренном и коленном суставах, массажист
сидит на уровне стоп больного и своей рукой
фиксирует коленный сустав пациента.
Массаж проводится по следующей методике:
продольное попеременное поглаживание (3 — 4
раза), продольное выжимание (5 — 7 раз),
разминание ребром ладони (5 — 7 раз),
поглаживание (2 — 3 раза), выжимание ребром
ладони (4 — 6 раз), разминание подушечкой
большого пальца (5 — 7 раз) и ребром ладони (2 —
5 раз), поглаживание (2 — 3 раза), разминание
фалангами пальцев, согнутых в кулак (4—5раз).
Заканчивают поглаживанием. Комплекс повторяют
4 — 6 раз.
34.
Голеностопный сустав массируют в положениилежа на спине (или сидя). В этом же
положении массируют и тыльную часть стопы.
Пяточное сухожилие и подошву стопы
массируют в положении больного лежа на
животе, голень согнута под углом 45 — 90°.
Применяются все приемы растирания и активно-пассивныедвижения.
При вялых парезах или параличах очень
полезно проводить самомассаж и гимнастику в
воде (бассейне, теплой ванне).
35. Особенности физической реабилитации неврологических больных
ОСОБЕННОСТИ ФИЗИЧЕСКОЙРЕАБИЛИТАЦИИ НЕВРОЛОГИЧЕСКИХ
БОЛЬНЫХ
раннее начало применения ЛФК,
подбор специальных упражнений по
патогенетическому принципу в сочетании с
общеукрепляющим действием ЛФК,строгая
адекватность и динамическая изменчивость
физических упражнений в зависимости от
двигательных, чувствительных и общесоматических
возможностей больного с обязательным присутствием
выраженного тренировочного эффекта,активное и
неуклонное расширение двигательного режима (в том
числе и послеоперационного) – от положения лежа до
возможности неограниченного передвижения, обучая
ребенка таким основным промежуточным
положениям, как переход в положение сидя, в
положение стоя, ходьбе по ровной поверхности и по
лестнице.
36. Выполнение массажа и лечебных упражнений позволяет:
ВЫПОЛНЕНИЕ МАССАЖА И ЛЕЧЕБНЫХУПРАЖНЕНИЙ ПОЗВОЛЯЕТ:
улучшить лимфоток и кровоток в организме, что
особенно важно для парализованных конечностей;
способствовать восстановлению двигательных функций
в поражённых конечностях;
препятствовать возникновению контрактур (сontractura,
лат. - стягивание, сжатие, сужение) в физиологии,
продолжительное, стойкое, нередко необратимое
сокращение (окоченение) мышечного волокна или его
участка;
уменьшить мышечный тонус спастических мышц и
выраженность содружественных движений;
понизить интенсивность болей, либо совсем от них
избавиться;
повлиять на позитивный настрой больного;
предотвратить застойную пневмонию у пожилых людей;
не допустить образование пролежней.
Рекомендации по проведению массажа после инсульта
37.
Приступать к выполнению массажа рекомендуетсякак можно раньше, при хорошем самочувствии буквально на второй день. Так при ишемическом
инсульте без осложнений и при отсутствии
противопоказаний массаж назначают на 2-4 сутки, а
при геморрагическом на 6-8 сутки.
Продолжительность первых процедур варьируется от
5 до 10 минут, постепенно продлеваясь с 10 до 30
минут. Увеличение интенсивности воздействия строго
индивидуально и зависит от состояния больного. Курс
состоит из 20-30 процедур, которые проводятся
ежедневно. После 1,5-2 месячного перерыва лечение
массажем повторяется.
Каждый массажный приём повторяется 3-4 раза.
С 1 по 3 сеанс массаж выполняют только в области
плеча и бедра, не переворачивая больного на живот. С
4-5 процедуры, учитывая состояние больного,
добавляют область груди, предплечья, кисти, голени и
стопы. В 6-8 раз охватывают спину и поясничную
область, укладывая больного на здоровый бок.
38.
Упражнения при инсульте. Пассивные движения можновыполнять через 1-2 недели после инсульта, если позволяет
состояние больного. Такие упражнения стимулируют
появление активных движений, улучшают лимфо- и
кровоток, предваряют образование контрактур, снижают
спастичность мышц.
Последовательность разработки суставов руки
плечевой;
локтевой;
лучезапястный;
суставы пальцев.
Последовательность разработки суставов ноги
тазобедренный;
коленный;
голеностопный;
суставы пальцев.
Лечение положением. Чтобы предотвратить развитие
контрактуры парализованных конечностей, которые
затруднят восстановление нарушенных движений, следует
научиться их правильно укладывать. Начать это делать
необходимо ещё в период постельного режима.
39.
Общие принципы физической реабилитациипри невритах
В клинике нервных болезней часто встречаются
невриты, невралгии, невромиозиты.
Неврит – это воспаление нервов.
Невралгия – это приступ болей по ходу нерва при
отсутствии объективных признаков нарушения
деятельности нервной системы.
Воспаление одного нерва называется мононеврит.
Множественное воспаление нервов называется
полиневрит.
Воспаление нервного сплетения называется
плекситом.
40. Массаж при неврите лицевого нерва
МАССАЖ ПРИ НЕВРИТЕ ЛИЦЕВОГОНЕРВА
Неврит лицевого нерва развивается чаще на
фоне охлаждения, катара верхних
дыхательных путей, гриппозной и других
инфекций.
Для неврита характерен паралич
мимической мускулатуры, слезотечение и др.
При улыбке мимические мышцы смещаются в
здоровую сторону; на больной же стороне
невозможно нахмуривание бровей,
наморщивание лба, оскаливание зубов и др.
41. Методика массажа
МЕТОДИКА МАССАЖАВначале проводят массаж воротниковой
области, мышц шеи, надплечья.
Применяют поглаживание, растирание и
разминание.
Производят вибрацию мест выхода
затылочных нервов.
Массаж лица проводят по схеме проведения
массажа лица, головы и шеи.
42. Схема проведения массажа лица, головы и шеи
СХЕМА ПРОВЕДЕНИЯ МАССАЖА ЛИЦА,ГОЛОВЫ И ШЕИ
1 – лобная зона; 2 – теменная зона; 3 – затылочная
зона; 4 – лицевая зона; 5 – надподъязычная зона; 6
– подподъязычная зона; 7 – латеральная зона; 8 –
позвоночная (спинальная) зона; 9 – надключичная
зона
43.
Выполняют поглаживание, растирание,разминание и нежную вибрацию парализованных
мышц.
Продолжительность массажа 3–5–8 минут
ежедневно.
Курс 15–20 процедур.
После того как начинает восстанавливаться
функция мимической мускулатуры,
включают фиксирующие лейкопластырные
повязки.
Продолжительность наложения лейкопластырных
повязок от 30 мин (в первые 3–5 дней) до 4–6 ч
ежедневно, на протяжении 10–15 дней.
При ношении лейкопластырных повязок
больному не следует принимать пищу,
44. Полиневриты
ПОЛИНЕВРИТЫПолиневриты представляют собой множественное
воспаление периферических нервов.
При полиневрите развиваются вялые дистальные
парезы — слабость в кистях рук и стопах с
одновременными нарушениями чувствительности в них.
Полиневриты могут возникать при перенапряжении
нервно-мышечного аппарата верхних конечностей,
охлаждении, местном воздействии вибрации и др.
Полиневриты характеризуются преимущественным
поражением вегетативных и чувствительных волокон.
Характерны жалобы на тупые боли в руках, нарушение
сна и другие.
Объективные симптомы: цианоз и похолодание кистей,
нередко отечность кончиков пальцев, наклонность к
сгибательной контрактуре пальцев, усиленная
потливость или, наоборот, сухость кожи ладоней и
пальцев, нарушение трофики кожи.
45. Методика массажа
МЕТОДИКА МАССАЖАМассируют шею, воротниковую область, спину
(особенно паравертебральные области).
Вначале проводят подготовительный массаж с
применением поглаживания, растирания и
разминания, затем включают приемы сегментарного
массажа, в заключение процедуры производят
поглаживание от поясничной области к плечам.
Нервные стволы (и точки) конечностей массируют в
период уменьшения (стихания) болей, производят
растирание и нежную вибрацию мест выхода нервов.
После массажа спины массируют верхние конечности
(начиная с проксимальных отделов).
Противопоказаны ударные приемы, выжимание.
Продолжительность массажа 10–15 минут. Курс
15–20 процедур.
В год 3–4 курса.
46. Неврозы
НЕВРОЗЫНеврозы наиболее часто встречающиеся виды психогенных реакций характеризуются
психическими расстройствами (тревожные опасения, фобии, навязчивости,
истерические проявления и др.), наличием соматических и вегетативных нарушений.
Невротические реакции обычно возникают на относительно слабые, но длительно
действующие раздражители, приводящие к постоянному эмоциональному
напряжению.
Наряду с психогенными воздействиями важнейшая роль в генезе неврозов
принадлежит конституционному предрасположению.
Выделяют четыре типа неврозов: неврастению, невроз навязчивых состояний,
истерию, переутомление и перетренированность (у спортсменов).
1. Неврастения (астенический невроз).
Для данного типа невроза характерна повышенная психическая и физическая
утомляемость, рассеянность, снижение работоспособности и др.
Наиболее типичны жалобы на упадок сил, отсутствие бодрости, энергии, разбитость,
слабость, непереносимость обычных нагрузок.
Повышенная психическая утомляемость сочетается с чрезмерной возбудимостью
(явления раздражительной слабости), гиперестезией.
Наиболее частыми неврастеническими симптомами являются головная боль,
бессонница, различные сомато-вегетативные расстройства.
2. Невроз навязчивых состояний (обсессивно-компульсивный невроз).
Объединяет многочисленные невротические проявления.
Для данного типа невроза характерна боязнь пространства и положения, страх перед
выполнением каких-либо привычных функций и др.
47. 3. Истерия.
3. ИСТЕРИЯ.Проявляется двигательными и сенсорными
расстройствами, а также расстройствами
вегетативной функции, имитирующими
соматические и неврологические заболевания.
К группе двигательных расстройств, с одной
стороны, относятся истерические парезы и
параличи, а с другой — гиперкинезы, тики,
грубый ритмический тремор, усиливающийся
при фиксации внимания, и ряд других
непроизвольных движений.
Возможны генерализованные судорожные
движения, сопровождающиеся вегетативными
расстройствами и нарушением сознания и др.
48. 4. Переутомление и перетренированность
4. ПЕРЕУТОМЛЕНИЕ ИПЕРЕТРЕНИРОВАННОСТЬ
Характеризуются ухудшением нервно-психического и
физического состояния, снижением спортивной и общей
работоспособности.
В большинстве случаев переутомление и
перетренированность наслаиваются друг на друга, давая
сочетанный симптомокомплекс нарушений деятельности
организма.
Состояние переутомления и перетренированности следует
рассматривать как невроз. Переутомление проявляется
прежде всего в снижении работоспособности, несмотря на
интенсивные занятия.
Ухудшается сон, усиливается потливость, отмечается
сердцебиение и др.
При перетренированности отмечаются повышенная
возбудимость, неустойчивость настроения, нежелание
тренироваться, вялость.
49.
Задачи массажа: при первых трех типах невроза —нормализация психоэмоционального состояния, сна,
улучшение обменных процессов, метаболизма тканей,
улучшение крово- и лимфообращения, снятие гипертонуса
мышц;
при переутомлении и перетренированности — снизить
психоэмоциональное перенапряжение нервной
системы, снять образовавшуюся доминанту в ЦНС и
гипертонус мышц, нормализовать сон.
Методика массажа
При первых трех типах неврозов массаж проводят в
сочетании с цветомузыкой (в затемненной комнате) и
аэроионизацией.
Массируют затылок и воротниковую область, спину (особенно
паравертебральные области), нижние конечности, живот.
Исключают приемы: рубление, поколачивание,
похлопывание.
Продолжительность массажа 15–20 минут ежедневно.
Курс 10–15 процедур.
50.
При переутомлении и перетренированности массажпроводят в затемненном помещении, применяя
поглаживание, растирание, неглубокое разминание.
Общий массаж проводят в такой последовательности:
воротниковая область, спина (особенно
паравертебральные зоны), нижние конечности,
грудная клетка, живот, верхние конечности.
Продолжительность массажа 15–25 минут.
Курс 10–15 процедур.
После массажа применяют оксигенотерапию в
течение 10–15 минут или дают кислородный
коктейль с солями, микроэлементами.
51. Массаж при повреждениях и заболеваниях нервной системы
МАССАЖ ПРИ ПОВРЕЖДЕНИЯХ ИЗАБОЛЕВАНИЯХ НЕРВНОЙ СИСТЕМЫ
Цель массажа — улучшение трофики тканей,
ослабление вазомоторных расстройств (похолодание,
цианоз), ослабление отечности тканей (лимфостаз),
возбуждение нерва, повышение его проводимости; при
развитии вторичный контрактур — улучшение питания
в сокращенных мышцах, устранение дальнейшего
сморщивания и укорочения отдельных мышечных
пучков.
При огнестрельных ранениях нервов
применение массажа показано в периоде
подготовки больного к операции (нейролиз,
нейроррафия), в целях активизации кровоснабжения в
парализованных мышцах, улучшения их трофики. В
послеоперационном периоде массаж применяется в
первую очередь для того, чтобы «напомнить» мышце об
утраченной ею функции, а также предотвратить
усиленное развитие рубцующейся соединительной
ткани, которая может сдавливать сшитый нерв, его
вновь образующиеся фибриллы. Массаж следует
начинать возможно раньше после операции.
Назначается массаж на 2—3-й день после операции.
52. Массаж при ранении нервных стволов
МАССАЖ ПРИ РАНЕНИИ НЕРВНЫХСТВОЛОВ
особенно в послеоперационном периоде, должен
производиться очень нежно, чтобы не травмировать нерв и
окружающие его ткани. Резкие массажные движения
способствуют усиленному разрастанию рубцовой ткани.
Энергичный массаж может вызвать паралич сосудов,
вследствие резкого их расширения, так как потеря
мышечного тонуса при ранении нерва лишает кровеносные
сосуды их защиты.
Таким же нежным массаж должен быть и в периоде
восстановления нерва.
Массаж двигательного нерва проводится в
направлении от центра к периферии. Во время массажа
парализованные мышцы не должны прижиматься к кости.
Массаж не должен быть продолжительным, так как
паретичные мышцы быстро утомляются. Особенно это
важно помнить при применении массажа у детей. Так,
продолжительность массажа при детских параличах не
должна быть более 2—3 минут. Более длительный массаж
может привести к усилению мышечной атрофии, а также к
усилению мышечной слабости.
53. Массаж при ночном недержании мочи у детей дошкольного возраста
МАССАЖ ПРИ НОЧНОМ НЕДЕРЖАНИИМОЧИ У ДЕТЕЙ ДОШКОЛЬНОГО ВОЗРАСТА
Ночное недержание мочи. Это заболевание чаще
наблюдается у детей раннего и дошкольного возраста с
повышенной нервной возбудимостью.
Предрасполагающими моментами могут быть неправильный
режим дня, нерациональное питание, эндокринные
нарушения, плохое воспитание и др.
Обычно непроизвольное мочеиспускание наступает через 3–4
ч после засыпания, иногда повторяется ночью в момент
глубокого сна ребенка.
Методика массажа.
Массируют затылочную область, надплечье, спину.
Применяют поглаживание, растирание и неглубокое
разминание.
Исключаются приемы: рубление, поколачивание.
Кроме того, оказывают воздействие на БАТ.
Продолжительность массажа 5–8 мин.
Курс 15–20 процедур.
Массаж проводится перед сном, в затемненной комнате.



















































 Медицина
Медицина