Похожие презентации:
Ревматоидный артрит. Диагностика, лечение
1.
РЕВМАТОИДНЫЙ АРТРИТДиагностика, лечение
21.11.2018
Флягин А.В.
Клинический ординатор
по специальности «Терапия»
2.
Ревматоидный артрит – наиболее частое воспалительноезаболевание
суставов,
характеризующееся
эрозивным
симметричным полиартритом в сочетании с системным
иммуновоспалительным поражением внутренних органов.
Распространенность среди взрослого населения – 0.5 – 2 %.
В РФ: официально – 200 тыс. пациентов, «неофициально» – 800 тыс.
Женщины болеют чаще мужчин (3:1).
Пик заболеваемости – 40-55 лет.
Стойкая потеря трудоспособности в течение 3-5 лет от дебюта заболевания.
Сокращение продолжительности жизни.
3.
Проблемы ранней диагностики- классическая клиническая (иммунологическая, рентгенологическая)
картина наблюдается у пациентов с длительно текущим РА;
- выраженная гетерогенность симптомов в дебюте РА;
- нет по-настоящему патогномоничных симптомов;
Более чем у половины больных диагноз устанавливается
только после госпитализации в специализированные клиники
4.
Критерии клинического подозрения на РА (EULAR)- определяемая при осмотре припухлость хотя бы одного
сустава;
- положительный симптом сжатия кистей и/или стоп;
- утренняя скованность ≥ 30 минут;
КОНСУЛЬТАЦИЯ РЕВМАТОЛОГА
5.
Этиология и патогенезГенетические факторы
Факторы внешней
среды
(курение, инфекция, травма,
гормоны, алкоголь)
HLA-DRB1 (*0101, *0102,
*0401, *0404, 80405, *0408,
0401, *1001, *1402),PTPN22,
C5-TRAF1, TNFAIP3-OLIG,
CTLA4 STAT-4)
Популяция Предболезнь
НДА*
РРА*
Ревматоидный
артрит
Иммунные нарушения
•В клетки (аутоантитела)
•Дефекты цитруллинирования белков
•Т и В –клетки (дисбаланс синтеза цитокинов)
•Нарушение функции тимуса
•Нарушения сигнализации в лимфоцитах
•Нарушение врожденного иммунитета (TLR)
НДА* - недифференцированный артрит
РРА*- ранний ревматоидный артрит
6.
Этиология и патогенезFM Brennan, IB McInnes, J Clin Invest 2008 November 3
7.
Этиология и патогенезFM Brennan, IB McInnes, J Clin Invest 2008 November 3
8.
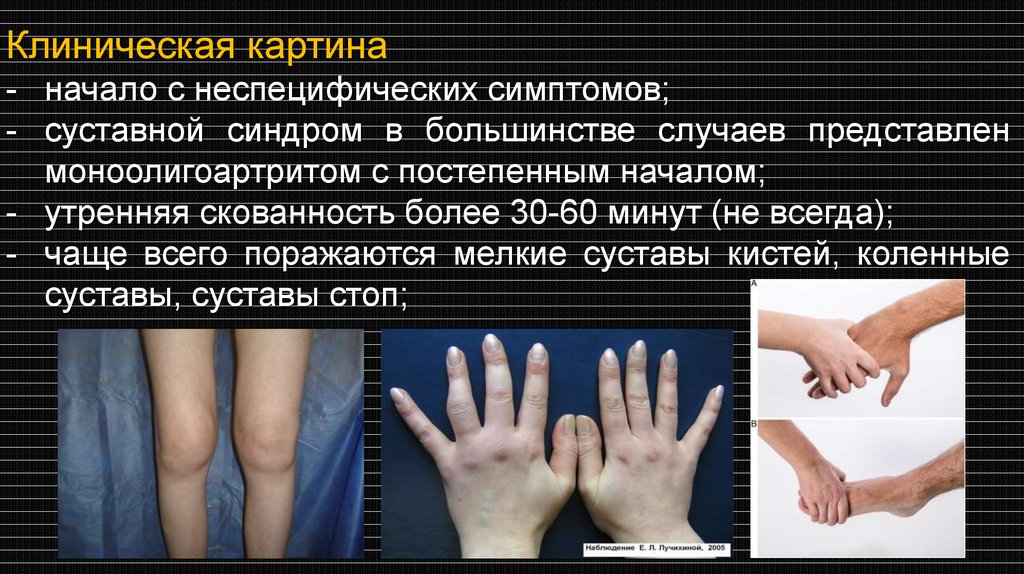
Клиническая картина- начало с неспецифических симптомов;
- суставной синдром в большинстве случаев представлен
моноолигоартритом с постепенным началом;
- утренняя скованность более 30-60 минут (не всегда);
- чаще всего поражаются мелкие суставы кистей, коленные
суставы, суставы стоп;
9.
Клиническая картина: системные проявления-
ревматоидный васкулит;
ревматоидные узелки («некротизирующая гранулёма»);
мышечная атрофия;
периферическая лимфаденопатия, спленомегалия;
поражение ССС (перикардит, атеросклероз);
поражение лёгких (плеврит, ИЗЛ);
поражение почек (гломерулонефрит, амилоидоз);
поражение нервной системы (невропатии);
поражение глаз (склерит, эписклерит);
аутоиммунный тиреоидит;
анемия хронического заболевания;
синдром Шегрена;
10.
Клиническая картина: системные проявления11.
Лабораторная диагностика- у подавляющего большинства больных на ранних стадиях
изменений в анализах крови нет;
- при
высокой
клинико-лабораторной
активности
выявляются: анемия хронического заболевания (реже
ЖДА), реактивный лейкоцитоз, тромбоцитоз;
- ускорение СОЭ, увеличение СРБ и других белков острой
фазы, изменения протеинограммы;
12.
Иммунологическая диагностика- при раннем РА РФ обнаруживается лишь у 48% пациентов;
- специфичность РФ не превышает 60%;
- высокой чувствительностью (до 90%) и специфичностью (до 99%)
обладают антитела к цитруллинированным белкам (АЦБ);
- АЦБ: антиперинуклеарный фактор, антикератиновые АТ, АТ к
цитруллинированному фибриногену, антифиллагриновые АТ, АТ к
цитруллинированным гистонам (анти-HCP1, HCP 2), АТ к вирусным
цитруллинированным
пептидам
(EBNA1,
EBNA2),
АТ к
циклическому цитруллинированному пептиду (АЦЦП), АТ к
модифицированному цитруллинированному виментину
(АМЦВ);
- другие АТ: АТ к RA33; АТ к карбамилированному пептиду (антиCarP), АТ к коллагену II и др.
13.
Исследование синовиальной жидкости-
-
имеет
большое
значение
при
серонегативном варианте раннего РА;
макроскопия:
жидкость
мутная,
опалесцирующая, вязкость пониженная;
цитология: высокий цитоз (от 5*10 9/л до
30*10
9/л)
с
преобладанием
сегментоядерных лейкоцитов (более
80%), а также рагоцитов (более 50%)
(рагоциты
–
это
гранулоциты,
содержащие включения, являющиеся
результатом
фагоцитирования
ИК,
содержащих РФ);
биохимическое исследование: снижение
содержания глюкозы, повышение уровня
белка;
14.
Лучевые методы диагностики: рентгенография (Rg)-
-
входит в диагностические критерии развернутой стадии РА (ACR 1987);
помогает в дифференциации различных типов артритов;
позволяет установить стадию заболевания, оценить ее прогрессирование;
при подозрении на РА рекомендуется рентгенологическое исследование
кистей и стоп;
низкая чувствительность к ранним изменениям при РА (синовит и др.);
- к основным Rg-симптомам РА относятся: изменения в мягких
тканях, околосуставной остеопороз (ОП), кистовидные
просветления костной ткани, сужение суставной щели (ССЩ),
эрозии, костные анкилозы, вывихи и подвывихи суставов,
деформации костей;
15.
Сроки появления основных Rg-симптомов РА- при остром начале и активном течении РА: 1 месяц –
околосуставной ОП и единичные кисты, 3-6 месяцев –
множественные кисты и ССЩ, 1 год – первая эрозия;
- более типичным считается появление первых симптомов через
несколько месяцев (до 1 года) от начала заболевания, эрозий –
на 2-3 год заболевания;
- костный анкилоз и другие поздние изменения – через 4-5 лет и
более от начала заболевания;
- ранние Rg-признаки обнаруживаются в II и III ПЯФС, III ПМФС
кистей, суставах запястья, ЛЗС, шиловидных отростках
локтевых костей, V ПЛФС;
16.
Rg-стадии РА по Штейнброкеру‒ 1 стадия – околосуставный остеопороз, единичные мелкие кисты
в субхондральном отделе суставной поверхности кости;
‒ 2А стадия – околосуставный остеопороз, множественные кисты,
сужение суставных щелей;
‒ 2Б стадия – в разной степени выраженности симптомы стадии 2А
+ единичные эрозии суставных поверхностей (5 и менее эрозий);
‒ 3 стадия – в разной степени выраженности симптомы стадии 2Б
+ множественные эрозии (6 и более эрозий), подвывихи и вывихи
суставов;
‒ 4 стадия – симптомы 3 стадии + анкилозы суставов;
17.
Рентгенография кистей при раннем РАПериартикулярные
мягкие ткани увеличены
в объеме
Сужение суставных щелей, эрозии
Околосуставной остеопороз
18.
Двухэнергетическая рентгеновская абсорбциометрия- при раннем РА позволяет выявить снижение минеральной
плотности кости в течение первых 6-12 месяцев от начала
заболевания, чего не наблюдается при других ревматических
заболеваниях;
- содержание минерального вещества кости при раннем РА
также снижается, но является менее чувствительным
параметром;
19.
Рентгенография / компьютерная томография легких- выявление диффузного (ИЗЛ) или очагового (ревматоидные
узелки) поражения легких;
- дифференциальная диагностика РА с другими заболеваниями,
протекающими с поражением суставов и лёгких (саркоидозом,
злокачественными новообразованиями и др.);
- диагностика сопутствующих заболеваний, которые могут
повлиять на выбор терапии или увеличить риск НЛР на лечение
(туберкулеза лёгких, хронической обструктивной болезни лёгких
и др.);
20.
Ультразвуковое исследование (УЗИ)Информативно для выявления и оценки:
-
небольшого выпота в полости сустава;
патологии сухожилий, их синовиальных
влагалищ;
утолщения синовиальной оболочки;
нарушения
контуров
суставных
поверхностей (=эрозии);
васкуляризации синовиальной оболочки;
21.
Ультразвуковое исследованиеВЫПОТ
ТЕНОСИНОВИТ
ЭРОЗИИ
22.
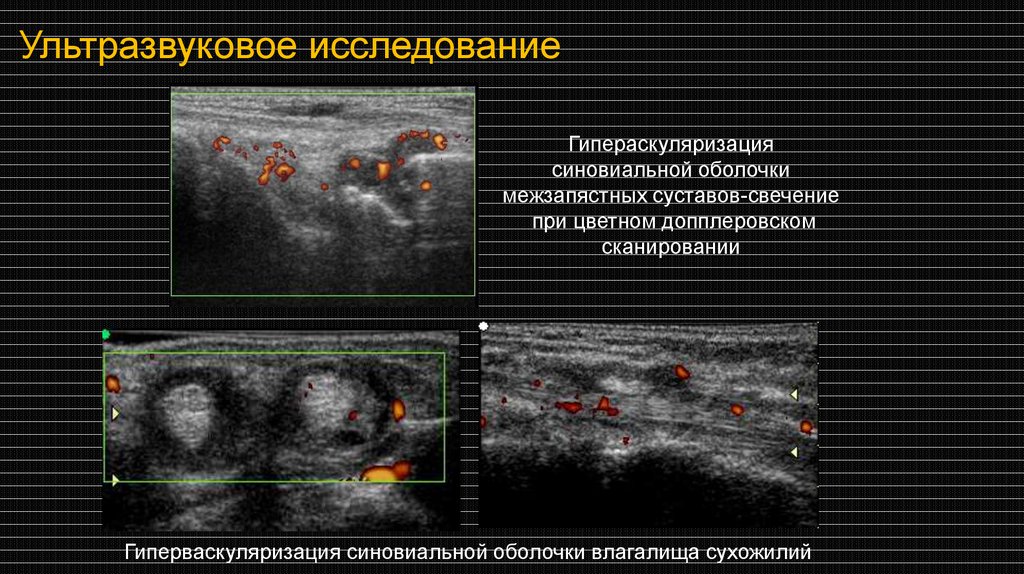
Ультразвуковое исследованиеГипераскуляризация
синовиальной оболочки
межзапястных суставов-свечение
при цветном допплеровском
сканировании
Гиперваскуляризация синовиальной оболочки влагалища сухожилий
23.
Магнитно-резонансная томография (МРТ)- является более чувствительным методом диагностики раннего
РА, чем рентгенография и УЗИ;
- МРТ кисти и стопы позволяет выявлять при РА выпот в полости
сустава, «отёк костного мозга», эрозии костей, синовиальную
гипертрофию, синовиты и теносиновиты и т.д.;
- МРТ кистей/доминирующей кисти показана больным РРА и НДА
в случаях, когда постановка диагноза затруднена, а также для
оценки прогноза;
- МРТ с контрастным усилением (гадолиний) для выявления
активного воспалительного процесса (в КМ, эрозиях и т.д.);
- в отличии от Rg первая эрозия может быть выявлена через 4
месяца от начала заболевания;
24.
Магнитно-резонансная томография (МРТ)«Отёк КМ»
25.
Магнитно-резонансная томография (МРТ)Эрозии
26.
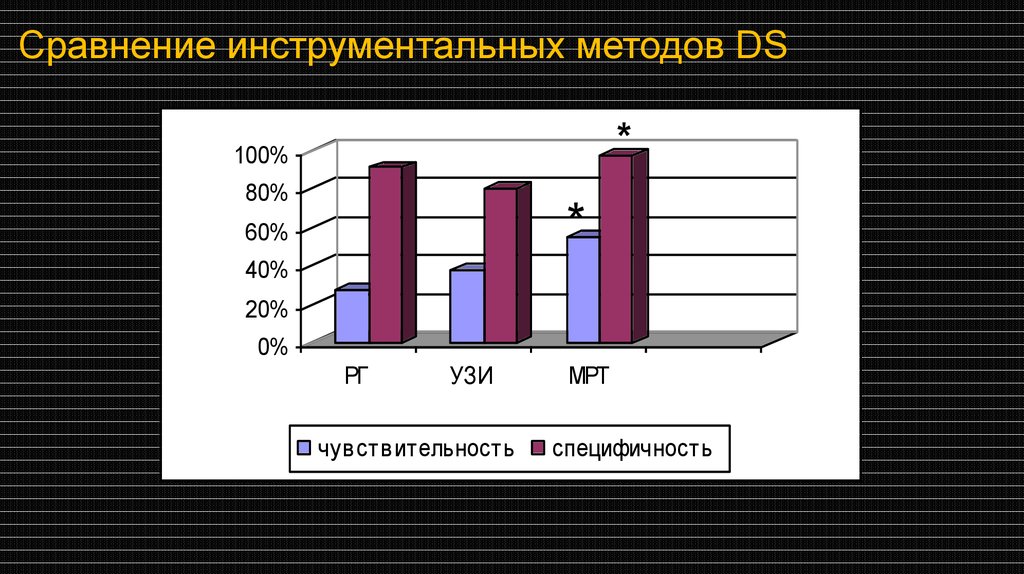
Сравнение инструментальных методов DS*
100%
80%
*
60%
40%
20%
0%
РГ
УЗИ
чувствительность
МРТ
специфичность
27.
Диагностические критерии РА ACR/EULAR 2010Для диагностики РА по новым критериям врач должен выполнить
три условия:
- определить наличие у больного синовита хотя бы одного
сустава;
- исключить другие заболевания;
- набрать как минимум 6 из 10 баллов;
28.
Диагностические критерии РА ACR/EULAR 2010МЕНЕЕ 6 БАЛЛОВ – НЕТ РА
6 И БОЛЕЕ БАЛЛОВ - РА
1
1 БОЛЬШОЙ СУСТАВ ………………………..…..….. 0
CУСТАВЫ
2-10 БОЛЬШИХ СУСТАВА ……………………….…
СУСТАВЫ ИСКЛЮЧЕНИЯ: ДМФС, I ЗПС, I ПлФС
ЛУЧЕЗАПЯСТНЫЕ СУСТАВЫ СЧИТАЮТСЯ МЕЛКИМИ
1-3 МЕЛКИХ СУСТАВОВ
(ВНЕ ЗАВИСИМОСТИ ОТ
СОСТОЯНИЯ БОЛЬШИХ СУСТАВОВ) .………………...
4-10 МЕЛКИХ
(ВНЕ ЗАВИСИМОСТИ ОТ СОСТОЯНИЯ
БОЛЬШИХ СУСТАВОВ) …………………………………………….
БОЛЕЕ 10 СУСТАВОВ,
ВКЛЮЧАЯ, КАК МИНИМУМ, 1
МЕЛКИЙ …………………………………………………………….
2
ОТРИЦАТ. РЕЗ-ТЫ – НИЖЕ
ВЕРХНЕЙ ГРАНИЦЫ
ДИАПАЗОНА НОРМЫ (ВГД)
ДЛЯ ДАННОЙ ЛАБОРАТОРИИ
CЕРОЛОГИЯ
4
2
3
5
НЕГАТИВНЫЙ ТЕСТ НА РФ И АЦЦП ………….. 0
НИЗКОПОЗИТИВНЫЙ РФ ИЛИ АЦЦП ………… 2
СЛАБО+ ЭТО РЕЗ-ТЫ, ПРЕВЫШАЮЩИЕ ВГД, - ≤3 ВГД
3
1
ВЫСОКОПОЗИТИВНЫЙ РФ ИЛИ АЦЦП ……… 3
СИЛЬНО+ ЭТО РЕЗ-ТЫ > 3
ВГД
ЕСЛИ ИМЕЕТСЯ КАЧЕСТВЕННОЕ ОПРЕДЕ-ЛЕНИЕ
РФ (- ИЛИ +), ТО + СЧИТАЕТСЯ
СЛАБО ПОЛОЖИТЕЛЬ-НЫМ
РЕЗ-ТОМ
ПОКАЗАТЕЛИ
ВОСПАЛЕНИЯ
ДЛИТЕЛЬНОСТЬ СИМПТОМАТИКИ
НОРМАЛЬНЫЕ ПОКАЗАТЕЛИ СРБ И СОЭ …. 0
ОТКЛОНЕНИЯ ОТ НОРМЫ СРБ ИЛИ СОЭ ….
1
МЕНЕЕ 6 НЕДЕЛЬ ……………………………………
0
≥ 6 НЕДЕЛЬ …………………………………………… 1
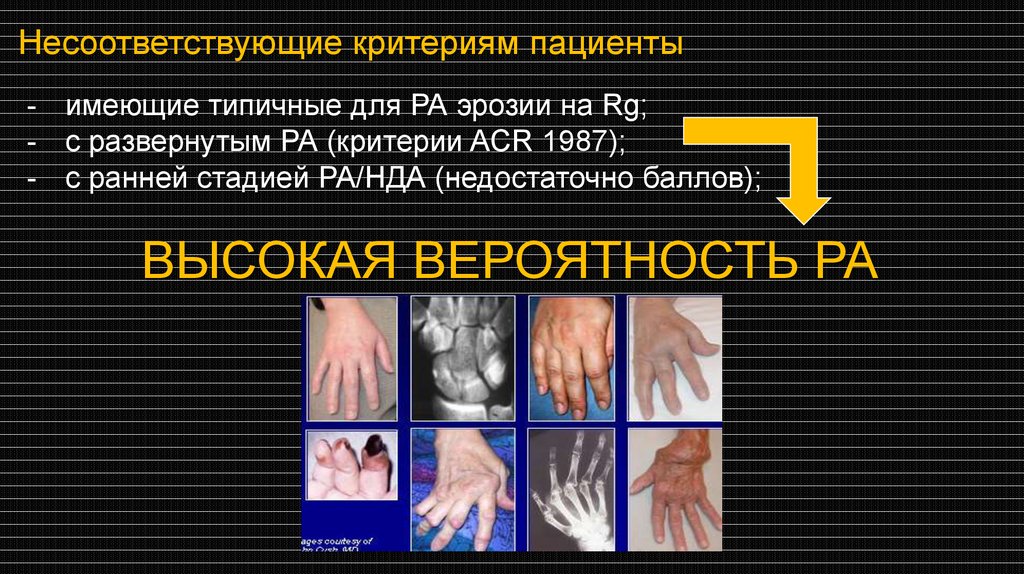
29.
Несоответствующие критериям пациенты- имеющие типичные для РА эрозии на Rg;
- с развернутым РА (критерии ACR 1987);
- с ранней стадией РА/НДА (недостаточно баллов);
ВЫСОКАЯ ВЕРОЯТНОСТЬ РА
30.
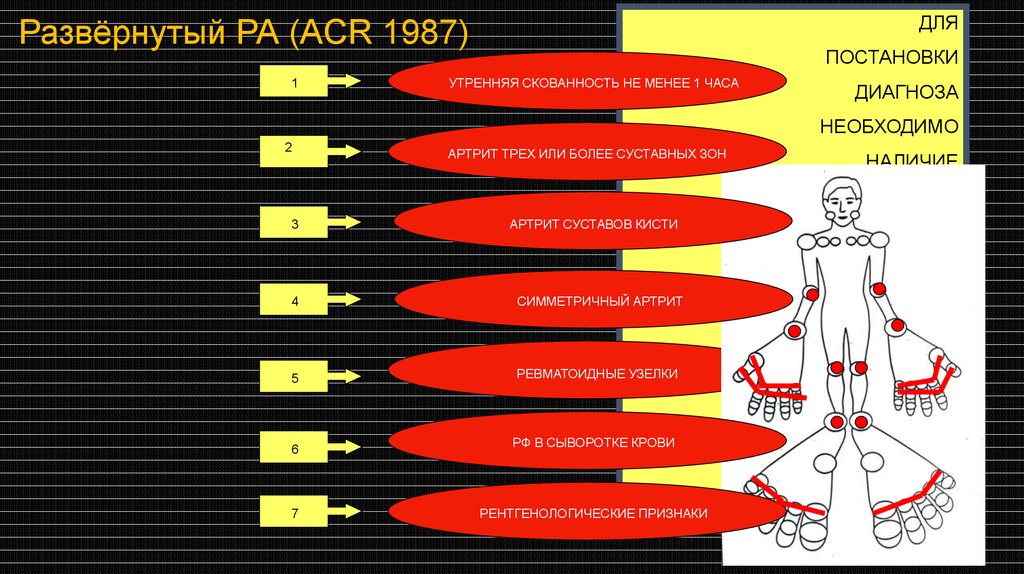
ДЛЯРазвёрнутый РА (ACR 1987)
1
ПОСТАНОВКИ
УТРЕННЯЯ СКОВАННОСТЬ НЕ МЕНЕЕ 1 ЧАСА
ДИАГНОЗА
НЕОБХОДИМО
2
АРТРИТ ТРЕХ ИЛИ БОЛЕЕ СУСТАВНЫХ ЗОН
НАЛИЧИЕ
ЧЕТЫРЕХ
3
АРТРИТ СУСТАВОВ КИСТИ
КРИТЕРИЕВ;
ПРИ ИСПОЛЬЗОВАНИИ
4
СИММЕТРИЧНЫЙ АРТРИТ
ПЕРВЫХ
ЧЕТЫРЕХ
5
РЕВМАТОИДНЫЕ УЗЕЛКИ
ИХ
ПРОДОЛЖИТЕЛЬНОСТЬ
6
РФ В СЫВОРОТКЕ КРОВИ
ДОЛЖНА БЫТЬ
НЕ МЕНЕЕ
7
РЕНТГЕНОЛОГИЧЕСКИЕ ПРИЗНАКИ
6 НЕДЕЛЬ
31.
Прогрессирование РАБиомаркеры
МРТ \ УЗИ
Рентгенография
ГЕНЕТИКА
Предболезнь
НДА \ РРА
РА
Факторы внешней среды
(курение, инфекция, травма,
гормоны, алкоголь)
Недели
Месяцы
Годы
32.
Дифференциальная диагностика раннего РА-
остеоартрит (узлы Гебердена, Бушара);
реактивный артрит;
синдром Стилла (особая форма РА);
системная красная волчанка;
артрит при острой ревматической лихорадке;
вирусные артриты (краснуха, парвовирус B19);
подагрический артрит;
псориатический артрит;
33.
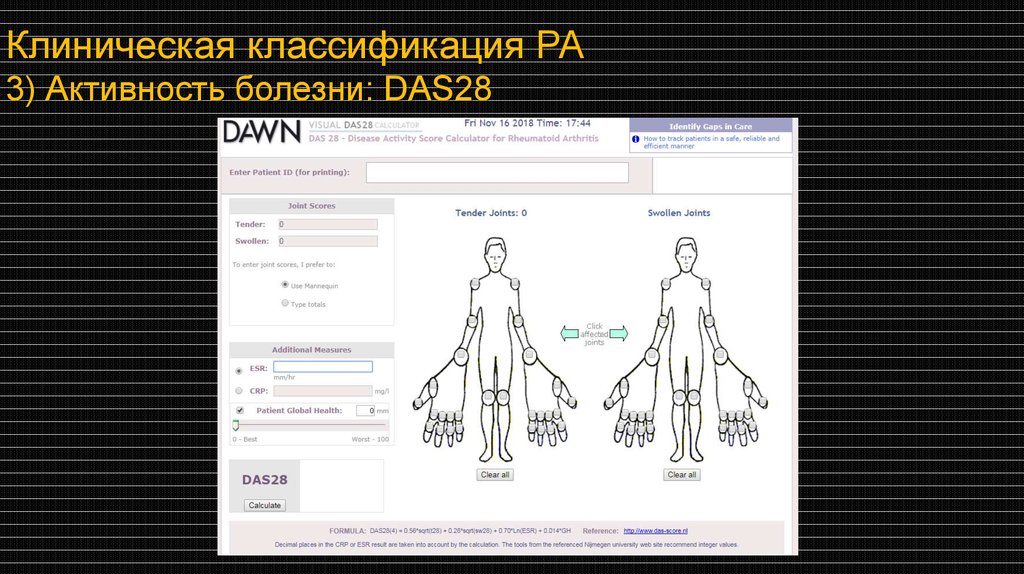
Оценка активности РА- в качестве основного метода оценки активности воспаления
при РА рекомендуется применять индекс DAS28 (Disease
Activity Score);
- динамика индекса позволяет оценить эффективность
проводимой терапии;
- SDAI (Simplified), CDAI (Clinical) хорошо сопоставимы с
DAS28, но используются реже;
34.
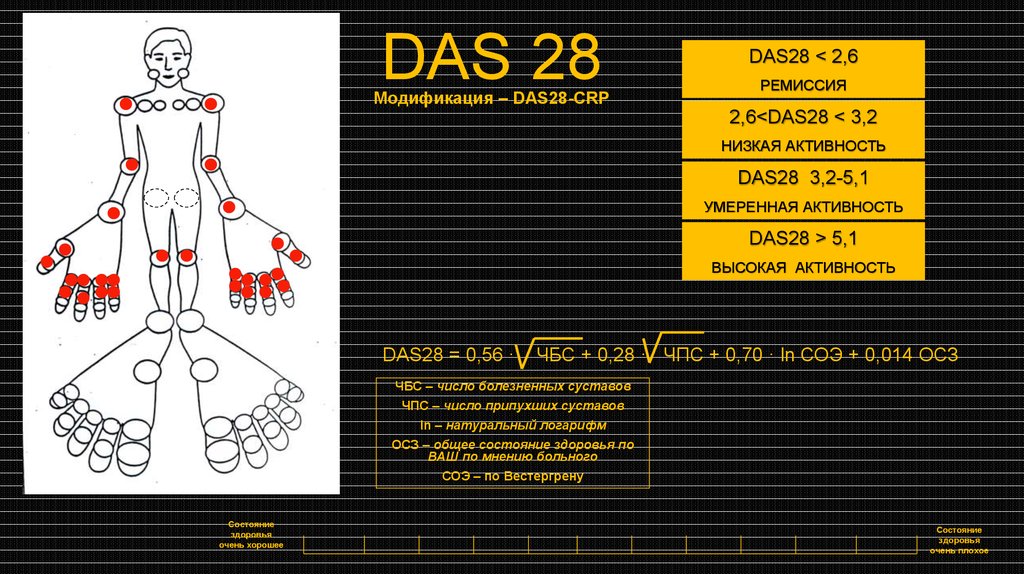
DAS 28Модификация – DAS28-CRP
DAS28 < 2,6
РЕМИССИЯ
2,6<DAS28 < 3,2
НИЗКАЯ АКТИВНОСТЬ
DAS28 3,2-5,1
УМЕРЕННАЯ АКТИВНОСТЬ
DAS28 > 5,1
ВЫСОКАЯ АКТИВНОСТЬ
DAS28 = 0,56 ·
ЧБС + 0,28 · ЧПС + 0,70 · ln СОЭ + 0,014 ОСЗ
ЧБС – число болезненных суставов
ЧПС – число припухших суставов
ln – натуральный логарифм
ОСЗ – общее состояние здоровья по
ВАШ по мнению больного
СОЭ – по Вестергрену
Состояние
здоровья
очень хорошее
Состояние
здоровья
очень плохое
35.
Клиническая классификация РА1) Основной диагноз:
- РА серопозитивный*;
- РА серонегативный*;
- особые клинические формы РА;
- РА вероятный;
*серопозитивность и серонегативность РА определяются
наличием РФ и/или АЦБ, для определения которых
необходимо
использовать
стандартизированные
лабораторные методы;
36.
Клиническая классификация РА2) Клиническая стадия:
- очень ранняя стадия: длительность менее 6 месяцев;
- ранняя стадия: длительность от 6 мес до 1 года;
- развернутая стадия: длительность более 1 года + типичные
симптомы РА;
- поздняя стадия: длительность 2 года и более + выраженная
деструкция мелких (III-IV стадия Rg) и крупных суставов,
наличие осложнений;
37.
Клиническая классификация РА3) Активность болезни: DAS28
38.
Клиническая классификация РА4) Внесуставные (системные) проявления:
- ревматоидный васкулит;
- ревматоидные узелки («некротизирующая гранулёма»);
- мышечная атрофия;
- периферическая лимфаденопатия, спленомегалия;
- поражение ССС (перикардит, атеросклероз);
- поражение лёгких (плеврит, ИЗЛ);
- поражение почек (гломерулонефрит, амилоидоз);
- поражение нервной системы (невропатии);
- поражение глаз (склерит, эписклерит);
- аутоиммунный тиреоидит;
- анемия хронического заболевания;
- синдром Шегрена;
39.
Клиническая классификация РА5) Инструментальная характеристика:
- наличие эрозий (Rg, УЗИ, КТ);
- Rg стадия по Штейнброкеру (модификация):
‒1 стадия – околосуставный остеопороз;
‒ 2 стадия – околосуставный остеопороз, сужение суставных
щелей, единичные эрозии;
‒ 3 стадия – признаки предыдущей стадии, множественные
эрозии, подвывихи суставов;
‒ 4 стадия – признаки предыдущей стадии, анкилозы;
40.
Клиническая классификация РА6) Дополнительная иммунологическая характеристика:
- АЦЦП-позитивный;
- АЦЦП-негативный;
7) Функциональный класс:
- I – полностью сохранены самообслуживание, непрофессиональная
и профессиональная деятельность;
-
II – сохранены самообслуживание, профессиональная деятельность;
III – сохранено самообслуживание;
IV – все ограничено;
41.
Клиническая классификация РА8) Осложнения:
- вторичный амилоидоз;
- вторичный остеоартроз;
- остеопороз (системный);
- остеонекроз;
- туннельные синдромы;
- подвывих в атланто-аксиальном суставе, в том числе с
миелопатией,
нестабильность
шейного
отделения
позвоночника;
- атеросклероз;
42.
Факторы риска неблагоприятного прогноза-
серопозитивность;
высокая воспалительная активность (DAS28);
раннее выявления эрозий (в первые 6 месяцев);
внесуставные проявления заболевания;
наличие тяжелой сопутствующей патологии;
43.
ЛЕЧЕНИЕ РАННЕГОРЕВМАТОИДНОГО АРТРИТА
44.
Цели лечения- достижение ремиссии (низкой активности) заболевания;
- снижение риска коморбидных заболеваний;
- уменьшение
выраженности
симптомов
артрита
и
внесуставных проявлений;
- предотвращение деструкции, нарушения функции и
деформации суставов;
- сохранение (улучшение) качества жизни;
- увеличение продолжительности жизни (до популяционного
уровня);
45.
СОВМЕСТНАЯ ИНИЦИАТИВА ACR/EULARПОДДЕРЖАНА АССОЦИАЦИЕЙ РЕВМАТОЛОГОВ РОССИИ
TREAT TO TARGET
T2T
ЛЕЧЕНИЕ ДО ДОСТИЖЕНИЯ ЦЕЛИ
2010
ДО ТЕХ ПОР, ПОКА НЕ ДОСТИГНУТА ЦЕЛЬ ЛЕЧЕНИЯ, ПЕРЕСМОТР
ЛЕКАРСТВЕННОЙ ТЕРАПИИ НЕОБХОДИМО ОСУЩЕСТВЛЯТЬ С
ПЕРИОДИЧНОСТЬЮ НЕ РЕЖЕ 1 РАЗА В МЕСЯЦ
46.
Основные принципы леченияраннее лечение (<3 месяцев от начала заболевания);
активное лечение (коррекция терапии);
учитывать факторы неблагоприятного прогноза;
учитывать факторы риска НЛР (маркеры хронических
инфекций, алкоголь, вакцинация, беременность и т.д.);
- эффективность терапии оценивать каждые 1-3 месяца до
достижения ремиссии (низкой активности), затем каждые 36 месяцев;
-
47.
ЛечениеОСНОВНОЕ МЕСТО В ЛЕЧЕНИИ РА ЗАНИМАЮТ НЕСТЕРОИДНЫЕ
ПРОТИВОСПАЛИТЕЛЬНЫЕ ПРЕПАРТЫ (НПВП), ПРОСТЫЕ
АНАЛГЕТИКИ, ГЛЮКОКОРТИКОИДЫ (ГКС), БАЗИСНЫЕ
ПРОТИВОВОСПАЛИТЕЛЬНЫЕ ПРЕПАРАТЫ (БПВП) И ГЕННОИНЖЕНЕРНЫЕ БИОЛОГИЧЕСКИЕ ПРЕПАРТЫ (ГИБП)
1
АНАЛГЕТИКИ
НПВП
2
ГКС
- регулярные физические упражнения;
- отказ от курения;
- поддержание нормальной массы тела;
- соблюдение гигиены полости рта;
- избегать стресса, интеркуррентных инфекций;
3
БПВП
4
ГИБП
- прогрессирование
заболевания;
- эффективность терапии
(БПВП, ГИБП);
- летальность;
48.
Нестероидные противовоспалительные препараты (НПВП)- являются средствами симптоматической терапии;
- не влияют на течение заболевания;
- различают: неселективные НПВП, селективные НПВП
(коксибы), умеренно селективные НПВП (мелоксикам,
нимесулид);
- выбор НПВП в большей степени определяется их
безопасностью, чем эффективностью;
- основные осложнения: НПВП-гастро- и энтеропатия, НПВПассоциированная диспепсия, осложнения со стороны ССС
(АГ, тромбозы), нефро- и гепатотоксичность, повышение
риска кровотечения (операции, травмы) и др.
49.
Алгоритм назначения НПВПРиск
Желудочно-кишечный тракт
Сердечно-сосудистая система
Высокий
Язвенный анамнез (включая язвы,
осложненные кровотечением или
перфорацией)
ЖКТ-кровотечение или перфорация в
анамнезе
Прием низких доз аспирина как
антиагрегантного средства (<250 мг/сутки),
или любых иных антитромботических
средств и/или антикоагулянтов
Без подсчета SCORE
ИБС
Инфаркт миокарда в анамнезе
Ишемический инсульт/транзиторная ишемическая
атака в анамнезе
ХСН
Сахарный диабет 2 типа
ХБП
С подсчетом SCORE:
SCORE> 5%
Пожилой возраст (>65 лет)
Диспепсия
Курение
Прием глюкокортикоидов
Инфицированность H.pylori
Умеренный
Низкий
Отсутствие каких-либо факторов риска
SCORE 1-4%
SCORE <1% и отсутствие каких-либо заболеваний
ССС
50.
Алгоритм назначения НПВПЖКТ, риск осложнений
ССС, риск осложнений
Низкий
От умеренного до
высокого
Низкий
Любые НПВП
Напроксен, целекоксиб,
кетопрофен, ибупрофен
(до 1200 мг/сут)
Умеренный
Неселективные
НПВП+ИПП,
селективные НПВП
Напроксен + ИПП или
целекоксиб
Высокий
Коксибы+ИПП
Целекоксиб + ИПП
Очень
высокий*
Избегать
назначения
любых НПВП
51.
Очень высокий кардиоваскулярный риск:- прогрессирующая ИБС, операции на коронарных артериях;
- СД 2 типа с поражением органов - «мишеней»;
- перенесенный инфаркт миокарда или инсульт;
- ХСН>2 ФК NYHA, неконтролируемая АГ;
- парацетамол и\или малые опиоиды;
- локальное применение НПВП;
- ГКС (в виде внутри- и околосуставных инъекций);
- ……..
52.
Калькулятор EULAR по выбору НПВП в зависимости от степени рисковhttp://sensar.e-hims.com/
53.
Глюкокортикостероиды (ГКС)- возможность индуцировать ремиссию у больных с
недифференцированным артритом?
- низкие дозы (5-10 мг/сут преднизолона) per os на срок,
необходимый для развития эффекта БПВП (bridgeтерапия);
- индукция ремиссии РА (пульс-терапия);
- низкие дозы (5-10 мг/сут преднизолона) per os на
длительный срок - могут существенно улучшить результаты
лечения БПВП (long bridge-терапия);
- локальное введение ГКС (3 раза в год) – один из основных
методов симптоматической терапии (наряду с НПВП);
54.
Глюкокортикостероиды (ГКС)Положительные
эффекты
• ↓ боли в суставах
• ↑ функциональной
активности
• ↓ рентгенологической
суставной деструкции
• ↓ потребности в НПВП
• ↑ эффективности БПВП
Отрицательные
эффекты
остеопороз
диабет
артериальная гипертензия
остеонекроз
язвенная болезнь
миопатия
катаракта, глаукома
психические нарушения
увеличение веса
стероидозависимость
синдром Кушинга
55.
Глюкокортикостероиды (ГКС)56.
Глюкокортикостероиды (ГКС)57.
Современная классификация БПВПБазисные противоревматические препараты
(DMARDs)
Синтетические
sDMARDs
Биологические
bDMARDs
Традиционные
csDMARDs
Оригинальные
bDMARDs
Таргетные
tsDMARDs
Биосимиляры
(биоаналоги)
boDMARDs
58.
Традиционные (стандартные) БПВП- терапию стандартными БПВП следует проводить у всех
пациентов с РА (включая пациентов с высокой
вероятностью развития РА) и назначать как можно раньше;
- характерными свойствами БПВП являются: медленное
достижение эффекта (начало через 8-12 недель, max – 6-8
месяцев), выраженное подавление клинических и
лабораторных признаков заболевания, замедление темпов
суставной
деструкции,
способность
индуцировать
ремиссию;
- к стандартным БПВП относятся: метотрексат, лефлуномид,
сульфасалазин, гидроксихлорохин;
59.
Метотрексат (МТ)- является «золотым стандартом» для лечения больных РА;
- начальная доза: 7.5-10 мг/нед per os;
- доза повышается на 5 мг каждые 2-4 недели до достижения
клинического эффекта;
- доза свыше 15 мг/нед per os не усваивается;
- max доза – 30 мг/нед (п/к, в/м);
- комбинация с ГКС/ГИБП повышает эффективность терапии
(МТ блокирует выработку АТ к ГИБП);
- для профилактики осложнений на фоне приема МТ
назначается фолиевая кислота (5-10 мг/нед);
- эффект от лечения оценивается через 3-4 месяца;
60.
Метотрексат (МТ)- к основным НЛР, связанным с приемом МТ, относятся:
оппортунистические инфекции, желудочно-кишечные НЛР
(тошнота/рвота,
диарея),
гематологические
НЛР
(лейкопения, анемия, тромбоцитопения), кожная сыпь,
поражение печени;
- необходимо также помнить о возможности развития
лимфом и других злокачественных опухолей на фоне
приема МТ;
- контроль АЛТ/АСТ, креатинина, клинического анализа крови
ежемесячно до достижения стабильной дозы, затем – 1 раз
в 3 месяца;
61.
Метотрексат (МТ)у пациентов с активным РА, имеющих резистентность к
монотерапии МТ в максимальной дозе в течение не
менее 3 месяцев, целесообразно назначение
комбинированной терапии МТ с другими БПВП в
сочетании с ГКС или без ГКС
62.
Лефлуномид (ЛФ)- блокирует дигидрооротатдегидрогеназу (синтез ДНК),
тормозит пролиферацию Т-лимфоцитов, угнетает синтез
провоспалительных цитокинов, АТ, NF-kB, ЦОГ-2, САА;
- является препаратом выбора при неэффективности/плохой
переносимости/наличии противопоказаний к МТ;
- стандартная схема применения: 100 мг/сут три дня, затем
20 мг/сут;
- эффект, как правило, развивается через 1-2 месяца;
- наиболее частые побочные эффекты: диспептические
расстройства, повышение уровня трансаминаз, кожный зуд,
алопеция, цитопении;
63.
Лефлуномид (ЛФ)64.
Сульфасалазин (СС)- показан при низкой или умеренной активности РА при
отсутствии эрозий на Rg и факторов неблагоприятного
прогноза;
- среднетерапевтическая доза – 2-3 г/сут;
- клинический эффект, как правило, развивается через 3
месяца от начала терапии;
- наиболее частые побочные эффекты: диспептические
расстройства, гепатотоксичность, головная боль, кожные
высыпания, цитопении;
- можно применять во время беременности (как и
гидроксихлорохин);
- можно не отменять при инфекциях;
65.
Сульфасалазин (СС) и гидроксихлорохин (ГХ)66.
Эффективность лечения больных ранним РА,получавших базисную терапию
число ответчиков по
критериям ACR %
60,0%
* *
50,0%
*
40,0%
30,0%
**
20,0%
10,0%
0,0%
ACR<20%
ACR20%
ACR50%
ACR70%
улучшение по крит ериям ACR
СС
МТ
ЛФ
*
67.
Комбинации БПВП- в связи с тем, что монотерапия раннего РА не всегда даёт
положительные результаты, в настоящее время широко
изучается эффективность комбинированной терапии с
использованием нескольких БПВП;
- наиболее изученными являются комбинации МТ и СС, МТ и
ГХ, СС и ГХ, МТ и ЛФ;
- тройная комбинация: МТ+СС+ГХ;
- также сБПВП комбинируются с ГИБП: МТ+ГИБП, ЛФ+ГИБП;
68.
Современные рекомендации EULAR по лечению РА (фаза I)Нет противопоказаний
к MT
Начать MT или
комбинацию
сБПВП
Неэффективность фазы I:
Перейти к фазе II
Клинический диагноз РА
Комбинация с низкими
дозами
короткодействующих ГКС
±
Нет
Цель достигнута в
течение 6 месяцев
Противопоказания
к MT
Начать ЛЕФ или СС, в
качестве монотерапии
или в комбинации
±
Да
Продолжить
69.
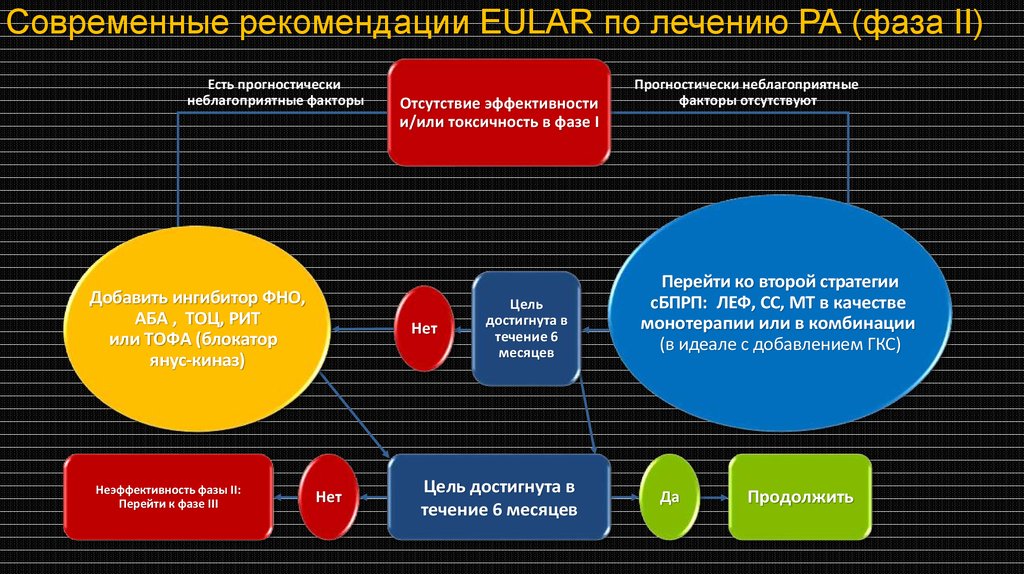
Современные рекомендации EULAR по лечению РА (фаза II)Есть прогностически
неблагоприятные факторы
Добавить ингибитор ФНО,
AБA , TОЦ, РИТ
или ТОФА (блокатор
янус-киназ)
Неэффективность фазы II:
Перейти к фазе III
Отсутствие эффективности
и/или токсичность в фазе I
Нет
Нет
Цель
достигнута в
течение 6
месяцев
Цель достигнута в
течение 6 месяцев
Прогностически неблагоприятные
факторы отсутствуют
Перейти ко второй стратегии
сБПРП: ЛЕФ, СС, МТ в качестве
монотерапии или в комбинации
(в идеале с добавлением ГКС)
Да
Продолжить
70.
Современные рекомендации EULAR по лечению РА (фаза III)Другой биологический
препарат + cБПВП
Изменить
биологическую
терапию: заменить
любой первый
биологический препарат любым
другим биологическим
препаратом: АБА или РИТ
или (вторым) ингибитором
ФНО или ТЦЗ
Отсутствие эффективности
и/или токсичность в фазе II
Цель
достигнута в
течение 6
месяцев
Другой биологический препарат ± cБПВП
Перевод на
тофацитиниб
(± БПВП)
Да
Цель
достигнута
в течение
6 месяцев
Продолжить
Нет
Ингибитор киназы ±
cБПВП
Альтернативная терапия вместо биопрепаратов после их неэффективности
Лечение биопрепаратами после неэффективности тофацитиниба еще не
изучено
Лечение тофацитинибом после неэффективности биопрепаратов, кроме
ингибитора ФНО, еще не изучено
Или начать
снижение
дозы?
71.
Генно-инженерные биологические препараты (ГИБП)- первый ГИБП лицензирован к применению в 1998 году;
- осуществляют
целенаправленное
(«прицельное»)
блокирование ключевых звеньев воспаления с помощью
антител или растворимых рецепторов к цитокинам, а также
других биологически активных молекул;
- терапию ГИБП рекомендуется назначать при недостаточной
эффективности (в течение 6 месяцев) или плохой
переносимости МТ или комбинированной терапии сБПВП;
- для увеличения эффективности терапии лечение ГИБП
целесообразно проводить в комбинации с МТ (ЛФ);
-
монотерапия МТ (или комбинация сБПВП) с последующим назначением ГИБП
так же эффективна как комбинация МТ и ГИБП с дебюта заболевания;
возможно проведение монотерапии ГИБП;
72.
БЛОКАДАМАЛЫХ,
СИГНАЛЬНЫХ
МОЛЕКУЛ
ВНУТРИ
КЛЕТКИ
ГИБП
КЛЕТОЧНЫЕ МЕХАНИЗМЫ
ПОДАВЛЕНИЯ ВОСПАЛЕНИЯ
ИММУННОЕ
ВОСПАЛЕНИЕ
НЕЙТРАЛИЗАЦИЯ
ЦИТОКИНОВ
МОНОКЛОНАЛЬНЫМИ
АНТИТЕЛАМИ И
РАСТВОРИМЫМИ
РЕЦЕПТОРАМИ
БЛОКАДА
РЕЦЕПТОРОВ
МОНОКЛОНАЛЬНЫМИ
АНТИТЕЛАМИ И
АНТАГОНИСТАМИ
РЕЦЕПТОРОВ
АПК
(МФ)
ЛФ
БЛОКАДА
ВЗАИМОДЕЙСТВИЯ
ИММУНОКОМПЕТЕНТНЫХ КЛЕТОК –
РЕКОМБИНАНТНЫЕ
БЕЛКИ - АНАЛОГИ
КОСТИМУЛЯТОРОВ
ВЗАИМОДЕЙСТВИЯ
РАЗРУШЕНИЕ ВЛИМФОЦИТАРНЫХ
ИНФИЛЬТРАТОВ
АНТИТЕЛАМИ К
СТРУКТУРАМ ВЛИМФОЦИТОВ
73.
ПРЕПАРАТЫ БИОЛОГИЧЕСКОЙ ТЕРАПИИ, ЗАРЕГИСТРИРОВАННЫЕАнти-RANKL
В РФ, ИСПОЛЬЗУЕМЫЕ В РЕВМАТОЛОГИИ
Анти-IL1
12
Анти-IL12,23
Ингибитор ко-стимуляции
клеток
Растворимые рецепторы к ФНО
10
Г
И
Б
П
ПРОЛИА
ИЛАРИС
КАНАКИНУМАБ
ДЕНОСУМАБ
1
СТЕЛАРА
ОРЕНСИЯ УСТЕКИНУМАБ
БЕНЛИСТА
ЭТАНЕРЦЕПТ
АБАТАЦЕПТ
БЕЛИМУМАБ
2
3
РЕМИКЕЙД
ХУМИРА
ИНФЛИКСИМАБ
8
9
ЭНБРЕЛ
11
АДАЛИМУМАБ
6
7
МАБТЕРА
АКТЕМРА
РИТУКСИМАБ
4
5
СИМЗИЯ
СИМПОНИ
ЦЕРТОЛИЗУМАБ ГОЛИМУМАБ
Анти-В
ТОЦИЛИЗУМАБ
Анти-R
IL6
Анти-BLyS (В-л стим.белок) с Анти-В эффектом
74.
Генно-инженерные биологические препараты (ГИБП)75.
Ингибиторы ФНО-а (иФНО-а)- все ГИБП обладают примерно сходной эффективностью и
переносимостью, однако, клинический опыт применения
ингибиторов ФНО-а в качестве первого ГИБП больше, чем
ГИБП с другими механизмами действия;
- иФНО-а (кроме этанерцепта) предпочтительнее назначать
пациентам, серонегативным по РФ/АЦБ (или с умеренным
увеличением уровня АТ) и имеющим сопутствующие
заболевания (или внесуставные проявления): псориаз, ВЗК,
увеит и т.д.
76.
Этанерцепт (ЭТЦ)- первый ингибитор ФНО-а;
- представляет
собой
гибридную
молекулу, состоящую из ФНОрецептора,
связанного
с
Fcфрагментом человеческого IgG;
- является наименее иммуногенным
иФНО-а;
- риск возникновения туберкулёза и
других инфекций ниже, чем при
применении других иФНО-а;
- доза – 50 мг/нед или 25 мг/2 р/нед
подкожно;
77.
Инфликсимаб (ИНФ)- содержит химерные моноклональные
АТ
к
ФНО-а,
состоящие
из
человеческого IgG и вариабельной
области мышиных антител к ФНО-а;
- только
внутривенное
введение
(стационар);
- дозы широко варьируют (3-10 мг/кг на
0,2,6 неделях, затем каждые 4-8
недель);
- эффективен при ВЗК, АС, ПСА;
- высокий риск инфузионных реакций;
78.
Адалимумаб (АДА)-
содержит человеческие моноклональные АТ к ФНО-а;
менее иммуногенный, чем ИНФ;
быстрый и длительный эффект;
доза – 40 мг/2 нед, подкожно;
может имитировать сахарный диабет (гипергликемия
натощак);
79.
Голимумаб (ГЛМ)- содержит человеческие моноклональные АТ к ФНО-а;
- длительный период полувыведения;
- доза – 50 мг на 0 и 2 неделях, затем 1 раз в месяц,
подкожно;
80.
Цертолизумаба пэгол (ЦЗП)- содержит фрагменты полиэтиленгликоля
(ПЭГ) и не имеет Fc-фрагментов (Fabфрагмент гуманизированных АТ к ФНО-а);
- имеются данные о целесообразности
выбора ЦЗП в качестве «первого» иФНОа, т.к. адекватный эффект на фоне
лечения этим препаратом развивается
быстрее, чем другими иФНО-а (3 месяца
против 6);
- доза – 0,2,4-я недели по 400 мг, затем 1
раз в 2 недели 200 мг или 1 раз в 4
недели 400 мг, подкожно;
81.
Generations of TNFa AntibodiesFab
Fully-Human
PEG
3rd Humanized
2nd Chimeric
Fc
1st Murine
Human
(No Mouse Protein)
АДАЛИМУМАБ
10% Mouse Protein
25% Mouse Protein
100% Mouse Protein
ИНФЛИКСИМАБ
РЕМИКЕЙД
ХУМИРА
ЦЕРТОЛИЗУМАБ
ГОЛИМУМАБ
СИМЗИЯ
СИМПОНИ
82.
ГИБП с другим механизмом действия- предпочтительнее
назначать
пациентам,
имеющим
клинические
и
серологические
признаки
волчаночноподобного синдрома (плеврит, перикардит,
кожная сыпь, увеличение титров АНФ), синдром Фелти,
синдром
Шегрена
и
хроническую
сердечную
недостаточность вплоть до III-IV ФК по NYHA;
83.
Абатацепт (АБЦ)- первый препарат для подавления костимуляции Т-клеток;
- представляет собой химерный гибридный белок, состоящий
из Fc фрагмента IgG и внеклеточного домена CTLA4;
- более низкий риск инфекционных осложнений, реактивации
латентной
туберкулезной
инфекции,
обострения
интерстициальной болезни легких и кардиоваскулярных
осложнений, чем при лечении иФНО-а;
- высоко эффективен при серопозитивном варианте РА;
- применяется, когда другие ГИБП не дают желаемого
эффекта;
- доза: в/в 10 мг/кг 0, 2, 4 недели, затем каждый месяц, п/к –
125 мг каждую неделю;
84.
Абатацепт (АБЦ)85.
Тоцилизумаб (ТЦЗ)- содержит гуманизированные моноклональные АТ к
человеческому рецептору ИЛ-6 (ИЛ-6 активирует B- и T-ЛФ);
- высокая эффективность монотерапии;
- признаки ИЛ-6 зависимого воспаления (выраженные
конституциональные проявления, высокие СОЭ/СРБ,
анемия ХВ, гиперферритинемия, АА-амилоидоз);
- эффективен при болезни Стилла у взрослых;
- необходим мониторинг липидного профиля;
- тщательный мониторинг инфекционных осложнений;
- доза – в/в 4 или 8 мг/кг каждый месяц, п/к – 162 мг каждую
неделю;
86.
Тоцилизумаб (ТЦЗ)87.
Ритуксимаб (РТМ)- химерные моноклональные АТ к антигену CD20, который
экспрессирован на поверхности всех зрелых Влимфоцитов;
- может быть назначен в качестве первого препарата, если
есть анамнестические указания на демиелинизирующее
заболевание, лимфому, другие злокачественные неоплазии
в предыдущие 5 лет, латентный туберкулез, синдром
Фелти, ревматоидный васкулит;
- высоко эффективен при серопозитивном РА;
- доза – 1000 (500) мг в/в через дозатор 2 раза в 2 недели
каждые 6 месяцев;
- высокий риск инфузионных реакций, премедикация;
88.
Ритуксимаб (РТМ)89.
Таргетный сБПВП – тофацитиниб (ТОФА)- блокирует передачу сигнала от молекулы цитокина к ядру
клетки
за
счет
подавления
активности
янусассоциированных киназ (JAK);
- может комбинироваться с другими сБПВП;
- доза – 5 мг 2 р/сут перорально (возможно увеличение
дозировки до 10 мг 2р/сут);















































































 Медицина
Медицина